Слюноотделение, тошнота у детей. Запор у ребенка
Добавил пользователь Алексей Ф. Обновлено: 09.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Повышенное слюноотделение: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пищеварение - сложный, многоэтапный процесс, требующий участия большого количества структур и органов, объединенных в пищеварительную систему.
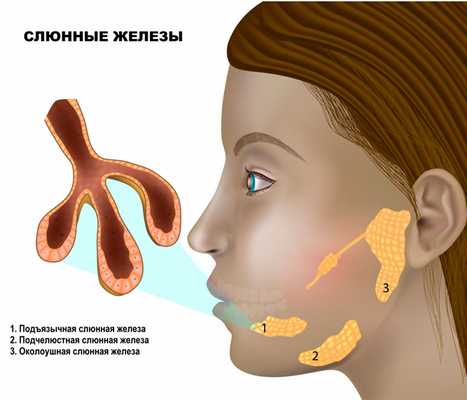
Слюна - это один из видов пищеварительных соков, который продуцируется слюнными железами, расположенными в ротовой полости.
Выделяют 3 пары крупных слюнных желез (околоушные, подчелюстные, подъязычные) и множество мелких, расположенных в слизистой оболочке ротовой полости.
Слюна выполняет разнообразные функции. Во-первых, она увлажняет пищу и вкупе с механическим измельчением зубами способствует формированию пищевого комка, соответственно, облегчает глотание. Во-вторых, в состав слюны входит большое количество биологически активных веществ, среди которых стоит упомянуть лизоцим, обладающий бактерицидными свойствами в отношении микроорганизмов, и амилазу, которая расщепляет крахмал.
Процесс слюнотечения регулируется преимущественно рефлекторно, то есть опосредованно через нервную систему. В различных физиологических (нормальных) и патологических ситуациях возможно изменение обьема вырабатываемой слюны в сторону повышения или понижения.
Повышенное слюноотделение (гиперсаливация) - это состояние, характеризующееся образованием избыточного количества слюны, которое может сопровождаться потребностью делать больше глотательных движений или приводить к истечению слюны изо рта.
Разновидности повышенного слюноотделения (гиперсаливации)
В зависимости от действительного объема вырабатываемой слюны выделяют истинную и ложную гиперсаливацию. Истинная гиперсаливация заключается в выработке большего объема слюны, чем обычно. Ложная гиперсаливация характеризуется выработкой прежнего объема слюны, однако из-за нарушения акта глотания происходит накопление слюны в ротовой полости и возможно ее истечение из ротового отверстия - в результате создается впечатление, что выработка слюны действительно повышена.
Возможные причины повышенного слюноотделения
В здоровом организме выработка слюны увеличивается в процессе пищеварения. Слюна начинает выделяться при виде пищи или при ощущении ее запаха. После попадания пищи в ротовую полость происходит непосредственное раздражение нервных окончаний, расположенных в слизистой оболочке ротовой полости. Это стимулирует соответствующий центр нервной системы и рефлекторно приводит к усилению выработки слюны.
Таким образом, изменение объема слюноотделения происходит преимущественно за счет повышенного раздражения нервных окончаний, расположенных в ротовой полости, или за счет возбуждения центра слюноотделения головного мозга.
Поражение центра слюноотделения может стать причиной гиперсаливации. Кроме того, избыточное слюноотделение отмечается при поражении отдельных периферических нервов, иннервирующих слюнные железы, - тройничного, лицевого, языкоглоточного и их ветвей.
Среди заболеваний, вызывающих усиленное слюноотделение, стоит отметить патологии полости рта, заболевания собственно нервной системы, а также вторичные поражения нервных структур в результате изменения обмена веществ как следствие патологических процессов в других органах.
Гиперсаливация часто встречается при глистных инвазиях (при аскаридозе, энтеробиозе, стронгилоидозе, трихоцефалезе, фасциолезе, описторхозе и ряде других гельминтозов).
Необходимо отличать истинное повышение объема секретированной слюны от нарушения глотания слюны, вырабатывающейся в обычном объеме (ложная гиперсаливация). Последняя связана с нарушением иннервации мышц, участвующих в акте глотания, и с первичным поражением этих мышц.
Стоит сказать, что избыточное выделение слюны наблюдается у грудных детей с 3 месяцев жизни, что связано с особенностью функционирования нервной системы в данный период жизни ребенка и не является отклонением.
Заболевания, вызывающие повышенное слюноотделение
Среди заболеваний, вызывающих избыточное слюноотделение, можно выделить несколько групп.
- Патологические процессы, локализованные в ротовой полости: воспалительные заболевания, чаще инфекционного происхождения: ангина (воспаление миндалин), эпиглоттит (воспаление надгортанника), а также воспаление слюнных желез (паротит, субмаксиллит, сублингвит).
- Заболевания других отделов пищеварительного тракта, рефлекторно приводящие к слюнотечению: гастрит (воспаление слизистой оболочки желудка), заболевания поджелудочной железы (панкреатит) и др.
- Заболевания нервной системы, при которых наиболее часто отмечается ложная гиперсаливация, связанная с нарушением акта глотания, однако возможна и инстиная гиперсаливация: состояния после перенесенного инсульта, детский церебральный паралич, эпилепсия (во время припадка), паркинсонизм и т.д.
- Другие патологические состояния, такие как отравления инсектицидами и другими химикатами, особенно группы фосфорно-органических соединений, а также некоторыми грибами (например, мухоморами). Помимо этого некоторые заболевания эндокринных желез могут приводить к повышению аппетита и, как следствие, к избыточному слюноотделению в состоянии голода. К таковым относятся, например, гипертиреоз (избыточная секреция гормонов щитовидной железы).
Заболевания, способные вызвать гиперсаливацию, относятся к разным клиническим дисциплинам. Чтобы не ошибиться с выбором узкого специалиста, у которого пациент будет проходить лечение, сначала стоит обратиться к врачу общего профиля: терапевту или педиатру . После клинического и минимального лабораторно-инструментального обследования врач определит причину гиперсаливации и при необходимости направит пациента к специалисту: стоматологу, оториноларингологу, гастроэнтерологу , неврологу и др.
Диагностика и обследования при повышенном слюноотделении
Спектр дополнительных диагностических мероприятий определяется предполагаемой причиной, вызвавшей избыточное отделение слюны. Практически всегда врач направит пациента на проведение клинического анализа крови с развернутой лейкоцитарной формулой для оценки общего состояния организма и, в частности, для исключения воспалительных процессов.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Comp.
Клиническая картина аскаридозa и энтеробиозa у детей на современном этапе
В чем заключаются трудности диагностики гельминтозов? Какова терапия гельминтозов? На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов
В чем заключаются трудности диагностики гельминтозов?
Какова терапия гельминтозов?
На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов (болезни адаптации), постоянного стресса, повышения уровня образованности и культуры населения многие давно известные заболевания человека изменили свою клиническую картину. Некоторые симптомы практически перестали встречаться, другие, наоборот, стали выходить на первый план. Это относится и к заболеваниям, вызываемым гельминтами, в частности, круглыми паразитическими червями (нематодами). В умеренном поясе наиболее широко распространенные нематоды — аскарида и острицы.
Гельминты могут вызывать нарушения функции желудочно-кишечного тракта (ЖКТ), быть причиной аллергических (или псевдоаллергических) реакций или усугублять их, вызывать интоксикацию, а также быть фактором, ослабляющим иммунитет [2]. В настоящее время редко встречаются случаи массивной инвазии, когда диагностика не вызывает затруднений, а клубки гельминтов вызывают обтурации кишечника, — значительно чаще гельминты стали являться причиной развития аллергических проблем. При этом гельминтозы относятся к тем заболеваниям, которые трудно диагностировать в связи с объективными и субъективными трудностями (длительные периоды отсутствия яйцекладки, возможность отсутствия среди паразитирующих особей самок, вероятность технических ошибок). Поэтому важно знать клиническую картину данных заболеваний, чтобы иметь возможность назначать углубленное обследование или эффективную терапию по совокупности косвенных признаков, даже не имея прямых доказательств наличия гельминтоза.
С целью оценить клиническую картину при нематодозах проанализированы жалобы, анамнез и результаты осмотра 150 детей, у которых были обнаружены аскариды (116 детей), острицы (27 детей), аскариды и острицы (7 детей). Гельминты выявлены стандартными методами: обнаружение яиц аскарид в фекалиях методом мазка или яиц остриц в соскобе на энтеробиоз, а также визуальное обнаружение аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки [3].
Среди детей было 67 мальчиков, 83 девочки. Распределение по возрасту представлено в табл. 1. Преобладали дети младшего дошкольного возраста (от одного до трех лет), их количество составило 63%. Именно в этом возрасте — наибольшие эпидемиологические предпосылки появления нематодозов.
У 150 детей с доказанными инвазиями аскаридами и/или острицами отмечались следующие клинические проявления.
У 107 детей (71,3%) были аллергические проблемы: кожные высыпания, диатез, атопический дерматит, нейродермит — у 99 (66%), из них у 18 эти проблемы носили периодический характер, у двух детей, кроме кожных высыпаний, отмечались конъюнктивиты; у десяти (6,7%) отмечалась доказанная пищевая аллергия на какие-то продукты с высоким уровнем специфических IgE в сыворотке крови; у шести детей (4%) отмечался астматический компонент или был установлен диагноз бронхиальная астма.
У 113 детей (75,3%) отмечались нарушения функции желудочно-кишечного тракта: неустойчивый стул, непереваренный стул, наличие в кале «зелени», слизи — у 66 (44%); запоры или склонность к запорам — у 55 (36,7%), у 17 детей (11,3%) отмечался неустойчивый стул со склонностью к запорам, т. е. периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, проявлялся у 30 детей (20%); тошнота, рвота, регургитация отмечались у 29 детей (19,3%).
У 60 (40%) детей, которые по возрасту могли пожаловаться на боли в животе, отмечался болевой абдоминальный синдром: чаще всего отмечались так называемые «летучие боли», которые возникали независимо от еды, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне). Такие боли проходили сами по себе без медикаментов или на фоне приема сорбентов, спазмолитиков, некоторым детям нужно было какое-то время полежать; болевой синдром такого характера отмечался у 54 детей (36%). У восьми детей (5,3%) боли в животе носили постоянный характер, часто были связаны с едой (возникали после еды), были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии; одному ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у двух детей отмечался болевой абдоминальный синдром обоих типов.
У 66 детей (44%) отмечались нарушения аппетита: у 54 (36%) аппетит был чаще снижен или избирательный; у 12 (8%) — повышен (ребенок постоянно хочет есть). Часто на вопрос об аппетите родители отвечали «когда как», т. е. были периоды нормального аппетита и снижения или повышения аппетита. В оценке данного показателя не обходится без большой доли субъективности, т. к. родители по-разному оценивают аппетит своих детей.
Бруксизм (скрежетание зубами) — симптом, который часто связывается с глистными инвазиями, но фактически является неспецифическим признаком интоксикации центральной нервной системы и может сопровождать любые хронические интоксикации — отмечался у 25 детей (16,7%).
Нарушения ночного сна отмечались у 81 ребенка (54%): беспокойство к вечеру, затруднения засыпания — у 15 детей (10%); беспокойный ночной сон (вскрикивания, постанывания, метания во сне, пробуждения, плач, бессонница, кошмарные сновидения) — у 76 (50,7%). Некоторые родители старших детей затруднялись охарактеризовать ночной сон ребенка, т. к. ребенок спит в другой комнате. Проблемы с засыпанием и ночным сном — важный симптом глистных инвазий, т. к. известно, что кишечные нематоды (в том числе аскариды и острицы) часто активизируются именно ночью.
У 54 детей (36%) отмечались зуд и/или покраснения в области заднего прохода (анальная эскориация) — у 43 детей (28,7%); зуд — у 38 (25,3%); оба симптома — у 27 (18%). Анальная эскориация и зуд считаются симптомами энтеробиоза (острицы), но при этом из 54 детей, у которых отмечались данные симптомы, энтеробиоз был доказан у 17 детей (31,5% от числа детей с этими симптомами). У других 37 детей (68,5% от числа детей с данными симптомами) было доказано наличие аскаридоза, но ни визуально, ни в анализах не были обнаружены острицы. Это может свидетельствовать либо о том, что в данных случаях присутствовали острицы, которые не были диагностированы, т. е. гельминтоз был смешанным, либо о том, что анальная эскориация и зуд — симптомы, характерные не только для энтеробиоза, но и аскаридоза.
У 29 детей (19,3%) отмечались признаки общего ослабления иммунитета: часто или длительно болеющие дети (по общепринятой классификации Monto J. et al., 87) — 18 детей (12%); рецидивирующие стоматиты, гингивиты отмечались у 13 детей (8,7%); кариес зубов — у шести (4%); рецидивирующие гнойные заболевания кожи или слизистых — у трех (2%).
У 15 детей (10%) имелись результаты исследования иммунного статуса по крови: у 13 детей было снижено количество Т-клеток; у всех 15 детей было снижено количество Т-хелперов, причем у шести из них — существенно; у 12 детей было снижено хелперно-супрессорное соотношение; у семи детей отмечалось снижение уровня IgA (секреторный иммуноглобулин), в том числе у трех — существенное, у остальных же восьми детей уровень IgA в сыворотке крови был либо нормальным, либо повышенным; у шести детей отмечалось снижение количества лимфоцитов, в том числе у одного ребенка была выраженная лимфо- и нейтропения. Эти результаты подтверждают известные данные о том, что аскариды и острицы угнетающе влияют на функции иммунитета, а также что у людей с ослабленным иммунитетом большая вероятность появления гельминтоза [1].
У 49 детей (32,7%) отмечались различные симптомы, которые также можно связать с воздействием гельминтов на организм: «географический» язык — у 12 детей (8%); отставание в физическом развитии, недостаточная прибавка в весе или похудание за какой-то период времени — у 21 ребенка (14%); болезненный вид (синева под глазами, бледность) выявлен при осмотре у семи детей (4,7%); неприятный запах изо рта, особенно по утрам, отмечался у десяти детей (6,7%); повышенная утомляемость, астенический синдром — у восьми детей (5,3%); эмоциональная лабильность, капризность, раздражительность ребенка — у четырех (2,7%), причем этот показатель субъективен, как и оценка родителями аппетита; гиперсаливация — еще один симптом, который обычно ассоциируют с гельминтозами, отмечался у трех детей (2%); различные проявления гиповитаминозов, в том числе рахит — у пяти детей (3,3%). Нередко при осмотре выявлялись изменения кожного покрова в виде «гусиной кожи».
У большинства детей отмечалось более одного симптома. Обобщенные данные по клинической картине представлены в табл. 2.
Терапия во всех случаях состояла из двух этапов: сначала — антигельминтная терапия, причем назначались два разных препарата (декарис и вермокс) с интервалом три — пять дней между ними, чтобы максимально охватить различные стадии жизни гельминтов; через некоторое время после антигельминтной терапии — препараты для микробиологической и функциональной коррекции. Соответственно оценивались результаты противоглистной терапии, результаты всего лечения, а также катамнез в течение шести месяцев после терапии. В большинстве случаев улучшение наступало быстро в процессе лечения. У 36 детей только после антигельминтной терапии существенно уменьшились или полностью исчезли аллергические проявления, у 39 детей после первого этапа терапии нормализовалась работа ЖКТ, у 41 ребенка сразу прекратились боли в животе, по остальным симптомам также наступало улучшение после противоглистных препаратов. Это подтверждает то, что симптомы были вызваны наличием гельминтов.
У 92 детей после всего лечения не было никаких жалоб; о 37 нет данных об изменениях состояния в процессе и после лечения; у 16 детей эффект был неполным, т. е. какие-то симптомы сохранялись и после окончания лечения; у четырех детей эффект от терапии оказался нестойким, поскольку возникли рецидивы после окончания лечения; у трех детей эффекта от терапии не было.
Заболевания желудочно-кишечного тракта у детей
Основные заболевания желудочно-кишечного тракта у детей
В последнее время наблюдается рост патологии органов пищеварения у детей в результате влияния многих факторов:
— плохая экология, тесно связанная с широким распространением вирусного, бактериального, паразитарного заражений;
— несбалансированное питание, употребление в пищу продуктов, содержащих консерванты и красители, ограниченное употребление пищевых волокон, большой вред наносит так называемое «быстрое питание», которое так любят дети — газированные и охлажденные напитки;
— рост аллергических реакций (детский аллерголог Москва — поликлиника «Маркушка»);
— возрастание роли нервно-психических факторов;
— неврозы и нейроциркулярные дисфункции (электроэнцефалограмма детям — поликлиника «Маркушка»);
— наследственность (выявляется в 90% случаев хронических патологий пищеварения у детей).
Детские гастроэнтерологи выявляют два основных возрастных пика патологий желудочно-кишечного тракта у детей: 5-6 лет и 9-11 лет. Лечение заболеваний желудочно-кишечного тракта у детей должно проводиться только детским гастроэнтерологом.
Основными заболеваниями органов пищеварения у детей являются следующие.
Диарея (понос).
Следствие нарушения всасывания различных пищевых веществ вследствие снижения активности пищеварительных ферментов. Причиной диареи может быть как искусственное вскармливание, нарушение режима питания, так и инфекционно-воспалительные процессы в кишечнике. Острая длительная диарея может привести к сильному обезвоживанию организма ребенка.
Запоры.
Хроническая задержка опорожнения кишечника, продолжающаяся более 2-х суток. Причинами запоров могут быть: нарушение режима и сбалансированности питания, неправильное анатомическое строение отделов толстого кишечника, побочное действие медикаментов, психологические проблемы. Длительный запор у ребенка может привести к появлению слабости, снижению аппетита, бледности, головным болям, аллергическим реакциям, гнойничковым поражениям кожи.
Хронический гастрит.
Хронические воспаление слизистой оболочки желудка. У детей хронический гастрит, как правило, сочетается с поражением двенадцатиперстной кишки, желчевыводящих путей, поджелудочной железы. Часто возникает из-за нарушений питания. Значительную роль играет наличие в организме Helicobacter pylori. Основные симптомы - боли в эпигастральной области либо натощак, либо через 1,5-2 часа после еды, изжога, отрыжка воздухом, или кислым, тошнота, запоры или поносы. Язык обложен, может быть неприятный запах изо рта.
Острый гастрит.
Острое воспаление слизистой оболочки желудка. Возникает в результате приема пищи, содержащей болезнетворные бактерии, или при нарушении пищевого режима (большое количество грубой пищи, незрелые овощи и фрукты и т.п.). Может сопровождаться повышением температуры тела, тошнотой, слабостью, рвотой, схваткообразными болями в животе, вздутием живота.
Острый гастроэнтерит.
Воспалительное заболевание желудка и тонкого кишечника. Причины те же, что и у острого гастрита. Симптомы: повышение температуры тела, рвота, отсутствие аппетита,, боль по всему животу, урчание, вздутие живота, понос.
Язвенная болезнь желудка и двенадцатиперстной кишки.
Отмечается в основном у детей школьного возраста. Болезнь чаще всего имеет наследственную природу, а также бывает связана с особенностями нервной системы (повышенная возбудимость, реакция на стрессы). Характерны сильные длительные боли в эпигастрии и в области пупка, возникающие через 2-4 часа после еды, ночью или «голодные боли» натощак, иногда отдающие в поясницу, правое плечо, лопатку. Отмечаются тошнота, рвота, изжога, отрыжка. Течение у детей часто затяжное, с рецидивами. Важную роль в развитии язвенной болезни отводят Helicobacter pylori.
Хронический дуоденит.
Хроническое воспаление двенадцатиперстной кишки. У детей чаще всего возникает на фоне хронического гастрита, язвенной болезни, патологии желчных путей. Характерны боли ноющего характера в верхней области живота, тошнота, изжога, отрыжка.
Хронический энтероколит.
Воспалительное заболевание одновременно толстого и тонкого кишечника (энтерит - воспаление тонкого кишечника, колит - воспаление толстого кишечника). Возникает, как правило, после перенесенных острых инфекционных желудочно-кишечных заболеваний. Характерны частые болезненные или неустойчивые испражнения, метеоризм, спазмы, боли, общая слабость, отсутствие аппетита.
Дискенезия желчевыводящих путей.
Для детей характерно сочетание поражения желчевыводящих путей и гастродуоденальной зоны. Болезнь характеризуется болями в области печени и желчного пузыря, горечью во рту, иногда рвотой.
Хронический и острый гепатиты.
Воспалительные заболевания печени длительностью более 6 месяцев (хроническая форма) и до 6 месяцев (острый гепатит). Основная причина - вирусная инфекция (вирусы гепатита, цитомегаловирус), врожденные и наследственные заболевания, токсические поражения печени. Чаще всего дети жалуются на боли или тяжесть в правом подреберье, слабость, снижение аппетита. Иногда наблюдается желтушное окрашивание склер и кожи, тошнота, неустойчивый стул. Лечится в стационаре. Вакцинация детей от гепатита в детской поликлинике «Маркушка».
Хронический холецистит (холецистохолангит).
Хроническое воспалительное заболевание желчевыводящих путей, которым страдают дети дошкольного и школьного возраста. Вызывается инфекцией (кишечная палочка, стрептококки, стафилококки, энтерококк и др.), либо как осложнение после гепатита, энтеровирусной инфекции. Основной симптом - боли в правом подреберье, в области пупка, тошнота, рвота, повышенная температура тела.
Хронический панкреатит.
Хроническое воспаление поджелудочной железы. Характерны интенсивные боли в эпигастрии, в левом подреберье, иногда по всему животу, отдающие в поясницу, спину, левую руку. У ребенка возникает отвращение к еде, тошнота, повторная рвота, метеоризм, запоры или жидкий стул.
Это далеко не полный перечень заболеваний пищеварительной системы у детей. Лечение, лекарственная терапия должна назначаться только детским гастроэнтерологом и строго соответствовать поставленному им диагнозу.
Синдром желудочной диспепсии у детей
Диспепсия (расстройство пищеварения) — наличие абдоминальных болей или дискомфорта в верхней части живота, при этом могут быть и другие симптомы (тошнота, изжога, отрыжка, чувство насыщения и переполнения, вздутие живота и др.). Симптомы могут быть связаны с приемом пищи или не зависеть от него. Термин «хроническая диспепсия» используется, если симптомы отмечаются в течение 3 и более месяцев. Различаются органическая и неорганическая диспепсии.
Органическая диспепсия у детей
Критериями диагностики органической диспепсии являются:
а) клинические данные — язва желудка или двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь, панкреатит, билиарная патология, опухоли желудка, кишечника, употребление лекарственных препаратов, алкоголя и др.;
б) эндоскопические и морфологические данные — повреждение слизистой оболочки пищевода, желудка, двенадцатиперстной кишки; данные УЗИ.
Функциональная (идиопатическая) диспепсия у детей
Функциональная (идиопатическая) диспепсия — это абдоминальная (в верхней части) или ретростернальная боль, дискомфорт, изжога, тошнота, рвота или другие симптомы, указывающие на вовлечение в процесс проксимальных отделов желудочно-кишечного тракта и продолжающиеся не менее 4 нед.
Моторная диспепсия у детей
Одним из функциональных расстройств желудка является моторная диспепсия, вызванная изменениями его перистальтики (гипер- или гипокинезия) и (или) мышечного тонуса (гипер-или гипотония), ускоряющая или задерживающая эвакуацию желудочного содержимого и проявляющаяся болью, изжогой, отрыжкой, тошнотой и рвотой.
В основе моторной диспепсии может быть ряд причин, прежде всего — алиментарные причины (нарушение режима питания, употребление острой, раздражающей и сокогонной пищи), функциональные или органические изменениями ЦНС. Гипертония желудка наблюдается при грубой пищевой погрешности (холодная котлета наспех); гипотония, как правило, — после длительного стаза у ребенка с дисмезенхимозом, при спазме или стенозе привратника.
Изжога у ребенка, детей
Изжога — ощущение жара или жжения по ходу пищевода, в загрудинной области. Обусловлена забросом в пищевод кислого содержимого желудка. Усиление изжоги при надавливании на эпигастральную область свойственно эзофагиту на фоне недостаточности кардии и грыжи пищеводного отверстия пищевода.
Отрыжка у ребенка, детей
Отрыжка — непроизвольное выделение в полость рта газа из желудка или пищевода, иногда с небольшими порциями содержимого желудка. Отрыжка возникает вследствие интрагастрального давления на фоне недостаточности кардиального сфинктера. У детей первого года жизни вследствие недостаточного развития кардиального сфинктера часто наблюдается отрыжка воздухом (аэрофагия), что обусловлено нарушениями кормления (галакторея, широкие отверстия в соске и др.).
Метеоризм, выделение газов и флатуленция у ребенка, детей
Через пищеварительный тракт здоровых людей каждые сутки проходит значительное количество газов, и это воспринимается как естественный процесс. Скопление большого количества газов может быть вызвано аэрофагией, образованием большого количества газов в кишечнике при дисбактериозах, употреблении углеводов (капусты, бобовых), нарушении всасывания газов в кишечнике (при заболеваниях сердца — консультация детского кардиолога, циррозе печени и др.), неполной или полной непроходимости кишечника. Первоначальным нарушением, вызывающим функциональное вздутие живота и боль, является нарушение двигательной активности кишечника, которое приводит к тому, что больной ощущает боль при таком объеме кишечного газа, который спокойно переносится здоровыми людьми.
Повышенное газообразование в кишечнике наблюдается после употребления определенных пищевых продуктов, таких как капуста, бобовые, ржаной или отрубной хлеб, некоторые крупы, при нарушении всасывания углеводов (лактозы, сахарозы), патологической бактериальной колонизации тонкого кишечника или инфицировании ее Lamblia intestinalis.
Флатуленция (выделение газов) наступает при запорах, сопровождаемых гнилостной ферментацией. Чаще газы выходят во время дефекации. Сознательное выделение газов указывает на то, что они скапливаются в большом количестве в толстой кишке.
Изменения стула у ребенка, детей
У здорового ребенка в возрасте 1,5-2 лет континенция обеспечивается прежде всего состоянием наружного и внутреннего анальных сфинктеров и пуборектальной петли. Недержание кала означает отсутствие рефлекса к дефекации, неумение управлять этим рефлексом.
Произвольный акт дефекации осуществляется при участии центров продолговатого мозга, гипоталамуса и коры больших полушарий головного мозга и вырабатывается в течение первого года жизни.
Полифекалия у детей
У детей количество кала превышает 2 % съеденной пищи и выпитой жидкости. Следует учитывать, что количество кала с возрастом увеличивается. Количество экскрементов у детей 1-го года жизни относительно больше, чем у более старших детей и взрослых.
Полифекалия характерна прежде всего для синдрома мальабсорбции. Полифекалия и расстройства стула при хронических панкреатитах обусловлены нарушением топографии полостного и мембранного пищеварения вследствие ферментативной недостаточности.
Голодный стул напоминает диспептический, но обычно гуще, темнее, может содержать примесь слизи.
При простой диспепсии стул жидкий, содержит примесь зелени (из-за быстрого транзита по кишечнику примеси биливердина) и белых комочков (большое количество кальциевых мыл), кисловатого запаха, часто пенистый (бродильная диспепсия).
Нейропатический понос у ребенка, детей
Нейропатический понос — регулярный понос при психической нагрузке (испуге, острых реакциях страха, отъезде родителей и др., детский психолог педагог — поликлиника «Маркушка»), при этом часто анамнез свидетельствует о семейной предрасположенности к подобным явлениям.
Запор у ребенка, детей
Запор — длительная (более 48 ч) задержка опорожнения кишечника, сопровождающаяся затруднением акта дефекации, а также малым количеством (менее 100 г в сутки) или повышенной твердостью фекалий, чувством неполного опорожнения кишечника. Запор может быть органического и функционального характера. Наиболее частыми причинами запора являются:
1) дефекты питания, недоедание, однообразное молочное питание, отсутствие в рационе старших детей продуктов, дающих значительное количество пищевых шлаков;
2) анатомические дефекты развития кишечника, пороки развития аноректальной зоны;
3) атонические состояния кишечника;
4) рефлекторные запоры при трещинах и ссадинах заднего прохода и прямой кишки.
Если стула не бывает несколько дней у детей с рождения, следует думать о врожденных аномалиях развития кишечника. У детей старшего возраста запор отмечается при гипотиреозе, колитах, долихоколоне, мегаколоне. К запору ведут механические препятствия, прием лекарств (атропиноподобных, катехоламинов).
Среди функциональных запоров чаще всего встречаются спастический или гипокинетический. В результате всасывания продуктов гниения из кишечника при хронических запорах у детей нарушается самочувствие: появляются повышенная утомляемость, головные боли, снижается аппетит, ухудшается сон.
Условнорефлекторные запоры появляются у ребенка в результате изменения привычного образа жизни: с началом посещения детского сада, школы, когда смещается обычное время дефекации.
В возникновении психогенных запоров имеют значение такие факторы, как длительные и частые стрессовые ситуации в семье, школе, чрезмерные эмоциональные и умственные нагрузки с одновременной гиподинамией.
Недержание кала у ребенка, детей
Недержание кала (энкопрез) — функциональное расстройство дефекации, при котором имеется нарушение функции прямой кишки и наружного или внутреннего сфинктеров заднепроходного отверстия, проявляющееся непроизвольной дефекацией.
Клинически недержание кала, независимо от причины, проявляется однотипно: сухой и чистоплотный ребенок начинает непроизвольно терять большее или меньшее количество каловых масс. Эти явления могут возникнуть остро, развиваться быстро и заканчиваться выздоровлением в течение короткого времени или развиваться медленно и неуклонно прогрессировать.
Понос у детей, ребенка
Понос (диарея) — учащенное опорожнение кишечника с выделением разжиженных, а в некоторых случаях и обильных испражнений. Причина в любом случае заключается в нарушении процессов переваривания, всасывания и транспорта в кишечнике основных нутриентов. Принято выделять четыре типа диареи: осмотический, секреторный, моторный и экссудативный.
Для осмотического типа диареи характерно увеличение осмотического давления в полости кишечника. Наблюдается при нарушении переваривания и всасывания углеводов.
Экссудативная диарея характерна для воспалительных заболеваний толстой кишки, дивертикулеза, инвазивных инфекций (дизентерии, сальмонеллеза и др.), экссудативной энтеропатии (лимфангиэктазии кишечника).
Моторный компонент диареи присутствует практически при всех случаях синдрома мальабсорбции и обусловлен усилением кишечной перистальтики вследствие растяжения кишки и осмо- и барорецепторов большим объемом содержимого и синтезом гормонально-активных веществ, усиливающих моторику.
Секреторная диарея возникает под влиянием бактериальных токсинов.
Изменения стула при некоторых заболеваниях у детей
Жидкий, зловонный стул, до 10 раз в сутки, в виде горохового пюре, наблюдается при брюшном тифе, иногда содержит примесь слизи в небольшом количестве. Анализ кала у детей — медицинский центр «Маркушка».
При дизентерии стул необильный, с примесью слизи, прожилок крови, гноя, без запаха, по типу «ректального плевка» на фоне тенезмов. Каловых масс иногда вообще не бывает.
Для сальмонеллеза характерно острое начало заболевания с высокой температуры, рвоты, болей в области живота. Стул обильный, водянистый, зловонный, с примесью зелени, по типу «болотной тины». Слизь в небольшом количестве, крови, как правило, не бывает.
При холере заболевание начинается с умеренных болей вокруг пупка и частого жидкого стула на фоне нормальной или субфебрильной температуры. Быстро развивается обезвоживание с присоединением в тяжелых случаях рвоты и повышения температуры. Стул обильный, водянистый, без запаха, по типу «рисового отвара» (белесоватая жидкость с хлопьями слизи), никогда не содержит крови.
При заболеваниях, вызванных энтеротоксикогенными кишечными палочками, у детей раннего возраста наблюдаются обильные, водянистые, бесцветные испражнения с наличием хлопьев слизи.
При эшерихиозах, вызванных энтероинвазивными кишечными палочками, наблюдается высокая температура со скудными испражнениями с примесью слизи, крови, болями в животе.
Заболевания, вызываемые энтеропатогенной кишечной палочкой, наблюдаются у детей в возрасте до 1,5-2 лет и характеризуются постепенным началом с умеренными водянистыми испражнениями, субфебрильной температурой и волнообразным течением.
При аденовирусных и энтеровирусных диареях наблюдаются другие клинические признаки этих заболеваний, стул носит каловый характер, 3-5 раз в день, и не развивается обезвоживание организма.
При ротавирусных гастроэнтеритах (для 30-40 % всех больных) наблюдается острое начало заболевания с повышения температуры, рвоты (гастроэнтеритический вариант) и (или) обильного водянистого стула (энтероколитический вариант), иногда с примесью слизи, на фоне скудных респираторных симптомов (умеренная гиперемия, зернистость мягкого нёба и дужек, заложенность носа) с урчанием по ходу толстого кишечника. Заболевание имеет строгую сезонность (октябрь-март). Болеют дети раннего возраста.
Стафилококковый энтероколит чаще встречается у детей до года, при наличии характерного эпидемического анамнеза (гнойные очаги у ребенка, неблагоприятный преморбидный фон, мастит у матери, длительное лечение антибиотиками и др.). Наблюдается постепенное развитие кишечной дисфункции на фоне субфебрильной температуры и умеренной интоксикации. Стул жидкий, каловый, с примесью слизи, иногда прожилок крови.
Для стафилококковой пищевой токсикоинфекции типично указание на употребление инфицированной пищи (тортов, кремов, пирожных, салатов с майонезом); заболевание чаще всего носит групповой характер. Характерно бурное развитие болезни с упорной, изнуряющей рвотой на фоне высокой температуры и быстрой нормализацией состояния в течение 2-3 сут. Стул жидкий, водянистый, иногда каловый, без патологических примесей.
Кампилобактериоз характеризуется острым началом заболевания с болями в области живота, в основном вокруг пупка, предшествующими дисфункциями кишечника, увеличением печени и вовлечением в процесс поджелудочной железы, обильным, «пенистым», зловонным стулом с примесью крови.
Для иерсиниоза характерно наличие полиорганной симптоматики (сыпь на коже, боли в области суставов, увеличение печени и селезенки). При кишечной форме наблюдаются боли в области живота, преимущественно в правой подвздошной области. Стул 3-6 раз в сутки, жидкий, зловонный, каловый, с примесью слизи.
При амебиазе стул учащен, в виде «малинового желе» (слизь придает калу стекловидную блестящую поверхность). При лямблиозе стул 3-4 раза в день, желто-зеленого цвета, мягкой консистенции. При массивной инвазии стул учащается до 20 раз в день, становится слизисто-кровавым.
При микотических энтероколонопатиях (кандидамикозах) отмечается учащение дефекации, каловые массы обильные, жидкие или пастозные, обычно без большой примеси слизи (кровь, как правило, отсутствует).
При вирусном гепатите стул ахоличный — серо-глинистого цвета, без патологических примесей. Прививка ребенка от гепатита в детской поликлинике «Маркушка».
Кровотечения из желудочно-кишечного тракта у детей
Кровотечения из желудочно-кишечного тракта у детей раннего и старшего возраста встречаются часто и могут представлять угрозу для жизни. По характеру стула можно определить источник кровотечений. Если он находится в верхних отделах желудочно-кишечного тракта (пищеводе, желудке, двенадцатиперстной и тонкой кишках), то у больного наблюдается мелена (черный гомогенный стул в связи с изменениями гемоглобина крови под влиянием желудочного сока, ферментов и флоры кишечника). Это чаще всего кровотечение при варикозном расширении вен пищевода, язвенной болезни (двенадцатиперстной кишки и желудка, острых язвах медикаментозного генеза), геморрагическом гастрите.
В случае кровотечения из терминальных отделов подвздошной кишки и толстого кишечника цвет крови в фекалиях мало изменен. Выделение свежей крови из анального отверстия чаще свидетельствует о локализации источника кровотечения в толстой кишке: полип толстой или прямой кишки, трещина слизистой оболочки прямой кишки, геморрой, язва меккелева дивертикула, язвенный колит, болезнь Крона, гемангиома кишки. Кровотечения из прямой кишки составляют около 50 % всех желудочно-кишечных кровотечений. При трещинах заднего прохода кровь алого цвета, как правило определяется отдельно от каловых масс.
Гродненская областная детская клиническая больница
Нарушения функционального состояния толстой кишки, или запор- довольное распространенное заболевание в детском возрасте. В медицинской литературе в последние годы оно получило название "синдром раздраженного кишечника". Запор встречается у детей самого разного возраста, но особенно часто — у младших школьников и ребят, посещающих детские дошкольные учреждения. Это заболевание не всегда приносит болезненные ощущения ребенку, посему этой патологии уделяется явно недостаточное внимание. Родители довольно поздно узнают об этом заболевании у ребенка, тем более если ребенок стеснительный, скрытный. Лечение запоров — длительная, напряженная и не всегда благодарная задача, только чисто медицинский подход к этой проблеме, как правило, ее не решает. Дети с хроническими запорами становятся вялыми, раздражительными, пугливыми, быстро снижается их успеваемость в школе. Многие дети из страха болезненных ощущений при акте дефекации замыкаются, самостоятельно подавляют естественные позывы, тем самым усугубляя течение заболевания, образуется так называемый "порочный круг". Таким образом, хронические функциональные запоры у детей, посещающих детские дошкольные учреждения и школу, приобретают социальную значимость; поэтому педиатры практически всегда надеются на помощь и поддержку в реабилитации детей именно родителей. Только родительский уход и доброжелательная обстановка помогают получить стойкие результаты.
Основные причины запоров
Запорами называется ненормальная работа толстой кишки, которая проявляется редкими дефекациями у ребенка (реже одного раза в два дня) или их полным отсутствием в течение длительного времени (что весьма часто встречается), затрудненным и болезненным актом дефекации, малым количеством стула (сухого и твердого характера), отсутствием физиологического чувства полного опорожнения кишечника. Толстая кишка человека является местом формирования каловых масс, она имеет приблизительно П-образную форму. Длина всей толстой кишки у ребенка старше 3 лет составляет в среднем 1-1,5 метра. Каловые массы формируются из непереваренных и неосвоенных остатков пищевых масс. Это происходит путем частичного их обезвоживания и различных видов перистальтических движений кишки, формирующих и продвигающих каловые массы к выходу. Значительную часть каловых масс составляет огромное количество микробных тел. По данным микробиологов, в 1 грамме кала здорового человека обнаруживается от 30 до 40 миллиардов микроорганизмов.
Причины запоров многообразны. Мы, педиатры и хирурги, считаем, что запоры прежде всего связаны с нерациональным питанием, или так называемым алиментарным фактором. Причиной хронических запоров является дефицит в рационе питания грубоволокнистой растительной клетчатки как одного из главных стимуляторов кишечной перистальтики (овощи, фрукты, грубые сорта хлеба, серые сорта круп и др.), а также употребление в пищу высококалорийной, рафинированной пищи. В результате подобного питания в толстой кишке образуется малое количество обезвоженных фекальных масс, нарушается их продвижение по кишечнику. Было замечено, что дефицит воды в каловых массах приводит к значительной задержке продвижения кала по кишечнику. Это особенно отчетливо проявляется в зимне-весеннее время года, когда заметно сокращается потребление в пищу как свежих, так и заготовленных овощей и фруктов.
Вторым важным моментом формирования функциональных запоров считается малоподвижный образ жизни, исключающий полноценные нагрузки на мышцы передней брюшной стенки, а последние играют важную роль в потенцировании кишечных движений. Предрасполагающими факторами к возникновению хронических запоров у детей являются также врожденные аномалии толстой кишки — такие, как долихосигма (удлинение сигмовидного отдела толстой кишки) и долихоколон (удлинение всей кишки). К появлению запоров могут привести кишечные паразиты (аскариды, власоглав, бычий или свиной цепень). Простейшие микроорганизмы (лямблии) редко вызывают задержку стула в детском возрасте.
В регулировании двигательной функции толстой кишки важную роль играет состояние нервной системы ребенка. Различные стрессовые ситуации, психические, эмоциональные и физические перегрузки, неблагоприятные семейные и школьные отношения между детьми и взрослыми отрицательно влияют на общее состояние нервной системы ребенка, что в свою очередь приводит к расстройствам двигательной функции толстой кишки. Устранение стрессовых ситуаций, нормализация психологической обстановки в семье и в школе, а в некоторых случаях и помощь психоневролога оказывают благоприятное влияние на лечение заболевания.
Чем опасен запор
Длительная задержка каловых масс у ребенка приводит к всасыванию продуктов гниения и брожения из кишечника в кровь, что оказывает отрицательное воздействие на весь организм (токсический эффект). Дети жалуются на головные боли, повышенную утомляемость, у них снижается аппетит, нарушается сон. Дети становятся раздражительными, плаксивыми и порой "неуправляемыми". При отсутствии стула в течение нескольких дней у ребенка могут появиться резкие боли в животе, рвота, повышение температуры тела.
Очень часто плотные каловые массы, подолгу скапливаясь в конечном отделе толстой кишки, при попытке опорожнения растягивают задний проход. Это может привести к образованию трещин. Трещины всегда сопровождаются острой болью в заднем проходе во время опорожнения и после него. Ребенок боится этих болевых ощущений и старается избежать попыток опорожнить кишечник, что ведет к еще большему уплотнению кала.
В запущенных случаях, при длительном отсутствии стула, в результате возрастающего внутрикишечного давления может появиться такое неприятное состояние, как каломазание, то есть самопроизвольное подтекание каловых масс через задний проход. Последствия данного состояния ясны. Ребенок становится объектом шуток, а в ряде случаев и более агрессивных действий со стороны сверстников. Психическое состояние больного находится на грани краха, дети отказываются ходить в детский сад или школу, чувство страха превышает все разумные рамки.
Хронический запор у ребенка может появиться и тогда, когда у ребенка теряется привычка к опорожнению кишечника в одно и то же время (обычно в утренние часы). Тут часто виноваты родители, которые мало обращают внимания на жизнь своего ребенка, не приучают с раннего детства к дефекации в определенное время.
Нами замечено, что некоторые педагоги в детском саду или школе по странным, порой необъяснимым причинам, не позволяют маленьким детям выходить во время занятий в туалет. Такое неграмотное поведение учителя приводит к тому, что дети сознательно подавляют позыв на дефекацию во время занятий в школе. Этот вредный рефлекс достаточно легко закрепляется и вызывает хронический запор.
Подобному явлению способствуют непривычная окружающая обстановка, особенно для ребенка, впервые начавшего посещать детский сад или школу: общественный туалет с присутствием большого количества посторонних людей разного возраста. Особенно это неблагоприятно сказывается на застенчивых, стеснительных детях, особенно мальчиках, воспитанных в строжайших пуританских принципах.
Мы наблюдали ребенка 7 лет с жесточайшим запором, связанным с тем, что ребенок, начав посещать в школу, сдерживал акт дефекации из-за того, что кабинки в школьном туалете отсутствовали, и дети могли наблюдать друг за другом.
Что следует предпринять родителям, если у ребенка появился хронический запор? Главное не заниматься самолечением, а сразу же обратиться за консультацией к специалисту — гастроэнтерологу. Детям обязательно следует провести необходимое обследование.
У детей, как правило, нарушения моторики носят функциональный характер. Однако могут быть и другие причины развития расстройств перистальтики толстой кишки. Это метаболические (гипокалиемия, гиперкальциемия, ацидоз) и эндокринные расстройства (гипотиреоз, гиперпаратиреоз, сахарный диабет, надпочечниковая недостаточность и др.), заболевания, протекающие с мышечной гипотонией (рахит, миастения, склеродермия), поражение спинного мозга, его корешков, аномалии нервной системы, а также прием различных препаратов, замедляющих перистальстику толстой кишки (спазмолитики, М-холинолитики, блокаторы кальциевых каналов, антидепрессанты, миорелаксанты, противосудорожные препараты). У части детей хронические запоры обусловлены врожденными аномалиями толстой кишки и аноректальной области (болезнь Гиршпрунга, долихоколон, долихосигма, удвоение толстой кишки).
В настоящее время частой причиной запоров у детей первого года жизни является незрелость ребенка. Неблагоприятная беременность (токсикозы, стрессы особенно в первом триместре), медикаментозное вмешательство во время родов, кесарево сечение — все это приводит к несвоевременному созреванию и неправильному развитию нервной системы детей.
Диагностика запоров направлена в первую очередь на выявление причины запора и включает следующие этапы: - целенаправленный опрос пациента; - пальцевое исследование прямой кишки; - ректороманоскопия, колоноскопия; - рентгенологический метод исследования; - копрологическое исследование; - исследование кишечной микрофлоры.
Лечение запоров должно быть комплексным. Медикаментозная терапия должна рассматриваться как вспомогательный, но не основной компонент терапевтических мероприятий.
При лечении запоров в первую очередь следует нормализовать режим дня и дефекации ребенка. Родителям нужно объяснить, насколько важно соблюдение здорового режима дня. Исключение «перекусов», еды во внеурочное время — все это способствует лечению запоров. Режим дефекации включает в себя высаживание ребенка на горшок строго в одно и то же время (даже если у него нет позыва на дефекацию). Наиболее физиологичной должна быть признана дефекация в утренние часы после завтрака. Очень важно, чтобы этот процесс не вызывал у ребенка отрицательных эмоций — горшок должен быть удобным, теплым, ребенка нельзя подгонять и ругать его во время дефекации.
Следующий этап предполагает коррекцию пищевого рациона.
Питание должно быть дробным (пять-шесть раз в день). К продуктам, усиливающим моторную функцию толстой кишки и способствующим ее опорожнению, относятся: черный хлеб, хлеб с отрубями; сырые овощи и фрукты, особенно дыни, морковь; овощи после кулинарной обработки (тыква, кабачки, свекла, морковь); сухофрукты, особенно чернослив, курага, инжир; овсяная крупа; мясо с большим количеством соединительной ткани (сухожилия, фасции); соленья, маринады, соки, газированные минеральные воды, квас, компоты; кисломолочные продукты; варенье, мед; растительное масло; холодная пища. Не рекомендуется включать в диету продукты, задерживающие опорожнение кишечника: бульоны, протертые супы, каши — «размазни» (рисовые, манные), кисели, компоты из груш, айвы, черники, крепкий чай, кофе, вяжущие фрукты (груша, айва, гранат).
Очень важно, чтобы ребенок, независимо от возраста, получал достаточное количество продуктов, содержащих биокультуры, которые участвуют в метаболизме клетчатки, увеличивая объем кишечного содержимого и способствуя таким образом нормальному продвижению каловых масс по толстой кишке. Примером продукта, обогащенного биокультурами, может служить йогурт «Активиа», в состав которого входят уникальные бифидобактерии Essesensis, обладающие достаточной жизнеспособностью для восстановления баланса микрофлоры кишечника.
Как уже было сказано, важную роль в лечении запоров играет активный образ жизни ребенка. В ежедневную зарядку необходимо включать комплекс упражнений, направленных на нормализацию работы толстого кишечника. Для накачивания брюшного пресса рекомендуется глубоко втягивать живот и медленно его отпускать, считая до 10. Это упражнение лучше повторять до пяти раз в день. Для укрепления тазового дна следует поднимать колени в сидячем или лежачем положении со свободно свисающей второй ногой и оттяжкой бедра поднимаемого колена как можно дальше. В таком положении нужно удерживаться достаточно короткое время, после чего следует медленно опустить ногу. Каждой ногой необходимо делать от пяти до 10 таких движений. Упражнение, способствующее стимуляции эвакуации стула, — толчки животом: вдохнуть воздух, втягивая живот, затем «выбросить» живот вперед и одновременно выдохнуть. Следует повторять до 10 раз перед каждой ожидаемой эвакуацией стула.
Физиотерапия, а также «альтернативные» методы лечения (акупунктура, шиатцу — давление на точки кончиками пальцев, аромотерапия) также могут использоваться в терапии хронических запоров.
Следует отметить, что при лечении хронических запоров у детей не рекомендуется применение слабительных препаратов, усиливающих моторику кишки и тормозящих абсорбцию воды и солей из кишечника (антрагликозиды: препараты алоэ, сенны, крушины, ревеня; производные фенолфталеина; бисакодил; касторовое масло; солевые слабительные) из-за большого количества побочных действий и осложнений. Длительное использование этих препаратов приводит к привыканию и, как следствие, необходимости постоянного повышения дозы. Кроме того, у детей развиваются такие осложнения, как схваткообразные боли в нижней половине живота, нарушения водно-электролитного обмена, токсическое поражение печени и почек, эндокринные расстройства, дисбактериоз кишечника и др. Препараты, содержащие антрагликозиды, при длительном применении вызывают сначала повреждение слизистой оболочки, а затем и мышечного слоя толстой кишки с возможной его атрофией, что усугубляет течение запоров. Солевые и масляные слабительные при длительном применении снижают всасывание жирорастворимых витаминов А, D, К, Е.
При необходимости включения в комплекс терапии запоров слабительных препаратов лучше использовать средства, относящиеся по механизму действия к пребиотикам. Так, лактулоза не всасывается в тонкой кишке, а в толстой — расщепляется под действием флоры кишечника на низкомолекулярные органические кислоты, приводя к понижению pН и повышению осмотического давления в просвете ободочной кишки. За счет притока жидкости увеличивается объем кала и изменяется его консистенция, он становится более рыхлым. Дозы препарата подбираются индивидуально.
В комплекс терапии необходимо включать препараты, нормализующие состояние центральной и вегетативной нервной системы. Выбор препарата зависит от выявленных у пациента аффективных нарушений (астенический, депрессивный, истерический, фобический синдромы). Оптимальные результаты лечения можно получить, если наблюдать ребенка совместно с психоневрологом.
В заключение хочется обратить внимание педиатров на то, что проблема хронических запоров у детей в настоящее время чрезвычайно актуальна. Несмотря на наличие эффективных мер терапии, необходимо помнить, что болезнь легче предупредить. Врачам нужно проводить разъяснительные беседы с родителями, знакомить и с оптимальным режимом дефекации, и с возможностями ранней коррекции задержки стула.
Читайте также:
- Вегетативное состояние
- Чем опасна аномальная жара для здоровья и как от нее спастись?
- Влияние алкоголя на организм. Признаки алкогольного опьянения
- Техника операции при сколиотической деформации. Переднее высвобождение.
- Диастолические механизмы сердечной недостаточности. Релаксация левого желудочка при сердечной недостаточности
