Стадии развития аспергиллом легких. Грибковый мячик
Добавил пользователь Alex Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Аспергиллёз: причины появления, симптомы, диагностика и способы лечения.
Определение
Аспергиллез — грибковое заболевание человека, животных и птиц, вызываемое аспергиллами - плесневыми грибами рода Aspergillus. У человека аспергиллы впервые были обнаружены Беннеттом (J. Н. Bennett) в 1844 году, а первое заболевание аспергиллезом описано Вирховом (R. Virchow) в 1856 году.
Причины появления аспергиллеза
Аспергиллы широко распространены в природе - их можно обнаружить в воздухе, почве, на растениях, коже человека и животных. Заражение людей происходит при вдыхании или проглатывании спор аспергилл, реже в результате их проникновения через поврежденную кожу или слизистые оболочки.
Кроме того, врачи говорят о так называемых профессиональных вредностях - речь идет о производствах, где существует вероятность переработки загрязненного аспергиллами сырья: пивоваренных и мукомольных заводах, силикатных заводах, ткацких, шпагатных и веревочных фабриках и т.д.
Дополнительная опасность аспергиллеза состоит в том, что он осложняет течение таких патологических процессов дыхательной системы, как аллергия, ринит, бронхит, кавернозный туберкулез, рак легкого.
Иммунитет после перенесенного заболевания нестойкий.
Классификация заболевания
- Аспергиллез.
- Инвазивный легочный аспергиллез.
- Другие формы легочного аспергиллеза.
- Тонзиллярный аспергиллез.
- Диссеминированный аспергиллез.
- Другие виды аспергиллеза.
- Аспергиллез неуточненный.
- висцеральный аспергиллез;
- поражение кожи и слизистых оболочек;
- аспергиллез органов слуха и зрения;
- аллергические проявления.
Чаще всего аспергиллы поражают легкие, где формируются аспергилломы — опухолевидные образования, состоящие из плотных сплетений грибка. На рентгенограмме опухолевидное тело резко очерчено и окружено светлой узкой серповидной воздушной подушкой, напоминающей гриб.
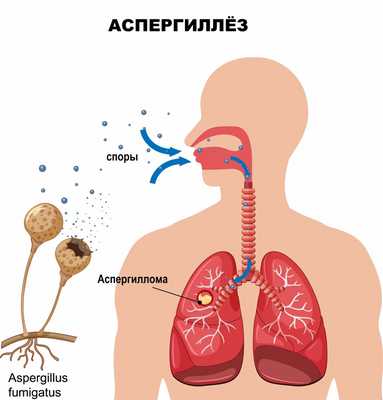
Аспергиллез дыхательных путей (аспергиллезная пневмония) вызывает следующие симптомы: сначала появляется стойкое ощущение горечи во рту и першение в горле.
Температура может повышаться до высоких значений в утренние часы и снижаться до нормальных или субфебрильных значений (до 37,5) к вечеру.
Лихорадочное состояние сопровождается ломотой в костях и ознобом. Заболевание протекает бурно - сначала мучительный сухой кашель носит приступообразный характер, позднее становится продуктивным - отделяемая мокрота серо-зеленая, могут присутствовать прожилки крови. Больной жалуется на одышку даже при небольшой нагрузке, интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
При генерализации (массивном распространении) процесса развиваются септикопиемические формы (наряду с общей интоксикацией организма происходит образование метастатических абсцессов в различных тканях и органах).
Встречаются аспергиллезные плевриты (воспаление плевры), менингоэнцефалиты, эндокардиты (воспаление внутренней оболочки сердца и клапанов).
Аспергиллезная спленомегалия (увеличение селезенки) протекает хронически, ткань селезенки буквально пронизана нитями грибка.
Аспергиллы известны как одни из возбудителей мицетомы (мадурской стопы) — синдрома, характеризующегося односторонним ограниченным на стопе или кисти безболезненным плотным инфильтратом, отеком, формированием гранулем и свищей. В процесс может вовлекаться костная ткань, что приводит к деформации конечности.
Описаны аспергиллезные отиты, которые манифестируют легкой гиперемией (покраснением), шелушением и зудом кожи наружного слухового прохода. Позднее наблюдается истончение эпителия и постепенное заполнение наружного слухового прохода рыхлой сероватой или желтоватой, похожей на вату, массой, в которой присутствуют споры гриба. Распространение микоза на барабанную перепонку проявляется резко выраженными колющими болями в ухе. Возможны поражения решетчатой кости, верхнечелюстных и клиновидных пазух с переходом процесса на орбиты. Наблюдаются язвенные конъюнктивиты и другие поражения глаз.
В развитии аспергиллеза кожи помимо факторов, общих для плесневых микозов, играют роль травмы (ожоги, раны), мацерация кожи, предшествующие воспалительные процессы. Описаны экземоподобный аспергиллез кожи, сходный с себорейной экземой. Заболевание носит хронический характер и проявляется высыпаниями, пузырьками, множественными плотными, безболезненными узлами, локализующимися преимущественно на верхних конечностях. Постепенно узлы размягчаются, вскрываются с образованием язв и рубцов.
Аспергиллез ногтей часто сочетается с инфицированием дерматофитами - плесневыми грибами, которым для питания нужен кератин и которые живут на роговом слое кожи, волосах или ногтях, вызывая поверхностные микозы. Такая микст-инфекция характеризуется появлением в толще ногтя серых, желтых, реже зеленоватых пятен или полос, развитием подногтевого гиперкератоза (утолщения). В дальнейшем ноготь деформируется и крошится.
Диагностика аспергиллеза
В процессе диагностики аспергиллеза большое внимание уделяется анамнезу. Важное значение имеет определение хронической легочной патологии и состояний иммунодефицита.
- При легочной форме аспергиллеза проводится рентгенография. Если она не достаточно информативна, то проводят КТ легких.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Аллергический бронхолёгочный аспергиллёз
Аллергический бронхолёгочный аспергиллёз - это хроническое заболевание бронхолегочной системы, обусловленное поражением дыхательных путей грибами аспергиллами и характеризующееся развитием в бронхах аллергического воспалительного процесса. Аспергиллез, как правило, возникает у больных бронхиальной астмой, проявляется лихорадкой, кашлем со слизисто-гнойной мокротой, болями в грудной клетке, периодическими приступами удушья. Диагноз устанавливается с учетом данных клинического осмотра, анализов крови и мокроты, рентгенологического исследования легких, аллергологических проб. Лечение проводится с использованием глюкокортикоидов и противогрибковых препаратов.
МКБ-10

Общие сведения
Аллергический бронхолёгочный аспергиллез - это инфекционно-аллергический плесневый микоз, вызванный грибками аспергиллами (как правило, это Aspergillus fumigatus) и проявляющийся развитием дисбактериоза дыхательных путей, аллергического воспаления слизистой оболочки бронхов и последующего фиброза легких. Заболевание возникает преимущественно у больных атопической бронхиальной астмой (90% всех случаев аспергиллеза), а также при муковисцидозе и у лиц с ослабленным иммунитетом.
Впервые заболевание было выявлено и описано в Великобритании в 1952 году среди больных бронхиальной астмой, у которых отмечалось длительное повышение температуры тела. В настоящее время аллергический бронхолегочный аспергиллез встречается чаще у людей в возрасте от 20 до 40 лет и диагностируется у 1-2% больных бронхиальной астмой. Поражение дыхательных путей грибами аспергиллами представляет особую опасность для лиц с врожденным и приобретенным иммунодефицитом.

Причины
Возбудитель аллергического бронхолегочного аспергиллеза - дрожжеподобные грибы из рода аспергилл. Всего известно около 300 представителей этих микроорганизмов, 15 из которых могут вызывать развитие инфекционно-аллергического воспаления при попадании в дыхательные пути. В подавляющем большинстве случаев плесневый микоз в бронхах возникает при проникновении Aspergillus fumigatus.
Распространены аспергиллы повсеместно, споры грибов находятся в воздухе и летом, и зимой. Любимые места обитания этих микроорганизмов - влажная, заболоченная местность, почвы с богатым содержанием органических удобрений, скверы и парки с опавшими листьями, жилые и нежилые помещения с повышенной влажностью воздуха (санузлы, ванные комнаты, подвалы в старых домах), земля комнатных растений, клетки птиц, кондиционеры.
Основными факторами риска, облегчающими развитие аллергического бронхолегочного аспергиллеза, являются наследственная предрасположенность (наличие бронхиальной астмы и других аллергических заболеваний у родственников), длительный контакт с аспергиллами (работа на приусадебном участке, животноводческих фермах, мукомольных предприятиях), снижение защитных сил организма (первичный и вторичный иммунодефицит, хронические заболевания бронхолегочной системы, болезни крови, злокачественные новообразования и др.).
Патогенез
Споры грибов Aspergillus во время вдоха попадают в дыхательные пути, оседают на слизистой оболочке бронхов, прорастают и начинают свою жизнедеятельность. При этом происходит выброс протеолитических ферментов, повреждающих клетки эпителия бронхов. Реакция иммунной системы на антигены аспергилл вызывает образование медиаторов аллергии, синтез иммуноглобулинов E, A и G, развитие воспалительного процесса аллергической природы в бронхах.
Симптомы
При хроническом течении аллергического бронхолегочного аспергиллеза проявления болезни могут быть стертыми - без признаков интоксикации, с периодическим кашлем со слизистой мокротой, в которой могут быть коричневатые включения, небольшой одышкой при физических нагрузках, чувством нехватки воздуха. Если аспергиллез протекает на фоне иммунодефицита, в клинической картине будут присутствовать симптомы основного заболевания (острого лейкоза, туберкулеза легких, саркоидоза, обструктивной болезни легких, злокачественного новообразования конкретной локализации).
Диагностика
Диагноз аллергического бронхолегочного аспергиллеза устанавливает аллерголог-иммунолог и врач-пульмонолог на основании изучения анамнеза, клинической картины заболевания, данных лабораторных и инструментальных исследований, аллергологических проб:
- Беседа и осмотр. Анамнез заболевания может указывать на наследственную отягощенность по аллергическим заболеваниям, наличие атопической бронхиальной астмы у пациента, периодический или длительный контакт с аспергиллами в быту или в процессе профессиональной деятельности. При физикальном обследовании примерно у половины больных аллергическим бронхолегочным аспергиллезом определяется притупление перкуторного звука в верхних отделах легких и прослушивание при аускультации влажных мелкопузырчатых хрипов, а также признаки нарушения общего состояния - одышка, бледность кожных покровов, потливость, субфебрилитет или гипертермия.
- Тесты лабораторной диагностики. При лабораторном исследовании в периферической крови определяется эозинофилия (более 20%), иногда отмечается лейкоцитоз и повышение СОЭ. При цитологическом анализе мокроты выявляется преобладание эозинофилов, при микроскопии мокроты могут определяться элементы мицелия аспергилл. Бактериологическое исследование мокроты позволяет выявить культуру Aspergillus fumigatus при росте грибов на питательных средах.
- Аллергологическое обследование. Проводятся кожные аллергологические тесты с экстрактом из аспергилл (выявляется типичная реакция немедленного типа). Диагноз аллергического бронхолегочного аспергиллеза подтверждается при определении повышенного уровня общего иммуноглобулина E и специфических IgE и IgG к Aspergillus fumigatus в сыворотке крови.
- Рентгендиагностика. При проведении бронхографии и компьютерной томографии выявляются проксимальные бронхоэктазы, «летучие» инфильтраты в легких.
Дифференциальная диагностика аллергического бронхолегочного аспергиллеза проводится с туберкулезом легких, саркоидозом, хронической обструктивной болезнью легких, эозинофильными легочными поражениями другой этиологии.
Лечение бронхолегочного аспергиллеза
Основные направления лечения аспергиллеза с поражением бронхолегочной системы - противовоспалительная терапия, уменьшение сенсибилизации организма и снижение активности аспергилл.
В острый период заболевания назначаются системные глюкокортикостероидные гормоны на протяжении не менее шести месяцев (препарат выбора - преднизолон). Применение глюкокортикостероидов начинают в лечебных дозировках и продолжают до полного рассасывания инфильтратов и нормализации титров антител, после чего переходят на поддерживающий прием еще на протяжении 4-6 месяцев. После полного купирования воспалительного процесса, то есть в стадии ремиссии, начинают проводить противогрибковую терапию амфотерицином B или траконазолом в течение 4-8 недель.
Прогноз и профилактика
Прогноз зависит от частоты и тяжести обострений аспергиллеза, сопутствующего фона. При частых обострениях и наличии других заболеваний в анамнезе существенно страдает качество жизни. Предупредить первичную инвазию позволяет соблюдение правил предосторожности при проведении сельхозработ. В первую очередь это касается лиц с бронхиальной астмой и иммудефицитами. Для профилактики рецидивов аллергического бронхолегочного аспергиллеза необходимо обеспечить максимальное снижение контакта с аспергиллами, а при наличии такой возможности - переезд в высокогорную местность с сухим климатом.
1. Аллергический бронхолегочный аспергиллез/ Кулешов А.В., Чучалин А.Г.// Русский медицинский журнал. - 1997 - №17.
3. Клинические особенности аллергического бронхолегочного аспергиллеза у детей/ Миненкова Т.А. Котов В.С. Мизерницкий Ю.Л. Ружицкая Е.А. Окунева Т.С.// Земский врач.- 2011.
Аспергиллома легкого ( Мицетома )
Аспергиллома лёгкого - это шаровидное образование, сформированное разрастающимся и переплетающимся мицелием плесневых грибов аспергилл, который заполняет бронхоэктазы и полости лёгочной паренхимы. Проявляется кашлем с кровохарканьем, незначительной одышкой, общей интоксикацией. Нередко патология протекает скрыто. Выявляется с помощью рентгенографии, КТ лёгких, лабораторных методов диагностики, патоморфологического исследования биопсийного и резецированного материала. Аспергиллома удаляется оперативным путём, после операции применяется консервативная антифунгальная терапия.


Аспергиллома (мицетома) лёгкого характеризуется сапрофитным неинвазивным внутриполостным ростом колонии микромицетов. В ряде случаев наличие грибного шара причиняет существенный вред здоровью носителя. У половины больных патология протекает бессимптомно и является случайной находкой при рентгеновском исследовании. 50-70% пациентов беспокоит кровохарканье, приблизительно у трети из них развиваются жизнеугрожающие лёгочные кровотечения. Чаще всего (в 40-90% случаев) аспергиллома формируется на фоне посттуберкулёзных изменений органов дыхания, реже - (1-15%) в интактной ткани лёгкого. Мужчины болеют чаще женщин. У детей такая форма аспергиллёза не встречается.

Аспергиллома развивается в результате жизнедеятельности плесневых грибов рода Aspergillus. Эти микромицеты распространены повсеместно. Они обитают в почве, играют определённую роль в порче некоторых продуктов питания, используются в пищевой и фармацевтической промышленности. Аспергиллы присутствуют в помещениях и во внешней среде и попадают в дыхательную систему аэрогенным путём. Они являются условно-патогенными возбудителями и вызывают заболевание при определённых обстоятельствах. Развитию патологического процесса способствует снижение функции иммунитета, возникающее при длительном лечении кортикостероидами, цитостатиками, лучевой терапии.
Предпосылкой для формирования мицетомы аспергиллёзной этиологии является наличие полостей любого генеза в ткани лёгкого размером не менее 2 см в диаметре. Грибы колонизируют санированные туберкулёзные каверны, легочные кисты и бронхоэктазии, занимают остаточные полости у больных саркоидозом, гистиоцитозом, некоторыми пневмокониозами. Авторы научных статей в области практической пульмонологии и инфектологии описывают немногочисленные случаи роста аспергиллом в распадающихся раковых опухолях, а также в просвете здорового бронха.
При вдыхании в респираторный тракт человека попадают частицы пыли, содержащие споры аспергилл. Они оседают в бронхоэктазах, бронхиальных кистах или кавернах и прорастают. Микромицеты выделяют протеолитические ферменты, частично разрушающие клетки эпителия, выстилающего полость изнутри. Развивается слабый воспалительный процесс. Плесневые грибы питаются клеточным детритом, растут и размножаются. Аспергиллома постепенно увеличивается в размерах. Разрастаясь, патологическое образование может повредить кровеносный сосуд и явиться причиной лёгочного кровотечения.
Мицетоме обычно свойственен внутриполостной рост без повреждения окружающих паренхиматозных тканей. Разрастание массы гриба может привести к полной обтурации бронха и гибели аспергилл из-за дефицита кислорода. При значительном снижении иммунитета активное размножение патогенов нередко провоцирует развитие инвазивного лёгочного аспергиллёза.
Морфологически аспергиллома лёгкого представляет собой крупное шаровидное или несколько вытянутое овальной формы образование, просвет которого неоднородно заполнен рыхлой крошащейся коричневой массой, представленной мицелием грибов и клеточным детритом.
Классификация
Встречаются одиночные и множественные аспергиллёзные мицетомы. Процесс может быть односторонним или распространяться на оба лёгких. В больших полостях и крупных бронхах могут локализоваться один или несколько грибных шаров. В литературе часто встречается разделение образований на простые и сложные, но современные медицинские руководства рекомендуют классифицировать патологию следующим образом:
- Простая аспергиллома. Заполняет тонкостенную кисту и характеризуется минимальной воспалительной реакцией прилежащей паренхимы лёгкого.
- Хронический кавитарный аспергиллёз лёгких. Стенки полостного образования, содержащего гифы грибов, неравномерно утолщены, присутствуют явные признаки воспаления и реакция плевры. Процесс носит множественный характер. Происходит увеличение количества и размеров инфильтратов.
Симптомы аспергилломы лёгкого
В течение длительного периода времени локализованная в лёгком аспергиллома протекает бессимптомно. Она выявляется случайно при профилактическом осмотре. По мере роста образования присоединяется упорный кашель с зеленоватой хлопьевидной мокротой и прожилками крови в ней. Нередко возникает лёгочное кровотечение. Симптомы общей интоксикации выражены слабо. Температура тела может эпизодически подниматься до субфебрильных значений, присутствуют умеренная слабость и незначительное постепенное снижение массы тела.
Вторичное инфицирование мицетомы бактериальной микрофлорой сопровождается фебрильной лихорадкой с ознобами, потливостью. Учащается кашель, мокрота приобретает грязно-бурый оттенок. Появляются усиливающиеся на вдохе боли в груди, одышка при небольшой физической нагрузке, нарастают признаки интоксикации. Аналогичная клиническая картина характерна для многих первичных лёгочных процессов. Симптомы аспергилломы часто сложно отличить от проявлений фоновых заболеваний.
Осложнения
Иногда (примерно в 10% случаев) аспергиллома регрессирует спонтанно. Однако выжидательная тактика ведения пациентов с данной патологией не применяется из-за высокого риска развития опасных осложнений. Стенка мицетомы хорошо кровоснабжается, и мицелий гриба в процессе роста повреждает сосуды.
У большинства больных с такого рода лёгочными образованиями со временем появляется кровохарканье. Массивное лёгочное кровотечение возникает приблизительно у одной трети пациентов и нередко приводит к летальному исходу. Другим грозным осложнением патологического процесса является прогрессирование аспергиллёза, развитие инвазивной формы болезни с высокой (до 90%) летальностью.
Аспергиллома обычно возникает на фоне другой персистирующей лёгочной патологии или её последствий. Диагностический поиск осуществляют пульмонологи совместно с инфекционистами. Иногда данную форму аспергиллёза сложно отдифференцировать от туберкуломы или новообразования лёгкого, и в диагностике принимают участие фтизиатры и онкологи. При сборе анамнеза учитывается профессиональная деятельность пациента и наличие хронических пульмонологических болезней. При осмотре и физикальном обследовании выявляются признаки фонового заболевания. Окончательный диагноз устанавливается на основании:
- Лучевых методов. На рентгенограммах и КТ легких определяются одиночные или множественные шаровидные тени, расположенные чаще в верхних долях с одной или обеих сторон. Патогномоничным признаком мицетомы является симптом полумесяца - наличие полоски воздуха, отделяющей большую часть грибной массы от стенки полости. При перемене положения тела больного наблюдается внутриполостное перемещение образованного аспергиллами шара - симптом погремушки.
- Иммунологических тестов. Антитела к аспергиллам - иммуноглобулины G ‒ выявляются в сыворотке крови большинства пациентов с аспергилломой лёгкого. Исключение составляют больные, длительно получающие лечение кортикостероидными гормонами. У них сывороточные антитела часто не обнаруживаются.
- Микроскопии и культуральной диагностики. Являются точными, но не всегда информативными методами диагностики. При микроскопическом исследовании мокроты и (или) промывных вод бронхов иногда обнаруживаются фрагменты гифов аспергилл. Посев биологического материала на питательные среды только в половине случаев даёт рост колоний микромицетов.
- Гистологического исследования. Забор биопсийного материала осуществляется во время бронхоскопии или трансторакальным доступом. Резецированные участки лёгкого с шаровидными образованиями также подвергаются морфологическому исследованию. Микроскопически обнаруживаются скопления грибов с характерным ветвящимся под острым углом мицелием.

КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.
Лечение аспергилломы лёгкого
Из-за риска возникновения лёгочного кровотечения аспергиллома подлежит хирургическому удалению. Объём оперативного вмешательства зависит от размеров и количества образований, характера фонового процесса. Обычно вместе с мицетомой удаляется поражённая доля лёгкого. Односторонний процесс с наличием множественных аспергиллом, с выраженными клиническими проявлениями, рецидивирующим кровохарканьем является показанием для пульмонэктомии.
В последние годы всё чаще выполняются органосохраняющие краевые резекции лёгкого, сегментэктомии, лобэктомии. Проводятся щадящие видеоторакоскопические операции. В послеоперационном периоде назначаются фунгицидные препараты и иммуномодуляторы.
Прогноз во многом зависит от тяжести течения основного заболевания и состояния иммунитета. Здоровые иммунокомпетентные лица после щадящего хирургического лечения полностью выздоравливают. Большой объём операции (лобэктомия, пульмонэктомия) на фоне сниженного лёгочного резерва приводят к появлению дыхательной недостаточности и инвалидизации пациента. Смерть от массивного лёгочного кровотечения наступает у больных с нелеченой аспергилломой в 2-14% случаев.
Профилактические меры сводятся к регулярному рентгенологическому обследованию пациентов, страдающих хроническими заболеваниями дыхательной системы, и своевременному лечению фоновых процессов.
1. Лискина И.В. Аспергиллома легкого / И.В. Лискина, С.Д. Кузовкова // Международный медицинский журнал. - 2011 - №4.
2. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. - 2008.
3. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал. - 2015 - №4..
Аспергиллез легких
Аспергиллёз лёгких - это заболевание грибковой этиологии, которое поражает все отделы дыхательной системы, протекает в острой или хронической форме, характеризуется разнообразием клинических симптомов, наличием признаков аллергии. Клиническая картина болезни включает кашель, кровохарканье, лихорадку и одышку. Диагноз устанавливается на основании рентгенографии и КТ органов грудной клетки, бронхоскопии, серологической диагностики, лабораторного исследования патологического материала. Назначается консервативное лечение фунгицидами, при необходимости в сочетании с антибиотиками и глюкокортикостероидами. Аспергилломы удаляются хирургическим путём.

Аспергиллёз лёгких по распространенности занимает первое место среди лёгочных микозов. 75% всех случаев грибковых поражений респираторного тракта вызваны аспергиллами. Плесневые грибы, провоцирующие развитие болезни, распространены повсеместно. Самое высокое содержание спор аспергилл в окружающей среде отмечается в арабских странах. Их концентрация выше в закрытых помещениях.
Болеют лица, вынужденные контактировать с обсеменённым спорами грибов материалом в силу своей профессиональной деятельности, а также пациенты с иммуносупрессией любого генеза. 20% реципиентов органов и тканей заболевают аспергиллёзом в послеоперационном периоде. У половины из них болезнь приводит к летальному исходу.
Возбудителями болезни являются плесневые грибы рода Aspergillus. Их споры содержатся в воздухе, почве и воде, мицелий активно растет в условиях повышенной влажности. Споры аспергилл устойчивы к высушиванию и длительно сохраняются в частицах пыли. Распространению способствуют мухи, тараканы и другие насекомые. Люди регулярно сталкиваются с патогенами, многие ежедневно вдыхают споры грибов, однако аспергиллёз лёгких развивается у сравнительно небольшой части населения. Факторами риска возникновения патологии являются:
- Иммунодефицитное состояние. Заболеванию подвержены пациенты с нарушением функций иммунитета. Грибковое поражение часто выявляется у лиц с первичным иммунодефицитом, больных СПИДом, онкологическими болезнями, сахарным диабетом. Трансплантация лёгких осложняется микозом у каждого пятого пациента, несколько реже аспергиллёз развивается у реципиентов костного мозга, поджелудочной железы и почек. Возникновению патологического состояния способствует длительный приём антибактериальных препаратов, кортикостероидов и цитостатиков.
- Хроническая патология лёгких. Излюбленными местами локализации аспергиллом являются полостные образования лёгочной ткани, бронхоэктазы. Заболевание часто диагностируют у больных хроническими формами туберкулёза, онкопатологией дыхательной системы, пациентов с муковисцидозом, ХОБЛ.
- Массивная инвазия аспергилл. Заболевают лица с нормально функционирующей иммунной системой, но работающие в условиях массивного обсеменения внешней среды спорами плесневых грибов. В группу риска входят работники мельниц, птицефабрик, пивоварен, фермеры и представители некоторых других профессий. Споры аспергилл в большом количестве могут содержаться в прядильном сырье, системах вентиляции и кондиционирования воздуха, сантехническом оборудовании.
Экзогенный лёгочный аспергиллёз обычно развивается при вдыхании спор грибов. При выраженной имуносупрессии возможна активация сапрофитных аспергилл, обитающих на коже и слизистых оболочках. Происходит аутоинфицирование. Аспергиллы попадают в дыхательную систему. При полноценном клеточном иммунном ответе наблюдается уничтожение и фагоцитоз гифов грибов.
При массивном попадании грибных спор в организм и/или нарушении функций клеточного иммунитета преобладает гуморальный ответ. Образуются гранулёмы, содержащие гифы патогенных грибов - аспергилломы. Они выявляются в бронхоэктазах, туберкулёзных кавернах и других полостях лёгких, на слизистых оболочках трахеи и бронхов. Такая форма болезни является неинвазивной.
Инвазивный аспергиллёз возникает на фоне выраженного иммунодефицита, при значительном снижении уровня гранулоцитов крови. Грибковая инфекция распространяется гематогенным путём, поражает лёгочную паренхиму, плевру, лимфатические узлы. Образуются множественные гранулёмы в различных органах и тканях. Течение болезни приобретает септический характер. Кроме того, некоторые виды аспергилл продуцируют большое количество микотоксинов, другие - являются мощными аллергенами. Развиваются микотоксикозы и аллергические реакции.
Существует несколько классификаций лёгочной формы заболевания. По механизму инфицирования различают экзогенный и эндогенный аспергиллёз бронхолёгочной системы. Процесс может протекать остро и хронически. Некоторые специалисты в сфере пульмонологии отдельно выделяют поражение лёгких и дыхательных путей. Рабочая классификация отражает степень инвазии патогенов, их токсические свойства, локализацию процесса, наличие сенсибилизации организма и особенности течения болезни. Она включает:
- Неинвазивный лёгочный аспергиллёз. Возникают единичные и множественные аспергилломы лёгких с относительно доброкачественным течением.
- Инвазивный аспергиллёз респираторного тракта.Инвазивными легочными формами являются изолированный некротический аспергиллёз бронхов, пневмония, плеврит и хроническая лёгочная диссеминация грибковой этиологии.
- Аллергический аспергиллёз бронхов и лёгких. Гиперчувствительность к грибковым аллергенам приводит к развитию аллергического бронхолегочного аспергиллеза - микогенной бронхиальной астмы и экзогенных аллергических альвеолитов.
Симптомы аспергиллёза лёгких
Неинвазивный аспергиллез
Клиническая картина при микотическом поражении респираторных органов зависит от формы патологического процесса. Для неинвазивных аспергиллом характерно бессимптомное течение. Определить длительность инкубационного периода не представляется возможным. Заболевание обнаруживается случайно при прохождении профилактического рентгенологического обследования лёгких. Появление крови в мокроте свидетельствует о прорастании сосудов мицелием грибов и начале инвазивного процесса.
Инвазивный аспергиллез
При вдыхании большого количества патогенов развивается аспергиллёзный трахеобронхит или интерстициальная пневмония. Клиническим проявлениям предшествует короткий - от 1-3 часов до 3 дней - инкубационный период. Появляется стойкое непрекращающееся ощущение горечи во рту, першение в горле. Отмечается повышение температуры до высоких цифр, сопровождающееся ломотой в костях, ознобом. Для аспергиллёзной пневмонии характерна лихорадка неправильного типа. Температура повышается в утренние часы, снижается до нормальных или субфебрильных значений к вечеру.
Заболевание протекает бурно. Кашель в начале болезни мучительный, носит приступообразный характер, позднее становится продуктивным. Отделяется серо-зелёное или кровянистое содержимое бронхов. Больного мучает одышка даже при небольшой нагрузке. Беспокоят интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
Выражены симптомы общей интоксикации: слабость, потливость, отсутствие аппетита, повышенная утомляемость, похудание. Определяется учащённое сердцебиение и перебои сердечного ритма. Острому инвазивному лёгочному аспергиллёзу часто сопутствует поражение придаточных пазух носа и макулопапулёзные кожные высыпания.
Хронический аспергиллез
При эндогенном инфицировании лёгочный аспергиллёз принимает первично-хроническое течение. Его клинические проявления отличаются от картины интерстициальной пневмонии вялой симптоматикой с длительным субфебрилитетом, незначительным болевым синдромом. Микоз развивается на фоне персистирующего туберкулёза, саркоидоза, ХОБЛ, другой лёгочной патологии и несколько меняет картину основного заболевания. Пациенты обычно отмечают усиление одышки и кашля, обнаруживают серо-зелёные комочки в мокроте.
Аллергический аспергиллез
Аллергический аспергилёз чаще всего протекает в форме тяжёлой гормональнозависимой бронхиальной астмы. Проявляется частыми дневными и ночными приступами удушья, свистящими хрипами и тяжестью в груди, приступами сухого кашля. Больные аллергическим альвеолитом предъявляют жалобы на нарастающую одышку и отхождение небольшого количества слизистой мокроты. Острая форма альвеолита сопровождается признаками общего недомогания, артралгиями.
Своевременная диагностика и правильно выбранная тактика лечения позволяют добиться выздоровления у 25-50% больных респираторным аспергиллёзом. Осложнения возникают при любой форме заболевания. Их частота и тяжесть напрямую зависят от состояния иммунной системы и наличия фоновых патологий. Аспергиллёз утяжеляет течение основного патологического процесса.
У больных с аспергилломами нередко развивается кровохарканье. 25% таких пациентов погибают от лёгочного кровотечения. Острый инвазивный бронхолёгочный аспергилёз при выраженном снижении иммунитета приводит к возникновению микогенного сепсиса с высокой (50%) летальностью. Хроническое течение осложняется сердечно-легочной недостаточностью и последующей инвалидизацией больного.
Пациенты с лёгочными проявлениями аспергилёза обследуются у пульмонолога. При сборе анамнеза уточняется профессия, наличие хронической бронхолёгочной патологии, первичного или вторичного иммунодефицита. При осмотре и физикальном исследовании выявляются разнообразные неспецифичные симптомы. При аспергиллёзной пневмонии выслушиваются распространённые сухие и влажные мелкопузырчатые хрипы. В остальных случаях аускультативные данные обычно бывают скудными или отражают течение фонового процесса. Основными методами диагностики являются:
- Лучевая диагностика.Рентгенологическая картина в легких отличается разнообразием. Определяются нестойкие эозинофильные инфильтраты, плотные округлые или шаровидные тени с полостями распада, расположенные преимущественно в верхних долях лёгких, мелкоочаговая диссеминация. Характерным признаком аспергилломы является наличие серповидного просветления в полости округлого или овального образования, которое смещается при изменении положения тела (симптом погремушки). При заполнении полости аспергилломы контрастом грибные массы всплывают (симптом поплавка).
- Лабораторные исследования. В общеклиническом анализе крови отмечается лейкоцитоз, эозинофилия, повышение СОЭ. При микроскопии мокроты, промывных вод бронхов обнаруживаются грибные гифы. Культуральный метод позволяет вырастить колонии аспергилл на питательных средах. С помощью серологических реакций (ИФА, РСК) выявляются антитела к плесневым грибкам. Для пациентов с аллергической формой болезни характерен подъём уровня общего IgЕ. При хроническом аспергилёзе повышается IgG.
- Бронхоскопия. При эндоскопии бронхов определяется деформация трахеобронхиального дерева, признаки катарального воспаления слизистой оболочки бронхов. При попадании бронхоскопа в аспергиллому обнаруживается пушистый налёт серо-жёлтого или зеленоватого цвета, с трудом отделяющийся от стенок полости. Выполняется микроскопия и культуральное исследование полученного патологического материала.
Лёгочный аспергилёз необходимо дифференцировать с заболеваниями опухолевой природы, туберкулёзом, саркоидозом, деструктивной пневмонией другой этиологии. В последнее время микоз часто утяжеляет течение вышеуказанной патологии, поэтому в диагностическом поиске нередко принимают участие фтизиатры и онкологи. Из-за частого поражения патогенами ЛОР-органов все пациенты с подозрением на аспергиллёз направляются на консультацию к оториноларингологу.

Лечение аспергиллёза лёгких
Длительность терапии и объём лечебных мероприятий зависят от формы заболевания и состояния иммунитета больного. Аспергиллёз бронхов, нетяжёлая микотическая пневмония у иммунокомпетентных лиц излечиваются за 7-10 дней в амбулаторных условиях. Показаниями к госпитализации являются кровохарканье, длительный эпизод фебрильной лихорадки, затяжной приступный период бронхиальной астмы. Основной группой препаратов, применяющихся для лечения данной патологии, являются с активные в отношении аспергилл антифунгальные средства.
Параллельно осуществляется медикаментозная терапия фонового процесса. Используются антибактериальные препараты и кортикостероидные гормоны. Питание больных аспергиллёзом должно быть полноценным, сбалансированным, высококалорийным. Аспергилломы, сопровождающиеся кровохарканьем, подлежат хирургическому удалению. Выполняется резекция лёгкого или лобэктомия. При выраженной дыхательной недостаточности для профилактики кровотечения в качестве временной меры применяется перевязка соответствующей бронхиальной артерии.
При лёгких формах аспергиллёза прогноз благоприятный, наступает полное выздоровление. Хронизация процесса приводит к формированию лёгочного сердца и инвалидности. Выраженный иммунодефицит может способствовать генерализации микоза и закончиться смертью больного. В качестве профилактики лица из групп профессионального риска должны использовать индивидуальные средства защиты и проходить регулярные профилактические осмотры. Пациенты с выраженными нарушениями функций иммунной системы подлежат рациональному трудоустройству и регулярному серологическому обследованию на аспергиллёз. Им запрещается употреблять в пищу продукты с плесенью, долго находиться в сырых и пыльных помещениях.
1. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал - 2015 - №4.
2. Обзор рекомендаций американского общества по инфекционным болезням по лечению аспергиллеза/ Масчан А.А., Клясова Г.А., Веселов А.В.// Клиническая Микробиология и Антимикробная Химиотерапия. - 2008 - Т10, № 2.
3. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. - 2008.
Микозы легких
Микозы легких относительно редки и возникают преимущественно у пациентов с резко сниженными защитными реакциями организма (СПИД, раковая кахексия, длительное лечение антибиотиками широкого спектра действия, глюкокортикоидами и иммуносупрессивной терапии). Возбудители микозов лёгких — микроскопические грибы (микромицеты). Проявления заболевания и характер его течения в значительной степени отличается от бактериальных и вирусных инфекций. Идентификация возбудителей грибковых пневмоний является основой успешного лечения.
Аспергиллёз
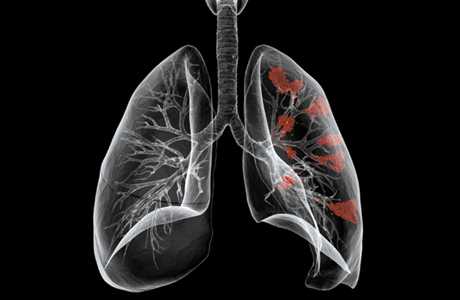
Инвазивный аспергиллёз (пневмония).
Основными возбудителями инвазивного аспергиллёза являются: A. fumigatus (60-90%), A.flavus (10-30%) и A. niger (2-15%). Частота составляет 12-34 случая на 1 млн. населения в год. Инфицирование происходит в результате вдыхания конидий Aspergillus. От человека к человеку аспергиллёз не передаются. Наиболее часто развивается у больных острым лейкозом во время цитостатической терапии, у пациентов, длительно получающих глюкокортикоиды и иммуносупрессоры.
Клинические проявления
Продолжительность инкубационного периода не определена.
Наиболее частыми признаками заболевания являются - неэффективность антибиотиков широкого спектра, повышение температуры тела более 38°С длительностью более 96 ч, непродуктивный кашель, боли в грудной клетке, кровохарканье и одышка. В 30% случаев повышения температуры может не отмечаться. Иногда клиника аспергиллеза напоминает признаки тромбоза ветвей лёгочной артерии: внезапно возникшие боли в груди и выраженная одышка. Нередко единственным проявлением заболевания служат изменения на рентгенограмме или КТ лёгких.
Основной метод выявления:
- очагов поражения — мультиспиральная компьютерная томография (МСКТ);
- микробиологического подтверждения диагноза — микроскопия и посев респираторных субстратов;
- серологической диагностики — определение антигена Aspergillus (галактоманнана) в сыворотке крови.
- рентгенография лёгких и придаточных пазух носа;
- КТ грудной клетки (МСКТ);
- при наличии неврологической симптоматики — МСКТ или МРТ головного мозга;
- определение антигена Aspergillus в сыворотке крови;
- бронхоскопия, бронхоальвеолярный лаваж (БАЛ), биопсия очагов поражения;
- микроскопия и посев смывов БАЛа, мокроты, отделяемого из носа, биопсийного материала.
Лечение включает антифунгальную (антигрибковую) терапию, устранение факторов риска и хирургическое удаление поражённых тканей.
Прогноз. Без лечения инвазивный аспергиллёз практически всегда заканчивается летальным исходом (в течение 1-4 нед.). При проведении лечения летальность составляет 30-50% и зависит от основного заболевания (острый лейкоз и др.), а также от распространённости аспергиллеза или локализации заболевания (диссеминация, поражение ЦНС)
Хронический некротизирующий аспергиллёз лёгких — относительно редкое заболевание, составляющее примерно 5% всех случаев аспергиллёза лёгких. Возбудитель — A. fumigatus, реже — A. flavus, A. terreus и др. Факторы риска — СПИД, сахарный диабет, алкоголизм, длительное лечение стероидами.
Симптомы характерны, но не специфичны. Обычно развивается хронический продуктивный (с мокротой) кашель, нередко с умеренным кровохарканьем. Субфебрилитет. Общая слабость и снижение массы тела. Болезнь протекает «хронически» с периодическими обострениями и прогрессирующим нарушением функций лёгких вследствие развития фиброза. Осложнения: поражение плевры, рёбер, позвонков, лёгочное кровотечение, инвазивный аспергиллез лёгких (пневмония) с гематогенной диссеминацией, поражением головного мозга и внутренних органов.
Диагностика - см. инвазивный аспергиллез.
Лечение. Длительное применение противогрибковых препаратов. Показанием к хирургическому лечению служит высокий риск лёгочного кровотечения.
Аспергиллома (неинвазивный аспергиллез), или «грибной шар», представляет собой мицелий (грибницу) грибка Aspergillus, разрастающегося в полостях лёгких, образованных в результате туберкулёза, опухоли и других заболеваний. Аспергиллома может возникать в придаточных пазухах носа.
Возбудитель — Aspergillus fumigatus, реже A.flavus. Туберкулёз является причиной образования полости при аспергилломе в 40-70% случаев; деструктивная пневмония — в 10-20%; буллёзная эмфизема — в 10-20%; бронхоэктазы — в 5-10%; опухоли — в 3-7% случаев. Вероятность развития аспергилломы в каверне размером 2 см составляет 15-20%. Обычно возникает в возрасте от 40 до 70 лет, чаще у мужчин.
Изначально протекает бессимптомно, но по мере прогрессирования начинает беспокоить кашель, возникают кровохарканье, субфебрилитет. При вторичном бактериальном инфицировании поражённой грибами полости могут развиваться признаки острого воспаления. В большинстве случаев аспергиллома возникает в верхней доле правого лёгкого (50-75%), реже — в верхней доле левого лёгкого (20-30%). Приблизительно у 10% больных признаки аспергилломы проходят спонтанно, без лечения. У боль¬шинства больных в течение заболевания возникает эпизод кровохарканья, у 20% — лёгочное кровотечение. Осложнениями аспергилломы являются лёгочное кровотечение и инвазивный рост Aspergillus с развитием хронического некротизирующего аспергиллёза лёгких или специфического плеврита.
Диагностика - см. инвазивный аспергиллез.
Лечение проводят при развитии или высоком риске осложнений (повторное кровохарканье, лёгочное кровотечение и др.), при бессимптом¬ной аспергилломе показано наблюдение. Основным методом лечения является хирургическое удаление поражённого участка лёгкого.
Аллергический бронхолёгочный аспергиллёз характеризуется развитием реакции гиперчувствительности I типа при поражении дыхательных путей Aspergillus. Частота у больных бронхиальной астмой составляет 1-5%, у больных муковисцидозом — 5-14%.
Возбудители — Aspergillus fumigatus, A. clavatus, реже — другие Aspergillus.
Возникновению способствуют врождённая предрасположенность.
Инвазивного поражения тканей лёгких не наблюдается. Заболевание обычно протекает хронически с периодическими обострениями бронхообструктивного синдрома и/или возникновением эозинофильных инфиль¬тратов. Основными признаками обострения являются приступы удушья, повы¬шение температуры тела, боли в грудной клетке и кашель с мокротой, содержа¬щей коричневые включения и слизистые пробки. При длительном течении формиру¬ются бронхоэктазы и фиброз лёгких, приводящие к дыхательной недостаточности.
Инвазивный кандидоз лёгких (кандидозная пневмония) встречается относительно редко и составляет приблизительно 5-15% всех случаев инвазивного кандидоза. Он может быть первичным или вторичным, возникшим в результате гематогенной диссеминации Candida из другого очага.
Развивается преимущественно у больных на фоне тяжелой патологии (хирургическое лечение желудочно-кишечного тракта, инфицированный панкреонекроз, длительное парентеральное питание, применение иммуносупрессоров, искусственная вентиляция лёгких, гемодиализ, повторные гемотрансфузии, сахарный диабет).
Основными возбудителями кандидозной пневмонии являются С. albicans, С. tropicalis, С. parapsilosis, С. glabrata и др. Многие Candida являются обитателями организма человека и выявляются при посевах со слизистой оболочки полости рта и желудочно-кишечного тракта у 30-50% здоровых людей.
Клинические признаки (повышение температуры тела, непродуктивный кашель, одышка и боль в груди) неспецифичны и не позволяют отличить кандидозную пневмонию от бактериальной или другого микоза легких. Основа диагностики - выявление Candida при гистологическом исследовании и/или посеве биоптата лёгкого.
Лечение.
Важным условием успешного лечения является идентификация возбу¬дителя. Вид Candida чётко коррелирует с чувствительностью к антимикотикам.
Частота криптококкоза в последние годы значительно увеличилась в связи с пандемией ВИЧ-инфекции. В подавляющем большинстве случаев возбудителем криптококкоза является Cryptococcus neoformans - распространен повсеместно (в почве, на растениях, в испражнениях птиц).
Основные факторы риска — нарушения клеточного иммунитета, обусловленные СПИДом, лимфомой, хроническим лимфолейкозом, Т-клеточным лейкозом, а также длительным применением глюкокортикоидов и иммуносупрессоров. Риск развития криптококкоза определяется степенью выраженности иммунодефицита. Например, частота криптококкоза у больных СПИДом составляет до 30%. У иммунокомпетентных пациентов криптококкоз развивается редко. У женщин он возникает реже, чем у мужчин, у детей — реже, чем у взрослых. Заражение происходит ингаляционным путём.
У больных СПИДом наиболее часто поражаются ЦНС, лёгкие, кожа, развиваются диссеминированные варианты инфекции с вовлечением костей, почек, надпочечников и т.д. Основными признаками являются лихорадка (81%), кашель (63%), одышка (50%), снижение массы тела (47%), редко — боли в грудной клетке и кровохарканье. Диагностика: см. инвазивный аспергиллез.
При любой локализации криптококковой инфекции необходимо проведение люмбальной пункции (определение внутримозгового давления, микроскопия спинномозговой жидкости и посев на флору).
Лечение. Выбор и продолжительность применения антимикотиков определяются состоянием больного и локализацией процесса
Возбудители — относящиеся к классу Zygomycetes низшие грибы.
Зигомицеты распространены повсеместно, обита¬ют в почве, часто встречаются на пищевых продуктах и в гниющих растительных отходах. Возбудитель попадает в лёгкие при вдыхании спор.
Факторы риска аналогичны как и при прочих микозах.
Зигомикоз характеризуется чрезвычайно агрессивным течением с очень быстрым разрушением всех тканевых барьеров, поражением кровеносных сосудов, гематогенной диссеминацией с последующим развитием тромбозов, инфарктов и некрозов тканей. При зигомикозе возможно поражение любых органов, но наиболее часто поражаются придаточные пазухи носа (35-50% всех случаев), лёгкие (20-30%), кожа и подкожная клетчатка (10%), а также желудочно-кишечный тракт (5-10%).
Зигомикоз лёгких обычно проявляется повышением температуры тела более 38 °С, не снижающейся на фоне лечения антибиотиками широкого спектра действия, кашлем, болями в груди, обильным кровохарканьем или лёгочным кровотечением.
Гиалогифомикозы — группа заболеваний, вызываемых грибами Fusarium spp., Acremonium spp., Paecilomyces spp., Scedosporium spp., Scopulariopsis brevicaulis и Trichoderma longibrachiatum. Возбудители распространены повсеместно, часто встречаются в почве, на раз¬личных растениях.
Fusarium считают вторыми по частоте возбудителями инвазивных микозов лёгких после Aspergillus. Кроме пневмонии гиалогифомицеты у иммунокомпетентных пациентов вызывают локальные поражения, у иммуноскомпрометированных — фунгемию (грибок в крови) и диссеминированные инфекции, которые характеризуются очень высокой летальностью. Неблагоприятный прогноз связан как с выраженностью иммуносупрессии у больных, так и с низкой чувствительностью гиалогифомицетов к большинству применяемых антимикотиков.
Гиалогифомикозы лёгких наиболее часто развиваются у больных гемобластозами или реципиентов трансплантатов костного мозга, значительно реже — у больных с распространёнными глубокими ожогами. Инфицирование обычно происходит ингаляционным путём. Одним из возможных источников возбудителя являются поражённые ногти при онихомикозе. Возбудители могут поражать артерии с последующим развитием тромбозов, инфарктов и гематогенной диссеминацией. Заболевание обычно начинается как пневмония или синусит, при прогрессировании развивается гематогенная диссеминация с поражением кожи, внутренних органов, костей и головного мозга. Клиническая картина заболевания определяется локализацией процесса; общим признаком является рефрактерная к антибиотикам лихорадка. У 55-70% больных развивается характерное поражение кожи и подкожной клетчатки: болезненные эритематозные папулы или подкожные узелки с последующим образованием очага некроза в центре.
Диагностика: см. инвазивный аспергиллез.
Лечение.
Возбудители гиалогифомикозов характеризуются низкой чувствительностью и даже резистентностью к антимикотикам
Читайте также:
- Механизмы образования антиядерных антител при фиброзирующем альвеолите. Значение антиядерных антител
- Как выбрать визажиста на свадьбу? Визажист для свадебного макияжа
- Синдром Хагемана (Hageman)
- Исследование психических функций. Развитие психических функций
- Требования к питьевой воде (водоснабжению) на предприятии
