Тактика врача офтальмолога при подозрении насилия над ребенком
Добавил пользователь Skiper Обновлено: 28.01.2026
Красноярский филиал ФГБУ «Гематологический научный центр» Минздрава России
ФГБУ "Российский центр судебно-медицинской экспертизы" Минздравсоцразвития России, Москва
Комплексный подход к проведению судебно-медицинских экспертиз в отношении несовершеннолетних в случаях травм, подозрительных на насильственные действия
Журнал: Судебно-медицинская экспертиза. 2017;60(2): 4‑6
Рассмотрены проблемы проведения судебно-медицинских экспертиз в отношении несовершеннолетних в случаях травм, подозрительных на насильственные действия. Актуальность темы обусловлена отсутствием единого комплексного экспертного подхода к проведению подобных экспертиз в отношении детей. На основе научного и практического анализа выявлены недостатки при проведении судебно-медицинских экспертиз в отношении несовершеннолетних и показаны пути их устранения.
Судебно-медицинская экспертиза несовершеннолетнего — это комплекс сложных организационных, правовых, психологических и медицинских методов, направленных на решение задач, поставленных судебно-следственными органами.
В ходе проведения экспертизы в отношении детей необходимо учитывать их анатомо-физиологические и психологические особенности, а также их социальную неадаптированность.
Согласно ст. 7 Федерального закона № 323-ФЗ от 21.11.11 (ред. от 03.07.16) «Об основах охраны здоровья граждан в Российской Федерации», государство признает охрану здоровья детей как одно из важнейших и необходимых условий физического и психического развития детей [1].
Насилие над детьми входит в широчайший перечень социальных девиаций, т. е. отклонений от ценностно-нормативной системы общества.
Насилие над детьми оказывает травмирующее воздействие на их физическое и психическое состояние. Ребенку сложно не только противостоять насильственным действиям со стороны взрослого человека, но и часто в силу возраста осознать противоправность произошедшего с ним. Таким образом, под насилием по отношению к детям понимаются любые действия физического, сексуального, психического или эмоционального характера, причиняющие им вред [2, 3].
По данным А.Л. Задарновского и соавт. [4], при семейном насилии, кроме прямого физического воздействия, имеет также место длительный стресс (как повреждающий фактор), вызывающий формирование стойких нарушений здоровья. Данный факт позволяет сделать вывод, что у жертв насилия в семье при длительном его существовании и повреждающем воздействии на состояние здоровья имеется группа соматических расстройств, у которых прослеживается этиопатогенетическая связь с фактами насилия, что подтверждается клинической практикой.
Как показали исследования [5, 6], детям, перенесшим такую выраженную психическую травму, как жестокое обращение в семье, в большинстве случаев свойственно наличие всех симптомов посттравматического стрессового расстройства: навязчивое воспроизведение травматической ситуации, повышенная физиологическая возбудимость и нарушение функционирования.
Последствия насилия вызывают тяжелые психологические травмы и оказывают негативное влияние на личность ребенка. Рост числа детей, подвергшихся насилию, трудности выявления его причин и признаков, а также влияние последствий насилия на развитие личности ребенка постоянно требуют внимания исследователей [7].
Как указано в постановлении Пленума Верховного суда РФ № 10 от 27 мая 1998 г. «О применении судами законодательства при разрешении споров, связанных с воспитанием детей» (ред. от 06.02.07), жестокое обращение — это прежде всего физическое или психическое насилие, применяемое в отношении несовершеннолетнего (нанесение побоев, умышленное причинение легкого вреда здоровью, совершенное без хулиганских побуждений, связывание, систематические угрозы причинения вреда здоровью, сексуальные домогательства и т. п.), издевательство над его личностью (лишение пищи, тепла, воды). Жестокое обращение с детьми может проявляться и в применении к несовершеннолетним недопустимых способов воспитания (грубое, пренебрежительное, уничижающее человеческое достоинство обращение с детьми, оскорбление или эксплуатация детей) [8].
Цель судебно-медицинской экспертизы — установление факта телесных повреждений, определение давности и механизма их образования, определение тяжести причиненного вреда здоровью, установление причинно-следственных связей [9—11].
Проведение судебно-медицинской экспертизы в случаях причинения повреждений детям и подросткам их близкими требует от судебно-медицинского эксперта не только обязательного соблюдения «Порядка определения степени тяжести вреда, причиненного здоровью человека», но и крайне тактичного отношения к ребенку [12].
При опросе прежде всего следует завоевать доверие ребенка или подростка, тогда при проведении судебно-медицинской экспертизы эксперт сможет объективно составить картину происшедшего. Желательно присутствие на экспертизе независимого психолога, с которым ребенок сможет поделиться своей проблемой [13].
Немаловажной проблемой, с которой может столкнуться эксперт при проведении экспертного исследования, является отказ ребенка от освидетельствования как при проведении первичного исследования, так и при назначении повторных экспертиз. Как правило, категоричный отказ от освидетельствования обусловлен комплексом психоэмоциональных причин.
Судебно-медицинское освидетельствование оказывает на ребенка серьезное травмирующее воздействие. Ребенок, испытывающий вполне естественное чувство страха, может препятствовать проведению экспертизы, отказываясь выполнять требования эксперта и оказывая сопротивление при обследовании [14].
Категорический отказ от освидетельствования несовершеннолетнего при проведении судебно-медицинской экспертизы в случаях подозрения на насилие (физического, сексуального, сочетанного характера) приводит к формальным выводам и назначению повторных экспертиз. Это часто является причиной безвозвратной утраты важных объективных морфологических данных с течением времени, усугублению психологической травмы у ребенка в связи с продолжительными следственными действиями.
Не менее важную роль играют сроки проведения судебно-медицинской экспертизы с момента причинения повреждений.
При проведении судебно-медицинских экспертиз в отношении несовершеннолетних также необходимо помнить об анатомо-физиологических особенностях детского организма.
По мнению Г.П. Тимченко, организм ребенка отличается недостаточно сформировавшейся сопротивляемостью, специфическими реакциями на внешние воздействия, неполноценностью компенсаторно-приспособительных механизмов, интенсивностью реактивных изменений, процессов заживления и др. Все это определяет как своеобразие морфологии повреждений у детей, так и специфику клинического развития и исходов травматической болезни [15].
Практический опыт проведения комиссионных экспертиз (первичные, повторные, дополнительные) в отношении несовершеннолетних (в частности, в случаях несмертельной травмы, подозрении на насильственные действия) и их ретроспективный анализ позволяют выделить ряд недостатков, которые влияют на качество их проведения [16—19].
1. При проведении первичной экспертизы в отношении детей (освидетельствование) не привлекаются специалисты клинического профиля с целью комиссионного обследования.
Судебно-медицинскую экспертизу в отношении ребенка (в том числе экспертизы состояния половых органов несовершеннолетних), как правило, проводит эксперт единолично, что часто приводит к необоснованным выводам о наличии или отсутствии повреждений. Например, судебно-медицинский эксперт, проводящий экспертизу половых органов, даже обладающий дополнительной специализацией в области гинекологии, урологии, проктологии, не имеет специальных познаний в области педиатрии, что приводит к формулированию экспертных заключений без учета анатомо-физиологических особенностей детского организма.
При детском травматизме освидетельствование в большинстве случаев также проводится единолично, без участия детских травматологов, хирургов и других необходимых специалистов. Часто указанные экспертизы проводят по медицинским документам, а специалисты, выполняющие исследование дополнительных материалов (например, рентгенограмм), не участвуют в формулировке экспертных выводов и не подписывают результаты своих исследований в заключении.
2. При проведении первичных экспертиз по поводу детской травмы в большинстве случаев не назначают контрольные дополнительные методы диагностики (рентгенография, компьютерная и магнитно-резонансная томография и т. д.) для правильной и достоверной формулировки выводов эксперта.
3. На экспертизу не предоставляют либо эксперт запрашивает не все медицинские документы, необходимые для оценки состояния здоровья до травмы, дифференциальной диагностики предшествующих травме состояний и заболеваний пострадавшего ребенка, что приводит к недостоверным выводам эксперта.
4. При проведении экспертизы в отношении несовершеннолетних, в частности при подозрении на насилие (физическое, сексуальное, психоэмоциональное, сочетанное), не привлекаются психологи, врачи-психиатры. Часто это не позволяет установить доверительный контакт с освидетельствуемым ребенком и усугубляет психотравмирующий фактор, наносимый участием в следственных действиях.
Таким образом, первичные судебно-медицинские экспертизы в отношении несовершеннолетних при подозрении на насильственные действия должны проводиться в комиссионном порядке, с возможностью присутствия лиц, в том числе специалистов соответствующего профиля, которым такое право предоставлено процессуальным законодательством Р.Ф. Согласно ст. 57 УПК РФ, эксперт вправе ходатайствовать о предоставлении ему дополнительных материалов, необходимых для дачи заключения, либо привлечении к производству судебной экспертизы других экспертов.
Наши исследования и практический опыт показывают, что анатомо-физиологические особенности детского организма, особенности психического развития, восприятия травмирующей ситуации требуют проведения комиссионного судебно-медицинского исследования на первичном этапе, что значительно объективизирует экспертное заключение, а также сокращает срок психотравмирующей ситуации, нарастающей при проведении повторных судебно-медицинских экспертиз.
Отсутствие единого комплексного подхода при судебно-медицинской экспертизе детской травмы оказывает существенное влияние на качество проводимых экспертных исследований и достоверность экспертных выводов. В связи с этим необходима дальнейшая комплексная разработка.
Конфликт интересов: авторы статьи подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Методики, помогающие при выявлении фактов насилия в отношении несовершеннолетних
Возраст несовершеннолетнего
Методы и методики
Метод наблюдения за деятельностью ребенка, проективные методики.
Наблюдение за соматическим состоянием ребенка
Для того чтобы наблюдение за соматическим состоянием и поведением ребенка было информативным в плане распознавания возможных фактов насилия, специалист должен быть хорошо знаком с прямыми и косвенными индикаторами насилия и с симптомами ПТСР.
В отличие от специального медицинского освидетельствования, наблюдение внешнего вида, осмотр лица, тела, одежды ребенка необходимо производить незаметно, либо под каким-либо предлогом без афиширования цели. По возможности, необходимо отметить наличие или отсутствие внешних повреждений (синяков, ран, ожогов и пр.), болевых зон, свидетельствующих о внутренних повреждениях, кожных заболеваний. В дальнейшем, когда контакт с ребенком установлен, важно выяснить, имеются ли нарушения аппетита, сна, боли в области живота, головные боли, ухудшение памяти и внимания.
На физиологическом уровне одними из самых характерных проявлений ПТСР являются: нарушение памяти и концентрации внимания, трудности с засыпанием, бессонница, ночные кошмары. Кроме того, у детей могут быть: энурез, покраснения кожи, повышенное сердцебиение, гипервентиляция легких (одышка) и другие физиологические реакции на ситуации, актуализирующие психотравму (например, внезапная рвота как реакция на затронутую тему насилия или показанное действие в телевизионной передаче).
Анализ сновидений
У маленьких детей сны носят символический характер. Опыт насилия отражается во сне ребенка через кошмарные сновидения, но «героями» сна чаще выступают не реальные люди, которых они боятся, а олицетворяющие их различные образы: вампиры, которые пьют у них кровь, черти, скелеты, злые волки, сказочные персонажи: Баба Яга, Змей Горыныч и др. Им снится, что кто-то их бьет, убивает, пугает. Ночью они часто просыпаются и плачут.
Наблюдение за деятельностью ребенка
Через игру ребенок может косвенно заявить о своих проблемах. Изменения в игровой деятельности отражаются в тематике, содержании игр, характере их исполнения и тех чувствах, которые ребенок проявляет в игре. В связи с этим, игра может выступать и как способ распознавания травмы, и как способ ее проработки. Проигрывая в игре травматическое событие, ребенок привносит в нее атрибуты насилия. В случае физического насилия это могут быть драки, использование оружия, нанесение ран, насильственное завершение игры (смерть). При сексуальной травме ребенок может имитировать в игре сексуальные действия. В деятельности таких детей много повторяющихся компонентов, они вновь и вновь возвращаются к проигранным ситуациям, событиям, сюжетам.
Последствия насилия могут проявляться и в продуктах деятельности ребенка: рисунках, сказках, рассказах.
Рассказ ребенка о факте насилия
Рассказ ребенка о себе, своем опыте, своих чувствах, отношении к своему телу может быть прямым или скрытым, то есть косвенным источником информации о насилии. Иногда возникает вопрос: может ребенок своим рассказом ввести специалиста в заблуждение, сказав неправду о насильственных действиях в свой адрес со стороны взрослых, например, солгать о сексуальном злоупотреблении? На самом деле дети очень редко лгут о том, что над ними совершили насилие. Большинство из них смущены и боятся, многие не понимают, что произошло. Испытывая страх перед насильником, ребенок может преуменьшать природу и степень насилия, а также сомневаться в том, что ему кто-нибудь поверит. Исследования Н.К. Асановой подтверждают мнение о том, что в среднем ребенок должен рассказать 13 лицам, прежде чем один «ему поверит».
Анализ специальных психодиагностических материалов
При выявлении случаев насилия в отношении детей дошкольного и младшего школьного возрастов наиболее эффективным считается использование проективных методик:
- Цветовой тест М. Люшера,
- ЦТО (Цветовой тест отношений),
- САТ,
- «Неоконченные предложения»,
- «Автопортрет»,
- «Несуществующее животное»,
- «Дом. Дерево. Человек»,
- «Рисунок семьи»,
- «Кинестетический рисунок семьи»,
- «Нарисуй человека».
При интерпретации рисунков и рассказов детей следует обращать внимание не только на общепризнанные сигналы проявления тревоги и конфликтов, но и на специфические детали. Более подробную ориентацию в специфических сигналах насилия дает «Шкала возможных показателей сексуального насилия в рисунках детей». Для более точной оценки ситуации данные, полученные с помощью проективных методик, следует соотносить с данными, полученными с помощью других методов.
Необходимо учитывать, что признаки, характерные для различных форм жестокого обращения с детьми, могут встречаться и при других состояниях или психических расстройствах. Поэтому, после проведения скрининг-диагностики, при подозрении на случай совершенного или совершаемого насилия над несовершеннолетним, далее следует рассматривать весь комплекс клинических симптомов, психологических особенностей, социальных условий и обстоятельств случая.
И. Г. Малкина-Пых перечисляет рекомендации, которых следует придерживаться при выявлении и распознавании случаев насилия в отношении детей:
- не нужно спешить с выводами и опираться только на какой-то один метод при определении, имело ли место насилие;
- не стоит задавать наводящие вопросы;
- если возникают сомнения в правдивости слов ребенка, можно попросить его рассказать о каком-либо эпизоде поподробнее;
- при обсуждении сложной темы фиксируйте происходящее посредством записей, аудио- или видео- технологий;
- в сложных случаях консультируйтесь с другими специалистами.
Источник: официальный сайт государственного учреждения образования "Социально-педагогический центр Брестского района"
Приложение. Порядок оказания медицинской помощи детям при заболеваниях глаза, его придаточного аппарата и орбиты
1. Настоящий Порядок устанавливает правила оказания медицинской помощи детям при заболеваниях глаза, его придаточного аппарата и орбиты (далее - дети) в организациях, оказывающих медицинскую помощь (далее - медицинские организации).
2. Медицинская помощь детям оказывается в виде:
первичной медико-санитарной помощи;
скорой, в том числе скорой специализированной, медицинской помощи;
специализированной, в том числе высокотехнологичной, медицинской помощи.
3. Медицинская помощь детям может оказываться в следующих условиях:
амбулаторно (в условиях, не предусматривающих круглосуточное медицинское наблюдение и лечение);
в дневном стационаре (в условиях, предусматривающих медицинское наблюдение и лечение в дневное время, не требующих круглосуточного медицинского наблюдения и лечения);
стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).
4. Первичная медико-санитарная помощь детям включает в себя мероприятия по профилактике, диагностике и лечению заболеваний глаза, его придаточного аппарата и орбиты у детей, медицинской реабилитации, формированию здорового образа жизни, санитарно-гигиеническому просвещению детей.
5. Первичная медико-санитарная помощь детям включает:
первичную доврачебную медико-санитарную помощь;
первичную врачебную медико-санитарную помощь;
первичную специализированную медико-санитарную помощь.
Первичная медико-санитарная помощь детям оказывается в амбулаторных условиях и в условиях дневного стационара.
Первичная доврачебная медико-санитарная помощь детям в амбулаторных условиях осуществляется медицинскими работниками со средним медицинским образованием.
Первичная врачебная медико-санитарная помощь детям осуществляется врачом-педиатром участковым, врачом общей практики (семейным врачом).
Первичная специализированная медико-санитарная помощь детям осуществляется врачом-офтальмологом.
6. При подозрении или выявлении у детей заболеваний глаза, его придаточного аппарата и орбиты врачи-педиатры участковые, врачи общей практики (семейные врачи) направляют детей на консультацию к врачу-офтальмологу.
Врачи-педиатры участковые, врачи общей практики (семейные врачи), фельдшеры (акушерки) фельдшерско-акушерских пунктов оказывают детям при наличии медицинских показаний неотложную медицинскую помощь в объеме первичного осмотра, обработки раны и направляют к врачу-офтальмологу медицинской организации.
7. Врач-офтальмолог оказывает неотложную медицинскую помощь детям с острыми состояниями и (или) заболеваниями глаза, его придаточного аппарата и орбиты, оценивает их общее состояние, состояние глаза, его придаточного аппарата и орбиты, определяет необходимость лабораторных и инструментальных исследований для уточнения диагноза.
При необходимости проведения диагностических процедур с применением анестезии дети направляются в детское офтальмологическое отделение (койки) для оказания медицинской помощи.
8. После оказания неотложной медицинской помощи детям и при отсутствии медицинских показаний к направлению для оказания медицинской помощи в стационарных условиях они направляются в детский офтальмологический кабинет.
9. Оказание плановой медицинской помощи детям в амбулаторных условиях и условиях дневного стационара осуществляется врачами-офтальмологами, а также в части первичного осмотра, определения остроты зрения - врачами-педиатрами участковыми, врачами общей практики (семейными врачами).
11. При оказании скорой медицинской помощи в случае необходимости осуществляется медицинская эвакуация, которая включает в себя санитарно- авиационную и санитарную эвакуацию.
13. При наличии медицинских показаний дети направляются на обследование в стационарных условиях и оказание специализированной медицинской помощи в детское офтальмологическое отделение.
14. Дети при поступлении в детское офтальмологическое отделение осматриваются врачом-офтальмологом и врачом-педиатром.
При наличии сопутствующих заболеваний дети направляются в медицинскую организацию по профилю "педиатрия", имеющую в своем составе детское офтальмологическое отделение (койки).
15. При отсутствии в медицинской организации детского офтальмологического отделения (койки) медицинская помощь детям в стационарных условиях осуществляется в офтальмологическом отделении медицинской организации.
16. Для оказания специализированной медицинской помощи в стационарных условиях или условиях дневного стационара при необходимости проведения диагностических процедур с применением анестезии дети направляются в детское офтальмологическое отделение, а при его отсутствии - в медицинскую организацию, в составе которой имеются койки для оказания медицинской помощи детям с заболеваниями глаза, его придаточного аппарата и орбиты.
17. При наличии медицинских показаний к высокотехнологичным видам медицинской помощи такая помощь оказывается детям в соответствии с установленным порядком оказания высокотехнологичной медицинской помощи.
18. Выявление новорожденных недоношенных детей, у которых имеется риск развития ретинопатии недоношенных, осуществляется врачами-анестезиологами-реаниматологами отделений реанимации и интенсивной терапии для новорожденных и врачами-неонатологами отделений патологии новорожденных и недоношенных детей медицинских организаций.
Врачи-анестезиологи-реаниматологи и врачи-неонатологи организуют осмотр и наблюдение новорожденных недоношенных детей группы риска врачом-офтальмологом до выписки из медицинской организации.
Осмотру врачом-офтальмологом подлежат все недоношенные дети, рожденные при сроке беременности до 35 недель и массой тела менее 2000 гр.
19. Первичный осмотр врачом-офтальмологом недоношенных детей, рожденных в сроке менее 27 недель, проводится на 31 неделе гестации, рожденных в сроке более 27 недель - в возрасте 4 недель жизни и осуществляется в отделениях реанимации и интенсивной терапии для новорожденных, отделениях патологии новорожденных и недоношенных детей и (или) в консультативно-диагностическом кабинете для выявления и наблюдения детей с ретинопатией недоношенных медицинских организаций.
Осмотр недоношенных детей проводится врачом-офтальмологом в присутствии врача анестезиолога-реаниматолога и (или) врача-неонатолога, медицинской сестры (сестра-анестезист) для оказания медицинской помощи в случае развития осложнений.
Осмотр проводится в затемненном помещении в кювезе или на пеленальном столике при медикаментозно расширенном зрачке методом обратной бинокулярной офтальмоскопии и (или) с помощью ретинальной педиатрической камеры.
Результаты осмотров врача-офтальмолога (текстовое описание, схематическое или фотографическое изображение патологических изменений глазного дна) вносятся в медицинскую карту. Информация о выявленной ретинопатии недоношенных или риске развития ретинопатии недоношенных доводится до родителей (законных представителей).
20. При выявлении риска развития ретинопатии недоношенных (незаконченная васкуляризация сетчатки) без признаков заболевания последующий осмотр врачом-офтальмологом проводится через 2 недели с момента первичного осмотра.
Дальнейшие осмотры врачом-офтальмологом с интервалом в 2 недели осуществляются до завершения васкуляризации сетчатки и (или) до появления признаков ретинопатии недоношенных.
21. При выявлении у детей ретинопатии недоношенных офтальмологические осмотры осуществляются еженедельно до самостоятельной остановки заболевания или до выявления показаний к оказанию специализированной, в том числе высокотехнологичной, медицинской помощи.
22. При выявлении у детей задней агрессивной формы ретинопатии недоношенных осмотры врачом-офтальмологом осуществляются каждые 3 дня до появления медицинских показаний к оказанию высокотехнологичной медицинской помощи.
23. Наблюдение недоношенных детей группы риска осуществляется до выписки их из медицинской организации с последующим наблюдением в консультативно-диагностическом кабинете для выявления и наблюдения детей с ретинопатией недоношенных.
24. Высокотехнологичная медицинская помощь детям с активной прогрессирующей ретинопатией недоношенных заключается в проведении лазерной и (или) криокоагуляции сетчатки не позднее 72 часов после выявления медицинских показаний.
Через 7-10 дней после выполнения недоношенным детям с активной ретинопатией недоношенных лазерной и (или) криокоагуляции сетчатки врач-офтальмолог медицинской организации, где проводилось лечение, проводит осмотр с целью выявления показаний к повторной лазерной и (или) криокоагуляции сетчатки и (или) к проведению хирургического лечения.
25. После выписки из отделения патологии новорожденных и недоношенных детей и (или) после оказания высокотехнологичной медицинской помощи наблюдение недоношенных детей до 1 года жизни осуществляется в консультативно-диагностическом кабинете для выявления и наблюдения детей с ретинопатией недоношенных.
Последующее наблюдение детей с ретинопатией недоношенных осуществляется врачом-офтальмологом кабинета охраны зрения детей, детского офтальмологического кабинета или офтальмологического кабинета медицинской организации.
26. Медицинские организации осуществляют свою деятельность в соответствии с приложениями 1-12 к настоящему Порядку.
27. В случае если проведение медицинских манипуляций, связанных с оказанием медицинской помощи детям, может повлечь возникновение болевых ощущений, такие манипуляции должны проводиться с обезболиванием.
Алгоритм деятельности специалистов учреждения образования в случае выявления сексуального насилия над ребенком
При выявлении случая насилия (либо подозрении о насилии) в отношении ребенка необходимо:
1. Учреждение образования:
- педагогу, выявившему факт насилия (либо при подозрении на насилие), немедленно проинформировать (в устной и письменной форме) руководителя учреждения образования о произошедшем;
-провести социальное расследование; признать несовершеннолетнего находящимся в социально опасном положении;
-в целях защиты прав и интересов несовершеннолетнего необходимо: совместно с заинтересованными службами (учреждения здравоохранения, образования, социального обслуживания, органов внутренних дел и др.) разработать индивидуальный план защиты прав и законных интересов несовершеннолетнего, пострадавшего от насилия (в течение двух рабочих дней с момента получения информации), включая работу с семьей несовершеннолетнего.
Примечание: если насильник является членом семьи (отец, отчим, брат), то необходимо экстренно изъять ребенка из семьи.
Детский офтальмолог: когда детям нужны очки?

Родители часто задают вопрос, зачем едва появившимся на свет детям проходить осмотр офтальмолога, они же не читают в темноте и не напрягают глаза? Однако с рождения могут иметься определенные глазные патологии, которые могут существенно влиять на развитие ребёнка, восприятие им мира и ориентирование в пространстве. Кроме того, у детей нередки различные инфекции, которые могут поражать организм, что может приводить к воспалению глаз. Без лечения такие процессы грозят осложнениями вплоть до полной слепоты. По мере взросления, в некоторых случаях детям нужны очки для коррекции зрения и остановки прогрессирующих зрительных расстройств. Именно этими всеми вопросами занимается детский офтальмолог.
Дети и офтальмолог: первая встреча
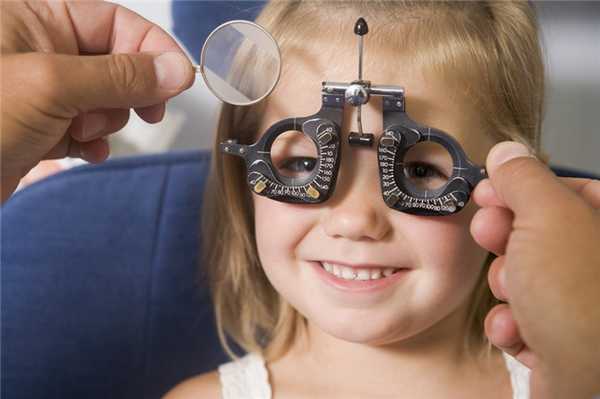
Первый визит детей к специалисту проводится на втором месяце жизни, когда малыша всесторонне обследуют при первой диспансеризации. Прежде всего, исключают слепоту и врожденные пороки развития в виде косоглазия, катаракты и некоторые другие. В раннем возрасте зрительный анализатор функционирует особым образом, дети видят несколько иначе, чем взрослые, и патологические изменения зрительных функций у них прогрессируют намного быстрее. Врожденные дефекты будут поводом для более подробного обследования детей и решения вопроса о лечении и наблюдении.
В дальнейшем, если не выявлено никаких проблем с зрительным анализатором, визиты будут ежегодными. Это важно для того, чтобы не упустить переход возрастных изменений зрительного анализатора в патологию, так как полное формирование органа зрения завершается только к подростковому возрасту.
На какие проблемы должны обращать внимание родители
В раннем возрасте родители могут выявить только грубые, серьезные проблемы со зрением, более точная диагностика под силу только врачу. Прежде всего, поводом для посещения врача станут жалобы родителей на отклонение одного или обоих глаз от срединного положения (косоглазие). Глазки могут косить как в сторону переносицы (сходящееся косоглазие), так и в сторону виска (расходящееся косоглазие). Важно знать, что у детей до 4-6 месяцев глазки могут слегка косить в силу незрелости нервной регуляции зрения, но это явление выражено не сильно и не постоянно. Если же косоглазие постоянное — это не возрастная особенность.
Родители должны забеспокоиться, если ребёнок не следит глазами за источником звука, у него не реагируют глаза на свет, не меняется размер зрачков. Это может указывать на слепоту и это повод для немедленного обращения к врачу. Поводом для визита к врачу будет нарушение закрывания глаз, если глазное яблоко выбухает из глазницы, не прикрыто веками, если глазки плохо открываются или закрываются, веки нависают или деформированы.
Инфекции глаз в раннем возрасте

Одним из поводов для посещения офтальмолога должны стать инфекции глаз. Обычно они проявляются как один из симптомов ОРВИ или детских инфекций, но могут быть и изолированными. Так, нередко вызывает поражение глаз такая инфекция как герпес, аденовирусная инфекция, корь. Не менее опасна и микробная инфекция, которая развивается как осложнение кожных пиодермий, ангины или изначально начинается как глазная. Наиболее часто провоцирует гнойные процессы в области век такая инфекция как стафилококк, стрептококк или гонобленнорея. Последнюю малыш может получить в родах от инфицированной матери, и для профилактики поражений глаз в родильном доме проводится закапывание специальных капель.
Закупорка протоков, воспаление глаз
В раннем возрасте одним из поводов для посещения родителями с малышом офтальмолога становится упорное воспаление глаза со скоплением гноя или слезы в области внутреннего угла глаза. По утрам глазки у детей могут «закисать» с образованием корочек на ресницах и слипанием век. Подобная картина типична для закупорки слезного протока, когда жидкость из глаза не может через носослезный канал отводиться в носовую полость. Скопление слезы и нарушение дренирования глаза приводит к размножению условно-патогенных микробов, в результате развивается воспаление глаза с гноем. При такой картине врач обычно рекомендует специальные антимикробные и противовоспалительные капли в глаза и массаж слезного канала для устранения закупорки. Если такие действия не помогают, воспаление глаза сохраняется, и слеза не отводится, проводится оперативное вмешательство — бужирование канала при помощи тонкого зонда. Его введение приводит к устранению закупорки канала, в силу чего восстанавливается нормальный отток слезной жидкости, что приводит к устранению воспаления глаз.
Нарушения зрения, подбор очков

По мере взросления детей могут выявляться врожденные или приобретенные, наследственно обусловленные нарушения зрения в виде близорукости или дальнозоркости, астигматизма. Эти патологии требуют подбора очков и их ношения для коррекции зрения и нормального роста глазного яблока. При проблемах со зрением родители отмечают, что дети сильно щурятся, оттягивают угол глаза для рассматривания предметов, сильно наклоняются над книгами, жалуются на усталость глаз и головные боли после уроков или чтения.
В таком случае офтальмолог определяет степень нарушения зрения и подбирает необходимые для коррекции очки с особыми линзами, которые будут предназначены для ношения как постоянно, так и при определенных ситуациях. Важно, чтобы родители строго следили за тем, чтобы дети носили прописанные им очки столько времени, сколько указал врач. В их задачу входит подбор оправы, которая будет удобной для ребёнка, чтобы он не испытывал физического или психологического дискомфорта. Если очки не помогают в коррекции зрения или патология прогрессирует, врач может дополнить лечение препаратами и различными физиопроцедурами, введет изменения в питание и физическую активность. Оперативная коррекция зрения у детей не проводится в силу того, что глаз еще растет и изменения могут быть как в лучшую, так и худшую сторону. Поэтому применяется консервативная тактика лечения до совершеннолетия, и только потом может решаться вопрос об операции.
Читайте также:
