Техника, этапы операций по поводу несостоятельности тотального эндопротеза голеностопного сустава (операций спасения)
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Когда артроз переходит в третью стадию, на приеме у специалиста можно услышать: рекомендована замена сустава. Эндопротезирование показано при серьезных разрушениях сустава и его частей, при сильном болевом синдроме и ограничении подвижности. Как происходит эта операция, какие риски таит в себе и есть ли альтернатива?
Чаще всего эндопротезирование выполняют на коленном и тазобедренном суставах
Что такое эндопротезирование
Эндопротезирование - это оперативная замена естественного сустава на конструкцию из керамики, металла или особо прочной пластмассы. С помощью искусственного импланта преследуют одну цель - смоделировать и заменить нерабочий сустав. Если все сделано правильно, эндопротез обеспечивает 10-20 лет нормальной двигательной активности.
В эндопротезировании суставов используют такие материалы:
- нержавеющие стальные сплавы;
- специальный цемент из акриловой смолы, сплавов кобальта и хрома - для фиксации эндопротезов;
- сплавы титана - в качестве основы скользящих компонентов;
- сверхпрочный полиэтилен и алюмооксидная керамика - для обработки поверхностей скольжения.
Каждый эндопротез проходит несколько уровней контроля и имеет сертификацию
Каковы показания к протезированию сустава
Операция показана пациентам с полной или практически полной потерей двигательных функций сустава. Такая симптоматика возможна при:
- всех видах остеоартроза, артроза и артрита;
- внутрисуставных переломах;
- дисплазии суставов;
- переломе шейки бедра;
- болезни Бехтерева;
- ложных суставах и некоторых других диагнозах.
Одно из показаний к эндопротезированию - третья стадия артроза
Как проходит замена тазобедренного сустава
Эндопротезирование в рамках лечения артроза тазобедренного сустава предполагает несколько этапов:
- высокоточное удаление разрушенной головки бедра;
- тщательная подготовка вертлужного элемента;
- установка компонентов эндопротеза в подготовленные анатомические зоны.
Если повреждена только головка бедренной кости, замене подлежит лишь дистальная часть бедра. Вертлужное углубление в этом случае не трогают. При разрушениях обеих поверхностей устанавливают тотальный имплант.
Имплант тазобедренного сустава полностью повторяет геометрические формы натурального
Что такое полное и неполное эндопротезирование
Если сустав пострадал полностью, выполняют его тотальную замену. В остальных случаях заменяют только изношенные части, например суставную впадину или головку кости. В случае с заменой тазобедренного сустава возможны такие варианты:
- тотальная замена - резекция всех компонентов сустава, посадка полного эндопротеза (бедренная головка плюс вертлужный элемент);
- однополюсная замена - установка сферического элемента бедренной кости, который будет взаимодействовать с натуральным хрящем костей таза;
- биполярная замена - один из видов однополюсного протезирования, который сегодня применяют все реже;
- поверхностная замена - предполагает только шлифовку головки/вертлужной впадины и их покрытие гладким колпачковым имплантом.
Наиболее эффективна тотальная замена: положительный прогноз составляет 15-30 лет
Как проходит реабилитация
Эндопротезирование - это сложная хирургическая операция, которая требует серьезного наблюдения в послеоперационный период. Какое-то время пациент находится в палате интенсивной терапии, а затем переводится в обычную. После операции, на вторые сутки, ему назначают реабилитационную программу.
Реабилитационное лечение занимает около трех месяцев. Первые 2-3 недели человек проводит в клинике, а затем выполняет назначения дома - строго по инструкции, а в идеале - в хорошем специализированном медцентре. В случае с тазобедренным суставом реабилитацию даже на поздних сроках лучше проходить под наблюдением специалистов.
Именно спустя 2-3 месяца после эндопротезирования возрастает опасность вывихов эндопротеза, расшатывания и других неприятностей. Окрыленный улучшениями, человек переоценивает свои возможности и необоснованно увеличивает нагрузку. На самом деле максимально прочное скрепление протеза с костью и мышцами происходит лишь через 3-4 месяца после оперативного вмешательства, поэтому весь этот период нагрузку необходимо строго дозировать.
Вслед за эндопротезированием тазобедренного сустава следует 3-4 месяца реабилитации
Есть ли противопоказания к операции
Эндопротезирование - серьезное вмешательство в работу организма, поэтому к нему есть много противопоказаний. В числе абсолютных - такие:
- заболевания дыхательной, сердечно-сосудистой системы в стадии декомпенсации;
- очаг гнойной инфекции в организме, будь то отит, гайморит, тонзиллит, кариес и др.;
- нейромышечные и психические расстройства;
- полиаллергия;
- инфекция в суставе (активная или латентная) сроком меньше трех месяцев;
- тромбофлебит, тромбоэмболия и другие заболевания сосудов нижних конечностей;
- незрелость скелета и др.
При некоторых диагнозах целесообразность проведения операции определяет врач. Иногда она противопоказана при онкозаболеваниях, печеночной недостаточности, гормональной остеопатии, хронических соматических заболеваниях, ожирении третьей степени.
Эндопротезирование имеет широкий список противопоказаний
Какие бывают осложнения
Как и любое другое оперативное вмешательство, эндопротезирование может закончиться осложнениями, среди которых:
- наружная или внутренняя инфекция (при недостаточном уходе за операционной раной или наличии любой инфекции в организме);
- тромбоэмболия легочной артерии (чтобы предупредить такой исход, назначают противосвертывающие препараты и ЛФК);
- повреждение эндопротеза вследствие травмы;
- вывихи и подвывихи головки импланта из-за неправильного двигательного режима.
При развитии инфекционного процесса назначают интенсивное противоинфекционное лечение. Если ситуация осложнилась, возможно повторное эндопротезирование.
Эндопротезирование коленного сустава проходит в 3 этапа - подготовка, непосредственно операция и реабилитация. Об особенностях процедуры рассказывает квалифицированный травматолог-ортопед:
Есть ли альтернатива операции
Тем, кому показано лечение артроза или остеоартроза путем оперирования, некоторые ревматологи и ортопеды предлагают более безопасную альтернативу - вископротез синовиальной жидкости «Нолтрекс». Препарат представляет собой жидкий эндопротез, который вводится в суставную полость и восполняет дефицит суставной жидкости. Почему это эффективно?
Noltrex покрывает собой суставные поверхности и синовиальную оболочку, создавая амортизирующий эффект. За счет этого прекращается механическое трение сустава и приостанавливается дальнейшее разрушение хряща. С появлением искусственной синовиальной жидкости суставная щель расширяется - исчезают боль и раздражение.
Одного курса инъекций «Нолтрекс», состоящего из 2-5 уколов, достаточно на 1-2 года - в зависимости от степени поражения сустава. Эффект наступает уже спустя одну-две недели и сохраняется надолго. Человеку нет необходимости проводить несколько недель в стационаре, подвергать свой организм общей или спинальной анестезии, рисковать осложнениями и ограничивать себя в течение нескольких месяцев. Именно поэтому прогрессивные специалисты все чаще рекомендуют внутрисуставные инъекции как достойную альтернативу операции по замене сустава.
Эндопротезирование голеностопного сустава: все секреты операции
Голеностопный сустав подвергается сильной нагрузке при ходьбе. С возрастом хрящевая ткань в нем видоизменяется, истирается и больше не восстанавливается. Ситуация ухудшается после травм. Вылечить запущенную форму артроза консервативно невозможно. В таких случаях рекомендуют эндопротезирование. Что это за операция, как она проходит и каковы прогнозы?
Эндопротезирование голеностопного сустава делают при запущенных стадиях артроза
В каких случаях показано эндопротезирование
Артрозу подвержен верхний голеностопный сустав, образованный из непосредственно голеностопного сустава, большеберцовой и малоберцовой костей. На поздних стадиях пациенты страдают от хронических болей и не могут нормально передвигаться. Если консервативная терапия бессильна, им рекомендуют замену верхнего голеностопного сустава. После операции:
- боли затихают;
- нормализуется походка, хоть и полностью восстановить подвижность невозможно;
- пациент снова может выполнять ежедневные задачи.
Около 90 % пациентов остаются довольны результатами эндопротезирования голеностопа
Виды артроза голеностопа
Артроз голеностопа возникает не только из-за возрастных изменений в суставах. Его могут спровоцировать травма хряща, растяжение связок, вальгусное плоскостопие, ревматизм. К остеоартрозу приводят также искривленное положение оси ног, нарушение обмена веществ, ревматизм и другие патологии.
Различают несколько разновидностей артроза голеностопного сустава. В зависимости от его вида пациенту подбирают подходящий метод хирургического вмешательства.
- При концентрическом артрозе таранная кость находится по центру.
- При эксцентрическом - она смещена.
- Бывает также заднее и переднее центрирование.
- Вальгусный и варусный артроз.
Если заболевание сопровождается некрозом кости и зашло в запущенную стадию, эндопротезирование бессмысленно. По результатам диагностики врач принимает решение, оценивает состояние связок, положение заднего отдела и свода стопы: операция показана далеко не всегда и помогает далеко не всем.
К операции по замене голеностопного сустава нужно серьезно подготовиться
Какие есть варианты лечения
При артрозе голеностопа практикуют такие виды эндопротезирования сустава:
- Установка протеза из титана с подвижной сердцевиной из полиэтилена. Вариант подходит, даже если хрящ полностью истерся. Технология эндопротезирования голеностопа сильно усовершенствовалась за последние 10 лет и постепенно начала вытеснять «золотой стандарт» (артродез).
- Артродез - терапевтическое обездвижение для того, чтобы снять болезненность при нагрузке на сустав. После операции походка нарушается, увеличивается нагрузка на тазобедренный и соседние голеностопные суставы. Период реабилитации - не менее 4 месяцев. Артродез приходит на помощь, если эндопротезирование противопоказано.
- Остеотомия - изменение таранной и пяточной костей так, чтобы переместить здоровые хрящи в область главной нагрузки и сохранить сустав.
Что лучше - эндопротезирование голеностопного сустава или артродез? Рассуждения эксперта - в видео:
Особенности современного подхода к эндопротезированию голеностопа
При эндопротезировании удаляют малую часть таранной кости, а губчатая костная ткань срастается с поверхностью эндопротеза. Чем плотнее кость, тем более стабильным будет протез.
В последние годы возможности эндопротезирования расширились, операционные методы лечения остеоартроза стали более прогрессивными. Хирурги-ортопеды прибегают к сопроводительным мерам для улучшенной фиксации протеза. В их числе - коррекция опоры, пластика большеберцовой коллатеральной и наружной связок, рефиксация и подтяжка связок, другие операции, улучшающие стабильность в положении стоя, при максимальной нагрузке на протез. Подобные мероприятия проводят за несколько месяцев до эндопротезирования.
Чтобы протез прослужил максимально долго, на подготовительном этапе хирурги устраняют деформации, полученные вследствие аварий и травм. Чем больше отклонений оси от нормы, тем быстрее наступит износ протеза. Поэтому врачи стремятся правильно выставить задний отдел стопы и избавиться от деформаций.
Эндопротезирование проходит успешно при таких условиях:
- щадящий режим голеностопного сустава;
- средний уровень активности;
- достаточный объем костных тканей в суставе;
- удовлетворительное состояние сосудов ног (при плохом кровоснабжении возникнут сложности с заживлением раны);
- высокая степень подвижности верхней области голеностопа;
- достаточная стабилизация сустава связками.
Относительные противопоказания к эндопротезированию такие:
Курение - мощный неблагоприятный фактор при эндопротезировании голеностопа
Как устроены современные эндопротезы голеностопа
Ранее пациентам устанавливали металлические протезы, которые плохо держались на цементе и не давали нужного результата. Сегодня хирурги-ортопеды используют только протезы третьего поколения, которые полностью срастаются с костью и надежно фиксируются, обеспечивая суставу естественную биомеханику.
- На таранную кость надевают специальную металлическую крышку.
- Поверхность большеберцовой кости накрывают металлической пластиной.
- Третий компонент протеза - это свободно двигающийся полиэтиленовый сердечник.
Водить автомобиль вы сможете не ранее чем через 2 месяца после операции
Как проходит операция
Эндопротезирование проводят под общим или местным наркозом. Пациент лежит на спине. Ногу перетягивают манжетой, чтобы предотвратить поступление крови (если операция будет затяжной). Для получения моментального изображения хирург использует мобильный рентгеновский аппарат под стерильным покрытием, что позволяет контролировать ход операции и локализацию протеза.
- Хирург делает надрез вдоль передней части сустава и ведет его вниз до тыльной части стопы.
- Сухожилия над суставом сдвигают в сторону.
- Открывают суставную капсулу, убирают часть костной ткани, чтобы получить хороший обзор.
- С помощью рентген-аппарата и специальных инструментов определяют ось и положение заднего отдела стопы для имплантации.
- Таранную кость покрывают металлическим колпачком (внутри него есть металлические штифты, позволяющие совершать движения).
- Поверхность сустава большеберцовой кости покрывают защитной металлической пластинкой, оба компонента также покрывают специальным слоем для надежного сращивания костной ткани.
- Устанавливают подвижное скользящее ядро.
После эндопротезирования пациент проводит в больнице 5-7 дней
Можно ли заниматься спортом с протезом голеностопа
После эндопротезирования пациенту выдают ряд ограничительных рекомендаций. Самое главное - отказаться от подъема тяжестей более 20 кг. Желательно носить специальную обувь, которая обеспечит стабильность при ходьбе, - особенно в первое время. В период восстановления могут назначить физиотерапевтические процедуры и лимфодренаж.
По окончании восстановительного периода, как правило, разрешают:
- ходить на лыжах;
- плавать;
- ездить на велосипеде;
- бегать трусцой;
- заниматься треккингом;
- играть в гольф.
После эндопротезирования про футбол, теннис или скоростной слалом придется забыть
Каковы прогнозы?
Несмотря на новейшие технологии оперирования, прогнозы не очень утешительны. В 90 % случаев протез служит не более 8 лет. Повторные операции проводят нечасто - всего в 6-8 % случаев. Значит, по истечении этого времени пациент снова испытает боль и вспомнит об ограниченной подвижности.
После эндопротезирования бывают и осложнения. Рана над новым протезом заживает не быстро, голень отекает, не редкость и нагноение, образование сгустков крови и тромбозов. Иногда протез самопроизвольно теряет фиксацию, проседает и неожиданно быстро изнашивается. Поэтому опытные врачи рекомендуют пациентам хорошо подумать, прежде чем решиться на операцию. Во многих случаях избавиться от боли и вернуть подвижность суставу можно с помощью протеза синовиальной жидкости, без хирургического вмешательства.
ТОП-10 вопросов ортопеду о хирургическом эндопротезировании суставов
Все чаще на приеме у ортопедов можно услышать рекомендации заменить изношенный сустав на искусственный. Представляем наиболее актуальные вопросы для тех, кто столкнулся с диагнозом артроз или остеоартроз.
№ 1. Что сегодня практикуют чаще в отношении артроза - хирургическое или консервативное лечение?
Деформирующий остеоартроз чаще всего поражает крупные суставы - тазобедренный и коленный. Заболевание неуклонно прогрессирует, разрушая ткани внутрисуставного хряща. К сожалению, болезнь диагностируется часто на запущенных стадиях, поэтому консервативное лечение остеоартроза не всегда эффективно. Оно способно лишь на время снять боль, улучшить кровообращение, но полное выздоровление не возможно. Все чаще таким пациентам рекомендуют хирургическое эндопротезирование.
№2. Можно ли предотвратить операцию и приостановить износ суставов?
Считается, что артроз - это генетически обусловленное заболевание, хотя еще 30-40 лет назад его источник оставался науке неизвестным. Если причина до конца неизвестна, соответственно, нет возможности повлиять на нее, а значит, суставы будут изнашиваться в любом случае. Насколько интенсивно это будет происходить и дойдет ли дело до хирургии, зависит от каждого пациента.
Травмы - главный враг суставов
№3. В каких случаях без операции точно не обойтись?
Чаще всего на операцию решаются тогда, когда хромота уже приобрела стойкий характер. Ортопеды высказывают мнение, что лучше обращаться к хирургии раньше, поскольку в этом случае конструкция приживается лучше и срок ее действия оказывается более длительным. Если долгое время закрывать глаза на боли в суставах, они спровоцируют осложнения в работе позвоночника и внутренних органов. Избежать подобной «цепной реакции» можно путем хирургического эндопротезирования.
Внутрисуставные инъекции «Нолтрекс» помогают избежать операции во многих случаях
№4. Какие хирургические вмешательства практикуют сегодня при остеоартрозе?
Иногда прибегают к классическим костным операциям, придуманным несколько десятилетий назад. Это артродезирование сустава - очень сложная процедура, которую назначают строго по показаниям, поскольку вмешательство сильно нарушает биомеханику сустава и ограничивает объем движения. Еще один устаревший метод - коррегирующая остеотомия, когда один из отделов кости пересекается, ставится под углом, фиксируется и сращивается. Этот подход продлевает работу сустава на 5-10 лет.
Наиболее прогрессивный метод оперативного лечения коксартроза или гонартроза - эндопротезирование, замена сустава на искусственный аналог. В сустав вживляется механическая конструкция, которая служит годы до повторной замены. Однако с каждой новой операцией риск осложнений повышается в разы.
Хирургическое эндопротезирование - это тупиковый путь: назад больше пути нет
№5. Каков срок службы эндопротеза?
Как правило, речь идет о 15 годах - именно такой контрольный срок службы эндопротезов большинства производителей. В 95-97 % случаев так и происходит, но в последнее время наметилась тенденция к сокращению этого периода и росту частоты повторных операций. Неслучайно многих интересует вопрос, чем опасно эндопротезирование суставов, ведь осложнения - не редкость.
№6. Есть ли случаи, когда искусственный эндопротез служит дольше 15-ти лет?
Многие люди, которым эндопротезы установили в 1970-х годах, по-прежнему живут с ними и не проходили процедуры замены. Речь идет о тотальных эндопротезах, полностью заменяющих сустав, созданных в 1956 г. Константином Сивашем. Именно они стали основой для разработки современных аналогов, которые используются сегодня во всем мире. В большинстве случаев по истечении 15-тилетнего срока протез требует замены.
№7. В чем отличия между современными хирургическими эндопротезами?
90 % мирового рынка - это 5-6 ведущих производителей, которые выпускают практически идентичные модели эндопротезов. Последние различаются по форме ножки или впадины, что принципиально для каждого клинического случая. Ортопеды-хирурги могут максимально точно подобрать конструкцию эндопротеза под конкретного пациента.
№8. Из какого материала изготавливают современные эндопротезы?
Эндопротезы изготавливают из одинакового материала, который закупают у американского производителя. Они отличаются по материалу изготовления движимых элементов. Чаще всего устанавливают пару трения «полиэтилен-металл». Полиэтилен в таких конструкциях стирается примерно на 0,2 мм в год, а за 10 лет получается 2 мм. Это со временем приводит к расшатыванию эндопротеза и способствует рассасыванию кости вокруг него.
Пара «керамика-полиэтилен» более надежная, поскольку истирание составляет 0,04 мм в год. Износ минимальный у пары «керамика-керамика», однако стоимость такого эндопротеза очень высокая.
Эндопротезы из нанобиокерамики, импланты тазобедренного сустава, создают не только иностранные производители. Эти технологии осваивают и в России - в Новосибирске:
№9. Какие ограничения действуют после хирургического эндопротезирования?
Благодаря плотной первичной фиксации пациент может становиться на ноги с полной нагрузкой уже на второй-третий день после операции по поводу лечения артроза коленного сустава. Чтобы ускорить восстановление соединительной и мышечной ткани в течение следующих 2-3 недель, необходимы специальные упражнения. Капсула вокруг искусственного сустава образуется спустя 4-6 месяцев. В течение этого периода можно ходить, стоять, но нельзя глубоко приседать или сидеть на чем-то низком/высоком. Сгибать коленный и тазобедренный суставы после протезирования разрешено не более чем на 90°.
После эндопротезирования работает «правило 90»: сгибать сустав нельзя более чем на 90°
№10. Каким будет двигательный режим после эндопротезирования?
Двигательный режим зависит от взаимоотношения кости и эндопротеза. При цементной фиксации нагрузки изначально могут быть большими, за исключением амплитуды движения. Если протез врастает в кость, показан ограниченный двигательный режим на протяжении трех месяцев.
Эндопротезирование - это полноценная хирургическая операция с множественными рисками, ограничениями и осложнениями. Если есть альтернатива избежать ее, не стоит отказываться. Один из вариантов - внутрисуставные инъекции жидкого эндопротеза заменителя синовиальной жидкости «Нолтрекс». Гелеобразное вещество вводится внутрь сустава в стерильных условиях медкабинета, распределяется там и раздвигает трущиеся поверхности.
Безусловно, о полном излечении речь не идет - восстановить естественными тканями изношенный сустав невозможно. Однако такая терапия позволяет избавиться от боли и вернуть суставу подвижность на продолжительное время - до двух лет. К тому же по сравнению с хирургией риски или побочные явления минимальны.
Артродез голеностопного сустава: виды замыкания, показания, осложнения
Артродез голеностопного сустава - оперативное вмешательство по искусственному сращению сочленяющихся суставных поверхностей голеностопа в физиологически выгодном для функционирования ноги положении. Основной целью хирургического лечения является придание опоропрочности проблемной зоне посредством полного блокирования ее подвижности (создания анкилоза). Обездвиживание достигается за счет жесткого соединения примыкающих концов костей сустава между собой специальными фиксаторами из металла (спицами, винтами, штифтами и пр.). Это позволяет прочно срастись суставным поверхностям друг с другом под нужным углом, то есть, привести сочленение в полное неподвижное состояние, что поможет пациенту избавиться от сильной боли и нестабильности стопы.
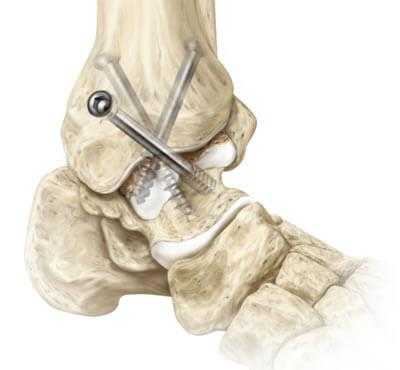
Техника артродезирования берет начало с самых истоков развития ортопедии, поэтому является устаревшей тактикой хирургии голеностопа. Открытие метода «замыкание сустава» датируется 1887 годом, впервые его предложил венский хирург Альберт. Операционные технические концепции мало чем изменились с того времени.
Эффективность артродеза голеностопного сустава имеет многолетнюю доказательную базу, но из-за радикального подхода и высокой частоты послеоперационных осложнений к вмешательству в стиле «ретро» обращаются в самых крайних случаях.
Травмы голеностопа сустава
Главное предназначение голеностопного сустава, образованного большеберцовой, малоберцовой и таранной костями, - быть надежной опорой для скелетно-мышечного аппарата. Этот отдел ноги должен стабильно выдерживать почти 90% от всей массы тела, когда человек стоит или выполняет в вертикальном положении любого рода физическую деятельность. Помимо опорных функций, сустав обеспечивает амортизацию конечности, разнообразные движения стопы в нормальной амплитуде:
- сгибание;
- разгибание;
- отведение;
- приведение;
- вращение.
Стабильную работу костного сочленения гарантирует здоровое состояние образующих его связок, костей, хрящей, мышц. Если хотя бы одна единица сустава выходит из строя, нарушается не только его работоспособность, но и происходит разбалансировка функций всего опорно-двигательного аппарата. Болезни голеностопного сочленения губительно отражаются на способности к передвижению, ведут к ухудшению походки, часто доводят человека до инвалидности. Нередко серьезные патологии, при которых может потребоваться артродез, начинаются с банальных травм, локализирующихся в данной зоне:
- ушибов;
- вывихов и подвывихов;
- переломов лодыжки;
- нарушения целостности пяточной кости;
- связочной дисторсии (растяжений, надрывов связок и пр.).
Поражения травматической природы чаще возникают вследствие прямого воздействия механической силы, что провоцируют локальные удары, падения с высоты, неудачные прыжки, резкие ротационные развороты. В конце концов, человеку иногда достаточно просто поскользнуться на скользкой поверхности или споткнуться, чтобы случилось повреждение составляющих структур голеностопного отдела.
Любые травматические поражения требуют своевременной диагностики и безотлагательной терапии. Спустя некоторый период травма, если не была оказана в свое время надлежащая медицинская помощь, дает о себе знать уже нешуточными последствиями. Патологии, ставшие результатом старой травмы, на фоне мнимого благополучия проявляются внезапным возникновением болей и нарастающей ограниченностью локомоторного, опорного потенциала. Люди не понимают, что случилось, откуда появился дискомфорт, а причиной оказывается былая травма.
Запомните! Сложные дегенеративно-дистрофические процессы, зачастую необратимые, преимущественно развиваются не сами по себе, а диагностируются как посттравматическое осложнение. Наиболее частые патологии посттравматического генеза с серьезным прогрессирующим течением - это артрит и остеоартроз.
Артроз, в свою очередь, является последствием артрита. Вот такой вот цепной механизм развития сложной клинической ситуации. От травмы до деформирующего остеоартроза (ДОА) несложно дойти за пару-тройку лет. Но если травму несложно вылечить консервативно, то с артрозом голеностопного сустава все иначе - это неизлечимая болезнь, которая критически угнетает качество жизни, негативно влияет на статику и динамику всей конечности.
Показания к проведению операции
Блокирование двигательных функций голеностопного сегмента путем костного сращения назначается при выявлении таких патологических состояний, как:
- вторичный (посттравматический) и первичный артроз 3-4 ст.;
- тяжело протекающий хронический артрит, в том числе по ревматоидному типу;
- постоянная боль в голеностопе и/или отдающая в коленный сустав, которая усиливается даже при несущественных нагрузках;
- выраженная хромота на почве деформации сустава;
- стойкое нарушение опороспособности стопы, выражающееся невозможностью стать в полном объеме на ногу из-за слабости голеностопного аппарата, разболтанности;
- сильная сгибательно-разгибательная контрактура сустава;
- парезы и параличи мышц голени, которые развились на фоне перенесенного в прошлом полиомиелита;
- неправильно сросшийся перелом, псевдоартроз.
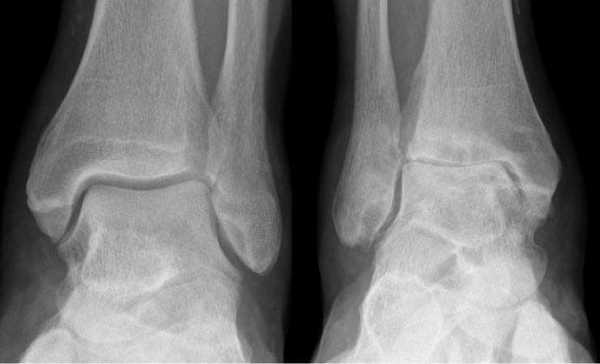
Артроз левого сустава. Суставная щель очень мала.
Противопоказания к артродезу голеностопного сустава
Артродезирование использовать в двигательно-опорном сегменте голеностопа не рекомендуется, если:
- пациент находится в том возрасте, когда костно-мышечная система продолжает активно расти (до исполнения 12 лет операция строго противопоказана);
- в суставе обнаружены свищи нетуберкулезного генеза;
- определены активные инфекционно-воспалительные процессы в зоне предполагаемого вмешательства или любые общие инфекционные болезни в фазе обострения;
- больной страдает тяжелыми формами легочной, почечной или сердечной недостаточности;
- присутствует хроническое заболевание в стадии декомпенсации (сахарный диабет и пр.);
- выявлена непереносимость на препараты анестезиологического предназначения.
Виды оперативного вмешательства
Когда износ и деформация сустава слишком сильные, это может стать препоной и для проведения замены суставного блока эндопротезом. Поэтому даже при всем желании поменять больной сегмент на искусственный аналог не всегда сделать реально. В этом и всех описанных ситуациях выше остается один выход - применить операцию по артродезу. Она позволит стабилизировать голеностоп и сократить болевую симптоматику до минимума, тем самым значительно улучшить качество жизни пациента. Существует несколько методов оперативного вмешательства.
- Внутрисуставный. В процессе хирургии выполняется вскрытие капсулы сустава с последующим удалением поврежденного гиалинового хряща с поверхностей костных элементов. После репозиции костей в выгодном положении выполняется их фиксация металлическими приспособлениями.
- Внесуставной. Фиксирование костей сочленения только при помощи укладки костного трансплантата, при этом хрящевые покровы резекции не подлежат.
- Комбинированный. Эта техника подразумевает сочетание в одном хирургическом процессе двух способов: внутрисуставного и внесуставного. Так, хрящевые структуры с сустава полностью счищаются, внедряется аутотрансплантат, который фиксируют специальными металлическими пластинами.
- Компрессионный. Операция заключается в сдавливании сочленяющихся поверхностей аппаратом компрессионного или компрессионно-дистракционного типа для дальнейшего их сращения. Широко применяемые конструкции - аппараты Илизарова, Гришина, Волкова-Оганесяна. Удаление хряща не исключается. Вживление костного трансплантата для способа компрессии не требуется.
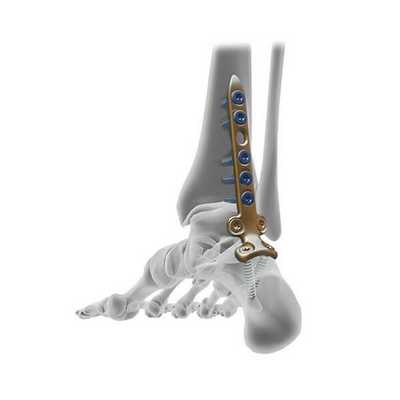
Подготовка пациента к артродезу голеностопа
Планируя данный вид оперативного лечения, предельно значимо произвести оценку всех сочленений, соседствующих с проблемной областью. Это необходимо, чтобы понять, насколько соседние сегменты способны принять на себя более увеличенный комплекс нагрузки. Так как двигательный потенциал голеностопного сустава заблокируется после операции, рядом расположенные подвижные соединения, естественно, будут больше нагружены. Особенно важно достоверно оценить состояние таранно-ладьевидного сочленения, ведь как раз на этот центральный сегмент стопы придется максимальная доля нагрузки. На положительный эффект от артродезирования можно рассчитывать сугубо при отсутствии дегенеративного патогенеза в нем.
Добро на оперирование пациента дается только после комплексного обследования с подтверждением явной необходимости использования данной медицинской помощи при отсутствии противопоказаний. Пациенту назначают прохождение ряда диагностических мероприятий:
- развернутые анализы крови и мочи, включая биохимию;
- рентген, МРТ или КТ сустава в нескольких плоскостях;
- исследование на ВИЧ, сифилис, гепатит;
- флюорография и электрокардиография;
- осмотр у узкопрофильных врачей (кардиолог, пульмонолог и пр.);
- консультация анестезиолога.
Кроме того, специалист должен дополнительно удостовериться, что эффект артродеза с максимальной вероятностью «сработает» и самочувствие пациента заметно улучшится. Для этого предварительно проводят своеобразный тест, заключающийся в наложении гипса на сустав. Так, человек ходит с зафиксированным в гипсе голеностопом примерно 7 суток, а по истечении недели ортопед-травматолог окончательно определяет целесообразность проведения операции. Если тестовое обездвиживание помогло создать опору конечности и значительно сократить боль, операцию проводят. При сохранившемся дискомфорте, появлении болезненности или усилении боли, усугублении походки - артродез отменяется.
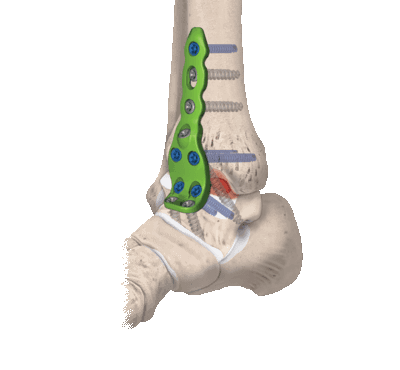
За неделю до предполагаемой даты вмешательства следует остановить применение препаратов с противовоспалительным действием (НПВС) и средств, которые обладают кроворазжижающими свойствами. Накануне хирургии пищевой рацион должен быть легким, за 6-8 часов прекратить употребление пищи.
Внимание! Заранее позаботьтесь, чтобы по вашему прибытию домой из стационара жилое пространство было подготовлено. Следует убрать напольные ковры, дорожки и шнуры с полов, о которые можно зацепиться ногой и упасть. Предметы и вещи первой необходимости разместите в легкодоступных местах. В ванной комнате необходимо постелить нескользкие коврики из резиновых или силиконовых материалов на липучках и т. д.
Проведение операции
Артродез голеностопного сустава по традиционной методике выполняется под общим наркозом открытым способом. Операционные манипуляции под контролем артроскопа могут быть выполнены под спинальной анестезией. На осуществление сеанса требуется в среднем 2-3 часа интраоперационного времени. Рассмотрим принцип проведения классической тактики.
- На нижнюю треть бедра накладывается пневматический жгут. Далее создают доступ, совершая скальпелем линейный кожный разрез вдоль сустава. Разрез равен примерно 10 см.
- На следующем этапе выполняется вскрытие и надежная супинация сустава, которая облегчит работу с очередными манипуляциями.
- Затем подготавливаются поверхности большеберцовой и таранной костей. Подготовка включает резекцию хрящевых тканей хирургическим долотом, удаление окостенения.
- Дальше стопа выводится из порочного положения. Большеберцовый элемент и таранный компонент плотно сопоставляют друг с другом в удобной с точки зрения физиологии позиции. Достигнутая позиция скрепляется металлической конструкцией необходимого типа.
- Используемые операционные ходы на завершающем этапе закрывают при помощи послойного ушивания мягких тканей с оставлением дренажа.
В случаях сильной деформации может быть применена остеотомия малой берцовой кости. Обширные костные потери возмещаются трансплантатами - фрагментами аналогичного биологического материала, взятыми у пациента из гребня повздовшной кости.
Если использовались наружные системы фиксации, например, аппарат Илизарова, гипсование не применяется. При установке внутренних металлических имплантов, на прооперированную конечность ставят гипс. До тех пор, пока анкилоз не состоится, пациент находится в гипсовой повязке. Скорость костного сращения у каждого отдельного пациента может отличаться в силу физиологических особенностей организма. Полностью срастается и обездвиживается сустав через 3-6 месяцев после операции.
Реабилитация голеностопного сустава
После артродеза, осуществленного в области голеностопа, с первых суток начинают проводить занятия лечебной физкультуры. Они будут препятствовать развитию атрофии мышц, оказывать профилактику тромбообразования и не допускать появления застойных явлений в легких. При достаточно длительной иммобилизации конечности и низком уровне активности пациента без адекватной физкультуры можно прийти к весьма плачевным результатам.
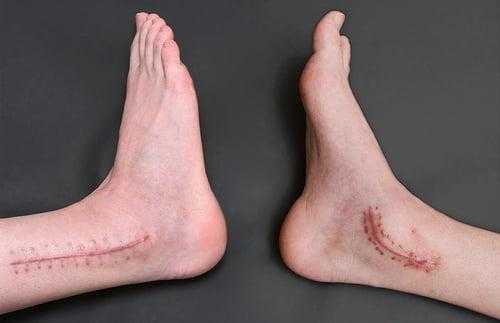
ЛФК в раннем периоде это дыхательная гимнастика, изометрические упражнения для поддержания и укрепления голенных и бедренных мышц. Упражнения выполняются под наблюдением методиста по физической послеоперационной реабилитации. Гимнастика предусматривает постепенное увеличение нагрузки и введение новых упражнений в соответствии с самочувствием пациента и сроками восстановления.
Обязательным для реабилитации является медикаментозное лечение, включающее:
- высокоэффективную терапию против образования инфекционного патогенеза;
- применение симптоматических препаратов;
- использование медикаментов от тромбоэмболических осложнений.
Со вторых суток пациента стараются уже вертикализировать. Ходить разрешается только с опорой на костыли, не допуская нагрузки на прооперированную конечность. Не ранее чем после появления первых признаков анкилоза, а это примерно через 6 недель, разрешается частично включать щадящую осевую нагрузку на больную ногу. Нормально пробовать ходить пациент сможет не раньше чем по истечении 4-6 месяцев. Снятие металлоконструкций обычно назначается через 6-12 мес. Внутренние фиксаторы не всегда нуждаются в извлечении.
Осложнения артродеза голеностопного сустава
Частота осложнений после стандартной операции с широким открытием сустава, как показывает клинический опыт, на порядок выше, чем после артроскопических вмешательств. Приведем некоторые сравнительные данные о негативных реакциях для двух видов процедур (без применения внешних фиксаторов), обнаруженных в течение первых 3 недель:
- флеботромбоз выявляется в 22% случаев после открытого артродеза голеностопа, в 1,8% после малоинвазивного вмешательства;
- раневая инфекция развивается примерно у 12% больных, тогда как риски после артроскопии практически отсутствуют ( <0,1%)
- некроз окружающих тканей, соответственно, в 17% и 0,2%;
- раневые гематомы и серомы: в 22% и 0,9%.
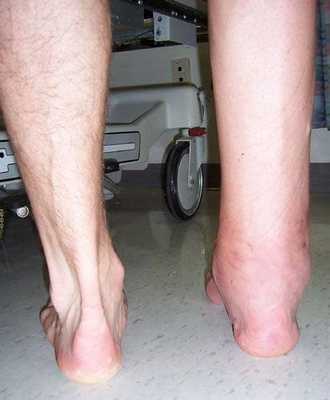
Интраоперационные кровопотери после стандартного артродезирования составляют 250 мл, после артроскопического артродеза - около 120 мл. Несостоятельность анкилоза спустя 6 месяцев определяется у 5%-6% людей, прошедших процедуру по традиционному сценарию, и у 0,5%-0,9% пациентов, которым делали артроскопию с интрамедуллярной фиксацией. Опустив тему сравнения, отметим, что после любого вида искусственного анкилоза есть повышенные риски, связанные с формированием артроза в других суставах конечности и с укорочением длины ноги до 3 см.
Признаки расшатывания эндопротеза тазобедренного сустава: как определить?
На сегодняшний день эндопротезирование крупных и мелких суставов является одним из самых популярных видов хирургического вмешательства в области травматологии и ортопедии. В западных клиниках объем таких операций составляет в совокупности более 1 миллиона в год. Отечественные клиники эндопротезирования пока в несколько раз отстают, предоставляя услуги по протезированию только 40-50 тысячам больных, хотя потребность в имплантатах гораздо выше.
Методика доказала на практике свою эффективность, однако, даже самые совершенные технологии могут в долгой перспективе привести к возникновению осложнений. Нестабильность частей эндопротеза - самая часто встречающаяся патология, которая может вызвать нежелательные последствия и привести к необходимости повторной операции.
Симптомы нестабильности протеза тазобедренного сустава
Еще в период консультации у лечащего врача пациенту должны объяснить возможные побочные эффекты и осложнения после операции. Непосредственно сам хирург должен предвидеть такие негативные последствия на основании диагностических данных в период обследования больного. Неправильный подбор индивидуального протеза может привести к тому, что он выйдет из строя уже по истечении пяти лет после установки. Повторной операции эндопротезирования можно избежать, если соблюдать все меры предосторожности и не выполнять тех действий, которые могут повредить устойчивости имплантата.

Можно выделить следующие признаки нестабильности эндопротеза тазобедренного сустава:
- Возникновение перманентной ноющей боли в суставе как во время ходьбы, так и в состоянии покоя. Зачастую болевые ощущения усиливаются ближе к ночи (во время сна).
- Потеря опоры для искусственного сустава.
- Общая слабость в нижних конечностях, быстрая утомляемость при ходьбе.
Большинство пациентов заблуждаются, полагая, что перечисленные выше симптомы являются результатом последствий операции, которые пройдут сами по себе в течение короткого времени. на самом деле, все гораздо сложнее. Желательно как можно скорее обратиться к специалисту и пройти диагностические процедуры, которые покажут, требуется ли повторное хирургическое вмешательство.
Все дело в том, что установленный имплантат влияет на движения тазобедренного сустава, как при тотальном эндопротезировании, таки при замене лишь части поврежденного сустава. В результате процесс восстановления костной ткани может замедлиться. Расшатывание ножки протеза в большинстве случаев приводит к развитию местного остеопороза. Таким образом, ограничивается подвижность самого эндопротеза.
К сожалению, современные научные и лабораторные исследования не смогли определить материал для протезов, которые бы не наносил абсолютно никакого вреда здоровью человека. В результате трения компонентов имплантата друг о друга мельчайшие частицы оседают в окружающих тканях, вызывая инфекционные процессы и отмирание тканей. Также может нарушится локальное кровообращение. Поэтому при появлении первых признаков расшатывания эндопротеза тазобедренного сустава следует немедленно обратиться за помощью к лечащему врачу.
Последствия нестабильности
Смещение протеза
В результате данного явления вживленный имплантат не только теряет фиксацию и расшатывается, но и приводит к постепенному или резкому изменению длины ног. В таком случае требуется немедленная консультация у врача и повторная операция на конечности. К основным причинам можно отнести следующие:
- неправильная установка имплантата;
- недостаточный контакт между поверхностями сустава и протеза;
- сильные нагрузки на имплантат;
- непрочное соединение компонентов изделия.
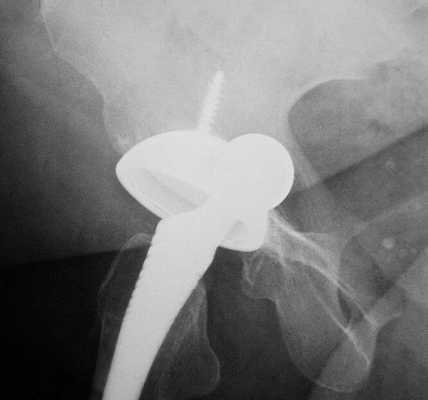
Остеолиз
К образованию данного процесса может привести частичное или полное разрушение кости, которое наступает в результате взаимодействия компонентов протеза с живой тканью.
Перелом эндопротеза
Диагностика переломов протеза, которые периодически случаются, дает основания предположить следующие причины таких последствий. К ним относится:
- неправильный подбор индивидуального имплантата;
- чрезмерная или преждевременная высокая физическая активность пациента; пациента.
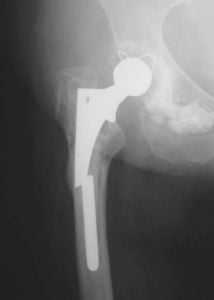
Чтобы предотвратить наступление таких последствий, требуется неукоснительно соблюдать рекомендации, данные врачом, и не заниматься чрезмерно двигательной деятельностью.
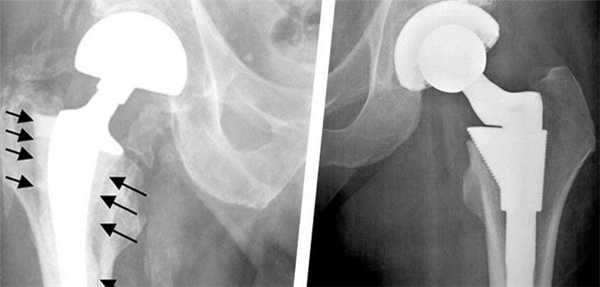
К особым случаям относится расшатывание и повреждение отдельных компонентов протеза. В достаточно короткий срок может разрушится структура полиэтиленового вкладыша или бедренной ножки. Вывих или перелом эндопротеза также случается достаточно часто. Поэтому в обязательном порядке следует соблюдать рекомендации специалистов, а также осуществлять диагностические и профилактические мероприятия. Это гарантировано поможет предотвратить появление негативных последствий операции.
Формирование сгустков крови
Такие сгустки образуются в сосудах нижних конечностей. Данное осложнение не требует повторного хирургического вмешательства. Достаточно пройти терапевтический курс, назначенный врачом. Он может включать в себя различные физические упражнения для ног либо прием медикаментозных препаратов.
Воспаления
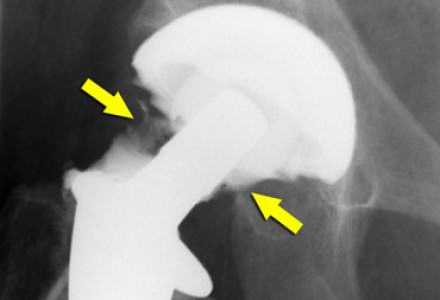
Для предотвращения развития инфекционных процессов специалисты рекомендуют в первые два года после установки протеза принимать антибиотики. Назначение лекарств в каждом случае рассматривается индивидуально, исходя из общего состояния организма пациента.
Диагностика нестабильности протеза
При наступлении первых симптомов нестабильности эндопротеза тазобедренного сустава либо до появления таковых не будет лишним пройти курс диагностических мероприятий. Врач назначит следующие виды обследования:
- рентгенологическое исследование тазобедренного сустава;
- проведение анализа состояния костной ткани и ее плотности с помощью метода денситометрии;
- анализ процессов метаболизма в костной ткани.
В некоторых случаях назначение перечисленных выше мероприятий происходит сразу же после хирургического вмешательства. Особую опасность представляет изначальное наличие у пациента остеопороза, так как именно данная особенность костной ткани может спровоцировать нестабильность протеза после установки.
Методы лечения нестабильности суставного имплантата
Избежать тяжелых последствий поможет своевременная диагностика и лечение. В данном случае удастся достаточно быстро нормализовать и стабилизировать процесс восстановления костной ткани. Также это положительным образом скажется на процессе интеграции протеза в организм человека.
В качестве превентивной меры может быть назначена временная ходьба с помощью костылей. Параллельно назначается курс приема соответствующих лекарственных препаратов. В некоторых случаях пациенту будут рекомендованы определенные физические упражнения для нижних конечностей.
Читайте также:
- Рекомендации по анализу рентгенограммы запястья в ЗП проекции
- Острая перемежающаяся порфирия (пирролопорфирия, шведская порфирия): причины, диагностика, лечение
- Влияние ацетилхолина на нервную систему. Эффекты стимуляции холинорецепторов нервной системы
- Травма плечевого сплетения у ребенка
- Остановка сердечной деятельности. Тактика при остановке сердечной деятельности.
