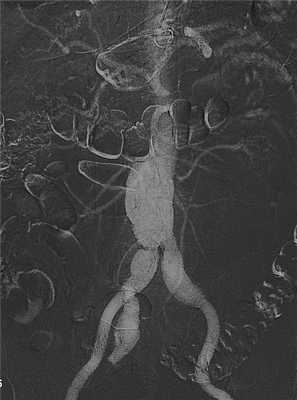
Техника операции при аневризме брюшной аорты. Методика операции при аневризме аорты.
Добавил пользователь Владимир З. Обновлено: 21.01.2026
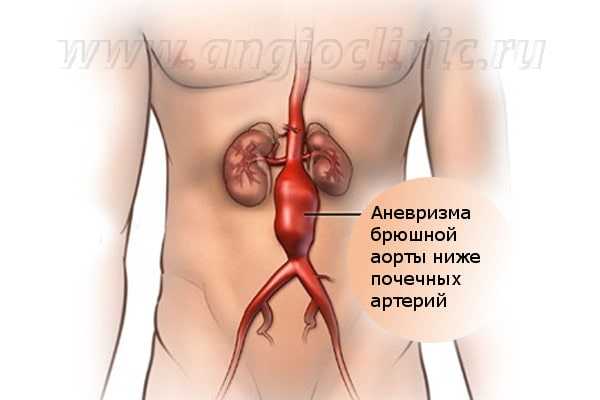
Аневризма брюшной аорты - выпячивание стенки брюшного отдела аорты вследствие её истончения и растяжения при ослаблении стенки сосуда. Разрыв аневризмы - это частое осложнение, приводящие к гибели всех пациентов.
Открытая операция при аневризме называется резекция аневризмы брюшного отдела аорты и проводится для предупреждения её осложнений, особенно разрыва с внутренним кровотечением. Операция при аневризме является довольно травматичным вмешательством высокого риска, поэтому должна применяться только в случае невозможности выполнить эндоваскулярное протезирование. Смысл операции при аневризме заключается в выделении аневризматического мешка через разрез на животе или в поясничной области. Аневризма выделяется до нормальной аорты (шейки). После этого аневризматический мешок вскрывается, к нормальной аорте пришивается искусственный протез, который выводится на бедренные артерии. Тем самым ликвидируется кровоток по аневризме и устраняются риски её разрыва. Операция может сопровождаться значительной кровопотерей и другими осложнениями. Риск неблагоприятного исхода выше у больных пожилого возраста с сопутствующими заболеваниями и составляет около 8%.
Технологии лечения в Инновационном сосудистом центре
Сосудистые хирурги нашей клиники имеют значительный опыт открытых операций при аневризмах брюшной аорты. Ими выполнено более 150 операций при этой патологии с успехом у 95% пациентов. Подход нашей клиники состоит во всемерной подготовке пациента с аневризмой, для исключения патологии сердца и сонных артерий, которые могут влиять на исход операции. Для профилактики почечных осложнений мы используем продлённую гемофильтрацию в послеоперационном периоде. С целью уменьшения кровопотери используется гемодилюция (разведение крови) и аппаратура для возврата крови. С целью предупреждения осложений в послеоперационном периоде мы практикуем раннее поднятие больных с постели, активную реабилитацию. В последние годы мы постепенно отходим от открытых операций при аневризмах в пользу менее травматичных эндоваскулярных операций эндопротезирования.
Подготовка к операции по поводу аневризмы аорты
- Перед большой аортальной операцией пациент должен быть детально обследован, чтобы уменьшить риски осложнений в других сосудистых бассейнах. В нашей клинике метод лечения аневризмы аорты определяется консилиумом врачей с учётом рисков предстоящего вмешательства.
- В обязательном порядке выполняется электрокардиография, УЗИ сердца. Для исключения послеоперационного кровотечения из желудка обязательно выполняется эзофагогастроскопия (ЭГДС). Выполняется комплекс обследования сосудов сердца, сонных артерий и артерий конечностей.
- Накануне операции выполняется подготовка кишечника. Пациент не ужинает и принимает специальные слабительные (фортранс). Этим достигается полное очищение кишечника и риск развития послеоперационного кишечного застоя. На ночь может быть назначена очищающая клизма.
- Утром перед операцией тщательно выбривается живот, область лобка и бёдер. Устанавливается катетер в мочевой пузырь, выполняется катетеризация подключичной вены. Пациенту проводится введение успокаивающих препаратов и он подаётся в операционную.
Анестезия во время операции
Операция может проводиться под общим наркозом, либо под эпидуральной анестезией (укол в спину). Общий наркоз требуется при больших аневризмах, распространяющих до уровня почечных артерий, либо выше. Общий наркоз необходим при доступе методом широкой серединной лапаротомии. При забрюшинном доступе к аорте можно ограничиться эпидуральной анестезией. При операциях по поводу аневризмы обязательно проводится мониторинг сердечной деятельности и артериального давления с помощью специальной техники. Для проведения анестезии и интенсивной терапии обязательно устанавливается катетер в центральную вену (чаще всего подключичный). Функция почек оценивается по количеству мочи, для этого устанавливается катетер в мочевой пузырь. Во время анестезии контролируется уровень центрального венозного давления и вводятся препараты, регулирующие объём циркулирующей крови, электролитов. При необходимости проводится переливание крови и плазмы, для восполнения потерянных во время операции. Специальные дозаторы вводят препараты, регулирующие уровень артериального давления. При длительной операции может быть подключён аппарат для гемофильтрации, чтобы устранить возможную интоксикацию.
Анестезия при операциях на аорте имеет очень важное значение и от её течения зависит удобство работы хирургов и непосредственные результаты хирургического вмешательства.
Ход операции резекции аневризмы аорты
Во время предоперационного обследования принимается решение о хирургическом доступе. Чаще всего выполняется три доступа. Два из них в паховой области на бедре, для выделения общих бедренных артерий, один доступ - срединная лапаротомия (разрез посередине живота) или доступ на левом боку. При высоких аневризмах верхний доступ может быть продлён на грудную клетку. Это вмешательство - торакофренолюмботомия.
После выделения аневризматического мешка проводится пережатие брюшной аорты. Время перекрытия кровотока надо обязательно сокращать. Для этого, до установки зажима на аорту выполняется хорошее выделение аневризмы и всех артериальных ветвей до бифуркации аорты на подвздошные артерии. Когда наложены сосудистые зажимы производится вскрытие просвета аневризмы, удаление тромботических сгустков из полости аневризмы и остановка кровотечения из ветвей, впадающих в аневризму.
Открытое вмешательство заключается в замене расширенного участка аорты синтетическим сосудистым протезом. Последний вшивается в верхний участок аорты (выше аневризмы), затем ветви протеза проводятся на бедренные артерии и пришиваются к ним. После этого протез укрывается стенками аневризматического мешка. Основной проблемой является выделение аневризматического мешка и ветвей исходящих из него. Делать это надо достаточно быстро, если эти ветви проходимы, так как длительное пережатие может вызвать нарушение питания кишечника или спинного мозга.
После соединения аорты с бедренными артериями надо решить вопрос о необходимости трансплантации нижней брыжеечной артерии. Эта артерия кровоснабжает толстую кишку, и иногда её перевязка может привести к нарушению кишечного кровоснабжения. Для принятия решения необходимо оценить кровоток по этой артерии. Если после снятия с неё зажима идёт хороший обратный кровоток, то артерию можно не пришивать к сосудистому протезу, если же она проходима, но кровоток очень слабый, значит обходные пути неразвиты и артерии необходимо реплантировать в сосудистый протез.
После завершения сосудистого этапа операции в забрюшинное пространство и в область доступов на бёдрах устанавливаются трубчатые дренажи, а раны послойно ушиваются.
Средняя продолжительность операции по поводу аневризмы аорты составляет 3 часа. Средний объём кровопотери около одного литра. Кровопотеря восполняется донорской кровью, плазмой и солевыми растворами.
Осложнения при операции на аорте
Открытые операции имеют больший риск ранних послеоперационных осложнений и смертности, чем эндоваскулярная установка стент-графта в аорту. Летальность после открытых операций составляет около 5%, в то время как после эндопротезирования 0,5%.
Другие возможные осложнения после резекции аневризмы аорты:
- Острая почечная недостаточность
- Инсульт спинного мозга с параличом ног
- Высокая перемежающаяся хромота (боль в ягодицах при ходьбе) хромота
- Ишемия толстой кишки
- Эмболия нижних конечностей с острой ишемией
- Кровотечение из места операции и геморрагический шок
- Нагноение сосудистого протеза
Эти осложнения встречаются достаточно редко. В нашей клинике наблюдались единичные случаи подобных осложнений.
Прогноз после протезирования аорты
Ближайший послеоперационный период занимает обычно 10-14 дней и зависит от непосредственных результатов операции. В течение 1-3 дней пациенты нуждаются в интенсивной терапии, возможно проведение продлённой искусственной вентиляции лёгких. Поднимать пациентов мы обычно начинаем на 3 сутки после вмешательства. Ходить разрешаем к 5 суткам. Если послеоперационный период протекает гладко, то пациент на 10 сутки выписывается домой.
После выписки необходимо ношение специального бандажа на животе в течение месяца. Через месяц выполняется контрольное ультразвуковое сканирование, для оценки проходимости искусственного протеза и состояния кровотока в ногах.
К обычной повседневной деятельности пациент после открытой операции на аорте возвращается через 3-6 месяцев. Проходимость сосудистых протезов сохраняется на уровне 93% в течение пятилетнего периода после операции. УЗИ контроль позволяет выявлять возможное развитие проблем и своевременно принять меры по их устранению.
Программа наблюдения
Преимуществом открытой операции при аневризме перед эндоваскулярной является отсутствие необходимости в постоянном контроле за функцией сосудистого протеза. Если в ближайшие 3 месяца не развивается никаких осложнений, то можно рассчитывать на долгий срок работы сосудистого протеза. Периодический контроль с помощью УЗИ необходим только один раз в год.
Операция при аневризме аорты (брюшного/восходящего отдела)
Операция при аневризме аорты направлена на удаление измененного участка и восстановление целостности сосуда посредством протезирования. Такое лечение проводится в плановом порядке или экстренно, под общим наркозом.
Аневризма аорты представляет собой локальное расширение просвета сосуда с изменениями его стенок и высоким риском разрыва. Опасность патологии состоит в том, что долгое время она может не давать никаких симптомов, а ее носитель не подозревает о наличии в организме смертельно опасного изменения.
Аневризматические расширения в сосудах чаще обнаруживают у пожилых людей, особенно - при наличии атеросклероза, артериальной гипертензии, сахарного диабета. Эта патология предрасполагает не только к структурным изменениям стенок аорты, их истончению и выпячиванию, но и нарушению целостности уже имеющейся аневризмы.
аневризма аорты при атеросклерозе (а - грудного, б - брюшного отдела)
Бессимптомная аневризма не влияет на кровоток, но тяжелые осложнения делают ее чрезвычайно опасной. Вне разрыва есть риск тромбоэмболий по причине тромбообразования в стенке и полости аневризмы, а разрыв вызывает массивное кровотечение и шок, когда больной умирает в очень короткий промежуток времени.
Учитывая тяжесть последствий аневризмы, все случаи, когда диагностирована данная патология, подлежат тщательному контролю. Пациента следует обследовать, определить степень риска осложнений и назначить срок проведения операции. При разрыве вмешательство проводится в экстренном порядке.
Показания и противопоказания к хирургическому лечению аневризмы аорты
Единственным показанием к проведению аневризмы можно считать уже ее наличие, даже если патология протекает бессимптомно. Сроки лечения и способ зависят от расположения, размеров выпячивания, риска разрыва, возраста и общего состояния больного.
Абсолютными показаниями к операции по удалению аневризмы считают:
- Состоявшийся разрыв с кровотечением (экстренная операция);
- Стремительное увеличение размеров образования - более 4 мм в год;
- Диаметр аневризмы более 5 см;
- Высокий риск осложнений (тромбоз, эмболия, разрыв);
- Нарушение кровообращения в ногах;
- Расслоение стенки аорты в области аневризмы (сопровождается сильной болью в груди, животе, паху).
У пациентов пожилого возраста при наличии сопутствующих заболеваний проведение операции может быть опасным, поэтому хирург всегда четко взвешивает предполагаемую пользу и риски. Если аневризма стабильна, угроза ее разрыва минимальна, то можно на какое-то время отложить оперативное лечение и попытаться максимально улучшить состояние больного.
Плановая операция по удалению аневризмы аорты имеет свои противопоказания - тяжелая сердечная недостаточность, серьезные нарушения в работе печени и почек, острый инфаркт сердца и инсульт. У больных старше 75 лет, при низком гемоглобине крови и высоком показателе креатинина есть высокий риск неблагоприятного исхода прямо во время оперативного лечения, особенно, если произошел разрыв. В случае разрыва аневризмы противопоказаний, по сути, нет, так как без операции неминуема гибель больного.
Все вмешательства на аневризмах делят на радикальные и паллиативные. Радикальные производят наиболее часто, это основной вид лечения патологии. Паллиативные применимы лишь тогда, когда противопоказана открытая перация, но имеется большой риск разрыва выпячивания. К паллиативным процедурам можно отнести «укутывание» места аневризматического расширения синтетическим материалом, который будет препятствовать нарушению целостности стенки сосуда.
Предоперационная подготовка
При экстренном хирургическом лечении разорвавшейся аневризмы времени на обследование и подготовку крайне мало, поэтому при поступлении в приемном покое делаются в срочном порядке анализы крови и мочи, коагулограмма, затем пациента отправляют на УЗИ, компьютерную томографию (если позволяет состояние, конечно), далее - в операционную.

При плановой операции по поводу аневризмы больного обследуют гораздо более тщательно. Проводят анализы крови и мочи, кардиографию, рентгенографию грудной клетки, УЗИ органов брюшной полости, а также КТ и МРТ, позволяющие очень точно локализовать выпячивание, уточнить его размеры и строение.
При беседе с лечащим врачом на этапе подготовки пациент обязательно должен сообщить обо всех принимаемых препаратах. Особенно это касается аспирина и антикоагулянтов (варфарин, клопидогрель), которые могут спровоцировать снижение свертываемости крови и кровотечение.
При поступлении в стационар больной уже имеет на руках большинство результатов исследований, кое-что может быть повторно проведено в клинике (те же анализы крови, свертываемость, группа и резус-фактор, анализы на ВИЧ, гепатиты, сифилис, УЗИ живота).
Накануне вечером происходит последний прием пищи не позднее 8 часов до операции, принимается душ, пациент переодевается в чистую одежду и ложится спать. При сильных переживаниях и бессоннице допускается прием успокоительных средств и снотворных.
Все открытые операции на аорте требуют общего наркоза, в ряде случаев - искусственного кровообращения или временного шунтирования. Эндоваскулярное лечение может быть проведено под местной анестезией. Открытое вмешательство длится в среднем 3-6 часов.
Техника операции при аневризме брюшной аорты
Аневризма аорты брюшной полости считается одной из наиболее частых локализаций патологии. Это неслучайно, ведь именно в этом месте от сосуда отходят магистрали к кишечнику, почкам, в устьях которых создаются «завихрения» кровотока, способствующие прогрессированию атеросклероза и микротравмированию внутренней стенки аорты.
В 9 случаях из 10 аневризматический мешок расположен ниже места ветвления почечных сосудов, поэтому кровоток в почках сохраняется на время операции. Дополнительные трудности по обеспечению кровообращения в почках возникают во время операции на аневризме, расположенной выше этого места. В таком случае даже кратковременное пережатие сосуда может вызвать острую недостаточность почек, поэтому время манипуляции на сосудах максимально сокращают.
Доступ к брюшной аорте - срединный, когда хирург делает длинный продольный разрез передней стенки живота от нижнего края грудины до лобкового симфиза. Такой разрез оставит после себя заметный косметический дефект, но иного выхода у хирурга нет, этого требует тяжесть патологии и глубокая локализация самой аорты позади органов живота.
После вскрытия брюшной полости, хирург отодвигает кишечные петли вправо, выделяет мочеточники, подвздошные и почечные сосуды, определяет верхний и нижний полюс аневризмы, пережимает сосуды, задействованные в патологическом процессе.
Основной тип операции на аневризму брюшной аорты - протезирование, при этом протез может быть в виде трубки, соединяющей оба конца аорты выше и ниже места выпячивания после его иссечения. В случае распространенного атеросклероза протез может соединять аорту с подвздошной или бедренной артерией - эти особенности определяются индивидуально для каждого пациента.
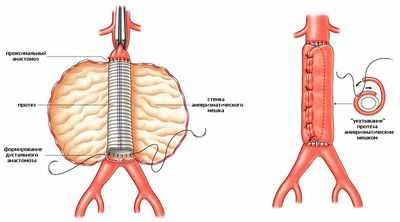
Если аневризма аорты сочетается с тяжелым атеросклерозом места ее деления на подвздошные артерии, то протез будет в форме развилки (бифуркационный), фиксирован к аорте и обеим подвздошным артериям, а место выпячивания и бифуркации аорты удаляется.
В процессе манипуляций важно очень аккуратно обращаться с сосудами, постараться сохранить внутреннюю подвздошную артерию для кровотока в малом тазу (предупреждение импотенции у мужчин). При очень близком расположении к аневризме яичниковой или яичковой артерии лучше их перевязать, чтобы предупредить возможное повреждение и кровотечение.
Когда на верхний и нижний концы аневризмы наложены зажимы, то в сосуды выше и ниже места их пережатия вводят гепарин для профилактики тромбообразования. Затем хирург рассекает стенку аневризматического мешка, удаляет из него тромботические массы, промывает полость гепарином и иссекает переднюю и боковые стенки.
Протез участка сосуда изготавливается из гибких синтетических материалов и подбирается индивидуально в соответствии с диаметром аорты и того сосуда, к которому будет наложен анастомоз. Сначала к верхнему концу аорты пришивают верхнюю часть протеза, накладывая швы кнаружи, затем производят фиксацию нижнего конца протеза к аорте, подвздошным или бедренным артериям.
После того, как протез установлен, снимаются зажимы с аорты, и происходит восстановление движения крови по ней. Операция проводится при использовании аппарата искусственного кровообращения или временного анастомоза, «перекачивающего» кровь, минуя зону хирургических манипуляций.
На завершающем этапе операции хирург убеждается в отсутствии кровоточивости и хорошей фиксации протеза швами, укладывает кишечник в нормальное положение и ушивает ткани. Для профилактики свищей от действия шовных нитей на кишечные петли, протез укрывается двумя слоями брюшины.
В послеоперационном периоде неизбежны проблемы с кишечником, его вздутие, поэтому шов на брюшной стенке дополнительно укрепляется проволокой или прочной нейлоновой нитью, чтобы предупредить его расхождение.
Видео: лекция по аневризме брюшной аорты - выявление, тактика лечения, операция
Лечение аневризмы грудного и восходящего отделов
При аневризме восходящей аорты и ее дуги также производится протезирование пораженного участка сосуда, но не всегда возникает необходимость в налаживании искусственного кровотока. В некоторых случаях достаточно обходного шунтирования, обеспечивающего кровоснабжение тканей головы.
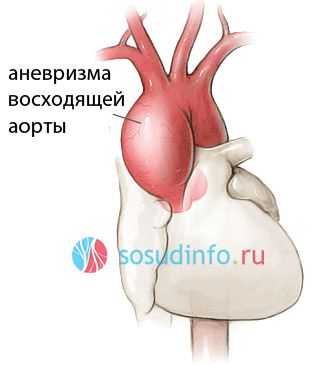
Выпячивания начальных отделов аорты, которые обыватель может назвать аневризмой аорты сердца, указывая на близость патологии к главному «насосу» организма, оперируют открытым доступом. Для этого хирург рассекает в продольном направлении грудину, достигает перикарда, вскрывает его, затем подключается аппарат искусственного кровообращения. Циркулирующая через аппарат кровь во время операции охлаждается, а в венечные сосуды вводятся катетеры для их обеспечения кровью.
После того, как аневризма выделена, на нее накладываются зажимы, стенка пересекается, удаляются измененные фрагменты и устанавливается протез. Обычно в его качестве используют собственные сосуды больного или другие ткани (аллотрансплантат).
Если помимо аневризмы есть нарушения со стороны аортального клапана, то операция может быть дополнена его пластикой. После того, как все манипуляции завершены, хирург удостоверяется в надежности установки протеза, больного согревают до нормальной температуры тела, а аппарат искусственного кровотока отключают тогда, когда левый желудочек достаточно заполнится кровью для нормальной его сократимости.
Операцию заканчивают установкой дренажей в правую плевральную полость и сердечную сумку, ткани послойно ушивают, грудину фиксируют металлическими скобками или проволокой.
пример протезирования восходящей аорты
протезирование части дуги и нисходящего отдела аорты
Если аневризма восходящего отдела имеет узкую шейку, то кровообращение в теле пациента сохраняют в обычном состоянии. На участок аорты в основании выпячивания накладывается зажим, аневризма отсекается и удаляется полностью, а место ее отхождения тщательно ушивается.
При поражении аневризмой дуги аорты доступ производится через левую грудную полость, грудина пересекается в косом направлении и далее разрез распространяется направо во 2-3 межреберный промежуток. Операция проводится при искусственном кровообращении, а для снабжения кровью головы устанавливается шунт между нисходящей частью сосуда и сонными артериями.
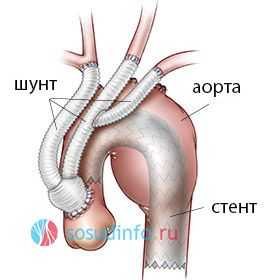
Аневризма после установки шунта пережимается и удаляется, в эту зону помещается и фиксируется протез, к которому хирург подшивает те сосуды, которые отходят в норме от дуги аорты. После восстановления нормального кровотока шунт извлекается, а аппарат искусственного кровообращения отключается.
Аневризма грудной аорты оперируется открытым способом и требует либо искусственного кровообращения, либо наложения шунта, осуществляющего циркуляцию крови между верхним и нижним участками сосуда. После того, как эти манипуляции завершены, хирург удаляет аневризму полностью. Восстановление целостности сосуда возможно с помощью прямого протеза, соединяющего оба конца грудной аорты. В части случаев аорта в зоне удаленной аневризмы зашивается полностью, а кровоток осуществляет временный анастомоз, который после операции становится постоянным.
Видео: операция на восходящем отделе, дуге аорты
Эндопротезирование стент-графтом, стентирование при аневризме аорты
Помимо открытых, разработаны и малоинвазивные операции, которые показаны в качестве планового лечения патологии. Эндоваскулярное вмешательство состоит во введении через разрез в бедренной артерии катетера, который доставляет к измененному участку сосуда стент-графт, обеспечивающий выключение аневризмы из кровотока.
Стент-графт представляет собой металлическую пружину, расправляющуюся в просвете аорты до нужного диаметра. Снаружи к стенту фиксирована тканевая основа из синтетического прочного материала. Такие устройства бывают прямые или бифуркационные, для установки в брюшном отделе аорты, месте ее деления на сосуды и в начальные отделы подвздошных артерий.
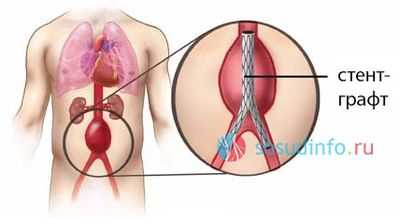
Стент-графт изготавливается индивидуально для каждого пациента вручную, из высококачественных материалов, что объясняет его высокую стоимость и, соответственно, низкую доступность для широкого круга больных.
Эндопротезирование брюшной аорты (установка стент-графта)
Послеоперационный период и возможные осложнения
Послеоперационный период при открытом вмешательстве занимает около двух недель, по истечении которых удаляются кожные швы. Все это время пациент находится под тщательнейшим контролем специалистов. Реабилитация при эндоваскулярных операциях существенно короче - уже через несколько дней можно покинуть клинику.
На первом году после хирургического лечения аневризмы требуется постоянное наблюдение, и пациент посещает врача раз в месяц, затем два раза в год и ежегодно после трех лет. Дома нужно регулярно измерять давление, не допуская его повышения.
После операции по удалению аневризмы возможны самые разные осложнения. Так, в раннем послеоперационном периоде опасность представляют:
- Кровотечение при негерметично установленных швах на аорте;
- Тромбоэмболический синдром;
- Отек легких;
- Нагноение послеоперационной раны;
- Тяжелые нарушения функции почек.
Среди отдаленных последствий отмечают инфицирование протеза, тромбозы, кишечные свищи при недостаточной изоляции кишечника от зоны протезирования, нарушения половой функции у мужчин.
Для профилактики осложнений пациентам после протезирования аорты назначаются антиагреганты, при любой манипуляции (у стоматолога, гинеколога и т. д.) с риском повреждения тканей показаны антибиотики. Для коррекции артериального давления и сердечной деятельности кардиолог или терапевт назначают прием гипотензивных препаратов, бета-блокаторы, диуретики и другие в соответствии с теми или иными заболеваниями.
Открытые операции при аневризмах аорты проводятся бесплатно в центрах сосудистой хирургии. Эндопротезирование относится к числу высокотехнологичных операций, требующих дорогостоящего оборудования и наличия квалифицированного хирурга, поэтому возможности такого бесплатного лечения ограничены, и их проводят лишь в части клиник по квотам.
Платное лечение тоже возможно. Стоимость резекции аневризмы начинается с 30 тысяч рублей, при использовании аппарата искусственного кровообращения достигает ста и более тысяч. Эндопротезирование предполагает еще и покупку стент-графта. Цена на стент-графт за границей приближается к 500 тысячам рублей, в то время как стоимость самого эндопротезирования - в пределах 20-40 тысяч рублей.
Прогноз при аневризме аорты очень серьезный, и если ее не лечить, то рано или поздно произойдет разрыв и гибель пациента. Без лечения при разрыве шансов выжить нет, и даже после хирургической операции смертность достигает 90% в первые месяцы после вмешательства. После планового лечения пять и более лет живут 70% больных, поэтому, как только аневризма будет обнаружена, сразу же будет поставлен вопрос о необходимости операции.
Эндопротезирование аневризмы аорты
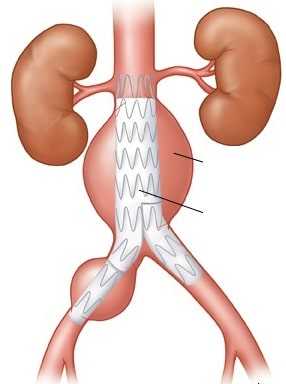
Эндоваскулярное лечение аневризмы брюшной аорты (EVAR) - это минимально инвазивная альтернатива большой открытой операции при аневризме брюшной аорты при которой уменьшается риск операции, ускоряется срок реабилитации и повышается выживаемость при этом опасном заболевании. Эндоваскулярная операция - предполагает только маленькие разрезы на бедре, через который внутри аневризмы устанавливается искусственный сосуд, называемый стент-графтом. Стент-графт представляет собой металлическую сетку особой конструкции (стент), которая покрыта изнутри герметичной полимерной тканью (графт). Металлическая сетка фиксирует это устройство к стенкам аорты и подвздошных артерий, а полимерная ткань изолирует просвет искусственного сосуда от полости аневризмы. Таким образом, аневризматический мешок изолируется от потока крови, а риск продолжения роста и разрыва аневризмы после установки стент-графта значительно уменьшается. Операция проводится без использования общего наркоза и не сопровождается значительной кровопотерей. Установка стент-графта при аневризме аорты значительно безопаснее классической открытой операции.
Преимущества операции в Инновационном сосудистом центре
Инновационный сосудистый центр всегда стремится внедрять в свою практику самые передовые технологии сосудистой хирургии. Учитывая, что эндопротезирование является более безопасной альтернативой открытой операции при аневризме, мы с 2015 года практически заменили этим вмешательством операции резекции аневризмы. В своей практике мы используем лучшие стент-графты западных производителей, которые подбираются индивидуально под каждого пациента. Наши специалисты успешно выполняют операции эндопротезирования при самых сложных формах аневризм брюшной аорты.
Показания и противопоказания к эндопротезированию аорты
- Стандартная процедура эндопротезирования подходит для аневризмы, которая начинается на 2-3 сантиметра ниже устьев почечных артерий, то есть имеет шейку для надежного крепления эндопротеза не допускающую протечку крови вокруг эндопротеза -"эндолика".
- Операция показана тогда, когда аневризма достигает достаточно большого диаметра (обычно более 5 см), так что риск осложнения (разрыва или тромбоза) превышает риск операции.
- Установка стент-графта в аневризму аорты так же проводится при быстром росте аневризмы (диаметр по УЗИ увеличивается более чем на 0,5 см в год)
- При эмболиях (переносе тромбов кровотоком из аневризматического мешка в артерии на ногах).
- Аневризмы аорты, которые вызывают боли животе, что может свидетельствовать о готовящемся разрыве.
При отборе пациентов на эндопротезирование аорты мы исходим из оценки риска открытой операции. Исследования, которые сравнивают EVAR с открытой операцией, продемонстрировали меньшее количество ранних осложнений при использовании эндоваскулярного подхода, более низкий уровень смертности в целом. Эндоваскулярное лечение требует более тщательного наблюдения, а иногда и дополнительных вмешательств при выявлении различных подтеканий. Если операция планируется у молодых пациентов с хорошим общим здоровьем, то предпочтительнее открытая операция. У пожилых больных эндоваскулярная операция является методом выбора, так как летальность после открытой операции превышает у них 10%. По мере развития технологии изготовления стент-графтов показания к открытым операциям становятся все реже.
Установка стент-графта при разрыве аневризмы брюшной аорты дает значительно больше шансов на выживание по сравнению с экстренной открытой операцией, так же как и помогает выжить пациентам с расслоением грудной и брюшной аорты, если выполнена своевременно.
Анатомически непригодное строение аневризмы аорты для эндопротезирования. Чаще всего это отсутствие или очень короткий отрезок нормальной брюшной аорты ниже почечных артерий (отсутствие "шейки" аневризмы). В этом случае нет возможности хорошо закрепить верхний участок стент-графта для избежания подтеканий. Однако сейчас предложены к использованию стент-графты с боковыми ветвями для почечных артерий, которые позволяют размещать стент-графт выше, восстанавливая поток в почечные артерии.
Относительными противопоказаниями являются малый диаметр или аневризмы подвздошных артерий, выраженный кальциноз и окклюзии бедренных артерий, однако современные стент-графты и возможности гибридной (открытой и эндоваскулярной совместно) хирургии позволяют решать эти проблемы.
Для определения показаний к эндоваскулярному лечению аневризмы аорты пациенты должны быть должным образом обследованы.
- Общеклинические анализы крови и мочи
- Биохимический анализ крови (мочевина и креатинин)
- Анализы крови на инфекции (гепатит, вич, сифилис)
- УЗИ брюшной полости и аорты
- УЗИ сонных артерий
- ЭХО кардиография
- Исследование желудка (гастроскопию) для предупреждения кровотечения из язвы.
- Мультиспиральная компьютерная томография (МСКТ) аорты и артерий нижних конечностей. Это исследование должно показать грудную и брюшную аорту с ветвями и артерии нижних конечностей. На основании МСКТ планируется операция и выбирается размер и вид стент-графта.
![]()
Обезболивание и ход операции
Для доступа к аорте обычно используются бедренные артерии, которые выделяются открыто через небольшие разрезы. Для обезболивания используется эпидуральная анестезия (введение катетера в область позвоночника, через который подается раствор для анестезии). В обязательном порядке проводится полноценное мониторирование пациента. Наготове находится респираторно-дыхательная аппаратура для искусственной вентиляции легких. Для внутривенных инфузий используется подключичный венозный катетер.
Операция проводится в стерильных условиях, под контролем рентгеновской ангиографической установки, совместной бригадой в составе сосудистого и эндоваскулярного хирурга.
Доступ к бедренным артериям пациента осуществляет сосудистый хирург с использованием 4-5 сантиметровых разрезов. Бедренные артерии выделяются и берутся на держалки, позволяющие манипулировать с ними.
Через плечевую или лучевую артерию на руке проводится диагностический катетер в брюшную аорту для ангиографической оценки аневризмы, состояния и места отхождения почечных артерий. Это очень важно, поскольку закрывать почечные артерии стент-графтом нельзя, так как разовьется почечная недостаточность.
Эндопротез надежно закрывает полость аневризмы изнутри, проводя кровь без контакта с аневризматическим мешком, что со временем приводит к тромбозу аневризмы и уменьшению ее размеров.
После открытия бедренных артерий в них устанавливаются специальные трубочки (интрадьюссеры) через которые в аорту выше аневризмы проводятся специальные проводники. Затем по проводнику через небольшой разрез в правой бедренной артерии проводится основное тело стент-графта. Это основной протез размещаемый в аорте и правая ножка, которая должна располагаться в правой подвздошной артерии. Далее проводится тщательное позиционирование основного тела эндопротеза в области "шейки" аневризмы, чтобы при раскрытии в области почечных артерий размещалась только специальная корона эндопротеза, но не закрытый участок стент-графта. С помощью диагностического катетера размещенного выше аневризмы проводится контроль.
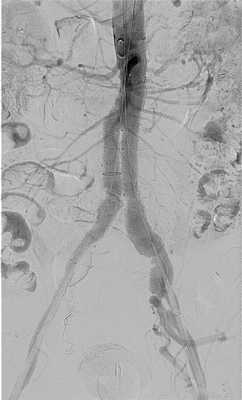
После раскрытия основной бранши и правой ножки проводится проводник в отверстие, предназначенное для второй ветви и выводится за пределы стент-графта. По этому проводнику проводится левая ножка стент-графта для размещения в левой подвздошной артерии. После раскрытия этой ножки конструкция является собранной.
Для плотного прилегания стентграфта к стенкам аорты его дополнительно распрямляют специальными баллонами. После этого выполняется контрольная ангиография, которая должна показать равномерное заполнение эндопротеза, отсутствие подтекания контраста помимо протеза и нормальную проходимость артерий ниже протезов.
После этого устройства доставки стент-графта извлекаются из артерий. Отверстия в них ушиваются сосудистым швом. В рану вводятся контрольные дренажи. Кровоток в нижних конечностях и почках контролируется с помощью ангиографии из верхнего катетера.
Возможные осложнения
Осложнения вмешательства можно разделить на те, которые относятся к ходу самой операции или к конструкции и расположению эндопротеза. Так инфаркт миокарда, возникающий сразу после вмешательства, является осложнением операции, а не протеза. Напротив, развитие подтеканий вдоль стент-графта является осложнением связанным с эндопротезом.
Долговечность результатов эндоваскулярного лечения аневризмы аорты зависит от тщательного наблюдения за состоянием протезированного участка аорты и принятия мер при выявлении осложнений.
Одна из основных причин осложнений при EVAR заключается в том, что контакт между проксимальной шейкой аневризмы и стент-графтом является неплотным, вследствие сложной анатомии шейки, несоответствия диаметра стент-графта размерам шейки. Чаще всего это связано с анатомическими особенностями шейки и можно рассчитывать, что с появлением специальных окончатых или ветвистых стент-графтов это осложнение уйдет в прошлое. В настоящее время использование таких стент-графтов возможно, но их установка является более сложной, а сами устройства значительно дороже стандартных. При неплотном контакте аневризма полностью не выключается и может дальше расти и даже подвергнуться разрыву. Поэтому подтекания (эндолики) необходимо ликвидировать, сразу после их появления.
Осложнения, связанные с операцией
- Расслоение аорты
- Почечная недостаточность, связанная с контрастом
- Тромбоэмболии - перенос тромбов с током крови в низлежащие артерии ног.
- Острая непроходимость артерий кишечника - мезентериальный тромбоз
- Кровотечения в области доступов в паховой области
- Инфекция в области доступов
- Инфаркт миокарда, нарушения сердечного ритма, дыхательная недостаточность.
Осложнения связанные с стент-графтом
- Миграция эндопротеза
- Разрыв аневризмы
- Тромбоз стент-графта
- Подтекания (эндолики) в полость аневризмы
Существует 5 типов подтеканий:
Тип I - Протекание в верхем и нижнем местах крепления стент-графта ( в области почечных и подвздошных артерий). Последний практически свободно лежит в аорте и аневризме не выполняя своей защитной функции для аневризмы.
Тип II - Ретроградный кровоток в полость аневризматического мешка из ветвей аорты таких как поясничные и нижняя брыжеечная артерия. Такой тип подтеканий возникает чаще всего и несет меньше всего рисков. Немедленного лечения не требуется, так как полость может затромбироваться и эндолик спонтанно исчезнет.
Тип III - протекание между перекрывающимися частями стента (например между основным телом стент-графта и левой ножкой) или разрыв покрытия эндопротеза.
Тип IV - протекание через стенку стент-графта из-за пористости материала покрытия. С развитием технологии изготовления стент-графтов такой вид эндоликов исчезает.
Тип V - расширение аневризматического мешка без выявленных подтеканий. Спонтанный рост аневризмы, причины которого не ясны.
Прогноз и наблюдение
Если операция эндопротезирования выполнена корректно и с хорошим непосредственным результатом, то риск разрыва аневризмы уменьшается во много раз и через год после этой процедуры сравнивается с результатами открытой операции резекции аневризмы. Через 2-3 дня после операции пациент может быть выписан домой. С учетом низкой послеоперационной летальности после эндоваскулярного метода лечения риск эндопротезирования значительно меньше, чем риск открытой операции. Поэтому в западных странах эндоваскулярным методом оперируется более 80% больных с аневризмой брюшной аорты. Однако для стойкого положительного результата пациент должен находиться под динамическим наблюдением.
На следующий день после операции проводится осмотр сосудистым хирургом, перевязка ран в паховых областях, удаление дренажей. Для оценки эффективности операции проводится УЗИ брюшной аорты и артерий нижних конечностей.
Через каждые 3 месяца после операции необходимо выполнять МСКТ аорты, для выявления возможных подтеканий. Такие исследования проводятся в течение первого года. Затем их нужно повторять ежегодно. При недоступности МСКТ возможно проведение УЗИ брюшной аорты.
При выявлении подтеканий пациент госпитализируется в клинику для выполнения коррекции, так как возникнув, эти осложнения не проходят самостоятельно, а требуют вмешательства для коррекции и профилактики разрыва аневризмы.
Аневризма аорты
Аневризма аорты - патологическое расширение самого крупного сосуда в организме человека, которое сопровождается истончением его стенки с вероятностью разрыва и смертельного кровотечения. В аневризматическом мешке образуются тромботические массы, которые могут смываться током крови и вызывать закупорки артерий нижних конечностей или внутренних органов, что чревато развитием острой артериальной недостаточности и гангрены. Осложнения аневризмы аорты являются причиной 6% всех смертей в развитых странах мира. Однако существует эффективное и безопасное лечение, которое снижает риск таких осложнений в десятки раз.
Причины развития аневризмы аорты
Точные причины патологического расширения аорты до сих пор не установлены. Общепринятой является точка зрения, считающая врожденную слабость соединительной ткани основным фактором развития заболевания. В пользу этой теории говорит множественность аневризм в различных отделах артериальной системы. К другим факторам риска относятся:
- Атеросклероз - поражение стенки аорты липидными бляшками ослабляет стенку сосуда.
- Высокое артериальное давление, многократно увеличивающее нагрузку на стенку аорты. В результате артериальной гипертензии развивается аневризма восходящей аорты, корня, грудной и других отделов.
- Сахарный диабет повреждает кровеносные сосуды, приводя к ускоренному развитию атеросклероза, отека стенки сосуда и риска развития аневризмы.
- Аневризма аорты иногда развивается при кистозном медионекрозе - врожденной дегенерации соединительной ткани стенки артерий. Это происходит при редком наследственном заболевании - синдроме Марфана. Иногда подобный патологический процесс возникает при беременности.
- Микотическая аневризма аорты - инфекционный процесс в стенке сосудов. Данная патология может развиться при попадании бактерий на фоне специфических заболеваний (сифилис) или неспецифического сепсиса.
- Воспалительные аневризмы - заболевания соединительной ткани (васкулиты, ревматизм, псориаз) могут вызвать ослабление сосудистой стенки и развитие патологического расширения.
- Травматические аневризмы аорты развиваются вследствие ушиба грудной клетки или живота, чаще при автоавариях или падениях с высоты. Может произойти повреждение участка аорты с неполным разрывом стенки, ослабленная стенка может растянуться и привести к образованию аневризмы.
Строение аорты и особенности локализации аневризмы
Аорту принято делить на несколько отделов, в каждом из которых может развиться аневризма:
- Восходящая аорта - корень от левого желудочка сердца до первой крупной ветви (брахиоцефального ствола). От восходящей аорты отходят венечные артерии сердца (коронарные). Аневризма восходящего отдела аорты приводит к растяжению аортального кольца и развитию тяжелой аортальной недостаточности, поэтому лечение аневризм восходящего отдела аорты от сердца полностью лежит в компетенции кардиохирургов. Аневризма грудной аорты дает осложнения на сердце, что делает это заболевание таким опасным для жизни. Аневризма грудной аорты вызывает симптомы и является причиной клапанной недостаточности сердца, а при диаметре около 50 мм имеет большую склонность к разрыву и смертельному кровотечению. Операции при аневризме восходящего отдела аорты проводятся кардиохирургами в условиях гипотермии и искусственного кровообращения.
- Дуга аорты - это отдел, от которого отходят артерии, кровоснабжающие голову и руки (сонные и подключичные артерии). Симптомы аневризмы дуги аорты помимо разрыва могут проявляться признаками нарушений мозгового кровообращения, связанных с тромбозом полости аневризмы и эмболами, попавшими в сонные артерии. Коррекцию аневризмы дуги аорты оптимально проводить гибридным методом - установкой эндопротеза (стент-графта в полость аневризмы) с предварительным включением сонных и подключичных артерий в кровоток в обход патологического участка.
- Нисходящая грудная аорта - от левой подключичной артерии до диафрагмы (мышцы, разделяющей грудную и брюшную полость). Аневризмы нисходящего отдела аорты также несут риск разрыва и для лечения предпочтительно использовать эндоваскулярный метод (эндопротезирование).
- Супраренальная (надпочечная) брюшная аорта является продолжением нисходящей - от диафрагмы до почечных артерий. В этой части аорты отходят важные артерии к желудку, печени, тонкой кишке и селезенке. Опасность представляет разрыв и тромбоз артерий внутренних органов. Открытое вмешательство на такой аневризме с включением всех ветвей представляет известные трудности. Сложные эндоваскулярные операции с использованием стент-графта с дополнительными ветвями менее опасны, хотя и имеют довольно высокую стоимость расходного материала.
- Инфраренальная (подпочечная) брюшная аорта - от почечных артерий до разделения аорты на артерии ног (подвздошные). От этого отдела отходит артерия к толстой кишке (нижняя брыжеечная). Это наиболее частый вид аортальной аневризмы, дающий много осложнений, однако операцию в этом отделе выполнить технически проще, чем при других локализациях. Возможно проведение как эндоваскулярной операции (эндопротезирование), так и открытой (резекция аневризмы с протезированием).
Течение аневризмы аорты
Неосложненная аневризма аорты медленно, но неуклонно растет в размерах и начинает сдавливать окружающие ткани, вызывая болевые ощущения. При развитии тромбоза аневризматического мешка и переносе фрагментов тромбов по кровотоку могут появиться признаки недостаточности кровообращения конечностей (трофические язвы, некрозы пальцев) или внутренних органов (почечная недостаточность, нарушение спинального кровообращения). Чем больше диаметр аневризмы, тем выше риск ее разрыва. При наличии симптомов аневризмы брюшного отдела аорты и размера свыше 5 см в диаметре риск разрыва повышается до 20% в год, то есть через 5 лет погибают все пациенты. Аневризма аорты через выпячивание стенки может давить на окружающие ткани подобно опухоли, вызывая разрушение поясничных позвонков и даже грудины.
Осложнения аневризмы аорты
Диаметр аорты в области аневризмы значительно увеличен, поэтому кровоток в зоне этого мешка замедлен. В патологической емкости могут образоваться тромбы, которые уменьшают функционирующий просвет аорты и тем самым нормализируют скорость кровотока. Однако тромботические массы являются рыхлой и нестабильной структурой. При некоторых условиях отдельные кусочки этих тромбов могут отрываться и переноситься с током крови в ниже- или вышележащие отделы сосудистого русла, приводя к закупорке артерии и развитию острой недостаточности кровообращения (гангрене, инсульту).
В ряде случаев просвет аневризмы может тромбироваться полностью, в этом случае развивается картина острой недостаточности кровообращения в частях тела, расположенных ниже по течению аорты. Если этот процесс происходит в брюшной аорте, то это может быть инфаркт кишечника (гибель кишки) или гибель обеих ног.
Расширение просвета аорты развивается за счет уменьшения толщины стенки. Стенка аневризмы представляет собой растянутую тонкую соединительно-тканную мембрану. Повышение артериального давления, незначительные травмы и другие неустановленные факторы могут привести к внезапному разрыву аневризматического мешка и профузному кровотечению. Любая аневризма имеет риск смертельного разрыва, но риск зависит от размеров мешка - при диаметре более 5 см риск разрыва составляет около 10% в год. Клиническая картина носит характер шока: резкая слабость, снижение артериального давления, бледность кожи, тяжелое состояние, часто требуется сердечно - легочная реанимация. При разрывах послеоперационная летальность составляет не менее 50%. Без экстренной операции умирают все больные.
Прогноз заболевания
Без хирургического вмешательства расширение постоянно прогрессирует, чем и опасно течение аневризмы аорты. При аневризмах диаметром меньше 4 сантиметров риск разрыва невысокий. Если она выявляется у больных пожилого возраста (старше 70 лет), то вмешательство сосудистого хирурга не требуется, достаточно динамического наблюдения. При диаметре более 5 см риск разрыва очень серьезный, поэтому показания к хирургическому лечению должны быть более активными. Тромбоэмболии в большинстве случаев не зависят от размера аневризматического мешка, поэтому при их появлении необходимо всегда ставить вопрос о хирургическом лечении.
Современное лечение аневризмы
Осложнения аневризмы требуют неотложной операции. Своевременное хирургическое вмешательство может сохранить жизнь. Такое вмешательство должно проводиться в стационаре, имеющем все необходимое как для эндоваскулярного, так и открытого хирургического лечения аневризмы. Хотя разрыв аневризмы может быть прооперирован, в этих случаях удается спасти только около 50% пациентов. Даже если пациент переживет операцию, у него нередко начнут развиваться осложнения со стороны почек, некроз кишечника или ишемия ног. Любые другие осложнения, связанные с аневризмами, такие как эмболия, боль в животе, кишечная непроходимость требуют срочной операции по ее устранению.Плановое лечение имеет определенные показания, которые зависят от локализации аневризмы, возраста пациента, сопутствующих заболеваний сердца и легких. Если диаметр аневризмы превышает 50 мм риск разрыва становится неприемлемым. Боль в животе, эмболия в конечности, нарушения функции кишечника при аневризме являются показанием к хирургической операции. Если аневризма увеличивается в размерах более, чем на 10% в год, это тоже является фактором риска разрыва и заставляет принять решение о хирургическом лечении. Риск разрыва аневризмы брюшной аорты диаметром 7 см и более составляет почти 20% в год. Для устранения аневризмы аорты не существует легкого метода. Эта патология представляет серьезные сложности для хирургов.
Аневризма брюшной аорты разорванная (I71.3)
Разрыв аневризмы брюшной аорты (АБА) имеет наиболее тяжелое течение и неблагоприятный прогноз. В последние годы отмечается выраженная тенденция к увеличению количества таких больных. Значительная их часть поступает в общехирургические стационары с подозрением на внутрибрюшную катастрофу. Иногда подлинная причина острого живота выявляется только во время экстренной лапаротомии.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
По этиологии: врожденные и приобретенные (атеросклеротические, травматические, сифилитические, микотические, на почве неспецифического аортита)
По форме: веретенообразные, мешковидные
По типу (распространенности) поражения:
I тип - поражение проксимального сегмента брюшной аорты с вовлечением висцеральных ветвей;
II тип - поражение инфраренального сегмента до бифуркации;
III - инфраренальный сегмент с вовлечением бифуркации и подвздошных артерий;
IV - тотальное поражение аорты.
Локализация (направление) разрыва: забрюшинное пространство, свободная брюшная полость, редкие (нижняя полая вена, двенадцатиперстная кишка, мочевой пузырь и т. д.).
Этиология и патогенез
Разрыв эндотелия на фоне истончения внутренней эластической мембраны, уменьшенного содержания эластина и коллагена обусловливают расщепление стенки аорты и формирование второго просвета между интимой и медией. Поступление крови в образовавшийся просвет распространяет расслоение, в т.ч. на места отхождения артерий (чаще всего поражаются левая почечная и левая подвздошная артерии, реже — сонные, левая подключичная), что приводит к нарушению кровотока в их бассейнах. При прогрессирующем течении происходит разрыв всех слоев стенки аорты, которое, как правило, приводит к внезапной смерти.
Разрыв аневризмы аорты чаще всего располагается в нисходящем отделе. Различают разрыв в грудном и брюшном отделах аорты.
Факторы и группы риска
Основные факторы риска развития аневризм абдоминального отдела аорты, в том числе и осложненных: мужской пол, возраст старше 75 лет, артериальная гипертензия, ИБС, поражение других артериальных бассейнов, хронические неспецифические заболевания легких (ХНЗЛ), курение и наследственный фактор (наличие аневризмы брюшного отдела аорты у родственников) .
По данным большинства авторов, потенциальным фактором риска разрыва аневризмы абдоминального отдела аорты является наличие следующего симптомокомплекса: диастолическое АД выше 100 мм рт. ст., переднезадний размер аорты более 5 см на фоне выраженных хронических обструктивных заболеваний легких.
Клиническая картина
Клинические критерии диагностики
геморрагический шок, внезапные приступообразные боли различной локализации ( зависят от места разрыва)
Cимптомы, течение
Клиническая картина разрыва аневризмы брюшной аорты в достаточной степени многообразна, что в первую очередь определяется типом разрыва.
При забрюшинном разрыве аневризмы брюшной аорты болевой синдром имеет постоянный характер. Наиболее часто боли возникают в животе или в поясничной области. Характер болей связан с локализацией и распространенностью забрюшинной гематомы. При обширных, напряженных гематомах наступает компрессия нервных стволов и сплетений, что обусловливает особенно мучительный и непроходящий болевой синдром.
Иррадиация болей также имеет непосредственную связь с локализацией и распространенностью забрюшинной гематомы. Так, если нижний полюс гематомы достигает малого таза, наблюдается иррадиация болей в паховую область, бедро, промежность. При высоком распространении гематомы боли иррадиируют вверх, чаще - в область сердца.
Необходимо отметить одно важное обстоятельство, заключающееся в следующем. У большинства больных степень выраженности болевого синдрома не соответствует объективным симптомам со стороны живота, которые проявляются весьма умеренно. Последние обусловлены растяжением париетальной брюшины и экстравазацией крови в брюшную полость. Следует подчеркнуть, что количество крови в свободной брюшной полости при забрюшинном разрыве аневризмы обычно небольшое - не более 200 мл. Видимо, этим объясняется отсутствие выраженной перитонеальной симптоматики. Крайне важным для диагностики аневризмы является обнаружение пульсирующего образования в брюшной полости. Это удается примерно в 70-80 % случаев. Может быть выявлено и непульсирующее образование, что объясняется массивным тромбозом полости аневризмы или большой забрюшинной гематомой.
Синдром кровопотери, если он выражен, играет решающую роль в установлении клинического диагноза разрыва АБА. Наиболее острые проявления этого синдрома (коллапс с потерей сознания) встречаются примерно у 20 % больных. У остальных клинические проявления внутреннего кровотечения выражены весьма умеренно. Это является характерным для забрюшинного разрыва, так как излияние крови в забрюшинное пространство происходит сравнительно медленно, что оставляет время для включения компенсаторных гемодинамических механизмов. Отсюда и возникают трудности в диагностике забрюшинного разрыва АБА, поскольку резонно ожидать при столь грозном заболевании более значительных гемодинамических расстройств. Вот почему слабая выраженность синдрома кровопотери или его отсутствие не должно служить основанием для отрицания диагноза разрыва АБА. Об этой особенности клинической картины заболевания следует помнить, и тогда будет меньше неоправданных задержек госпитализации больных и излишне длительного наблюдения за ними в условиях стационара.
Внутрибрюшинный разрыв аневризмы брюшной аорты характеризуется крайне тяжелыми клиническими проявлениями: быстрым нарастанием симптомов внутреннего кровотечения и геморрагическим шоком. При осмотре больного отмечается резкая бледность кожных покровов, покрытых холодным потом. Пульс частый, нитевидный. Живот вздут, резко болезненный во всех отделах. Определяется разлитой симптом Щеткина-Блюмберга. При перкуссии живота выявляется свободная жидкость в брюшной полости. Катастрофическое течение болезни в таких случаях исключает проведение каких-либо диагностических мероприятий. Летальный исход наступает очень быстро.
При разрыве (прорыве) АБА в нижнюю полую вену больные жалуются на слабость, одышку, сердцебиение. Локальные симптомы характеризуются болями в животе и поясничной области, наличием пульсирующего образования в животе с характерным систоло-диастолическим шумом над ним. Отмечается отек нижних конечностей и нижней половины туловища. Указанные симптомы развиваются постепенно, но неуклонно прогрессируют, приводя к тяжелой сердечной недостаточности.
Разрыв аневризмы брюшной аорты в двенадцатиперстную кишку характеризуется симптомами профузного желудочно-кишечного кровотечения: внезапный коллапс, кровавая рвота, мелена. Этот симптомокомплекс трудно дифференцировать от кровотечения в желудочно-кишечный тракт другой этиологии. Диагноз облегчается в тех случаях, когда имеются анамнестические указания на аневризму брюшной аорты или она определяется при пальпации живота.
Установление типа аневризмы на основании клинических данных - сложная и не всегда разрешимая задача. В этом плане наиболее практически важным является определение верхнего полюса АБА, т.е. соотношение ее с почечными артериями. Существенное значение при этом имеет симптом Де Бэки, а именно: возможность при пальпации аневризмы «обойти» рукой ее верхний полюс. Если это удается (т.е. симптом Де Бэки положителен), то проксимальная граница аневризматического расширения аорты расположена ниже устья почечных артерий. К сожалению, этот симптом, дающий достоверную информацию при хронической аневризме, при разрыве ее не столь информативен. Прежде всего, это обусловлено наличием парааортальной гематомы, маскирующей истинные границы поражения аорты. Отсюда следует, что отрицательный симптом Де Бэки еще не означает факт распространения расширения аорты до уровня почечных артерий и выше.
Диагностика
Хорошей информативностью обладает неинвазивный метод исследования - ультразвуковое ангиосканирование. Применение этого метода не ухудшает состояние больных и дает достоверную информацию о размерах аневризмы, локализации разрыва и величине парааортальной гематомы.
Компьютерная томография. В последние годы успешно используется предоперационная спиральная компьютерная томография, что позволяет точно определить локализацию и размер аневризмы, отношение ее к почечным артериям и другим ветвям брюшной аорты, точно определить место разрыва. А при стентировании аорты КТ помогает определить необходимый размер стента. Признаками, указывающими на разрыв АБА являются:
1. Обнаружение парааортальной гематомы; причем имеется возможность дифференцировать «свежую» и «старую» гематомы.
2. Смещение гематомой забрюшинно расположенных органов.
Аортография. Более травматичным, но у ряда больных совершенно необходимым, методом исследования является аортография (рис. 17.1). Она показана в клинически неясных случаях с целью установления окончательного диагноза. Но даже при установленном диагнозе разрыва АБА рентгеноконтрастное исследование дает ценную дополнительную информацию: 1) определение взаимоотношений аневризмы с висцеральными ветвями брюшной аорты, ее распространения на бифуркацию аорты и подвздошные артерии; 2) уточнение характера окклюзионных поражений висцеральных артерий и магистральных артерий конечностей; 3) выявление аортокавального свища. Следует отметить, что при аортографии не всегда удается подтвердить факт разрыва аневризмы, так как экстравазации контрастного вещества может не быть в связи с тампонадой дефекта стенки аневризматического мешка кровяными сгустками. Противопоказанием к аортографии является крайняя тяжесть состояния больного и нестабильная гемодинамика со снижением артериального давления ниже 90 мм рт.ст.
В ряде случаев существенную помощь в дифференциальной диагностике разрыва АБА и острых заболеваний органов брюшной полости оказывает лапароскопия. Выявление свободной крови в брюшной полости, гематомы в забрюшинной клетчатке, брыжейке тонкого и толстого кишечника делают диагноз в достаточной степени определенным. Однако указанные признаки не являются строго специфичными для разрыва аневризмы, так как могут наблюдаться при геморрагическом панкреонекрозе, а также при травматических повреждениях органов брюшной полости и забрюшинного пространства.
Лапароскопия показана у больных с подозрением на разрыв АБА при условии: 1) стабильной гемодинамики (с систолическим АД не ниже 90 мм рт.ст.), 2) невозможности проведения в качестве первичных методов инструментального обследования ультразвукового исследования.
Эндоскопические признаки разрыва аневризмы брюшного отдела аорты подразделяются на прямые и косвенные.
К прямым признакам разрыва АБА относятся:
1. Гематома забрюшинной клетчатки и брыжейки тонкого кишечника.
2. Жидкая кровь или интенсивно окрашенная серозная жидкость в брюшной полости.
Особое значение этот метод имеет в послеоперационном периоде (динамическая лапароскопия).
Лабораторная диагностика
Дифференциальный диагноз
Разрыв АБА представляет собой сложную диагностическую проблему. Спектр диагностических ошибок очень широк. Категория больных с разрывом АБА, у которых ошибочно диагностируют какое-либо заболевание группы «острого живота» - самая многочисленная. Наиболее частые ошибочные диагнозы: острый холецистит, панкреонекроз, деструктивный аппендицит и др. Боли в поясничной области, которые наблюдаются у большинства больных с разрывом АБА, могут навести на мысль об остром урологическом заболевании. Острая боль в пояснице, сопровождающаяся корешковым синдромом с иррадиацией болей в ноги, в ряде случаев служит основанием для постановки диагноза «радикулит». Наконец, некоторые больные поступают в клинику с диагнозом острой непроходимости бифуркации аорты и артерий нижних конечностей. Суть ошибки заключается в том, что внимание врачей сосредотачивается только на клинических признаках ишемии нижних конечностей, а более важное обстоятельство - разрыв АБА - упускается из виду. Не являются большой редкостью такие случаи, когда проведение дифференциального диагноза разрыва АБА с другими, сходными по клинике заболеваниями, оказывается не по силам даже опытному клиницисту. При этом неоценимую помощь оказывают специальные методы исследования.
Осложнения
Лечение
Экстренные хирургические вмешательства у больных с разрывом АБА представляют собой сложную проблему. Они сопровождаются высокой летальностью и большим количеством осложнений. В то же время отказ от операции равносилен вынесению пациенту смертного приговора.
Следует иметь в виду 5 факторов риска, ассоциированных с летальностью: возраст старше 76 лет, признаки ишемии миокарда, показатели гемоглобина < 90г/л, креатинина >190ммоль/л и отсутствие сознания при поступлении в больницу.
Наличие у больного свежего инфаркта миокарда или острого нарушения мозгового кровообращения также полностью исключает возможность оперативного лечения разрыва АБА.
Оптимальный оперативный доступ при разрыве аневризмы брюшной аорты - срединная лапаротомия от мечевидного отростка грудины до лобка. Этот хирургический подход дает широкую экспозицию инфраренальной аорты и подвздошных артерий.
Особенность операции заключается, во-первых, в необходимости проведения интенсивных мероприятий, направленных на стабилизацию гемодинамики, профилактику почечной недостаточности и шока, а во-вторых, — в срочном прекращении кровотечения. Выполнение первой задачи достигается переливанием свежеконсервированной крови (в том числе реинфузией излившейся в брюшную полость крови), компонентов крови, кровезаменителей, глюкозо-солевых растворов до нормализации ЦВД, введением диуретиков, кальция глюконата, натрия бикарбоната в целях ликвидации метаболического ацидоза и т. д.
Для временной остановки кровотечений из аорты разработан ряд способов: наложение зажима на аорту выше шейки аневризматического мешка; прижатие аорты выше шейки аневризматического мешка зеркалом-компрессором, кулаком, тупфером; трансфеморальное или трансаксиллярное введение в аорту обтурирующего баллона типа Фолея; введение баллонного катетера в проксимальное русло аорты и в обе подвздошные артерии через разрез передней стенки аневризматического мешка; пережатие аорты в грудном отделе после предварительной торакотомии.
Каждый из указанных методов используется в зависимости от конкретной ситуации, сложившейся в момент выполнения операции.
После остановки кровотечения выполняется резекция аневризмы с ее протезированием, а при необходимости восстанавливается кровоток по висцеральным и почечным ветвям аорты.
Тяжесть общего состояния больных с разорвавшимися аневризмами, техническая сложность хирургического вмешательства обусловливают высокую послеоперационную летальность, колеблющуюся от 10 до 70 %.
В последние годы в качестве альтернативы традиционному хирургическому лечению при разрыве АБА используется установка эндоваскулярного стента. В отличие от открытого хирургического вмешательства этот метод является значительно менее инвазивным. По немногочисленным данным литературы, установка стента уменьшает уровень смертности и количество послеоперационных осложнений. Однако для успешной установки эндоваскулярного стентового протеза в аневризму аорты необходимо, чтобы проксимальная «шейка» аорты не была бы короче 1,5 см и там не должно быть выраженной кальцификации. Перегиб аорты и тазовых сосудов делает установку стента более сложной.
Госпитализация
Целесообразно госпитализировать больного в палату интенсивной терапии, где наряду с продолжающейся подготовкой к операции выполняются УЗИ, при возможности, КТ. Кроме того, должна проводиться оценка функции сердца, легких и почек. На тот случай, когда немедленная операция по каким-либо случаям невозможна, существуют бескровные методы временной остановки кровотечения из разорванной аневризмы аорты. Успешно применяется пневматическая компрессия тела, позволяющая остановить кровотечение из аорты на период около 2-5 часов. Однако область ее использования ограничена временем транспортировки больного.
Профилактика
Необходимо выявлять и лечить артериальную гипертонию, а также устранять факторы риска развития и прогрессирования атеросклероза (повышенное содержание холестерина, курение, гиподинамия, сахарный диабет и т.д.). Кроме того, следует своевременно выявлять и устранять аневризмы аорты. Для этих целей, особенно пациентам с артериальной гипертонией, может быть полезно ежегодное выполнение ЭхоКГ. Лицам с синдромом Марфана и другими наследственными заболеваниями, при которых нарушается прочность аорты (обычно эти болезни имеют семейный характер и о расслоении аорты в таких семьях наслышаны), показано наблюдение у кардиолога. Пациентам, у которых во время операции расслоение было ликвидировано не на всем протяжении, показаны ежегодные ЭхоКГ и МРТ органов грудной клетки и брюшной полости в плановом порядке, а также досрочно при ухудшении их самочувствия.
Читайте также:
- Советы, как поддержать подругу, которая рассталась с парнем
- Случай применения прополиса в лечении онихомикоза (грибка ногтей)
- Типы пищеварения. Собственный тип пищеварения. Аутолитический тип. Внутриклеточное пищеварение. Внеклеточное пищеварение.
- Профилактика преренальной формы острой почечной недостаточности. Принципы профилактики преренальной формы опн.
- Бурсит