Техника трансглютеального доступа по Bauer к тазобедренному суставу
Добавил пользователь Владимир З. Обновлено: 01.02.2026
Заднебоковой доступ в настоящее время все шире применяется при малоинвазивном эндопротезировании тазобедренного сустава. Исторически так сложилось, что риск первичного вывиха при заднебоковом доступе случается чаще, чем при применении переднего или бокового доступа. Техника выполнения малоинвазивного метода с применением заднего доступа направлена на минимальное повреждение мышц и суставной сумки.
Сохранение мышц неповрежденными, или, по крайней мере, малоповрежденными, снижает риск вывиха протеза и ускоряет процесс реабилитации и восстановления двигательной функции конечности. Приводимое описание хода операции направлено на выявление трудностей, связанных с малым разрезом и сохранением мышц и связок. Особое внимание уделено четырем позициям, которые позволяют поочередно напрягать и расслаблять мягкие ткани и минимизировать вмешательство.
Техника операции
Размещение пациента. (Installation du patient)
Пациент находится в положении лежа на боку. Две передние и задние опоры обеспечивают фиксацию таза. Третья опора поддерживает третью часть голени. Такое положение позволяет использовать четыре положения ноги при операции:
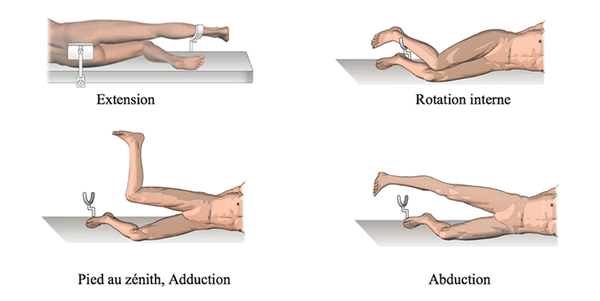
Оборудование. (Instrumentation)
Достаточно использовать стандартный инструментарий. Он включает рамку Шарли, ретрактор Хохманна и фрезы, чтобы обеспечить прямой доступ к вертлужной впадине. Иногда необходимо применение специальных инструментов, чтобы облегчить доступ. Например, иногда вертужный ретрактор Хохманна может быть заменен изогнутым ретрактором (Precimed). Доступ к бедренной кости осуществляется бедренным элеватором.
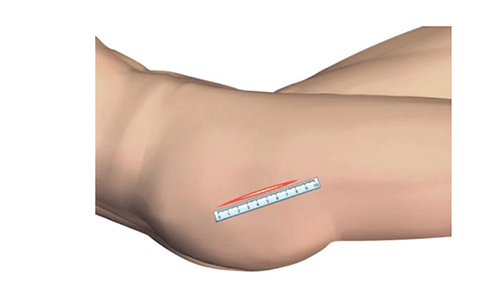
Нанесение маркеров для выполнения разреза. (Graphique de l’incision)
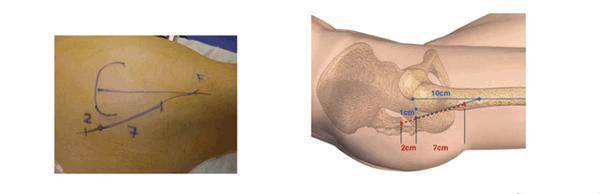
Нанесение ориентиров упрощает выполнение разреза. Верхний бугор большого вертела хорошо пальпируется, когда пациент находится в положении лежа на боку на плоской поверхности. От этого места наносятся две точки: первая на расстоянии 1 см располагается за бугром большого вертела, вторая — на расстоянии 10 см от вершины по оси бедренной кости. По линии, связывающей эти две точки делается разрез: 2 см ниже и 7 см выше от бугра вертела.
Начало операции, разрез поверхности. (L’abord superficiel)
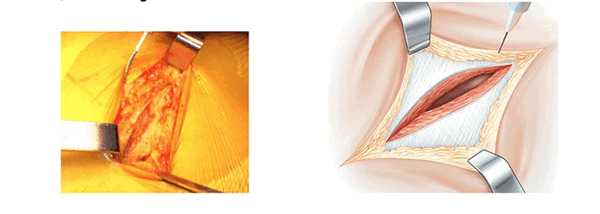
Голеностопный сустав помещается на опоре. Колено согнуто и повернуто вовнутрь. Поверхность кожи обрабатывают антисептиком и делают разрез. В разрезе видна большая ягодичная мышца. Таким образом открывают операционное поле. Большая ягодичная мышца рассекается атравматическим способом снизу вверх по направлению волокон. В нижней части разреза рассечение широкой фасции облегчает манипуляции. В рану вводится рамка Шарнли. Она будет держать края большой ягодичной мышцы в течении всей операции. Передний клапан рамки располагается по направлению большого вертела.
Рассечение глубоких мышц. (L’abord musculaire profond)
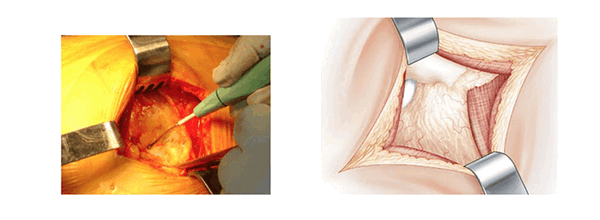
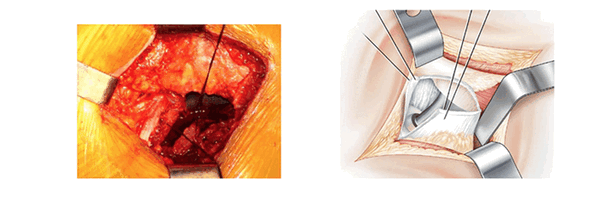
Под поверхностным слоем видны только средняя ягодичная мышца, которая расположена сверху, и квадратная мыщца, расположенная снизу. В середине операционного пространства находится слой жировой ткани, который покрывает мышцы тазобедренного сустава. Обзор сверху улучшается с помощью распорок Фарабефа. Сверху вниз вставляют ретракторы Хохмана в нижнюю часть суставной капсулы, отодвигают наружные запирательные мышцы и квадратную мышцу бедра. Между этими ретракторами рассекают жировую ткань и обнажают тазобедренные мышцы. Рассечение начинают снизу вдоль большого вертела без вскрытия суставной капсулы. Нижняя близнецовая мышца толстая и мясистая, ее волокна отводят назад. Затем находят сухожилие внутренней запирающей мышцы и отводят его назад. Рассекают верхнюю близнецовую мышцу.
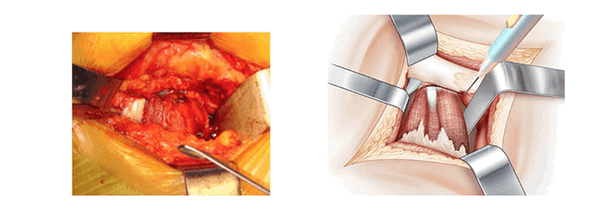
Появляется мощное белое сухожилие грушевидной мышцы. Его поднимают над поверхностью суставной сумки с помощью ретрактора Фарабефа. Эта часть операции выполняется при отведенной ноге.
Рассечение суставной сумки. (La section capsulaire)
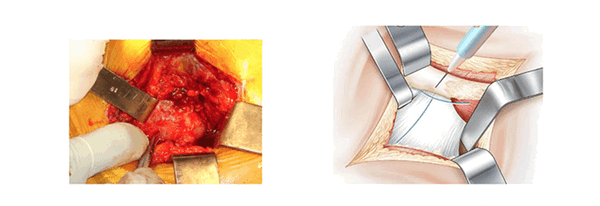
Суставную сумку открывают Т-образным разрезом. Разрез начинают с заднебокового края вертлужной впадины, рядом с грушевидной мышцей. Разрез проходит по оси шейки бедра от зада к переду холодным скальпелем вблизи от седалищного нерва. Далее разрез продолжают в направлении перпендикулярном большому вертелу. Края раздвигают проволочными ретракторами.
Сгибание бедра. (La luxation de hanche)
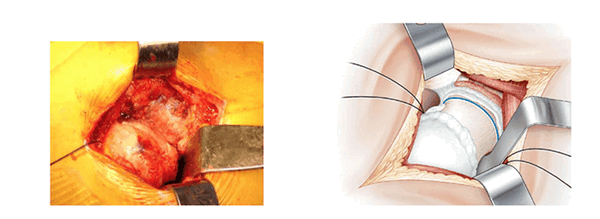
Бедро сгибают, отводят и поворачивают вовнутрь. Шейку бедра отсекают традиционным способом осциллярной пилой. Извлекают головку, раскачивая шейку с применением пинцета (щипцов) Фарабефа.
Экспозиция вертлужной впадины. (L’exposition du cotyle)
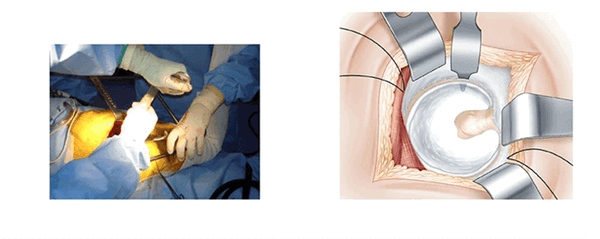
Три ретрактора располагаются вкруговую и открывают доступ к вертлужной впадине. Каждый раз меняется положение ноги, что облегчает расположение каждого ретрактора. Изогнутый ретрактор устанавливается вслепую, ощупью. Его конец проталкивают вглубь вертлужной впадины, чтобы захватить край переднего рога после перфорации капсулы на уровне кости.
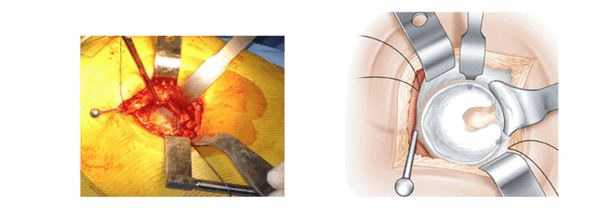
Нога остается в отведенном положении.
Сухожилие грушевидной мышцы и рассеченные края капсулы поднимают наверх. Это самый деликатный момент операции. Положение, при котором нога отведена, позволяет ослабить напряжение сухожилий. После отведения края суставной сумки обнажается вертлужная губа. Расчищается пространство между суставной капсулой и вертлужной губой. Фиксация осуществляется с помощью гвоздя Стенмана, который закрепляют 1-2 см выше вертлужной впадины.
Нога расположена на упоре и повернута вовнутрь. Ретракторы Хохмана располагают ниже заднего рога после перфорации суставной сумки. Гвоздь Стенмана, который устанавливается вертикально на заднем крае вертлужной впадины, обеспечивает необходимую защиту седалищного нерва.
Подготовка вертлужной впадины. (La preparation du cotyle)
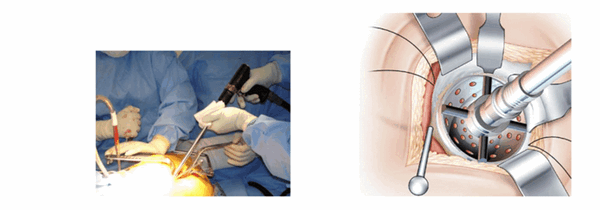
После рассечения вертлужной губы вертлужную впадину фрезеруют стандартным способом. Ввод осуществляют между передним и нижним ретрактором.
Установка вертлужной компоненты. (Mise en place du cotyle)
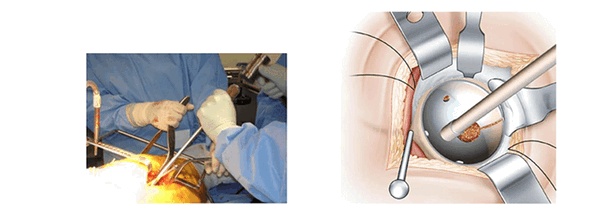
Закрепление вертлужной компоненты проводят тем же способом. Установленные проволочные ретракторы позволяют избежать интерпозиции.
Экспозиция бедренной кости (L’exposition femoral)
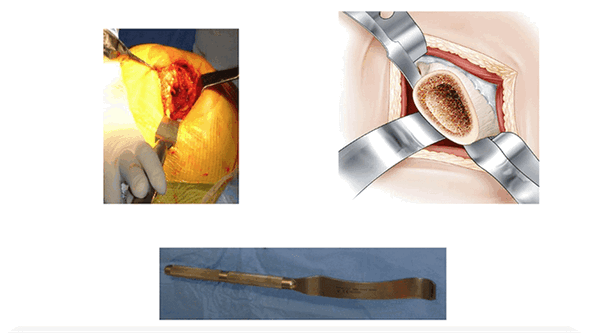
При таком типе доступа работа с бедренной костью не представляет больших трудностей. Бедро остается повернутым вовнутрь, голеностоп поднят наверх, отведение ноги облегчает извлечение/удаление шейки бедра. Три ретрактора обеспечивают доступ по оси бедренной кости.
Рамка Шарнли остается на месте. Элеватор располагают под шейкой бедра. При установке бедренной компоненты необходимо избегать контакта протеза с поверхностью кожи.
Уменьшение напряжения. (Reduction prothetique et contention posterieure)
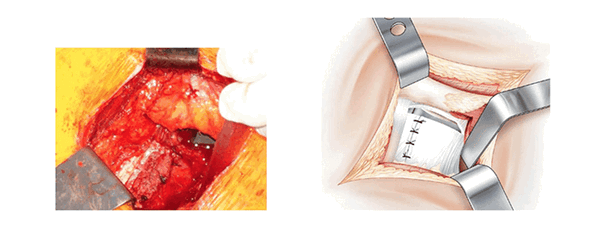
Применение проволочных ретракторов снимает напряжение и позволяет избежать интерпозиции. Как только протез установлен, сухожилие грушевидной мышцы возвращают на место. Оно ложится наискосок по задней верхней части вертлужной компоненты протеза.
Два края капсулы соединяют пересечением проволочных ретракторов. Клапан открывает заднюю часть разреза. Накладывают узловые швы по вертикальной части Т-образного разреза капсулы. Горизонтальную часть оставляют свободной (не зашивают).
Закрытие операционного поля. (Fermeture musculo cutanee)
Зашивают большую ягодичную мышцу. Кожу зашивают узловым швом.
Первые публикации, посвященные эндопротезированию малоинвазивным доступом, вызвали довольно жаркие споры, аналогичные дискуссиям по поводу артроскопии в начале 80-х годов.
Противники метода отмечали, что вследствие малого разреза ухудшается визуальный контроль операции и повышаются риски осложнений, в частности, неправильное позиционирование протеза. Такие риски, действительно, существуют, и надо проявлять исключительную осторожность при использовании такого доступа.
Защитники метода отмечают, что при малоинвазивном методе восстановление двигательной функции происходит быстрее, хотя риски осложнений соизмеримы с теми, которые бывают при стандартном методе.
Существует большое количество публикаций, посвященных сравнительному исследованию стандартного и малоинвазивного доступов при протезировании суставов [Chimento et al (7), Ogonda et al (8), Nakamura et al (9)]. На данный момент нет объективных доказательств преимущества малоинвазивного доступа на основании таких показателей, как послеоперационные боли, потеря крови и скорость функционального восстановления.
Некоторая путаница создается при употреблении термина «малоинвазивный доступ». Иногда считается, что под малоинвазивным доступом подразумевается малый, по сравнению со стандартным методом, разрез, который используется как «мобильное окно» для проникновения в глубокие слои. Таким образом, в данной публикации мы сознательно ограничились возможным влиянием капсульных и мышечных элементов на вывих протеза.
По мнению вышеперечисленных авторов, восстановление суставной сумки является постулатом. Техника может быть различная: по мнению одних авторов нижнюю часть капсулы пришивают к верхней части [Goldstein et al (13), Swanson et al (15)] или к средней ягодичной мышце [Scott et al (10), Dixon et al (14)]. По мнению других авторов, необходимо полное зашивание капсулы и внешних ротаторов над большим вертелом [Mahoney et al (16)]. По отчетам всех исследователей вероятность вывиха составляла не более 1%.
Грушевидная мышца очень устойчива к механическим нагрузкам [Hitomi et al (18)]. Согласно биомеханическим исследованиям Snijders et al (18), на первом этапе операции при сгибании бедра на 90 и при последующем отведении ноги грушевидная мышца растягивается почти на четверть длины.
При разрезе сухожилия с последующим сшиванием контроль с применением радиомаркеров показывает, что швы расходятся в 90% случаев [Stahelin et al (20)]. Вероятность разрыва сухожилия уменьшается на 75% при прикреплении капсулы и сухожилия к вертелу [Stahelin et al (20)].
Минимальная травматизация грушевидной мышцы также играет существенную проприоцептивную роль при восстановлении ходьбы, и объясняет, в частности, возможность ходить с одной палкой и ходить вверх-вниз по лестнице четыре-пять дней спустя после операции.
Заключение
Для хирургов, которые привыкли к стандартному заднему доступу, использование малоинвазивного доступа предполагает ограниченный визуальный контроль через узкий разрез. Метод инсталляции и экспозиции компенсирует ограничения. Применение описанной в статье техники операции характеризуется максимальным сохранением мышечных элементов. Последовательное обучение позволит производить успешные замены сустава без риска возникновения осложнений. В случае возникновения трудностей на любом этапе процесс обучения может быть продлен.
К многочисленным преимуществам малоинвазивного метода относят снижение пост-оперативного болевого синдрома, уменьшение потерь крови и ускорение процесса реабилитации. Отметим также, что предлагаемый метод позволяет избежать осложнений в виде вывиха двойным путем: зашиванием суставной сумки и сохранением грушевидной мышцы.
Техника трансглютеального доступа по Bauer к тазобедренному суставу
В статье представлен сравнительный анализ использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования у пациентов с протрузионным коксартрозом 3 степени, в результате которого были выявлены их недостатки. Доступ по Мюллеру приводит к перерастяжению, надрывам и отрывам средней ягодичной мышцы, что отрицательно сказывается на дальнейшей функции сустава и повышает риск инфекционных осложнений., так как приводит к нарушению кровообращения, формированию мягкотканных полостей, некрозу тканей и развитию инфекции. Доступ по Хардингу является более травматичным за счёт повреждения во время операции большего количества мышц, что замедляет процесс восстановления функции оперированной конечности и может служить причиной развития инфекционных осложнений. Большая протяжённость доступа во время операции при доступе Хардинга негативно сказывается на восстановлении функции оперированного тазобедренного сустава. Модифицированный боковой доступ к тазобедренному суставу является менее травматичным, более физиологичным, предупреждает разрывы и отрывы мышечных волокон, способствует более быстрому восстановлению мышечного окружения, функционального состояния оперированного тазобедренного сустава и снижению риска инфекционных осложнений, что позволяет нивелировать недостатки доступов по Мюллеру и по Хардингу .
1. Андреев Д.В. Тотальное эндопротезирование тазобедренного сустава с использованием малоинвазивной техники: дис. … канд. мед. наук (14.01.15, 14.03.01). - Санкт-Петербург, 2013. - 24 с.
2. Прохоренко В.М. Влияние положения проксимального отдела бедренной кости на выбор оперативного доступа / В.М. Прохоренко, П.С. Турков // Медицина и образование в Сибири. - 2013. - № 3. - С. 21.
3. Тихилов Р.М. Руководство по эндопротезированию тазобедренного сустава / Р.М. Тихилов. В.М. Шаповалов. - СПб.: РНИИТО им. Р.Р. Вредена, 2008. - 301 с.
4. Леонова С.Н. Новый способ хирургического доступа к тазобедренному суставу при эндопротезировании / С.Н. Леонова, А.Н. Грищук // Врач-аспирант. - 2017. - Т. 82. № 3.1. - С. 109-118.
5. Harris W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation / W.H. Harris // J. Bone Joint Surg. - 1970. - Vol. 51-A. - P. 737-755.
Известно, что при выполнении эндопротезирования тазобедренного сустава применяются различные хирургические доступы, при этом преимущественно используются переднебоковые и заднебоковые доступы. У пациентов с тяжелой патологией тазобедренного сустава (коксартроз тяжелой степени, выраженная оссификация краёв вертлужной впадины и ее губы, протрузия головки бедренной кости) немногие виды доступов к тазобедренному суставу могут быть использованы при эндопротезировании. Поиск оптимального доступа к тазобедренному суставу обусловливает проведение анализа его недостатков. В литературе широко освещены преимущества и недостатки передних и задних доступов к тазобедренному суставу 1. Имея определенный опыт применения боковых доступов, мы поставили следующую цель: провести анализ результатов использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования.
Материалы и методы
Работа основана на анализе собственных результатов применения боковых доступов при эндопротезировании тазобедренного сустава у 44 пациентов с протрузионным коксартрозом 3-й степени, осложнённым выраженной оссификацией краёв вертлужной впадины и её губы. Средний возраст пациентов - 60 ± 1,5 года. Женщины составили 63,6%.
Всем пациентам выполнялись необходимые лабораторные и клинико-инструментальные исследования.
В данной тяжелой клинической ситуации использовались два вида боковых доступов к тазобедренному суставу: доступ по Хардингу и предложенный нами модифицированный боковой доступ. Эндопротезирование тазобедренного сустава всем пациентам выполнялось эндопротезом конструкции ЭСИ.
Прямой боковой доступ, предложенный Р. Бауэром (R. Bauer) и усовершенствованный К. Хардингом (K. Hardinge), включает выполнение кожного разреза длиной 12-16 см над большим вертелом, рассечение широкой фасции бедра на всём протяжении раны, разделение мышечных волокон средней ягодичной мышцы на протяжении 3 см выше верхушки большого вертела, отделение средней ягодичной мышцы и латеральной порции четырёхглавой мышцы бедра субпериостально от передней поверхности большого вертела. Затем производят вывихивание головки бедренной кости и выполняют дальнейшие хирургические манипуляции [3].
Модифицированный боковой доступ к тазобедренному суставу включает следующие этапы: разрез кожи в проекции большого вертела, рассечение широкой фасции бедра, выполнение трёх разрезов. Первый разрез от проксимальной точки по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см, второй разрез от точки на границе между средней и дистальной третью большого вертела в направлении кпереди, отступив от центральной линии 1 см, длиной 3 см, третий разрез производят, соединяя начальные точки первого и второго разрезов между собой в виде дуги, направленной выпуклой стороной кпереди (рисунок), отсекают среднюю ягодичную мышцу от передней поверхности большого вертела в пределах выполненных разрезов, полученный лоскут средней ягодичной мышцы смещают кпереди и фиксируют при помощи инструментов. Затем вывихивают головку бедренной кости и выполняют эндопротезирование тазобедренного сустава. После основного этапа смещённый кпереди сформированный мышечно-сухожильный лоскут укладывают на своё место и фиксируют при помощи швов [4].
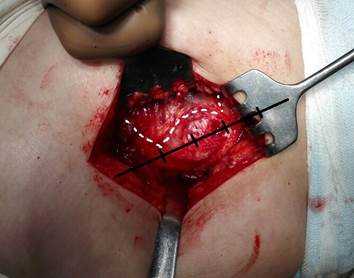
Схема выполнения модифицированного бокового доступа к тазобедренному суставу пациентки Л.: на средней ягодичной мышце намечены три разреза для формирования лоскута (интраоперационное фото)
Статистическая обработка полученных результатов проводилась с использованием программы Statistica 8.0. При выполнении сравнительного анализа полученных данных между группами использовали непараметрический критерий Манна-Уитни. Критический уровень значимости при проверке статистических гипотез p < 0,05.
Доступ по Хардингу при эндопротезировании тазобедренного сустава был использован у 29 пациентов с протрузионным коксартрозом 3 степени, которые составили первую группу. Во вторую группу вошли 15 пациентов с протрузионным коксартрозом 3 степени, у которых использовался модифицированный боковой доступ.
При оценке результатов использования двух доступов к тазобедренному суставу учитывали: интраоперационную и послеоперационную кровопотерю, интраоперационную визуализацию тазобедренного сустава, интраоперационные надрывы и отрывы мышц, функциональный результат по шкале Харриса [5].
Анализ полученных результатов показал, что в результате использования доступа по Хардингу и модифицированного бокового доступа визуализация тазобедренного сустава была достаточной. При том и другом доступе не было отмечено надрывов и отрывов мышц на этапах выполнения эндопротезирования.
При анализе кровопотери было выявлено, что у пациентов первой группы, где использовался доступ по Хардингу, величина интраоперационной и послеоперационной кровопотери достоверно превосходила величину кровопотери у пациентов второй группы (таблица).
Критерии оценки эффективности использования боковых доступов к тазобедренному суставу при эндопротезировании у пациентов с протрузионным коксартрозом (M ± m)
Критерии оценки эффективности
Группы пациентов с протрузионным коксартрозом 3 степени (n=44)
Группа 1, у которой использовался доступ по Хардингу (n=29)
Группа 2, у которой использовался модифицированный доступ (n=15)
Интраоперационная кровопотеря (мл)
Послеоперационная кровопотеря (мл)
Интраоперационная визуализация тазобедренного сустава
Интраоперационные надрывы и отрывы мышц
Функциональный результат на 7-е сутки после операции (балл)
Обследование пациентов по шкале Харриса, проведённое на 7-е сутки после операции, показало, что функциональный результат в первой группе пациентов был достоверно ниже. Полученные результаты позволили установить, что уже на 7-е сутки после операции определялась достоверная разница в функциональном состоянии оперированного тазобедренного сустава, которое было значительно хуже при доступе по Хардингу, чем при использовании модифицированного бокового доступа (таблица).
У пациентов второй группы, в которой использовался модифицированный боковой доступ к тазобедренному суставу, заживление послеоперационных ран происходило первичным натяжением. При наблюдении в течение года не было отмечено инфекционных осложнений. Пациенты были довольны достигнутым функциональным результатом, болевой синдром в тазобедренном суставе отсутствовал.
Из 29 пациентов первой группы, где был использован доступ по Хардингу, у 5 пациентов отмечалось сукровично-геморрагическое отделяемое из раны от удаленного дренажа, послеоперационные раны заживали более длительно. Семь пациентов повторно обследовались и проходили консервативное лечение в течение года по поводу периодически возникающего болевого синдрома в области оперированного сустава. При этом 2 пациента проходили консервативное лечение с диагнозом «латентная инфекция в области эндопротеза». У 3 пациентов наблюдалось ограничение движений в тазобедренном суставе и хромота, в связи с чем пациенты не были удовлетворены функциональным результатом эндопротезирования.
На основании анализа полученных результатов и литературных данных нами были выявлены недостатки и преимущества использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования.
При эндопротезировании тазобедренного сустава существует возможность использования доступа по Мюллеру, при котором нарушается целостность передне-верхней мышечно-сухожильной порции средней ягодичной мышцы [3]. Однако при тяжёлых коксартрозах, имеющих протрузионный характер, с выраженной оссификацией краёв вертлужной впадины и её губы, мы не использовали данный доступ. Отказ от использования доступа по Мюллеру был обусловлен тем, что в указанной клинической ситуации доступ не позволял выполнить эндопротезирование тазобедренного сустава качественно и без осложнений. L-образный доступ Мюллера не позволяет добиться достаточной визуализации тазобедренного сустава, ограничивает зону хирургического действия, при этом приходится прибегать к дополнительному растягиванию и травматизации тканей операционной раны. Сохраненная передне-нижняя порция сухожилия средней ягодичной мышцы при выполнении доступа по Мюллеру создаёт определённые трудности на этапах эндопротезирования. Требуются дополнительные усилия и технические подходы на этапе вывиха головки бедренной кости, во время обработки вертлужной впадины, при вправлении головки эндопротеза, что приводит к перерастяжению, надрывам и отрывам от бедра средней ягодичной мышцы. Разрывы и отрывы средней ягодичной мышцы, а также отрывы костной пластинки большого вертела приводят к нарушению функции средней ягодичной мышцы, хромоте и отсутствию активного отведения нижней конечности.
Дополнительная травматизация тканей отрицательно сказывается на дальнейшей функции сустава и повышает риск инфекционных осложнений, так как приводит к нарушению кровообращения, формированию мягкотканных полостей, некрозу тканей и развитию инфекции.
Результаты использования доступа по Хардингу показали его меньшую эффективность при выполнении эндопротезирования тазобедренного сустава по сравнению с модифицированным боковым доступом, что выражалось в значимо большем объёме кровопотери, достоверно худшем функциональном результате, наличии болевого синдрома и инфекционных осложнений в области оперированного сустава. При доступе по Хардингу к тазобедренному суставу, кроме пересечения средней ягодичной мышцы, пересекают латеральную порцию четырёхглавой мышцы бедра, её сосудистую сеть, что характеризует данный доступ как более травматичный для покрывающих тазобедренный сустав мышц. Увеличение травматичности доступа обусловливает увеличение объёма интраоперационной и послеоперационной кровопотери. В свою очередь, увеличение кровопотери повышает риск развития анемии, иммунной недостаточности, осложнений, связанных с заживлением послеоперационной раны. При использовании доступа по Хардингу для выполнения эндопротезирования тазобедренного сустава имеется высокий риск инфекционных осложнений. Возможное инфицирование операционной раны при доступе по Хардингу связано с травматизацией мышечной ткани и сосудистой сети на большом протяжении. Большая протяжённость доступа с повреждением большего количества мышц во время операции при доступе Хардинга негативно сказывается на восстановлении функции оперированного тазобедренного сустава и конечности.
Анализ результатов использования боковых доступов позволил выявить преимущества модифицированного доступа, обусловленные определенными техническими приемами.
В модифицированном боковом доступе применяются универсальные ориентиры в проекции большого вертела, позволяющие наиболее точно определять начальные точки выполняемых разрезов и правильно формировать сухожильно-мышечный лоскут средней ягодичной мышцы. Проведение центральной линии и разметка на ней границ проксимальной, средней и дистальной части большого вертела позволяет точно выполнить три разреза на средней ягодичной мышце. Первый разрез, выполняемый по ходу мышечных волокон средней ягодичной мышцы в передне-верхнем направлении длиной 3 см от проксимальной границы большого вертела, способствует предотвращению отрывов волокон средней ягодичной мышцы от большого вертела, снижает травматизацию средней ягодичной мышцы и большого вертела на этапах эндопротезирования: при вывихивании головки бедренной кости и установке бедренного компонента эндопротеза. Благодаря выполнению второго разреза, который начинается на границе средней и дистальной части большого вертела и продолжается кпереди на 3 см, не нарушается целостность волокон латеральной порции четырехглавой мышцы бедра, не происходит отрыв передне-нижней порции средней ягодичной мышцы от большого вертела на этапе вывихивания головки бедренной кости и во время обработки вертлужной впадины. Выполненный в виде дуги между первым и вторым разрезом, третий разрез позволяет сохранить сухожильную манжетку средней ягодичной мышцы на большом вертеле, что способствует анатомическому и функциональному восстановлению этой мышцы. Формирование мобильного мышечно-сухожильного лоскута с ровными краями в пределах выполненных разрезов средней ягодичной мышцы позволяет избежать разрывов и отрывов мышечных волокон, предотвратить нарушение функции средней ягодичной мышцы и тазобедренного сустава, хромоту и ограничение активного отведения нижней конечности. Возможность смещения мышечно-сухожильного лоскута средней ягодичной мышцы кпереди увеличивает зону визуализации операционного поля и хирургического действия при эндопротезировании тазобедренного сустава. Ровные края лоскута легко сопоставляются и фиксируются к материнскому ложу при помощи швов по ходу всех трех разрезов.
Модифицированный боковой доступ к тазобедренному суставу при эндопротезировании за счёт формирования мобильного мышечно-сухожильного лоскута из средней ягодичной мышцы является менее травматичным, более физиологичным, предупреждает разрывы и отрывы мышечных волокон, увеличивает зону визуализации операционного поля и хирургического действия при эндопротезировании, способствует более быстрому восстановлению мышечного окружения, функционального состояния оперированного тазобедренного сустава и снижению риска инфекционных осложнений.
Таким образом, сравнительный анализ использования боковых доступов к тазобедренному суставу при выполнении эндопротезирования позволил выявить их недостатки. Доступ по Мюллеру приводит к перерастяжению, надрывам и отрывам средней ягодичной мышцы, что отрицательно сказывается на дальнейшей функции сустава и повышает риск инфекционных осложнений. Доступ по Хардингу является более травматичным за счёт повреждения во время операции большего количества мышц, что замедляет процесс восстановления функции оперированной конечности и может служить причиной развития инфекционных осложнений.
Использование модифицированного бокового доступа к тазобедренному суставу позволяет нивелировать недостатки доступов по Мюллеру и по Хардингу за счёт формирования мобильного мышечно-сухожильного лоскута из средней ягодичной мышцы.
1 ФГБОУ ВО «Саратовский государственный медицинский университет им В.И. Разумовского» Минздрава России
1. Николаев И.А. Технологии замещения костных дефектов при ревизии вертлужного компонента тазобедренного сустава: дис. … канд. мед. наук. - Москва, 2015. - 145 с.
2. Abrahams J.M., Kim Y.S., Callary S.A., et al. The diagnostic performance of radiographic criteria to detect aseptic acetabular component loosening after revision total hip arthroplasty // Bone Joint J. 2017. No. 99-B. Pp.458-464
3. Hallab NJ, Jacobs JJ: Biologic effects of implant debris. // Bull NYU Hosp. Jt. Dis. 2009. Vol. 67. No. 2. Pp.182-188.
4. Abu-Amer Y., Darwech I., Clohisy J.C. Aseptic loosening of total hip replacement: mechanisms underlying osteolysis and potential therapies // J. Arthritis Res. Ther. 2007. Vol. 9. No.1. Pp.6.
5. Акулич Ю.В. Исследования влияния пространственной ориентации ацетабулярного компонента эндопротеза тазобедренного сустава на развитие асептической нестабильности / Ю.В. Акулич, Р.М. Подгаец, В.Л. Скрябин и др. // Российский журнал биомеханики. - 2007. - № 3. - С. 72-83.
6. Карякина Е.В. Возможность использования лабораторных предикторов в оценке развития асептической нестабильности при тотальном эндопротезировании тазобедренного сустава / Е.В. Карякина, Е.А. Персова, Е.В. Гладкова // Саратовский научно-медицинский журнал. - 2011. - № 2. - С.437-441.
7. Норкин И.А. Рентгенодиагностика повреждений костей и суставов / И.А. Норкин, Н.Х. Бахтеева, С.И. Киреев и соавт. - Саратов, 2014. - 95 с.
8. Lawless B.M., Healy W.L., Sanjeev S., et al. Outcomes of Isolated Acetabular Revision. // Clin. Orthop. Relat. Res. 2010. Vol. 468. No.2. Pp.472-479.
10. Leopold S.S., Rosenberg A.G., Bhatt R.D., et al. Cementless acetabular revision: evaluation at an average of 10.5 years // Clin Orthop. 1999. No. 369. Pp.179-186.
11. Min Jeong, Kim Hyung-Joo, Lim Seung-Jae, et al. Revision Total Hip Arthroplasty Using Tantalum Augment in Patients with Paprosky III or IV Acetabular Bone Defects: A Minimum 2-year Follow Up Study // Hip. Pelvis 2016. Vol. 28. No. 2. Pp.98-103.
12. Lim Seung-Jae, Lee Young-Suk, Lim Byung-Ho, et al. Re-revision of failed revision Total Hip Arthroplasty acetabular components // Acta Orthop. Belg. 2014. No. 80. Pp.357-364.
13. Баймагамбетов Ш.А. Парапротезные осложнения после эндопротезирования тазобедренного сустава (обзор литературы) / Ш.А. Баймагамбетов, А.Н. Батпен // Вестник Казахского Национального медицинского университета. - 2013. - №1. - С.279-281.
Цель исследования: анализ результатов лечения больных с изолированной асептической нестабильностью вертлужного компонента путем замены чашки эндопротеза и сохранением стабильного правильно ориентированного бедренного компонента.
Материалы и методы. Ретроспективно были проанализированы результаты лечения 29 пациентов с изолированной асептической нестабильностью вертлужного компонента, прооперированных в период с 2014 по 2015 год. Основное большинство составили женщины в возрасте от 50 лет. Средний возраст пациентов 57 лет. Средний индекс массы тела составил 28, что по классификации Всемирной Организации Здравоохранения соответствует избыточной массе тела. Наличие сопутствующей патологии наблюдалось у 24 пациентов (82,8 %), среди которой превалировали заболевания сердечно-сосудистой (13 пациентов) и дыхательной (5 пациентов) систем. У 4 пациентов наблюдалась патология эндокринной системы, и лишь у 2 пациентов - заболевания мочеполового тракта. Средний срок от момента первичного эндопротезирования до ревизионного вмешательства составил 5 лет. Критериями включения являлись: 1) изолированная нестабильность ацетабулярного компонента; 2) наличие стабильного правильно ориентированного феморального компонента; 3) неинфекционный генез заболевания; 4) первичное ревизионное вмешательство. Критериями исключения являлись: 1) инфекционный генез заболевания; 2) тотальная нестабильность компонентов эндопротеза; 3) изолированная нестабильность феморального компонента; 4) неоднократно проведенное ревизионное вмешательство. Диагноз изолированной асептической нестабильности устанавливался на основании: данных клинического (болевой синдром, нарушение функции), рентгенологического (критерии Н.В. Загороднего, 2011) и лабораторного исследований (отрицательный С-реактивный белок, отсутствие сдвига лейкоцитарной формулы влево, отрицательные результаты микробиологического пунктата синовиальной жидкости пораженного сустава). После верификации диагноза производили оценку костных дефектов вертлужной впадины с указанием их размеров и локализации для предоперационного планирования, используя классификацию R.W. Paprosky [1]. Распределение пациентов по типам костных дефектов было представлено следующим образом: 1 тип - 5 пациентов (17 %), 2А тип - 9 пациентов (32 %), 2В тип - 5 пациентов (17 %), 2С тип - 3 пациента (10 %), 3А тип - 5 пациентов (17 %), 3В тип - 2 пациента (7 %).
Оперативное вмешательство осуществлялось под тотальной внутривенной анестезией с применением миорелаксантов в условиях ИВЛ воздушно-кислородной смесью. Во всех случаях применялся переднелатеральный доступ по Хардингу. Тактика выбора имплантируемой чашки эндопротеза зависела от типа дефекта вертлужной впадины и состояния ее костной ткани. В 21 случае (73 %) был избран бесцементный тип фиксации эндопротеза, у 7 пациентов (24 %) в связи с наличием значительных дефектов применялись укрепляющие кольца типа Бурх - Шнайдер, и в 1 случае (3 %) - чашка Мюллера. Распределение имплантированных чашек эндопротеза в зависимости от типа костного дефекта вертлужной впадины представлено в таблице 1.
Распределение имплантированных чашек эндопротеза по типам костных дефектов вертлужной впадины
Прямой передний и задний доступы при эндопротезировании тазобедренного сустава
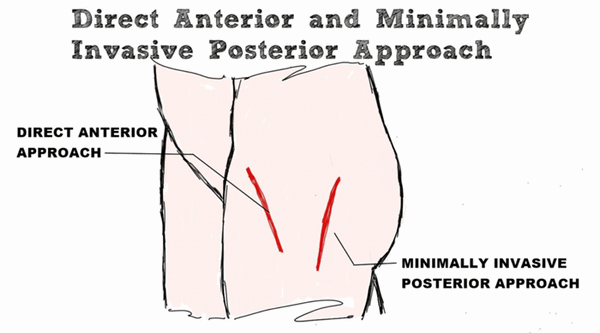
В этой статье я расскажу о двух основных доступах при эндопротезировании тазобедренных суставов: прямой передний доступ и минимально инвазивный задний доступ. Я расскажу о свойствах, различиях, преимуществам и недостатках каждого доступа.
Что такое доступ при эндопротезировании тазобедренного сустава?
Для начала, мы должны понимать что такое доступ при эндопротезировании тазобедренного сустава. Проще говоря, это хирургическая процедура, при которой хирург-ортопед определяет, где сделать надрез и путь, который он или она выбирает для того чтобы достигнуть ткани и кости поврежденного бедра, требующего замены тазобедренного сустава.
Хирург будет определять, какой подход лучше для вас после обследования. Он или она будет принимать это решение на основе вашего возраста, силы, анатомии и состояния здоровья. Только профессионально подготовленный хирург должен сообщить вам о доступе, который является правильным для Вас. Руководящие принципы, которые я представляю здесь, только для того чтобы рассказать вам о различных вариантах, доступных для вас, чтобы вы могли принять обоснованное решение.
Вы можете облегчить вас страх изучив информацию о ваших вариантах в отношении операции эндопротезирования тазобедренного сустава.
Я иногда думаю, что хирург-ортопед, выбирает тот доступ в эндопротезировании тазобедренного сустава, в котором он или она хорошо разбирается. Я знаю, что это сильное заявление, но хирург-ортопед строит свою практику вокруг сильной стороны. Большинство хирургов знают больше, чем один доступ, но большая часть их подготовки и опыта строится вокруг одного доступа.
- Каков его или ее опыт в данном доступе эндопротезирования?
- Сколько раз он или она делали эндопротезирование?
- Каков его или ее процент успеха?
- Есть ли кто-нибудь, кто может порекомендовать его или ее?
Сравнение прямого доступа и минимально инвазивного заднего доступа
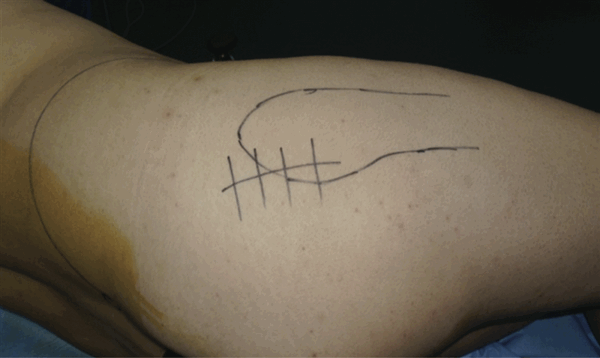
Рис.2 Мини-инвазивный метод с задне-боковым доступом.
Перед тем как сравнить прямой доступ и менее инвазивный задний доступ эндопротезирования, вы должны понять одну вещь. Нет одного клинически доказанного лучшего доступа эндопротезирования. Риски и преимущества есть у каждого доступа.
Каждый подход имеет общий риск:
- Сгустки крови, ТГВ, PE;
- Инфекционное заболевание;
- Смерть; .
Минимально инвазивный задний доступ
Минимально инвазивный задний доступ выполняется в то время как пациент лежит на боку. Этот подход также известен как доступа Мура или Южный доступ. Он считается традиционным доступом эндопротезирования. Доступ выполняется сзади или позади тазобедренного сустава и дает очень хороший доступ к суставу.
Будьте осторожны, так как при старом методе такого доступа не использовали минимально инвазивные методы, которые включают большие разрезы и более длительное время восстановления. Если хирург хочет выполнить этот доступ, пожалуйста, убедитесь, что будет использоваться минимально инвазивный задний доступ.
- Разрезы — для заднего менее инвазивного доступа, делается разрез 4-6 дюймов. Кому-то, у кого уже были операции на бедре или при неправильной анатомии могут делаться более большие размеры.
- Удаление мышц — грушевидная мышца и восходящая ротационная мышца бедра отделяются от шарового тазобедренного сустава и возвращаются обратно ближе к концу операции. Эти мышцы заживают в течение 4-х — 6 недель после операции.
- Риск для иннервации — очень минимальный для доступа. Нет никакого риска по отношению к бедренному кожному нерву, который обеспечивает ощущения с внешней стороны бедра. Существует менее чем один процент риска по отношению к седалищному нерву, из-за стягивания ткани во время операции.
- Риск перелома — низкий для данного доступа. Затягивание или давление на бедренную кости мало.
- Интраоперационная визуализация хирурга — очень хорошая, поскольку доступ обеспечивает полную визуализацию всей части тазобедренного сустава. Так как она высокая, не требуется интраоперационный рентген. Задний мало инвазивный досуп — простой доступ и не является технически сложной задачей для хирурга.
- Риск расположения — выше, чем при прямом доступе, хотя он ниже 9%. Задние вывихи могут произойти, когда пациент наклоняется более чем на 90 градусов в тазобедренном суставе/талии после операции. Риск дислокации значительно ниже через два месяца после операции.
Большинству пациентов выполняется именно задний мало инвазивный доступ.
- Пребывание в стационаре — 2 — 3 дня, так же, как и при прямом переднем доступе
- Возврат к сидячей работе — 2 недели
- Возврат к физическому труду — 3 месяца
- Возвращение в спорт — 6 недель — 3 месяца
Преимущества заднего мало инвазивного доступа
- Универсальный подход
- Хороший доступ к вертлужной впадине
- Сохраняет мышцы отводящие бедро — среднюю ягодичную мышцу и малую ягодичную мышцу
- Минимизирует риск послеоперационной отводящей дисфункции
- Лучший при сложных деформациях протеза может быть выбрана во время операции
- Операции, как правило короче
- Нет ограничений на тип имплантата, который может быть использован
Недостатки заднего мало инвазивного доступа
- Больше рисков дислокаций
- Должны быть предприняты дополнительные меры предосторожности в течение процедуры
- — сидеть в высоком кресле
- — поднимать сиденье унитаза
- Боль при сидении на месте разреза
- Первые четыре недели реабилитации медленнее
- Ограничение вождения автомобиля — предлагается не водить машину в течение первых 4-х недель после операции
Прямой передний доступ
Прямой передний доступ или передний доступ выполняется в то время как пациент лежит на спине и доступ к суставу выполняется от передней части бедра. Этот доступ был впервые выполнен доктором Марион Смит-Петерсоном в 1939 году. Операция часто проводится с использованием хирургического стола под названием Hana®. Таблица позиционирует пациента и ногу, используя штиблеты, которые размещены на пациенте и прикреплены к столу. Это помогает предотвратить вывих бедра и помогает в визуализации хирурга.
- Разрезы — 4 — 6 дюймов, как правило, сделаны в самой передней части бедра.
- Удаление мышц — прямой передний доступ иногда называют мышце щадящей операцией, потому как мышцы не отсоединяются не присоединяются снова. Однако верхний внешний ротатор мышцы (грушевидной) является «отделен» и не может быть снова прикреплен во время процедуры. Так как существуют и другие дополнительные мышцы ротаторы, это не создает большой проблемы во время восстановления. Для того, чтобы уменьшить риск повреждения латерального кожного нерва бедра надрез перемещают больше в бок. Здесь разрез идет через напрягатель широкой фасции и портняжную мышцу.
- Риск для иннервации — гораздо более высокий риск повреждения бокового кожного нерва бедра с использованием прямого переднего доступа, за счет втягивания мышц во время операции. Этот нерв обеспечивает чувствительность или ощущения на боковой стороне бедра. Существует гораздо меньший риск для седалищного нерва, при использовании данного доступа.
Примечание: боковой кожный нерв бедра был поврежден во время моей операции, в которой использовали прямой передний подход. Вскоре после операции у меня не было никакой чувствительность сбоку моего бедра, и я мог бы опереться на что-то, используя мое бедро, и ничего не почувствовать. Я не мог почувствовать, есть ли что-то у меня в кармане брюк. Более года спустя, у меня все еще были онемения в ногах . Я был предупрежден об этом риске перед операцией, и подписал документ, в котором говорилось, что я понял риск операции. Я не чувствую, что это был огромный побочный эффект или осложнение операции, и это то, с чем я живу.
- Риск перелома — гораздо выше для переднего прямого доступа. Риск перелома бедра и лодыжки выше из-за размещения на столе. Риски переломов повышаются у пациентов с остеопорозом.
- Интраоперационная визуализация хирурга — прямой передний доступ является технически сложным и визуализация хирурга нарушается из-за мышечного вмешательства. Как уже отмечалось, специальная таблица, которая называется Hana® позволяет хирургу легко получить доступ к передней части бедра. Изогнутый бедренный имплантат используется в качестве прямого имплантата, его трудно разместить, не повредив отводящую мышцу. Рентгеновские лучи используются для улучшения визуализации хирурга, размещения имплантата и помогут повысить точность длины ног. — очень мала по сравнению с задним мало инвазивным доступом и обычно происходит в передней части бедра. Вывих может произойти из-за внешнего вращения ноги во время работы. Требуется очень мало мер предосторожности.
Пациентам, которым выполняется передний прямой доступ — пациенты без тазобедренных деформаций и сгибательных контрактур. Этот доступ хорошо делать людям с незначительным избыточным весом и не сильно накаченными ногами.
- Пребывание в стационаре — 2-3 дня, так же, как и при заднем малоинвазивном доступе
- Возврат к сидячей работе — 1 — 2 недели
- Возврат к физическому труду — 1 -3 месяца
- Возвращение в спорт — 1 — 3 месяца
Личная заметка, я только вышел на новую работу, за несколько месяцев до этого, и переехал в другой регион страны. Я чувствовал, что это не очень хорошо делать такую серьезную операцию и уходить на такой долгий срок с новой работы. У меня была сидячая офисная работа, и мой врач позволил мне возобновить мои трудовые обязанности через две недели после операции, до тех пор, я работал из дома.
Передний прямой доступ был привлекательным, так как я был в состоянии работать удаленно из моей квартиры, и мог вернуться к работе в течение четырех недель. При заднем малоинвазивном подходе восстановление заняло бы две недели или больше.
Недостатки переднего прямого доступа
Со слов моего хирурга, мне чуть не потребовалось переливание крови. Во время моего выздоровления в больнице, я чуть не упал в обморок на следующий день после операции. Я встал с кровати в больнице, чтобы сходить в ванну, с помощью моей трости. Я упустил трость и наклонился, чтобы поднять ее. В комнате все начало вращаться, и я чувствовал, что я сейчас упаду. К счастью, медсестра заметила меня, и вскоре у меня была команда из медсестер и врач по вызову, работающие на меня. Врачи называют это вазовагальный обморок: внезапное падение частоты сердечных сокращений и артериального давления, приводящего к потере сознания. Хирург позже сказал, что это было вызвано, тем, что я потерял много крови во время операции. Еще чуть-чуть и мне потребовалось бы переливание крови. В связи с этим, я должен был остаться в больнице на еще один день больше.
- Верхний внешний ротатор мышц (грушевидной) является «удаленной» (см мышцы).
- Рентгеновские лучи используются из-за отсутствия визуализации хирурга (это также указано в качестве преимущества).
- Доступ к бедренной кости ограничен.
Прямой передний доступ более технически требователен к ортопеду и хирургической команде и требует больше опыта для его выполнения. Хирург-ортопед должен быть обучен этому доступу, который требует большей подготовки, чем другие доступы. Многие эксперты отмечают, быстрое обучение является основным недостатком прямого переднего доступа.
Такой подход не подходит для пациентов с ожирением и тех, кто очень мускулистые. Операция — на 2-3 часа, дольше, чем при других доступах, что увеличивает риск операции под анестезией.
Преимущества прямого переднего доступа
Он менее агрессивен, чем другие подходы и обеспечивает хорошую визуализацию вертлужной впадины, однако иногда это тоже обсуждается. При новейшем мало инвазивном заднем доступе инвазия примерно одинакова.
Ограничения после операции — меньше ограничений после операции. Сразу же после операции при переднем прямом подходе, пациенты могут:
- свободно перемещать бедро
- скрещивать ноги
- ходить вверх вниз по лестнице
- водить машину
При других доступах, отделенные мышцы повторно подсоединяются к сухожилиям, оставляя слабое напряжение. Это приводит к повышенному риску вывиха сразу после операции. Ограничения или меры движения бедра до 90 градусов, и сгибание в талии (как при других доступах), не делаются при переднем прямом доступе. Хирург работает между большинством мышц, не снимая их. Это помогает предотвратить вывихи после того, как помещают протез. Поэтому меньше мер предосторожности необходимы для прямого переднего доступа.
При прямом переднем доступе снижаются риски послеоперационных вывихов и восстановление ускоряется. Через 2 месяца реабилитационный прогресс примерно одинакова. Существует большая стабильность после операции с использованием прямого переднего доступа. Пациенты могут поставить полный вес на имплантат из-за отсутствия мышечного отключения/повторного подсоединения.
Ревизионные операции с использованием эндопротезов Zweymuller-системы

Проведено клиническое и рентгенологическое изучение результатов ревизионного эндопротезирования тазобедренного сустава эндопротезами системы Zweymuller у 67 больных (средний срок наблюдения 52 мес). Причиной повторной операции у 19 больных была изолированная нестабильность ацетабулярного, у 1 больного — бедренного компонента, у 47 пациентов — нестабильность обоих компонентов эндопротеза. Техника операции и выбор вида имплантата зависели от степени деструкции костной ткани (по Engelbrecht и Heinert). Клинические результаты оценивались по шкале Merle d'Aubigne: средний показатель составил 15,3 пункта. Рентгенологически в 60 из 67 случаев отмечено образование костной ткани вокруг компонентов эндопротеза. У 2 больных констатирован удовлетворительный результат. У 4 пациентов выявлены признаки начинающейся дестабилизации чашки эндопротеза — во всех этих случаях до ее замены имелась выраженная деструкция костной ткани. Только в одном случае из 48 не удалось добиться костной интеграции и стабилизации имплантированной ножки Zweymuller. Полученные результаты подтверждают преимущество бесцементной имплантации при ревизионном эндопротезировании перед классической цементной техникой.
Ключевые слова
Полный текст
Цель повторных операций состоит в устранении болей и восстановлении способности пациентов к передвижению. Условием ее достижения является первичная стабильная фиксация имплантата.
В отличие от классической цементной техники, при которой в течение длительного времени происходит рассасывание костного цемента, заполняющего полость дефекта в ложе имплантата, бесцементная техника позволяет восстановить разрушенные костные структуры. Для этого необходимы владение специальными оперативными методиками и наличие достаточного количества спонгиозы для заполнения дефектов. Спонгиозу мы обычно получаем из резецированных у пациентов с коксартрозом головок бедренных костей, которые хранятся в нашем собственном банке при температуре -70°С. Чтобы надежно исключить заражение СПИДом или другими инфекционными заболеваниями, осуществляется строгий контроль материала и доноров.
Предоперационное планирование
Планирование является основой успешной операции. В него входят:
— идентификация подлежащего замене имплантата;
— оценка костного дефекта;
— выбор оперативной техники и необходимого имплантата;
— выяснение, потребуются ли специальные инструменты для удаления имеющегося имплантата или изготовление индивидуального эндопротеза для перекрытия костного дефекта.
Оперативная техника
Повторные операции сложнее первичных и поэтому должны выполняться наиболее опытными хирургами. Техника операции зависит от степени деструкции ложа имплантата и от типа эндопротеза.
Для определения степени деструкции используется хорошо зарекомендовавшая себя классификация Engelbrecht и Heinert, основанная на данных рентгенографии и интраоперационной картине (см. таблицу).
Таблица. Степени деструкции по Engelbrecht и Heinert
Потери костной субстанции нет, признаки смещения компонентов эндопротеза отсутствуют
Небольшая потеря костной субстанции
Суставная впадина: заметна зона резорбции, клинически — боли при движении, но без миграции имплантата.
Бедро: зона резорбции в проксимальном отделе бедра, клинически — боли при ходьбе без изменения взаиморасположения компонентов эндопротеза. Не редкость — перелом ножки эндопротеза при еще прочно фиксированной части ее
Умеренная потеря костной субстанции
Суставная впадина: увеличивающаяся зона резорбции, отчетливое смещение чашки в сторону расширяющейся зоны лизиса.
Бедро: зона лизиса кости распространяется вдоль всей ножки, резорбция кости достигает проксимального отдела костномозгового канала, возможно взаимное смещение компонентов эндопротеза
Выраженная потеря костной субстанции
Суставная впадина: отчетливая нестабильность с заметным смещением в трех направлениях.
Бедро: расширение костномозгового канала с увеличением наружного поперечника кости, костными дефектами в проксимальном отделе, возможными перфорациями
Высокая (до полной утраты) степень потери костной субстанции
Суставная впадина: грубое смещение с распространенными дефектами, возможно разрушение края впадины.
Бедро: распространенное или полное разрушение проксимальной и средней трети, выраженное поражение дистальной (остеопороз, истончение кортикальной кости), потеря опорности
Ревизионные операции, безусловно, должны проводиться в ранней стадии (1-2 по Engelbrecht), пока еще нет большой потери костного вещества. Это облегчает выполнение вмешательства и наименее травматично для больного. В большинстве случаев в этой стадии пациенты еще не испытывают боли и показания к операции ставятся на основании данных рентгенологического обследования. Это диктует необходимость проведения регулярных обследований, так как боли возникают, как правило, лишь в стадии 3-4 по Engelbrecht.
Для доступа к суставу мы используем трансглютеальный разрез по Бауэру.
Техника имплантации чашки
Engelbrecht 1-2. Ревизионные операции в этой стадии технически просты, правила их выполнения в основном соответствуют правилам первичной имплантации. После иссечения капсулы становится возможным удаление смещенного имплантата. Извлечение бесцементной чашки с резьбой значительно сложнее, так как не всегда есть необходимый инструмент именно для этой модели. После извлечения чашки удаляют остатки цемента (в случаях цементной фиксации) и грануляционную ткань из ложа имплантата, чтобы подготовить ложе для чашки Bicon. Оставшиеся костные дефекты заполняют мелко измельченной спонгиозой. Для достижения максимального эффекта «press-fit» не следует прибегать к вращательным движениям чашки. Путем поворотов ее вправо—влево достигают полного контакта металла с костью. Перед установкой полиэтиленового вкладыша следует тщательно очистить чашку, чтобы обеспечить правильное защелкивание вкладыша. Как правило, мы используем стандартный и антилюксационный вкладыши.
Engelbrecht 3. При этой степени деструкции есть определенные ограничения в применении чашки типа Bicon. Чашка должна быть стабильно закреплена в еще сохранившейся костной структуре. При удалении подвижного имплантата и подготовке ложа для чашки следует иметь в виду, что сохранившиеся костные структуры могут быть тонкими, как бумага, в центральной, вентральной и дорсальной областях, и они не должны быть разрушены, так как абсолютно необходимы в качестве основы для фиксации чашки Bicon. Наиболее обширные костные дефекты в краниолатеральной, медиокаудальной и центральной областях заполняются спонгиозой. При деструкции степени 3 однозначно применяется «порозная» чашка Bicon, так как у этой модели наружная поверхность резьбы на 46% больше, чем у стандартной чашки. Чтобы избежать поломки ложа имплантата, следует использовать технику вкручивания «вперед—назад». Если после окончания ввертывания имплантата между ним и костным дном остается промежуток, его заполняют мелко измельченной спонгиозой через перфорационные отверстия в дне чашки. Выстоящие краевые экзофиты удаляют с помощью остеотома.
Engelbrecht 4. При столь высокой степени потери костной субстанции дефекты не могут быть устранены путем использования ввертывающихся чашек Bicon, так как отсутствует соответствующая костная основа. Обычно в таких случаях мы прибегаем к реконструкции ацетабулярной впадины с помощью специальной разрезной опорной чашки из чистого титана в сочетании с расширенной спонгиопластикой (рис. 1). После тщательного удаления грануляционной ткани из ложа имплантата чашка моделируется на сохранившейся кости и закрепляется в седалищной кости. Закрепление чашки винтами производится исключительно в краниолатеральном направлении в подвздошной кости. Дефект позади чашки заполняется через имеющиеся перфорационные отверстия мелко измельченной спонгиозой, которая уплотняется настолько, чтобы костный цемент при имплантации полиэтиленового вкладыша не слишком выступал наружу и не проникал в спонгиозу. Цементирование полиэтиленового вкладыша в разрезной опорной чашке позволяет осуществлять фиксацию в различных позициях для обеспечения оптимального положения. В особых случаях, когда даже разрезная опорная чашка не может быть стабильно закреплена, мы применяем sattelprothese — седловидный протез фирмы «Link». В большинстве случаев предпочитаем все-таки реконструкцию по системе Girdlestone—Hüfte.
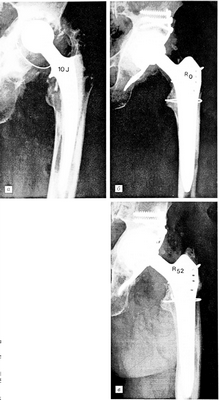
Рис. 1.
а — через 10 лет после первичного тотального эндопротезирования тазобедренного сустава цементируемой конструкцией: высокая степень деструкции костной ткани с вывихом головки (Engelbrecht 4);
б — непосредственно после реконструкции с использованием ацетабулярной опорной чашки Schneider и пластики спонгиозой;
в — через 52 мес после тотальной реконструкции.
Техника имплантации ножки
Как правило, мы производим удаление ножки и цементной мантии со стороны проксимального отдела бедра без дополнительного вскрытия его диафиза. Прочно сидящие участки цемента просверливаем сверлом, с тем чтобы ослабить их фиксацию к кости. В заключение остатки цемента удаляем с помощью майселей и специальных крючков.
Только при переломе ножки эндопротеза с прочно фиксированным дистальным отломком или при очень длинной ножке имплантата приходится делать окна в кортикальном слое для удаления фрагмента ножки и цемента или уменьшения опасности перелома кости. Окна желательно делать с вентральной стороны, а их углы скруглять с помощью сверла или фрезы.
В случае возникновения спиральных переломов, трещин, а также распространенных расщеплений кости и необходимости формирования больших окон в кортикальном слое следует применять титановый бандаж-серкляж.
Engelbrecht 1-2. «Имплантатом выбора» в этих ситуациях является SL-Plus стандартная ножка, и только в исключительных случаях мы применяем SLR-Plus ножку. После тщательного удаления костного цемента и грануляционной ткани из костномозговой полости проводится подготовка ложа ножки с помощью рашпилей для обработки костномозгового канала. Обработку осуществляют таким образом, чтобы была обеспечена ротационная стабильность ножки в подготовленной костномозговой полости. Затем вставляют пробную ножку и, используя сменные головки, проводят пробную репозицию, добиваясь правильной длины конечности и предотвращения в дальнейшем вывиха головки. После этого пробный имплантат заменяют на оригинальный. Восполнять с помощью спонгиозы следует только значительные дефекты костномозгового канала.
Engelbrecht 3. Эта степень деструкции является классическим показанием к применению ножки типа SLR-Plus (рис. 2 и 3). Благодаря большой длине ножки может быть перекрыта разрушенная проксимальная зона бедренной кости и произведена стабильная фиксация диафиза в дистальном отделе. После подготовки ложа имплантата, обеспечивающего ротационную стабильность (SLR-рашпили), все дистальные костные дефекты заполняют мелко измельченной спонгиозой. В заключение ложе ножки еще раз обрабатывают рашпилем, чтобы удалить излишки спонгиозы. Производят пробную репозицию с помощью пробной ножки, после чего оригинальная ножка SLR может быть без проблем запрессована на свое место.
Рис. 2.
а — через 13 лет после первичного тотального бесцементного эндопротезирования тазобедренного сустава: выраженная потеря костной ткани, нестабильность и смещение ножки эндопротеза (Engelbrecht 3);
б — непосредственно после повторного тотального эндопротезирования (чашка Zweymuller, ножка SLR-Plus);
в — через 50 мес после повторного эндопротезирования: хорошая костная интеграция вокруг компонентов эндопротеза.
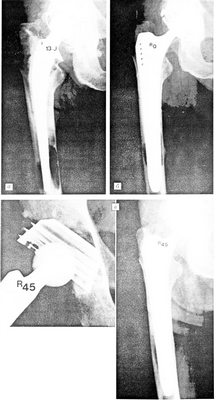
Рис. 3.
а — через 13 лет после первичного тотального бесцементного эндопротезирования тазобедренного сустава: выраженный кортикальный дефект в зоне дистальной трети ножки;
б — непосредственно после повторного тотального бесцементного эндопротезирования (чашка Bicon Zweymuller, ножка SLR-Plus);
в — через 45 мес после повторного эндопротезирования: хорошая костная интеграция вокруг компонентов эндопротеза.
Engelbrecht 4. При таких больших разрушениях проксимального конца бедра, когда дефект достигает в длину более 15 см, ножка SLR не может быть надежно зафиксирована. Поэтому в подобных случаях приходится использовать другие ревизионные ножки. Мы применяем ножку Vagner, которая может иметь длину до 305 мм и обычно имплантируется в бесцементном варианте. В очень редких случаях требуется тотальное замещение бедренной кости.
Материал и методы. С июня 1987 г. по июль 1988 г. в ортопедическом отделении больницы Steyer ревизионное эндопротезирование тазобедренного сустава произведено 73 пациентам в возрасте от 21 года до 86 лет (средний возраст 66,1 года). Из них в апреле 1992 г. клиническому и рентгенологическому обследованию подверглись 67 человек — 49 женщин и 18 мужчин. (Пять пациентов по причинам, не имеющим отношения к операции повторного эндопротезирования, к сожалению, умерли, один пациент живет за пределами Германии.) Срок наблюдения составил в среднем 52 мес.
Причиной повторной операции у 19 из 67 больных была изолированная нестабильность чашки, у 1 — изолированная нестабильность ножки, у остальных 47 — нестабильность и бедренного, и ацетабулярного компонента эндопротеза.
При оценке результатов ревизионных операций принималась во внимание степень предшествовавшей деструкции костной ткани, поскольку мы не могли не учитывать качество подготовки ложа для ревизионного имплантата. Степень деструкции определяли по Engelbrecht и Heinert на основании рентгенологической картины и интраоперационных находок. Деструкция степени 1 отмечена у 5 больных, степени 2 — у И, степени 3 — у 22, степени 4 — у 29.
Использовались следующие имплантаты:
чашки Zweymuller — 34
чашки Schneider—Burch — 21
кольцо Muller — 6
широкое кольцо (Weilring) — 3
бесцементная ревизионная чашка Muller — 1
чашка Endler — 1
ножка Zweymuller — 45
ножка Landos — 2
ножка Stuhmer — 1
Из интра- и послеоперационных осложнений наблюдались отек ноги у 8 больных, вывих у 3 (5 случаев), смещение ножки эндопротеза у 3, перелом большого вертела у 2, нагноение у 1, легочный инфаркт у 1 больного.
Клиническая оценка результатов. Клинические результаты оценивали по методу Merle d'Aubigne, используя в качестве критериев наличие или отсутствие боли, продолжительность ходьбы и функцию эндопротеза. Данные обследования представлены на рис. 4-7.
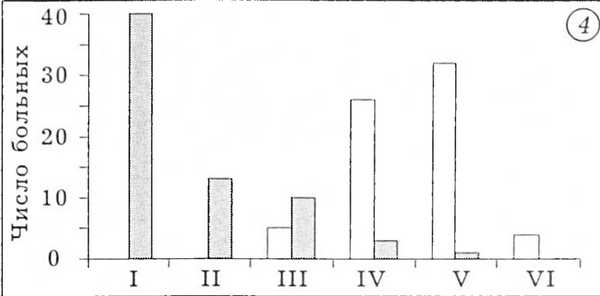
Рис. 4. Наличие и степень выраженности болей: I — отсутствие боли, II — минимальная боль, III — легкая, IV — средняя, V — выраженная, VI — тяжелая.
Здесь и на рис. 5-7: светлые столбцы — до операции, темные — после операции.
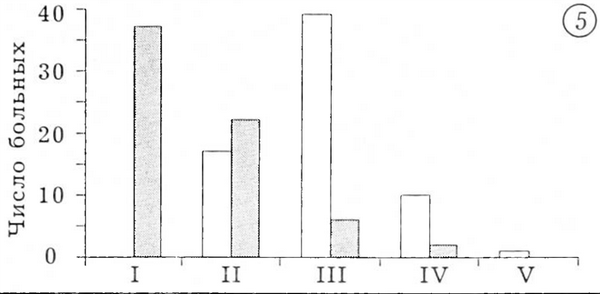
Рис. 5. Возможности ходьбы (дистанция): I — не ограничены, II — до 3 км, III — до 500 м, IV — до 50 м, V — ходьба невозможна.
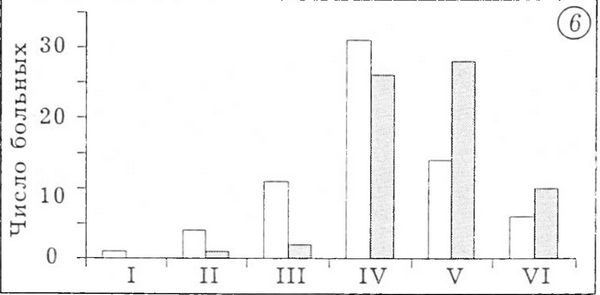
Рис. 6. Функция оперированной конечности (сгибание): I — < 30°, II — 31-60°, III — 61-100°, IV — 101-160°, V — 161-210°, VI — >210°.
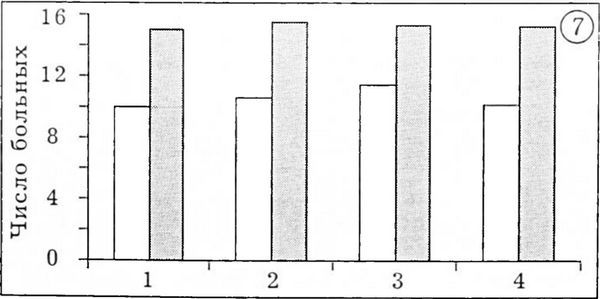
Рис. 7. Оценка по шкале Merle d'Aubigne в зависимости от степени предшествовавшей деструкции костной ткани по Engelbrecht и Heiner.
К нашему удивлению, при оценке результатов мы не выявили убедительных различий в зависимости от степени деструкции костной ткани. Суммарный показатель для всего контингента больных составил 15,37 пункта. Это соответствует и субъективным оценкам пациентов: очень хорошо — 50 человек, хорошо — 15, удовлетворительно — 1, неудовлетворительно — 1.
Рентгенологическая оценка. Из 66 случаев имплантации чашки в 60 при изучении рентгенограмм отмечена хорошая костная интеграция без образования какой-либо каймы вокруг имплантата. В 2 случаях обнаружена частичная кайма. У 4 пациентов выявлялась отчетливая полоса резорбции, что свидетельствовало о начинающейся дестабилизации чашки. В этих случаях определялась миграция чашки в краниомедиальном направлении и тенденция к ее опрокидыванию. У всех 4 больных деструкция костной ткани соответствовала степени 3-4 и показания к использованию чашки Zweymuller были относительными.
Из 48 имплантированных ножек 44 были прочно фиксированы, никаких рентгенологических признаков рассасывания кости не выявлялось. В 3 случаях отмечалась узкая полоска просветления в проксимальной трети. В одном случае вокруг ножки наблюдалась выраженная зона лизиса и отчетливо выявлялось смещение имплантата в костномозговом канале.
В 52 из 58 случаев пластики спонгиозой рентгенологически определялась реструктуризация кости. В 4 случаях отмечена резорбция кости.
Периартикулярные оссификаты обнаружены у 27 больных.
Заключение
Оперативная техника с использованием бесцементных имплантатов при ревизионном эндопротезировании получила широкое распространение. Результаты лечения свидетельствуют, что она имеет существенное преимущество перед классической цементной техникой, прежде всего в отношении регенерации кости в ложе имплантата. Проведенное нами изучение результатов операций с использованием системы Zweymuller подтвердило это. В 60 из 67 случаев отмечено образование костной ткани вокруг ацетабулярного и бедренного компонентов эндопротеза. У 2 больных констатирован удовлетворительный результат. Во всех 4 случаях нестабильности чашки до ее замены имелась выраженная деструкция костного ложа имплантата. Только в одном из 48 случаев не удалось добиться костной интеграции и стабилизации имплантированной ножки Zweymuller.
Читайте также:
