УЗИ, МРТ при клоакальной мальформации, мочеполовом синусе у плода
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Показанием к проведению МРТ плода являются данные УЗИ, когда была выявлена патология плода, и требуется уточнить характера изменений. МРТ обладает высокой чувствительностью в возможности тканевых характеристик. Результаты МРТ в 55% позволяют получить дополнительную информацию, что, в конечном счете, может повлиять на тактику ведения беременности, определить объем хирургического вмешательства.
Показания к проведению МРТ плода
Показанием к проведению МРТ плода являются данные УЗИ, когда была выявлена патология плода, и требуется уточнить характера изменений МРТ обладает высокой чувствительностью в возможности тканевых характеристик. Результаты МРТ в 55% позволяют получить дополнительную информацию, что, в конечном счете, может повлиять на тактику ведения беременности, определить объем хирургического вмешательства. Дополнительные данные выявляются в случаях когда, имеющиеся сложные, сочетанные пороки развития не могут быть выявлены при УЗИ, или видны не в полном объеме. МРТ более чувствительный метод в диагностике мальформаций кортикального развития, связанных с нарушением организации и формирования извилин головного мозга, наличия участков гетеротопии и т.д..
Кроме того, МР-томография должна проводиться в тех случаях, когда выявлены грубые пороки развития плода и решается вопрос о прерывании беременности по медицинским показаниям. Особенно это относится к случаям, когда мы говорим о "сверхценном" плоде и принять решение оставить ребенка или прервать беременность сложно не только врачам, но и родителям.
УЗИ является скрининговым методом, позволяет получить данные в условиях реального времени, воспроизводим, не требует значительных материальных затрат. В большинстве случаев, проведение УЗИ плода не сталкивается с какими-либо трудностями. Однако ожирение матери, олигогидрамнион может затруднить получение достоверных данных о состояние плода. В третьем триместре беременности обызвествление черепа плода, неудачное его положение, когда головка плода располагается в малом тазу, может препятствовать проведению адекватного, информативного исследования. Тогда как ни олигогидрамнион, ни положение плода в утробе матери никоим образом не влияет на результаты МРТ.
Противопоказанием к проведению МРТ плода такие же, что и при стандартном исследование. Наличие кардиостимулятора, металлических клипс на сосудах, ферромагнитных имплантатов делает не возможным проведение МРТ исследования, но наиболее частой причиной является клаустрофобия.
Несмотря на то, что на сегодня не доказано наличие отрицательного эффекта МР-излучения на плод, перед исследованием необходимо получить информированное согласие родителей на проведение исследования. В первый триместр беременности МРТ лучше не делать, так как именно в это время наиболее активно происходит закладка органов и систем плода, любое внешнее воздействие может негативно сказаться на процессах развития. Кроме того, размеры головного мозга не велики, соответственно разрешение изображений будет не высокое. Во время МРТ под действием магнитного поля происходит выделение тепла, работа аппарата сопровождает шумом, что потенциально может оказывать воздействие на плод, поэтому МРТ может проводиться только в случае, когда имеется патология головного мозга, сложности в оценке результатов УЗИ и не должна использоваться как скрининговый метод исследования.
Показания для проведения МРТ плода:
Аномалии плода, выявленные или заподозренные при УЗИ
Высокий риск рождения ребенка с аномалией головного мозга (осложненный семейный анамнез)
Сосудистые аномалии головного мозга, которые сложно полностью оценить с помощью УЗИ
Осложнения, которые наблюдаются при многоплодной монохориальной беременности
Планирование оперативных вмешательств in utero (внутриутробное) или сразу после рождения ребенка Самым распространенным показанием к проведению МРТ плода является патология, выявленная на УЗИ, которая требует уточнения характера изменений. Некоторые сложные сочетанные пороки развития не могут быть выявлены на УЗИ или видны не в полном объеме.
Сроки проведения
После 17-18 недели беременности.
После III скрининга - на максимально позднем сроке беременности.
Рекомендуется много не есть за 3 часа до исследования. Непосредственно перед исследованием походить в течение 15-20 минут.
Противопоказания
Наличие в теле кардиостимулятора.
Наличие спиц, металлических конструкций, металлических эндопротезов.
Для женщин, страдающих клаустрофобией, процедура может быть психологически сложной, хотя голова при таком исследовании не находится в самом аппарате.
Следует учитывать, что женщинам в третьем триместре из-за синдрома «нижней полой вены» бывает трудно лежать на спине.
На сегодняшний день неизвестно наличие какого-либо повреждающего воздействия, и никаких негативных эффектов на плод и дальнейшее его постнатальное развитие от проведения МРТ плода не выявлено.
Аномалии и патологии органов пищеварительной системы плода, выявляемые на УЗИ
Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.

Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Внутрикишечная мембрана . Это плёнка, перекрывающая просвет кишечника, появившаяся в результате нарушения разрастания внутреннего слоя 12-перстной кишки. Встречается в 1 случае из 40 000. На УЗИ визуализируется как слабоэхогенное образование. Просвет кишечника при этом сужен на несколько миллиметров, контуры слизистой оболочки чёткие.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки. Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ. После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы. На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Стеноз успешно устраняется и имеет более благоприятные перспективы, чем атрезия. Не требует прерывания беременности.
Megaduodenum . Это увеличение размеров 12-перстной кишки до размеров, иногда превышающих размеры желудка. Встречается в 1 случае из 7500. Может являться следствием кольцевидной поджелудочной железы, когда головка органа кольцом окручивает кишечник, либо атрезии или стеноза 12-перстной кишки. На УЗИ диагностируется на 24 неделе. Верхняя часть брюшной полости вздута очень сильно, в то время как нижняя часть впалая.
Гиперэхогенность кишечника. Чем выше плотность исследуемой ткани, тем больше будет эхогенность. На УЗИ эхогенность кишечника плода должна быть ниже эхогенности костей, но выше, чем у таких пористых органов, как печень, лёгкие или почки. Когда эхогенность кишечника равна по плотности эхогенности костной ткани, говорят о гиперэхогенности.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости. Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период. Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700. При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
Какие патологии плода может выявить УЗИ?
УЗИ — обязательный метод обследования беременных женщин. В норме каждая будущая мама проходит 2-3 обследования, иногда — больше. С помощью ультразвукового исследования врач выявляет патологии развития плода, может оценить состояние околоплодных структур. Своевременно проведенное исследование помогает принять решение по поводу вынашивания беременности, разработать оптимальную лечебную тактику, подготовиться к рождению «особенного» ребенка.
Стаж работы 20 лет.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
Причины врожденной патологии плода
Какие же факторы могут плохо повлиять на плод?
Причинами появления различных патологий являются:
- отягощенная наследственность;
- возраст мамы старше 35 лет, папы — старше 40;
- неблагоприятные условия окружающей среды;
- работа с токсическими веществами;
- вредные привычки — злоупотребление алкоголем, курение, употребление наркотиков;
- вирусные и бактериальные заболевания, особенно в первом триместре — грипп, краснуха, токсоплазмоз, гепатит В, заболевания, передающиеся половым путем;
- прием некоторых медикаментов;
- чрезмерные психоэмоциональные нагрузки.
Чем больше факторов имеют место, тем больше вероятность появления патологий плода. Именно поэтому планировать рождение ребенка нужно начинать заранее, минимум за полгода до зачатия. Этого времени достаточно, чтобы пройти комплексное обследование, выявить и излечить болезни, подготовиться к зачатию здорового малыша. Чтобы подчеркнуть влияние вредных привычек на плод, приведем некоторые цифры.
При алкоголизме матери у 26% случаев наблюдается токсикозы, в 12% — антенатальная гибель и асфиксия, в 22% — выкидыши, в 34% — преждевременные роды, в 8% — родовые травмы, в 19% — задержка внутриутробного развития.
Группы риска
Учитывая причины появления патологий плода, ученые выделили группы риска. Женщины из этих групп попадают под пристальное внимание врачей в связи с высокой вероятностью развития аномалий.
К ним относятся:
- женщины в возрасте старше 35 лет;
- пациенты, уже имеющие детей с врожденной патологией;
- женщины с выкидышами, преждевременными родами, случаями мертворождения или антенатальной гибелью плода в анамнезе;
- пары с отягощенной наследственностью;
- пациенты, находившиеся под воздействием радиации или контактирующие с токсинами на производстве.
В таких случаях УЗИ проводят неоднократно — врачу нужно детально осмотреть плод, оценить его развитие в динамике, чтобы исключить врожденные аномалии. Также проводят различные генетические тесты для своевременного выявления патологий.
Пороки развития плода, которые видны на УЗИ
К патологиям развития относятся:
- аномалии развития нервной трубки — отсутствие больших полушарий головного мозга, гидроцефалия, грыжа головного мозга, микроцефалия;
- пороки позвоночника — миеломенингоцеле, расщепление позвоночника, кистозная гигрома;
- патологии сердца — неправильное положение сердца, недоразвитие органа, дефект межжелудочковой перегородки;
- аномалии желудочно-кишечного тракта — атрезия кардии, двенадцатиперстной кишки, тощей кишки;
- пороки развития передней брюшной стенки — омфалоцеле, гастрошизис, асцит у плода;
- врожденные аномалии почек — недоразвитие, обструкция мочевыводящих путей, поликистоз;
- патологии количества околоплодных вод — маловодие, многоводие;
- внутриутробная гибель плода.
Пороки развития нервной трубки
- Анэнцефалия — патологическое состояние, характеризующееся врожденным отсутствием свода черепа и больших полушарий головного мозга. Это самая частая патология центральной нервной системы у плода. Ее диагностируют на сроке 11-12 недель. Как правило, порок сочетается с гидрамнионом и другими нарушениями. В крови матери повышается уровень альфа-фетопротеина.
- Признаки гидроцефалии в виде расширения передних и задних рогов боковых желудочков будут видны на 18 неделе беременности.
- Микроцефалия — патологическое уменьшение головки плода — имеет место при уменьшении бипариетального размера более чем на три стандартных отклонения. Чтобы исключить задержку внутриутробного развития, врач сопоставит размеры головки с размером тела будущего ребенка. В изолированном виде порок встречается редко, а в пограничных случаях диагноз поставить довольно сложно. В связи с этим женщине рекомендуют пройти УЗИ повторно, через несколько недель. Полученные данные интерпретируют довольно осторожно, особенно если плод растет и развивается нормально.
- Энцефаломенингоцеле, как правило, проявляется в виде округлого выпячивания в области костей свода черепа. Внутри выпячивания находится жидкость или мозговое вещество. Чаще всего аномалии локализованы на затылке, но иногда встречается и передняя локализация порока. Чтобы свести вероятность диагностической ошибки к минимуму, при подозрении на энцефаломенингоцеле женщине посоветуют пройти повторное УЗИ, возможно, у другого врача.
Аномалии развития позвоночника
- Миеломенингоцеле на УЗИ визуализируется как мешочек, содержащий жидкость и элементы спинного мозга. В редких случаях диагностируется открытый порок, при котором определяется только выбухание мягких тканей через дефект. Такие аномалии выявить особенно сложно.
- Расщепление позвоночника у плода диагностируется с помощью аппаратов УЗИ экспертного класса, с высоким разрешением. В норме задние центы окостенения позвоночника визуализируются как две гиперэхогенных, почти параллельных структуры. При расщеплении позвоночника они смещены в стороны.
- Кистозная гигрома — патология развития лимфатической системы. При этом на УЗИ определяется киста с перегородками, расположенная в шейном отделе позвоночника. Иногда заметны внутренние перегородки, напоминающие спицы колеса. Череп, головной и спинной мозг, в отличие от других аномалий, развиваются нормально. Иногда кистозная гигрома сочетается с генерализованной аномалией лимфатической системы. В большинстве таких случаев плод погибает.
Врожденные пороки сердца
Диагностика врожденных пороков сердца требует специального оборудования. У врача должна быть возможность провести доплерографию. При подозрении на врожденные пороки сердца необходимо заключение эксперта. В затруднительных случаях врачей-клиницистов предупреждают о возможных осложнениях, чтобы они были готовы оказать специализированную помощь при рождении ребенка.
Аномалии развития желудочно-кишечного тракта
Чаще всего из патологий развития пищеварительного тракта диагностируется атрезия двенадцатиперстной кишки. При этом на УЗИ врач видит округлые структуры, похожие на кисты, в верхней части живота плода. Если киста расположена слева, это расширенный желудок, справа — двенадцатиперстная кишка. Это так называемый признак «двойного пузыря». Очень часто патология сочетается с многоводием, аномалиями сердца, почек, ЦНС.
Диагностика атрезии тонкой кишки сложна. В верхней части живота плода врач видит кистозные структуры — перерастянутые петли тонкого кишечника. Как правило, патология плода выявляется в середине беременности или на более поздних сроках. При высокой атрезии обычно диагностируют многоводие. Атрезию толстой кишки диагностировать с помощью УЗИ практически невозможно.
Патология развития передней брюшной стенки
Чаще всего из этой группы диагностируют дефект передней брюшной стенки — омфалоцеле. В грыжевом мешке, образованном амниотической оболочкой и париетальной брюшиной, обнаруживают петли кишечника, часть печени, желудка и селезенки.
Другая патология в основном локализуется в правой околопупочной области (гастрошизис) и обычно является изолированной. Через этот порок пролабируют только петли кишечника, не покрытые амниотической оболочкой.
Асцит у плода
Свободная жидкость на УЗИ визуализируется как анэхогенная зона, окружающая внутренние органы будущего ребенка. При подозрении на асцит врач должен тщательно изучить плод, оценить его анатомию для исключения сочетанных пороков. Нужно тщательно исследовать мочевыводящую систему, так как асцитическая жидкость может быть мочой. Если у будущего ребенка выявлено утолщение кожи или жидкость содержится минимум в двух естественных полостях, говорят о водянке плода.
Ее причинами являются:
- резус-конфликт;
- врожденные пороки сердца;
- аритмии;
- обструкции кровеносных или лимфатических сосудов.
Чтобы выяснить точную причину водянки, врач порекомендует женщине дополнительное экспертное УЗИ.
Аномалии мочевыделительной системы
Некоторые врожденные пороки мочевыделительной системы несовместимы с жизнью. Если такая патология выявлена на ранних сроках, врач может посоветовать женщине прервать беременность. Если же аномалия была диагностирована поздно, врач может изменить тактику ведения беременности.
Диагностирование агенезии, или отсутствия почек, затруднено из-за значительного увеличения надпочечников. Эти железы на последних неделях беременности могут приобретать бобовидную форму, что еще больше утрудняет диагностику. Мочевой пузырь при этом маленький или отсутствует вовсе. Чтобы поставить точный диагноз, нужно исследовать плод в нескольких плоскостях. Измерение почек во время УЗИ помогает выявить гипоплазию — недоразвитие органа.
Обструкции, гидронефроз проявляется расширением почечной лоханки. Однако, нужно учитывать, что расширение почечной лоханки может быть преходящим. Такие дилатации чаще всего двусторонние и через некоторое время проходят. При подозрении на гидронефроз нужно повторить УЗИ через две-три недели.
Патологическая двусторонняя обструкция мочевыводящей системы обычно сочетается с маловодием и имеет неблагоприятный прогноз. Если же обструкция односторонняя, количество околоплодных вод остается в пределах нормы.
При мультикистозной почке на УЗИ будет выявляться несколько кист различного диаметра. Они располагаются диффузно, реже — в одной части органа. Между кистами может определяться паренхима почки, хотя она четко не визуализируется. Аутосомно-рециссивный поликистоз почек диагностируют в третьем триместре беременности. В таких ситуациях имеет место отягощенный семейный анамнез и маловодие. При УЗИ почки увеличены в размерах, эхогенность их резко повышена.
Амниотическая жидкость
Самыми частыми причинами многоводия являются:
- высокая обструкция пищеварительного тракта;
- патология нервной трубки;
- водянка плода;
- дефекты передней стенки живота;
- скелетные дисплазии грудной клетки;
- развитие нескольких эмбрионов одновременно;
- сахарный диабет у матери.
Причинами маловодия бывают:
- двусторонняя аномалия почек;
- повреждение амниотических оболочек с подтеканием вод;
- задержка внутриутробного развития;
- перенашивание беременности;
- антенатальная гибель плода;
- внутриутробная задержки развития;
- перенашивания беременности;
- внутриутробная гибель эмбриона.
Маловодие при двусторонней аномалии почек является плохим прогностическим признаком.
МРТ плода: новое слово в пренатальной диагностике
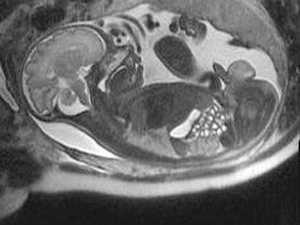
Ультразвуковое исследование (УЗИ) есть и всегда будет первым методом мониторинга состояния плода. Но иногда при проведении УЗИ исследуемый анатомический регион или структура по разным причинам плохо видны: например, из-за костной тени, положения плода, ожирения матери или избыточного количества амниотической жидкости. В таких случаях УЗИ дает не совсем ясную картину патологии, поэтому ее значимость для будущего ребенка бывает трудно правильно оценить. Магнитно-резонансная томография (МРТ) позволяет увидеть плод и область интереса методом прямой визуализации и без какого-либо вредного воздействия на плод. Более того, одновременная детальная визуализация патологии центральной нервной системы (ЦНС) и всех остальных структур плода является несомненным преимуществом МРТ. Именно поэтому, подозреваемые по УЗИ изменения являются основным показанием к проведению МРТ плода. Кроме того, МРТ может быть выполнена по желанию матери, особенно, если у нее по какой-либо причине имеется высокий риск формирования патологии у плода.
До недавнего времени основным ограничивающим фактором для широкого использования МРТ являлись движения плода. Сегодня развитие сверхбыстрых МРТ последовательностей позволили решить эту проблему. Современные технологии и аппараты нового поколения позволяют получать изображения менее чем за секунду, выбирать любую плоскость сканирования, в том числе, в кино-режиме. Это способствует ранней диагностике патологии плода, помогает радиологам быть более точными в постановке диагноза, дает возможность акушерам заранее планировать необходимое оперативное лечение и соответствующий постнатальный уход.
Из-за недостаточного распространения высокопольных томографов в России и отсутствия специалистов, готовых работать в этой смежной и непростой области МРТ диагностики, подобные исследования проводятся только в единичных центрах: в частной медицинской клинике “Скандинавия” и на кафедре рентгенологии Военно-медицинской Академии (Санкт-Петербург), а также в лаборатории медицинской диагностики Института «Международный томографический центр» Сибирского отделения Российской академии наук (Новосибирск). Поэтому кажется актуальным ознакомить более широкий круг отечественных специалистов в области медицинской визуализации с основами МРТ плода, которые разработаны зарубежными радиологами, апробированы и дополнены собственным накопленным за последние годы опытом. Эта информация поможет шире внедрить этот метод в клиническую практику и, тем самым, сократить продолжительность обследования беременной женщины, получить максимум количественной и качественной диагностической информации.
Показания к назначению МРТ плода
К показаниям для проведения МРТ плода относятся:
- Изменения любых органов плода и околоплодных структур, выявленные при УЗИ:
- ЦНС: вентрикуломегалия, цефало-(менинго- миело-)целе, мальформации коры и сосудов, агенезии, аномалии развития задней черепной ямки, срединных структур, задержка развития, ишемические и геморрагические поражения;
- Грудная полость: легочная секвестрация, сердечная рабдомиома, диафрагмальная грыжа, бронхиальные и пищеводные атрезии, кистозный аденоматоз;
- Брюшная полость: гемолитическая болезнь, асцит, аномалии развития, гидронефроз, грыжи, объемные образования;
- Позвоночник: дизрафия, миеломенингоцеле, сирингомиелия;
- Лицо и шея: тератомы, лимфангиомы, гемангиомы, расщепление верхней губы и неба;
- Другие: двустороннее clubfoot (эквиноварусная деформация стопы), гидрамниос (олигоамниос), подозрение на патологию пуповины, плаценты, шейки и тела матки.
- Аномалии развития в семейном анамнезе;
- Факторы риска для развития плода в течение беременности;
- Сниженная двигательная активность и слабое сердцебиение плода;
- Подозрение на внутриутробное инфицирование, травму плода;
- Многоплодная беременность;
- Желание матери.
Самым распространенным показанием к проведению МРТ плода является патология, выявленная на УЗИ, которая требует уточнения характера изменений. Некоторые сложные сочетанные пороки развития не могут быть выявлены на УЗИ или видны не в полном объеме. Результаты МРТ могут помочь родителям и врачам подготовиться к хирургической операции или к другому лечению вскоре после рождения ребенка или решить вопрос о прерывании беременности по медицинским показаниям. В других случаях, когда подозреваемая на УЗИ патология опровергается в ходе МРТ, процедура может успокоить родителей, и показать, что рассматриваемая проблема несерьезна или вообще не существует.
Методика проведения МРТ плода
Подготовка пациентки. До проведения исследования оба родителя должны быть оповещены о возможных осложнениях проводимой процедуры и ее ожидаемых результатах, которые обязательно будут объяснены и обсуждены с акушером. Необходимо проинформировать беременную женщину, что на сегодняшний день неизвестно наличие какого-либо повреждающего воздействия, и никаких негативных эффектов на плод и дальнейшее его постнатальное развитие от проведения МРТ плода не выявлено. Более того, риск возникновения отдаленных последствий также не установлен. Необходимо предупредить женщину о необходимости прекратить прием железо-содержащих витаминов за несколько дней до исследования из-за возможных артефактов от их наличия в кишечнике.
Коллегия радиологов по МР безопасности США в своем постановлении разрешает проводить МРТ женщине на любом сроке беременности при определенных условиях:
- невозможность получить искомую информацию нелучевыми методами (например, на УЗИ);
- результат исследования может повлиять на тактику ведения беременности;
- проведение исследования в постнатальном периоде может оказаться несвоевременным.
Предпочтительнее проводить исследование в утренние часы, когда плод и мать находятся в наиболее спокойном состоянии. Желательно, чтобы женщина поела за четыре часа до обследования, чтобы уменьшить артефакты от перистальтики кишечника и «послеобеденных» движений плода. Непосредственно перед исследованием пациентке необходимо опорожнить мочевой пузырь. Обследование проводится при свободном дыхании (без задержки) и без какой-либо медикаментозной подготовки женщины. Использование контрастных веществ во время беременности не рекомендуется. Положение пациентки во время исследования на спине, ногами вперед, голова вне магнита во избежание клаустрофобической реакции. Если беременной тяжело лежать на спине из-за синдрома компрессии нижней полой вены, исследование может быть проведено на левом боку. Если необходимо успокоить пациентку, можно предложить ей возможность прервать исследование по ее просьбе. По желанию, отец ребенка может находиться рядом с пациенткой во время исследования. По опыту специалистов, бывает полезно полежать несколько минут в магните до начала сканирования. Это способствует уменьшению спонтанного движения плода, которое возникает в первые минуты после позиционирования.
Особенности проведения исследования. МРТ плода оптимально проводить на 1,5Т сверхпроводящем магните. Продолжительность исследования определяется совокупностью факторов: опыта персонала, отработанности методики, технической базы, сложности клинической задачи и найденной патологии, количества плодов, движения и возраста плода, области исследования, состояния матери и др. Дополнительно можно провести пельвиометрию, если плод находится в головном предлежании. Однако, продолжительность процедуры не должна превышать 40 мин, чтобы не вызвать утомления и дискомфорта у пациентки от длительного лежания на спине.
Преимущества и ограничения метода
МРТ соответствует всем требованиям, предъявляемым к исследованию плода, таким как: безопасность, неинвазивность и способность обеспечить хорошую визуализацию тканей и органов.
К достоинствам МРТ в пренатальной диагностике можно отнести: прекрасный межтканевой контраст, прямое отображение нормальной анатомии и патологии, отсутствие эффектов наложения и пространственного искажения от костных преград; любая ориентация и толщина среза (до 1 мм), возможность получения ортогональных и трехмерных изображений, в том числе, в кино-режиме; визуализация мелких деталей, специфическая характеристика изменений, благодаря различным импульсным последовательностям и характеристикам интенсивности сигнала; отсутствие какого-либо известного вредного воздействия на плод; неинвазивность.
Как и любой диагностический метод, МРТ плода имеет свои ограничения и недостатки, которые необходимо знать и учитывать. Критическое отношение к методу способствует повышению его качества и дальнейшему развитию.
До 20-й недели беременности активные движения и маленькие абсолютные размеры плода могут снижать результативность (информативность) исследования. С увеличением сроков гестации, уменьшением двигательной активности и увеличением размеров плода качество изображений улучшается. Сохраняются и общие противопоказания к проведению обследования женщинам с водителями ритма, ферромагнитными имплантами, цереброваскулярными клипсами, с клаустрофобией. Бывает трудно лежать на спине женщинами в третьем триместре из-за синдрома “нижней полой вены”. Кроме того, дороговизна и трудоемкость метода не позволяют широко использовать его среди всего населения.
Безопасность метода
В связи с отсутствием ионизирующего облучения МРТ является ценным методом для обследования беременных. Исследования плодов этим методом проводят в США с 1984 года, и до сих пор не установили никакого вредного воздействия МРТ на мать и плод. Среди женщин, работающих с МРТ, никаких отклонений здоровья и/или случаев патологии плода, связанных с их профессиональной деятельностью, замечено не было.
Комитет по безопасности Общества Магнитно-резонансной диагностики в США издал руководство о правилах и рекомендациях по проведению МРТ плода. МРТ назначается в тех случаях, когда другие неинвазивные и нелучевые методы неинформативны или содержат информацию, уточнение которой требует ионизирующего облучения. 26 ноября 2002 г Минздрав России опубликовал информационное письмо №2510/11869-02-32 для акушеров-гинекологов: «Ведение беременности и родов у женщин с анатомически узким тазом», где среди рекомендованных методов диагностики указан метод магнитно-резонансной томографии. Кроме того, в любом руководстве по эксплуатации высокопольного томографа есть рекомендации по его использованию в акушерской практике.
Заключение
Накопленный опыт применения МРТ в акушерстве свидетельствуют об очевидных преимуществах этого диагностического метода. Представляется рациональным использование МРТ плода в практике родовспомогательных учреждений для определения правильной тактики ведения родов и постнатального пособия. Для врачей очень важно принять правильное и компетентное решение о возможности и целесообразности вынашивания беременности и тактике ее ведения, определить прогноз для жизни и здоровья будущего ребенка.
А.М. Коростышевская
доктор медицинских наук, старший научный сотрудник
Институт «Международный томографический центр» СО РАН,
г. Новосибирск
УЗИ, МРТ при клоакальной мальформации, мочеполовом синусе у плода
Самые часто встречающиеся ультразвуковые маркеры хромосомной аномалии:
1. Увеличение ТВП.
Оценка этого параметра проводится в первое скрининговое УЗИ (11-14 недель)
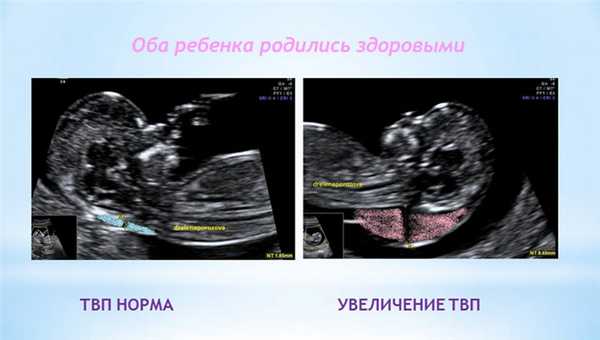
ТВП (толщина воротникового пространства) может оказаться больше нормы по нескольким причинам.
Почему у плода может выявляться увеличение ТВП?
Родители бывают крайне взволнованы и хотят сразу же получить ответы на все, возникающие у них вопросы - с чем связано, что делать и многие другие. Вопросы, на которые невозможно ответить сразу. Ведь причин увеличения ТВП множество. Данная находка может встречаться у абсолютно здоровых плодов, это не порок развития, это лишь сигнал к более глубокому обследованию, потому что такая особенность может иметь место у плодов с хромосомной патологией, аномалиями сердца либо другими врожденными или наследственными заболеваниями. При увеличении максимального порога ТВП ВАЖНО, чтобы врач оценил все остальные ультразвуковые маркеры (признаки), а также провел детальную оценку анатомии плода. Возможно, причина увеличения ТВП кроется в нарушении развития плода (например, аномалии строения сердца).
Что делать при выявлении увеличения ТВП у плода?
Если у вашего плода обнаружили расширение ТВП, Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика). Далее потребуется экспертное УЗИ плода на сроке 20 недель для детальной оценки анатомии. Если по всем этим исследованиям отклонений не выявлено, то шансы родить здорового ребенка велики даже при значительной величине ТВП.
2. Гипоплазия\аплазия костей носа.
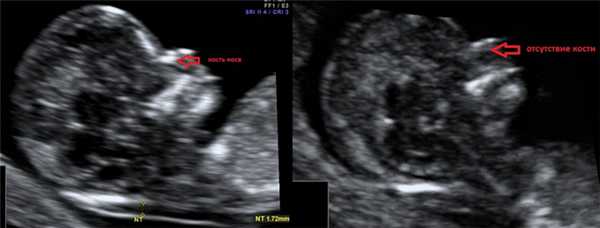
Гипоплазия костей носа - уменьшение размеров косточки носа в зависимости от КТР вашего малыша.
Аплазия костей носа - отсутствие визуализации косточки носа у вашего малыша.
Отсутствие видимости костной части спинки носа у плода или ее недоразвитие (недостаточно яркая) на первом скрининге связана с задержкой отложения кальция. Такая ситуация несколько чаще может встречаться у плодов с синдромом Дауна, однако важно, что:
- само по себе отсутствие костей носа на УЗИ не является аномалией развития; может встречаться у абсолютно здоровых плодов (в 3% случаев);
- для оценки степени индивидуального риска необходима оценка остальных ультразвуковых маркеров (толщина воротникового пространства плода, показатели кровотока на сердечном клапане, показатели кровотока в венозном протоке, ЧСС плода) и биохимического анализа материнской сыворотки (РАРР-А, ХГЧ);
- Если результат комбинированного скрининга (оценка в специальной программе данных УЗИ и анализа крови) показывает НИЗКИЙ риск хромосомной патологии - беспокоиться не стоит. Обязательно пройдите контрольное УЗИ в 19-20 недель беременности, где будет проведена тщательная оценка анатомии плода и исследованы определенные ультразвуковые маркеры второго триместра беременности.
- Что делать если результат комбинированного скрининга оказался ВЫСОКИМ? - Переживать не стоит. Вас обязательно направят на консультацию к врачу генетику, который собрав анамнез, оценив все риски, даст рекомендации по дополнительным методам исследования (инвазивная диагностика).
3. Гиперэхогенный кишечник.
Это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника НЕ является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Необходимо помнить, что эхогенность нормального кишечника выше, чем эхогенность соседних с ним органов (печени, почек, легких), но такой кишечник не считается гиперэхогенным. Гиперэхогенным называется только такой кишечник, эхогенность которого сравнима с эхогенностью костей плода.
Почему кишечник у плода может быть гиперэхогенным?
Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении гиперэхогенного кишечника у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты биохимического скрининга и даст необходимые рекомендации по дальнейшему ведению беременности.
4. Гиперэхогенный фокус в желудочке сердца.
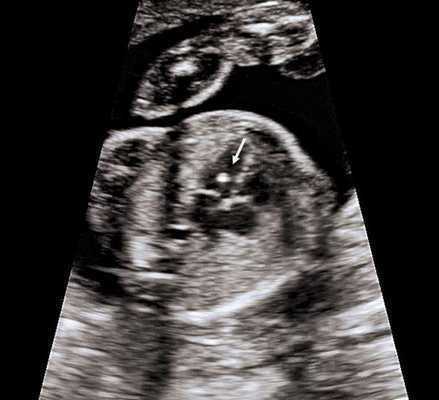
Это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения. Гиперэхогенный фокус возникает в месте повышенного отложения солей кальция на одной из мышц сердца, что не мешает нормальной работе сердца плода и не требует никакого лечения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
Иногда гиперэхогенный фокус в сердце выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Наличие гиперэхогенного фокуса в сердце плода может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного фокуса проводится тщательная оценка анатомии плода. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только гиперэхогенного фокуса в сердце не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
Если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается. На плановом УЗИ в 32-34 недели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
5. Единственная артерия пуповины.
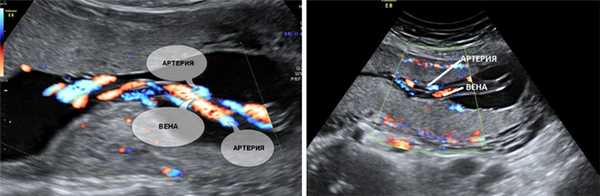
Нормальная пуповина состоит из трех сосудов - две артерии и одна вена. Иногда вместо двух артерий в пуповине формируется только одна артерия и одна вена, таким образом, в пуповине определяется всего два сосуда. Данное состояние считается пороком развития пуповины, однако этот порок не оказывает никакого влияния на послеродовое состояние ребенка и его дальнейшее развитие.
Почему у плода может определяться единственная артерия пуповины?
Иногда единственная артерия пуповины выявляется у абсолютно нормальных плодов; после рождения ребенка данный факт не оказывает никакого влияния на его дальнейшее развитие. Иногда единственная артерия пуповины сочетается с пороками сердечно-сосудистой системы плода, поэтому при выявлении единственной артерии пуповины проводится детальный осмотр анатомии плода и, в частности, сердечно-сосудистой системы. При отсутствии других пороков развития единственная артерия пуповины в состоянии обеспечить адекватный кровоток плода. Несколько чаще единственная артерия пуповины выявляется у плодов с синдромом Дауна и другими хромосомными болезнями. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственная артерия пуповины иногда приводит к возникновению задержки внутриутробного развития плода. В связи с этим при обнаружении единственной артерии пуповины рекомендуется дополнительное УЗИ в 26-28 недель беременности, и плановое в 32-34 недели. Если отставание размеров плода от срока беременности или нарушение кровотока в сосудах плода и матки не выявлено, то диагноз задержки развития плода исключен.
Что делать при выявлении единственной артерии пуповины у плода?
Выявление только единственной артерии пуповины не повышает риск наличия синдрома Дауна и не является показанием к консультации генетика и проведению других диагностических процедур. Необходимо контрольное УЗИ в 26-28 и 32 недели беременности для оценки темпов роста плода и оценки его функционального состояния.
6. Кисты сосудистых сплетений (КСС).
Часто ли встречаются кисты сосудистых сплетений?
7. Расширение почечных лоханок (пиелоэктазия).
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина расширения почечных лоханок у плода.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10 мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки.
Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита - воспаления почки, ухудшающего ее состояние. Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов - пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами - без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал. В любом случае вопрос об оперативном лечении решается после рождения ребенка и полного его обследования.
Что делать при выявлении ультразвуковых маркеров хромосомной патологии у плода?
Вам следует обратиться к специалисту генетику, который еще раз оценит результаты ультразвукового исследования и биохимического скрининга, рассчитает риск индивидуально для вашего случая и даст необходимые рекомендации по дальнейшему ведению беременности.
© 2022 краевое государственное бюджетное учреждение здравоохранения "Красноярский краевой медико-генетический центр" (КГБУЗ "ККМГЦ")
Читайте также:
- Симптомы плоскоклеточного рака носа и его лечение
- Приобретенный порок сердца: причины, симптомы и лечение
- Советы при непроходимости кишечника у новорожденных и грудных детей
- Этапы взаимодействия иммунных клеток. Гипотеза о двух этапах
- Аномальное предсердное возбуждение и проведение. Отклонения от нормы левого предсердия
