УЗИ при кишечной дупликационной кисте у плода
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
К огромному сожалению, существуют самые разнообразные аномалии развития плода.
И, если непоправимые болезни встречаются достаточно редко — а самая частая хромосомная аномалия, болезнь Дауна, встречается в среднем около 1:700 родов, то разнообразные другие, менее опасные заболевания - гораздо чаще - до 1: 30 родившихся.
Среди прочих аномалий кисты брюшной полости встречаются редко - даже наиболее часто встречающаяся из этих кист — киста яичника плода - только в 1:1500-2000 случаев. Изображение кисты на УЗИ достаточно простое, всем (не только докторам) понятное.
И вроде бы все просто, но вот только с интерпретацией проблемы: что это за киста - яичника, селезенки, почки, брыжейки, сальника, атрезия ли это 12-перстной кишки, или это дупликационная кишечная киста, мекониевая киста, а может быть, это вовсе не киста, а похожее по ультразвуковому изображению заболевание — лимфангиома, пиелоэктазия, мегацистик, мегалоуретер, гипернефрома, непроходимость кишечника и т.д. - тут-то как раз проблемы.
Начать с того, что диаметр живота плода при проведении 1-го скрининга беременности всего 18 мм (толщина вашего пальца!), а во втором - около 40мм (т.е. меньше длины спички!). Соответственно, размер этой выявляемой кисты брюшной полости плода также небольшой - несколько миллиметров.
Попробуйте, разберитесь, откуда вдруг у плода взялась киста и что с ней делать! Встретить кропотливого в работе специалиста, дотошно выясняющего проблемы вашего, еще не родившегося, ребенка ой как не просто!
— А зачем нам эти академические бредни? - поинтересуетесь вы, — Родится, тогда и разберемся! Отвечу: «Киста кисте рознь, а с такими принципами дай Бог, чтобы хватило времени успеть разобраться с этой самой кистой новорожденного!»
Прогноз жизни и здоровья с кистами брюшной полости новорожденного самый различный:
так, киста яичника с большей долей вероятности самостоятельно пройдет без врачебного вмешательства, при атрезии же 12-перстной кишки необходимо срочное хирургическое вмешательство (и поэтому необходимо родоразрешение в специализированных перинатальных центрах). Практически все кисты подлежат тщательному динамическому УЗИ наблюдению первые 12 месяцев жизни ребенка, на основе которого решается прогноз и способ лечения.
Редким вариантом кист брюшной полости является энтерокистома
(или дупликационная киста брюшной полости, энтерогенная киста), образующаяся из незаросшего ductus omphalo-mesentericus (желточно-кишечного протока). Данную кисту очень трудно дифференцировать от геморрагической кисты яичника, что и подтверждает практика ведущих европейских клиник (точный диагноз устанавливается уже после рождения).
Однако есть важное отличие этих энтерогенных кист от кист яичника
- особое строение стенки энтерокистомы, содержащей элементы кишечной стенки: цилиндрический эпителий, Либеркюновы железы, ворсинки, гладкие мышечные волокна. Именно это отличие строения стенки кисты замечательно регистрируется с помощью методики УЗИ (см. фото).
Энтерокистомы часто остаются соединены с кишкой посредством тонкого соединительнотканного тяжа, их содержимое - негомогенное, иногда слоистое - слизь, холестерин, отторгнутый эпителий, что создает особенную УЗИ-картину.
Опасность таких кист в возможности спонтанного нагноения, что вызовет клинику смертельно опасного острого перитонита, возможен перекрут кисты и снова - клиника «острого живота», необходимость срочного оперативного лечения; также, при больших размерах кисты, возможно формирование кишечной непроходимости, и опять же требуется срочное оперативное вмешательство. Кроме того, отмечено статистическое сочетание энтерогенных кист с вертебральной патологией, именно поэтому рекомендуется при выявлении энтерокистомы внимательно изучить состояние позвоночника ребенка.
Таким образом, своевременное выявление энтерокистомы, надежно и достоверно проведенный с помощью УЗИ дифференциальный диагноз с другими кистами брюшной полости, плановое ее хирургическое лечение предупреждает возможность развития смертельно - опасных осложнений этой редкой разновидности кист брюшной полости.
И попадаться на удочку вроде «а там пустяковая киста, наверное, яичника, сама пройдет!» ох как не стоит!
На фото из собственной практики:
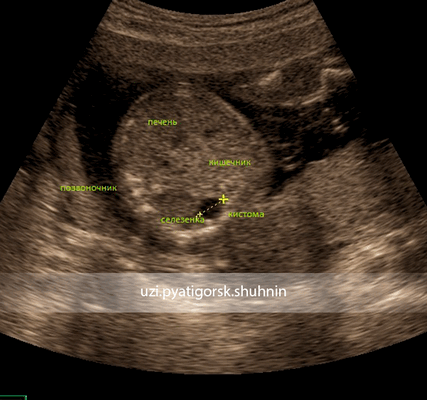
УЗИ. Второй скрининг беременности, 18 нед. Киста брюшной полости плода. Особенности расположения кисты позволяют ее расценивать как энтерогенную кисту.
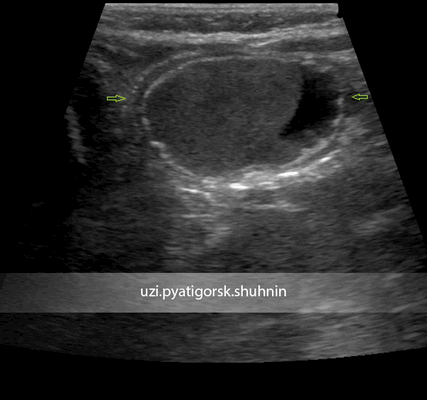
УЗИ брюшной полости ребенка 3-х месяцев. Направлен с диагнозом «киста правого яичника». При исследовании выявлено кистозное образование, прилежащее к поверхности правого яичника, но не исходящее из него, со специфическим строением стенки, с негомогенным жидкостным содержимым. Диагноз кисты яичника исключен, установлен диагноз энтерокистомы. Пациентка направлена на консультацию хирурга. Своевременная и верная диагностика позволила уберечь ребенка от возможного негативного сценария развития этого заболевания.
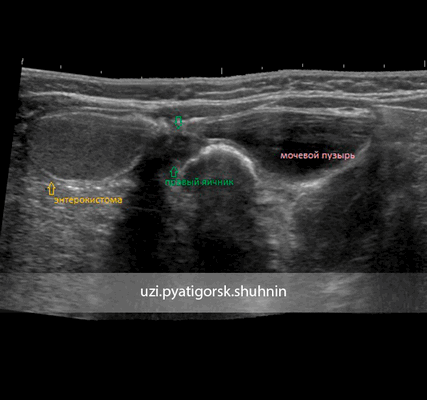
Панорамное УЗИ брюшной полости, тот же случай. Панорамное УЗИ позволяет наглядно представить взаимное расположение кистозного образования и органов брюшной полости.
Пренатальная диагностика опухолей у плода

Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
В настоящей публикации представлены два случая пренатальной ультразвуковой диагностики опухолей у плодов. Эти опухоли относятся к разным морфологическим группам, однако объединяющим моментом в данных представлениях является большой объем образований.
Клиническое наблюдение 1
Лимфангиомы относятся к зрелым, доброкачественным опухолям, исходящим из лимфатических сосудов. Микроскопическая структура лимфангиомы представлена тонкостенными кистами различных размеров. Лимфангиомы встречаются достаточно редко и составляют примерно 10-12 % всех доброкачественных образований у детей. Лимфангиомы могут быть наружными (шейными, шейно- подмышечно-грудными) и внутренними (средостенными, внутренних органов, забрюшинными, тазовыми). Наиболее частыми являются лимфангиомы шейной локализации - от 74 до 82 %, шейно- подмышечно-грудные лимфангиомы встречаются у 6 % больных, средостенной локализации - у 10-16 % больных, в органах брюшной полости - 1-2 %, забрюшинного расположения - у 1-2 % пациентов, тазовой локализации - у 1-2 % пациентов.
Различают простые, кавернозные и кистозные лимфангиомы.
Простая лимфангиома, состоящая из расширенных лимфатических сосудов и соединительнотканных щелей, заполненных лимфой, встречается чаще на языке, реже на губах. Клинически это проявляется диффузным увеличением указанных органов, их тестообразной консистенцией.
Кавернозная лимфангиома, состоящая из беспорядочно расположенных соединительнотканных полостей, разделенных перемычками, выстланных эндотелием и заполненных лимфой, имеет вид нечетко ограниченного образования, возвышающегося над окружающими тканями, покрытого нормальной кожей или слизистой оболочкой. Является наиболее частой формой, наблюдаемой у детей.
Кистозная лимфангиома, представляющая собой одну или несколько крупных полостей, заполненных лимфой, возвышается над окружающими тканями. При пальпации лимфангиомы этого вида определяется флюктуация, чего не отмечается при кавернозной лимфангиоме [1, 2, 3].
Беременная М., 24 лет, обратилась в клинику в сроке 21 нед. Данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (компании Sumsung Medison), конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода мужской.
В процессе ультразвукового исследования впервые выявлен распространенный опухолевый процесс, занимающий всю правую подмышечную область плода, правое плечо (поперечный размер в средней трети плеча составил 26 мм, соответственно аналогичный размер левого плеча - 17 мм), включая локтевую область, правую боковую поверхность грудной клетки с переходом на ее переднюю поверхность и правую боковую поверхность шеи. Опухоль была представлена мелкокистозными структурами ячеистого характера, с анэхогенным содержимым, аваскулярная.
С учетом ультразвуковой картины, патогномоничной для кавернозной лимфангиомы, выдано соответствующее заключение.
Учитывая тяжесть обнаруженной аномалии у плода, семья обратилась в израильскую клинику Ultrasound Unit of the Department of Obstetrics and Gynecology Hadassah-Hebrew University Hospital, где было проведено повторное исследование в 25 недель беременности, и диагноз "лимфангиома" был подтвержден. С разрешения Dr. Dan Valsky, проводившего исследование, публикуем сонограммы для иллюстрации динамики процесса.
Учитывая тяжесть и распространенность опухолевого процесса, по желанию семьи было принято решение о прерывании беременности. Диагноз "кавернозная лимфангиома" был подтвержден при патологоанатомическом исследовании
Эхография при аномалиях мочевого протока. Обзор литературы и клинический случай

Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Мочевой проток (урахус, др.-греч. ουρον - моча + χεω - лью, выливаю) представляет собой трубчатое образование, которое соединяет верхушку мочевого пузыря и пупок, проходя по срединной линии между брюшиной и поперечной фасцией живота 1. По данному протоку моча плода выводится в околоплодные воды. Его образуют, по крайней мере, две эмбриональные структуры: клоака, которая является краниальным продолжением урогенитального синуса (предшественник плодового мочевого пузыря), и аллантоис, который является производным желточного мешка [цит. по 4]. Облитерация мочевого протока начинается с 5 месяцев внутриутробной жизни и обычно заканчивается к моменту родов [5].
Аномалии урахуса, связанные с его незаращением, встречаются редко и в большинстве случаев клинически манифестируют в раннем детстве [6, 7]. Кроме того, описаны случаи фатальной мочевой инфекции и отстроченной малигнизации, связанные с инволютивными остатками мочевого протока [8]. Во всех этих случаях для постановки правильного диагноза необходимо знание анатомии и эмбриологии мочевого протока, а также известная доля клинической настороженности.
Существуют четыре клинических варианта аномалии мочевого протока, обусловленные разной степенью нарушения его облитерации: пузырно-пупочный свищ, киста урахуса, пупочный свищ мочевого протока и дивертикул верхушки мочевого пузыря 9.
Пузырно-пупочный свищ возникает тогда, когда просвет мочевого протока остается открытым на всем протяжении. Клинически он может проявляться подтеканием мочи в области пупка. Открытый урахус при эхографии (ЭГ) в продольной плоскости определяется как трубчатая структура, соединяющая верхушку мочевого пузыря и пупок [4].
Киста урахуса связана с отсутствием облитерации в его средней части. Интактная киста протекает клинически бессимптомно и обнаруживается случайно при ЭГ, компьютерной томографии (КТ), как замкнутое, наполненное жидкостью образование, расположенное по срединной линии позади передней брюшной стенки ниже пупка или выше мочевого пузыря. Инфицированные кисты и карциномы урахуса при ЭГ обычно выглядят как образования повышенной эхогенности, а при КТ как кисты с утолщенными стенками или смешанным ослаблением. Поэтому они сложны для дифференциальной диагностики. В таких случаях для верификации диагноза и последующего лечения необходима чрескожная тонкоигольная или аспирационная биопсия [4].
Пупочный свищ (свищ мочевого протока) возникает при незаращении дистальной части урахуса. Связь с мочевым пузырем отсутствует, однако клинически отмечается мокнутие и мацерация пупка, иногда с появлением грануляций. В случае инфицирования отделяемое приобретает гнойный характер. При ЭГ свищ мочевого протока визуализируется как утолщенная трубчатая структура, расположенная по срединной линии ниже пупка [4].
Частота возникновения аномалий урахуса, по данным литературы, вариабельна. В то время как в одном исследовании при аутопсии характерные для урахуса трубчатые структуры были обнаружены у 32% взрослых пациентов [12], в другом сообщалось о менее чем двух случаях на 100000 госпитализированных 13. Т. Ueno и соавт. при ультразвуковом скрининге 3400 детей обнаружили аномалии урахуса у 1,6%, из которых 71% были симптомными [16]. Комбинированные данные из трех больших серий исследований за 1997-2007 гг. показали, что наиболее распространенным типом аномалий была киста урахуса (45%), за которой следовал пупочный свищ (37%) и открытый мочевой проток (16%). Дивертикул верхушки мочевого пузыря был редок и в двух из трех серий не наблюдался [17].
Дифференциальный диагноз для этих клинических состояний включает аномалии пупочно-кишечного протока, аппендицит, омфалит и грануляционную ткань в остатке пуповины [17].
Клиническое наблюдение
Пациент дважды, с интервалом в один год поступал для обследования и лечения в хирургический стационар нашей больницы. Первый раз в возрасте 4 лет он поступил с жалобами на существующее длительное время гнойное отделяемое из пупка. Мокнутие пупка отмечалось с рождения ребенка. Примерно за 1 месяц до поступления в стационар развилось местное воспаление.
При осмотре: скудное гнойное отделяемое из пупка, также пальпаторно определяется округлое безболезненное образование ниже пупка. Эхографическая картина описана как полость, расположенная в передней брюшной стенке по срединной линии ниже пупка с инфильтратом вокруг. После консервативного лечения инфильтрат разрешился, и пациент выписан с рекомендацией в плановом порядке пройти хирургическое лечение.
Через год в возрасте 5 лет ребенок поступил для планового оперативного лечения - ревизии урахуса. При осмотре: пупок деформирован, с мацерацией кожи и грануляциями. Эхографически на передней брюшной стенке по срединной линии ниже пупка обнаружена гипоэхогенная трубчатая структура диаметром до 4 мм, исходящая краниально от верхушки мочевого пузыря, которая прослеживалась на протяжении 35 мм (рис. 1). Аналогичная структура была найдена в области пупка и прослеживалась в каудальном направлении на протяжении 15 мм. Местоположение обеих структур было отмечено маркером на коже для облегчения их поиска при ревизии.
Кишечная дупликационная киста: ультразвуковая диагностика и морфологические сопоставления

Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Кишечные дупликационные (энтерогенные) кисты встречаются довольно редко. Они могут локализоваться в центральной нервной системе [1], перикарде [2], средостении [3], яичках [4], а также в любом месте по ходу желудочнокишечного тракта, преимущественно в области тонкой кишки [5, 6]. В литературе для обозначения такого состояния были предложены следующие термины: дупликация (удвоение), редупликация, двойная кишка, кишечная киста, гигантский дивертикул, энтерогенная киста [7]. В настоящее время наиболее часто используются два термина: энтерогенные кисты - для обозначения образований в центральной нервной системе [1] и кишечные дупликационные кисты -для обозначения кист, развивающихся по ходу кишечной трубки [8, 9]. Последние кисты обычно наблюдаются у детей [2, 3].
Кишечные дупликационные кисты - это врожденные аномалии, которые могут развиться в любом месте вдоль кишечного тракта, от ротовой полости до ануса. Такие кисты локализуются, как правило, в самой стенке или прилежат к стенке какой-либо части желудочно-кишечного тракта. H. Dardic и соавт. [10] предложили следующие диагностические критерии: наличие выстилки, соответствующей слизистой оболочке кишечника или желудка, гладкомышечного слоя и тесной связи с какой-либо частью желудочно-кишечного тракта. В то же время в литературе имеются описания кист, выстланных респираторным эпителием [5, 11] или многослойным плоским эпителием [12]. В отдельных наблюдениях отсутствовала связь кисты с желудочно-кишечным трактом [13].
Для объяснения патогенеза дупликационных кист было предложено несколько теорий. Теория аберрантной реканализации полостей объясняет удвоение тех участков желудочно-кишечного тракта, которые в своем развитии проходят солидную стадию (например, пищевод, тонкая кишка и толстая кишка) [14]. Существует мнение, что формированию изолированной полости предшествует скручивание или какая-либо сосудистая аномалия на проксимальном участке дивертикула. Такие полости могут полностью отделяться от стенки кишки, формируя изолированные дупликационные кисты [5, 9, 10]. Согласно теории внутриутробного нарушения кровоснабжения, дупликационные кисты развиваются в результате возникновения локальной сосудистой недостаточности при аноксии или какихлибо стрессовых ситуациях [15].
Кишечные дупликационные кисты обычно проявляются в течение первых лет жизни в виде пальпируемого образования, а также признаками кишечной непроходимости. У взрослых, помимо указанных симптомов, могут возникать аррозивные кровотечения при изъязвлении кист [16]. Кроме того, возможно озлокачествление дупликационных кист [5, 13, 17].
Лучевые методы исследования, как правило, подтверждают кистозную природу образования. При ультразвуковом исследовании (УЗИ) дупликационные кисты имеют вид гипоэхогенных масс с выраженными стенками и хорошей трансмиссией из-за наличия прозрачного жидкого содержимого или вид анэхогенных образований при кровоизлиянии или сгущении содержимого в просвете кисты.
Лечение заключается в полном хирургическом удалении таких кист [3, 5].
В качестве примера приводим собственные наблюдения.
Наблюдение 1
Больная А., 33 лет, поступила в институт с жалобами на постоянные боли тянущего характера в эпигастральной области, голодные боли. По данным анамнеза, впервые стала отмечать голодные боли около 4 лет назад, в связи с чем проходила обследование в поликлинике по месту жительства. При эзофагогастродуоденоскопии установлен диагноз рефлюкс-эзофгита. Больной проводили курс антисекреторной терапии с временным положительным эффектом. Однако в последующем боли возобновились и постепенно усиливались, в связи с чем проводили повторное обследование, но никаких патологических изменений не было выявлено. Три года назад выполнено УЗИ брюшной полости, при котором обнаружено кистозное образование в области желудка и поджелудочной железы. При очередной эзофагогастродуоденоскопии выявлено пролабирующее в просвет желудка кистозное образование. Больная поступила в институт для дообследования и определения тактики лечения.
При поступлении общее состояние больной удовлетворительное, кожные покровы и видимые слизистые оболочки естественной окраски, чистые. Дыхание проводится во все отделы, хрипов не выслушивается, частота дыхания 16 в минуту. Границы сердца в пределах возрастной нормы, тоны сердца ритмичные, звучные. АД 120/80 мм рт. ст. Пульс 76 ударов в минуту, ритмичный, удовлетворительного наполнения и напряжения. Отеков нет. Язык чистый, влажный. Живот симметричный, участвует в акте дыхания всеми отделами. При пальпации в эпигастральной области чувствителен, симптомов раздражения брюшины нет. Перистальтика высушивается. Физиологические отправления в норме.
Данные лабораторных методов исследования в пределах нормы.
При УЗИ органов брюшной полости в эпигастральной области слева, в проекции желудка (в его просвете) определяется округлое образование, размером 53,1x49,6x45,6 мм, с четкими ровными контурами, по структуре анэхогенное, однородное, с наличием эхоплотной стенки толщиной до 4,1 мм. При наполнении желудка жидкостью создается впечатление, что образование исходит из его задней стенки, так как оно фиксировано к ней и не смещается при перемене пациенткой положения тела и кашлевом толчке (рис. 1). В режиме цветового допплеровского картирования данных о наличии кровотока в капсуле образования не получено. Заключение: киста (кистозное образование), исходящее из стенки или расположенное в полости желудка.
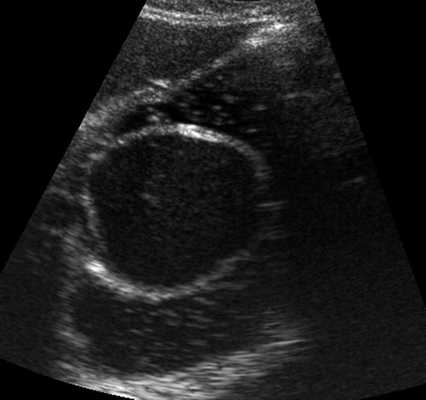
Рис. 1. УЗ-картина дупликационной кисты в просвете желудка, В-режим.
Больной поставили предварительный диагноз: кистозное образование желудка. С целью уточнения диагноза было решено произвести эндоскопическую диагностическую пункцию образования. Образование при инструментальной пальпации мягкое, создается впечатление, что оно имеет жидкостное содержимое. Произведена пункция образования с попыткой аспирации содержимого, однако густой его характер не позволил произвести данную манипуляцию через катетер. При помощи папиллотома произведена фенестрация кисты с аспирацией большого количества вязкого густого секрета цвета "кофе с молоком", без запаха. В процессе аспирации киста полностью спалась.
При цитологическом исследовании содержимого кисты обнаружен тканевой детрит, макрофагальная реакция, клетки плоского эпителия, преимущественно в состоянии деструкции.
Биохимическое исследование содержимого кисты: диастаза - 5 ед/л, CEA - 1887,6 нг/мл, СА 19-9 - 29707, 92 ед/л.
Таким образом, у больной имела место клинико-инструментальная картина дупликационной кисты желудка. В связи с чрезвычайно высоким уровнем онкомаркеров в содержимом кисты необходимо думать о ее малигнизации.
Больная была полностью информирована о характере заболевания, рисках и возможных осложнениях оперативного вмешательства, а также в случае отказа от него. От предложенного оперативного лечения, проведения эндоскопической биопсии стенки кисты пациентка воздержалась. В удовлетворительном состоянии она была выписана под наблюдение хирурга и онколога по месту жительства.
Наблюдение 2
Больная З., 47 лет, поступила с жалобами на ноющие боли в верхних отделах живота. Считает себя больной с 17 лет, когда стали беспокоить периодические боли в верхних отделах живота, особенно после погрешностей в диете. Лечилась амбулаторно по поводу хронического гастрита. Три года назад развился приступ болей в эпигастральной области и больная была госпитализирована в городскую больницу, где при УЗИ диагностировано кистозное образование головки поджелудочной железы до 2 см в диаметре. Год назад у больной развился очередной приступ болей в эпигастральной области, сопровождавшийся однократным приступом рвоты и жидким стулом. По этому поводу она находилась на лечении в Институте гастроэнтерологии, где при УЗИ было установлено увеличение образования в головке поджелудочной железы до 3,3 см. Пациентка поступила в Институт хирургии им. А.В. Вишневского для обследования и лечения.
При поступлении состояние больной удовлетворительное, кожные покровы и видимые слизистые оболочки обычной окраски, чистые. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, проводится во все отделы. Тоны сердца ритмичные, шумы не выслушиваются. Пульс удовлетворительного наполнения, 68 ударов в минуту. АД 110/70 мм рт. ст. Определяется варикозное расширение вен обеих нижних конечностей. Живот не вздут, симметрично участвует в акте дыхания, при пальпации мягкий, умеренно 67 болезненный в эпигастральной области. Симптомов раздражения брюшины нет. Перистальтика выслушивается. Физиологические отправления в норме.
При УЗИ и дуплексном сканировании сосудов брюшной полости печень не увеличена в размерах, переднезадний размер правой доли - 136 мм, левой доли - 66 мм, контуры четкие, структура паренхимы однородная, диффузно уплотнена. Желчный пузырь не увеличен, визуализируется с перегибом, стенки утолщены, содержимое однородное. Внутри- и внепеченочные желчные протоки не расширены. Гепатикохоледох определяется, диаметром 3,6 мм, просвет его свободный. Поджелудочная железа не увеличена в размерах, головка - 30 мм, тело - 11 мм, хвост - 18 мм. Контуры железы в проекции тело - хвост ровные, четкие, структура паренхимы однородная, диффузно уплотнена. Главный панкреатический проток не визуализируется. В проекции гепатодуоденальной связки определяется кистозное образование овальной формы, с четкими ровными контурами, размером 47,0x33,4 мм, по структуре анэхогенное, неоднородное с наличием эхоплотных, неравномерно выраженных перегородок в эхоплотной капсуле толщиной до 2,8 мм (рис. 2, а). При дуплексном сканировании данных о наличии кровотока в капсуле и перегородках образования не получено. По заднему контуру образования прослеживается ход общей печеночной артерии (рис. 2, б) без гемодинамически значимых изменений скорости кровотока.
Рис. 2. УЗ-картина кистозного образования (отшнуровавшейся дупликационной кисты двенадцатиперстной кишки) в проекции гепатодуоденальной связки.
Аномалии и патологии органов пищеварительной системы плода, выявляемые на УЗИ
Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.

Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Внутрикишечная мембрана . Это плёнка, перекрывающая просвет кишечника, появившаяся в результате нарушения разрастания внутреннего слоя 12-перстной кишки. Встречается в 1 случае из 40 000. На УЗИ визуализируется как слабоэхогенное образование. Просвет кишечника при этом сужен на несколько миллиметров, контуры слизистой оболочки чёткие.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки. Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ. После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы. На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Стеноз успешно устраняется и имеет более благоприятные перспективы, чем атрезия. Не требует прерывания беременности.
Megaduodenum . Это увеличение размеров 12-перстной кишки до размеров, иногда превышающих размеры желудка. Встречается в 1 случае из 7500. Может являться следствием кольцевидной поджелудочной железы, когда головка органа кольцом окручивает кишечник, либо атрезии или стеноза 12-перстной кишки. На УЗИ диагностируется на 24 неделе. Верхняя часть брюшной полости вздута очень сильно, в то время как нижняя часть впалая.
Гиперэхогенность кишечника. Чем выше плотность исследуемой ткани, тем больше будет эхогенность. На УЗИ эхогенность кишечника плода должна быть ниже эхогенности костей, но выше, чем у таких пористых органов, как печень, лёгкие или почки. Когда эхогенность кишечника равна по плотности эхогенности костной ткани, говорят о гиперэхогенности.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости. Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период. Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700. При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
Читайте также:
