Выбор метода лечения опухолей глазницы
Добавил пользователь Morpheus Обновлено: 01.02.2026
Для цитирования: Роль лучевой терапии в комбинированном лечении заболеваний органа зрения. Клиническая офтальмология. 2002;3(4):164.
The role of radiotherapy in combined treatment of eye diseases
The role of radiotherapy in combined treatment
of eye diseases
A.M. Korytova,V.N. Alexeev,
N.V. Ilyin, Yu.N. Vinogradova
Review demonstrates an important role of various types of radiotherapy (distant photon, electronic, brachytherapy) in the treatment of malignant, benign tumor of the eye and also non-neoplastic diseases of the same localization (orbital pseudotumor, endocrine ophthalmopathies, terminal aching glaucoma).
With the increase of frequency of eye tumors in the last years, tactic and methodic questions of radiotherapy of malignant tumors of different eye structures according to their histologic belonging are widely covered.
Литература
1. Алексеев В.Н., Егоров Е.А., Мартынова Е.Б. О распределении уровней внутриглазного давления в нормальной популяции // Клин. офтальмология.-2001.-Т.2/2.-с.38-40.
2. Алексеев В.Н., Мартынова Е.Б., Усачев В.В. // Всероссийский съезд офтальмологов, 7-й: Тезисы докладов. - М.-2000. - Т.1. - с.96-97.
3. Белкина Б.М., Дурнов Л.А., Голдобенко Г.В. возможности органосохранного лечения ретинобластомы у детей. // Вопр. онкологии.-1992.-T.38/9.-с.1097-1103.
4. Бессмертный А.М., Червяков А.Ю., Лобыкина Л.В. // Всероссийский съезд офтальмологов, 7-й: Тезисы докладов. - М. - 2000. - Т.1.-с.105.
5. Балмуханова А.В. Облучение перед операцией при злокачественной меланоме сосудистого тракта. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.86-88.
6. Бровкина А.Ф. Актуальные вопросы офтальмоонкологии. // Вестник офтальмол.-1997.-№1.-с.5-7.
7. Бровкина А.Ф. Болезни орбиты. // М.-Медицина.-1993.-240с.
8. Бровкина А.Ф., Вальский В.В., Зарубей Г.Д. Метастатическое поражение печени у больных с увеальной меланомой. // Вестник офтальмологии.-1998.-T.114/1.-стр.21-23.
9. Бровкина А.Ф., Зарубей Г.Д., Фишкин Ю.Г. Обоснованность использования брахитерапии при увеальных меланомах юкстапапиллярной локализации. // Вестник офтальмологии. - 1991. - T. 107/6. - с.41-43.
10. Вайнштейн Е.С., Бровкина А.Ф., Бурдянская Е.И., Зарубей Г.Д. Опухоли защитного аппарата глаза, глазного яблока и глазницы. // Клиническая рентгенорадиология.-1985.-т.5.-с.134-162.
11. Вайнштейн Е.С., Бровкина А.Ф., Фридман Ф.Е. и др. Диагностика и лечение меланом глаза и его придатков.// Метод. рекомендации.-М.-1975.
12. Вальский В.В. Крупнофракционная брахитерапия злокачественных опухолей конъюнктивы. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.98-100.
13. Вальский В.В., Гришина Е.Е. Сравнение результатов дистанционной рентгенотерапии и брахитерапии лимфопролиферативных заболеваний конъюнктивы. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.100-101.
14. Волков В.В. Варианты лечебной тактики при опухолях наружных отделов глаза. // Вестник офтальмологии. - 1991. -T. 107/4. - стр. 34-39.
15. Егоров Е.А., Бабушкин А.Э. Клапанная трабекулотомия с аутосклеральным имплантатом в хирургии глаукомы. // Вестн. офтальмол.-1988.-№1.-с.7-9.
16. Зарубей Г. Д., Будкина Г.П., Бровкина А. Ф., Дмитровская И.П., Хватова А. В. // Методы контактной бета-терапии новообразований глаза. - Тез. докладов II Всесоюз. научно-технич. симпоз. проблем развития терапевтич. pадиац. техники. - М. - 1975. - с.166-168.
17. Индейкин Е.Н. Острый приступ первичной глаукомы и его лечение. // Автореф. дис. д-ра мед. наук.-Л.-1971.-35с.
18. Индейкина Г.В. Ретробульбарные инъекции аминазина при купировании острых приступов терминальной глаукомы. // Офтальмол. журнал.-1987.-№2.-с.122-123.
19. Краснов М.М., Акопян В.С., Ильина Т.С. и др. Лазерное лечение первичной глаукомы. // Вестн. офтальмол.-1982.-№5.-с.18-22.
20. Краснов М.М., Каспаров А.А., Мусаев П.И. О результатах интрасклеральной капсулопластики в лечении глаукомы. // Вестн. офтальмол.-1984.-№4.-с.12-13.
21. Левко М.А. Глубокая склерэктомия с ангулодилатацией в лечении глаукомы. // Автореф. дис. канд. мед. наук.-С-Петербург. - 2000. - 23с.
22. Либман Е.С., Шахова Е.В. Состояние слепоты и динамика слепоты и инвалидности вследствии патологии органа зрения в России // Всероссийский съезд офтальмологов, 7-й: Тезисы докладов.-М.-2000.-с.209-215.
23. Линник Л.Ф., Магарамов Д.А., Семикова Т.С., Яровой А.А. Методика комбинированного лечения меланомы хориоидеи брахитерапией и лазерной термотерапией. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.). -М.-2001.-с.122-124.
24. Лобанов Г.В., Голдобенко Г.В. Лучевая терапия двусторонней ретинобластомы. // Офтальмол. журнал.-1998. - №1. - стр. 15-17.
25. Нестеров А.П. Глаукома.-М.-Медицина.-1995.-255с.
26. Нестеров А.П., Егоров Е.А., Батманов Ю.Е., Колесникова Л.Н. Некоторые особенности хирургии глаукомы. // Вестн. офтальмол. - 1986.-№3.-с.6-8.
27. Нестеров А.П., Колесникова Л.Н. Фистулизирующая иридоциклоретракция. // Вестн. офтальмол.-1984.-№1.-с.10-12.
28. Офтальмоонкология: Руков-во для врачей под ред. А.Ф. Бровкиной. - М. - Медицина.- 2002.-424с.
29. Пантелеева О.Г. Метастатические опухоли орбиты. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.79-80.
30. Полякова С.И., Терентьева Л.С., Вит В.В. Особенности диагностики, клиники и лечения лимфом орбиты. // Офтальмол. журнал. - 1997.-№3.-с.173-178.
31. Рябцева А.А. Комбинированная глаукома. Автореферат дис. д-ра мед. наук.-М.-1996.
32. Саакян С.В. Отдаленные результаты лечения детей с ретинобластомой при помощи неоадьювантной химиотерапии. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.140-143.
33. Ушакова Т.Л., Белкина Б.М., Поляков В.Г., Дурнов Л.А. Подходы к лечению местнораспространенной ретинобластомы у детей. // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.156-158.
34. Федоров С.Н., Иоффе Д.И., Ронкина Т.И. Антиглаукоматозная операция - глубокая склерэктомия. // Вестн. офтальмол. -1 982. - №4.-с.6-10.
35. Федоров С.Н., Козлов В.И., Тимошкина Н.Т. и др. Непроникающая глубокая склерэктомия при открытоугольной глаукоме // Офтальмохирургия.-1989.-№3.-с.52-55.
36. Фрадкин М.Я., Бунин А.Я., Чернявский Г.Я.-Уч. зап. МНИИ глазных болезней им. Гельмгольца.-М.-1961.-вып.6.-с.259-260.
37. Шеина А.И. Лучевая терапия эндокринной офтальмопатии // Достижения и перспективы офтальмоонкологии (сб. научных трудов научно-практич. конф.).-М.-2001.-с.189-191.
38. Anteby I., Ramu N., Gradstein L. et al. Ocular and orbital complications following the treatment of retinoblastoma. // Eur. J. Ophthalmol.-1998.-8/2.-p.106-111.
39. Arthur D.W., Zwicker R.D., Garmon P.W. et al. Electron photon matched field technique for treatment of orbital disease. // Ynt. J. Radiat. oncol. biol. phys.-1997.-37/2.-p.496-474.
40. Ascaso F.J., Cascante J.M., Castillo J.M. et.al. Simultaneous bilateral primary choroidal melanoma. // Eur. J. Ophthalmol. - 1996. - 6/1. - p.87-89.
41. Augsburger J.J., Goel S.D. Visual function following enucleation or episcretal plague radiotherapy for posterior uveal melanoma. // Arch.Ophthalmol.-1994.-112/6.-p.786-789.
42. Caccialanza M., Piccinno R., Gnecchi L. et.al. Radiotherapy of carcinomas of the eyelids. // Skin Cancer.-1998.-13/2.-p.67-72.
43. Cains J. Trabeculoectomy // Amer. J. Ophthalmol. -1968. - V.66. - p. 673-679.
44. Castro J.R., Char D.H., Petti P.L. et.al. 15 years experience with helium ion radiotherapy for uveal melanoma. // Int. J. Radiat. Oncol. Biol. Phys.-1997.-39/5.-p.989-996.
45. Char D.H., Kroll S.M., Quivey J.M., Castro J. Long term’visual outcome of radiated uveal melanomas in eyes eligible for randomisation to enucleation versus brachytherapy. // Br. J. Ophthalmol. - 1996. - 80/2. - p.117-124.
46. Coleman D.J., Silverman R.H., Ursea R. et. al. Ultrasonically induced hyperthermia for adjunctive treatment of intraocular malignant melanoma. // Retina.-1997.-p.109-117.
47. Covington E.E., Lobes L. and Sudorsanam A. Radiathion therapy for exophthalmos: report of seven cases. // Radiology. - 1977. - 122. - p.797-799.
48. Daftari I.K., Char D.H., Verhey L.J. et.al. Anterior segment sparing to reduce charged particle radiotherapy complications in uveal melanoma. // Int. J. Radiat. Oncol. Biol. Phys. - 1997. - 39/5. - p.997-1010.
49. Debois J.M., Haustrate F.M. Breast cancer and the eye. // Oncologie.-1996.-19/5.-p.385-393.
50. Donaldson S.S., Bagshaw M.A., Kriss J.D. Supervoltage orbital radiotherapy for Grave’s ophthalmopathy. // J. Clin. Endocrinol. Metab.-1973.-37.-p.276-285.
51. Esik O., Iheda H., Muhai K., Kaneko A. A retrospective analysis of different modalities for treatment of primary orbital non-Hodgkin’s lymphomas. // Radiother. Oncol.-1996.-38/1.-p.13-18/
52. Fay A.M., Leib M.L., Fountain K.S. Multiple myeloma involving the orbit. // Ophthalmic Plast. Keconstr. Surg.-1998.-14/1.-p.67-71.
53. Finger P.T., Mieler W.F. Microwave thermoradiotherapy for uveal melanoma: Results of a 10-year study. // Ophthalmology. - 1997. - 104/11. - p.1794-1803.
54. Finger P.T. Radiation therapy for choroidal melanoma. // Surv. Ophthalmol.-1997.-42/3.-p.215-232.
55. Fontanesi J., Pratt C.B., Hustu H.O., Coffey D. Use of irradiation for therapy of retinoblastoma in children more than 1 year old: the st. Jude children’s research hospital experience and review of literature. // Medical and Pediatric Oncology.- 1995.-24(5).-p.321-326.
56. Foss A.J.E., Whelehan I., Hungerford J.L. et al. Predictive factors for the development of rubeosis following proton beam radiotherapy for uveal melanoma. // Br. J. Ophtalmol.-1997.-81/9.-p.748-754.
57. Gallie B.L., Budning A., Re Boer G. et al. Chemotherapy with focal therapy can cure intraocular retinoblastoma without radiotherapy. // Arch. Ophthalmol.-1996.-114/11.-p.1321-1328.
58. Giinalp I., Batioglu F. Effect of Pre-Enucleation irradiation on the survival of patients with uveal melanoma. // Ophthalmologica. - 1998. - 212.-p.231-235.
59. Granberg-Danielsen B. Die Behandlung des glaucoms mit Megaphen. // Ophthalmologica.-1955.-130.-p.403-405.
60. Greenwald M.J., Strauss L.C. Treatment of intraocular retinoblastoma with carboplatin and etoposide chemotherapy. // Ophthalmology.-1996.-103/12.-p.1989-1997.
61. Gunalp I., Gunduz K., Ozkan M. Causes of enucleation: a clinicopathological study. // Eur.J.Ophthalmol.-1997.-7/3.-p.223-228.
62. Gunduz K., Shields J.A., Shields C.L., Eagles R.C.Jr. Cutaneous melanoma metastatic to the vitreous cavity. // Ophthalmology.-1998.-105/4.-p.600-605.
63. Kennerdell J., Maroon J.,Melton M., Warren F. The management of optic nerve sheath meningioms // Amer. J. Ophthal. - 1988. - Vol. 106/4.-p.450-457.
64. Kingston J.E., Hungerford J.L., Madreperla S.A., Plowman P.N. Results of combined chemotherapy and radiotherapy for advanced intraocular retinoblastoma.// Arch. Ophthalmol. - 1996. - 114/11. - p.1339-1343.
65. Kreissing I., Rose D., Simader E. Longterm follow-up of iodina-125 brachytherapy for choroidal melanomas. Part II: Functional results (Germ).-Jod-125-brachytherapie des malignen aderhaut - melanoms. Teil II: funktionelle langzeitergebnisse. // Klin.Monatsbl. Augenheilkd. - 1996.-209/1.-p.7-12.
66. Lagreze W.-D.A., Wesendahl T.A., Kommerell G. Enophthalmos due to metastatic breast adenocarcinoma (Germ). // Klin. Monatsbl. Augenheilkd.-1997.-211/1.-p.68-69.
67. Lam D.S., Li C.K., Cheng L.L. et al. Primary orbital Ewing’s sarcoma: report of a case and review of the literature (see comments). // Eye.-13(Pf 1).-1999.-p.38-42.
68. Lee A.G., Woo S.Y., Miller N.R. et al. Improvement in visual function in an eye with a presumed optic nerve sheath meningioma after treatment with trec-dimensional conformal radiation therapy. // J. Neuro-Ophthalmol.-1996.-16/4.-p.247-251.
69. Logani S., Cho A.S., Ali B.H. et.al. Single-dose compared with fractionated-dose radiation of the OM431 choroidal melanoma cell line. // An.J.Ophthalmol.-1995.-120/4.-p.506-510.
70. Madreperla S.A., Hungerford J.L., Doughty D. et al. Treatment of retinoblastoma vitreous base seding.// Ophthalmology. - 1998. - 105/1. - p.120-124.
71. Mannor G.E., Rose G.E., Plowman P.N. et al. Multidiaciplinary management of refractory orbital rhabdomyosarcoma. // Ophthalmology. - 1997.-104/7.-p.1198-1201.
72. Margo C.E., Mulla Z.D. Malignant tumors of the orbit: Analysis of the Florida cancer registry.// Ophthalmology. - 1998. - 105/1. -p.185-190.
73. Martin K.R., Broadway D.C. Cyclodiode laser therapy for painful, blind glaucomatous eyes. // Br.J.Ophthalmol. - 2001. - 85(4). - p.474-476.
74. Meyer A., D’Hermies F., Korobelnik J.F. et.al. Ring reccurens of ciliary body melanoma after proton-beam therapy - Recidive annulaire d»un melanoma ciliare apres photontherapie. // J.Fr.Ophtalmol. - 1997. - 20/9.-p.697-700.
75. Missoten L., Dirven W., Van der Schueren A. et al. Results of treatment of choroidal malignant melanoma with high-dose-rate strontium-90 brachytherapy. // Graefe’s Arch.Clin.Exp. Ophthalmol. - 1998. - 236/3.-p.164-173.
76. Mombaerts I., Schlingemann R.O., Goldschmeding R., Koornnef L. Are systemic corticosteroids useful in the management of orbital preudotumors? // Ophthalmology.-1996.-103/3.-p.521-528.
77. Murphree A.L., Villablanca J.G., Deegan III W.F. et al. Chemotherapy plus local treatment in the management of intraocular retinoblastoma. // Arch. Ophthalmol.-1996.-114/11.-p.1348-1356.
78. Murray T.G., Roth D.B., O’Brien J.M. et al. Local carboplatin and radiation therapy in the treatment of murine transgenic retinoblastoma.// Arch. Ophthalmol.-1996.-114/11.-p.1385-1389.
79. Norregaard J.C., Gerner N., Jensen O.A., Prause J.U. Malignant melanoma of the conjunctiva: Occurrence and survival following surgery and radiotherapy in a Danish population. // Graefe’s Arch. Clin. Exp. Ophthalmol.-1996.-234/9.-p.569-572.
80. Notis C.M., Abramson D.H., Sagerman R.H., Ellsworth R.M. Orbital rhabdomyosarcoma: Treatment or overtreatment. // Ophthalmic Genet. - 1995.-16/4.-p.159-162.
81. Quivey J.V., Augsburger J., Snelling L., Brady L.W. 125I plaque therapy for uveal melanoma: Analysis of the impact of time and dose factors on local control. // Cancer.-1996.-77/11.-p.2356-2362.
82. Rudoler S.B., Shields C.L., Corn B.W. et.al. Functional vision is improved in the majority of patients treated with external-beam radiotherapy for choroidal metastases: A multivariate analysis of 188 patients. // J.Clin.Oncol.-1997.-15/3.-p.1244-1251.
83. Sanna M. Sull’azione dellu clorpromazina (4560 RP) per via retrobulbaire in oftalmologia. // Ann di Oftalm.-1957.-83.-p.545-554.
84. Schlienger P., Brunin F., Desjardins L. et al. External radiotherapy for carcinoma of the eyelid. // Int. J. Radiat. Oncol. Biol. Phys. - 1996. - 34/2.-p.277-287.
85. Schlienger P., Desjardins L. External electron irradiation in 2 cases of capillary hemangioma of the optic disk. // Bulletin du Cancer. Radiotherapie.-1995.-82/2.-p.306-310.
86. Seregard S., Lundell G., Lax I. et.al. Tumour cell proliferation after failed ruthenium plaque radiotherapy for posterior uveal melanoma. // Asta Ophthalmol.Scand.-1997.-75/2.-p.148-154.
87. Seregard S. Posterior uweal melanoma. The swedish perspective. // Acta Ophthalmol. Scand.-1996.-74/4.-p.315-329.
88. Shields C.L. Plaque radiotherapy for the management of uveal metastasis. // Curr.Opin.Ophthalmol.-1998.-9/3.-p.31-37.
89. Shields C.L., De Potter P., Himelstein B.P. et al. Chemoreduction in the initial management of intraocular retinoblastoma. // Arch. Ophthalmol. - 1996.-114/11.-p.1330-1338
90. Shields C.L., Shields J.A., Needle M. et al. Combined chemoreduction and adjuvant treatment for intraocular retinoblastoma.// Ophthalmology. -1997.-104/12.-p.2101-2111.
91. Signh A.D., Garway-Heath D., Love S., Plowman P.N. et al. Relationship of regression pattern to recurrence in retinoblastoma.// Br. J. Ophthalmol.-1993.-V.77/1.-p.12-16.
92. Sigurdsson H., Thorisdottir S., Bjornsson J.K. Enucleation and evisceration in Iceland 1964-1992. Study in a defined population. // Acta Ophthalmol Scand.-1998.-76/1.-p.103-107.
93. Summanen P., Immonen I., Kivela T. et.al. Radiation related complications after ruthenium plaque radiotherapy of uveal melanoma. // Br.J.Ophthalm.-1996.-80/8.-p.732-739.
94. Takahashi T., Mitsuhashi N., Nagashima H. et al. Clinical experience of radiation therapy for Graves’ophthalmopathy. // Radiat. Med.med. Jmaging. Radiat. Oncol.-1996.-14/6.-p.343-347.
95. Tellado M., Specht C.S., McLean I.W. et al. Primary orbital melanomas. // Ophthalmology.-1996.-103/6.-p.929-932.
96. Welde G., Sjosrand J. A clinical study of radiation cataract formation in adult life following (-irradiation of the lens in early childhood. // Br. J. Ophthalmol.-1997.-81/4.-p.261-266.
97. Wilson W.B., Prochoda M. Radiotherapy for thyroid orbitopathy. Effects on extraocular muscle bolance. // Arch. Ophthalmol. - 1995. - 113/11. -p.1420-1425.
98. Wong E.Y., Chew P.T., Chee C.K., Wong J.S. Diode laser contact transscleral cyclophotocoagulation for refractory glaucoma in Asian patients. // Am.J.Ophthalmol.-1997.-124/6.-p.797-804.
99. Yen M.T., Tse D.T., Wu X., Wolfson A.H. Radiation therapy for local control of of eyelid carcinoma: report of two cases and review of the literature. // Opthalmic Plastic and Reconstructive Surgery. - 2000. - 16/3.-p.211-215.
100. Zografos L., Baercher L., Chamot L. et.al. Cobalt-60 treatment of choraidal hemangiomas. // Am.J.Ophthalmol. - 1996. - 121/2. - p.190-199.
101. Zografos L., Egger E., Bercher L. et.al. Proton beam irradiation of choroidal hemangiomas. // Am.J.Ophthalmol. - 1998. - 126/2. - p.261-268.
Лимфома орбиты
Лимфома орбиты - это злокачественная Т- или В-клеточная опухоль, которая располагается в зоне глазного яблока и окружающих его тканей. Развитию заболевания способствуют вирусные инфекции, дизиммунные процессы, генетические факторы и токсические влияния. Патология проявляется экзофтальмом, затруднениями при движении глазом, опущением верхнего века. Для диагностики опухоли используют УЗИ глазного яблока, КТ и МРТ орбиты, биопсию с цитологическим и иммунологическим исследованием. Лечение первичных форм проводится методом лучевой терапии, при диссеминированных вариантах используют полихимиотерапию.
МКБ-10



Общие сведения
Орбитальные лимфомы в основном имеют неходжкинское происхождение и составляют до 4% всех экстранодулярных новообразований этого типа. Первичное поражение тканей орбиты встречается в 3 раза чаще, чем вовлечение глазницы при диссеминированной форме. К группе риска принадлежат люди старше 60 лет. Крайне редко поражение периорбитальных тканей вызвано лимфомой Ходжкина. Орбитальная лимфома распространена в современной офтальмологии, однако при ее ранней диагностике и подборе адекватной терапии могут возникать трудности, решение которых требует мультидисциплинарного подхода.

Причины
Этиологическая структура лимфомы орбиты аналогична другим вариантам злокачественных лимфопролиферативных заболеваний. Точные причины развития болезни пока не установлены. Предполагается, что для начала опухолевого процесса необходима комбинация эндогенных и экзогенных факторов риска. Наиболее значимые этиологические факторы лимфомы орбиты:
- Иммунные нарушения. Лимфопролиферативные процессы характерны для людей с первичными синдромами иммунодефицита, нелеченой ВИЧ-инфекцией. Более высокий риск заболевания среди пациентов, которые получают иммуносупрессивную терапию, перенесли операцию по трансплантации костного мозга или внутренних органов.
- Инфекции. Развитие неходжкинской лимфомы орбиты связывают с заражением вирусом Эпштейна-Барр, Т-лимфотропным вирусом 1 типа, герпесвирусом 8 типа. К группе вероятных провоцирующих факторов относят возбудителей вирусных гепатитов В и С. Большое значение имеет хроническая хламидийная инфекция органа зрения.
- Токсические воздействия. Провоцирующим фактором лимфомы могут выступать некоторые гербициды и инсектициды, промышленные отравляющие вещества. Вероятность болезни коррелирует с частотой и длительностью интоксикации, поэтому в группе риска находятся люди с профессиональными заболеваниями.
- Отягощенная наследственность. Риск злокачественной опухоли орбиты повышается у пациентов, которые имеют в геноме однонуклеотидные полиморфизмы. Предрасполагающим фактором является наличие родственников первой линии, болеющих ходжкинской или неходжкинской лимфомой.
Патогенез
В 90% случаев первичный клон опухолевых клеток развивается из нормальных В-лимфоцитов, в которых под действием разных факторов нарушаются процессы деления, и начинается неограниченный рост. Образование лимфомы связывают с рядом нарушений клеточного апоптоза, утратой контроля над дифференцировкой лимфоцитов, активацией онкогенов. Опухоль увеличивается в размерах, вытесняя здоровые ткани и вызывая компрессию структур орбиты.
Классификация
При постановке диагноза орбитальной лимфомы применяются стандартные подходы к систематизации заболевания. Неходжкинские лимфопролиферативные опухоли подразделяются на В-клеточные и Т-клеточные, что зависит от клеток-предшественников новообразования. В орбите зачастую определяются MALT-лимфомы, которые принадлежат к индолентным (вялотекущим) формам и ассоциированы со слизистыми оболочками.

Симптомы лимфомы орбиты
Большинство случаев новообразования имеют односторонний характер. Поскольку патология сопровождается разрастанием лимфоидной ткани, глазное яблоко на стороне поражения смещается наружу - возникает экзофтальм. Если лимфома орбиты расположена пристеночно, возникает боковой экзофтальм, глаз сдвигается в противоположную от очага сторону. При локализации опухоли в зоне мышечной воронки, экзофтальм имеет осевой характер.
Для лимфомы орбиты характерно постепенное нарастание экзофтальма и его умеренный характер (выступание глазного яблока в среднем на 5-6 мм). По мере роста опухоли пациенты предъявляют жалобы на затруднения при повороте глаза, невозможность полностью сомкнуть веки, сухость и чувство «песка» в глазах из-за недостаточного увлажнения конъюнктивы. Зрительная функция не страдает, однако возможно двоение в глазах и ограничение полей зрения из-за птоза века.
Изредка орбитальная лимфома имеет быстропрогрессирующее течение. В таком случае экзофтальм стремительно увеличивается, сопровождается повышением внутриглазного давления и болями в пораженном глазу. Несмыкание век вызывает кератопатию. В редких случаях наблюдается вовлечение мышц и других тканей орбиты. Такие проявления характерны для длительно существующей нелеченой лимфомы, иммунокомпрометированных групп пациентов.
Осложнения
Первичная лимфома орбиты, которая является наиболее частой формой болезни, без лечения может переходить в системное лимфопролиферативное заболевание. Спустя 10 лет от манифестации локальной лимфомы более 30% людей сталкиваются с другими формами экстранодулярного поражения. Иммуносупрессия на фоне лимфопролиферативных состояний обуславливает предрасположенность пациента к инфекционным заболеваниям, которые нередко становятся причиной смерти.
Диагностика
Пациенты с характерными жалобами первично обращаются к врачу-офтальмологу. При подозрении на лимфопролиферативный процесс к обследованию привлекают онколога или онкогематолога. Данные физикального осмотра при лимфоме орбиты малоинформативны: определяется экзофтальм, отек периорбитальных тканей, покраснение конъюнктивы глаза. Чтобы поставить точный диагноз, используют ряд инструментальных и лабораторных методов:
- УЗИ глаза. Эхосонография проводится на этапе первичной диагностики, чтобы определить наличие объемного новообразования, исключить другие причины внешних глазных симптомов. УЗИ не дает возможности дифференцировать разные виды опухолей, поэтому обязательно дополняется другими видами диагностики.
- КТ орбиты. На КТ-снимках лимфома орбиты имеет вид объемного образования неоднородной структуры. Опухоли бывают единичными или множественными, контуры новообразования имеют нечеткие границы. При запущенной форме болезни по данным КТ определяется разрушение костной стенки глазницы.
- МРТ орбиты. На МРТ-снимках определяются объемные новообразования неправильной формы, которые изоинтенсивны по отношению к мышцам орбиты и гиперинтенсивны относительно жировой клетчатки. Изредка визуализируется утолщение и инфильтрация глазных мышц.
- Тонкоигольная аспирационная биопсия. При цитологической диагностике биоптатов опухоли определяются атипические клетки с патологией клеточных мембран. Большинство опухолей орбиты имеют В-клеточное происхождение. Для установления типа лимфомы и выбора тактики лечения назначается иммунологическое исследование биоптатов.
- Лабораторная диагностика. Пациентам рекомендованы анализы на ВИЧ-инфекцию, вирусные гепатиты и герпесвирусы, чтобы исключить ассоциированную патологию. Всем больным лимфомами проводятся клинический и биохимический анализы крови, коагулограмма, иммунограмма.
Дифференциальная диагностика
Лимфому орбиты необходимо дифференцировать с кавернозной гемангиомой, опухолями оболочек зрительного нерва, гемангиоперицитомой, метастазами в периорбитальную зону. Обязательно исключают редкие опухоли глазницы: невриному, рабдомиосаркому. Большие трудности для практической онкологии представляет дифференциальная диагностика между лимфомой и доброкачественной гиперплазией лимфоидной ткани орбиты.

Лечение лимфомы орбиты
Консервативная терапия
Основным методом лечения является наружное облучение орбиты. Это самый результативный способ уничтожения злокачественной опухоли, который показан большинству пациентов, независимо от стадии и гистологического типа заболевания. При своевременном начале лучевой терапии удается достичь регресса симптоматики, частичного или полного восстановления подвижности глазного яблока.
В случае диссеминированной неходжкинской лимфомы, протекающей с вовлечением тканей орбиты, радиотерапию дополняют полихимиотерапией. Комбинированное высокодозное лечение признано оптимальным вариантом для достижения длительной ремиссии и улучшения отдаленного прогноза для пациента. Конкретные наименования и сочетания цитостатиков подбираются врачом-онкологом по результатам полной диагностики опухоли.
Хирургическое лечение
При единичной лимфоме небольшого размера операцией выбора является иссечение опухоли в пределах здоровых тканей. Благодаря микрохирургической технике операции во многих случаях удается сохранить зрительную функцию и эстетичный внешний вид пациента. Гигантские опухоли, занимающие большую часть глазницы, являются показанием к радикальной операции - экзентерации орбиты. Учитывая калечащий характер вмешательства, его проводят достаточно редко.
Прогноз и профилактика
При первичной лимфоме средняя 5-летняя выживаемость составляет более 83%, что является хорошим показателем для лимфопролиферативных состояний. В этом случае прогноз для жизни и сохранности зрительной функции благоприятный. Менее оптимистичный прогноз при диссеминированных вариантах болезни. Учитывая сложность и многогранность этиопатогенеза заболевания, результативные меры профилактики пока не разработаны.
1. Особенности клинической картины злокачественной лимфомы орбиты/ А.Ф. Бровкина// Вестник офтальмологии. - 2019. - №5.
4. Злокачественные лимфомы органа зрения. Проблемы и перспективы (взгляд офтальмолога)/ Е.Е. Гришина// Современная онкология. - 2006. - №4.
Опухоли челюстей
Опухоли челюстей - новообразования челюстных костей, исходящие непосредственно из костной ткани или структур одонтогенного аппарата. Опухоли челюстей могут проявлять себя клинически болевым синдромом, деформацией кости, асимметрией лица, смещением и подвижностью зубов, нарушением функции ВНЧС и глотания, нередко - прорастанием в полость носа, верхнечелюстную пазуху, орбиту и т. д. Диагностика опухолей челюстей предполагает рентгенологическое обследование, КТ, сцинтиграфию; при необходимости консультации окулиста, отоларинголога, риноскопию. Лечение доброкачественных опухолей челюстей - только хирургическое (выскабливание, резекция фрагмента челюсти, удаление зубов); злокачественных - комбинированное (лучевая терапия и операция).


Опухоли челюстей - остеогенные и неостеогенные, доброкачественные и злокачественные новообразования челюстных костей. На долю опухолей челюстно-лицевой области приходится около 15% всех заболеваний в стоматологии. Опухоли челюстей могут возникать в любом возрасте, в т. ч. довольно часто они встречаются у детей. Опухоли челюстей разнообразны по своему гистогенезу и могут развиваться из костной и соединительной ткани, костного мозга, тканей зубного зачатка, околочелюстных мягких тканей.
По мере своего роста опухоли челюстей вызывают значительные функциональные нарушения и эстетические дефекты. Лечение опухолей челюстей представляет собой технически непростую задачу, требующую объединения усилий специалистов в области челюстно-лицевой хирургии, отоларингологии, офтальмологии, нейрохирургии.

Вопрос о причинности возникновения опухолей челюстей находится в процессе изучения. На сегодняшний день доказана связь опухолевого процесса со следующими состояниями:
- одномоментной или хронической травмой (ушибом челюсти, повреждением слизистой оболочки полости рта разрушенными кариесом зубами, зубным камнем, краями пломб, некорректно подогнанными коронками и протезами и пр.)
- длительно текущими воспалительными процессами (хроническим периодонтитом, остеомиелитом челюсти, актиномикозом, синуситами и т. д.)
- не исключается вероятность развития опухолей челюсти на фоне инородных тел верхнечелюстной пазухи: пломбировочного материала, корней зубов и пр.
- воздействием неблагоприятных физических и химических факторов (ионизирующего излучения, радиойодтерапии, курения и пр.).
Вторичные злокачественные опухоли челюстей могут являться метастазами рака молочной железы, предстательной железы, щитовидной железы, почки, результатом местного распространения рака языка и др. Рак челюсти может развиваться на фоне предраковых процессов - лейкоплакии полости рта, доброкачественных опухолей полости рта (папиллом), лейкокератоза и т. п.
Среди опухолей челюстей различают одонтогенные (органоспецифические) новообразования, связанные с зубообразующими тканями, и неодонтогенные (органонеспецифические), связанные с костью. Одонтогенные опухоли челюстей, в свою очередь, могут быть доброкачественными и злокачественными; эпителиальными, мезенхимальными и смешанными (эпителиально-мезенхимальными).
- Доброкачественные одонтогенные опухоли челюстей представлены амелобластомой, обызвествленной (кальцифицирующейся) эпителиальной одонтогенной опухолью, дентиномой, аденоамелобластомой, амелобластической фибромой, одонтомой, одонтогенной фибромой, миксомой, цементомой, меланоамелобластомой и др.
- Злокачественные одонтогенные опухоли челюстей включают одонтогенный рак и одонтогенную саркому. К остеогенным опухолям челюстей относятся костеобразующие (остеомы, остеобластомы), хрящеобразующие (хондромы), соединительнотканные (фибромы), сосудистые (гемангиомы), костно-мозговые, гладкомышечные и др.
Симптомы опухолей челюстей
Доброкачественные одонтогенные опухоли челюстей
Амелобластома - наиболее частая одонтогенная опухоль челюстей, склонная к инвазивному, местно-деструирующему росту. Поражает преимущественно нижнюю челюсть в области ее тела, угла или ветви. Развивается внутрикостно, может прорастать в мягкие ткани дна полости рта и десны. Чаще проявляется в возрасте 20-40 лет.
В начальном периоде амелобластома протекает бессимптомно, однако по мере увеличения размеров опухоли возникает деформация челюсти, асимметрия лица. Зубы в области поражения часто становятся подвижными и смещаются, может отмечаться зубная боль. Опухоль верхней челюсти может прорастать в полость носа, гайморову пазуху, орбиту; деформировать твердое нёбо и альвеолярный отросток. Нередки случаи нагноения, рецидивирования и малигнизации амелобластомы. Клиническое течение таких опухолей челюсти, как амелобластическая фиброма и одонтоамелобластома, напоминает амелобластому.
Одонтома чаще возникает у детей в возрасте до 15 лет. Обычно опухоли имеют небольшие размеры, протекают бессимптомно, однако могут вызывать задержку прорезывания постоянных зубов, диастемы и тремы. Опухоли большой величины могут приводить к деформации челюсти, образованию свищей.
Одонтогенная фиброма развивается из соединительной ткани зубного зачатка; чаще возникает в детском возрасте. Рост опухоли медленный; локализация - на верхней или нижней челюсти. Одонтогенная фиброма обычно бессимптомна; в некоторых случаях могут отмечаться ноющие боли, ретенция зубов, воспалительные явления в области опухоли.
Цементома - доброкачественная опухоль челюсти, практически всегда спаянная с корнем зуба. Чаще развивается в области премоляров или моляров нижней челюсти. Протекает бессимптомно или с нерезко выраженной болезненностью при пальпации. Изредка встречается множественная гигантская цементома, которая может являться наследственным заболеванием.
Доброкачественные неодонтогенные опухоли челюстей
Остеома может иметь внутрикостный или поверхностный (экзофитный) рост. Опухоль может распространяться в верхнечелюстную пазуху, полость носа, глазницу; препятствовать припасовке зубных протезов. Остеомы нижнечелюстной локализации вызывают боль, асимметрию нижней части лица, нарушение подвижности челюсти; верхнечелюстной локализации - нарушения носового дыхания, экзофтальм, диплопию и другие нарушения.
Остеоид-остеома сопровождается интенсивным болевым синдромом, обостряющимся по ночам, во время приема пищи; асимметрией лица. При осмотре полости рта определяется выбухание кости (чаще в области премоляров и моляров нижней челюсти), гиперемия слизистой оболочки.
Остеобластокластома (гигантоклеточная опухоль челюсти) преимущественно встречается в молодом возрасте (до 20 лет). Развитие клинической картины характеризуется нарастанием боли в челюсти, асимметрии лица и подвижности зубов. Ткани над опухолью изъязвляются; образуются свищи; отмечается повышение температуры тела. Истончение кортикального слоя приводит к возникновению патологических переломов нижней челюсти.
Гемангиома челюсти сравнительно редко бывает изолированной и в большинстве случаев сочетается с гемангиомой мягких тканей лица и полости рта. Сосудистые опухоли челюстей проявляются повышенной кровоточивостью десен, кровотечениями из корневых каналов при лечении пульпита или периодонтита, из лунки при удалении зуба и пр. При осмотре может выявляться флюктуация, расшатанность зубов, синюшность слизистой оболочки.
Злокачественные опухоли челюстей
Злокачественные опухоли челюстей встречаются в 3-4 раза реже доброкачественных. При раке челюсти рано возникают боли, имеющие иррадиирующий характер, подвижность и выпадение зубов, возможны патологические переломы челюсти. Злокачественные опухоли челюстей разрушают костную ткань; прорастают околоушные и поднижнечелюстные железы, жевательные мышцы; метастазируют в шейные и поднижнечелюстные лимфоузлы.
Карцинома верхней челюсти может прорастать в глазницу, полость носа или решетчатый лабиринт. В этом случае отмечаются рецидивирующие носовые кровотечения, односторонний гнойный ринит, затруднение носового дыхания, головные боли, слезотечение, экзофтальм, диплопия, хемоз. При вовлечении ветвей тройничного нерва беспокоят оталгии.
Злокачественные опухоли нижней челюсти рано инфильтрируют мягкие ткани дна полости рта и щек, изъязвляются, кровоточат. Вследствие контрактур крыловидной и жевательной мышц затрудняется смыкание и размыкание зубов. Остеогенные саркомы отличаются стремительным ростом, быстро прогрессирующей инфильтрацией мягких тканей, асимметрией лица, нестерпимой болью, ранним метастазированием в легкие и другие органы.
В большинстве случаев опухоли челюстей диагностируются уже в поздних стадиях, что объясняется неспецифичностью симптоматики или бессимптомным течением, низкой онкологической настороженностью населения и специалистов (стоматологов, отоларингологов и др.). В выявлении опухолей челюстей могут помочь тщательный сбор анамнеза, визуальное и пальпаторное исследование мягких тканей лица и полости рта. Обязательным этапом диагностики является:
- Рентгенологическое обследование. Рентгенография и КТ челюстей, рентгенография и КТ придаточных пазух носа. Определенную диагностическую ценность может представлять сцинтиграфия, термография.
- Биопсия. При обнаружении увеличенных шейных или подчелюстных лимфоузлов выполняется пункционная биопсия лимфатического узла.
- Консультации смежных специалистов. При подозрении на злокачественную опухоль челюсти необходима консультация отоларинголога с проведением риноскопии и фарингоскопии; офтальмолога с комплексным офтальмологическим обследованием.
- Диагностические операции. В ряде случаев приходится прибегать к диагностической гайморотомии или диагностической пункции околоносовой пазухи с последующим цитологическим исследованием промывных вод. Окончательная гистологическая верификация осуществляется с помощью морфологического исследования биоптата.

Лечение опухолей челюстей
Лечение большей части доброкачественных опухолей челюстей - хирургическое. Наиболее оптимальным является удаление новообразования с резекцией челюстной кости в пределах здоровых границ; такой объем вмешательства позволяет предотвратить рецидивы и возможную малигнизацию опухоли. Зубы, прилегающие к опухоли, также часто подлежат экстракции. Возможно удаление некоторых доброкачественных опухолей челюстей, не склонных к рецидивированию, щадящим методом с помощью кюретажа.
При злокачественных опухолях челюстей используется комбинированный метод лечения: гамма-терапия с последующим хирургическим лечением (резекцией или экзартикуляцией челюсти, лимфаденэктомией, экзентерацией глазницы, операцией на околоносовых пазухах и пр.). В запущенных случаях назначается паллиативная лучевая терапия или химиотерапевтическое лечение.
В послеоперационном периоде, особенно после обширных резекций, больным может потребоваться ортопедическое лечение с помощью специальных шин, реконструктивные операции (костная пластика), длительная функциональная реабилитация для восстановления функций жевания, глотания, речи.
Прогноз
При своевременном и радикальном лечении доброкачественных одонтогенных и неодонтогенных опухолей челюстей прогноз для жизни хороший. В случае нерадикально выполненной операции или неправильной оценки характера опухоли есть вероятность рецидива или малигнизации. Течение злокачественных опухолей челюстей крайне неблагоприятное. При раке и саркоме челюсти пятилетняя выживаемость пациентов после комбинированного лечения составляет менее 20%.
Новообразования глаз
Нежные и чувствительные ткани нашего глаза, к сожалению, уязвимы для многих канцерогенных факторов: радиации, химических веществ, некоторых вирусов, ожогов и травм. Могут быть и наследственные причины их перерождения. Опухоли органов зрения и окружающих тканей настолько разнообразны, что их изучением занимается особый раздел клинической медицины — офтальмоонкология. Из-за множества вариаций новообразований глаз диагностировать проблему не всегда просто, для этого требуется комплексное обследование у врача-офтальмолога высокой квалификации. Но, каким бы ни был диагноз, пугаться не нужно — современные методы лечения шагнули так далеко, что для каждого случая найдётся подходящий метод.
Классификация опухолей глаза и окружающих тканей
К новообразованиям органов зрения применяется та же классификация, что и к опухолям в целом. Они подразделяются на:
- Доброкачественные — медленно растущие, не дающие метастазов, не оказывающие токсического эффекта. Могут перерождаться, становиться злокачественными. Среди опухолей глаз к такому типу относятся: папиллома, старческая бородавка на веке, доброкачественный невус и ряд других
- С местнодеструирующим ростом — не дающие метастазов, но имеющие инвазивный рост (промежуточная категория). Таким ростом характеризуются базалиома, прогрессирующий невус
- Злокачественные — быстрорастущие, разрушающие другие ткани и выделяющие токсины. Их клетки переносятся с кровью в другие части организма и могут дать вторичные очаги (метастазы). Примеры: рак конъюнктивы, мейбомиевых желёз, меланома и саркомы век.
Также новообразования глаз классифицируют по местоположению в поражённом органе:
- Опухоли орбиты (глазницы)
- Опухоли придаточного аппарата глаза (века, конъюнктивы)
- Внутриглазные опухоли (сосудистой оболочки и сетчатки).
Симптомы появления глазных новообразований
Практически все опухоли органов зрения раньше или позже становятся заметны. Они могут проявляться в виде наростов, уплотнений, пигментированных зон на коже век, отёков, покраснений в уголке глаза и вокруг него. На конъюнктиве и роговице они имеют вид мутной дымки или круглого беловато-желтого пятна. Опухоли сосудистой оболочки видны как пятна на радужке. Но более глубокие ткани глаза, затронутые новообразованиями, нельзя увидеть невооружённым глазом. О них можно не подозревать до того, как произойдёт падение зрения, начнутся болевые ощущения, разовьётся косоглазие и экзофтальм (смещение глазного яблока вперед (выпученные глаза), иногда со смещением в сторону).
Чем раньше патологические изменения будут обнаружены, тем больше шанс полностью обезопасить зрение Пациента. Переходить к лечению лучше на том этапе, когда опухоль ещё невелика. Поэтому рекомендуем обращать внимание на различные симптомы, которые далеко не всегда связаны с опухолями: слезотечение, тёмные пятна в поле зрения, падение остроты зрения, неприятные ощущения в области глаз. И, конечно, регулярная комплексная проверка зрения — лучшая защита от таких неприятных неожиданностей, как новообразования глаза.
Диагностика и лечение опухолей глаз
Обычно новообразование глаза можно выявить при офтальмоскопии (осмотре глазного дна). Для подтверждения и уточнения диагноза проводятся этапы обследования:
- УЗИ глазного яблока
- Компьютерная томография
- Магнитно-резонансная томография (МРТ)
- Флуоресцентная ангиография
- Биопсия тканей с последующим гистологическим анализом.
Современные методы иммуногистохимии позволяют точно определить природу опухоли, а томография — её локализацию.
Лечение глазных новообразований
Как и многие серьёзные патологии, опухоли требуют комплексного подхода к лечению. Выбор необходимых методов зависит от диагноза, стадии развития новообразования, индивидуальных особенностей Пациента. Важно понимать, что удаления опухоли не всегда может быть достаточно для безопасности здоровья впоследствии. В некоторых случаях понадобится регулярная профилактика её повторного развития.
Способы удаления опухолей:
- Лазерное испарение
- Радиохирургическое удаление с помощью роботизированных систем
- Криотерапия (замораживание раковых клеток жидким азотом)
- Термотерапия (несколько сеансов нагрева тканей до 45 градусов)
- Брахитерапия (контактная методика облучения)
- Фотодинамическая терапия (уничтожение раковых клеток реакцией их продукта на свет)
- Химиотерапия
Необходимость операции, как правило, возникает только на поздних стадиях болезни. До этого лечение может ограничиться абсолютно безопасными и малоинвазивными методиками (методика направленная на минимизацию области вмешательства в организм и степени травмирования тканей) .
Появление новообразования — повод для активных действий, но не для паники. Ваш лечащий врач подберёт такое сочетание методик, при котором будет достигнут максимально благоприятный, для вашего здоровья, результат. Проверяйте зрение регулярно, обращайтесь к специалистам при появлении тревожных симптомов — и будьте здоровы!
Опухоли орбиты
На долю новообразований орбиты приходится около 1\4 всех опухолей органа зрения. Среди них встречаются как доброкачественные (80%), так и злокачественные (20%) процессы.
В орбите могут развиваться метастатические опухоли!
Симптомы опухоли орбиты: боли в области орбиты, снижение остроты зрения и двоение, смещение и ограничение подвижности глаза, отек слизистой оболочки глаза и век, пальпируемое под кожей образование, нарушение функции век (опущение, деформация)
Следует помнить, что опухоли орбиты могут иметь бессимптомное течение
Методы диагностики патологии орбиты:
1. Офтальмологический осмотр
2. Визо-, пери-, кампи-, офтальмометрия
3. Экзофтальмометрия - неинвазивное определение степени смещения глазного яблока относительно костных стенок орбиты
4. УЗИ (в т.ч. с допплерографическим исследованием)
5. Рентгеновская компьютерная томография и магнито-резонансная томография - ведущие неинвазивные методы диагностики

6. Позитронно-эмиссионная томография
7. Биопсия - ведущий метод инвазивной диагностики опухолей орбиты. Морфологические методы диагностики новообразований орбиты: эксцизионная биопсия, инцизионная биопсия, тонкоигольная аспирационная биопсия.
Наиболее рациональный вид вмешательства определяется врачом на этапе подготовки к операции.
Хирургические методы лечение опухолей орбиты, имеющиеся в арсенале врачей-офтальмоонкологов, проводятся только в случаях отсутствия разрушений костных стенок и распространения опухоли на смежные зоны. В ином случае пациент должен быть направлен в специализированный онкологический стационар.
Виды лечения опухолей орбиты:
1. Хирургическое лечение - наиболее часто применяемый вид лечения. Полное удаление образования проводится в случаях отграниченных единичных очагов в орбите
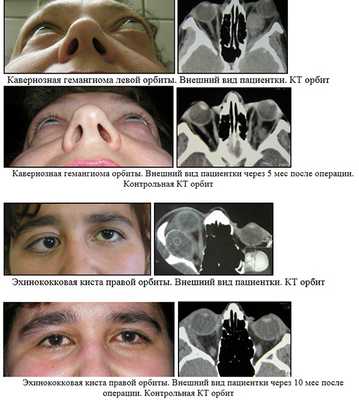
Удаление ad maximum с последующей лучевой или химиотерапией проводится в случаях диффузного роста опухоли, множественных очагов, подозрении на конкретный вид опухоли (например, лимфомы, метастазы), потребующий проведения дальнейшего химио-лучевого лечения.
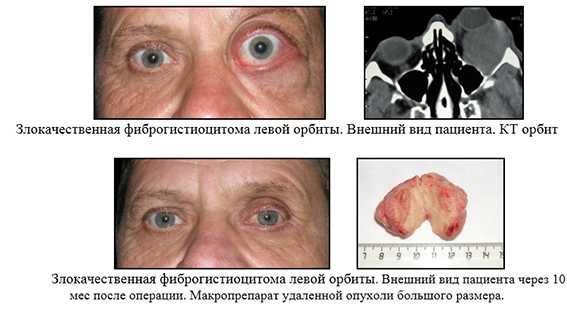
Экзентерация орбиты (полное удаление мягкотканного содержимого орбиты до костных стенок) - калечащий вид операций, выполняется в случаях подтвержденного злокачественного процесса в орбите, занимающий большую часть орбиты, когда ни один другой способ лечения не показан. Возможно проведение наружного протезирования в сроки около 9-12 мес после операции.
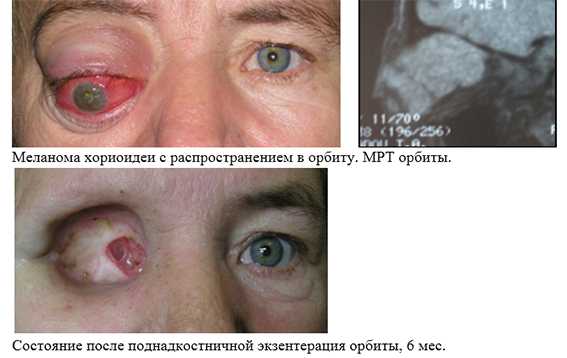
2. Лучевая терапия - некоторые виды опухолей и воспалительных заболеваний
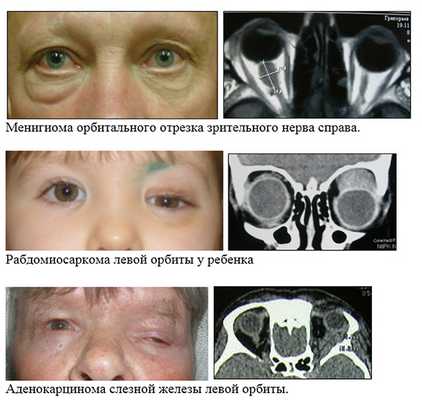
3. Химиотерапия - необходимость данного лечения определяется врачом-онкологом на консультации в специализированном учреждении. Необходимо, как правило, при лечении метастатических опухолей, лимфом и пр.
4. Комбинированное лечение.
5. Консервативное лечение - лечение с помощью медикаментозных средств, физиотерапии. Показано при псевдотуморозных (воспалительных) процессах, сосудистой патологии орбиты.
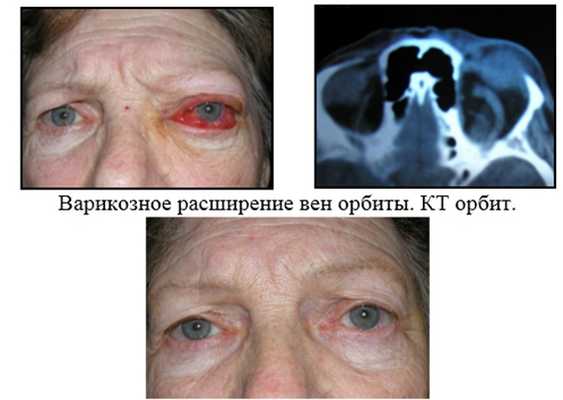
Состояние после курса консервативного лечения (противоотечные, сосудоукрепляющие, противовоспалительные, десенсибилизирующие ЛС).
Наблюдательная тактика возможна в случаях малого размера опухоли, предположительно доброкачественного характера, с очень медленным ростом (годами), которая не влияет на остроту зрения и косметический вид пациента.
Читайте также:
