Ампутация бедра ход операции по пирогову
Прорывным этапом в истории развития хирургии признан гениальный метод костнопластического удаления голени, совершенный Пироговым в 1952 году. Главным его достоянием была превосходная анатомическая реабилитация опорной функции прооперированной нижней конечности.
Подготовка к ампутации

При плановом удалении нижних конечностей в бедренной области у врачей имеется достаточно времени, чтобы собрать необходимые сведения о пациенте и тщательно изучить анамнез. Основное внимание направлено на выбор способа обезболивания, а также определение рациональной дозы анестетика в зависимости от уровня ампутации и состояния больного. Плановую операцию выполняют под общим или эпидуральным (спинальным) наркозом.
Примерно треть пациентов поступает в хирургию экстренно и оперируется в срочном порядке. При этом для предотвращения развития болевого шока используют эндотрахеальный (интубационный) наркоз. Прилагаются все меры по предупреждению возникновения возможных осложнений: кровотечения, инфицирования раневой поверхности, интоксикации продуктами разрушившихся клеток и тканей.
Основные принципы проведения ампутации
Помимо соблюдения техники операции по ампутации бедра, для ее успешного исхода необходим комплексный подход. Новые принципы удаления органов и тканей основаны на строгом выполнении следующих рекомендаций: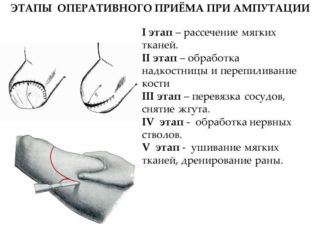
- Оперативному вмешательству должна предшествовать консультация пациента ангиохирургом.
- Для определения уровня разреза тканей необходима точная оценка снижения кровоснабжения бедренной области ноги. При ампутации верхней трети бедра стремятся сберечь как можно больше его длины для возможности дальнейшего протезирования.
- Следует очень бережно обращаться с тканями для предупреждения осложнений, обусловленных нарушением их кровоснабжения.
- После удаления конечности обязательно проведение пластической реконструкции культи с аккуратным наложением швов и формированием косной опоры для будущего протеза.
- Послеоперационная реабилитация должна включать протезирование пациента и нормализацию его психологического состояния.
Кропотливое изучение степени артериальной недостаточности и применение щадящих способов ампутации помогает сохранить максимально возможную часть нижней конечности, сократить восстановительный период и позволить пациенту жить полноценно.
Различные техники удаления конечности на уровне бедра
По форме рассечения тканей ампутации бывают круговыми, лоскутными (эллипсовидными). Круговые операции подразделяются на одно-, двух-, и трехмоментные. За момент принимают определенную плоскость иссечения тканей. Выделяют однолоскутные и двухлоскутные ампутации бедра. Размер лоскутов для полного укрытия площади разреза вычисляют по специальной формуле с учетом поправки на сократимость кожных покровов бедра.
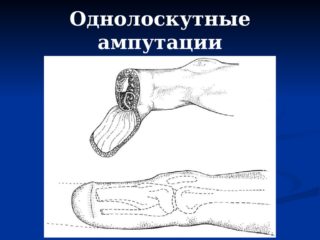
Перед выполнением операции отмечают место разреза с одним лоскутом, который должен укрыть иссеченную поверхность. Его размер должен составлять 1/3 часть длины окружности конечности на месте распила. На кожном лоскуте оставляют подкожную клетчатку и участок фасции. Лоскут выкраивают и располагают так, чтобы шов не попадал на опорную поверхность культи.
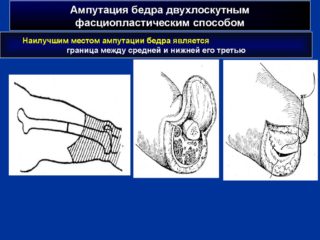
Ход операции по ампутации бедра двухлоскутным способом предполагает укрывание раневой поверхности двумя языкообразными фрагментами кожи ориентированными противоположно друг другу. Величина лоскутов может быть разной, но их общий размер должен соответствовать диаметру поверхности иссечения и поправкам на сократимость кожи.
Исходя из тканей, составляющих укрывные лоскуты, выделяют следующие способы формирования культи:
- кожно-фасциальный: лоскут из кожи, подкожного жира, фасции;
- тендопластический: сухожильно-пластический;
- костнопластический применяется при ампутации нижней конечности на уровне нижней трети бедра с формированием опорной зоны из надколенника;
- периостопластический: в состав лоскута входит надкостница;
- миопластический с мышцами-антагонистами.
Тендопластическая ампутация бедра по Каллендеру с вычленением колена выполняется с удалением надколенника, отрезанием мышц от сухожилий. После отпиливания кости поверхность иссечения накрывают сухожилиями мышц-антагонистов и сшивают.

При таком способе удаления пораженных отделов нижней конечности поверхностные и глубокие мягкие ткани иссекают одномоментно. Обрезанные мышцы самопроизвольно сокращаются. При последующем перепиливании кости по краю сокращения мышц образуется конус с вершиной из спиленного диафиза. Гильотинная ампутация предполагает одновременное иссечение всех тканей бедра.
После одномоментных операций культя получается выраженной конической формы непригодной для прикрепления протеза, поэтому в дальнейшем требуется повторная ампутация с пластическим формированием культи под протез. Данный метод является вынужденной мерой в экстренных ситуациях.
Данный метод состоит из двух основных этапов: надрезания поверхностных слоев ткани до фасции включительно и циркулярного рассечения всех мышечных волокон. Второй момент выполняют по линии, образованной сократившейся кожей либо подворачивают кожу с фасцией в виде манжеты и по линии сгиба проводят разрез мышц. После полного иссечения конечности, отворачивают манжету, укрывают поверхность разреза.
Круговые трехмоментные операции выполняются в зонах с большой мышечной массой, например, для ампутации нижней конечности на уровне средней трети бедра. Различают простую и конусно-круговую операцию по методу Пирогова. Главная особенность техники состоит в создании достаточного объема мышечного слоя для укрытия будущей культи.
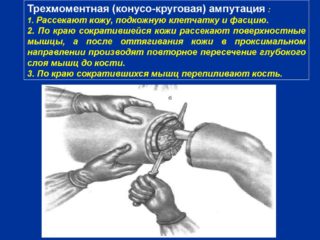
Последовательность действий при выполнении трехмоментной ампутации бедра по Пирогову включает следующие этапы:
- определить уровень ампутации;
- рассчитать параметры мягких тканей, обрисовать в виде эллипса проекционные линии разреза кожи;
- I момент операции — рассечение кожи и подкожной клетчатки по намеченным линиям;
- II момент операции — рассечь поверхностные мышечные пучки, оттянуть вверх;
Метод циркулярных ампутаций отличается быстротой и технической простотой выполнения. Возможные недостатки – образование грубого рубца на месте прилегания культи к протезу, необходимость иссечения на более высоком уровне.
Для реампутации нижней трети бедра чаще применяют костно-пластический метод Гритти-Шимановского-Альбрехта для исправления порочной культи. Данным способом надколенник подворачивают, формируя костную опорную поверхность для более функционального протезирования.
Возможные осложнения при удалении бедра

Распространенным осложнением хирургического удаления бедра является инфицирование раневой поверхности, вследствие чего образуются нагноения. Послеоперационное развитие инфекционного процесса зачастую становится причиной для повторной ампутации пораженных тканей.
Характерными признаками развития осложнений являются:
- хруст кожных покровов около раны при их прощупывании;
- обильная отечность тканей культи;
- болевой синдром;
- симптомы воспалительного процесса.
Состояние пациентов после операции нормализуют медикаментозным компенсированием симптомов осложнения. Наличие инфекции служит показанием для санации раны.
Уход за культей в послеоперационный период
Степень риска развития осложнений после проведения операции зависит от выполнения пациентами рекомендаций врача и правильного ухода за культей. Реабилитационные мероприятия включают разрабатывание прооперированной конечности для предотвращения образования контрактур. Пациент занимается разминкой ноги уже на третий день после удаления бедра, постепенно увеличивая продолжительность занятий.
После снятия швов и наложения повязки начинаются более интенсивные тренировки с упражнениями, направленными на повышение мышечного тонуса, улучшение трофики тканей. Это позволяет подготовить прооперированную конечность к ношению протеза. Примерно через месяц после выполнения восстановительного курса пациенты начинают передвигаться с протезом.
Ампутация бедра – оперативное вмешательство, во время которого усекается проксимальная и дистальная части нижней конечности на протяжении кости. К хирургическому лечению прибегают при наличии жизненных показаний: гангрена, злокачественные опухоли (меланома, саркома), функциональные сосудистые заболевания, синдром диабетической стопы и т.д. В реабилитации пациентов с культями ноги определяющее значение имеет протезирование. Искусственное формирование опороспособной конечности способствует частичному восстановлению активности больного.
Виды ампутации
В хирургической практике выделяют несколько типов ампутаций:
- По периоду выполнения – первичные, вторичные (связанные с осложнениями), повторные (реампутация).
- По методу удаления тканей – круговые (гильотинные, одно-, двух- и трехмоментные), лоскутные (одно-двухлоскутные).
- По отношению к периосту – апериостальные, периостальные, субпериостальные.
- По методу закрытия спила кости – костнопластинчатые, миопластические, кожно-подкожно-фасциальной пластикой, тенопластические, периостопластические.

Операция по иссечению бедренной кости осуществляется при диагностировании необратимых патологических изменений в мягких или костных тканях:
- ожоги 4-й степени;
- гангрена;
- тотальное повреждение сосудов;
- размозжение бедра;
- повреждение нервов;
- огнестрельные ранения.
Чаще всего решение об усечении конечности принимается хирургом после доставки больного в отделение срочной хирургии.
К радикальной операции прибегают только в тех ситуациях, когда шансов на спасение ноги нет. В случае размозжения костей, разрыва связок и сильного повреждения сосудов сохранять бедро опасно, так как это может привести к развитию сепсиса и гибели пациента.
Операции данного типа проводятся через какое-то время после первичного удаления бедренной кости. Показаниями к ампутации выступают осложнения после хирургического вмешательства и травмы:
- воспалительные процессы в сохранившихся тканях;
- ожоги и обморожения;
- образование инфекционных очагов в культе;
- патологии, вызванные ношением протеза.
Важно! При развитии септического воспаления необходимо срочно обращаться за помощью к хирургу ввиду высокой вероятности заражения крови.
В данной ситуации ампутация нижней конечности проводится с целью исправления врачебных ошибок, которые могут быть связаны с просчетами в процессе формирования культи. Реампутация назначается пациентам, если остаток ампутированной ноги не совместим с протезом или на поверхности мягких тканей образуются незаживающие трофические язвы. Повторное удаление культи также показано при натяжении кожных покровов в области спила бедренной кости.

В хирургии выделяют несколько видов вялотекущих заболеваний, развитие которых приводит к необратимым патологическим процессам в нижних конечностях:
- недоброкачественные новообразования;
- сахарный диабет;
- болезнь Бюргера;
- гнойно-некротическое поражение костной ткани;
- хроническое поражение кровеносных сосудов;
- туберкулез костей.
Проявлениями вышеперечисленных патологий являются некротические повреждения органических структур. Несвоевременное удаление бедренной кости чревато проникновением в кровь токсинов из очагов воспаления и, как следствие, развитием сепсиса. Целью операции является усечение поврежденных отделов ноги и предотвращение гибели пациента от заражения крови.
Подготовка к ампутации
В 30% случаев ампутацию кости проводят без подготовки по причине поступления больных в отделение срочной хирургии. До начала операции особое внимание уделяется обезболиванию, так как недостаточная анестезия является причиной возникновения болевого шока.
При проведении оперативного лечения по неотложным показаниям прибегают к интубационному (эндотрахеальному) наркозу. В случае планового оперирования пациентов используют общую или местную анестезию.
Удаление части нижней конечности на уровне бедренной кости сопровождается повреждением сосудов периоста (надкостницы), мышечных тканей и нервных стволов, в которых сосредоточено множество болевых рецепторов. Поэтому в хирургии для обезболивания тканей и снижения риска интоксикационных осложнений используют эпидуральную анестезию.
Выбор способа анестезии определяется уровнем ампутации, вероятностью развития болевого шока и самочувствием пациента. В большинстве случаев хирурги отдают предпочтение общему наркозу – так во время хирургического вмешательства больные ничего не ощущают.
Основные принципы проведения ампутации

В связи с частыми осложнениями, связанными с образованием трофических язв и рубцов, приходилось прибегать к реампутации. Отсутствие резервного расстояния для возможного повторного проведения операции – ключевой недостаток стандартных схем удаления части кости.
Благодаря стремительному расширению технических возможностей в хирургической практике появилось множество вариантов протезирования, вследствие чего принципы ампутирования претерпели серьезные изменения:
- удалению подлежат исключительно поврежденные ткани;
- максимальное сохранение функциональной активности конечности;
- формирование культи, совместимой с существующими вариантами протезов;
- предотвращение у пациентов фантомных болей.
Обратите внимание! В хирургической практике каждый случай удаления бедренной кости является индивидуальным с точки зрения используемых способов ампутации и реабилитационных программ.
Вне зависимости от ампутируемой части тела хирургическое вмешательство проводится в несколько этапов:
- рассечение мягких тканей;
- обрезание кости и обработка периоста;
- обработка крупных нервов и перевязка сосудов.
Удаление большеберцовой кости осуществляют, если некротизации подверглись только ткани стопы, а в дистальном отделе ноги кровь циркулирует в удовлетворительной степени. Ампутация голени осуществляется несколькими способами:
- Костно-пластическая ампутация – предполагает иссечение камбаловидной мышцы, распил берцовых костей и перевязывание и подшивание крупных нервов и сосудов.
- Усечение голени в средней трети по Burgess – сопровождается вырезанием двух мягкотканных фрагментов – короткого переднего и длинного заднего. После операции рубец образуется в верхней части культи, что создает оптимальные условия для протезирования.
- Лоскутная операционная техника – предполагает вырезание длинного заднего и короткого переднего лоскута.
Если усечение осуществляют в нижней трети берцовой кости, седалищный нерв укорачивают без дополнительной обработки. Особое внимание уделяется резекции кожных нервов, так как их врастание в рубцовую ткань часто приводит к появлению болей.

Усечение кости выше коленного сустава приводит к существенному снижению функциональной активности ноги. Ампутацию нижней конечности на уровне тазобедренного сустава проводят при неудовлетворительном кровообращении в тканях, возникающем на фоне гангренозного поражения. В процессе оперирования хирурги работают с бедренной костью, крупными кровеносными сосудами, а также обширным слоем мышечных тканей.
Существует несколько техник формирования опорной культи:
- Операция по Альбрехту – костно-пластическая резекция бедра, которая проводится для изменения формы порочной культи в процессе реампутации.
- Ампутация по Пирогову – конусно-круговое усечение конечности, которое используется исключительно в полевых условиях для профилактики инфекционного воспаления травмированной конечности. На границе отсечения кости формируют два лоскута – передний и задний. Длина каждого из них должна составлять 1/6 часть диаметра операционной раны.
Костно-пластическая операция не используется при тотальных сосудистых патологиях и ишемическом поражении мышц.
После наложения швов в прооперированной области оставляют дренаж и накладывают асептическую повязку.
Самым ответственным периодом в операции по усечению нижней конечности является формирование культи. От правильности медицинских манипуляций зависит ее пригодность к протезированию и необходимость реампутации. В хирургической практике прибегают к использованию двух методов обработки надкостницы:
- Апериостальный способ. На уровне спила соединительнотканную оболочку кости пересекают циркулярным разрезом. Затем периост немного смещается, а костная ткань перепиливается чуть ниже области рассечения периоста.
- Субпериостальный способ. Во время операции надкостница разрезается ниже линии перепиливания кости, после чего смещается в проксимальном направлении. На завершающем этапе периост зашивается над областью спила костной ткани.
Субпериостальный метод обработки периоста не применяется при оперировании пожилых пациентов, что связано с риском его срастания с костью.
При туалете культи проводятся следующие мероприятия:
- перевязка крупных и мелких вен и артерий;
- гемостаз (для профилактики септического воспаления);
- обработка усеченных нервных окончаний.
От правильности выполнения вышеперечисленных процедур зависит вероятность возникновения у больных осложнений. Неудача при обработке нервов чревата их врастанием в соединительнотканные спайки.

Чтобы предотвратить осложнения, обработку нервов осуществляют одним из следующих способов:
- Перерезанные нервные окончания аккуратно вшиваются в соединительнотканную прослойку.
- Угловая резекция нервных стволов с последующим сшиванием волокон эпиневрия.
- Сшивание концов нервов между собой.
После проведения вышеперечисленных манипуляций зашиваются наружные ткани культи. Мышечные волокна после операции быстро срастаются с костью, поэтому их не подшивают.
Техники ампутации
По технике усечения наружных тканей операции подразделяют на два вида – лоскутные и круговые.
После усечения поврежденной части конечности спил кости закрывается лоскутом тканей, который состоит из фасции, кожи и клетчатки. Сформированный во время операции край культи имеет форму торпеды или языка.
После ампутации открытую рану закрывают двумя мягкотканными фрагментами, которые вырезаются из противолежащих поверхностей ноги. При расчете необходимой длины лоскутов учитывается следующие факторы:
- диаметр операционной раны;
- коэффициент сократимости кожных покровов;
- способ обрезания кости.
В отличие от вышеописанного хирургического способа, двухлоскутная операция является более трудоемкой. Благодаря такому методу закрытия спила кости осложнения после оперативного вмешательства возникают нечасто.

В процессе оперирования мягкие ткани на уровне бедра рассекают круговым движением, после чего перепиливают кость. Этот способ ампутации чаще используется в случае неотложного оперирования пациентов, что может быть связано с:
- огнестрельными ранениями;
- автомобильными катастрофами;
- производственными травмами;
- падением с большой высоты и т.д.
Существенным недостатком одномоментной операции является образование порочной культи конической формы, при которой показано вторичное оперирование.
Удаление поврежденной части ноги, а также распиливание кости осуществляется в два этапа:
- Рассечение кожи, подкожной клетчатки и оболочки мышц с их последующим смещением к проксимальному отделу конечности.
- Разрезание мышечных волокон вдоль края натянутых тканей и распиливание кости.
Существенным недостатком такой операции является образование кожных складок в области культи, которые впоследствии приходится удалять оперативным путем.
В данном случае ампутации подлежат участки поврежденной ноги, в которых находится только одна кость. Трехмоментные ампутации бедра по Пирогову проводятся в несколько этапов:
- Разрезание кожи, клетчатки, соединительнотканной оболочки мышц.
- Рассечение мышечных волокон вдоль сократившейся дермы.
- Резекция глубоких мышц по краю оттянутой кожи.
После операции часто появляются рубцы в опорной части культи, которая к тому же может иметь конусную форму. Протезирование осуществляется только после реампутации, предполагающей иссечение спаечных образований и изменение формы тканей в области обрезанной кости.

Конусно-круговая ампутация была разработана Н.И. Пироговым, который использовал ее при лечении пациентов с газовой гангреной и боевыми ранениями. Плюсом метода является возможность оперативного вмешательства в полевых условиях без подготовки.
Послеоперационные осложнения
В период реабилитации примерно у 23% пациентов возникает одно из следующих осложнений:
- некротизация мягких тканей;
- предынфарктное состояние;
- госпитальная пневмония;
- бактериальное воспаление раны;
- рецидивы хронических патологий ЖКТ ;
- тромбоз сосудов;
- нарушение кровообращения в мозге.
Для предупреждения негативных последствий больные проходят антибактериальную терапию и физиотерапевтическое лечение. Массаж, дыхательная гимнастика и лечебная физкультура снижают риск возникновения легочных заболеваний и застойных процессов в мягких тканях.
Болезненные ощущения, которые возникают в ампутированной конечности, называют фантомными болями. Истинная причина их возникновения не установлена, поэтому этиотропных и патогенетических методов их лечения не существует. К типичным проявлениям патологии относят:
- зуд в области пятки;
- онемение пальцев ноги;
- прострелы в ступне;
- дискомфорт в колене.
Для купирования неприятных ощущений используют антидепрессанты и седативные средства. Они уменьшают выраженность симптоматики и препятствуют развитию у пациентов депрессивного состояния. Для скорейшего устранения послеоперационного осложнения рекомендуется прибегать к разработке конечности и тренировкам с использованием протеза.
Грамотно организованная психологическая поддержка в дооперационном и послеоперационном периоде позволяют ускорить адаптацию и привыкание пациентов к отсутствию ноги. Своевременное оказание помощи и внимание со стороны близких людей сокращают период реабилитации и благотворно влияют на психоэмоциональное состояние больных.

Позитивный настрой снижает вероятность возникновения болей в отсутствующей конечности и других послеоперационных осложнений. Специалисты уверены, что это связано с отсутствием факторов, негативно влияющих на функционирование нервной системы. В период восстановления рекомендуется выполнять предписания врача и не думать об отсутствии дееспособности.
Реабилитация больных после усечения бедра занимает не менее 6-9 месяцев при отсутствии серьезных послеоперационных осложнений. В зависимости от уровня ампутации пациентам присваивают одну из нижеперечисленных групп инвалидности:
- I группа – устанавливается при коротких культях в области бедра сразу обеих ног с частичным ограничением функций верхних конечностей.
- II группа – дается больным с протезированием бедра при сочетанном поражении второй ноги или обеих нижних конечностей на уровне голени.
- III группа – устанавливается при частичном восстановлении функций утраченной ноги с помощью протеза.
Группа инвалидности определяется с учетом не только анатомического дефекта, но и наличия сопутствующих осложнений, влияющих на качество жизни и работоспособность пациентов.
Уход за культей после операции

Вероятность развития инфекции в прооперированных тканях во многом зависит от тщательности ухода за больными. При составлении реабилитационной программы должны учитываться следующие нюансы:
- Уже на третий день после операции пациенты должны разрабатывать культю для предотвращения контрактур.
- Через две недели снимаются швы, вместо которых накладывают повязку. В этот период следует начинать активные тренировки для повышения тонуса мышц и подготовки культи к протезированию.
- Через месяц больные примеряют протез и активно разрабатывают конечность.
Ампутация ноги на уровне бедренной кости – сложная операция, которая приводит к инвалидности пациента. К радикальному хирургическому вмешательству прибегают только в том случае, если сохранить конечность не представляется возможным. Показаниями к ампутации являются: гангрена, злокачественные опухоли, сосудистые заболевания, некроз кости и т.д. Вероятность возникновения послеоперационных осложнений зависит от метода усечения конечности и соблюдения правил реабилитации.

а) Конусная круговая трехмоментная ампутация бедра по Пирогову – ампутация бедра в средней и нижней трети.


1. Циркулярный или элиптический разрез кожи на 1/3 длины окружности бедра ниже уровня предполагаемого сечения кости с учетом сократимости кожи (3 см на задне-наружной стороне и 5 см на передне-внутренней).
2. По краю сократившейся кожи сразу до кости рассекают мышцы. Чтобы избежать двукратной перерезки седалищного нерва рекомендуют первое иссечение мышц сзади не доводить до кости.
3. Оттягивают кожу и мышцы и производим вторичное иссечение мышц до кости.
4. Ретрактором оттягивают мягкие ткани, на 0,2 см выше уровня сечения кости разрезают надкостницу и распатором сдвигают ее дистально. Перепиливают кость, удерживая конечность горизонтально, чтобы избежать перелома.
5. Перевязывают бедренную артерию и вену и другие видимые сосуды. Пересекают нервы.
6. Накладывают послойные швы на фасцию и кожу, вводят дренажи.
б) Двухлоскутная ампутация бедра в нижней трети фасцио-пластическим способом (на границе между средней и нижней третью):


1. Выкраивают два кожно-фасциальных лоскута: длинный передний и короткий задний. Для этого производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскута составляла по 1/3 длины окружности бедра на уровне окружности кости. На сократимость кожи к первому лоскуту прибавляют 3 см, ко второму – 5 см. Граница между лоскутами на передней поверхности должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней – диаметрально противоположно ей.
2. Ампутационным ножом рассекают мягкие ткани изнутри кнаружи.
3. Мышцы рассекают круговым разрезом и сильно оттягивают кверху.
4. По краю оттянутых мышц рассекают скальпелем надкостницу и распатором сдвигают ее книзу. Кость перепиливают.
5. Перевязывают бедренные артерии и вены, нервы пересекают бритвой.
6. Накладывают послойные швы на фасцию и кожу, вводят дренажи.
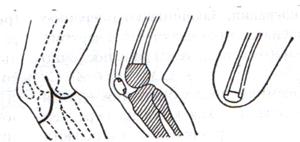
в)Костно-пластическая ампутация бедра по Гритти-Шимановскому-Альбрехту.
1. На передней поверхности коленного сустава выкраивают дугообразный лоскут, начиная на 2 см проксимальнее латерального надмыщелка бедра. Разрез сначало вертикально вниз, несколько ниже бугристости большеберцовой кости поворачивают дугообразно на медиальную поверхность и заканчивают на 2 см выше медиального надмыщелка. Передний лоскут составляет 2/3 диаметра колена.
2. На уровне поперечной кожной складки подколенной области выкраивают задний лоскут. Задний лоскут составляет 1/3 диаметра колена.
3. Оттягивают мягкие ткани передней и задней поверхности бедра вверх на 8 см выше уровня суставной щели. После этого выше надмыщелков надсекают циркулярно надкостницу и перепиливают кость. Для предупреждения соскальзывания надколенника его перепиливают так, чтобы в его средине остался четырехугольный выступ (штиф), который можно было бы вставить в костно-мозговой канал опила бедренной кости и подшить к надкостнице бедра кетгутовыми швами.
Техника обработки надкостницы и кости:
а) субпериостальный способ – надкостницу пересекают циркулярно дистальнее уровня предполагаемого распила кости, с помощью распатора отслаивают в проксимальном направлении, кость перепиливают и покрывают поверхность опила избытком надкостницы (предупреждает образование остеофитов и заострение кости)
б) апериостальный способ – надкостница пересекается проксимальнее предполагаемого уровня распила кости на 0,5 см и отслаивается в дистальном направлении (часто приводит к образованию остеофитов).
в) транспериостальный способ – кость перепиливают в непосредственной близости к пересеченной надкостнице, отступая от ее края на 1-2 мм дистальнее.
10. Перепиливая кость, необходимо соблюдать определенные правила:
а) вначале делается небольшой запил для предупреждения соскальзывания пилы при перепиливании гладкой плотной поверхности кости
б) кромки распила тщательно обрабатываются рашпилем, долотом и напильником для того, чтобы конец кости стал гладким и ровным (предупреждение травмирования мягких тканей в послеоперационном периоде; облегчение возможности протезирования)
11. Крупные сосуды лигируются до снятия жгута (найденные сосуды захватывают кровоостанавливающим зажимом – отдельно артерия и вена, отделяют их от окружающих тканей и лигируют кетгутом для профилактики лигатурных свищей; на крупные магистральные артерии накладывают две лигатуры, одна из которых прошивная). Мелкие сосуды перевязывают после снятия жгута.
12. Пересечение нерва производят проксимальнее уровня ампутации не менее 5-6 см. Неусеченные по всем правилам нервные стволы могут производить к образованию невром, спаянных с рубцовой тканью культи, поэтому нерв осторожно выделяют из окружающих тканей и пересекают одним движением бритвы.
13. Методы формирования культи:
а) кожно-фасциальный – опил укрывается лоскутом из кожи, подкожной клетчатки и фасции
б) тендо-пластический – опил укрывается сухожилиями мышц
в) костно-пластический – для укрытия опила кости используется часть другой кости (использование надколенника при ампутации нижней трети бедра)
г) миопластический – сшивание мышц-антагонистов над костным опилом
Грудь.
1)Подобрать инструменты для торакотомии и резекции ребра.
Операцию выполняют с целью удаления патологически измененных
ребер, для торакопластики и получения костного трансплантата.
Больной полулежит на здоровом боку с валиком под нижними ребрами.
Разрез кожи ведут вдоль ребра, подлежащего резекции. Рассекают
фасциально-мышечные слои до надкостницы. Последнюю вскрывают вдоль
наружной поверхности ребра. По краям разреза надкостницы делают две
поперечные насечки. Надкостницу постепенно отслаивают от кости прямым
•и изогнутым распаторами. Затем равномерными движениями реберного
распатора Дуайена вдоль ребра отделяют надкостницу от задней (плев
ральной) поверхности ребра. Не извлекая распатора, проводят снизу
браншу изогнутых реберных ножниц и пересекают ребро с одной, а затем
с другой стороны. После удаления ребра надкостницу сшивают для вос
становления ложа ребра. Накладывают швы на мышцы, фасцию и кожу
Крикоконикотомия-вскрытие гортани путем рассечения дуги перстневидного хряща и щитоперстневидной связки.
Выполняется экстренно, когда нет времени для проведения трахеостомии (острая дыхательная недостаточность, травма гортани, обтурация ее просвета инородным телом).
Варианты вскрытия трахеи на различных уровнях:
1 – тиреотомия 2 – коникотомия 3 – крикотомия
4 – верхняя трахеотомия 5 – нижняя трахеотомия
1. Одномоментным вертикальным разрезом по срединной линии шеи ниже щитовидного хряща рассекаем кожу, дугу перстневидного хряща и щитоперстневидную связку.
2. В разрез вводим зажим и раздвигаем бранши, что обеспечивает поступление воздуха в дыхательные пути.
3. После исчезновения асфиксии крикоконикотомию заменяем трахеостомией.
NB! Длительное нахождение канюли вблизи перстневидного хряща обычно осложняется хондроперихондритом с последующим стенозом гортани и травмой голосового аппарата.
2)Показать топографию органов переднего средостения. Передней стенкой переднего средостения является грудина, покрытая внутригрудной фасцией, задней — передняя стенка перикарда. По бокам оно ограничено сагиттальными отрогами внутригрудной фасции и передними переходными складками плевры. На этом участке переходные складки плевры лежат очень близко друг к другу, нередко соединяясь связкой. Переднее средостение, простирающееся сверху от горизонтальной плоскости на уровне бифуркации трахеи, а снизу до диафрагмы, называют также позадигрудинным (ретростернальным) клет-чаточным пространством. Содержимым пространства являются клетчатка, внутренние грудные сосуды и передние лимфатические узлы средостения. А.et v. thoracicae intemae до уровня II реберных хрящей располагаются между плеврой и внутригрудной фасцией, ниже прободают последнюю и лежат кпереди от нее, а ниже III ребра лежат по сторонам от грудины (до 2 см от краев) между внутренними межреберными мышцами и поперечной мышцей груди. На этом же уровне передние переходные складки плевры начинают расходиться в стороны (больше слева), образуя нижний межплевральный треугольник. На нижней (диафрагмальной) стенке переднего средостения можно увидеть два грудино-реберных треугольника [Morgagni] между pars stemalis и pars costalis диафрагмы, где прилежат друг к другу внутригрудная и внутрибрюшная фасции. От фиброзного перикарда к внутригрудной фасции в сагиттальном направлении проходят верхние и нижние грудино-перикардиальные связки, ligamenta sternopericardiaca. В клетчатке переднего средостения расположены предперикардиальные лимфатические узлы. Они связаны через межреберья с лимфатическими сосудами молочной железы, в результате чего довольно часто поражаются метастазами при раке молочной железы.
3)Показать топографию органов заднего средостения Нисходящая часть аорты, pars descendens aortae, является продолжением дуги аорты и делится на грудную, pars thoracica, и брюшную, pars abdominalis, части. Грудной отдел аорты переходит в брюшной на уровне XII грудного позвонка через hiatus aorticus диафрагмы вместе с грудным протоком. Грудная аорта располагается в заднем средостении, на уровне IV—XII грудных позвонков. От нее отходят задние межреберные артерии. Сначала аорта лежит на левой стороне тел позвонков, затем приближается к срединной линии. Спереди от грудной аорты располагаются корень левого легкого, левый блуждающий нерв и задняя стенка левого предсердия. На уровне IV—VI грудных позвонков справа от аорты находится пищевод. Ниже пищевод, постепенно пересекая аорту справа налево, целиком смещается кпереди от нее. Сзади и несколько слева от аорты проходят v. hemiazygos и левые межреберные вены. Сзади и справа от грудной аорты проходит v. azygos, позади располагается грудной проток. Левая наружная полуокружность нисходящей аорты покрыта средостенной плеврой.
Читайте также:


