Анатомия тазобедренного сустава на мрт
а) Вопросы лучевой анатомии:
1. Рекомендации по визуализации:
• Поверхностная катушка на исследуемый сустав:
о Зона визуализации: 14-20 см
о Толщина среза: 3-5 мм
о Аксиальная проекция:
- От надвертлужной области до малого вертела о Косая аксиальная проекция:
- Ориентирована по оси шейки бедренной кости
- Охватывает вертлужную впадину и шейку бедренной кости
- Впервые предложена для оценки угла а при бедренно-вертлужном импиджменте
- Также представляет ценность для выявления разрывов вертлужной губы
о Продольная проекция:
- От средней линии таза до латерального края мышц
- Часто позволяет наилучшим образом визуализировать повреждения вертлужной губы и ее отрывы
о Фронтальная проекция:
- Охватывает все мышцы
• В исследование тазобедренного сустава следует включать томограммы таза с полной зоной визуализации во фронтальной проекции в режиме Т1 с подавлением сигнала от жира:
о Причиной боли в тазобедренном суставе часто могут служить патологические изменения за его пределами
о Зона визуализации: 32-44 мм
о Толщина среза: 4-6 мм
• Также представляют ценность срезы, выполненные через мыщелки бедра в катушке для тела:
о Позволяют определить величину антеверзии бедренной кости
2. Сложности визуализации:
• Может иметь место врожденное отсутствие вертлужной губы
• Борозды, расположенные глубже губы, могут имитировать разрыв:
о Могут встречаться в любом положении
о Гладкие параллельные края в противоположность фестончатым неровным контурам при разрыве
• Борозда между губой и капсулой может имитировать разрыв
• Дегенеративные изменения вертлужной губы, встречающиеся почти у всех, не следует расценивать в качестве признаков разрыва
• Большая часть разрывов губы происходит в передне-верхнем квадранте:
о Эффект частичного объема на фронтальных томограммах может имитировать или скрывать разрывы
о Разрывы наилучшим образом отображаются в продольных или косых аксиальных проекциях
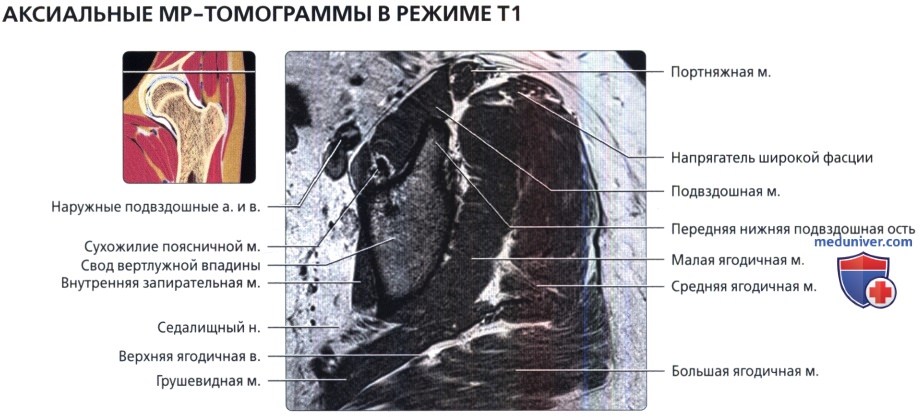
Представлена первая из девяти аксиальных Т1 -взвешенных МР-томограмм левого тазобедренного сустава. Запирательный нерв лежит поверх внутренней запирательной мышцы. Седалищный нерв покидает таз через большую седалищную вырезку. 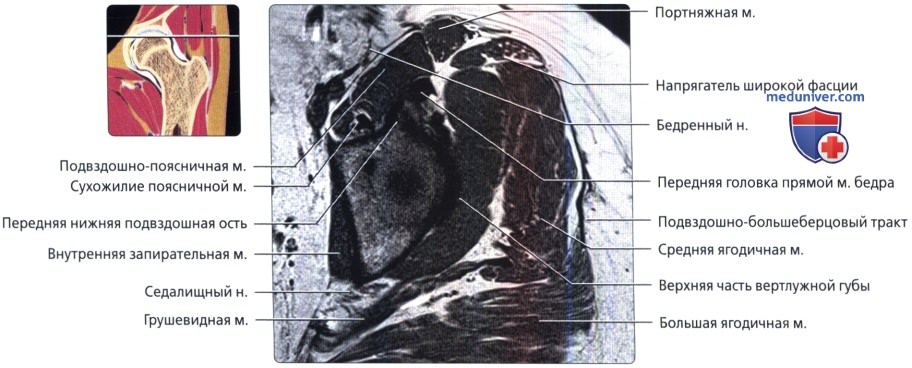
Сухожилие поясничной мышцы визуализируется в виде отчетливой структуры с сигналом низкой интенсивности у заднего края подвздошно-поясничной мышцы. У места своего начала от передней нижней подвздошной ости визуализируется передняя головка прямой мышцы бедра. 
Визуализируются сухожилия обеих головок прямой мышцы бедра. Подвздошно-поясничная мышца лежит медиальнее прямой мышцы бедра, а портняжная мышца пересекает ее по диагонали. 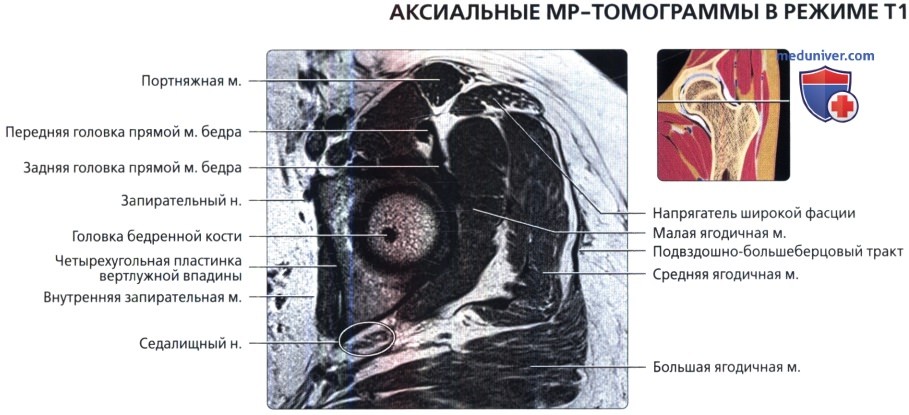
Седалищный нерв после выхода из таза идет косо и на аксиальных срезах имеет овальную форму. На этой томограмме визуализируется слияние передней и задней головок прямой мышцы бедра. 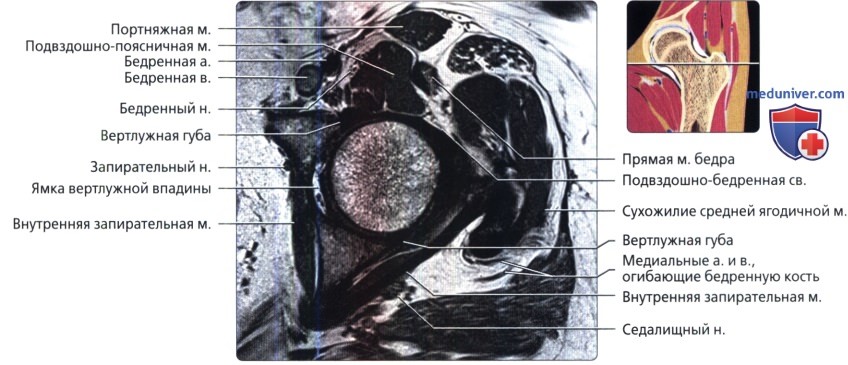
Медиальные сосуды, огибающие бедренную кость, оборачиваются вокруг заднего края большого вертела и кровоснабжают проксимальный отдел бедренной кости. Визуализируется внутренняя запирательная мышца, идущая от медиальной поверхности вертлужной впадины, огибающая под острым углом седалищную кость и проходящая в передне-наружном направлении к месту своего прикрепления в грушевидной ямке. 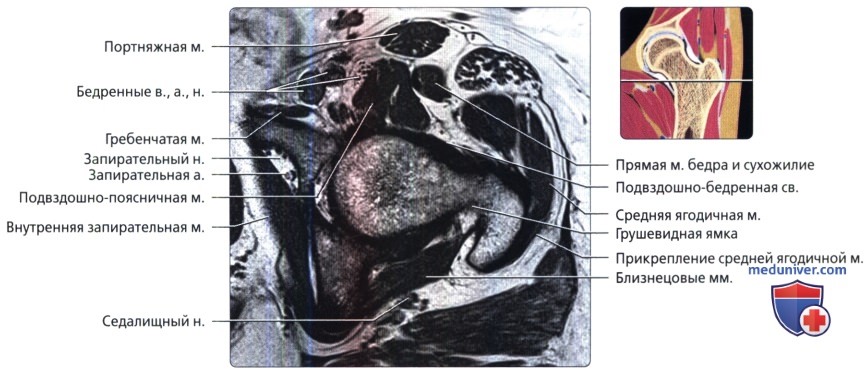
Сухожилия малой и средней ягодичных мышц достигают места своего прикрепления к большому вертелу. 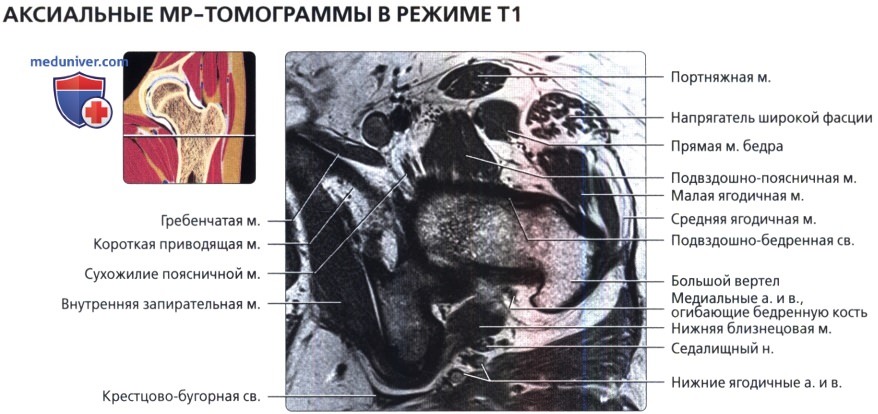
Сухожилие поясничной мышцы представляет собой отчетливую структуру у заднемедиального края подвздошно-поясничной мышцы. 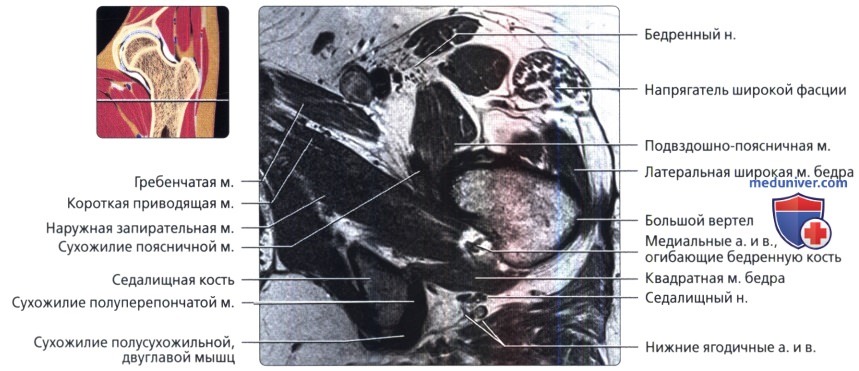
Сухожилие полуперепончатой мышцы начинается кпереди от общего сухожилия полусухожильной и двуглавой мышц бедра. 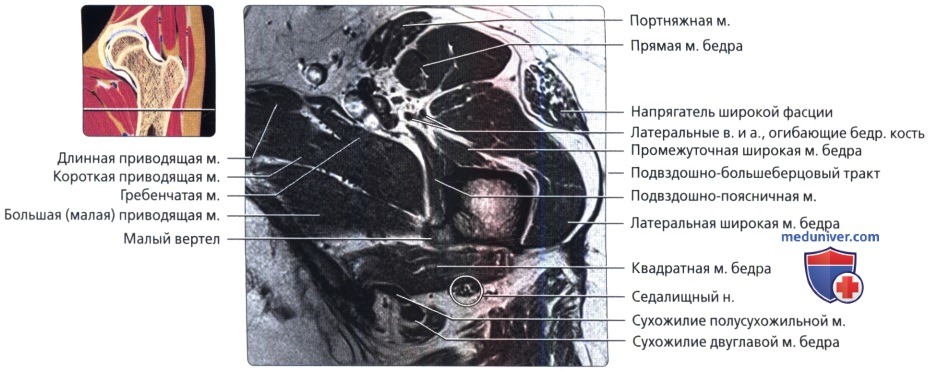
Лучше всего, по-видимому, рассматривать большую приводящую мышцу как две отдельные мышцы. Показанная здесь верхняя порция имеет близкую к горизонтальной направленность, иногда называется малой приводящей мышцей и приводит бедро. Более вертикально направленная порция визуализируется здесь начинающейся от седалищного бугра. Она имеет многочисленные точки прикрепления к диафизу бедренной кости и небольшую вертикально ориентированную порцию, прикрепляющуюся к приводящему бугорку медиального мыщелка бедренной кости. 
Первая из трех отобранных косых аксиальных МР-томограмм правого тазобедренного сустава в режиме Т1. Косая аксиальная плоскость наклонена вдоль оси шейки бедренной кости и может использоваться при определении признаков бедренно-вертлужного импиджмента. Косая проекция также полезна при оценке мышц. 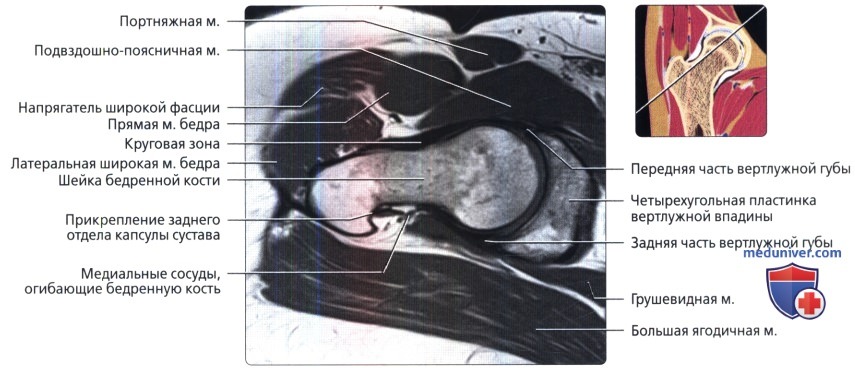
Круговая зона представляет собой утолщение и относительное сужение капсулы сустава. Капсула прикрепляется у основания шейки бедренной кости по межвертельной линии. Капсула сустава усилена подвздошно-бедренной, лонно-бедренной и седалищно-бедренной связками. 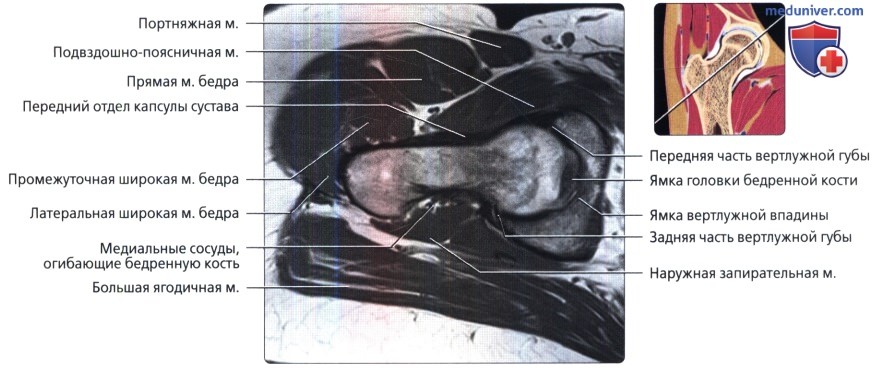
Этот срез получен через нижний край ямки головки бедренной кости. Передняя и задняя части вертлужной губы визуализируются в виде треугольников с сигналом низкой интенсивности, которые углубляют вертлужную впадину.
б) Клиническое применение:
в) Список литературы:
1. Kassarjian A et al: Obturator externus bursa: prevalence of communication with the hip joint and associated intra-articular findings in 200 consecutive hip MR arthrograms. Eur Radiol. 19(11):2779—82, 2009
2. Woodley SJ et al: Morphology of the bursae associated with the greater trochanter of the femur. J Bone Joint Surg Am. 90(2):284-94, 2008
3. Pfirrmann CW et al: Greater trochanter of the hip: attachment of the abductor mechanism and a complex of three bursae-MR imaging and MR bursography in cadavers and MR imaging in asymptomatic volunteers. Radiology. 221(2):469-77,2001.
Редактор: Искандер Милевски. Дата публикации: 9.6.2019
Тазобедренный сустав образован суставной поверхностью головки бедренной кости и вер-тлужной впадиной. Верлужная впадина покрыта гиалиновым хрящом только в области полулунной поверхности. Она имеет в центральной части углубление — ямку вертлужной впадины, в которой прикрепляется круглая связка бедренной кости (рис. 19.67). МРТ позволяет в области ямки увидеть жир и круглую связку головки бедренной кости, которая выглядит структурой низкой интенсивности сигнала (рис. 19.68).
Головка бедренной кости покрыта гиалиновым хрящом практически на всем протяжении, за исключением fovea capitis, где прикрепляется связка головки, lig. capitis femoris. Шейка бедренной кости отделяет головку от тела и способствует большому объему движений свободной нижней конечности. Шейка располагается под углом к телу бедренной кости, открытым кпереди (антеторсия) (рис. 19.69). Суставная капсула прикрепляется по костному краю вертлужной впадины. Спереди она полностью покрывает шейку и прикрепляется по межбугорковой линии. Сзади она покрывает 2 /3 шейки бедренной кости.
Капсула сустава укреплена следующими связками(рис. 19.70):
1. Подвздошно-бедренная связка (lig. iliofemorale) начинается от передненижней ости подвздошной кости и, расширяясь кзади в виде веера, прикрепляется к большому бугорку и межбугорковой линии (linea intertrochanterica).
2. Лобково-бедренная связка (lig. pubofemorale) идет от верхней ветви лобковой кости, ла-терально и кпереди вплетается в сумку тазобедренного сустава, достигая частью своих пучков нижнего отдела межбугорковой линии.
3. Седалищно-бедренная связка (lig. ischiofemorale) располагается сзади. Начинается от бугристости седалищной кости, идет почти горизонтально и прикрепляется к верхнему отделу межбугорковой линии.
По краю вертлужной впадины, увеличивая ее глубину, прикрепляется вертлужная суставная губа (так называемый костн о-хрящевой лимбус (labrum acetabulare) — у детей). Суставная

Рис. 19.67. Анатомия тазобедренного сустава.
1 — lig. capitis femoris; 2 — край суставной (хрящевой) губы (labrum acetabulare); 3 — суставная капсула; 4 zona orbicularis; 5 — поперечная связка (lig. transversum acetabuli).

Рис. 19.68. MPT тазобедренных
Суставов (10 лет). Корональная
Плоскость, Т1-ВИ.
а — через центральную часть суставов: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости;
4 — капсула сустава и lig. iliofemorale;
5 — край суставной губы (хрящевой лимбус); 6 — m. obturator internus; 7 — т. obturator externus; 8 — крыша верт-лужной впадины; 9 — m. vastus lateralis.
6 — через плоскость большого вертела: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости; 4 — большой вертел бедренной кости; 5 — m. obturator externus; 6 — lig. capitis femoris; 7 — крыша вертлужной впадины; 8 — крыло подвздошной кости; 9 — m. gluteus minimus; 10 — т. gluteus medius.
капсула прикрепляется по краю вертлужной губы, прикрывая головку бедренной кости, и прикрепляется спереди по межвертельной линии, а сзади покрывает 2 /3 шейки бедренной кости. Для удобства исследования условно тазобедренную область делят на суставную и околосуставную. В свою очередь, околосуставная поверхность разделяется на переднюю, латеральную, медиальную и заднюю. Каждую из вышеперечисленных областей оценивают в двух взаимно перпендикулярных плоскостях. Мышцы области тазобедренного сустава
1. Передняя группа: m. iliopsoas, т. rectus femoris, т. sartorius, т. pectineus, m. tensor fasciae latae. Между т. pectineus и т. iliopsoas в бедренном треугольнике кпереди от края крыши вертлужной впадины и лонной кости расположены бедренные артерия и вена.
2. Латеральная группа: m. gluteus minimus, т. gluteus medius. M. gluteus minimus отделена от расположенной латерально lig. iliofemorale прослойкой жировой ткани. Аналогичная прослойка есть и между m. gluteus minimus и расположенной латерально m. gluteus medius.
3. Задняя группа: т. gemellus inferior, кзади от которой проходит сухожилие m. obturator internus, m. gluteus maximus.
4. Нижнемедиальная группа: т. obturator internus, m. obturator externus.
Все мышцы, окружающие тазобедренный сустав, имеют однородную интенсивность сигнала на МР- и КТ-изображениях (рис. 19.74—19.80). Вокруг мышц и их сухожилий существует ряд
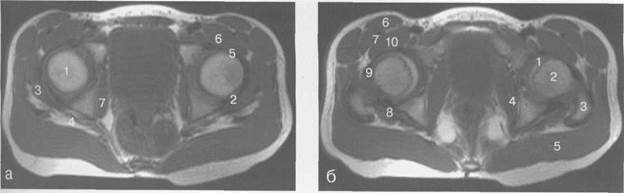
Рис. 19.69. МРТ тазобедренных суставов, аксиальная плоскость (Т1-ВИ).
а —через плоскость головок бедренных костей: 1 — головка бедренной кости; 2 — край суставной губы; 3 — m. gluteus minimus; 4 — т. schiaticus; 5 — lig. iliofemorale; 6 — т. iliopsoas; 7 — т. obturator inter-nus.
6 — через плоскость зон роста: 1 — головка бедренной кости; 2 — шейка и зона роста бедренной кости; 3 — большой вертел бедренной кости; 4 — т. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectusfemoris; 8 — т. inferior gemellus; 9 — капсула сустава и lig. iliofemorale; 10 — m. iliopsoas.
в — через плоскость больших вертелов: 1 — седалищная кость; 2 — шейка бедренной кости; 3 — большой вертел бедренной кости; 4 — m. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectus femoris; 8 — т. adductor brevis; 9 — т. tensor fascia latae; 10 — m. vastus lateralis et intermedius; 11 — лонная кость; 12 — т. iliopsoas.

Рис. 19.70. Связки тазобедренного сустава (по передней поверхности).
1 — головка бедренной кости; 2 — край суставной губы (хрящевой лимбус, labrum acetabulare); 3 — lig. iliofemorale; 4 — большой вертел бедренной кости; 5 — малый вертел бедренной кости; 6 — межвертельная линия; 7 — сухожилие m. rectus femoris.
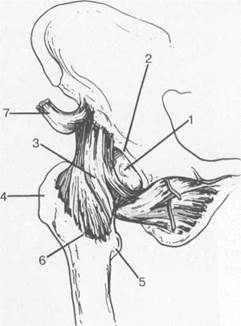

Рис. 19.71. MPT тазобедренного сустава
(13-14 лет). Косая сагиттальная плоскость.
1 — головка бедренной кости; 2 — шейка бедренной кости; 3 — край суставной губы (хрящевой лимбус); 4 — суставная капсула и zona orbicularis.
синовиальных сумок (бурс), которые разделены на постоянные, имеющиеся у всех пациентов, и потенциальные. Кроме того, классификация синовиальных сумок предусматривает постоянное и непостоянное сообщение с полостью тазобедренного сустава. Лучше всего они видны на томограммах в аксиальной плоскости. Как правило, они расположены по задней или заднелатеральной поверхности суставав. Единственная суставная сумка, лежащая по передней его поверхности,— iliopsoas — самая крупная синовиальная околосуставная сумка. Она встречается в 98% случаев, в 15% наблюдений сообщается с полостью сустава. Ее средние размеры составляют 30—70x20—40 мм.
Постоянные суставные сумки(см. рис. 19.79): в проекции большого вертела расположены так называемые вертельные сумки — подкожная и субфасциальная большой ягодичной мышцы, средней ягодичной мышцы и малой ягодичной мышцы. Они локализуются в заднелате-ральном отделе на уровне большого вертела снизу вверх.
Позади головки бедренной кости лежит сумка m. piriformis; в проекции седалищной кости — сумка m. obturator interims, сумка т. biceps femoris, седалищная сумка т. gluteus maximus.
Непостоянные (потенциальные) суставные сумки:сумка в области прикрепления m. obturator internus к задней поверхности межвертельной области шейки бедра, сумка, расположенная кзади
от малого вертела m. quadratus femoris, подкожная седалищная сумка.
Седалищный нерввыходит из малого таза и следует продольно вниз по задней поверхности бедра. Он располагается на 2—3 см латеральнее седалищного бугра. Диаметр седалищного нерва около 5—9 мм.
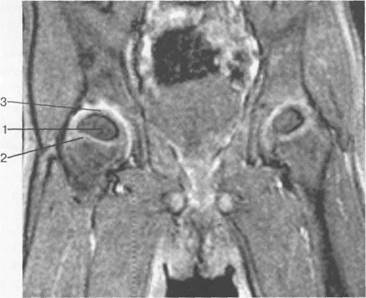
Рис. 19.72. МРТ тазобедренных суставов (3 года). Корональная плоскость.
1 — ядро оссификации головки бедра; 2 — зона роста (хрящевая); 3 — неоссифици-рованный суставной хрящ эпифиза.
Рис. 19.73. МРТ тазобедренных
Анатомия тазобедренного сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Тазобедренный сустав представляет собой сочленение тазовой кости с головкой бедра, которая более чем на ½ погружена в вертлужную впадину. Прочное соединение одного отдела с другим обеспечивают хрящи и связки.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тазовая кость имеет уникальное строение и отличается повышенной прочностью. Уязвимое место отдела – внутренняя часть вертлужной впадины, выстланная соединительными тканями.
Тазобедренный сустав отвечает за двигательную функцию ноги и удерживает осанку в анатомически правильном положении. Сустав также отвечает за сгибательные и разгибательные движения корпуса.
Какое строение у тазобедренного сустава
Тазобедренный сустав – это шаровидный сустав, сформированный вертлужной впадиной и головкой кости бедра.
Рассмотрим строение важного сустава и основные составляющие:
- Головка кости бедра имеет округлую форму и покрыта хрящевой тканью. Фиксируется при помощи шейки.
- Вертлужная впадина создается с помощью трех сросшихся костей. Изнутри находится хрящевая выстилка в форме полумесяца.
- Вертлужная губа представляет собой хрящевой бордюр для вертлужной впадины.
- Капсула сустава – это мешок из соединительной ткани, охватывающий головку, шейку и вертлужную впадину.
- Связки укрепляют капсулу снаружи. Их всего три.
- В полости сустава располагаются связки головки бедра.
- Суставные сумки представляют собой емкости с жидкостью. Они располагаются под сухожилиями.
- Мышцы, фиксирующие элементы. Они способствуют перемещению бедра и укреплению сустава.
Итак, топографическая анатомия включает не только связки и мышцы.
Кровоток и иннервация сустава предполагает участие таких артерий:
- Артерия,огибающая бедро, восходящая ветвь.
- Артерия круглой связки.
- Глубокая ветвь медиальной артерии.
- Оба типа ягодичных артерий.
Характеристика кровеносной системы важна для полноценного изучения строения суставов. Как проходят сосуды можно видеть на фото.
С возрастом питание по сосудам уменьшается.
Строение сустава
В состав тазобедренного сустава входит три синовиальных сумки. Симптомы воспалительного процесса могут проявиться в каждой из них.
- Вертельная сумка. Заболевание, вызванное воспалением этой сумки, носит название вертельный бурсит. Расположена она рядом с вертелом бедренной кости. В случае возникновения воспаления, очаг боли будет сосредоточен в верхней части этой кости, что и характеризует вертельный бурсит.
- Подвздошно-гребешковая сумка. Место ее расположения — перед подвздошно-поясничной мышцей. Характерные симптомы при воспалении данной сумки возникновение припухлости на передней части бедра и болевые ощущения при сгибании и разгибании конечности.
- Седалищная сумка. Расположена она в районе седалищного бугра. Боль при воспалительном процессе сумки усиливается при разгибании конечности.
Наиболее распространенным типом бурсита считается вертельный бурсит. Согласно данным медицинской статистики чаще этому заболеванию подвержены женщины, особенно спортсменки.
Это объясняется анатомической особенностью строения женского скелета. В связи с более широким тазом у женщины увеличивается поверхность трения мышц о большой вертел.
Бурсит тазобедренного сустава и его симптомы могут возникнуть на фоне сопутствующих заболеваний, таких как:
- болезни позвоночника, например, артрит или сколиоз;
- перенесенные травмы вследствие падений, ударов и длительное нахождение в одном и том же положении;
- разная длина ног. При разнице в длине ног более чем на два сантиметра ведет к нарушению походки, а также раздражению вертильной сумки, которая окружает сустав. Впоследствии это раздражение приводит такому заболеванию как вертильный бурсит;
- оперативное вмешательство в суставы, например, установка импланта тазобедренного сустава;
- нарушение кальциевого обмена, отложение его на костях, образование шпор;
- ревматоидный полиартрит.
Анатомия и строение
Коленный сустав относится к сложным и комплексным сочленениям. Сочленение представляет собой мыщелковое устройство, в его структуре присутствует головка по форме округлого элипсовидного отростка. Колено устроено так, что мышцы спереди отсутствуют, а позади формируют ромбовидное углубление, где проходят нервные пучки и сосудистые сети. Анатомия коленного сустава включает мыщелки бедра, верхнюю поверхность большеберцовой кости и коленную чашечку, располагающуюся в передней области.
Большеберцовое плато формируют боковой и медиальный мыщелок, верхняя сторона большеберцовой кости. В состав сочленения входит особенная деталь — сесамовидная кость надколенник. Строение колена человека содержит слой хряща, который служит амортизатором и снижает трение при передвижении. Сверху скелет колен покрывает собственная фасция. Поражение коленки — тяжелая травма, которая исключает нагрузку на ногу в целом.
Норма толщины хрящей коленного соединения — 5 мм.
Вернуться к оглавлению
Надколенник и квадрицепс связаны сухожилием, которое продолжается связкой коленной чашечки. Связки надколенника обеспечивают стабильность костей относительно друг друга во время движения и не позволяют смещаться слишком сильно. Крестообразные связки размещаются внутри коленного сочленения. Для предотвращения смещения голени вперед, передняя область большеберцовой кости скреплена с бедром волокнами передней связки.
Пучки задней крестообразной связки колена не позволяют икре слишком сильно смещаться назад. В результате разрыва этих структур блокируются произвольные движения поврежденной ноги, например, левой. Хрящевыми структурами разделяется бедренная кость от большеберцовой. Каждая из них в разрезе выглядит как серповидный трехгранный диск. Внутрисуставные мениски равномерно распределяют вес человека и стабилизируют коленки.
Вернуться к оглавлению
Фиброзная соединительная ткань покрывает коленный сустав и защищает его от повреждений и проникновения патогенных агентов. Основная функция суставной капсулы — защита. Поскольку уровень натяжения плотного футляра невысокий, движение осуществляется во всех плоскостях. Топографическая анатомия сумки:
- Синовиальный шар — внутренний, выстилает сочленение изнутри и продуцирует синовию. Смазка питает хрящ. Оболочка увеличивает подвижность сочленения и обеспечивает защиту коленок от механических воздействий. Слой образован ворсинками.
- Фиброзный капсульный шар покрывает снаружи коленный сустав.
Вернуться к оглавлению
Щелевидные пространства, сформированные суставной оболочкой, содержат в себе смазку. Сумки суставной щели причисляют к вспомогательному аппарату мышц. Выделяют следующие сумки коленного сустава, такие как:
Вернуться к оглавлению
Дистальный конец бедра сверху, а эпифиз большеберцовой кости снизу формируют колено. Поверхности максимально соответствуют друг другу, что обеспечивает возможность движения. Утолщения бедра выпуклые, а мыщелки большеберцовой — вогнутые. Однако, поскольку концы не полностью идентичны, между ними расположены мениски. Суставные поверхности покрыты хрящом гиалинового типа. Гладкость коллагена обеспечивает низкий коэффициент трения костей друг о друга и предотвращает механические повреждения и износ.
Вернуться к оглавлению
Кровоснабжение колена обеспечивается сосудистой сетью, которую формируют бедренная, глубокая феморальная, передняя большеберцовая и подколенная артерии. Всего описано 13 сетей сустава. Пронизывая шары фасции, в суставную сумку проникают ветви артерий. Бедренно-подколенный канал (также его называют Гюнтеров канал) является местом прохождения сосудисто-нервного пучка. Поверхностное кровоснабжение хорошо развито на передней стороне, где сосудистый круг образуется ветвями добавочной и большой подкожной вены. Кровеносные сосуды колена сообщаются в 60%.
Сочленение имеет развитую сеть нервов.
Иннервация колена обеспечивается седалищным и ветвями подколенного нерва. Они проводят все виды чувствительности в спинной мозг. Большеберцовая ветвь проходит на дне подколенной ямки, которая имеет ромбовидные очертания, а пучок малоберцовой находится на передней поверхности. Нервные окончания проходят вдоль краев хрящей.
Вернуться к оглавлению
Внутреннее пространство коленного сустава — замкнутая полость. Нормальный объем составляет при сгибе — около 35 мл, однако в движении увеличивается до 200 мл. Стенками щели служит синовиальная оболочка, стороны бедра и большеберцовых костей. Полость разделена на сообщающиеся камеры, формирует завороты коленного сустава и верхний и нижний этажи, которые сообщаются через щели в центре.
Вернуться к оглавлению
Мышечный каркас коленного сочленения устроен следующими классами:
- сгибатели;
- разгибатели;
- приводящие.
Квадрицепс относится к группе разгибателей и поднимает ногу вверх. Его продолжение — связка колена.
Вернуться к оглавлению
Тазобедренный сустав образован суставной поверхностью головки бедренной кости и вер-тлужной впадиной. Верлужная впадина покрыта гиалиновым хрящом только в области полулунной поверхности. Она имеет в центральной части углубление — ямку вертлужной впадины, в которой прикрепляется круглая связка бедренной кости (рис. 19.67). МРТ позволяет в области ямки увидеть жир и круглую связку головки бедренной кости, которая выглядит структурой низкой интенсивности сигнала (рис. 19.68).
Головка бедренной кости покрыта гиалиновым хрящом практически на всем протяжении, за исключением fovea capitis, где прикрепляется связка головки, lig. capitis femoris. Шейка бедренной кости отделяет головку от тела и способствует большому объему движений свободной нижней конечности. Шейка располагается под углом к телу бедренной кости, открытым кпереди (антеторсия) (рис. 19.69). Суставная капсула прикрепляется по костному краю вертлужной впадины. Спереди она полностью покрывает шейку и прикрепляется по межбугорковой линии. Сзади она покрывает 2 /3 шейки бедренной кости.
Капсула сустава укреплена следующими связками(рис. 19.70):
1. Подвздошно-бедренная связка (lig. iliofemorale) начинается от передненижней ости подвздошной кости и, расширяясь кзади в виде веера, прикрепляется к большому бугорку и межбугорковой линии (linea intertrochanterica).
2. Лобково-бедренная связка (lig. pubofemorale) идет от верхней ветви лобковой кости, ла-терально и кпереди вплетается в сумку тазобедренного сустава, достигая частью своих пучков нижнего отдела межбугорковой линии.
3. Седалищно-бедренная связка (lig. ischiofemorale) располагается сзади. Начинается от бугристости седалищной кости, идет почти горизонтально и прикрепляется к верхнему отделу межбугорковой линии.
По краю вертлужной впадины, увеличивая ее глубину, прикрепляется вертлужная суставная губа (так называемый костн о-хрящевой лимбус (labrum acetabulare) — у детей). Суставная

Рис. 19.67. Анатомия тазобедренного сустава.
1 — lig. capitis femoris; 2 — край суставной (хрящевой) губы (labrum acetabulare); 3 — суставная капсула; 4 zona orbicularis; 5 — поперечная связка (lig. transversum acetabuli).

Рис. 19.68. MPT тазобедренных
Суставов (10 лет). Корональная
Плоскость, Т1-ВИ.
а — через центральную часть суставов: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости;
4 — капсула сустава и lig. iliofemorale;
5 — край суставной губы (хрящевой лимбус); 6 — m. obturator internus; 7 — т. obturator externus; 8 — крыша верт-лужной впадины; 9 — m. vastus lateralis.
6 — через плоскость большого вертела: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости; 4 — большой вертел бедренной кости; 5 — m. obturator externus; 6 — lig. capitis femoris; 7 — крыша вертлужной впадины; 8 — крыло подвздошной кости; 9 — m. gluteus minimus; 10 — т. gluteus medius.
капсула прикрепляется по краю вертлужной губы, прикрывая головку бедренной кости, и прикрепляется спереди по межвертельной линии, а сзади покрывает 2 /3 шейки бедренной кости. Для удобства исследования условно тазобедренную область делят на суставную и околосуставную. В свою очередь, околосуставная поверхность разделяется на переднюю, латеральную, медиальную и заднюю. Каждую из вышеперечисленных областей оценивают в двух взаимно перпендикулярных плоскостях. Мышцы области тазобедренного сустава
1. Передняя группа: m. iliopsoas, т. rectus femoris, т. sartorius, т. pectineus, m. tensor fasciae latae. Между т. pectineus и т. iliopsoas в бедренном треугольнике кпереди от края крыши вертлужной впадины и лонной кости расположены бедренные артерия и вена.
2. Латеральная группа: m. gluteus minimus, т. gluteus medius. M. gluteus minimus отделена от расположенной латерально lig. iliofemorale прослойкой жировой ткани. Аналогичная прослойка есть и между m. gluteus minimus и расположенной латерально m. gluteus medius.
3. Задняя группа: т. gemellus inferior, кзади от которой проходит сухожилие m. obturator internus, m. gluteus maximus.
4. Нижнемедиальная группа: т. obturator internus, m. obturator externus.
Все мышцы, окружающие тазобедренный сустав, имеют однородную интенсивность сигнала на МР- и КТ-изображениях (рис. 19.74—19.80). Вокруг мышц и их сухожилий существует ряд

Рис. 19.69. МРТ тазобедренных суставов, аксиальная плоскость (Т1-ВИ).
а —через плоскость головок бедренных костей: 1 — головка бедренной кости; 2 — край суставной губы; 3 — m. gluteus minimus; 4 — т. schiaticus; 5 — lig. iliofemorale; 6 — т. iliopsoas; 7 — т. obturator inter-nus.
6 — через плоскость зон роста: 1 — головка бедренной кости; 2 — шейка и зона роста бедренной кости; 3 — большой вертел бедренной кости; 4 — т. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectusfemoris; 8 — т. inferior gemellus; 9 — капсула сустава и lig. iliofemorale; 10 — m. iliopsoas.
в — через плоскость больших вертелов: 1 — седалищная кость; 2 — шейка бедренной кости; 3 — большой вертел бедренной кости; 4 — m. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectus femoris; 8 — т. adductor brevis; 9 — т. tensor fascia latae; 10 — m. vastus lateralis et intermedius; 11 — лонная кость; 12 — т. iliopsoas.

Рис. 19.70. Связки тазобедренного сустава (по передней поверхности).
1 — головка бедренной кости; 2 — край суставной губы (хрящевой лимбус, labrum acetabulare); 3 — lig. iliofemorale; 4 — большой вертел бедренной кости; 5 — малый вертел бедренной кости; 6 — межвертельная линия; 7 — сухожилие m. rectus femoris.


Рис. 19.71. MPT тазобедренного сустава
(13-14 лет). Косая сагиттальная плоскость.
1 — головка бедренной кости; 2 — шейка бедренной кости; 3 — край суставной губы (хрящевой лимбус); 4 — суставная капсула и zona orbicularis.
синовиальных сумок (бурс), которые разделены на постоянные, имеющиеся у всех пациентов, и потенциальные. Кроме того, классификация синовиальных сумок предусматривает постоянное и непостоянное сообщение с полостью тазобедренного сустава. Лучше всего они видны на томограммах в аксиальной плоскости. Как правило, они расположены по задней или заднелатеральной поверхности суставав. Единственная суставная сумка, лежащая по передней его поверхности,— iliopsoas — самая крупная синовиальная околосуставная сумка. Она встречается в 98% случаев, в 15% наблюдений сообщается с полостью сустава. Ее средние размеры составляют 30—70x20—40 мм.
Постоянные суставные сумки(см. рис. 19.79): в проекции большого вертела расположены так называемые вертельные сумки — подкожная и субфасциальная большой ягодичной мышцы, средней ягодичной мышцы и малой ягодичной мышцы. Они локализуются в заднелате-ральном отделе на уровне большого вертела снизу вверх.
Позади головки бедренной кости лежит сумка m. piriformis; в проекции седалищной кости — сумка m. obturator interims, сумка т. biceps femoris, седалищная сумка т. gluteus maximus.
Непостоянные (потенциальные) суставные сумки:сумка в области прикрепления m. obturator internus к задней поверхности межвертельной области шейки бедра, сумка, расположенная кзади
от малого вертела m. quadratus femoris, подкожная седалищная сумка.
Седалищный нерввыходит из малого таза и следует продольно вниз по задней поверхности бедра. Он располагается на 2—3 см латеральнее седалищного бугра. Диаметр седалищного нерва около 5—9 мм.

Рис. 19.72. МРТ тазобедренных суставов (3 года). Корональная плоскость.
1 — ядро оссификации головки бедра; 2 — зона роста (хрящевая); 3 — неоссифици-рованный суставной хрящ эпифиза.
Рис. 19.73. МРТ тазобедренных
Читайте также:


