Бег при артрите тазобедренного сустава
Несмотря на то, что пораженный коленный сустав имеет ограниченную подвижность, спорт при артрите рекомендован в качестве способа для ослабления проявлений болезни. Выбирать интенсивность нагрузки следует с учетом стадии заболевания. Предпочтение лучше отдать щадящим упражнениям (пилатес, фитнес, плаванье), а вот бег или прыжки подпадают под запрет.
Можно ли при артрите заниматься спортом

Умеренные физические нагрузки являются обязательными при ревматоидном артрите
Многие интересуются, можно ли заниматься спортом при ревматоидном артрите. Доказано, что физические нагрузки не просто рекомендованы, а обязательны в данном случае. Особенно важны регулярные и правильно подобранные упражнения на первой стадии заболевания. Они улучшают кровообращение, что в свою очередь способствует процессу восстановления пораженных тканей за счет работы коллагена. Помимо этого периодические занятия спортом при артрите коленного сустава имеют следующие преимущества:
- уменьшают воспалительный процесс в суставах;
- способствуют укреплению и наращиванию мышечной ткани, что защищает сустав от последующего травмирования;
- увеличивают диапазон движений;
- повышает эластичность тканей и хрящей.
Запрещенные виды спорта

Неправильно подобранные физические нагрузки приводят к болям и обострениям
Изучая тему ревматоидного артрита и спорта, важно знать, что некоторые физические упражнения и занятия могут стать причиной рецидива и осложнений: возобновления воспалительного процесса, усиления боли и отечности. Иногда возникают и сопутствующие травмы. При диагнозе “артрит коленного сустава” категорически противопоказаны такие занятия:
- быстрая ходьба и бег;
- продолжительные спуски и подъемы по лестнице;
- интенсивные силовые занятия, а также те, что включают в себя резкие движения;
- прыжки на месте и через скакалку;
- сноубординг и катание на коньках;
- аквааэробика и плаванье в холодной воде.
Можно ли заниматься спортом при артрите коленного сустава? При таком заболевании ЛФК является основой терапии и эффективной профилактикой, но реального результата стоит ожидать только при комплексном лечении. Это значит, что нужно соблюдать диету и режим питания, весты здоровый образ жизни, принимать назначенные медикаменты.
Отдельно следует сказать об особенностях разрешенных видов спорта. Не все так однозначно с такими занятиями:
- Лыжи. Есть два вида катания на лыжах: равнинное и горное. Первое считается очень полезным для больного колена, ведь оказывает нагрузку меньшую, чем при ходьбе. Главное идти прямым ходом, поскольку коньковый шаг (лыжа отводится в сторону) деструктивно влияет на сустав. Горные спуски категорически запрещены, ведь существует значительный риск травмы.
- Йога и пилатес. В целом оба эти занятия направлены на разгрузку суставов, улучшение кровообращения, растяжку и насыщение кислородом. Но и пилатес, и йога содержат большое количество позиций и асан, которые могут навредить. Заниматься данными видами физической активности следует под присмотром инструктора, понимающего особенности заболевания.
- Велосипедные прогулки. Кататься на велосипеде при артрите можно только по ровной поверхности. Сильная встряска при поездке по кочкам становится причиной разрушения больных суставов.
Какие физические нагрузки будут полезны

Аэробные нагрузки разрешены, но прыжки лучше исключить
Прежде чем составить программу регулярных занятий спортом при артрите, следует определить границы своих возможностей и уровень максимально допустимых нагрузок. Здесь просто необходима консультация специалиста по ЛФК. Упражнения могут включать в себя 4 основных типа занятий:
- Двигательные занятия спортом при артрите, которые улучшают работу суставов по всем направлениям. Их рекомендуется выполнять каждый день по 5-10 раз. Если делать такие упражнения вечером, то утренняя тугоподвижность в коленях беспокоит значительно меньше.
- На развитие гибкости, которые повышают мышечный тонус, уменьшают риск травматизма. Выполнения комплекса должно быть регулярным, не менее 3 раз в неделю, а каждую позу нужно выдерживать около 30 секунд.
- Силовые упражнения для наращивания мышечной массы. Такое занятие спортом при ревматоидном артрите защищает сустав. Начинать выполнение комплекса лучше в зале, под присмотром тренера. Рекомендуются делать около 10 силовых упражнений на основные группы мышц (плечевой пояс, грудь, спина и ноги) по 8-12 повторов. Интенсивность нагрузок – через день.
- Аэробные. Примеры таких занятий описаны выше (велосипед, лыжи, плаванье, эллипсоид, танцы, ходьба); также сюда входят упражнения на координацию, улучшение осанки. Длительность тренировки от 30 минут, интенсивность – каждый день.
Интересуясь, каким спортом можно заниматься при артрите, лучше консультироваться с доктором. Самая простая программа, представленная ниже, имеет рекомендательный характер упражнений и включает в себя:
- сгибание/разгибание ног;
- сведение рук с тренажером “бабочка”;
- велосипед;
- скручивания;
- жим лежа;
- упражнения с гантелями.
Общие правила тренировок

Важно придерживаться правил тренировки и следить за самочувствием
Получив утвердительный ответ на вопрос “можно ли при артрите заниматься спортом?”, следует позаботиться о технике безопасности. Она состоит из таких правил:
- Перед тем, как начинать выполнение основного комплекса упражнений, нужно разогреть мышцы и суставы. Разогревающие движения должны быть плавными и мягкими. Это позволит избежать болевых ощущений и травм в ходе занятий.
- В самом начале выполнения упражнений амплитуда движений также должна быть медленной. Сперва увеличивается продолжительность подходов, а затем их интенсивность.
- На начальном этапе лечения нельзя забывать об использовании специальных приспособлений: наколенников, тростей, ортопедической обуви, шин и т.д.
- Быстрые и повторяющиеся движения следует исключить. К примеру, скоростная ходьба – чрезмерная нагрузка на воспаленный сустав.
- К концу занятий также следует переходить на плавный темп, легкие движения. Это позволит избежать болезненности в мышцах на следующий день.
Лучше всего заниматься 4-5 раз в неделю в одно и то же время суток. Рекомендуют тренироваться по утрам. Каждое упражнение делается по 2-3 минуты, за которые нужно успеть совершить до 20 повторений. Можно делать пару-тройку пятиминутных перерывов.
На протяжении тренировки важно следить за своим дыханием – оно должно оставаться ровным. Желательно также приобрести пульсометр и отслеживать частоту сердечного ритма. Оптимальными показателями являются 110-120 ударов в минуту.
Здесь важно соблюдать регулярность занятий, увеличивать нагрузку постоянно, но постепенно и рационально дозировать и комбинировать упражнения. После такого комплекса пациент должен чувствовать уменьшение скованности и прилив бодрости.
Диагноз “артрит” еще не значит, что пациент полностью теряет способность к нормальному передвижению. Важно своевременно выявить заболевание и приступить к лечебному комплексу мероприятий. А спорт при артрите коленного сустава – это обязательная мера, позволяющая восстановить подвижность.

Во время бега суставы подвергаются усиленной нагрузке. Однако не у всех людей появляются проблемы после пробежек. Некоторые жалуются на боль в суставах, другие даже не замечают разницы. Разберемся, в чем опасность бега и существует ли она вообще.
Вреден ли бег для суставов
Вред для суставов при активной физической нагрузке есть всегда. Во время бега нагрузка усиливается. Когда человек делает упор на одну ногу, он переносит вес тела именно на нее. Ударную порцию этой нагрузки получает коленный сустав — он подвергается опасности наиболее активно.
С одной стороны, во время ходьбы происходит аналогичный процесс. Масса тела перевешивает сначала на одну ногу, затем на другую, но именно бег быстрее разрушает суставы. Это происходит из-за того, что масса тела умножается на силу ускорения. И чем быстрей мы бежим, тем более ощутимым будет негативное воздействие, поскольку нагрузка усиливается.
Учитывать необходимо и то, что бег бывает разным — трусцой, спортивный, широкими шагами, со сложными элементами, классический. Во время создания опоры на одну ногу человек дает нагрузку на разные суставы и опорно-двигательный аппарат. Чем длиннее шаг, тем больше опора, тем больше времени нужно на совершение действия. Это создает условия для усиления нагрузки.
Самый безопасный бег — медленный, небольшими шагами. В таком случае суставы подвергаются менее интенсивному разрушению, снижается риск возникновения воспалительных процессов.
Бег приносит вред не только коленным, но и тазобедренным суставам. Другие суставы подвергаются меньшей нагрузке, хотя в любом случае она будет усиленной, поскольку давление сохраняется во время бега всегда высоким.

Бег и коленные суставы
Как уже отмечалось, наиболее активной нагрузке во время бега подвергаются коленные суставы. Однако ее интенсивность может меняться. Рассмотрим факторы, которые влияют на степень оказываемого вреда коленям во время бега:
Скорость движения. Масса тела умножается на силу ускорения. Соответственно, чем быстрее вы бежите, тем активней нагрузка. Низкая и средняя скорость менее губительны для коленных суставов. Как правило, бегом считается скорость перемещения от 8 км/ч, но и техника выполнения играет весомую роль, поскольку на аналогичной скорости можно и быстро идти.
Неправильно подобранная обувь. Для бега нужно выбирать специальные беговые кроссовки, обеспечивающие амортизацию, качественное сцепление ноги с земной или напольной поверхностью. Задача обуви — зафиксировать ногу в определенном положении.
Особенности строения суставов. У одних людей суставы крепче, чем у других. Кто-то всю жизнь бегает и практически не испытывает проблем с коленями, а кто-то постоянно страдает от болей. Ученые и медики точно не могут сказать, что именно является основополагающими факторами, воздействующими на структуру и устойчивость суставной ткани к нагрузкам. По разным версиям это качество воды, воздуха, питания, особенности образа жизни, перемещения.

Что делать, чтобы снизить оказываемый ущерб коленным суставам во время бега:
Подбирайте правильную обувь. Беговые кроссовки продаются в спортивных магазинах. Их производят марки, занимающиеся изготовлением спорттоваров. Надежная фиксация голеностопа важна, как и то, насколько хорошо продумана степень жесткости подошвы, стельки, подъем платформы.
Используйте фиксирующие бандажи, ортезы, ортопедические корсеты, другую сопутствующую продукцию, которая поможет закрепить суставы в правильном положении. Это потенциально снизит нагрузку, уменьшит вероятность возникновения воспалительных процессов после бега, упростит перемещение.
Следите за тем, как ставите стопу. Нагрузка не должна падать только на пятку. Плавно становитесь на поверхность, сразу перемещайте ногу, плавно поднимайте ее. Не напрягайте колени. Следите за техникой — это поможет оградиться от воспалительных процессов.
Питайтесь правильно, пейте очищенную воду с высоким содержанием полезных составляющих. Откажитесь от воды с куллеров — как правило, она поставляется в одних и тех же пластиковых бутылях, которые постепенно начинают выделять токсины в жидкость. Как считают многие медики, это является одной из причин преждевременного разрушения суставной и костной тканей.
Последствия бега для суставов
Разрушение тканей. Одна из распространенных проблем — артроз, при котором хрящ истончается.
Воспалительные процессы. Речь не всегда идет об артрите, поскольку он имеет более глубокое происхождение, но также после бега могут возникать воспаления из-за усиленного воздействия на ткани.
Как решить проблему боли в коленях, если она уже есть из-за бега:
- используйте мази, обладающие противовоспалительным действием;
- пейте больше чистой воды;
- минимизируйте нагрузку на ноги на несколько дней;
- больше дышите свежим воздухом;
- носите фиксирующую обувь;
- носите бандажи для коленей и голеностопа;
- укрепляйте мышцы;
- также помогает восстановиться после полученных травм тейпирование.
Бег и тазобедренный сустав
Тазобедренные суставы тоже подвергаются усиленной нагрузке при беге. Однако основной удар приходится именно на коленные области. Правила, которые актуальные для бега, распространяются и на бедра. Фиксировать бандажом таз сложно. Рекомендуется держать спину прямо, не наклоняться в одну из сторон, назад или вперед.
Слабая мышечная ткань, не подготовленная к усиленной нагрузке, не выдерживает ее и передает на сустав, тем самым провоцируя воспаление и активное разрушение. Чтобы предотвратить это, рекомендуется следить за осанкой, укреплять мышцы спины, ягодичную группу — это поможет минимизировать ущерб тазобедренной области во время бега.
Почему болят суставы после бега или во время бега
Сустав — наполненное жидкостью пространство между костями, собранное в капсулу и связки. Внутри выстилки содержится синовиальная жидкость. Именно она отвечает за амортизацию.
Когда человек бегает, синовиальная жидкость расходуется быстрее. Ее нехватка провоцирует активное трение, становящееся причиной воспалений и разрушений. Чем мощней нагрузка, тем выше риск возникновения заболеваний суставов. Синовиальная оболочка травмируется, воспаляется, из-за чего суставы начинают болеть, их функциональность снижается, износ ускоряется.
Берегите себя и бегайте правильно!
При проявлении недуга лишь лечащий врач может определить, опасен ли спорт при артрите. Потому нужно, прежде всего, провести полное исследование больного, чтобы установить степень развития болезни, определить первопричину возникновения. Это необходимо для подбора оптимального спортивного комплекса.

Можно ли заниматься спортом при артрите?
Физические нагрузки положительно воздействуют на ревматоидный артрит. Они улучшают кровообращение, укрепляют иммунную систему человека. На первоначальном этапе развития недуга спортивные занятия особенно благоприятно сказываются на состоянии суставов, потому как улучшенный кровоток в пораженной области провоцирует быстрый процесс восстановления тканей с помощью коллагена. Спортивный образ жизни при артрозе приносит пользу в следующих аспектах:
- снижает воспалительные процессы в суставах;
- диапазон движений становится шире;
- укрепляет мышцы, способствует наращиванию мышечной массы, что ограждает поврежденные суставы от травмирования;
- увеличивает эластичность тканей и хрящей.
Полезные занятия
Подходящими видами спорта при артрите являются ходьба на лыжах, неторопливый бег, занятия аэробикой. Полезно приобрести велосипед, так как он есть отличным тренажером для суставов. При болезнях опорно-двигательного аппарата полезно ходить в фитнес-центры, бани и сауны, что нормализует кровоток и улучшает питание суставов, снимает мышечные спазмы.
Запрещенные виды спорта
При артрозе полностью отказываться от спортивного образа жизни не нужно. Стоит только свести к минимуму нагрузку на суставы. Существуют некоторые виды спорта, которые врачи не рекомендуют при этом недуге. Нежелательно заниматься хоккеем, футболом, баскетболом, борьбой и всеми видами тяжелой атлетики (бодибилдинг, поднимание штанги), бег при артрите коленного сустава категорически запрещен.
Рекомендации по тренировкам
Перед началом занятий необходимо разогреть тело и суставы, чтобы предотвратить появление боли во время тренировки.
Подобрать правильную спортпрограмму могут только специалисты. Начинать работать необходимо в щадящей неторопливой форме с постепенно нарастающей амплитудой движений. Нужно уменьшить количество выполнений однотипных и стремительных упражнений, чтобы физически не перезагружать суставы. Для лучшей адаптации во время занятий необходимо пользоваться наколенниками, ортопедической обувью, бандажами. Окончание тренировки должно происходить в щадящем режиме с мягкими и легкими движениями и прогибами что помогает снизить болевые ощущения в мышцах на следующий день.
Комплекс ЛФК
Для снижения симптоматики при ревматоидном артрите врачи назначают проходить курс массажа, плаванья, физиопроцедур и лечебной физкультуры. Последняя нужна, чтобы укрепить мышцы, увеличение подвижности и замедлить разрушительный процесс. ЛФК подходит почти всем больным. Но только необходимо учитывать и противопоказания к применению физкультуры:
- обостренная стадия артрита с сильными болевыми ощущениями;
- фоновые заболевания внутренних органов, протекающие в острой форме;
- имеющиеся хронические недуги.
Они состоят из комплекса растяжки и неторопливых движений. Эти типы упражнений нужны для поддержания здоровья суставов и окружающей ткани. А еще они улучшают осанку больного и уменьшают риск травмирования. Выполнять тренировку необходимо минимум трижды в неделю. Каждое отдельное упражнение желательно выдерживать примерно 30—40 с.
Помогают разработать суставные соединения, повышают их подвижность. Этот вид упражнений рекомендуется проводить каждый день 5—10 раз. Пациенты, которых беспокоит артрит замечают, что после вечерних выполнений этого упражнения наутро подвижность соединений будет лучше. Фитнес, йога и пилатес включают оптимальный комплекс растяжки и упражнений подвижного типа. Если лечащий врач одобряет, то их можно включить в дополнительную нагрузку.
Увеличивают мышечную ткань, что необходимо для защиты суставов. Заниматься можно как в тренажерном зале, так и в домашних условиях. Разрабатывать необходимо главные группы мышц — спину, плечи, ноги, грудной отдел. Рекомендуют применять силовые упражнения 8—10 раз через день с количеством повторов по 8—10 раз. В качестве вспомогательного инвентаря выступают гантели, эластичные амортизаторы в виде ленты.
Если бегать соблюдая технику выполнения в правильно подобранной обуви, можно облегчить проявление симптомов артрита.
Поддерживают контроль за весом больного, улучшают сон, настроение, самочувствие. Легкими аэробикой считается плаванье, пешие и лыжные прогулки, занятия не беговой дорожке. Заниматься необходимо примерно 3—4 раза в неделю по 30—40 минут. Общеукрепляющие упражнения способствуют улучшению роботы сердечно-сосудистой системы и направлены на профилактику осложнений.
Тазобедренный артрит (суставный синдром) – заболевание, сопровождающееся воспалением суставов поверхности таза и бедра. И если зачастую проблемы с суставами начинаются у пожилых людей, то этот недуг встречается у пациентов даже 15летнего возраста.
Ранее специалисты говорили о том, что воспалительные процессы внутри сустава связанны с инфекцией, проникнувшей в организм. С развитием медицины стало понятно, что существует всего три вида артрита, причиной возникновения которых можно считать бактерии, так как с помощью анализов можно определить бактерии в синовиальной жидкости. Это гонорейный, туберкулезный и сифилитический артриты. Но чаще причины заболевания другие.
Наследственность сильно влияет на проявления проблем с суставами. Доказано, что часто болезнь передается с поколения в поколение. Также аутоиммунные реакции организма играют не последнюю роль в развитии заболеваний суставов. Это происходит из-за того, что суставные соединения разрушаются антителами, которые сам организм больного и вырабатывает.
Виды артрита бедренного сустава
Среди самых распространённых видов этого недуга выделяют следующие:
Ревматоидный артрит тазобедренного сустава – симптомы имеет специфические. Это болезнь хронического характера с прогрессирующим разрушением тазовых суставов. Болезненные ощущения похожи на ʺноющиеʺ и появляются утром, вечером, как правило, не наблюдаются. Пациенты жалуются на скованность движений и боль при передвижении. Наблюдается атрофия околосуставных мышц, краснота и опухание кожных покровов.
С развитием артрита тазобедренного сустава симптомы усиливаются, из-за бессонницы и постоянной боли человек может немного похудеть. На этой стадии заболевания диагностируется уже деформирующий артрит тазобедренного сустава, когда начинается разрушение тканей и тазобедренный сустав деформируется.
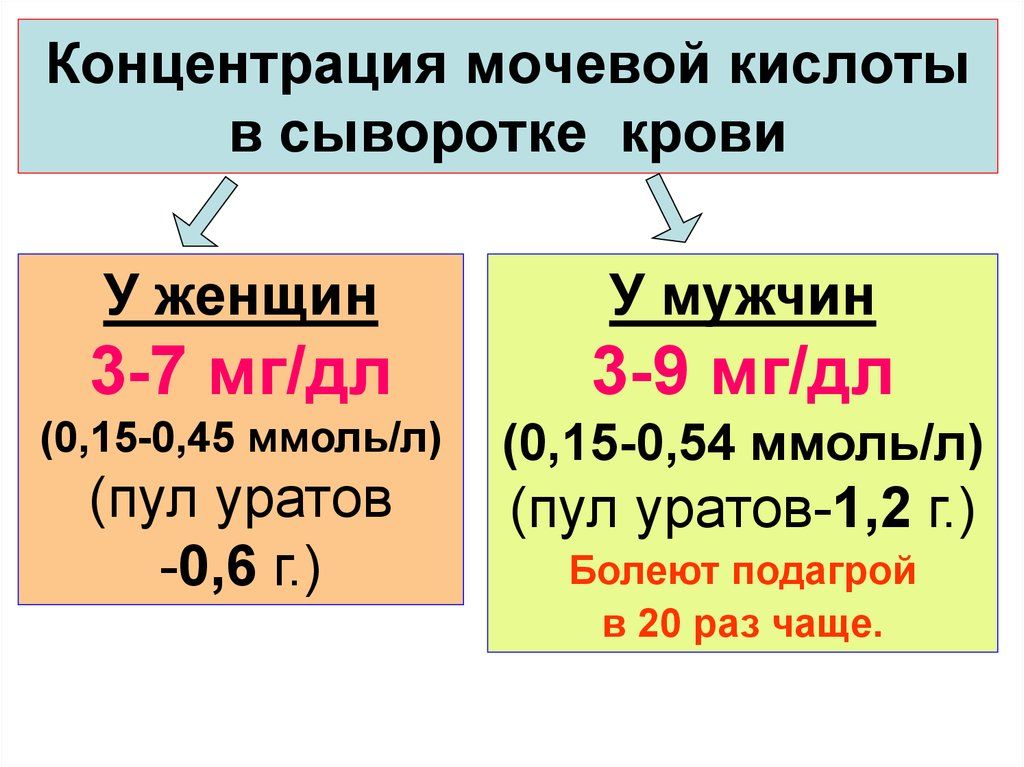
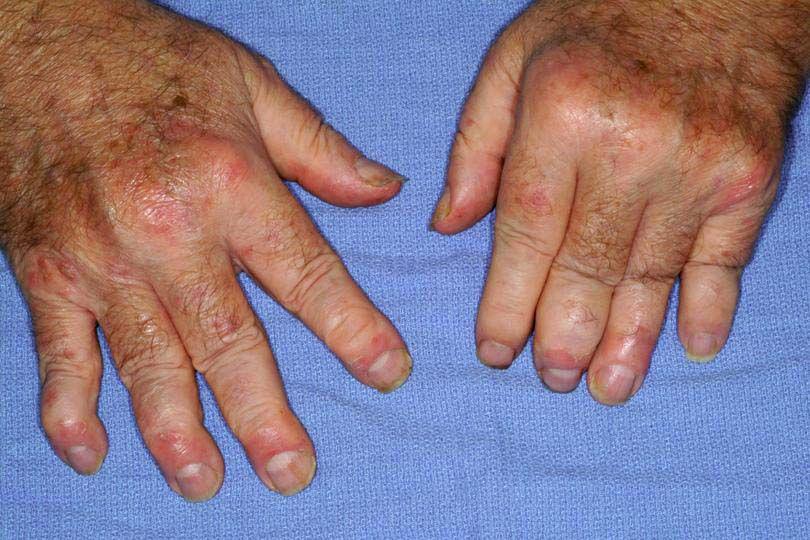
Также бывает подагрический артрит тазобедренного сустава – болезнь при которой воспаление возникает из-за скопления внутри суставов мочевой кислоты. Но это заболевание редко поражает тазобедренный сустав, чаще его жертвами становятся мелкие суставы рук и ног.
На поздних стадиях заболевания артрит может стать гнойным, что приведет к появлению пятнышек и язв на коже.
Лечение артрита тазобедренного сустава с помощью терапии
При своевременном обращении больного к специалисту лечение артрита тазобедренного сустава будет направлено на максимальное избежание хирургического вмешательства. Для этого необходимо постараться восстановить сустав, поэтому лечащий врач назначит комплексное лечение, которое поможет:
• Избавиться от боли;
• Восстановить функциональность хрящевых тканей и улучшить их метаболизм;
• Минимизировать нагрузку на суставы бедра;
• Укрепить атрофированные околосуставные мышцы;
• Активизировать возможность движения сустава.
Первым делом назначаются нестероидные противовоспалительные лекарственные препараты (Нимесил, Нимид, Нимулид, Диклофенак, Индометацин, Бутадион, Целебрекс). Они помогают уменьшить мучительные боли в паховой и бедренной областях. Эти препараты прекрасно справляются с болью, но не имеют возможности воздействовать на причину заболевания, имеют ряд противопоказаний и серьезных побочных эффектов. А длительное использование этих лекарств не только вызывает привыкание, но и существует мнение о том, что они способны негативно влиять на выработку протеогликанов. Что чревато обезвоживанием хряща, а значит и преждевременной деформацией.
Намного полезней будет применение глюкозамина и хондроитина (Терафлекс, Артра, Дона, Хондролон). Это препараты, которые не воздействуют на симптомы артрита тазобедренного сустава. Но зато способствуют восстановлению хряща и дополнительной выработке синовиальной жидкости, которая смазывает суставы. Побочных эффектов практически нет. Курс лечения этими препаратами достаточно длительный – от 6 месяцев до полутора года, поэтому не стоит доверять рекламе, которая говорит, что за месяц-другой можно излечиться. Они незаменимы при артрите тазобедренного сустава на ранних стадиях, но при запущенной форме болезни становятся бесполезными, так как хрящ уже практически полностью подвергся разрушению. А создать новую хрящевую ткань хондроитин и глюкозамин не способны.
Такое заболевание, как артрит тазобедренного сустава, симптомы и лечение которого тесно связаны, невозможно излечить без применения миорелаксантов. Это препараты, действие которых направленно на избавление от спазмов в мышцах. Чаще всего врачи выписывают Сирдалуд и Мидокалм. Применение подобных препаратов вызвано тем, что при артрите страдает не только хрящевая, но и мышечная ткань. А миорелаксанты устраняют мышечный спазм и улучшают кровообращение.
Использование внутрисуставных инъекций не имеет широкого распространения. Так как подобная методика лечения сталкивается с проблематичностью введения лекарственного средства в чрезмерно узкую (из-за заболевания) внутрисуставную щель. Если все-таки инъекций необходимы, то большинство врачей вводят препараты не в сам сустав, а как можно ближе к нему. В виде уколов применяют гормональные кортикостероиды (Кеналог, Гидрокортизон), или хондропротекторы (Хондролон, Алфлутоп). Иногда используют гиалуроновую кислоту в роли искусственного смазочного материала (Гиастат, Ферматрон).
Лечение артрита тазобедренного сустава препаратами не может давать стопроцентного результата, поэтому его дополняют другими методиками.
Мануальная терапия при артрите тазобедренного сустава
Артрит тазобедренного сустава лечение может предполагать и мануальное. Врачи практикуют 2 типа влияния на сустав:
Мобилизация. Этот тип влияния характеризуется мягким и постепенным вытягиванием тазобедренного сустава, что позволяет восстановить подвижность сустава и снизить давление на него.
Манипуляция характеризуется резкостью и четкостью. При правильном и своевременном проведении процедуры наблюдается улучшение подвижности сустава и уменьшается боль.
Но мануальная терапия имеет и свои противопоказания:
• Наличие раковых опухолей суставов;
• Ревматоидный артрит;
• Незажившие переломы;
• Остеопороз.
Массаж при тазобедренном артрите
Благодаря лечебному массажу можно улучшить кровоток в пораженном бедре, повысить эластичность мышц и связок.
Но не всегда массаж имеет положительный эффект. Бывают случаи, когда есть риск повышения артериального давления и возникновение раздражительного состояния, в следствие чего возникают еще более сильные боли. Но при проведении сеанса массажа опытным специалистом всех этих неприятностей можно избежать. Самое главное, чтобы массажные движения были плавными и мягкими, способствовали расслаблению и комфорту. Если после сеанса появились синяки или болезненные ощущения, то лучше сменить массажиста.
Питание при артрите тазобедренного сустава
При заболеваниях суставов очень важно пересмотреть свой рацион. Теперь на столе должно появиться больше фруктов, овощей и зелени. Но это вовсе не значит, что нужно исключить мясо. Наоборот, заливные блюда и холодцы должны стать одними из основных так, как они – источник таких же веществ, из каких состоит и сам хрящ. Но следует помнить, что чрезмерное употребление жирного холодца не принесет пользы из-за большого содержания в нем холестерина. Поэтому приветствуется нежирные сорта рыбы и мяса. А также молочные продукты, злаковые и бобовые. Не стоит забывать и про достаточное употребление жидкости.
А вот соль и приправы придется исключить, их лучше заменить свежей зеленью и травами. Также под запретом копчёности, сладости и алкоголь. Вместо пирожных и шоколада можно побаловать себя желейными десертами и чизкейками.
Но самое главное в лечении тазобедренного артрита – это своевременное обращение за помощью к специалисту и безукоризненное следование его рекомендациям.
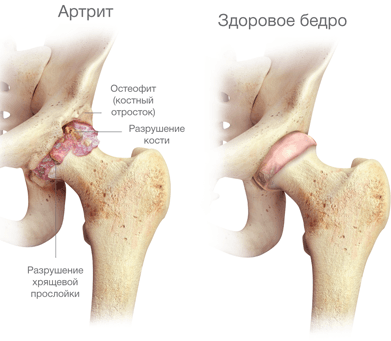
Артрит тазобедренного сустава (коксит) – суставная патология, которая характеризуется активацией воспалительного процесса в полости соответствующего сочленения различного генеза. Этиологическую основу составляют воспалительные поражения ТБС инфекционного, аутоиммунного, травматического происхождения и др. Болезнью может поражаться один или оба тазобедренных сустава. Воспаление изначально начинается в синовиальной оболочке, на последних стадиях переходит уже на хрящевые, связочные, костные ткани. Течение кокситов достаточно вариабельное: наблюдаются острые, подострые, хронические варианты.
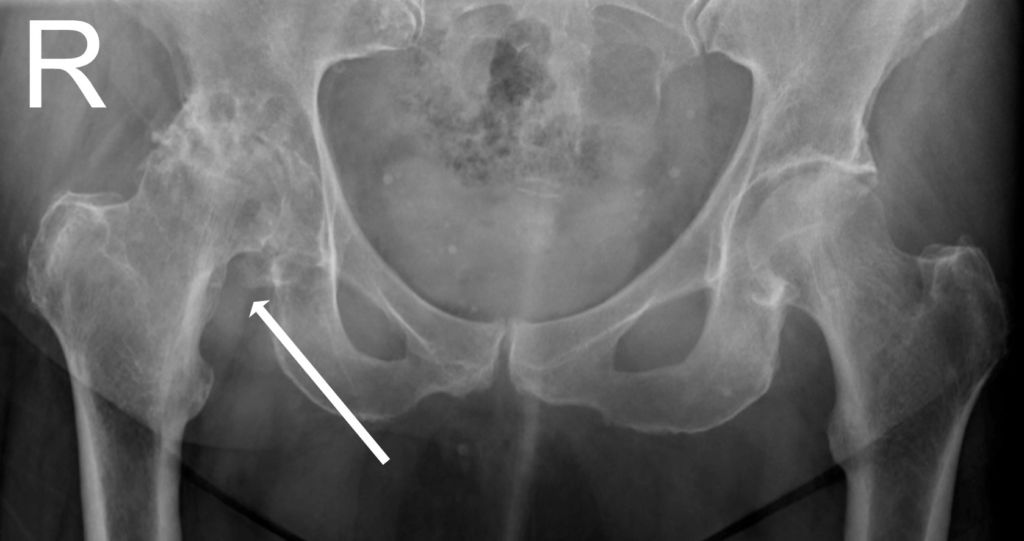
Диагноз на рентгене.
Любой этиологии артрит в самом крупном, функционально значимом сочленении приносит немало страданий и испытаний, провоцируя мучительную боль, скованность, нарушение подвижности. Заболевание, длительно протекающее и/или с частыми рецидивами, в большинстве случаев приводит к стойкой хронизации процесса, серьезным осложнениям, в частности к разрушению всех структурных элементов сустава, грубой деформации костного соединения. Наиболее тяжелым видом, который при неадекватном лечении буквально за 2 года от дебюта симптомов приводит к инвалидности, признан ревматоидный артрит (РА). РА – коварнейший системный недуг, полностью вылечиться от которого невозможно.
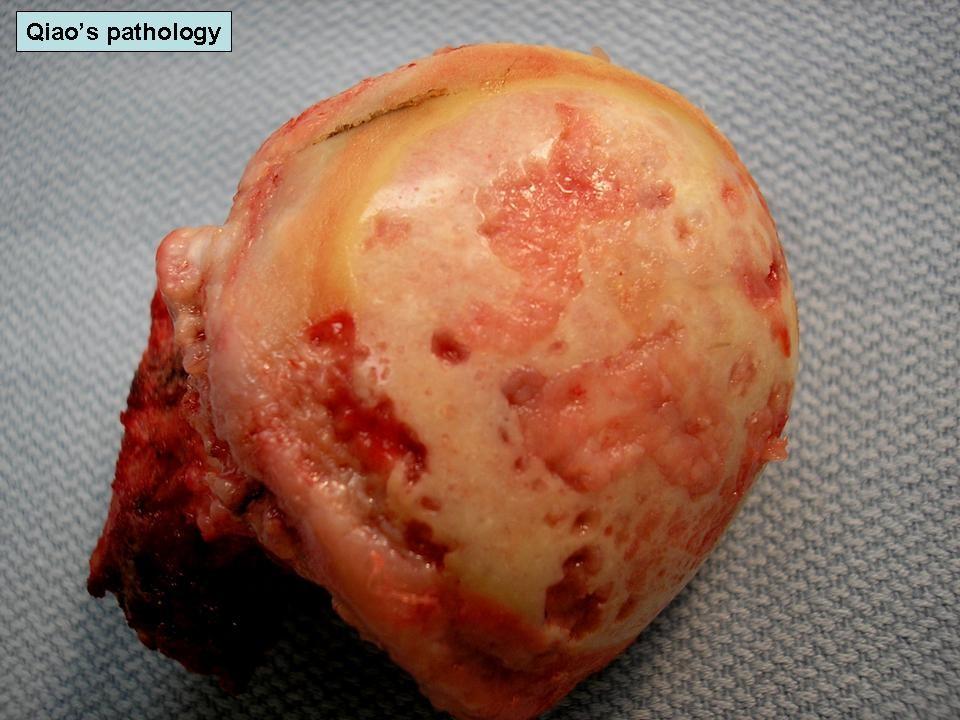
Удаленная головка бедренной кости с поражением артритом.
Специалисты акцентируют, что зарегистрированных пациентов с ревмоатритами ТБС и с другими формами коксита примерно столько же, сколько тех, кто не обращается в медицинские учреждения за диагностикой и лечением. Более того, буквально за каких-то 10 лет количество людей с артритами тазобедренных суставов возросло практически вдвое. Неимоверно быстрая тенденция роста заболеваемости прогнозируется и на будущую декаду, при этом эксперты не исключают еще худшие результаты.
Врачи призывают не пытаться самостоятельно лечить артритный патогенез. Это – сложное, многофакторное воспаление самого массивного и нагруженного сустава скелетно-мышечной системы, трудно поддающееся лечению. Самолечение не доведет до добра, а только еще больше усугубит проблему. Прогнозы прямо зависят от своевременности обращения к доктору, правильной диагностики и грамотного квалифицированного подхода в лечении, основанного на принципе индивидуальности. В противном случае слишком высоки риски значительной или полной утраты движений в ТБС, серьезных проблем со здоровьем (инфекционно-токсический шок, сепсис при запущенной инфекционной форме, тяжелые сердечные и легочные поражения при РА и др.), а в некоторых случаях даже летального исхода.

Причины и разновидности заболевания
Причинами появления воспалительной реакции в тканях тазобедренного сустава могут быть обусловлены инфекцией, аллергенами, системными заболеваниями. Кроме того, к развитию воспалительного поражения в опорно-двигательной области таз-бедро могут подтолкнуть травмы, физические перегрузки и даже банальное переохлаждение. Иногда суставные ткани воспаляются в связи с некогда проведенными оперативными вмешательствами любого содержания в пределах тазобедренного отдела. По сообщениям врачей, далеко не последнюю роль в появлении очага играют онкозаболевания, патологии крови, наследственный фактор.

В медицине насчитывается более 150 всевозможных формулировок диагнозов артритных заболеваний. Но в общем артрит тазобедренных суставов принято разделять на 3 преобладающие патогенетические формы: ревматоидную, инфекционную, реактивную. Подробнее о каждой в таблице.
Нельзя не сказать, что отдельные группы составляют подагрические, псориатические и посттравматические артриты, первопричинные связи возникновения которых не имеют общего ни с инфекциями, ни с ревматизмом. Однако полностью исключать на момент диагностики выявления присоединившейся ревматоидной патологии, конечно же, нельзя. Подагрический и псориатический виды сопровождаются суставными воспалениями на почве непростых и, к сожалению, неизлечимых заболеваний системного характера: подагры и псориаза. Посттравматический тип – воспалительная реакция сустава, наступившая после закрытых травм или физической перегрузки.
- Артрит на фоне подагры. Подагрический артрит обусловлен нарушением пуринового обмена в организме, из-за чего в крови повышается концентрация мочевой кислоты. По этой причине в полостях тазобедренных суставов откладываются ураты (кристаллы) мочевой кислоты, которые провоцируют местное воспаление и оказывают разрушающее воздействие на суставной хрящ и околосуставные ткани. Этиологическая основа подагрического артрита – системный метаболический сбой.
![]()
- Артрит при псориазе. Это – воспалительный процесс в ТБС, протекающий на фоне тяжелого кожного заболевания, механизм развития которого до сих пор остается загадкой для специалистов. В развитии воспаления суставов на почве псориаза принимает участие иммунологический фактор. Он характеризуется дисбалансом провоспалительных и противовоспалительных цитокинов, что производит деструктивно-воспалительный эффект на костно-хрящевой сегмент.
![]()
- Посттравматический артрит ТБС. Такая артритная болезнь часто возникает, например, после травмы с кровоизлиянием в суставную полость, после вывихов/подвывихов бедра, сильного локального ушиба с травматизацией капсулы или связочно-мышечного аппарата. Очаг может развиться и после систематических тяжелых физнагрузок, которые приводят к микроповреждениям суставного хряща. Под воздействием перечисленных факторов синовиальные оболочки и околосуставные ткани воспаляются, вследствие чего в суставах скапливается патологическая жидкость (выпот).
![]()
При своевременном (раннем) и правильном лечении избавиться навсегда от посттравматического артрита вполне реально. Это единственная форма, имеющая самые лучшие прогностические показатели. Однако недолеченные травмы и их осложнения в виде синовита способны перерасти в серьезную, уже хроническую артритную патологию, которая в свою очередь может осложниться необратимым деформирующим коксартрозом.
Симптомы артрита тазобедренного сустава
Стандартными симптомами артритов, поражающих тазобедренную часть костно-мышечного аппарата, являются местные признаки воспаления, а это:

Боль это главный симптом.
Поскольку базисом заболевания являются тяжелейшие аутоиммунные и инфекционные процессы внутри организма, клиническую картину нередко дополняют и отягощают симптомы общей интоксикации:
- повышение температуры тела;
- озноб и упадок сил;
- головная боль;
- головокружение;
- снижение аппетита, тошнота;
- нервозность;
- анемия;
- плохой сон.
На интенсивность симптомов влияет характер патологического процесса: острый, подострый или хронический. Острое течение характеризуется внезапным началом артритной болезни с ярко выраженной болезненной симптоматикой. Для подострого течения типичным является плавное нарастание признаков воспаления на протяжении 1-2 недель. Острый и подострый артрит может перейти в хроническую форму, когда периоды ремиссии будут периодически сменяться на периоды рецидивов.
Хронический вариант течения может быть и с самого начала (например, при РА). Причем такой артрит способен долгое время развиваться и особо не беспокоить, а спустя несколько лет начать упорно досаждать приступами воспаления, которые с увеличением срока заболевания становятся все более затяжными и мучительными. Если хроническую болезнь качественно не контролировать, она неизбежно приведет к разрушению суставных концов с дальнейшей их деформацией, сращением между собой, как результат, к неподвижности тазобедренного сустава, мышечной атрофии и инвалидизации пациента.
Диагностика артрита ТБС
Диагноза на снимке.
Поэтому в интересах пациента важно найти высококвалифицированного доктора, который грамотно проведет обследование, используя эффективные средства диагностики, рекомендованные современной ревматологией. В итоге, безошибочно установит диагноз с определением его этиологии, тяжести и, прежде всего, исключит или подтвердит существование РА – наиболее агрессивного вида заболевания, известного своими наихудшими прогнозами. И, безусловно, грамотно разработает концепцию результативного лечения.
- перечень классификационных особенностей конкретных нозологических форм;
- инструментальные методы обследования ТБС (осевой рентген, МРТ, УЗИ);
- лабораторные способы исследования:
- общий и биохимический анализ крови;
- анализы мочи и кала;
- иммунологические (на РФ и АЦЦП) и иммуногенетические тесты (на HLA);
- обследование крови на идентификацию инфекции (методы ИФА, ПЦР);
- пункционный забор синовиальной жидкости для органолептического, цитологического и бактериологического исследования;
- биопсия синовиальной мембраны;
- артроскопическое обследование суставной полости.
Первое место в диагностике, конечно же, отведено лабораторным способам обследования, которые значительно увеличивают вероятность постановки правильного диагноза. Следует подчеркнуть, что помимо всех перечисленных диагностических приемов, не последнюю роль играет и доскональное изучение всей истории болезней человека, анализ предшествовавших артриту заболеваний, состояний, образа жизни и т.п.
В диагностический и лечебный процесс, кроме ревматолога и ортопеда, в большинстве случаев необходимо подключать врачей других специальностей: гастроэнтеролога, уролога, дерматолога, инфекциониста, ЛОРа, пульмонолога, аллерголога, иммунолога, кардиолога или др.
1-2-3 стадии
Тяжесть заболевания характеризуют 3 стадии. Первая – стадия синовита, вторая – продуктивно-деструктивная, третья – деформирующая и анкилозирующая.
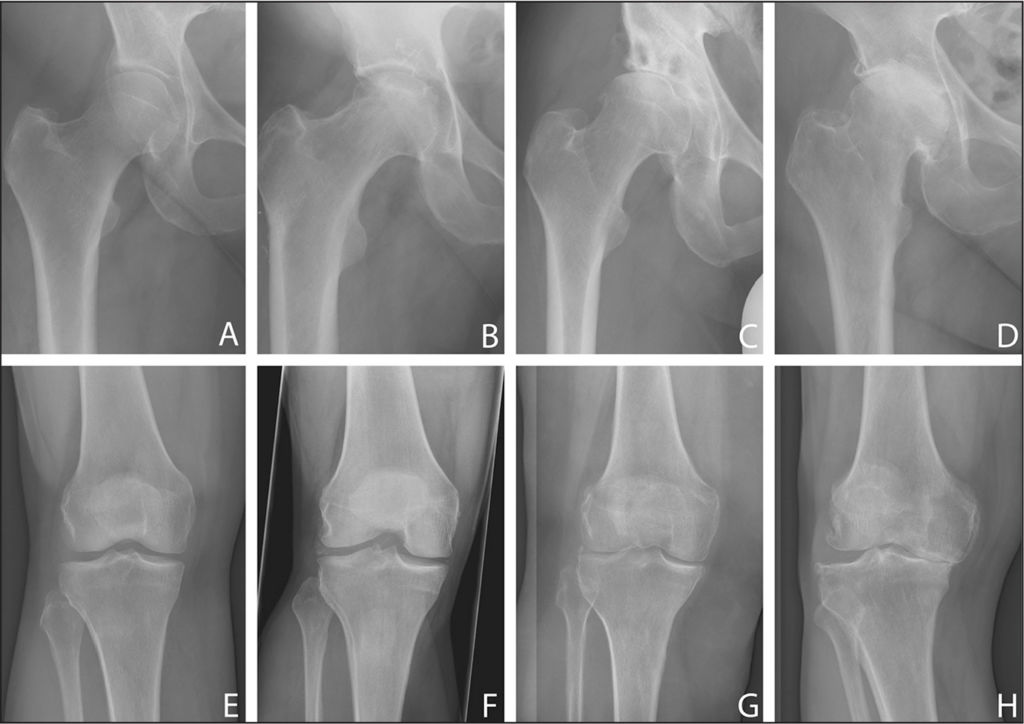
Болезнь в динамике.
Принципы лечения
Исходя из того, что болезнь имеет различные корни происхождения, одинаковой схемы терапии для всех не существует. Терапевтические методы разрабатываются только индивидуально с учетом всех клинических критериев патологического процесса, а также возраста и сопутствующих заболеваний в анамнезе пациента. Рекомендовать лечебные мероприятия должен исключительно узкопрофильный специалист! При грамотном подходе во многих случаях удается полностью ликвидировать патологию. Если речь идет о хронической болезни, то существенно сократить тяжесть ее течения, продуктивно притормозить или предотвратить разрушение функционально значимых структур.
Первостепенно важно при воспалительном обострении обеспечить ноге максимально полную иммобилизацию в выгодном положении. Запомните, что при проявлениях артрита противопоказано нагружать и пытаться разрабатывать проблемный отдел. Внимание! Физическая реабилитация (ЛФК для пораженной конечности, массаж, физиотерапия) возможны только после стихания острой фазы коксита.
Единственным общим для всех видов артритных заболеваний медикаментозным методом является использование препаратов из ряда НПВС в виде таблеток, уколов (в/м), мазей. Они эффективно подавляют выраженность болевого синдрома, облегчают прочие местные симптомы воспаления, снижают температуру тела. Обычно врачи рекомендуют при выраженной болезненной симптоматике использовать такие противовоспалительные медикаменты, как Ибупрофен, Ксефокам, Найз, Диклофенак. Широко применяется против артритного воспаления Димексид (50%) в виде компрессов, наложенных на больной сустав.
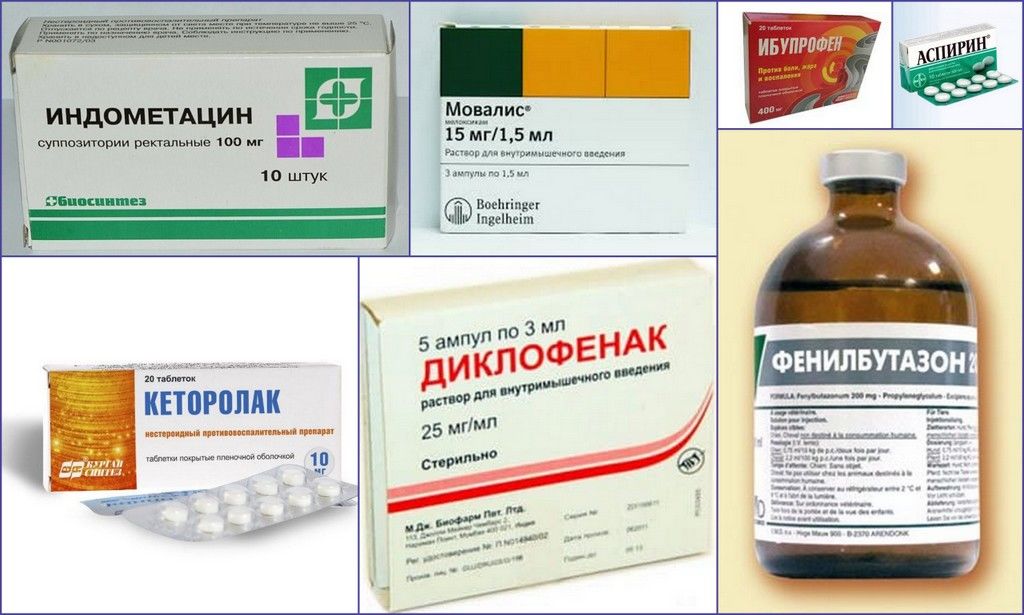
При низкой эффективности или неэффективности анальгетиков и НПВС, в индивидуальном порядке специалистом может быть рассмотрен вопрос о возможности применения глюкокортикостероидов (Преднизолона, Дипроспана, Гидрокортизона).
В зависимости от причины болезни пациентам назначают иммунносупрессоры, антибиотики, обладающие выраженной антибактериальной активностью в отношении выявленного возбудителя.
- Из антибактериальных средств могут быть рекомендованы препараты из группы макролидов, фторхинолонов, тетрациклинового ряда или др. Антибиотикотерапия показана в случае причастности к патогенезу инфекционного агента, проводится она длительным курсом, обычно не менее чем в 1 месяц.
![]()
- При тяжелых аутоиммунных патологиях прописывается своеобразная терапия с использованием иммунодепрессантов, например, на основе сульфасалазина или цитостатика. Иммуносупрессоры опасны многими побочными явлениями, поэтому на фоне их применения обязательным является выполнение специальных контрольных гематологических и печеночных исследований.
![]()
Кроме того, в лечении артритов врачи нередко обращаются к метаболикам и витаминам (предпочтение группе В), а также противотоксическим препаратам для очищения организма от шлаков и токсинов. Нельзя забывать о том, что при подагре и псориазе стойкая ремиссия коксита возможна при достижении компенсации основного заболевания.
К физиопроцедурам приступают на стадии ремиссии или после максимального сокращения воспалительной картины. Данная категория лечения нацелена на улучшение кровообращения, метаболизма и питания суставных тканей, повышение выносливости проблемной зоны к неблагоприятным факторам. Физиотерапевтические тактики позволяют профилактировать появление в будущем болей и отеков, сокращать вероятность рецидивов, восстанавливать подвижность и регенерировать ослабленные мышцы ТБС. Эффективное лечебное воздействие производят следующие сеансы физиотерапии (местно):
- фонофорез с противовоспалительными лекарствами;
- ультразвуковая терапия;
- лазеролечение;
- УФО-облучение;
- электромагнитная терапия.
При реактивных формах популярна процедура плазмефереза, которая позволяет продуктивно нейтрализовать провоспалительные цитокины, уменьшать количество аутоантител, выводить из организма вредные токсины и шлаки. Однако при гнойных процессах данный способ очистки крови противопоказан.
Лечебная физкультура – значимая часть лечения, но ее применяют сугубо при стихании болезненных проявлений. Пока пациент вынужден отдыхать в кровати, ему показаны общеукрепляющие занятия, дыхательные упражнения в сочетании с приемами мышечной релаксации. Чуть позже допускаются облегченные маховые движения и методики легкого покачивания ногой. Обязательно необходимо следить за достаточно частой сменой положения тела, будучи в кровати (со спины на живот, на здоровый бок и т. д.), чтобы не допустить нарушений со стороны дыхательной системы и угнетения функций кровообращения.

В дальнейшем вводят пассивные и пассивно-активные упражнения, которые человек выполняет сначала при помощи разгрузочного инвентаря, например, посредством специальных плоскостей на роликах, скользящих платформ и т.д. По мере выздоровления включаются специальные тренировки без разгрузки пострадавшей ноги: приседания, отведение конечности с удержанием, хождение по ступенькам, упражнения на сопротивление/отягощение и пр.
Лечебную гимнастику постепенно расширяют и разнообразят активными занятиями с мячом, на гимнастических стенках, снарядах-барьерах для перешагивания различных по форме и высоте препятствий, на велотренажере, балансирах для выработки координации, в бассейне. Комплекс лечебной физкультуры составляется и корректируется по мере надобности исключительно ведущими пациента специалистами – реабилитологом, методистом по ЛФК, врачом-ревматологом/артрологом.
Операция при артрите ТБС

Что касается синовэктомии, ее проводят в том случае, когда воспалительный процесс со скоплением патологической жидкости удерживается длительно и не поддается медикаментозному лечению. Хронический синовит лечится посредством артроскопической техники, которая отличается минимальной инвазивностью (процедура делается через маленькие проколы). Суть такой операции заключается в частичном или полном иссечении синовиальной оболочки тазобедренного сустава. Вместе с удалением данной ткани удаляются и находящиеся на ней патологические клетки, которые продуцировали большое количество комплемента и иммуноглобулинов, отвечающих за тканевое воспаление.
Отметим, что при помощи артроскопии при обостренном гнойном патогенезе могут произвести пункцию и промывание суставной полости с последующим введением в нее антибиотиков или антисептических средств
Меры противоартритной профилактики
Во избежание повторения артрита после уже проведенной успешной терапии, а также недопущения болезни, если человек с ней еще не сталкивался, пожалуйста, ознакомьтесь с общими принципами профилактики и придерживайтесь их. Рекомендационные правила по осуществлению профилактического контроля следующего содержания:
Читайте также: