Боль в ягодице после эндопротезирования тазобедренного сустава
Как показывают исследования, осложнения после эндопротезирования тазобедренного сустава развиваются у 1 % молодых людей и у 2,5 % пожилых пациентов. Несмотря на мизерную вероятность развития негативных последствий, они могут коснуться любого, а особенно тех, кто не соблюдал в строгости программу реабилитации.
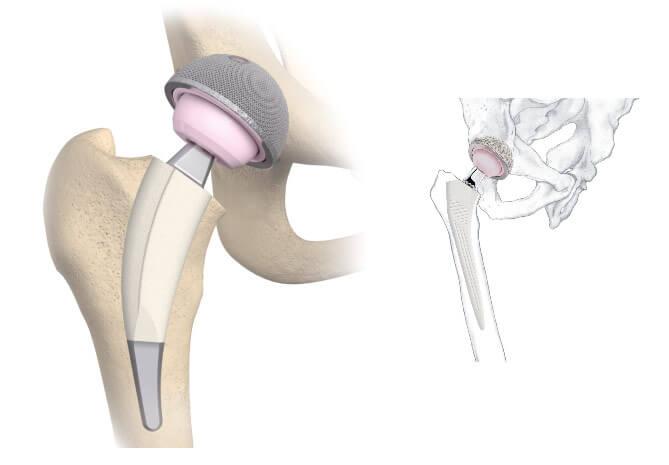
Изображение положения эндопротеза в теле человека.
К осложнениям после эндопротезирования тазобедренных суставов приводят неправильный постоперационный уход и режим физической активности после выписки из стационара. Вторая причина это ошибки врача-хирурга. И третья, это неполноценное предоперационное обследование, в результате которого не были вылечены скрытые инфекции(гланды, цистит и т.д.) На успех лечения влияет квалификация медперсонала, где пациент получал высокотехнологичную медицинскую помощь – хирургическое и реабилитационное лечение.

Статистика осложнений в процентах
- вывих головки протеза развивается примерно в 1,9 % случаев;
- септический патогенез – в 1,37 %;
- тромбоэмболия – в 0,3 %;
- перипротезный перелом возникает в 0,2 % случаев.
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.

Ни один специалист-ортопед даже с богатым и безупречным опытом работы, не может на 100 % предугадать, как поведет себя конкретный организм после таких сложных манипуляций на костно-мышечной системе, и дать пациенту полнейшую гарантию, что все пройдет гладко и без эксцессов.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
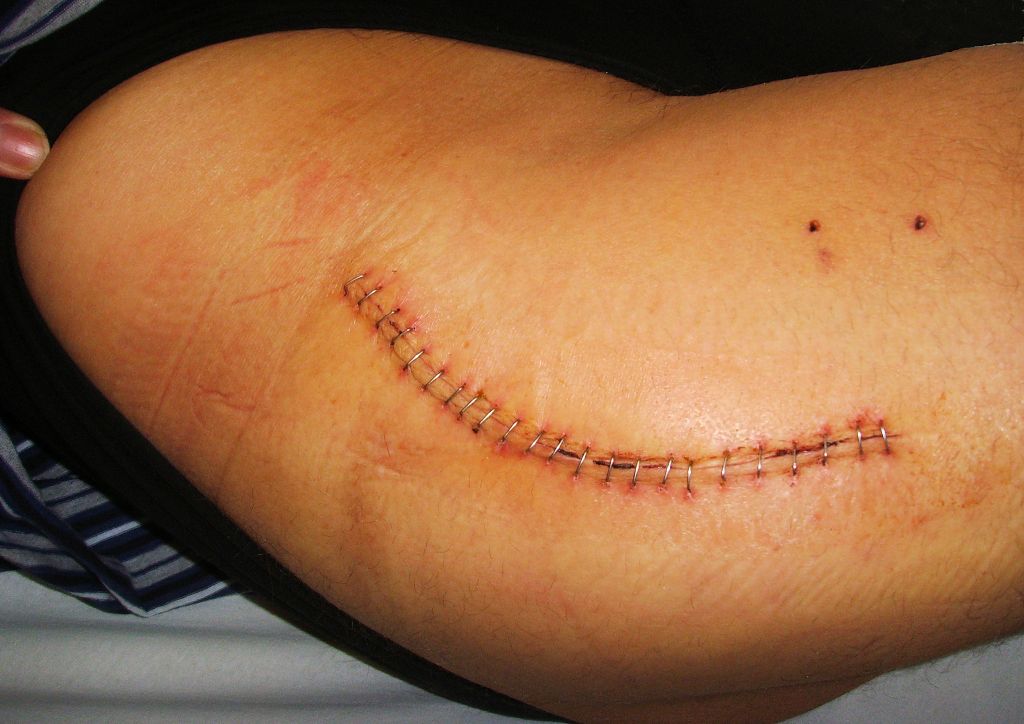
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Негативный эксцесс возникает в первый год после протезирования. Это лидирующее по распространенности патологическое состояние, при котором происходит смещение компонента бедра по отношению к вертлужному элементу, вследствие чего наблюдается разобщение головки и чашки эндопротеза. Провокационный фактор – чрезмерные нагрузки, погрешности в подборе модели и установке имплантата (дефекты угла постановки), использование заднего хирургического доступа, травматизм.
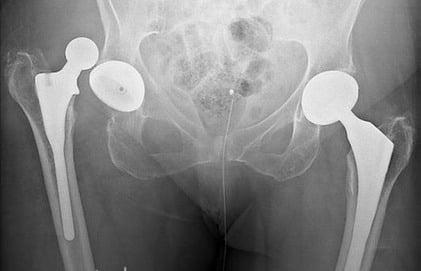
Дислокация бедренного компонента на рентгене.
В группу риска входят люди с переломами шейки бедра, дисплазией, нейромышечными патологиями, ожирением, гипермобильностью суставов, синдромом Элерса, пациенты старше 60 лет. Также особо уязвимы к вывиху лица, перенесшие в прошлом хирургию на естественном ТБС. Вывих нуждается в безоперационном вправлении или открытым способом. При своевременном обращении вправить эндопротезную головку удается закрытым способом под наркозом. Если запустить проблему, возможно, врач назначит повторную операцию с целью переустановки эндопротеза.
Второе по частоте явление, характеризующееся активизацией тяжелых гнойно-воспалительных процессов в районе установленного имплантата. Инфекционные антигены заносятся интраоперационно через недостаточно стерильные хирургические инструменты (редко) или после вмешательства по кровеносному руслу перемещаются от любого проблемного органа, имеющего болезнетворно-микробную среду (часто). Плохая обработка раневой зоны или слабое заживление (при диабете) также способствует развитию и размножению бактерий.

Выделения из операционной раны это плохой сигнал.
Гнойный очаг пагубно воздействует на прочность фиксации эндопротеза, вызывая его расшатывание и нестабильность. Гноеродная микрофлора трудно поддается лечению и, как правило, предполагает снятие имплантата и проведение повторной установки спустя продолжительное время. Основный принцип лечения – тест на установление вида инфекции, долгая антибиотикотерапия, обильный лаваж раны антисептическими растворами.
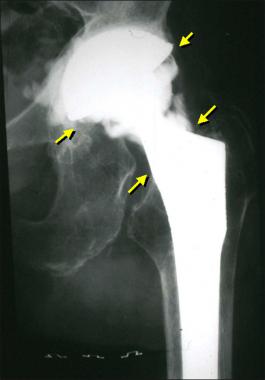
Стрелками указаны зоны инфекционного воспаления, именно так они выглядят на рентгене.
ТЭЛА – критическая закупорка ветвей или главного ствола легочной артерии оторвавшимся тромбом, который образовался после имплантации в глубоких венах нижней конечности из-за низкого кровообращения, ставшего следствием ограниченной подвижности ноги. Виновники тромбоза – отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание в обездвиженном состоянии.
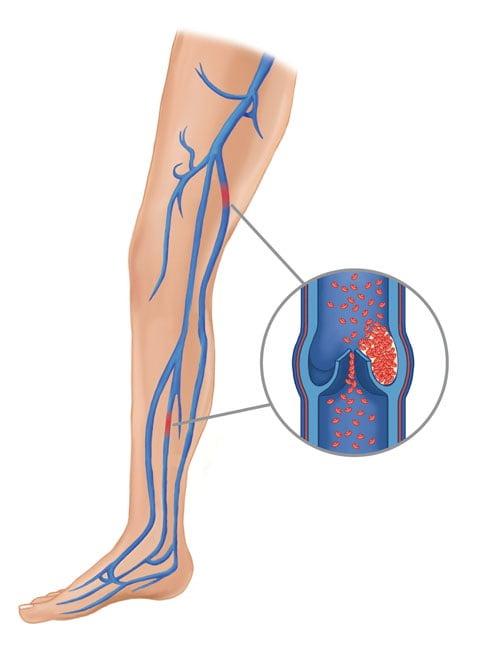
С этим осложнением достаточно успешно работают на данном этапе развития медицины.
Перекрытие просвета легких опасно летальным исходом, поэтому больного немедленно госпитализируют в реанимационное отделение, где, учитывая тяжесть тромботического синдрома: введение тромболитиков и препаратов, уменьшающих свертываемость крови, НМС и ИВЛ, эмболэктомию и пр.
Это – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, возникающее интраоперационно или в любой момент после операции (через несколько дней, месяцев или лет). Переломы чаще происходят по причине сниженной плотности костных тканей, но могут быть следствием некомпетентно произведенной разработки костного канала перед установкой искусственного сочленения, неверно выбранного способа фиксации. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку, если на то заменяют на более подходящую по конфигурации.
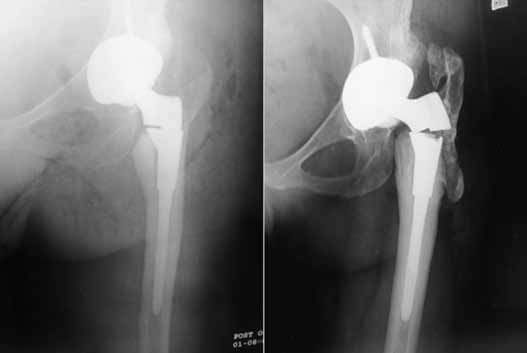
Разрушение импланта происходит очень редко.
Невропатический синдром – это поражение малоберцового нерва, входящего в структуру большого седалищного нерва, которое может быть спровоцировано удлинением ноги после протезирования, давлением образовавшейся гематомы на нервное образование, реже – интраоперационным повреждением вследствие неосторожных действий хирурга. Восстановление нерва выполняется посредством этиологического лечения оптимальным методом хирургии или при помощи физической реабилитации.
При работе неопытного хирурга есть риск травматизации бедренных нервов.
Симптоматика в таблице
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация. Чтобы минимизировать до предела риски осложнений после протезирования тазобедренных суставов, профилактику проводят до и в момент процедуры, после операции, включая отдаленный период. Комплексный профилактический подход:
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.

Список возможных причин возникновения боли в области тазобедренного сустава достаточно длинный. В последние годы, благодаря современным методам исследования, таким как артроскопия, были описаны новые виды патологии тазобедренного сустава. С использованием методов, позволяющих получить изображение пораженного сустава, появилась возможность выявить любую патологию или осложнения после имплантации тазобедренного сустава. В данной статье речь пойдет о повреждениях таза и вертлужной впадины, а также будут приведены примеры специфических тестов. Кроме того, будут рассмотрены наиболее частые осложнения после эндопротезирования тазобедренного сустава.
Тест на ротацию при сгибании тазобедренного сустава на 90°
Уже на основании анамнеза можно сделать предварительное заключение. Иногда изолированные травмы или повреждения являются причиной данной проблемы.
Три важных вопроса пациенту при сборе анамнеза:
Снижение объема внутренней ротации по сравнению с непораженной стороной указывает на патологию тазобедренного сустава, особенно важна ротационная подвижность сустава при сгибании его на 90° (рис.1).

Рис. 1. Проверка наружной ротации при исследовании тазобедренного сустава очень важна
Причина: внутренняя ротация при сгибании ограничена анатомически. При сгибании приблизительно на 90° шейка бедра находится очень близко к переднему краю вертлужной впадины. Снижение внутренней ротации при сравнении с противоположным суставом может объясняться аналогичными причинами.

Рис. 2. С помощью данного теста (Leg-Roll-Test) проверяется ротация головки бедра в вертлужной впадине
Сочетанные повреждения таза и вертлужной впадины
Изолированные трещины таза встречаются относительно редко, чаще они бывают в сочетании с повреждениями вертлужной впадины, слабостью капсулы, патологическими изменениями хряща и дисплазиями.
Тест Патрика или Фабера (флексия, абдукция, наружная ротация)
Пациент лежит на спине. Бедро отведено и повернуто наружу; коленный сустав согнут, голеностопный сустав лежит на другой выпрямленной ноге (рис. 3).

Рис. 3. Тест Фабера позволяет определить причину локализованной боли
В таком положении пациент должен находиться в максимально расслабленном состоянии. С помощью теста врач может установить, возникает ли характерная боль. Боль в спине скорее указывает на проблемы в области крестцово-подвздошного сочленения, вертебральные симптомы, боли в области паха – на повреждение таза или хрящевой ткани сустава.
Компрессионный тест (Scour–Test)
Положение пацента лежа на спине, нога согнута в коленом суставе. Врач перемещает бедро пациента: сначала сгибание/приведение, затем сгибание/отведение. Угол сгибния в тазобедренном суставе варьирует от 80° до 110°. Движение выполняется с компрессией (рис.4 а,б).


Рис. 4. Во время теста (Scour–Test) терапевт поворачивает ногу пациента с компрессией: сгибание/приведение (а), сгибание/отведение (б) при 80° и 110°
Врачу необходимо выяснить, испытывает ли пациент при этом боль, и возникают ли при тестировании акустические феномены, что характерно для патологии сустава.
Тест на сопротивление (Resisted-Straight-Leg-Raise-Test)
Положение пациента лежа на спине с выпрямленными ногами. Врач просит пациента поднять ногу (согнуть в тазобедренном суставе) под углом около 30° против сопротивления руки врача, давящей сверху на бедро (рис.5).

Рис. 5. Тест (Resisted-Straight-Leg-Raise-Test) позволяет определить проксимальное сопротивление
Возникновение боли указывает на повреждения таза и хряща. Если во время проведения данных трех тестов получен положительный результат, это является явным указанием на повреждение таза.
Причины боли
Существуют повреждения передней и задней части вертлужной впадины, причем первые встречаются значительно реже. Во время обследования врач может их выявить. Существуют специальные тесты для этого, которые также являются провокационными с целью выявления боли.
Существуют повреждения передней и задней части вертлужной впадины, причем первые встречаются значительно реже. Во время обследования врач может их выявить. Существуют специальные тесты для этого, которые также являются провокационными с целью выявления боли.
Тест для передней части вертлужной впадины (Anterior-Test)
Врач максимально сгибает ногу пациента, приводит ее к туловищу, поворачивает внутрь (рис. 6) и проверяет, возникают ли типичные боли.

Рис. 6. Тест для передней части вертлужной впадины: сгибание, приведение и внутренняя ротация
Во время выполнения этого теста структуры капсулы и таза ≪зажимаются≫ между краем вертлужной впадины и шейкой бедра.
Тест для задней части вертлужной впадины (Posterior-Test)
Врач полностью разгибает и поворачивает наружу свисающую с края кушетки ногу пациента (рис.7).

Рис. 7. Тест для задней части вертлужной впадины: экстензия и наружная ротация
Если была выявлена патология тазобедренного сустава или вертлужной впадины, после консультации ортопеда проводится инструментальное обследование для утонения диагноза и определения степени повреждения.
Хирургический метод применяется для восстаноления внутренней структуры и функции сустава.
Осложнения после эндопротезирования тазобедренного сустава. Как было сказано выше, усовершенствованные техники обследования помогают выявить не только явную патологию, но и послеоперационные осложнения.
Например, после эндопротезирования тазобедренного сустава при нормальном протекании послеоперационного периода – имплантат стабилен, пациент не чувствует боли.
При осложнении – пациент жалуется на стойкие боли, мышечную слабость. При этом ни медикаментозная терапия, ни физиотерапия оказываются не эффективными.
В случаях нестабильности эндопротеза, повреждения вертлужной впадины и непереносимости металла после тщательной диагностики хирург должен произвести замену эндопротеза.
Но это может привести к новым проблемам, связанным с развитием патологии в периартикулярных тканях.
Часто возникают боли, мышечная недостаточность абдукторов, ирритация поясничных связок и наружных ротаторов, а также периартикулярное окостенение.
Эндопротез как причина осложнений. При нестабильности вертлужного или бедренного компонента пациент страдает от боли при нагрузке.
Боль возникает в процессе повседневной деятельности, а также при выполнении упражнений. Простой тест для провокации боли при нестабильности бедренного компонента – тест для ротаторов тазобедренного сустава.
Во время тестирования пациент находится в положении лежа на спине, бедро и голень согнуты под углом 90°. Вращение в тазобедренном суставе осуществляется против сопротивления руки врача, удерживающей голень (рис.8).

Рис. 8. Тест на сопротивление для ротаторов тазобедренного сустава: положительный при ослаблении стержня эндопротеза
Эта патология хорошо выявляется при рентгенологическом исследовании.
При нестабильности септического генеза врач должен провести дополнительные исследования, например, сцинтиграфию или пункцию тазобедренного сустава.
Некорректные размеры имплантата также могут явиться причиной боли. Возникает опасность повышенного износа компонентов протеза и нестабильности сустава. Эти осложнения и выявляются с помощью тестов.
Вертельные боли возникают из-за воспаления надкостницы в области вертела. Это достаточно часто встречающееся осложнение.
Причинами осложнения являются слабость мышцабдукторов или раздражение tractus iliotibialis. Пациент жалуется на боли при разбеге, лежании на боку и присмене положения. Возникает локализированная боль при надавливании. На рентгеновском снимке можно часто наблюдать неровную поверхность вертела.
К сожалению, нет научных данных, описывающих такую патологию. Лечение проводить в данном случае достаточно сложно. Врачи часто назначают физиотерапию (при мышечной слабости и уплотнении мышц) и медикаментозное лечение. К оперативной ревизии вертела прибегают крайне редко.
Кроме вертельных болей, после эндопротезирования тазобедренного сустава часто возникает слабость ягодичных мышц.
Для этого есть несколько причин: хирургическое мышечное повреждение, повреждение нервов или отрыв мышцы в области вертела.
Слабость мышц может возникнуть из-за отложений жира в мышечных структурах, что можно выявить при помощи МРТ. Кристиан Пфиррманн и его коллеги из многопрофильной клиники Балгрист после проведения исследований пришли к выводу, что у пациентов с симптоматикой после эндопротезирования тазобедренного сустава часто встречаются повреждения сухожилий мышц-абдукторов и отложения жира в m. glutaeus medius. И когда пациент не достигает успеха в лечении, это, безусловно, не означает, что он не пытается его достичь.
В таких случаях необходима консультация хирурга
Периартикулярные окостенения могут приводить к болям и ограничениям движения. Они хорошо определяются на рентгеновских снимках. Как правило, через год после операции хирург производит иссечение окостенений, если у пациента сохраняется недостаточная подвижность.
Точное обследование позволяет выявить осложнения
Влияние хирургического воздействия на цельность и функции мышц бедра в большей части неизвестно.
Похожие темы научных работ по клинической медицине , автор научной работы — Шильников В. А., Тихилов P. M., Денисов А. О.
БОЛЕВОЙ СИНДРОМ ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
В.А. Шильников, Р.М. Тихилов, А.О. Денисов
Лечение и реабилитация ортопедических больных с дегенеративно-дистрофическими поражениями тазобедренного сустава являются важными медицинской, социальной и экономической проблемами. Патология тазобедренного сустава остается наиболее частой причиной временной нетрудоспособности, а инвалидность, по данным разных авторов, составляет от 7 до 37,6 % от числа всех инвалидов с поражениями опорно-двигательной системы [1, 8, 10].
В последние десятилетия тотальное эндо-протезирование становится одним из основных методов лечения тяжелых патологических изменений тазобедренного сустава, позволяющих восстановить опороспособность бедра, добиться достаточной амплитуды движений, избавить пациента от боли, хромоты, возвратить его к активному образу жизни [3, 6, 9, 21].
Ежегодно в мире выполняется до 1500000 тотальных замещений тазобедренного сустава. По статистике, в развитых странах на тысячу человек населения приходится одно эндопроте-зирование крупных суставов. В России потребность в эндопротезировании тазобедренного сустава, по предварительным расчетам, составляет до 300000 в год [2].
Применение эндопротезирования суставов в каждом конкретном случае позволяет оптимально решить сложные проблемы по быстрейшему избавлению от боли, восстановлению подвижности в пораженном суставе и опороспособности конечности, вернуть способность к самообслуживанию [5].
Несмотря на достигнутые ближайшие успехи оперативного лечения, по данным зарубежных источников за период наблюдения через 1 год и 5 лет, положительные результаты после эндопротезирования отмечаются в 76-89% случаев [20]. У пациентов с однополюсным эндо-протезом патологический процесс, как правило,
прогрессирует за счет истирания хряща вертлуж-ной впадины и приводит к ухудшению функции конечности и появлению болей. У части больных после тотального эндопротезирования в отдаленном периоде также появляется болевой синдром в виду различных причин.
Даже опытные врачи далеко не всегда могут дифференцировать боли, назначать адекватное лечение, не зная четкого этиопатогенеза болевого синдрома в каждом конкретном случае.
По данным литературы, наиболее изученным является болевой синдром при нестабильности эндопротеза, чаще всего связанный с возникновением микроподвижности компонентов эндо-протеза в костном ложе и при развитии инфекции.
Появление болей в паховой и ягодичной областях, усиление их в положении больного сидя, чаще всего свидетельствуют о заинтересованности ацетабулярного компонента эндопротеза. Боли по передней поверхности бедра и в паховой области, особенно усиливающиеся при нагрузке и ротационных движениях, указывают на нестабильность бедренного компонента эндо-протеза. Обычно боли, связанные с развивающейся нестабильностью иррадиируют до коленного сустава, как при коксартрозе [4].
Боли после эндопротезирования могут возникать и при наличии инфекционного процесса в области сустава.
Болевой синдром возникает у 90% таких больных. Нередко бывает трудно отличить нестабильность протеза (как правило, одного из его компонентов, например, бедренного компонента эндопротеза тазобедренного сустава; процесс этот носит асептический характер) от проявлений инфекции. Болевой синдром при нестабильности возникает или усиливается при движениях в пораженном суставе или попытках нагрузить оперированную конечность. Боль же при инфекционных осложнениях постоянна, интенсивность ее нарастает с течением времени, но
также усиливается при движениях и при нагрузках. Кроме того, при них наблюдается постоянная субфебрильная температура и изменение показателей крови.
Для профилактики инфекции используют стандартные методы, но при дифференциальной диагностике причин болевого синдрома важно учесть наличие инфекционных процессов (верхних и нижних дыхательных путей, инфекционные поражения зубов) в отдаленном послеоперационном периоде как о возможной вероятности гематогенной диссеминации инфекции в сустав.
У некоторых пациентов после операции сохраняются болевые ощущения вертеброгенного характера в проекции тазобедренного сустава или при системных заболеваниях (остеопороз и др.). Нами отмечено, что при восстановлении длины конечностей беспокоят боли в пояснич-но-крестцовой области и задней поверхности удлиненного бедра, связанные с выравниванием ранее перекошенного таза и неизбежном изменении соотношения анатомических структур пояснично-крестцовой области, что часто приводит к обострению остеохондроза. Локализация болей в данном случае может варьировать в зависимости от вовлеченных в адаптационный процесс тех или иных сегментов позвоночника.
В настоящее время недостаточно изученной остается проблема болевого синдрома тазобедренного сустава после эндопротезирования при исключении рассмотренных выше причин, о чем свидетельствует малое количество данных литературы. В авторитетных изданиях мировой литературы существуют преимущественно ссылки на наличие боли, в то время как их этиология и патогенез не исследованы.
По данным зарубежных авторов болевой синдром у пациентов, перенесших операцию тотального эндопротезирования тазобедренного сустава сохраняется у 17-20 %, и у 32-35 % отмечаются новые ощущения от слабо выраженного болевого синдрома или дискомфорта в области тазобедренного сустава до выраженных болей при отсутствии нестабильности и инфекционного процесса. [12, 15, 17, 18, 24].
По результатам итоговых отчетов Шведского регистра за 2002-2006 гг. причинами ревизионного эндопротезирования тазобедренного сустава в 1,2 % случаев является болевой синдром. Через год после первичного эндопротезирования жалобы на боли предъявляют 14-22% пациентов, а через 10 лет - около 30% [22].
По данным отчетов Датского регистра эндо-протезирования за 1998-2003 гг. у 3,2% больных через 6 месяцев после операции появляются выраженные болевые ощущения [23].
По исследованиям ортопедической клиники в Солт Лэйке за 2004 г. в большинстве случаев болевой синдром после первичного эндопротезирования возникал на фоне избыточного офсета, что приводило в дальнейшем к развитию тен-зопатии или трохантерииту. По данным наших исследований, при избыточном офсете пациенты предъявляют жалобы на боли тянущего характера в проекции большого вертела и крыла подвздошной кости, усиливающиеся при сгибании и приведении. В более выраженных случаях имелась отводящая контрактура. Кроме того, при установке ножки эндопротеза с недостаточным офсетом, локализация болей идентична, но их интенсивность более выражена, связанная с напряжением мышц, вплоть до мышечного спазма, так как необходимо больше усилий, чтобы удержать таз в правильном положении. В крайнем случае развивался положительный симптом Тренделенбурга.
Американские ученые V. Jasani и P. Richards в 2002 году во время наблюдения за больными в раннем послеоперационном периоде выявили, что одной из причин болевого синдрома является гематома в области m. psoas [16].
Кроме того, по данным австралийского ортопеда J. Herald после эндопротезирования тазобедренного сустава достаточно часто возникает стеноз верхней и нижней ягодичной артерий, и это является причиной болей в паховой области [14].
Европейские авторы описали болевые ощущения в паховой области после эндопротезиро-вания, которые связаны с натяжением или повреждением и травмированием m.iliopsoas. В первом случае боли возникают при удлинении нижней конечности. Во втором - чашка эндо-протеза при ее недопокрытии контактирует с волокнами m.iliopsoas, вызывая их повреждение. Это приводит к болям в паховой области при сгибании и наружной ротации. По наблюдениям авторов в 62% случаев болевые ощущения возникают при цементной установке чашки [13].
Возможно появление болевого синдрома при неправильной установке бедренного компонента.
Установка ножки эндопротеза в варусном или флексионном положении вызывает болезненные
ощущения по передне-наружной и задней поверхностям бедра в проекции дистального конца ножки эндопротеза. Боль усиливается при нагрузке на конечность, постепенно приобретая более выраженный и интенсивный характер. На рентгенограмме проксимального отдела бедра на фоне варус-ного положения эндопротеза определяются гипотрофические, реже гипертрофические (stress- Schilding) изменения кортикальной кости на участке локального контакта с ножкой. Чаще всего постепенно развивается нестабильность бедренного компонента, что наиболее характерно для эндопротезов, не обеспеченных структурированной поверхностью [11, 18].
Помимо болей, описанных в немногочисленных литературных источниках, необходимо отметить и некоторые другие этиопатогенетичес-кие факторы, способные вызывать болевой синдром.
Так, в течение первых двух недель после операции на тазобедренном суставе, довольно часто больные жалуются на боли в области коленного сустава. При этом сам сустав внешне не изменен, его пальпация и движения в нем безболезненные. Такие боли являются характерным симптомом как для заболевания тазобедренного сустава вообще, так и в ближайший период после его эндоп-ротезирования. Наиболее часто этот симптом отмечен при однополюсном эндопротезировании. Причиной их появления, вероятно, является раздражение чувствительных нервных волокон ветвей запирательного нерва, расположенных в связке головки бедра и жировом теле, заполняющем ямку вертлужной впадины.
Кроме того, при длительно существующей патологии тазобедренного сустава врожденного или приобретенного характера формируется приспособительный стереотип движений, как в самом суставе, так и в элементах опорно-двигательного аппарата, участвующих в процессе ходьбы. Кроме изменений функционального характера, постепенно формируются и анатомические изменения (ретракция мышц, сколиотичес-кая деформация, поясничный лордоз, перекос таза, ротационная деформация нижней конечности, сгибательно-приводящая контрактура и т.д.), которые после замены сустава на искусственный оказываются в условиях, требующих обратного развития.
Таким образом, в связи с недостаточным рассмотрением данной проблемы в литературе, создание алгоритмов диагностики и профилактики болевого синдрома после эндопротезирования тазобедренного сустава является актуальным и представляет большой интерес, так как именно избавление от боли является доминирующим
мотивом в согласии больного на оперативное лечение.
1. Волокитина, Е.А. Коксартроз и его оперативное лечение: автореф. дис. . д-ра мед. наук / Волокитина Елена Александровна. — Курган, 2003. — 46 с.
2. Медицинские и социальные проблемы эндопротезирования суставов конечностей / В.П. Москалев [и др.]. - СПб. : Морсар АВ, 2001. - 157 с.
3. Надеев, А.А. Эндопротезы тазобедренного сустава в России: философия построения, обзор имплантатов, рациональный выбор / А.А. Надеев, С.В. Иванников.
— Москва : БИНОМ. Лаборатория знаний, 2006. — 177 с.
4. Неверов, В.А. Ревизионное эндопротезирование тазобедренного сустава / В.А. Неверов, С.М. Закари.
— СПб.: Образование, 1997. — 112 с.
5. Парахин, Ю.В. Отдаленные результаты реконструк-тивно-восстановительных операций на тазобедренном суставе с дегенеративно-дистрофическими заболеваниями: автореф. дис. . канд. мед. наук / Па-рахин Юрий Вениаминович. — М., 2006. — 18 с.
6. Рожнев, Е.В. Осложнения раннего послеоперационного периода первичного тотального эндопротезирования тазобедренного сустава: автореф. дис. . канд. мед. наук / Рожнев Евгений Валерьевич. — Пермь, 2007. — 26 с.
7. Сидоренко, О.А. Социально-гигиенические особенности заболеваемости и оценка эффективности лечения больных с патологией крупных суставов: автореф. дис. . канд. мед. наук / Сидоренко Ольга Александровна; Новосиб. НИИ травматологии и ортопедии. — Новосибирск, 2002. — 23 с.
8. Танькут, В.А. Тотальное эндопротезирование в лечении больных с патологией тазобедренного сустава: автореф. дис. . канд. мед. наук / Танькут Владимир Алексеевич. — Харьков, 1981. — 23 с.
9. Фокин, В.А. Пары трения для тотальных эндопротезов тазобедренного сустава и проблема износа / В.А. Фокин // Margo Anterior.- 2000. — № 4. — С. 1-5.
10. Шерепо, К.М. Асептическая нестабильность при тотальном эндопротезировании тазобедренного сустава: автореф. дис. . д-ра мед. наук / Шерепо Константин Михайлович; ЦНИИ травматологии и ортопедии им. Н.Н. Приорова. — М., 1990. - 49 с.
11. Bourne, R. Pain in the thigh following total hip replacement with a porous-coated anatomic prosthesis for osteoarthrosis. A five-year follow-up study / R. Bourne, C. Rorabeck, M. Ghazal, M. Lee // J. Bone Joint Surgery.
— 1994. — Vol. 76-A, N 10. — P. 1464-1470.
12. Bozic, K. Pain in the total hip area / K. Bozic, H. E. Rubash // Clin. Orthop. — 2004. — N 420. — Р.18 — 25.
13.Dora, C. Iliopsoas impingement after total hip replacement: the results of non-operative management,
tenotomy or acetabular revision / C. Dora, M. Houweling, P. Koch, R. Sierra // J. Bone Joint Surgery. - 2007. - Vol. 89-B. - P. 1031 - 1035.
14. Herald, J. Unusual cause of groin pain following hip replacement / J. Herald, S. Macdessi, G. Kirsh // J. Bone Joint Surgery. - 2001. - Vol. 83. - P. 1392 - 1395.
15. Huo, M. What's new in hip arthroplasty / M. Huo // J. Bone Joint Surgery. - 2002. - Vol. 84-A. - P. 1894-1905.
16. Jasani, V. Pain related to the psoas muscle after total hip replacement / V. Jasani, P. Richards, C. Wynn-Jones // J. Bone Joint Surgery. - 2002. - Vol.84-B. - P. 991-993.
17. Khan, N.Q. Referral patterns of hip pain in patients undergoing total hip replacement / N.Q. Khan, S.T. Woolson // Orthopedics. - 1998. - Bd. 21. - S. 123-126.
18. Lavernia, C. Thigh pain in primary total hip arthroplasty / C. Lavernia, M. D'Apuzzo, V. Hernandez, D. Lee // J. Arthroplasty. - 2004. - Vol. 19. - P.1208-1211.
19. Malik, A. Impingement with total hip replacement / A. Malik, A. Maheshwari, D. Dorr // J. Bone Joint Surgery. — 2007. -Vol. 89-A - P. 1832-1842.
20. Mrcsed, C. Quality of life and functional outcome after primary total hip replacement / C. Mrcsed, J. Ballantyne // J. Bone Joint Surgery. - 2003. - Vol. 89-B. - P. 868873.
21. Muller, M.E. Total hip prostheses / M.E. Muller // Clin. Orthop. -1970. - N 72. - P.46-68.
22. Swedish Hip Arthroplasty Registry // Ann. Report. -2002-2006.- 115 p.
23. The Danish Hip Arthroplasty Register // Ann. Report. - 1998-2003.- 106 p.
24. The effect of age on pain, function, and quality of life after total hip and knee arthroplasty / C. Jones [et al.] // Arch. Intern. Med. - 2001. - Vol. 161. - P. 454-460.
Читайте также:


