Что делать если не прижился тазобедренный сустав
Любая операция несет в себе риск неудачи. Пусть этот процент не велик, но тем, кому показано проведение хирургического вмешательства, должны знать о различных нюансах. Нужно помнить, что имплантат является искусственным элементом.
Почему происходит отторжение эндопротеза
Человеческий организм любой посторонний элемент трактует как угрозу. В результате ткани вокруг имплантанта насыщаются клетками, которые призваны вести борьбу с вредоносными организмами и инфекцией. Это может являться основной причиной отторжения.

Выделения из ТБС.
Несмотря на то, что вероятность такая есть, отторжение эндопротеза случается крайне редко, потому что:
- перед установкой искусственного элемента проверяется индивидуальная чувствительность к материалу;
- проводится дополнительная проверка на возможную аллергическую реакцию;
- конструкция современных протезов максимально адаптируется под индивидуальные характеристики пациента, а степень точности изготовления позволяет говорить об идентичности с суставом пациента.
Спровоцировать развитие нестабильности нового сустава может стать инфекционное заболевание, с которым столкнулся человек уже после операции.
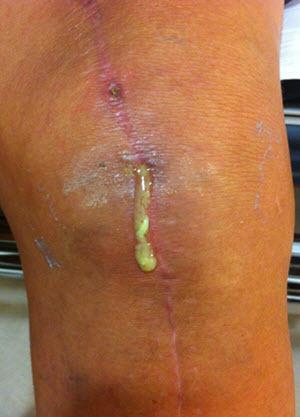
Отторжение коленного импланта.
Нужно понимать, что первоначальная проблема, которая привела к необходимости замены сустава, может снова дать о себе знать. Все чаще в практике встречаются онкологические заболевания, приводящие к разрушению сустава. После его замены заболевание может не остановиться или вернуться. Это провоцирует развитие неприятных ортопедических последствий.
Что может спровоцировать отторжение импланта
Перечень косвенных причин, способных привести к неприятному исходу операции, относится большое количество ситуаций. Наиболее распространенные случаи:
- попадание инфекции во время проведения операции;
- инфицирование послеоперационной гематомы в ложе эндопротеза;
- несоблюдение рекомендаций врача пациентом в результате чего происходить смещение импланта. К ним относятся невыполнение упражнений, слишком быстрая двигательная активность после операции и излишняя самостоятельность во время хождения. Впоследствии организм, чувствуя, что внутри ему что-то мешает, запускает защитные процессы и отторгает искусственный элемент;
- некачественная подборка эндопротеза. Иногда врачи соглашаются с настойчивыми пациентами, которые покупают эндопротезы самостоятельно. Желая сэкономить, они не думают про то, насколько им подходит конкретный материал или модель;
- неправильное выполнение упражнений на этапе реабилитации или получение новых травм. В основном это приводит к смещению импланта, а дальше уже развивается отторжение;
- ортопедические осложнения спустя 2–3 года после операции, связанные с расшатыванием ножек эндопротеза, поломкой или износом шарнира, перелом ножки.
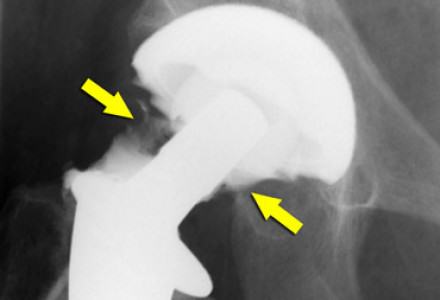
Инфекция на рентгене указана стрелками.
Нестабильность импланта может быть вызвана тем, что у пациента, для которого вследствие болезни была характерна определенная биохимическая среда, произошли изменения фона. В итоге срабатывают аутоиммунные реакции, способные вызвать отторжение после операции. Само хирургическое вмешательство уже может быть поводом для того, чтобы защитные силы организма вступили в борьбу с собственными тканями.
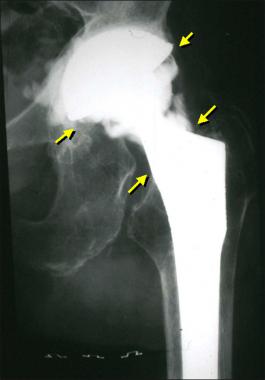
Если для пациента характерны проблемы со свертываемостью крови или у него есть сахарный диабет, это тоже может спровоцировать отмирание ткани в области проведения операции.
Как распознать начало отторжения
Отторжение эндопротеза тазобедренного сустава, симптомы которого должны быть известны любому больному, может проявиться после выписки. Именно поэтому нужно четко по графику приходить к врачу для обследований. Первое, что заметит врач, проводя периодическую рентгенографию сустава, станет небольшая зона просветления на снимке, размер которой не превышает 1,5 мм. Сам пациент может отметить такие симптомы:
- болевые ощущение в области таза, которые усиливаются при нагрузке на сустав, ходьбе, выполнении упражнений;
- появление хромоты;
- изменение типа походки;
- ощущение того, что онемела поясница или нога.
Аналогичные симптомы могут быть просто течением реабилитационного периода и являться нормой. Особенно у лиц, которые имеют высокий уровень чувствительности к боли. Именно поэтому определить начало проблемы может только опытный врач.
Сопровождаться может высокой температурой или повышением местной температуры. Пациент может быть в состоянии лихорадки. Врач может в качестве метода диагностики использовать большое количество средств. Например, популярным средством является ПЦР-диагностика, которая на микробиологическом уровне может дать сигнал о начале отторжения. Но она не носит характер 100%-й гарантии. Поэтому ортопед будет рассматривать комплекс средств диагностики. Новые технологии позволяют создавать компьютерную диагностику, которая очень рано может определить, что начинается хромота. Это станет основанием для более тщательных обследований.


Что делать
Отторжение неизбежно ведет к его удалению и проведению лечения в условиях стационара. Основные этапы лечения пациента сводятся к следующему:
- удаление эндопротеза;
- купирование имеющегося воспаления и гнойных процессов особенно в месте опила кости, некротизированной ткани;
- артродез, подразумевающий применение метода Илизарова;
- лекарственное лечение, которое подбирается с учетом индивидуального состояния и характеристик пациента;
- повторная установка нового протеза.
Если пациенту потребуется повторная операция, то он должен знать, что неудачное течение после развития осложнений наблюдается лишь в 4–5% случаев. Чаще всего они связаны с серьезными сопутствующими заболеваниями.
Как не допустить отторжение импланта
Чтобы избежать такого осложнения, можно еще на этапе подготовки к операции использовать профилактические меры. К ним относятся:
- тщательный подбор эндопротеза;
- тестирование индивидуальной переносимости материалов импланта;
- проверка состояния пациента, чтобы операция не проводилась в период обострения хронических заболеваний;
- обеспечение защиты прооперированного человека от инфекций и других заболеваний, чтобы не спровоцировать развитие нестабильности импланта;
- в случае повышенного риска тромбообразования заранее могут быть назначены препараты, разжижающие кровь. Во время и после операции проводят бинтование конечностей от стопы до бедра;
- снижение веса, что позволит уменьшить нагрузку на прооперированный сустав;
- консультации по выполнению реабилитационных упражнений и выполнение их под присмотром квалифицированного специалиста;
- контроль за состоянием упаковки импланта при его покупке. Нарушение целостности может стать сигналом о возможном инфицировании вовремя операции. Возможно проведение тщательной стерилизации перед установкой.
После проведения эндопротезирования в обязательном порядке следует своевременно проходить обследования и посещать врача, а также аккуратно развивать двигательную активность. Если появляются неприятные симптомы, лучше сразу же обратиться к лечащему врачу, чтобы снять напряжение и убедиться в том, что операция прошла успешно. В нашей практике не зарегистрировано случаев, когда у пациента происходило отторжение эндопротеза.
Негативные последствия и осложнения после эндопротезирования тазобедренного сустава (ТБС) случаются нечасто, но все же они не исключены. В послеоперационный период у пациента может возникнуть воспаление с присоединением бактериальной инфекции. Из-за несоблюдения рекомендаций врача случаются вывихи и переломы протеза, тромбообразование и другие нарушения. Если после операции по эндопротезированию человек чувствует ухудшение, не стоит ждать, что ситуация нормализуется самостоятельно. Только своевременно оказанная медицинская помощь поможет предотвратить тяжелые осложнения.

Причины осложнений после эндопротезирования тазобедренного сустава
Замена тазобедренного сустава — операция сложная и травматичная, поэтому она не всегда может пройти без негативных последствий. Чтобы уменьшить риск развития осложнений, в период реабилитации после эндопротезирования важно соблюдать рекомендации врача. В зоне риска возникновения постоперационных нарушений находятся:
- люди пожилого возраста старше 60-ти лет;
- болеющие системными патологиями, например, сахарным диабетом, артритом, псориазом или красной волчанкой;
- пациенты, имеющие в анамнезе переломы или вывихи ТБС;
- больные, страдающие хроническими воспалительными заболеваниями;
- нарушающие советы и рекомендации хирурга.
У пожилых осложнения после эндопротезирования коленного сустава или тазобедренного развиваются вследствие физиологических особенностей. Из-за того, что по мере старения организма суставные структуры истончаются и разрушаются, у людей преклонного возраста больше рисков получить негативные последствия. Молодые мужчины и женщины в период реабилитации при передвижении должны использовать специальные приспособления, потому что ходьба без костылей может спровоцировать вывихи или переломы протеза.
Виды и симптомы
Если у человека поднялась температура после эндопротезирования тазобедренного сустава, образовался отек, гнойный свищ и беспокоят сильные боли в бедре, скорее всего, в рану во время операции была занесена инфекция. При таких симптомах доктор прописывает антибиотики и вспомогательные средства, с помощью которых удастся снять воспаление. Если долгое время держится температура, а больной не обращается к врачу и не принимает никаких мер, возможно повторное, ревизионное проведение эндопротезирования крупных суставов.
Зачастую развиваются в поздние реабилитационные периоды, когда больной игнорирует физические ограничения и рано отказывается передвигаться на костылях. Из-за повышенной нагрузки компонент бедра смещается по отношению к вертлужной впадине, вследствие чего головка эндопротеза не совпадает с чашечкой. Поврежденный участок отекает и болит, человек не может принять некоторые привычные позы, нога теряет свою функциональность, наблюдается хромота.
Если дискомфорт только начал проявляться, лучше сразу посетить врача, чем раньше приступить к устранению нарушений, тем меньше будет последствий.
Если во время операции на тазобедренном суставе были задеты нервные волокна, развивается невропатический синдром. Такое осложнение может быть следствием удлинения ноги после установки импланта или давления на нервные окончания образовавшейся гематомы. Основной признак невропатии — острый болевой синдром, распространяющийся на всю нижнюю конечность. Иногда ощущается, будто бы стопа онемела либо беспокоит жжение и чувство, что по коже бегают мурашки. При таких симптомах опасно терпеть боль и заниматься самолечением. Если своевременно обратиться к врачу, нормализовать самочувствие удастся при помощи физических упражнений, в противном случае без операции не обойтись.
После замены Т Б сустава может нарушиться целостность костных структур бедра в месте, где зафиксирована ножка эндопротеза. Зачастую это является следствием снижения плотности костей таза либо некачественно проведенной операции по эндопротезированию. Если случился перелом, человека беспокоит сильная боль, на месте повреждения образуется отек и гематома, нарушается функциональность сочленения.
Первые дни после эндопротезирования больной будет частично обездвижен, из-за чего кровоток в венах и артериях будет нарушен. Это приводит к критической закупорке сосудов тромбом. Нередко состояние не имеет выраженной симптоматики, поэтому важно контролировать кровообращение и не нарушать рекомендаций врача в послеоперационные восстановительные этапы. Иногда при тромбозе больной наблюдает, что конечность болит и опухла, также может беспокоить одышка, общая слабость, потеря сознания.
Осложнения при эндопротезировании могут быть самыми разнообразными. Одним из самых распространенных считается отторжение организмом импланта. После операции по протезированию организм может неадекватно среагировать на чужеродный материал, вследствие чего возникнут воспалительные и аллергические реакции. В месте имплантации образуется отек, нагноение и свищи. Кроме этого, у человека может возникнуть:
- кровопотеря;
- расшатывание конструкции протеза;
- хромота;
- боль в паху;
- отеки, из-за которых ноги опухают так, что работа сочленения полностью нарушается.
Лечение осложнений
Если в первые дни после операции начали проявляться симптомы инфицирования, и в месте резекции образовался свищ, врач назначает антибиотики, НПВП и обезболивающие препараты. При подозрении на вывихи, подвывихи или переломы, назначается МРТ-исследование. Когда диагноз подтвердится, проводится ревизионное эндопротезирование с заменой разрушенной конструкции новой. Если колени, голень и ступни болят из-за невропатических нарушений, назначается курс ЛФК. В запущенных случаях проблема устраняется хирургическим путем. При тромбоэмболии назначаются препараты-тромболитики и средства, которые уменьшают свертываемость крови.
Профилактика негативных последствий
Чтобы предупредить осложнения после протезирования тазобедренного сустава, на начальных этапах и в отдаленные периоды после операции важно соблюдать рекомендации врача, следить за состоянием здоровья. На 2—3 день после эндопротезирования разрешено садиться на кровать, потом на стул, но не стоит сразу нагружать больной сустав. На 4—5 сутки можно ходить в туалет с двумя или одним костылем. Предупредить тромбообразование поможет эластичный бинт, которым обматывают ноги по всей длине. Далее последует реабилитационный период, во время которого нужно будет регулярно заниматься ЛФК и гимнастикой.
Немаловажным фактором, влияющим на состояние пациента в послеоперационный период, является правильное питание. Диета должна включать продукты растительного происхождения, красное мясо и рыбу, молочную и кисломолочную продукцию, орехи, морепродукты, каши, холодец. Правильное и сбалансированное питание, кроме восстановления, поможет контролировать массу тела, что особо важно в первые месяцы реабилитации, когда активность больного будет ограничена, и возрастет риск набора лишних килограммов.
Тазобедренный сустав — это самое большое сочленение в организме, без него человек не сможет пребывать в вертикальном положении, бегать, вставать, приседать и ходить. Из-за нагрузки сустав подвергается патологическим процессам, которые вызывают болевой синдром и приводят к нарушению его функций. Бывают ситуации, когда единственным шансом для пациента на полноценную жизнь является замена тазобедренного сустава. После такой операции многие возвращаются к нормальной жизни и становятся активными людьми.
Тазобедренный сустав выполняет функцию соединения таза и ног. В таком соединении берет участие бедренная кость, а точнее, ее головка, которая вставлена в вертлужную впадину, она же является основой таза. Как известно, поверхность сустава покрыта хрящом, вокруг него расположен связочный аппарат и мышечный каркас.

При отсутствии патологий сустава человек может жить полноценной жизнью, поскольку этот сустав отвечает за осанку, походку, ротацию и сгибание конечностей, а также повороты и наклоны туловища. Действия эти человек выполняет неосознанно, но когда появляется изменение, касающееся тазобедренного сустава, человек ощущает, что ему сложно выполнять привычные движения, к тому же это приносит дискомфорт и боль.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Привести к изменениям элементов сустава могут как пассивный образ жизни, так и нагрузки. Спровоцировать патологию также может наличие инфекции, воспаления или получение травмы сустава. В некоторых случаях эти факторы вызывают такие последствия, когда требуется операция по замене тазобедренного сустава, после чего нужен определенный период времени, чтобы восстановить замененный сустав и вернуть пациенту нормальную жизнь.
Артроз — это заболевание, которое приводит к дегенеративным процессам сустава, в результате происходит разрушение хрящевой ткани, а поверхность кости деформируется. У пациентов с таким диагнозом при запущенной стадии нет шансов на восстановление консервативными методами лечения.
При артрозе смещается нагрузка на пораженный сустав, что способствует возникновению болевого синдрома и скованности движений. Дело в том, что хрящ не восстанавливается, по этой причине артроз приводит к необратимым последствиям.

Замену тазобедренного сустава чаще всего проводят у пожилых людей. В этом возрасте по причине веса тела, подъема тяжестей и замедлению обменных процессов в организме тазобедренное сочленение изнашивается. Сустав не выполняет амортизирующих функций, хрящевая ткань становится ломкой и хрупкой, ухудшается процесс питания сустава.
Таким пациентам часто делают замену тазобедренного сустава по квоте, поскольку у них нередко есть ряд сопутствующих патологий, это поможет снизить стоимость операции, так как часть оплачивает государство. Многим дают инвалидность после замены. Но перед тем как получить квоту, человеку нужно пройти специальную комиссию, это в том случае, если у него еще нет инвалидности. Замена тазобедренного сустава в Германии также возможна по квоте, но для этого клиника должна специализироваться на эндопротезировании суставов.
При получении травмы тазобедренного сочленения ломается шейка бедренной кости. Чаще всего это случается с людьми пожилого возраста. Согласно статистике, в большинстве случаев перелом шейки получают женщины, так как с возрастом начинается перестройка гормонального фона. Особенно этому способствуют хрупкие кости или остеопороз.
Дело в том, что с возрастом суставные элементы изменяются, нарушается процесс питания костной и хрящевой ткани, в результате перелом является необратимым, поскольку отломки уже не срастутся. Пациенты, которые не в состоянии осилить стоимость операции, направленную на замену тазобедренного сустава, вынуждены вести лежачий образ жизни.
Лежачий образ жизни приводит к обострению хронических заболеваний сосудов, сердца и легких. Медики также предупреждают о том, что у таких пациентов в разы повышается вероятность возникновения пневмонии, тромбоэмболических осложнений, инсульта. Именно по этой причине необходимо искать возможность оперировать, иначе после такой травмы сустава инвалидность обеспечена. Многие люди после проведения операции возвращались к прежнему образу жизни.

Если травма связана с вывихом, надрывом хрящевой ткани или повреждением связок, развивается посттравматический коксартроз. А для лечения этого заболевания положена операция, иначе восстановление тканей при отсутствии лечения будет невозможным.
В том случае, когда травмирование сустава произошло в младенческом возрасте (врожденный вывих или дисплазия) и в период внутриутробного развития, у малыша нарушается дегенерация и трофика костно-хрящевой основы. При отсутствии лечения ребенку больно и трудно двигаться, запускается процесс развития артроза. В таком возрасте операция проводится крайне редко, в качестве лечения применяется массаж, поскольку детский организм податлив к восстановлению.
Вызвать воспаление может травма, болезни соединительных тканей, подагра, ревматоидный артрит. Происходит деструкция суставных элементов, что является показателем для проведения замены сустава.
Иногда замена требуется при диабете, нарушениях трофики, ожирении или когда в результате закрытия питающих артерий развивается асептический некроз головки бедренной кости.
Перед назначением вмешательства врачи всегда учитывают противопоказания и риски. Дело в том, что большинство больных являются людьми пожилого возраста, у которых есть множество сопутствующих патологий. Так что перед тем как узнавать, сколько стоит операция и какой специализирующийся врач может это сделать, необходимо знать факторы, при наличии которых проведение операции невозможно.

- при обострении воспалительного процесса в полости сустава;
- при возникновении острых инфекционных болезней перед проведением замены;
- когда есть какие-то невылеченные хронические инфекционные очаги (гнойнички, кариес, фурункулы);
- когда болезнь внутренних органов пребывает в стадии декомпенсации.
В особую группу пациентов входят люди молодого возраста. Как правило, в этом случае операция показана после получения травмы. А поскольку организм еще молодой, он вполне может самостоятельно восстановить сустав. Назначение вмешательства и подготовка к операции происходит только после того, если консервативное лечение не оказало результата.
От того, насколько пациент подготовлен, зависит длительность периода реабилитации. Важно понимать, что если не будет проведено исследование всех органов, предупреждение хронических болезней и прочее, могут возникнуть осложнения после замены тазобедренного сустава. Пациента начинают готовить к вмешательству как минимум за месяц до его проведения.
- Провести клинические исследования — коагулограмма, анализ мочи и крови.
- Сделать ЭКГ, УЗИ всей брюшной полости, флюорографию.
- Выполнить в разных проекциях рентгеновский снимок больного сустава.
- Проконсультироваться со специалистами.
- Получить разрешение на проведение операции у терапевта.
Весь перечень исследований доступен в той клинике, где будет проводиться операция. Но такая услуга может иметь высокую стоимость, поэтому в целях экономии обследоваться можно в поликлинике, а на консультацию принести готовые результаты.

Обязательно перед проведением операции предупредить о приеме медикаментов, которые способствуют разжижению крови. Их прием следует прекратить за некоторое время. Это же касается и приема других препаратов, некоторые средства могут спровоцировать отторжение эндопрротеза.
Дальнейшим шагом подготовки является выбор анестезии. Хирург определяет ход вмешательства. Также больному необходимо заполнить все документы и дать согласие после информирования о последствиях после операции по замене тазобедренного сустава.
За 12 часов до операции пациенту запрещено пить воду и принимать пищу по той причине, чтобы не началась рвота или другие побочные эффекты при введении анестезии. Перед началом в мочевой пузырь вводится катетер, его извлекают лишь на следующие сутки.
Подбор эндопротеза осуществляется индивидуально. Его конструкция выполняется из разных материалов (полимер, керамика, металл), которые смогут выдержать нагрузку.
Сам имплантат состоит из керамического или металлического аналога бедренной кости, его вставляют в вертлужную впадину, созданную искусственно. Сюда входит шарнир, который состоит из стержня, его вставляют в бедренную кость, находящуюся в вертлужной впадине, он впрессовывается в тазовую кость.

- Костный цемент. Это раствор, который выполняет укрепление вертлужной впадины и стержня в костях. Данный способ используют для пациентов пожилого возраста.
- Бесцеменный метод. Его применяют, когда процесс впрессовывания предполагает использование шероховатой поверхности, который предотвращает скольжение трансплантата. Этот способ применяется для молодых пациентов.
- Гибридно-полное фиксирование. Предполагает крепление стержня цементом, а вертлужной впадины без цемента. Такой метод применяют для больных среднего возраста.
Длительность операции составляет около 2,5 — 3,5 часов. Зачастую хирурги стараются применять малоинвазивный доступ, он предполагает минимальное повреждение тканей. Операция по эндопротезированию тазобедренного сочленения считается высокотехнологической манипуляцией, поэтому выполнять ее должен опытный и высококвалифицированный хирург. От этого в большей мере зависит послеоперационный период после замены тазобедренного сустава и возникновение боли после операции.
Для проведения операции пациента укладывают набок, ногу фиксируют в согнутом положении.
- Осуществление доступа к больному суставу. Для этого хирург делает надрез, не задевая при этом связки и мышцы, их отодвигают. Важно, чтобы хирург все правильно сделал, так как от этого зависит длительность периода реабилитации. Минимальный надрез позволяет предотвратить повреждение связок и мышц, а также сохранить эстетический вид в дальнейшем.
- Второй этап предполагает установку протеза. Стержень фиксируется в бедренной кости, после чего закрепляют бедренную головку и вертлужную впадину. Далее хирург проводит проверку объема движений и длины ноги. Выполняет подгон протеза и закрепляет его подходящим способом.
- Финальный этап. Разрез промывается антисептическими препаратами, мягкие ткани сшивают и наносят скоб на поверхность кожи. В саму рану врач вставляет дренаж, чтобы выходила лишняя жидкость.
Такая операция выполняется под эпидуральной анестезией или под общим наркозом. В данном случае все зависит от особенностей организма и от предпочтения пациента.
Замена сустава — это сложная операция, которая требует финансовых и временных затрат. Важно следить за своим здоровьем, в противном случае патология сустава будет необратимой. В период реабилитации пациенту приходится заново осваивать ходьбу, для этого делается зарядка или гимнастика. Даже когда человек уже восстанавливается в домашних условиях, ему запрещено принятие ванны, секс, бег и многое другое.
2017-02-10
Частой жалобой пациентов, обращающихся к ортопеду-хирургу, является боль при ходьбе в тазобедренных суставах. Каковы же причины ее появления? Рассмотрим основные патологии, которые обусловливают появление данного болевого синдрома.
Чаще всего боль в тазобедренном суставе возникает при повреждении различных его структур или тканей, располагающихся рядом, например, костей, хрящей и сухожилий, а также фасций и мышц. При этом болевые ощущения могут сосредоточиваться не только в самом суставе, но и распространяться на бедро и даже голень.
В патогенезе данных болей часто лежит износ тазобедренного сустава, когда его хрящи истончаются, что обусловливает развитие воспаления суставных поверхностей. В тяжелых случаях хрящ может вообще отсутствовать, провоцируя чрезвычайно интенсивную боль при ходьбе. Часто боль связана не с поражением самого сустава, а, например, патологией поясничного отдела позвоночника.
Стоит отметить, что, кроме боли, пациенты также отмечают снижение подвижности сустава — так называемую скованность. Такое состояние нарушает процесс сгибания или отведения ноги в сторону, что можно объяснить общей иннервации бедра и колена. Также развивается хромота, при этом одна нога может стать короче другой, что еще более уменьшает объем возможных движений, больные не могут много ходить.
Среди основных причин можно выделить следующее:
- перелом бедренной кости, особенно шейки, которая является самой узкой ее частью. Такие переломы часто диагностируются среди пожилых людей. Они могут осложняться инфекциями и тромбозом. Особенно неблагоприятный прогноз наблюдается при наличии сопутствующего остеопороза, когда костная ткань характеризуется снижением плотности и прочности;
- асептический некроз головки бедра, когда наблюдается отмирание и разрушение суставной части бедренных костей, что возникает при прекращении кровоснабжения. Данная патология осложняется при приеме гормональных препаратов и при тромбозах антифосфолипидного типа;
- остеоартрит — чаще развивается среди пациентов пожилого возраста и проявляется дегенеративно-дистрофическими и воспалительными повреждениями тазобедренного сустава. Больные при этом жалуются на боль, которая сосредотачивается в паховой области, отдает в бедро и усиливается при ходьбе и вставании из сидячего положения;
- бурсит вертлужной сумки — воспалительный процесс сумки тазобедренного сустава;
- различные заболевания ревматической природы, особенно системная красная волчанка;
- тендинит, который является воспалением сухожилий;
- различные инфекции, сопровождающиеся поражением тазобедренных суставов (септическое воспаление при заражении стафилококками, стрептококками или вирусами гриппа);
- туберкулезное поражение суставов — состояние сначала проявляется болью при ходьбе и едва заметной хромотой, которая со временем усиливается, а движения становятся резко ограниченными;
- травмы, среди которых наиболее часто регистрируются вывихи бедра и растяжения связок или сухожилий;
- опухоли костей или тканей, расположенных рядом;
- наследственные патологии тазобедренного сустава на фоне остеохондропатии головки бедренной кости, что бывает, например, при болезни Легга Кальве Пертеса.
Надо отметить, что болевой синдром является важным клиническим симптомом, который указывает на остроту патологических изменений в тазобедренном суставе или окружающих тканях.
Болевые ощущения обусловлены внутрисуставными и внесуставными факторами. К внутрисуставным факторам можно отнести появление выпота в суставе, повышенную нагрузку на субхондральные кости, переломы трабекул или разрыв внутрисуставных связок, растяжения суставной капсулы или воспалительный процесс в синовиальных оболочках.
Среди внесуставных факторов следует отметить спазм мышц, нарушения венозного оттока, что приводит к застойным явлениям в субхондральной кости, а также воспаление в области периартикулярном сухожилии.
При этом могут возникать различные типы боли:
- механического характера — появляется при нагрузках на сустав, становится более интенсивной вечером и уменьшается после ночного отдыха;
- стартовые боли — чаще всего возникают при реактивных синовитах, появляются в начале двигательной активности, а в дальнейшем уменьшаются или вообще исчезают;
- болевые ощущения на фоне тендинита или тендобурсита — бывают только при движениях, в которых задействованы пораженные сухожилия или мышцы, появляются в большинстве случаев при соответствующем положении больных суставов;
- боль на фоне спазма периартикулярных мышц;
- бывают боли, которые возникают в ночное время, а при ходьбе уменьшаются. Они связаны с застоем крови в субхондральных отделах бедренной кости на фоне внутрикостной гипертензией;
- болевой синдром, который предопределяется растяжением суставной капсулы, что бывает при дегенеративно-воспалительных процессах;
- боль, которая возникает вследствие раздражения синовиальных оболочек остеофитами.
Необходимо отметить, что в большинстве случаев возникают комплексные болевые ощущения (разные их варианты).
Часто боль в бедре при ходьбе имеет рефлекторную иррадиацию в коленный сустав, в пах, а также в ягодичную или поясничную область. Сначала боль может иметь непостоянный и невыраженный характер, но с прогрессированием патологического процесса усиливается, становится постоянной и возникает не только при ходьбе, но и в покое. Кроме этого, возникают нарушения внутренней ротации в суставе, впоследствии нарушается отвод и приведение пораженной ноги, а на конечных этапах развития патологии возникают контрактуры в тазобедренном суставе, что резко ограничивает его двигательные функции. Развивается также хромота, что можно объяснить функциональной слабостью мышц и укорочением пораженной конечности вследствие деформаций головки бедра, поэтому следует помнить, что при появлении даже незначительных болей в тазобедренном суставе нужно сразу обращаться к врачу. Это поможет предупредить выраженные деструктивные изменения в тазобедренном суставе и значительные нарушения походки.
- Симптомы и лечение хлоромы
- Проявления и лечение генерализованного полиартрита
- Причины развития, проявления и терапия полиостеоартроза
- Лечение народными средствами невралгии спины и грудной клетки
- Что такое FAI синдром?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
07 марта 2019
Что может быть причиной боли в спине и насколько это серьезно?
Перелом поперечного отростка — можно ли ходить в корсете?
Боль в копчике — что нужно предпринять?
Боль в спине после падения — пройдет ли она и что делать?
Читайте также:


