Что лучше узи или рентген при дисплазии тазобедренного сустава
Поделиться с друзьями
Необходимость инструментальных исследований
Конечно, можно находиться в плену древних страхов, и беречься от различных волн и лучей. Однако во всем мире то же УЗИ тазобедренных суставов у малышей считается диагностическим стандартом. Это скрининговое исследование проводится в нашей стране всем младенцам в возрасте 1 месяца в рамках обязательного осмотра (такой же подход принят в странах Западной Европы). Рентгенография делается детям старше 3 месяцев или при сомнениях по результатам проведения УЗИ. Оба метода направлены на выявление признаков дисплазии, особенно тщательно обследуются дети из группы риска и малыши с отклонениями по результатам клинических ортопедических тестов.
Своевременное выявление проблемы позволит начать лечение на ранней стадии и добиться успеха с минимально возможными неудобствами для ребенка и его родителей.
УЗИ тазобедренных суставов
Этот метод обследования является безвредным, информативным и наиболее предпочтительным в диагностике дисплазии у младенцев до 3 месяцев. Он позволяет диагностировать дополнительно 23% случаев дисплазии, не выявленных с помощью клинического исследования ортопедом.
Большинство аппаратов УЗИ работает по методике, разработанной австрийским специалистом Р. Графом. Ее суть заключается в выведении на экран коронарной плоскости сустава и построении определенных линий и углов. Отклонение от нормативных значений сигнализирует о наличии проблемы. Результат документируется в виде фотографии, которая затем используется для экспертных заключений и динамического наблюдения. На современных аппаратах можно дополнительно провести допплерометрию и исследовать кровоток в артериях, расположенных у головки бедра. Это позволит специалисту получить больше информации и назначить оптимальное лечение.
Преимуществами УЗИ являются:
- возможность многократного применения без существенного вреда для здоровья (для отслеживания динамики);
- объективность и простота проведения при соблюдении правил и правильной укладке ребенка;
- быстрота осуществления и относительно низкая стоимость исследования.
Особой подготовки малыша к УЗИ тазобедренных суставов не требуется. Однако важно, чтобы он был максимально расслаблен (читай — здоров, накормлен, спокоен), поскольку это позволит более корректно провести обследование.
К сожалению, после 3 месяцев применение УЗ исследования по методу Графа невозможно для выявления дисплазии, поскольку начинает формироваться ядро окостенения в головке бедра. Его тень мешает визуализации и построению необходимых линий и углов. Тем не менее, УЗИ показано и более старшим пациентам при различных травмах, деформациях, болях, отеках и покраснении суставов. Оно позволит обнаружить возможные повреждения и воспаления.
Рентген тазобедренных суставов
Этот метод исследования далеко не так безобиден, как предыдущий, его нужно делать исключительно по показаниям и не чаще, чем раз в квартал. Поэтому если врач в поликлинике направляет на рентген только потому, что аппарат УЗИ в учреждении (или специалист) не в состоянии выдать качественное заключение, лучше поискать клинику с экспертным аппаратом и грамотным сотрудником.
Но если ребенку более 3 месяцев, хрящи начали заполняться кальцием (а ультразвук не способен проходить сквозь кости), то рентген остается единственным методом диагностики дисплазии. Также он иногда применяется при сомнениях в результатах ультразвуковой диагностики. Суть его также заключается в построении определенных линий и трактовке полученных значений.
Для получения корректных снимков необходимо максимально обездвижить ребенка в указанном положении, поэтому рекомендации по подготовке малыша те же, что и для проведения УЗИ. Минимизировать негативное воздействие от облучения можно с помощью защитных элементов, накладываемых на половые органы, торс ребенка. К сожалению, это возможно не всегда, так как специалисту могут понадобиться различные проекции для выявления полной картины.
Также по возможности родителям стоит отдать предпочтение проведению рентгена на современных цифровых аппаратах, которые дают меньшую дозу излучения. В любом случае, обследование, проводимое по строгим показаниям и в соответствии с возможными интервалами, позволяет устранить более серьезное нарушение. Так что причиняемый вред в данном случае оправдан.
В настоящее время, в связи с доступностью сложных методов диагностики, врачам стало легче определяться с точным и окончательным диагнозом. Но педиатрам от этого стало не легче – у детей не каждый метод исследования является безопасным в применении. Поэтому у молодых родителей часто возникает вопрос – можно ли делать их грудничку рентген или УЗИ? Ответ прост – если у их малыша есть показания для исследования, то даже его возраст не всегда служит противопоказанием.

Самым грозным заболеванием для этого возраста является дисплазия тазобедренного сустава, которая без лечения приводит к хроническому вывиху. У таких детей без лечения быстро формируется инвалидность, причиной которой обычно служит несвоевременная диагностика. Сейчас, когда в большинстве больниц имеются аппараты УЗИ, определение любой патологии скелета у новорождённых не составляет труда.
Рентген тазобедренных суставов у детей
Рентгеновское излучение является ионизирующим, поэтому его использование противопоказано на весь период беременности, а также у новорождённых. Без различных оговорок этот метод разрешено использовать только у детей, достигших возраста шести месяцев. Существует ряд недостатков, ограничивающих применение рентгена у малышей:
Использование рентгена при дисплазии тазобедренного сустава рекомендуется лишь в редких случаях – методом выбора в настоящее время стало УЗИ.
Рентген не служит методом профилактики дисплазии тазобедренного сустава, а назначается только после тщательного клинического обследования. В норме ортопед должен заподозрить болезнь уже при осмотре, обращая внимание на углы сгибания и разведения ножек. Также рентген не позволяет определить тип повреждения, так как единой классификации заболевания не создано. Его можно выбирать в качестве метода диагностики, основываясь на следующих критериях:
Подробное изучение снимка позволяет врачу сравнить тазобедренные суставы у грудничка, и измерить их основные размеры и углы.
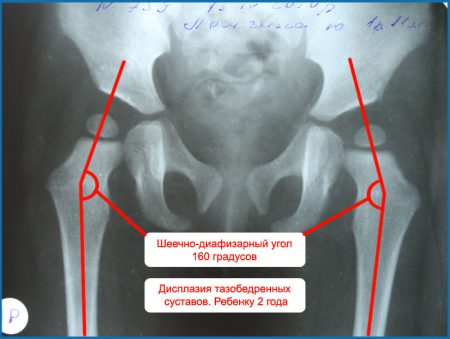
Тип и размеры повреждения сложно оценить, используя только внешнюю оценку рентгеновского снимка при дисплазии тазобедренного сустава. Для выявления заболевания следует провести определённые линии с измерениями:
- Начинают с продольной линии, которую проводят вертикально через середину крестца.
- Затем в поперечном направлении делают ось, проходящую через нижние края подвздошных костей. Эти образования хорошо видны на снимке – они образуют впадину для тазобедренных суставов.
- Чтобы определить угол альфа, делают линию, проходящую через края вертлужной впадины. Его измеряют между этой и поперечной осью – у новорождённого он не должен превышать 30 градусов.
- Существуют и дополнительные измерения – расстояние между головкой бедренной кости и поперечной линией, дуга между бедром и запирательным отверстием.
УЗИ тазобедренных суставов у детей
Для выявления дисплазии тазобедренного сустава у новорождённых до 6 месяцев УЗИ служит методом выбора. Сейчас диагностические аппараты имеются не только в больницах, но и в обычных детских поликлиниках. Метод почти не имеет ограничений, что объясняется его следующими преимуществами:
Раньше у всех этих плюсов существовал огромный недостаток – стоимость исследования, но сейчас УЗИ стало более дешёвым и доступным.
Ограничений для применения метода почти не существует – исключается лишь общее тяжёлое состояние малыша. Поэтому использовать ультразвуковое исследование можно уже с первых недель после рождения, когда детей осматривает ортопед. Любой из клинических признаков служит поводом для проведения диагностики:
Любой из этих признаков позволяет заподозрить дисплазию у новорождённого, тип которой можно подтвердить на ультразвуковой диагностике.

По результатам процедуры составляется протокол, содержащий основные измерения и заключение. Определений линий и осей вокруг сустава определяется аналогично рентгенограмме – только на УЗИ это можно делать в условиях аппарата. Все выявленные изменения разделяются на четыре типа:
- Тип 1 указывает на нормально сформированный сустав – головка расположена по центру, суставная впадина правильной формы. В нём выделяют подтип 1а – полностью нормальный сустав, и 1б – расширение впадины при её правильной конфигурации.
- Тип 2 представляет собой сустав с физиологической задержкой развития. Головка расположена по центру или немного смещена, впадина становится более короткой и округлой. Подтипы разделяются по возрасту и тяжести: при 2а изменения найдены до 3 месяцев, 2б – у детей старше этого срока, 2в – предвывих на любом сроке. Так как патология ещё не развилась, то важно выявить болезнь на сроке 2а – тогда будет достаточно лишь мер профилактики.
- В тип 3 входят подвывихи бедра – суставная впадина у таких детей скошена, и теряет округлые очертания. Головка бедра смещается в боковом направлении как в покое, так и при движениях. Подтипы разделяются по состоянию хряща: при 3а изменения отсутствуют, в 3б – имеется деформация.
- Тип 4 указывает на полный вывих бедра – суставная впадина скошена и имеет уплощённое строение. Хрящевая ткань сильно деформирована и не покрывает головку бедра, которая смещается вверх и кнаружи.
У новорождённых обычно удаётся застать болезнь на ранних стадиях, когда лечение будет эффективным – тип 3 и 4 формируется лишь после года.
УЗИ лучезапястных суставов у детей
Когда ребёнок осваивает свои первые движения, то в результате падений обычно страдают лучезапястные сочленения. Так как связки кистей рук ещё недостаточно гибкие и прочные, то наблюдаются их растяжения или надрывы. Эта травма достаточно болезненная, что заставляет беспокоиться родителей – нет ли перелома у малыша? А рентгеновское исследование делать ещё рано – в кистях ещё не начались процессы окостенения.
Поэтому на помощь приходит ультразвуковое исследование, позволяющее оценить состояние лучезапястного сустава и окружающих его тканей. Его можно использовать для диагностики следующих болезней:
- Внутрисуставных переломов, которые сопровождаются кровоизлиянием в полость сустава.
- При подвывихах и повреждениях диска лучезапястного соединения.
- При развитии в результате травмы воспалительных поражений сочленения – артрита, синовита.
- Для определения растяжений или разрывов связок предплечья и кисти.
Ультразвуковая диагностика выгодно отличается от рентгена возможностью исследования из различных положений. Во время процедуры врач может спокойно поворачивать или устанавливать руку так, чтобы увидеть незаметные излучению структуры. Также можно осуществлять функциональные пробы – направлять датчик в момент максимального сгибания или разгибания кисти. Это позволяет оценить возможности сустава в покое и при движениях, чтобы исключить осложнения. Для детей такое исследование намного интереснее, и не вызывает негативных эмоций.
Читайте также:


