Что может щелкать в бедре у новорожденного
Весьма распространенным явлением у новорожденных малышей является хруст суставов. Услышав странный звук, родители могут запаниковать – вдруг с ребенком что-то не в порядке? Чаще всего, если хрустят суставы у грудничка, то это абсолютно нормальное явление, ведь опорно-двигательный аппарат полностью не сформирован. Пройдет немного времени, и хруст исчезнет.
Признаки и симптомы
Изначально суставной аппарат детей представлен не костями, а хрящевой тканью. Она обеспечивает суставам подвижность и делает их более мягкими. Данную особенность можно отнести к защитной функции организма: он сам себя бережет от возникновения травм, которые неизбежны в тот момент, когда ребенок только учится ходить.
Волокна коллагена у взрослых людей имеют упорядоченное строение, а у малышей они какое-то время остаются разнонаправленными. Наиболее сильными в организме считаются мышцы ягодиц и бедер, а в раннем возрасте они еще недостаточно развиты. Когда ребенок начнет ходить, мускулатура станет развиваться.
Все перечисленные особенности организма малыша дают ответ на вопрос, почему хрустят суставы конечностей и соединения тазовых костей.
Во время подвижных игр ножки малыша могут совершать резкое, нетипичное движение. В момент возвращения конечностей к типичному для них положению связки сокращаются и помогают вернуть кости на нужное место. Именно в этот момент возникает чувство, что сустав издает щелчок.
Чаще всего никакой опасности в таком звуке нет, но иногда похрустывание сигнализирует о возможных серьезных осложнениях.
Причины появления хруста
Рассмотрим подробнее, почему у грудничка хрустят суставы.

Причина может крыться в следующем.
- Физиология. Хрустящие суставы, у малышей, не достигших годовалого возраста, – это вполне нормально. При окончательном формировании мышц и постепенном взрослении ребенка хруст исчезнет.
- Быстрый рост, нехватка суставной жидкости. Пока дети не достигнут 5-ти летнего возраста, для них характерен активный рост, а это чревато ситуацией, когда сустав вырос, а в организме еще не выработалось нужное количество жидкости.
- Наследственность – еще одна причина для возникновения характерного хруста. Неравномерное развитие суставов может быть генетической предрасположенностью.
- Грудной ребенок недополучает кальций и витамин D, из-за чего развивается рахит. Особенно это важно в первые 3 месяца.
- Ревматизм.
- Артрит.
- Возникновение дисплазии. Так называется заболевание, характерное чрезмерной подвижностью суставов тазобедренного отдела.
Начало воспалительных процессов
Для малышей в возрасте до 1,5 лет возникновение суставного хруста – явление абсолютно нормальное. К 3 годам оно исчезает полностью. Однако есть ряд факторов, при возникновении которых понадобится обращение к специалистам.

- Хрустит сустав одной конечности – это может быть как рука, так и нога.
- Постоянное похрустывание раздается, когда малыш шевелится.
- Ребенок испытывает болевые ощущения, начинает плакать и капризничать.
- Наличие покраснений кожных покровов, появление воспалений в области суставов.
- Начинает похрустывать коленный сустав или суставы, когда малышу раздвигают в стороны согнутые ножки.
Обследование и лечение
В случаях обращения к специалистам часто назначают ряд анализов с целью выявления источника проблем.
К ним относится:
- общий анализ крови (помогает определить возникновение процесса воспаления);
- биохимия крови (на выявление ревматоидного фактора, серомукоид);
- УЗИ суставов (помогает выявить наличие дисплазии, определить количество суставной жидкости);
- УЗИ сердца (исключает ревматизм).

Если после обследования патологических отклонений не выявлено, специального лечения не назначают.
Рекомендуется каждый день делать комплексные массажи с упражнениями, которые помогают опорно-двигательной системе малыша правильно развиваться.
Также суставы хрустят и щелкают в случае их недоразвитости, и тогда назначается специальная коррекция.
При наличии недостаточного количества жидкости внутри сустава часто прописывают давать малышу много жидкостей (вода, соки, компоты).
Ревматизм, наличие инфекционных заболеваний предполагают лечение антибиотиками и лекарствами, снимающими воспаление. Нестероидными анальгетиками и глюкокортикоидами лечат артрит.
Гипермобильность и чрезмерная слабость мышечно-нервного аппарата – основные показатели к лечебным массажам и необходимому комплексу упражнений. Некоторые врачи прописывают лекарства для нормализации мышечного тонуса.
Тазобедренные кости формируются еще во время беременности. Своевременное посещение врача, который ведет беременность – это основная профилактическая мера для правильного развития суставов. Чтобы малыш родился здоровым и крепким, беременность должна быть запланированной, нужно обязательно посетить врача, пройти курс приема поливитаминов и сдать все анализы.

В ожидании малыша нельзя курить, употреблять алкогольные напитки и лекарственные препараты, которые врач не прописывал.
Организм детей развивается в быстром темпе. Чтобы обеспечить ему полноценное формирование, в достаточном количестве нужны витамины, минералы и микроэлементы. При рахите могут назначить 2-3 капли витамина Д, солнечные ванны и диету.
Когда мышцы, связки и кости будут расти правильно, им необходимо постоянное поступление кальция. Это легко обеспечить, давая малышам такие виды продуктов, как рыбу, молоко, фрукты (особенно бананы – в них большое содержание калия и немного кальция), курагу, брокколи.
Данная пища предназначена для детишек старшего возраста. Младенец может быть обеспечен всем необходимым через материнское молоко, а спустя 5-8 месяцев прикорм начинают с вышеперечисленных продуктов.
Хруст в суставах у грудничка поддается лечению с применением простейших методик – например, дисплазию лечат, используя специальные пеленания. Как правило, лечение дает лучшие результаты, если проведено до 3-5 месяцев.
В случае если промедлить и не провести оперативное лечение при показаниях, ребенок может остаться инвалидом.
Часто молодые родители, играя с малышом или одевая его, сталкиваются с непонятным явлением – у ребёнка хрустят суставы. Обычно они сразу пугаются – вдруг они причиняют своему грудничку боль. А что будет, если за щелчками в колене или тазобедренном суставе скрывается серьёзное заболевание?

Развитие ребёнка
До года скелет малыша только приспосабливается к последующей нагрузке. Его изменения происходят постепенно – сначала ребёнок учится переворачиваться, затем садиться. Развитие сочленений в этот период проходит последовательный путь – сверху вниз.
Грудничок также рождается с большим количеством жировой ткани, в то время как мышцы и связки недостаточно развиты. Это объясняется необходимостью защиты малыша от холода, который в этот период жизни наиболее опасен для него.
В течение первого года жизни жир активно расходуется и заменяется прочными мышцами и сухожилиями. Это длительный процесс и у многих детей завершается лишь к половому созреванию. Но уже к году малыш сможет прочно стоять на своих ножках.
Причины щелчков в ногах у грудничка

Почему у ребёнка хрустят суставы? На этот вопрос есть один ответ – незрелость связочного и мышечного аппарата, окружающего сочленения.
- В отличие от взрослых, суставы детей состоят не из костей, покрытых тонким хрящом. Они образованы лишь хрящевой тканью, что делает их более мягкими и подвижными. Такая особенность оберегает их от частых травм, которые возникают при обучении движениям.
- Связки, окружающие соединения, ещё недостаточно прочные. Коллагеновые волокна взрослых имеют упорядоченный характер, а у детей они направлены в разные стороны.
- Самые мощные мышцы организма – бедренные и ягодичные – ещё слабо развиты. Стимулирующее действие на них оказывает ходьба, а малыш до года совсем не ходит.
Учитывая все особенности, становится понятно, почему щёлкают тазобедренный и коленный суставы. Например, при активной игре ножка ребёнка резко двигается, приводя к нетипичному движению. При этом суставные поверхности кости давят на связочную оболочку в том месте, где она недостаточно прочная. Но это не травма – мягкость суставной капсулы и самих костей редко приводит к повреждениям.
При возвращении конечности в нормальное положение связки укорачиваются, возвращая косточки на своё место. Так как это достаточно плотные образования – возникает ощущение, что сустав щёлкает. В этом случае ничего опасного не происходит, но этот симптом возможен при некоторых болезнях.

Болезни, поражающие суставы у младенцев, могут развиваться вследствие воспаления, травмы, нарушений обмена веществ или врождённых нарушений строения. Если симптом болезни только щелчки в соединении, то первые три причины сразу можно отмести.
- Для воспаления характерно повышение температуры. Оно делает кожу вокруг сочленения красной и отёчной. Движения болезненны и выполняются с трудом.
- При травме происходит изменение формы сустава, под кожей могут определяться кровоподтёки. Движения невозможны и вызывают резкую боль. Для маленьких детей травма любой части тела всегда сопровождается повреждениями головы. Так как они сами не ходят – причиной служит падение с высоты (из рук).
- Для нарушений обмена веществ характерно поражение множества суставов. Причем от их количества зависит и общее состояние малютки (прибавка в росте и весе, аппетит, активность).

Врожденные поражения бедра являются самыми частыми в этой группе заболеваний (до 80%). Этой болезни в основном подвержены девочки – у них она встречается в пять раз чаще. Для заболевания характерно одностороннее поражение (обычно левого сочленения).
Взгляды на причины развития заболевания разнообразны, но нет достоверного преобладания какого-либо из них. Доказано, что имеется наследственная природа болезни. Если у матери или близких родственников есть врождённые вывихи – то с большой вероятностью рёбенок родится с таким же дефектом.
К другой группе относятся различные нарушения обмена веществ у матери во время беременности.
- Пострадать опорно-двигательный аппарат малыша может в результате недостатка витаминов группы B.
- Такая патология, как сахарный диабет обязательно вызывает нарушения формирования костей и связочно-мышечного аппарата.
- Заболевания щитовидной железы делают кости недостаточно плотными, так как затрудняют обмен кальция и витамина D.
- Токсикозы беременных приводят к нарушению обмена белка и солей, что вызывает недостаточное поступление их к малышу.
При воздействии любого из перечисленных факторов нормальное развитие скелета замедляется. Это приводит к тому, что к моменту появления движений в тазобедренном суставе его составные части остаются незрелыми. Чаще всего процесс располагается в вертлужной впадине – углублении в костях таза. В норме она круглая и глубокая, имеет плотный хрящевой край и служит местом прикрепления связок.

- При пеленании можно заметить, что складки на бедре и под ягодицами находятся не на одном уровне.
- Согнутые ножки плохо разводятся в стороны.
- Больная конечность немного короче здоровой, а также повёрнута кнаружи.

При выявлении болезни в течение первого месяца прогноз благоприятный. Применяются только консервативные методы, причём большую роль в их исполнении играет мать.
- Лечебная физкультура в виде различных движений (не менее 15 упражнений) в тазобедренном суставе до 10 раз в день.
- Ежедневное массирование спины, ягодиц и ножек.
- Малышу придаётся положение с широко расставленными ногами с помощью пелёнок или специальных шин.
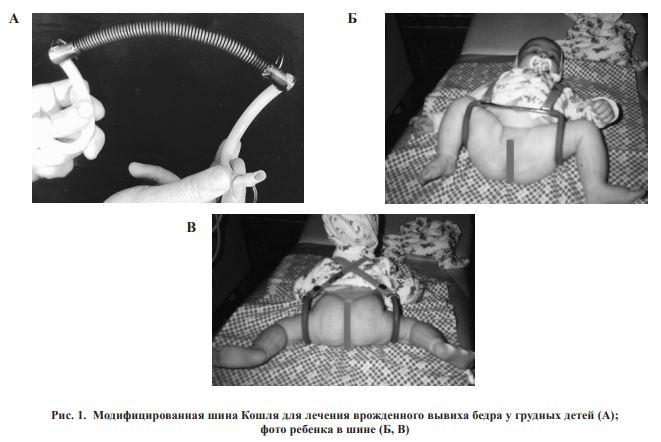
Все методы применяются до 4 месяцев, чтобы сустав успел нормально сформироваться. После делают рентгеновский снимок и решают вопрос о дальнейшей тактике. В любом случае малышу необходимо носить поддерживающую шину до года. Только после её снятия он сможет учиться ходить.
Самые полные ответы на вопросы по теме: "щелчок в тазобедренном суставе у грудничка".
Весьма распространенным явлением у новорожденных малышей является хруст суставов. Услышав странный звук, родители могут запаниковать – вдруг с ребенком что-то не в порядке? Чаще всего, если хрустят суставы у грудничка, то это абсолютно нормальное явление, ведь опорно-двигательный аппарат полностью не сформирован. Пройдет немного времени, и хруст исчезнет.
Признаки и симптомы
Изначально суставной аппарат детей представлен не костями, а хрящевой тканью. Она обеспечивает суставам подвижность и делает их более мягкими. Данную особенность можно отнести к защитной функции организма: он сам себя бережет от возникновения травм, которые неизбежны в тот момент, когда ребенок только учится ходить.
Волокна коллагена у взрослых людей имеют упорядоченное строение, а у малышей они какое-то время остаются разнонаправленными. Наиболее сильными в организме считаются мышцы ягодиц и бедер, а в раннем возрасте они еще недостаточно развиты. Когда ребенок начнет ходить, мускулатура станет развиваться.
Все перечисленные особенности организма малыша дают ответ на вопрос, почему хрустят суставы конечностей и соединения тазовых костей.
Во время подвижных игр ножки малыша могут совершать резкое, нетипичное движение. В момент возвращения конечностей к типичному для них положению связки сокращаются и помогают вернуть кости на нужное место. Именно в этот момент возникает чувство, что сустав издает щелчок.
Чаще всего никакой опасности в таком звуке нет, но иногда похрустывание сигнализирует о возможных серьезных осложнениях.
Причины появления хруста
Рассмотрим подробнее, почему у грудничка хрустят суставы.
Причина может крыться в следующем.
- Физиология. Хрустящие суставы, у малышей, не достигших годовалого возраста, – это вполне нормально. При окончательном формировании мышц и постепенном взрослении ребенка хруст исчезнет.
- Быстрый рост, нехватка суставной жидкости. Пока дети не достигнут 5-ти летнего возраста, для них характерен активный рост, а это чревато ситуацией, когда сустав вырос, а в организме еще не выработалось нужное количество жидкости.
- Наследственность – еще одна причина для возникновения характерного хруста. Неравномерное развитие суставов может быть генетической предрасположенностью.
- Грудной ребенок недополучает кальций и витамин D, из-за чего развивается рахит. Особенно это важно в первые 3 месяца.
- Ревматизм.
- Артрит.
- Возникновение дисплазии. Так называется заболевание, характерное чрезмерной подвижностью суставов тазобедренного отдела.
Начало воспалительных процессов
Для малышей в возрасте до 1,5 лет возникновение суставного хруста – явление абсолютно нормальное. К 3 годам оно исчезает полностью. Однако есть ряд факторов, при возникновении которых понадобится обращение к специалистам.
- Хрустит сустав одной конечности – это может быть как рука, так и нога.
- Постоянное похрустывание раздается, когда малыш шевелится.
- Ребенок испытывает болевые ощущения, начинает плакать и капризничать.
- Наличие покраснений кожных покровов, появление воспалений в области суставов.
- Начинает похрустывать коленный сустав или суставы, когда малышу раздвигают в стороны согнутые ножки.
Обследование и лечение
В случаях обращения к специалистам часто назначают ряд анализов с целью выявления источника проблем.
К ним относится:
- общий анализ крови (помогает определить возникновение процесса воспаления);
- биохимия крови (на выявление ревматоидного фактора, серомукоид);
- УЗИ суставов (помогает выявить наличие дисплазии, определить количество суставной жидкости);
- УЗИ сердца (исключает ревматизм).
Если после обследования патологических отклонений не выявлено, специального лечения не назначают.
Рекомендуется каждый день делать комплексные массажи с упражнениями, которые помогают опорно-двигательной системе малыша правильно развиваться.
Также суставы хрустят и щелкают в случае их недоразвитости, и тогда назначается специальная коррекция.
При наличии недостаточного количества жидкости внутри сустава часто прописывают давать малышу много жидкостей (вода, соки, компоты).
Ревматизм, наличие инфекционных заболеваний предполагают лечение антибиотиками и лекарствами, снимающими воспаление. Нестероидными анальгетиками и глюкокортикоидами лечат артрит.
Гипермобильность и чрезмерная слабость мышечно-нервного аппарата – основные показатели к лечебным массажам и необходимому комплексу упражнений. Некоторые врачи прописывают лекарства для нормализации мышечного тонуса.
Тазобедренные кости формируются еще во время беременности. Своевременное посещение врача, который ведет беременность – это основная профилактическая мера для правильного развития суставов. Чтобы малыш родился здоровым и крепким, беременность должна быть запланированной, нужно обязательно посетить врача, пройти курс приема поливитаминов и сдать все анализы.
В ожидании малыша нельзя курить, употреблять алкогольные напитки и лекарственные препараты, которые врач не прописывал.
Организм детей развивается в быстром темпе. Чтобы обеспечить ему полноценное формирование, в достаточном количестве нужны витамины, минералы и микроэлементы. При рахите могут назначить 2-3 капли витамина Д, солнечные ванны и диету.
Когда мышцы, связки и кости будут расти правильно, им необходимо постоянное поступление кальция. Это легко обеспечить, давая малышам такие виды продуктов, как рыбу, молоко, фрукты (особенно бананы – в них большое содержание калия и немного кальция), курагу, брокколи.
Данная пища предназначена для детишек старшего возраста. Младенец может быть обеспечен всем необходимым через материнское молоко, а спустя 5-8 месяцев прикорм начинают с вышеперечисленных продуктов.
Хруст в суставах у грудничка поддается лечению с применением простейших методик – например, дисплазию лечат, используя специальные пеленания. Как правило, лечение дает лучшие результаты, если проведено до 3-5 месяцев.
В случае если промедлить и не провести оперативное лечение при показаниях, ребенок может остаться инвалидом.
Врожденный вывих бедра у новорожденных, в основе которого лежит дисплазия тазобедренного сустава, — самый часто встречающийся дефект среди всех заболеваний опорно-двигательного аппарата. Это заболевание встречается у 5 из 1000 детей. У девочек оно возникает в 5–10 раз чаще, чем у мальчиков, при этом двустороннее поражение встречается в 1,5–2 раза реже одностороннего.
Причины заболевания
Причины дисплазии тазобедренных суставов у малышей могут быть следующими:
- заболевания матери в первую половину беременности, интоксикации, травмы и т.д.;
- несбалансированное питание матери (дефицит витаминов и минеральных веществ — в первую очередь кальция, фосфора, меди, цинка, способствующих правильному формированию соединительной ткани, минерализации хрящевых элементов сустава);
- неблагоприятная экологическая обстановка в месте постоянного проживания или работы матери;
- тазовое (ягодичное) предлежание плода (риск в 10 раз выше по сравнение с головным предлежанием);
- курение во время беременности;
- прием ряда лекарственных средств, в первую очередь транквилизаторов;
- генетическая предрасположенность (если вывих бедра был у мамы, то в 25–50% случаев у ребенка возможно возникновение этого заболевания; установлено, что при наличии дисплазии у близких родственников она возникает в 3–4 раза чаще).
Если у самой беременной диагностировался врожденный вывих бедра, то, чтобы создать максимально щадящие условия для суставов ребенка в родах, их рекомендуется проводить с помощью кесарева сечения.
Как выявляется дисплазия тазобедренных суставов у новорожденных
Есть несколько способов заподозрить дисплазию. Безопаснее всего, если исследования будет проводить специалист.
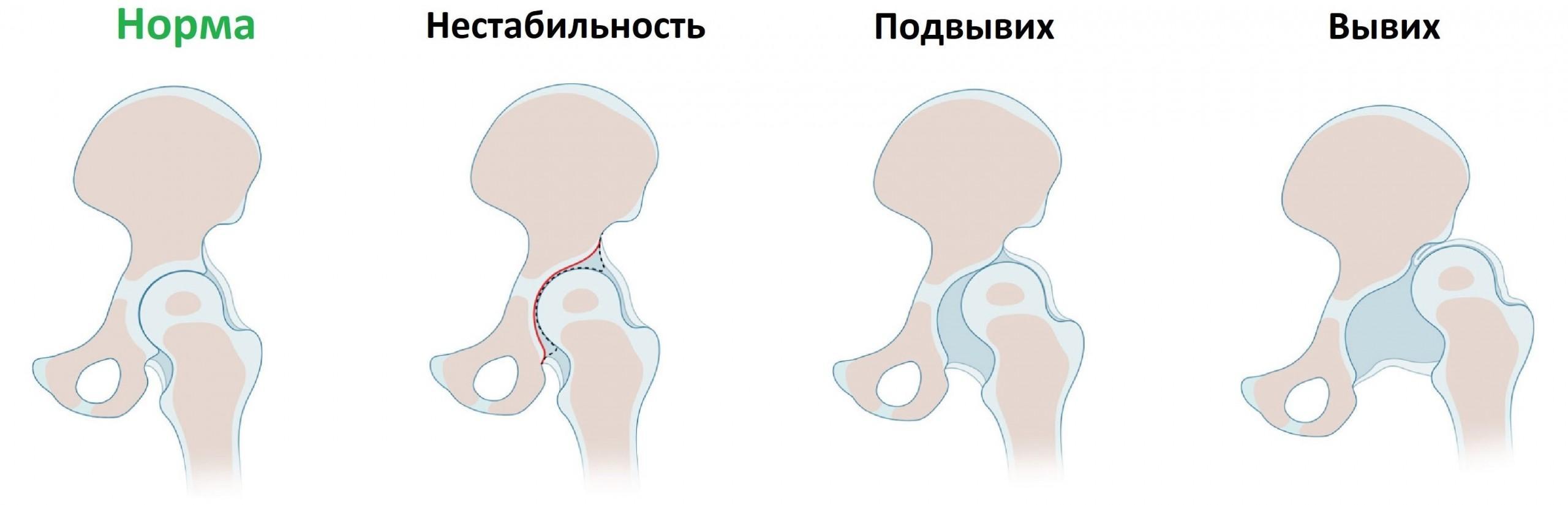
Способ 1. Симптом щелчка (он же симптом соскальзывания или симптом неустойчивости). Ребенок лежит на спине. Ноги малыша сгибают в коленных и тазобедренных суставах. В норме при сгибании щелчка быть не должно. Иногда слышится хруст в коленных суставах — для маленьких детей это не является патологией. При дисплазии слышится щелчок, что говорит о неустойчивом тазобедренном суставе. Однако симптом щелчка характерен для многих новорожденных и нередко исчезает без лечения к 7—10-му дню жизни ребенка. Иногда этот симптом сохраняется в течение 1–2 месяцев, однако из-за широкого применения лечебной гимнастики у грудных детей щелчки в суставах крох могут сохраняться до 3–6 месяцев.
Способ 2. Ограничение отведения бедер. Этот симптом, как и симптом щелчка, выявляется при положении ребенка на спине. Ноги малыша сгибают в тазобедренных и коленных суставах и без усилия разводят в стороны. Если патологии нет, то бедра легко отводятся до угла 80–90°. Если дисплазия имеется, нога или обе ноги заметно на положенный угол не отведутся. Стоит, однако, помнить об одной особенности: разведение ножек у новорожденных в большей мере зависит от тонуса мышц, а не от изменений в суставе. Если ножки крохи не отводятся на положенный угол, не всегда это означает, что у него дисплазия. Ограничение отведения бедер встречается, например, при спастических параличах или патологическом вывихе бедра. Ограничение отведения бедер почти всегда выявляют при дисплазии на первом году жизни.
Способ 3. Асимметрия ягодичных складок. Ребенок лежит на животе. При одностороннем поражении ягодичные складки будут располагаться на различном уровне и иметь различную глубину. Однако асимметрия ягодичных складок может наблюдаться и при других заболеваниях. Кроме того, будет сложно определить уровни ягодичных складок, если учесть, что спокойно на животике ребенок почти никогда не лежит.
Способ 4. Укорочение нижней конечности. Этот признак у новорожденных и детей первых месяцев жизни встречается очень редко и только при сильных вывихах бедра. Укорочение одной из ног можно выявить, если ноги ребенка согнуть в коленных и тазобедренных суставах: о разнице в длине судят по различному уровню расположения коленных суставов.
Способ 5. Наружная ротация ноги. Данный признак особенно хорошо понятен во время сна ребенка. Стопа как бы вывернута наружу. В то же время наружная косолапость (вальгусная деформация стоп) может создавать видимость наружной ротации (выворачивания) стопы. Решающее значение в диагностике дисплазии тазобедренных суставов у новорожденных первых месяцев жизни имеет диагностика УЗИ, а также рентгенография тазобедренного сустава.
Существуют два метода лечения дисплазии: консервативный и оперативный (хирургический).
Если диагноз был поставлен вовремя (лучший срок начала лечения — первые 3 месяца жизни малыша), применяют консервативное лечение: ребенку индивидуально подбирается шина — она удерживает его ножки под прямым углом при их сгибании в тазобедренных и коленных суставах, что способствует правильному развитию и формированию ног. Консервативное лечение применяется и в случае запоздалой диагностики — у детей старше 1 года, когда вывих бедра уже сформирован.
Если диагноз был поставлен позднее чем через 3 месяца жизни ребенка, такие сроки считаются запоздалыми. В этом случае чаще всего применяют хирургическое вмешательство.
limama автор темы
У кого такое было? Что это? Дисплазия? Нам 9 мес, в 6 мес делали узи тазобедренных суставов, дисплазии не было… К ортопеду обязательно пойдем, но пока не сходили, буду дергаться… 🙁
нам 4 с небольшим месяца
тоже иногда щелкает
узи в 1 мес – не было ядер окостенения
я не дергаюсь почему-то, у меня тоже иногда у самой-то щелчки откуда не возмись :gy:
У моей то же иногда щелкает. Чет и не думала переживать
у нас тоже самое наш мастер по лфк говорит дисплазия, пройдет нужно заниматься!
limama автор темы
Не откладывайте визит к врачу. Идите обязательно. У моей старшей дочери тоже были щелчки. Нам массажистка говорила что всё нормально . Потом врач говорил что я выдумываю. и отказывались делать снимки. тогда ещё не было УЗИ. В итоге в 2года нам поставили диагноз Врожденный вывих левого тазобедренного сустава. Закончелось это всё 2 мя операциями. Нам сейчас 8 лет, а мы только в ноябре сняли костыли. Так как это всё можно было предотвратить, если бы вовремя поставили диагноз. Всё это делается до 1,5 лет , а потом только операция. А так бы обошлись только распорками. Так что лучше лишний раз проверить.
у нас постоянно суставчики щелкают, делали узи, рентген все хорошо, смотрели хирурги тоже сказали что все нормально, такое бывает….я постоянно переживаю по этому поводу щелчки очень сильные, уже не знаю, может платно куда сходить…может кто подскажет хорошего ортопеда?
limama автор темы
схожу сегодня к нашему ортопеду – отпишусь, что он сказал.
limama автор темы
сходили, посмотрел, зрительно ничего не нашел, но на узи направил, в понедельник пойдем.
Нам тоже ставили дисплазию еще в 3 месяца, в итоге все хорошо. Тоже хрустел сустав. в6 месяцев сделали ренген, все нормально. У многих хрустят суставы. Может просто отправят на парафин.
limama автор темы
в 6 мес узи было хорошее, дисплазии не было, а сейчас в 9 откуда -то вдруг взялась…. 🙁 про парафин нам сказали…. ага…. :dada:
У нас в роддоме был двойной щелчок, ассиметрия складок и полная моя депрессия в связи с этим… Делала по 100 разведений ножек в день и к месяцу картина поменялась диаметрально, ножко разводились без всяких щелчков, складки стали симметричны (предупреждая иронию, смотрел нас один врач, она же наш массажист).. В обчем списали на внутриутробное неправильное лежание долгое.. Щас нам 4 и нет окостенения ядер ТБС.. продолжаем разводить ноги и верить, что всё проходит, пройдёт и это)
Волосы станут как шёлк, если их гладит ребёнок…
Вы не авторизованы и не можете оставлять сообщения.
Чтобы авторизоваться, нажмите на
(после входа Вы вернетесь на эту же страницу).

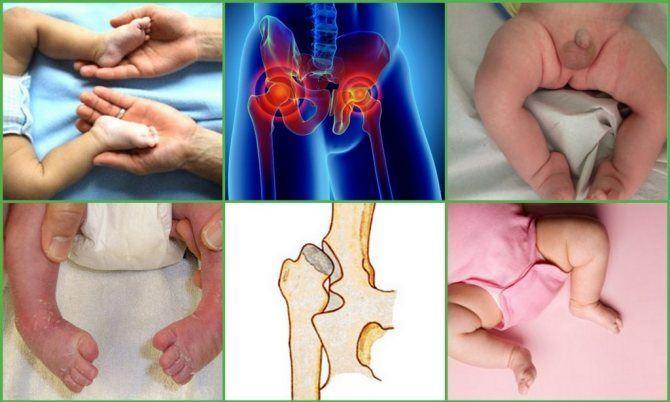
Дисплазия у новорожденных означает недоразвитое формирование тканей и органов. Патология имеет врожденный характер, проявляется при нарушенном развитии опорно-двигательной системы внутри утробы и постнатальный период.

ДТБС у грудничков
Что такое дисплазия тазобедренных суставов у грудничка (ДТБС)
Мышцы и связки младенцев, окружающие тазобедренные суставы, развиты слабо. Головка бедра держится, благодаря связкам и хрящевому ободку, окружающему вертлужную впадину. Дисплазия тазобедренных суставов у грудничка сопровождается анатомическими нарушениями: неправильным развитием вертлужной впадины и хрящевого ободка, слабостью связок.
Признаки
Характерные симптомы ДТБС у грудничков врач определяет при первичном осмотре.
Проявляется в течение первых 7 дней жизни и сохраняется 3 месяца. Выявляется следующим образом: малыша укладывают на спинку, ноги сгибают под прямым углом. Специалист большими пальцами охватывает внутреннюю часть сустава, остальные – оставляет на поверхности бедра. Медленно раздвигает колени по сторонам. Если слышится щелчок, тазобедренная головка возвращается на место. Доктор соединяет бедра малыша. Характерный щелчок сообщает о покидании головки бедра вертлужной впадины. Щелчки указывают на соскальзывание пояснично-крестцовой мышцы с головки бедра, вывих не попадает в вертлужную впадину.
Ребенку, размещенному на спине, сгибают колени, затем ставят его на стопы. Разница в высоте суставов указывает на врожденный вывих бедра.
Расположение, количество детских складок врач может проверить путем выпрямления ног спереди и сзади.
Симптом развивается в первый месяц жизни. Колени здоровых детей комфортно размещаются на столе до 4-хмесячного возраста. Крик или плач свидетельствует о напряжении мышц ребенка, младенец зажимает ножки, не позволяя развести бедра.
Важно! Косвенные признаки нарушения опорно-двигательного аппарата (кривошея, плоскостопие, многопалость) также сопровождают дисплазию.
Возможные последствия
Запущенная дисплазия тазобедренных суставов у новорожденного грозит нарушением функций нижних конечностей, походки, болевыми ощущениями в области таза и высоким риском инвалидности. Ранняя диагностика и правильная терапия предупредят осложнения.
Важно! Чем раньше установлен диагноз, тем благоприятнее будут прогнозы.
Неправильное формирование тазобедренного сустава
Разновидности дисплазии тазобедренных суставов у грудничка:
- Ацетабулярная дисплазия. Проблема возникает на фоне нарушения развития вертлужных впадин. Они становятся более плоскими, уменьшенными в размерах. Хрящевой ободок недостаточно развит.
- Дисплазия бедренных костей. В норме шейка бедра сочетается с основной частью под определенным углом. Изменение угла (уменьшенное – coxa vara или увеличенное – coxa valga) выступает механизмом нарушения развития бедренной кости.
- Ротационная дисплазия. Спровоцирована нарушенной конфигурацией анатомических образований в горизонтальном положении. В норме оси движущихся суставов нижней конечности не совпадают. Если несоответствие осей превышает границы нормальных показателей, положение головки тазобедренной кости относительно вертлужной впадины нарушается.
Важно серьезно подойти к плановому наблюдению у ортопеда – сроки диагностики связаны с важными этапами детского развития. Предварительный диагноз детям ставят в роддоме. Необходимо на протяжении 3-х недель обратиться к детскому ортопеду, провести осмотр и составить схему терапии. Предупредить патологию помогут диагностические обследования в возрасте 1, 3, 6 и 12 месяцев. Если дисплазию удалось определить в 3 месяца жизни младенца, после курса лечения работоспособность суставов полностью восстановится к полугодовалому возрасту.
Чем младше грудничок, тем легче пройдет терапия нарушений. У детей до 3-х месяцев суставы восстанавливаются самостоятельно при содержании детских ног в требуемом положении. Чем позже проводится лечение, тем серьезнее ортопедические приспособления применяются, в 6 месяцев используется шина Мирзоевой или стремена Павлика.
Причины и факторы развития дисплазии
Дисплазия у младенцев возникает на фоне генетических патологий, родовых и послеродовых травм, при вирусной атаке, гормональных факторах, приобретенных под механическим воздействием. Врожденный вывих бедра вызывают внутриутробные нарушения развития плода, образованные под воздействием эндогенных и экзогенных факторов: наследственности, половой принадлежности, влияния гормона релаксина.
Клиническая картина дисплазии
Формирование тазобедренных суставов зависит от механических факторов, ограничивающих перемещение плода и препятствующих нормальному размещению в матке. Причинами заболеваний опорно-двигательной системы выступают многоплодная беременность, аномалии развития матки, деформация тазобедренных суставов, маловодие и многоводие. Отдельно выделяют тератогенный вывих бедра.
Симптомы
При вывихе бедренные кости утрачивают основные функции, пораженная нога укорачивается. Проблема сопровождается ограниченной подвижностью бедер.
Асимметрия кожных складок наиболее информативна у грудничков старше 2-3 месяцев. Выемки на детских ножках при врожденной патологии бедра занимают различные уровни, обладают отличными глубиной и формой. Особого внимания заслуживает расположение ягодичных, подколенных и паховых складок. Со стороны вывиха количество более глубоких ямок увеличено.
Важно! Часто асимметрия кожных складок на бедре младенцев диагностического значения не несет, симптоматика встречается и у здоровых новорожденных.
В большинстве случаев родители самостоятельно замечают дисплазию у новорожденных о том что это патология, сообщает разница в амплитуде разведения ног, высоте колен при сгибании. Несколько позже (к 3-4 месяцам) подвывих или вывих проявляется невозможностью полностью отвести бедра при согнутых коленях, отведению мешает внезапное сокращение мышц, даже при отсутствии вывиха на этапе осмотра. Для заболевания характерно проявление слабых щелчков при соскальзывании головки бедренной кости с поверхности сустава при сгибании, вправлении ног. Данные симптомы требуют регулярной проверки.
Степени тяжести патологии
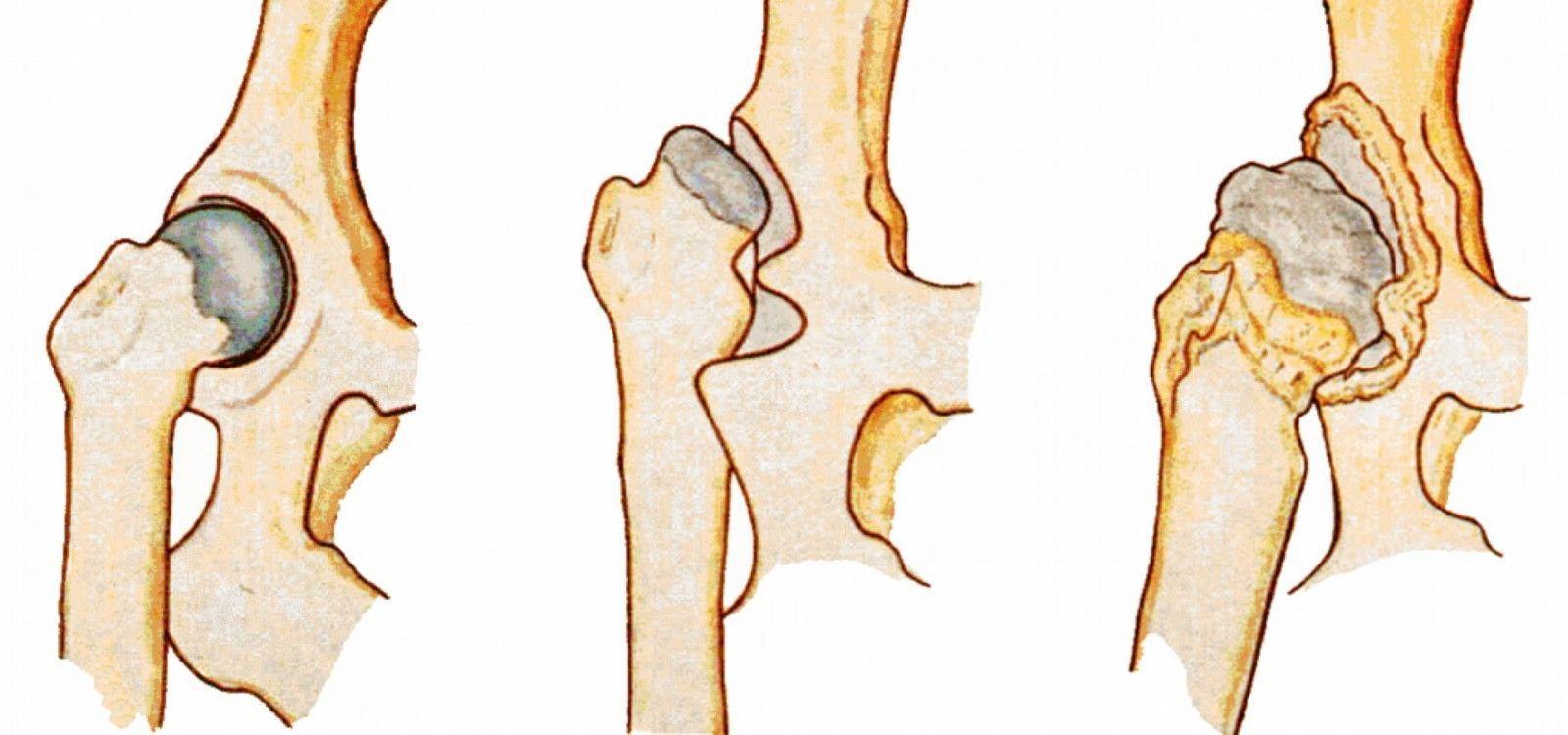
В большинстве случаев у детей, особенно рожденных раньше срока, выявляют дисплазию обоих бедренных костей, но патологическое изменение определяется лишь в одной.
1 степень дисплазии отмечается при недостаточном развитии тазобедренных суставов, головка бедренной кости остается в пределах вертлужной впадины.
2 степень заболевания сопровождается небольшим смещением головки кости за пределы впадины при определенных движениях.
3 степень патологии является последствием недоразвитого сустава. Головка сустава полностью смещается относительно вертлужной впадины. Проблема появляется у девочек и вызвана генетическим нарушением соединительных тканей.
Диагностика патологии
При развитии патологии требуется помощь ортопеда. Врач назначает УЗИ, рентген или дополнительную инструментальную диагностику. Клиническое обследование позволяет определить симптомы, характерные для дисплазии тазобедренного сустава:
Диагноз следует подтвердить данными сонографии или рентгена (у детей возрастом до 5 месяцев и старше, соответственно).
Способы лечения
План лечения дисплазии врач создает индивидуально, учитывая степень патологии, возраст ребенка, дополнительные особенности. Для большинства случаев показаны консервативные методы лечения (широкое пеленание, ортопедические приспособления, физиотерапия, лечебная гимнастика), но при отсутствии эффективности или сложности заболевания требуется оперативное вмешательство. После операции малышу назначают длительное лечение и реабилитацию.

Методы лечения ДТБС
Физиотерапевтические варианты терапии разнообразны, чаще врачи рекомендуют делать:
- Электрофорез кальция, фосфора, продлевающий действие лекарственных препаратов, вводимых под воздействием гальванического тока. Сокращает сроки формирования диспластических суставов.
- УВЧ, вызывающую противовоспалительное, вазоактивное и трофическое действие. УВЧполя вырабатывают эндогенное тепло в зоне действия, усиливая лимфоотток, повышая проницаемость участков сосудистого русла. Повышенная пролификация соединительных тканей ускоряет дозревание бедренной кости.
- Локальное воздействие импульсным магнитным полем низкой частотности.
- Теплолечение нагретым парафином.
- Лечение ультрафиолетовым облучением.
- Биорезонансную вибростимуляцию, восстанавливающую биоритмологическую активность органов и тканей.
Выбирая лечебную программу, ортопед учитывает тяжесть заболевания.
Врожденный вывих бедра лечат множеством хирургических способов, составляющих основные группы:
- открытая вправка сустава;
- оперативное лечение проксимального отдела (корригирующее, деторсионно-варизирующее);
- операция тазового органа по Хиари;
- паллиативная терапия (Шанца, Кенига).
У детей старше 1,5 лет вправка требует хирургической коррекции проксимальной части бедра и вертлужной впадины. В зависимости от уровня смещения головки бедра встает вопрос об одноэтапном или двухэтапном лечении. При разрыве линии Шентона 1-2 см операция проводится в одно действие – вправка без предварительного опущения проксимального отдела бедра, сочетающаяся с укорачивающей остеотомией тазобедренных костей по Солтеру.
При значении более 2.5 см рекомендована двухэтапная терапия. Первым делом врач проводит укорачивающую корригирующую остеотомию бедра, накладывает выбранную систему дистракции. После низведения головки – вправляющую коррекцию крыши впадины.
Оперативное лечение ДТБС
Профилактические меры
Для профилактики дисплазии нежелательно туго пеленать детей – мера препятствует нормальному движению ног, общему физическому развитию. Для переноски детей нежелательно использование сумки-кенгуру – ноги малыша свисают вниз, оказывая повышенную нагрузку на суставы. Оптимальным решением для современной мамочки станут слинги.
Если обнаружены признаки дисплазии, в первые два месяца жизни ребенка врач рекомендует разводить ему ноги в разные стороны подушкой Фрейка, проводить специальную гимнастику с упором на круговые упражнения для бедер, массаж.
По описанию статистики, ДТБС у новорожденных страдают многие дети что это такое знают 5-20% малышей, дети женского пола болеют в 5-6 раз чаще. Проблема широко распространена, но при своевременном выявлении и правильном лечении успешно корректируется, отсутствие терапии сопровождается тяжелыми осложнениями, влияет на качество дальнейшей жизни.
Видео
Читайте также:


