Что такое нарушение тазобедренных функций
Под нарушением функций тазовых органов медики часто подразумевают проблемы с дефекацией и мочеиспусканием. Застой мочи, невозможность естественного опорожнения кишечника относят к синдрому нарушений функций тазовых органов по центральному типу. В большинстве случаев причины этой патологии связаны с серьезными заболеваниями спины, позвоночника, нервной системы и сосудов. Единого кода по МКБ для нарушений функций таза не существует, так как этот симптом связан с огромным числом заболеваний.
Первые симптомы

Первые сигналы тревоги, указывающие на нарушения тазовых функций – изменение мочеиспускание и стула у лиц с различными заболеваниями. К признакам относят:
- сначала однократные, затем усиливающиеся запоры;
- рефлекторное выведение мочи;
- острая задержка мочи в период обострения;
- недержание кала.
В редких случаях у больных наблюдается остаточная моча в пузыре.
Заболевания как причины нарушений функций таза
Одно из самых распространенных заболеваний, вызывающих проблему, – нижняя параплегия с нарушением функций тазовых органов. Иначе говоря, это паралич нижних конечностей, который наступает в результате повреждения спинного мозга.
К этой группе относятся, в первую очередь, повреждения головного мозга — атеросклероз и нарушения кровообращения: Альцгеймер, ДЦП, травмы и опухоли, а также острые воспаления типа менингита, энцефалита и абсцесса.
К симптомам, указывающим на дисфункции, относят недержание или застой мочи и каловых масс. Признаки нарушения акта дефекации и мочеиспускания характерны для большинства болезней, приводящих к дисфункции тазовых органов по центральному типу.

Следующая группа причин – это двусторонние заболевания спинного мозга:
- травмы и опухоли;
- воспалительные процессы;
- миелопатии;
- дистрофические изменения;
- демиелинизирующие нарушения (склерозы разного типа).
К классическим симптомам запоров или недержания прибавляются такие признаки, как метеоризм, вздутие живота, ложные и частые позывы к мочеиспусканию.
Еще одна группа заболеваний по центральному типу связана только с недержанием мочи и кала – это нарушения сознания разного вида. Подобные симптомы наблюдаются при эпилептических припадках, коме.
Сюда же можно отнести психические заболевания и расстройства, которые вызывают снижение интеллектуальных способностей, распад личности.
В группу периферических нарушений входят истинные симптомы недержания мочи и дефекации. Болезни и патологии, провоцирующие синдром:
- заболевания конуса спинного мозга;
- повреждения конского хвоста;
- повреждение нервных окончаний в копчике и крестце.
Среди дополнительных признаков врачи выделяют: капельное выделение мочи, непрерывное отделение мочи, жидкие каловые массы, отходящие непроизвольно, либо редкие и кратковременные задержки испражнений. У пациентов постоянно сохраняется ощущение переполненного мочевого пузыря.

Следующая группа нарушений – это урологические болезни, связанные с аномалиями в развитии органов: свищи мочевого пузыря или влагалища, а также протоков, которые их связывают; экстрофия и эктопия; эписпадия, гипоспадия.
К симптомам, определяющим врожденные или приобретенные аномалии, относят постоянное подтекание мочи или недержание. При наличии свищей жидкость выделяется каплями или небольшими порциями, если повышается давление внутри пузыря.
Неврожденные патологии – опухоли и травмы – также могут вызывать тазовые расстройства. Это же касается появления синдрома гиперактивного мочевого пузыря. Но причин для него намного больше, включая: выпадение матки, миому, уретроцеле, ректоцеле.
Первичный, ночной, дневной или сочетанный энурез может появиться в результате разных заболеваний и патологий:
- нарушение рефлекса сдерживания мочи;
- воздействие неблагоприятных факторов на рефлекс мочеиспускания;
- наследственные патологии;
- аномалия в системе почек.
Энурез беспокоит пациента постоянно, не бывает периодов ремиссии, возможно сочетание с психическими расстройствами.

Энкопрез – это недержание кала, которое возникает в основном в детском возрасте и связано со следующими нарушениями:
- плохая перистальтика;
- стеноз, трещина заднего прохода;
- постоянная потребность справлять нужду в непривычном месте;
- отсутствие гигиены;
- неврологические и психические расстройства;
- новообразования в тазовой области;
- болезнь Крона, Гиршпрунга.
Энкопрез может возникнуть и при СРК, язвах прямой кишки, опущении промежности. Несмотря на то что часто заболевание рассматривают как детское расстройство, обнаружить его можно и у взрослого человека.
Доказано, что нарушения мочеиспускания и дефекации, в том числе с болезненными ощущениями, могут быть связаны с заболеваниями интимной сферы: сифилисом, гонореей, а также рядом других ЗППП.
У мужчин отклонения наблюдаются при образовании опухоли в простате, что может сочетаться с таким симптомом, как импотенция. У женщин обильное и неконтролируемое мочеиспускание указывает на развитие миомы.
Диагностика нарушений
Для диагностики первичных признаков необходимо обратиться к урологу, венерологу, а женщинам – к гинекологу. Если имеет место перелом или другая травма позвоночника, а также диагностированы нейрогенные нарушения, привлекаются другие специалисты: хирурги, травматологи, неврологи, ортопеды.
Иногда требуются специфические тесты, нацеленные на определение сохранения функций тазовых нервов:
В целом для диагностики используют метод УЗИ, анализы мочи и крови. Применяют методы урографии и цистографии.
Способы лечения расстройств
Для эффективного восстановления работы тазовых органов после травм позвоночника и других нарушений применяют классические методы традиционного лечения: физиотерапию, ЛФК, а также специфические методы электронной стимуляции. Постоянно ведутся поиски новых методов лечения, так как действительно эффективных способов восстановления при остаточных явлениях параплегии или других заболеваний не существует.
Электростимуляция – один из самых перспективных способов реабилитации пациентов. С помощью импульсов, которые подаются стимулятором, обеспечивается активное управление мочеиспусканием.
ТРЭС – трансректальная электростимуляция сокращает сроки выработки рефлекса мочевого пузыря.
В процессе реабилитации после заболеваний с помощью имплантации устройства удается сократить восстановление рефлекса до 6-12 месяцев. Если же после курса ТРЭС усиливается сократительная функция сфинктера, а работа детрузора минимальна, при этом сохраняется его чувствительность к электрическим сигналам, назначают хирургическое вмешательство.
Метод ТРЭС не предполагает прямого вживления стимулятора в тело. Эта процедура проводится при оперативном вмешательстве. Основное показание к имплантации – проблемы мочеиспускания с сохранением остаточной мочи в объемах от 100 мл, либо функциональная степень арефлекторного мочевого пузыря.
При грубых нарушениях функций спинного мозга с образованием свищей развиваются дистрофические процессы, которые уничтожают мышцу мочевого пузыря. Это противопоказание к вживлению импланта и проведению электростимуляции любого типа.
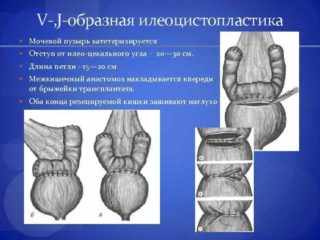
В такой ситуации назначают илеоцистопластику – изменение арефлекторного мочевого пузыря с целью восстановления естественных функций и защиты почек от инфекции.
Аналогичный метод используется для коррекции недержания кишечных испражнений. В процессе восстановления функций тазовых органов нужно использовать не только стимуляторы для вживления внутрь человека. Обязательно назначают консервативные методы: упражнения для интимных мышц, лечебную гимнастику, применение специального инвентаря.
- Раздел:Термины на Т
- | E-mail |
- | Печать
Тазовых органов нарушение функции. В проблеме реабилитации больных с повреждением позвоночника и спинного мозга большое место занимает восстановление функций мочеиспускания. Сложность патофизиологических механизмов нейрогенных дисфункций, связанная не только со степенью травмы спинного мозга, уровнем его повреждения, но и с включением многообразных компенсаторных механизмов, обусловила разнообразие проявлений нейрогенных дисфункций мочевого пузыря. Для их диагностики используют наиболее объективные, специфические и по возможности щадящие приемы (выяснение анамнеза, проведение специальных неврологических и урологических исследований).
Императивный позыв на опорожнение мочевого пузыря указывает на неполное поражение верхнего мотонейрона, рефлекторное мочеиспускание (спонтанное внезапное опорожнение) — на полное повреждение верхнего мотонейрона, напряженное мочеиспускание — на поражение нижнего мотонейрона (в этом случае для опорожнения больной натуживается или производит ручное выдавливание).
Парадоксальное прерывание мочеиспускания, т. е. непроизвольное преходящее нарушение торможения мочевого потока в течение рефлекторного опорожнения, является основанием для предположения, что поражен верхний мотонейрон. Пассивное прерывание мочеиспускания означает повреждение нижнего мотонейрона (если больной перестает напрягаться, опорожнение прекращается).
Выяснив в анамнезе время, прошедшее после травмы, характер ее, характер мочеиспускания (факт рефлекторных выбросов мочи, время их возникновения после травмы, их объем и частота, количество остаточной мочи) и время появления спастичности нижних конечностей, удается получить предварительное представление о степени поражения спинного мозга и форме нейрогенной дисфункции мочевого пузыря, а затем перейти к дальнейшим специальным исследованиям.
У больных с нарушением мочеиспускания и дефекации необходимо тщательно изучить функции органов тазовой области. При исследовании чувствительности в зоне иннервации крестцовых сегментов следует обращать внимание на чувствительность не только области промежности, но также полового члена и мошонки, что очень часто упускается из виду. Бульбокавернозные и анальные рефлексы указывают на состояние наружного уретрального сфинктера.
Диагноз при нарушении функций тазовых органов.
Для определения повреждения рефлекторной дуги, включающей внутренний срамной нерв, исследуют тонус наружного ректального сфинктера, бульбокавернозный и анальный рефлексы. Если тонус наружного сфинктера и бульбокавернозный рефлекс удовлетворительны, можно предположить, что проводимость по внутреннему срамному и тазовому нервам сохранена. Оценка тонуса ректального и анального сфинктеров, а также бульбокавернозного рефлекса способствует диагностике поражения конуса спинного мозга.
Расслабленный анальный сфинктер указывает на поражение конуса (S3-S5 сегменты), тогда как повышенный тонус сфинктера является признаком его интактности. Оценка силы сокращения сфинктера производится в случае, когда сохранено произвольное сокращение мышц. Анальный (S5 сегмент) и бульбокавернозный (L5-S5 сегмент) рефлексы могут вызываться сжиманием головки полового члена, стимуляцией слизистой оболочки уретры или мочевого пузыря при потягивании катетера. Положительный результат проявляется сокращением наружного сфинктера прямой кишки, ощущаемым пальцем исследователя, введенным в прямую кишку.
Для выяснения электровозбудимости мочевого пузыря применяют трансректальную электрическую стимуляцию. Отсутствие подъема внутрипузырного давления говорит о невозбудимости детрузора под действием электрических стимулов, что наблюдается при грубых дистрофических процессах в мочевом пузыре. Определение степени выраженности указанных дистрофических процессов осуществляют по количеству коллагеновых волокон методом пузырной биопсии.
При значительных нервно-трофических нарушениях в стенке мочевого пузыря и выраженном инфицировании мочевых путей целесообразно использовать более щадящие методы, поскольку о структуре мочевого пузыря, разрастании коллагеновых волокон и степени дисфункции можно судить и косвенно, путем выявления функциональных возможностей мочевого пузыря. С этой целью может быть использована электроцистоманометрия, позволяющая определить высоту пузырного рефлекса, объем мочевого пузыря и количество остаточной мочи, тонус мочевого пузыря, собственную силу детрузора.
В комплекс урологических исследований, необходимых для оценки состояния мочевой системы, входят экскреторная урография, ретроградная цистография, цистоманометрия, измерения скорости потока мочи, определение величины сопротивления уретры и сфинктера мочевого пузыря. Полученные в результате указанных исследований данные позволяют сделать вывод о форме нейрогенных расстройств акта мочеиспускания, степени выраженности патологического процесса и сущности компенсаторных реакций, а также о возможностях восстановления нарушенного акта мочеиспускания и рациональности применения того или иного метода лечения.
Лечение при нарушении функций тазовых органов.
Несмотря на исключительную остроту проблемы нарушения акта мочеиспускания при тяжелых повреждениях спинного мозга, достаточно эффективных патогенетических и физиологических методов борьбы с данными расстройствами пока не существует. Это обусловливает поиски новых методов. Обращено внимание на способность электрического импульсного тока имитировать эффекты нервных импульсов, в результате появились перспективы для разработки метода электростимуляции мочевого пузыря, обеспечивающего активный произвольно управляемый процесс мочеиспускания.
Топографоанатомическая, физиологическая и иннервационная близость мочевого пузыря к прямой кишке позволяет проводить его опосредованное раздражение через стенку прямой кишки, за счет рефлекторной передачи через общие ганглионарные аппараты тазовой области. Трансректальная электростимуляция (ТРЭС) значительно сокращает сроки выработки пузырного рефлекса при функциональной форме арефлекторного мочевого пузыря. При помощи системы Монро и ее модификаций пузырный рефлекс обычно удается выработать через 6-12 мес. У значительной части больных после ТРЭС пузырный рефлекс возникает, в сроки до 1 мес. Однако в тех случаях, когда объем остаточной мочи после одного или двух 10-14-суточных курсов ТРЭС достаточно большой (более 100 мл), когда электростимуляция в большей степени усиливает сократительную способность сфинктера и в меньшей — детрузора, но сохранена электровозбудимость последнего, возникают прямые показания к оперативному лечению — имплантации радиочастотного стимулирующего устройства для непосредственной электростимуляции мочевого пузыря.
Положительное влияние электростимуляции на функцию мочевого пузыря проявляется как в усилении сократительной способности детрузора, повышении его тонуса, увеличении скорости потока мочи, так и в приобретении способности развивать более длительную фазу изотонического сокращения. Все это координирует рефлекторный акт мочеиспускания, способствует лучшему срабатыванию механизма раскрытия шейки мочевого пузыря. На таком благоприятном фоне включение в ряде случаев вспомогательных сил мочеиспускания — брюшного пресса и внутрибрюшного давления — приводит к полноценному мочеиспусканию .
Показаниями к имплантации электрического стимулирующего устройства для мочевого пузыря служат расстройства акта мочеиспускания, проявляющиеся сохранением остаточной мочи, объем которой превышает 100 мл, и функциональная стадия арефлекторного мочевого пузыря при наличии электрической возбудимости детрузора.
Грубые повреждения спинного мозга и функционирующий надлобковый свищ приводят к бурно развивающемуся нейродистрофическому процессу и формированию вторично сморщенного мочевого пузыря. При этом гибнет мышца мочевого пузыря и электрическая стимуляция его становится бесполезной. В таких случаях появляются показания для илеоцистопластики. Ее производят больным с повреждением спинного мозга, у которых в результате длительного применения эпицистостомической трубки сформировался арефлекторный органический мочевой пузырь объемом 10-15 мл. Подвздошно-кишечная пластика арефлекторного органического пузыря обеспечивает естественное управляемое мочеиспускание, позволяет защитить почки от восходящей инфекции и играет большую роль в реабилитации больных травматической болезнью спинного мозга.
Коррекция нарушений акта дефекации. Раздражение нервномышечных элементов мочевого пузыря при электростимуляции приводит к усилению моторной и электрической активности кишечника. При исследовании механизма этого явления установлено, что наблюдаемый феномен имеет рефлекторную природу и связан с суммацией эффектов раздражения в спинномозговых сегментах. При электрическом раздражении мочевого пузыря происходит рефлекторная активация не только спинномозгового центра мочеиспускания, но и близко расположенного центра дефекации. Более эффективна для восстановления рефлекторного акта дефекации прямая электростимуляция желудочно-кишечного тракта.
При травме спинного мозга нарушается координация моторики кишечника с работой анальных сфинктеров. Повреждение спинного мозга выше уровня центров дефекации приводит к спастическому параличу сфинктеров прямой кишки, способствующему задержанию акта дефекации. При поражении же самих центров возникает вялый паралич сфинктеров, приводящий к недержанию кала.
Показаниями к электростимуляции являются: ослабление моторно-эвакуаторной функции желудочно-кишечного тракта, приводящее к задержке дефекации, и сохранившаяся электровозбудимость кишечника. ТРЭС противопоказана при желудочно-кишечных кровотечениях, некротических дистрофических процессах в желудочно-кишечном тракте, сердечно-сосудистой недостаточности.

Причины нарушения функции тазовых органов

Нарушения функции тазовых органов происходят по некоторым причинам. Нарушения функции тазовых органов могут быть обусловлены переломом позвоночника, повреждением спинного мозга, грыжа межпозвоночных дисков, сосудистые заболевания спинного мозга, опухоли позвоночника и спинного мозга и другие заболевания.
Как выражается нарушение функций тазовых органов
Симптомы и проявления нарушения функций тазовых органов различаются в зависимости от заболевания, которое стало причиной развития данное недуга. Можно выделить наиболее общие симптомы нарушения функций тазовых органов:
- Рефлекторное опорожнение мочевого канала;
- Задержка мочи;
- Недержание кала, запоры, метеоризм;
- Наличие остаточной мочи в мочевом пузыре;
- Выделение мочи по каплям;
- Постоянное ощущение переполненное мочевого пузыря и другие симптомы.
Заболевания, вызывающие нарушения функции тазовых органов

Большое количество заболеваний могут стать причиной нарушения функции тазовых органов. К таким заболеваниям относят:

Лупашко Андрей Иванович
Уролог
12 лет стажа

Погосьянц Анжела Валерьевна
Миколог
25 лет стажа

Пасларь Иван Иванович
Уролог
12 лет стажа

Гасанов Фариз Номранович
Уролог
4 года стажа

Агаханян Карен Арменович
Уролог
20 лет стажа

Кибец Сергей Анатольевич
Уролог
21 год стажа

Кириленко Василий Витальевич
Уролог
20 лет стажа

Азаренкова Ольга Владимировна
Нефролог
12 лет стажа

Кошелев Александр Петрович
Уролог
29 лет стажа

Карида Мария Владимировна
- Нарушения артериального и венозного кровообращения головного мозга;
- Воспалительные заболевания головного мозга: энцефалит, абсцесс и другие; воспалительные заболевания спинного мозга;
- опухоли головного мозга;
- демиелинизирующие и дегенеративно-дистрофические заболевания головного мозга: склероз, ДЦП, болезнь Альцгеймера; демиелинизирующие и дегенеративно-дистрофические заболевания спинного мозга;
- Травмы спинного мозга;
- Опухоли спинного мозга;
- Поражение конуса спинного мозга и конского хвоста;
- Поражение крестцовых и копчиковых корешков, сплетений;
- Нарушения сознания человека (например, эпилепсия);
- Психические расстройства (например, маразм);
- Пороки мочеполовых органов: эктопия устья мочеточника, свищ мочевого протока, гипоспадия и эписпадия;
- Нарушения работы мочевыводящих путей, произошедшие после травм или хирургического вмешательства;
- Гиперреактивность мочевого пузыря: уретроцеле, цистоцеле, ректоцеле, выпадение матки;
- Энурез;
- Энкопрез и другие заболевания.
К кому обращаться за помощью?
Если у Вас есть какие-либо нарушения функций тазовых органов, будь то это задержка мочи или рефлекторное опорожнение мочевого канала, необходимо сразу же обращаться к специалисту, который поможет вылечить данное заболевание.
При нарушениях функций тазовых органов необходимо обратиться за помощью и консультацией к урологу, венерологу, гинекологу.
… тазобедренный сустав является самым мощным в организме человека и испытывает большую нагрузку, поэтому и не удивительно, что поражения этого сустава занимают первое место в общей патологии суставного аппарата.
Учитывая те возможные значительные последствия (медицинские и социальные), которые может вызвать патология тазобедренного сустав при не выявленной вовремя его дисфункции (патологии), необходимо знать и уметь выявлять (диагностировать) ранние признаки (симптомы) дисфункции данного сустав, а это, в свою очередь, подразумевает под собой обязательное владение навыками исследования нормального тазобедренного сустав, что легко позволит (как закономерное следствие) выявить его дисфункцию в начальных ее проявлениях.
ИССЛЕДОВАНИЕ НОРМАЛЬНОГО ТАЗОБЕДРЕННОГО СУСТАВА
Тазобедренный сустав расположен глубже других и даже у худощавых людей мало доступен осмотру и ощупыванию, поэтому при распознавании заболеваний и повреждений этого сустава приходится основываться больше на косвенных признаках. К числу таких косвенных признаков в первую очередь должны быть отнесены патологические установки, принимаемые тазобедренным суставом, а, следовательно, и всей ногой при различных заболеваниях и повреждениях, локализующихся в этой области. Большое значение при исследовании приобретают расстройства функции, типичные для различных патологических процессов, а также нервные расстройства, проявляющиеся характерными иррадиирущими болями.
Осмотр области нормального тазобедренного сустава должен проводиться следующим образом: необходимо определить взаимное расположение таза и ноги и, кроме того, распознать отдельные детали строения области тазобедренного сустава. Осмотр проводят, если это возможно, в положении больного стоя, сидя и лежа.
У лежащего на спине человека при свободном суставе бедро плотно прилегает задней поверхностью к ложу. Спина в таком положении имеет легкую, едва заметную при осмотре сбоку вогнутость в поясничном отделе. Обе ноги располагаются параллельно средней линии тела. Таз, как показывает стояние передних верхних остей подвздошных костей, занимает строго перпендикулярное положение как по отношению к обеим ногам, так и по отношению к длинной оси туловища. Коленные чашки ног обращены кверху. Такое положение является нормальным для обоих тазобедренных суставов.
При детальном осмотре тазобедренного сустава можно получить лишь скудные данные, потому что суставные концы не видны. По ряду косвенных признаков можно судить о том, что головка бедренной кости лежит в суставной впадине, а не вне ее. В последнем случае паховая складка на больной стороне бывает глубже по сравнению со складкой на здоровой стороне. Из других костных частей можно при осмотре определить положение большого вертела бедренной кости, лежащего в ямке между большой и средней ягодичными мышцами и мышцей, напрягающей широкую фасцию бедра (m. tensor fasciae latae). В основном рельеф области тазобедренного сустава определяется мощной мускулатурой, прикрывающей его со всех сторон. У тучных субъектов контуры мышечных масс теряются под толстым жировым покровом.
У худощавых пациентов с удовлетворительно развитой и напряженной мускулатурой можно различить следующие детали рассматриваемой области. Сбоку под гребнем подвздошной кости определяются большая и средняя ягодичные мышцы и мышца, напрягающая широкую фасцию бедра; в ямке, образованной краями этих мышц, располагается большой вертел бедренной кости, который у худощавых людей образует легкое выпячивание. Спереди видна паховая складка, снаружи и сверху от которой выступает возвышение передней верхней ости подвздошной кости. Под передней верхней остью при напряженной мускулатуре можно различить бороздку, идущую в дистальном направлении. Бороздка образована изнутри краем портняжной мышцы (m. sartorius), кнаружи - краем мышцы, напрягающей широкую фасцию бедра (m. tensor fasciae latae). Сзади легко различимы межъягодичная борозда и ягодичные складки, ограничивающие изнутри и снизу ягодичные мышцы.
Ощупывание нормального сустава дает скудные сведения. Доступны ощупыванию наружная часть большого вертела бедра, часть передней поверхности головки бедра и узкая полоска переднего края вертлужной впадины. Последние два образования вследствие глубокого расположения тазобедренного сустава пальпируются как плотное сопротивление, ощупываемое пальцами, пытающимися проникнуть в глубину скарповского треугольника. Само собой разумеется, что ясного представления о форме головки такое ощупывание дать не может и только обнаруживает наличие или отсутствие головки.
Головку бедра, находящуюся в вертлужной впадине, ощупывают у лежащего больного. Ноги в тазобедренных суставах разогнуты, большой! палец располагают на передней верхней ости подвздошной кости, остальные пальцы — на большом вертеле. Затем большой палец продвигают вдоль паховой складки до появления ощущения пульсации бедренной артерии. После этого его оттягивают немного кнаружи от бедренной артерии. При надавливании в глубь мягких тканей палец встречает плотное сопротивление - это прощупываемая часть головки бедра, лежащая вне впадины. Если при сравнительном ощупывании головки появляется болезненность от давления, то возникает подозрение на артрит.
Чтобы подтвердить имеющуюся в исследуемом суставе крепитацию, прикладывают стетоскоп точно к тому месту, где находятся кончики ощупывающих пальцев. Крепитацию выслушивают при возобновлении ротации ноги.
Чтобы проверить, имеются ли изменения в шейке бедра, пальцы, лежащие над головкой, отводят кнаружи по направлению к большому вертелу, до появления в мягких тканях ясно обнаруживаемой узкой щели. Щель образована краями мышц - портняжной (изнутри) и напрягающей широкую фасцию бедра (снаружи), она лежит прямо под передней верхней остью подвздошной кости. Пальцы погружают в щель, надавливая ими в глубину. Появление болезненности от давления говорит о поражении шейки (очаг; перелом), сама же шейка не прощупывается. Исследование должно быть сравнительным.
Границы подвижности в тазобедренном суставе. Активные движения в тазобедренном суставе в направлении сгибания и разгибания совершаются в объеме 105-130° (Молье). Указанный объем движений не является, однако, показателем изолированного движения в сагиттальной плоскости исследуемого сустава; в эту сумму входит также движение таза в другом тазобедренном суставе - наклонение таза кпереди и кзади; последнее составляет в среднем 22°. Амплитуда изолированного движения в одном тазобедренном суставе равна разнице этих движений (130° - 22° = 108°). Нога, находящаяся в среднем положении, т. е. в положении стояния, может быть согнута кпереди почти на 90° и разогнута кзади на 10-15° (Молье).
Отведение ног в тазобедренных суставах из среднего положения составляет 40-50°. Для получения полного объема движений во фронтальной плоскости к этой величине необходимо добавить еще 25-30° за счет приведения бедра. При согнутых под прямым углом бедрах и расслабленных приводящих мышцах отведение в тазобедренных суставах увеличивается. Объем ротационных движений равен 49° (13°-кнаружи и 36°- кнутри). При сгибе под прямым углом в тазобедренном и коленном суставах объем вращательных движений увеличивается почти вдвое, достигая 90° (Pick,1910).
У исследуемого, лежащего на спине, пассивное сгибание совершается в нормальных условиях до соприкосновения передней поверхности бедра с животом. Если исследуемый лежит на животе с фиксированным тазом, то можно переразогнуть тазобедренный сустав, поднимая колено над поверхностью ложа на 15-20 см. Отведение колеблется в широких пределах: в среднем разогнутое бедро может быть отведено до половины прямого угла от вертикальной оси тела. Приведение также варьирует в этих пределах. При ротации разогнутого бедра кнаружи наружный край стопы может касаться стола, на котором лежит туловище; при ротации внутрь может касаться стола внутренний край стопы. При сгибании бедра под прямым углом движение кнаружи совершается до возможности помещения пятки на противоположное бедро; движения внутрь незначительны.
РАННИЕ ПРИЗНАКИ ДИСФУНКЦИИ ТАЗОБЕДРЕННОГО СУСТАВА
На ранней стадии патологического процесса боль в тазобедренном суставе нередко слабо выражена либо отсутствует, а локализуется только в коленном суставе на стороне поражения, так как оба сустава получают иннервацию из волокон запирательного и бедренного нервов. В начале заболевания боли в области тазобедренного сустава несильные. Боль обычно ощущается в паховой области и иногда широко иррадиирует по передней и боковой поверхностям бедра по направлению к коленному суставу. Она появляется или усиливается при опоре на больную ногу, подъеме из положения сидя, ходьбе, вставании на носки, после физической перегрузки, длительной ходьбы, переноски тяжестей (после отдыха уменьшаются и исчезают). При длительной ходьбе на расстояния более двух километров может появиться хромота. Часто боли усиливаются при подъеме по лестнице.
Боль при артрозе тазобедренного сустава не всегда проецируется на область сустава в паху. Это может быть (помимо коленного сустава) ягодичная или крестцовая боль. Мало того, из-за дисфункции тазобедренного сустава боль в коленном суставе или в пояснично-крестцовом отделе позвоночника может быть значительно интенсивней, чем в тазобедренном суставе. Хотя довольно заметное ограничение движений в суставе выявляется уже в начальной стадии коксартроза, сохранившейся амплитуды еще долгое время бывает достаточно для обыденной двигательной активности. Поэтому нередко этих больных долго и упорно лечат от радикулита и поясничного остеохондроза. Справедливости ради следует сказать, что дисфункция тазобедренного сустава с самой ранней стадии болезни ведет к перегрузкам в сегментах поясничного отдела позвоночника, поэтому грыжи межпозвонковых дисков поясничных позвонков выявляются у этих пациентов очень часто.
И так, дисфункцию тазобедренного сустава на раннем ее тапе можно выявить простым отведением ног в положении стоя (поперечный шаг). Более достоверной является проба на отведение ноги в положении лежа на спине. Нога, согнутая в колене, кладется на кушетку. Вторая нога выпрямлена и лежит на кушетке. В норме бедро должно беспрепятственно лечь на кушетку. Значительное ограничение этого движения указывает на проблему в тазобедренном суставе.
Алгоритм физикального исследования тазобедренных суставов. Исследование суставов проводят в такой последовательности: осмотр, пальпация, оценка активных и пассивных движений, измерения, физикальные пробы, осмотр прилегающих областей.
Осмотр. Больной раздевается до нижнего белья. Просят точно указать место наибольшей болезненности, сделать несколько шагов. Если больной хромает, нога приведена и несколько ротирована наружу, то, скорее всего он страдает остеоартрозом тазобедренного сустава. При осмотре после травмы (например, падения или автомобильной аварии) прежде всего обращают внимание на положение ноги. Если она укорочена и ротирована наружу, то вероятнее всего это медальный перелом шейки бедренной кости; если нога ротирована внутрь - то задний вывих бедра. При переднем вывихе бедра нога ротирована наружу. Затем больной ложится на спину так, чтобы верхние передние подвздошные ости располагались на одном уровне. Оценивают длину и положение ног.
Пальпация. Пальпируют переднюю поверхность тазобедренного сустава (на 1-2 пальца ниже середины паховой связки) и область большого вертела бедренной кости. Болезненность в области большого вертела наблюдается при вертельном бурсите и тендините сухожилия средней ягодичной мышцы. При пальпации оценивают положение большого вертела бедренной кости относительно верхней передней подвздошной ости. Это позволяет уточнить, связано ли укорочение ноги с заболеванием тазобедренного сустава.
Оценка активных и пассивных движений. Пассивные и активные движения оценивают с обеих сторон. Объем пассивных движений в норме (положение больного на спине): сгибание (при согнутой голени) - 140°, наружная ротация (у взрослых при выпрямленной ноге) - 45-50°, внутренняя ротация (у взрослых при выпрямленной ноге) - 45°, отведение (врач удерживает таз) - 45°, приведение - 25° (когда приводимая нога перекрещивает другую, должен быть виден надколенник последней). У детей прежде всего оценивают объем ротации, отведения и приведения при согнутых бедре и голени. Эти исследования позволяют выявить ранние проявления остеохондропатии и эпифизеолиза головки бедренной кости. Объем пассивных движений в норме (положение больного на животе): разгибание (врач рукой удерживает таз) - 25°.
Измерения. Длину нижней конечности измеряют от верхней передней подвздошной ости до верхушки медиальной лодыжки. Неодинаковая длина ног обычно наблюдается при заболеваниях тазобедренного сустава, при этом поражение локализуется на стороне укорочения. Неодинаковая длина при измерении от пупка до верхушки медиальной лодыжки в отсутствие изменения длины нижней конечности свидетельствует о патологии таза.
Физикальные пробы. Проба Тренделенбурга - оценка состояния мышц, отводящих бедро, - малой и средней ягодичной. Проба Томаса - для выявления сгибательных контрактур.
Методика проведения пробы Томаса: пациент лежит на спине, непораженная нога сгибается в тазобедренном суставе до полного исчезновения поясничного лордоза (чтобы удостовериться в этом врачу необходимо положить кисть своей руки между позвоночником и столом); при сгибательной контрактуре исследуемое бедро не лежит разогнутым на столе, вместо этого оно начинает сгибаться по мере увеличения сгибания непораженного бедра (или наклона таза), достигая окончательного положения сгибания после завершения движения (сгибания, приведения к туловищу) в непораженном бедре.
Осмотр прилегающих областей. Исследуют поясничный и крестцовый отделы позвоночника, крестцово-подвздошные и коленные суставы, паховые области. Исключают грыжи, а у женщин - воспалительные заболевания половых органов.
Читайте также:


