Дисплазия тазобедренного сустава у детей больницы

В современной педиатрии медики довольно часто сталкиваются с проблемой дисплазии тазобедренных суставов (ТДС).
Эта патология регистрируется приблизительно в 7% новорожденных малышей.
Формирование аномалии происходит, как правило, в период эмбрионального развития, а существующие изменения увеличиваются в перинатальный период.
Дисплазия тазобедренных суставов у детей должна диагностироваться в ранний постнатальный период, поскольку без квалифицированного лечения ребенок на всю жизнь может остаться инвалидом. Чаще всего патологические процессы развиваются в левом тазобедренном суставе. Помните, что только раннее выявление и грамотное лечение помогут избежать осложнений!
Этиология болезни

Многих читателей, будущих матерей интересует вопрос, почему возникает детская дисплазия? Однозначного ответа на этот вопрос пока нет. Тем не менее ученым удалось выяснить несколько факторов риска:
В чем опасность болезни
Вовремя не диагностированная или не вылеченная дисплазия тазобедренных суставов у грудничка способна доставить пациенту множество проблем и во взрослой жизни. Как правило, у пациентов с такой патологией развивается коксартроз тазобедренного сустава. Эта болезнь сопровождается развитием некротических процессов в эпифизе бедра, атрофией сустава, невыносимыми болями, локализующимися в области суставов.
В последствии болезнь часто заканчивается инвалидностью. Также стоит отметить, что при несвоевременной терапии часто развиваются вторичные признаки патологии:
- остеохондроз;
- подвывихи и вывихи противоположного сустава;
- искривление позвоночника (лордоз, кифоз);
- нарушение анатомической формы таза.
Механизм развития болезни
При дисплазии диагностируют следующие изменения:
- недоразвитость связочного аппарата;
- растянутость соединительнотканной оболочки сустава;
- уплощение суставной ямки.
Деструктивные изменения в суставе являются следствием сегментарной тканевой неполноценности, выраженность которой определяет степень дисплазии. При значительном поражении сустава эпифиз бедра может находиться в состоянии подвывиха или даже полного анатомического вывиха. В таких случаях можно говорить о врожденном подвывихе и вывихе вышеуказанного сустава.
Симптоматика недуга
Дисплазия тазобедренных суставов у детей обнаруживается в перинатальный период.
Ограничение отведения бедра — это ключевой и, пожалуй, самый ранний признак наличия патологии у малютки. Указанную патологию сможет диагностировать только квалифицированный врач-педиатр или ортопед.
Если ребенок здоров, то отведение суставов будет полным. Асимметрия складок на бедрах малыша – второй признак недуга, на который необходимо обратить внимание. К явным проявлениям болезни также можно отнести симптом укорочения одной конечности малыша по отношению к другой.
При обнаружении вышеперечисленных симптомов, ребенка обязательно нужно показать квалифицированному доктору.
Диагностика
На основании лишь вышеуказанных клинических проявлений, нельзя поставить точный диагноз. Для этого необходимо провести дополнительные методы исследования: рентгенографию, ультрасонографию, компьютерную, магнитно-резонансную томографию. Такие мероприятия позволяют выявить тяжесть дисплазии и определить признаки неправильно сформированного сустава.
На основании полученных результатов ставится окончательный диагноз. Во многих цивилизованных странах мира вышеуказанные диагностические исследования являются обязательными для всех новорожденных и проводятся всем без исключения младенцам перед выпиской из роддома. В нашей же стране такие исследования пока не проводятся.
На сегодня известно огромное количество болезней, которые могут проявляться аналогичными признаками, как и детская дисплазия:
- английская болезнь (рахит);
- травмы и переломы;
- врожденная вирусная деформация шеек бедра;
- патологический и паралитический вывих бедра после паралича;
- артрогрипоз;
- опухоли шейки бедра;
- хондродистрофия;
- остеомиелит;
- физиологический и спастический гипертонус мышц бедра;
- хондродисплазия и эпифизеолизы головки бедра различной этиологии;
- деформация после болезни Пертеса;
- эпифизарные остеодисплазии.
Прогноз

При своевременном диагностировании недуга и грамотном его лечении прогноз условно благоприятный.
Если лечение начато до трехмесячного возраста ребенка, в большинстве случаев удается достичь 100% выздоровления без проведения операции. В отсутствие терапии исход зависит от степени поражения органа. Довольно часто ТДС осложняется диспластическим коксартрозом.
Чаще всего первые признаки болезни проявляются на фоне снижения двигательной активности или в период гормонального дисбаланса во время вынашивания ребенка.
Молниеносное течение и быстрое прогрессирование болезни — характерные признаки коксартроза. Пациенты жалуются на дискомфорт, боли и ограниченность движений в суставе. На поздних стадиях развития болезни формируется порочная установка бедра. При диагностировании порочной установки бедра и наличии выраженного болевого синдрома медики производят эндопротезирование.
Методы устранения патологии

Для достижения максимальной терапевтической эффективности лечение должно производиться на ранних стадиях развития патологии. Для удержания конечностей в анатомическом положении используются разнообразные приспособления: отводящие шины Волкова, Виленского, стремена Павлика, подушки Фрейка, штанишки Бекера.
При лечении новорожденных малышей должны использоваться только мягкие эластические конструкции. Эффективность терапии во многом зависит от степени поражении органа, и, конечно же, возраста самого пациента. Для устранения вышеуказанной патологии используются консервативные и оперативные методы лечения.
Консервативные методы лечения включают в себя:
- широкое пеленание;
- амплипульстерапию;
- использование специальных шин, подушек, стремян и штанишек;
- грязетерапию;
- гипербарическая оксигенацию;
- ультразвук;
- электрофорез;
- использование специальных гипсовых повязок;
- акупунктуру;
- массаж;
- мануальную терапию;
- магнитно-лазерную терапию.
Операция производится при мало эффективности консервативной терапии. Используют следующие методы хирургического вмешательства:
- остеотомию таза;
- тенотомию;
- эндоскопию суставов;
- реконструкцию суставной впадины;
- открытое вправление врожденного вывиха.
Следует помнить, что чем позже осуществляется хирургическое вмешательство, тем больше риск инвалидности и меньше вероятность полного выздоровления.
Профилактика дисплазии тазобедренных суставов
С целью предупреждения развития патологии необходимо придерживаться некоторых правил:
- регулярно посещать педиатра, ортопеда и невролога;
- производить ультрасонографию суставов;
- исключить тугое пеленание;
- заниматься лечебной физкультурой.
В процессе произведения смены белья малышу необходимо выполнять короткие сеансы лечебной гимнастики. До и после физкультуры нужно выполнять легкий релаксирующий массаж.
В домашних условиях можно выполнять следующий комплекс оздоровительных упражнений:
- разведение ног в положении на животе;
- отведение согнутых ног до поверхности стола;
- вращение бедрами малыша с легким надавливанием на колени.
Дисплазия тазобедренного сустава — врожденное заболевание, которое без грамотного лечения с высокой вероятностью приводит к вывиху или подвывиху головки бедренной кости. Дисплазия представляет собой недоразвитие соединительной ткани, участвующей в его формировании, в том числе и связочного аппарата. Степень недоразвития сильно варьируется: от незначительной гипермобильности до грубых нарушений подвижности.
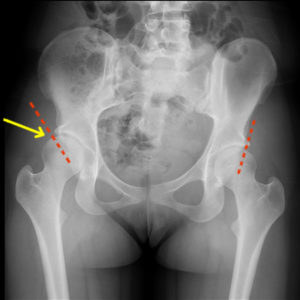
Дисплазия ТБС взрослого человека на рентгене
Что такое дисплазия тазобедренного сустава
Это понятие включает достаточно широкий диапазон патологических изменений ТБС:
- неонатальная нестабильность;
- дисплазия вертлужной впадины;
- подвывих бедра;
- истинный вывих бедра.
Дисплазия сопровождается выраженными нарушениями биомеханики движений бедра, что приводит к перегрузке суставного хряща и раннему развитию остеоартроза у молодых людей. Поэтому очень важно выявить дисплазию ТБС у ребенка как можно раньше, так как без лечения она приводит к инвалидизации. Родители могут заподозрить это заболевание по асимметрии кожных складок на бедрах, укорочению ноги и ограничению подвижности бедра при отведении ноги в сторону.
Во всем мире дисплазия относится к широко распространенным врожденным заболеваниям — средняя частота встречаемости колеблется от 2 до 4%. Значительно больше болезни подвержен женский пол — до 80% всех пациентов это девочки. Также отмечается выраженная расово-этнические зависимость. У скандинавских народов частота встречаемости достигает 4%, у европейцев 1-2%, у южных китайцев, негров и индейцев Южной Америки почти не встречается, а больше всего подвержены этой патологии индейцы Северной Америки.
Видео биомеханики дисплазии
Почему возникает дисплазия ТБС: причины и механизмы развития
К возникновению дисплазии тазобедренного сустава приводит целый комплекс причин. При определенных обстоятельствах вероятность ее возникновения возрастает в несколько раз. Предрасполагающие факторы:
- Наследственная предрасположенность — у детей, родители которых страдали от дисплазии, она встречается в 12 раз чаще.
- Тазовое предлежание плода увеличивает вероятность развития дисплазии ТБС в 10 раз.
- Токсикоз беременных.
- Маловодие во время беременности.
- Многоплодная беременность.
- Большой вес ребенка при рождении.
- Медикаментозная коррекция беременности (введение различных лекарств для сохранения беременности).
Существует несколько теорий возникновения дисплазии ТБС. В рамках гормональной теории предполагается, что одним из ключевых факторов развития патологии является дисбаланс между эстрогенами и прогестероном. В эксперименте на крысах (https://link.springer.com/article/10.1007/BF00266341) было показано, что повышенное содержание эстрогенов препятствует развитию дисплазии, в то время как повышение концентрации прогестерона способствует ее формированию.
В рамках механической теории большое значение придается механическим факторам, действующим на плод в период его интенсивного роста. Так, большой размер плода и тазовое его предлежание сопровождаются более интенсивным воздействием деформирующих сил на тазобедренный сустав. Что в конечном счете и приводит к его нестабильности, вывиху или подвывиху.
Это интересно! У народов, традиции которых предусматривают тугое пеленание детей, дисплазия тазобедренного сустава встречается чаще (https://www.sciencedirect.com/science/article/abs/pii/S0031395514001461?via%3Dihub).
Механизм развития дисплазии ТБС непосредственно связан с его анатомо-физиологическими особенностями у детей. У детей вертлужная впадина более плоска, она расположена почти вертикально (у взрослых — наклонно), связочный аппарат более эластичен. Удержание головки бедренной кости в вертлужной впадине осуществляется за счет круглой связки, суставной губы и связочного аппарата.
В зависимости от того, какой из элементов ТБС преимущественно поражается, выделяют следующие формы дисплазии:
- Ацетабулярная — связана с нарушением развития самой вертлужной впадины.
- Ротационная дисплазия — обусловлена нарушением геометрии костей в горизонтальной плоскости.
- Дисплазия, связанная с недоразвитием верхних отделов бедренной кости.
Нарушения развития одного из вышеупомянутых элементов ТБС приводят к тому, что головка бедренной кости не может удержаться в вертлужной впадине — она смещается кнаружи и вверх. При частичном выходе суставной поверхности головки за пределы впадины развивается подвывих головки. При прогрессировании процесса суставные поверхности впадины и головки утрачивают контакт, при этому суставная губа подворачивается внутрь сустава — так развивается истинный вывих бедра.
Как проявляется дисплазия тазобедренного сустава — симптомы и признаки
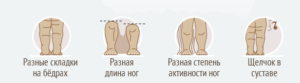
Родители грудного ребенка в состоянии сами заподозрить наличие у него дисплазии ТБС. Типичные признаки:
- укорочение бедра;
- ограничения в отведении бедра (в положении на спине ножки ребенка, согнутые в коленных и тазобедренных суставах, разводят в стороны, если между ними образуется угол менее 160° — вероятность дисплазии очень высокая);
- симптом “щелчка” (по-научному, называется симптом Маркса-Ортолани) — при медленном разведении согнутых ног может раздаться щелчок на стороне поражения. При этом пораженная ножка немного дергается.
- асимметрия кожных паховых, ягодичных и подколенных складок — наиболее сильно асимметрия выражена у детей старше 2 месяцев.
Асимметрия кожных складок может отсутствовать при двустороннем поражении.
Диагностика дисплазии у детей
Заподозрить дисплазию ТБС у новорожденного ребенка можно еще в период нахождения в роддоме. При подозрении на патологию врачи обязательно рекомендуют в течение 3-х недель после выписки обратиться к детскому ортопеду. Дети с сомнительным диагнозом и при наличии большого количества факторов риска осматриваются специалистом каждые 3 месяца.
Диагностика дисплазии ТБС у детей включает:
- Клинический осмотр ребенка ортопедом. Во время осмотра врач оценивает симметричность ног, определяет наличие или отсутствие симптома Маркса-Ортолани.
- Рентгенография тазобедренных суставов. Выполняется только детям старше 3-х месяцев, так как в более младшем возрасте этот метод диагностики не эффективен.
- Ультрасонография тазобедренного сустава — “золотой стандарт” при постановке диагноза дисплазии.
Окончательный диагноз выставляется только при наличии клинических признаков в сумме с инструментально выявленными патологическими изменениями в суставах.
Последствия дисплазии тазобедренного сустава
Незначительные изменения в суставах, обусловленные дисплазией, в молодом возрасте могут длительное время ничем не проявляться. Но с возрастом увеличивается риск вероятности развития диспластического коксартроза. При этом, чем более выражены патологические изменения, тем в более раннем возрасте формируется коксартроз. У некоторых пациентов он развивается уже в возрасте 25-27 лет. Обычно первые симптомы коксартроза проявляются при уменьшении двигательной активности, у женщин очень часто он манифестирует во время беременности.
Типичные признаки диспластического коксартроза — внезапное начало и стремительное прогрессирование. Сначала появляются неприятные ощущения при движении, затем боли и ограничение подвижности сустава. По мере прогрессирования болезни происходит формирование порочной установки бедра — нога в тазобедренном суставе развернута кнаружи и несколько согнута.
При тяжелой дисплазии, проявляющейся истинным вывихом бедра, и несвоевременном его вправлении возможно формирование неполноценного ложного сустава. В современном мире это осложнение практически не встречается ввиду хорошей диагностики.
Методы лечения
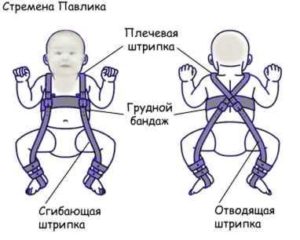
У детей используется преимущественно консервативное лечение, заключающееся в использовании различных конструкций, удерживающих бедро в определенном положении. У детей младшего возраста применяют мягкие эластичные конструкции, например, ортопедический бандаж “стремена Павлика” (Pavlik harness). Ношение бандажа обязательно дополняется ЛФК со специально разработанными комплексами упражнений и массажем ягодичных мышц.
В тяжелом случае дисплазии при истинном вывихе бедра выполняется одномоментное вправление головки с последующим наложением гипсовой повязки. Гипсование применяется у детей в возрасте от 2 до 6 лет. В крайнем случае у детей до 8 лет прибегают к скелетному вытяжению. Продолжительность гипсовой иммобилизации может составлять несколько месяцев.
У детей старшей возрастной группы при неэффективности консервативной терапии проводят корригирующие операции. Известно несколько их разновидностей:
- Открытое вправление вывиха.
- Остеотомия бедренной кости — выполняется хирургическая переориентация головки бедренной кости. Это позволяет стабилизировать положение головки и стимулирует развитие вертлужной впадины (https://insights.ovid.com/crossref?an=01241398-201909000-00014).
- Ацетабулярная остеотомия — изменение конфигурации вертлужной впадины. Цель подобных операций заключается в увеличении охвата головки бедренной кости. Достигается это разными методами: двойная и тройная остеотомия, операция по Salter/Pemberton, остеотомия по Chiari и другие операции.
Прогноз при дисплазии тазобедренного сустава очень хороший. При раннем начале лечения полного восстановления функции сустава удается добиться в большинстве случаев. Без лечения же эта патология приводит к коксартрозу, требующему в дальнейшем эндопротезирования суставов.
Дисплазия – этот термин означает нарушение формирования какого-либо органа или системы организма. В этом материале мы будем говорить о дисплазии тазобедренного сустава.
Под дисплазией тазобедренного сустава понимают нарушение формирования тазобедренного сустава, захватывающее все составляющие сустав элементы: костно-хрящевую основу, связочно-капсульный аппарат и мышечный компонент. Это определение довольно обширно и включает в себя физиологическую незрелость тазобедренного сустава, предвывих, подвывих и вывих бедра.
Предвывих бедра – это уже патология сустава, связанная с отсутствием стабильности головки бедренной кости в другом компоненте тазобедренного сустава – вертлужной впадине и уже требует пристального внимания. При отсутствии адекватного лечения предвывих бедра может привести к развитию деформации сустава (артрозу), что приводит к болевому синдрому и нарушению подвижности сустава, а так же может привести к вывиху бедра после начала ходьбы.
Вывих бедра – наиболее тяжелая форма патологии развития тазобедренного сустава, заключающаяся в практически полном несоответствии суставных поверхностей головки бедренной кости и вертлужной впадины. Такой порок развития сустава требует максимальных усилий по тщательной диагностике и активного и скорейшего лечения. Поздняя диагностика или неадекватное лечение приводит к грубым нарушениям подвижности тазобедренного сустава и, в конечном итоге, приводит к инвалидности.
Теперь нам понятно, почему дисплазии тазобедренного сустава уделяется так много внимания докторами педиатрами и ортопедами. Почему же наиболее подвержен этим напастям именно тазобедренный сустав?
Дело в том, что тазобедренный сустав в силу своих анатомо-физиологических особенностей является наиболее нагруженным суставом нашего организма и сбой в одном из составляющих его компонентов приводит к нарушению функции сустава и, в конечном итоге, к ухудшению качества жизни пациента. Именно поэтому диагноз дисплазии тазобедренного сустава так часто можно слышать из уст ортопеда, хотя нельзя не признать факт некоторой гипердиагностики данной патологии, но, учитывая тяжесть последствий при отсутствии лечения, это все же оправдано.
Как часто встречается дисплазия тазобедренного сустава?
По статистике встречаемость дисплазии тазобедренного сустава составляет 4-6 случаев на 1000 новорожденных, у девочек встречается в 6-7 раз чаще. Одностороннее поражение преобладает над двусторонним (причем чаще поражается левый тазобедренный сустав). Отмечается наследование от матери к дочери. Факторов, приводящих к нарушению внутриутробного формирования сустава, отмечено достаточно много, среди них отмечены тазовое предлежание плода, узость матки, маловодие, токсические и биологические (в первую очередь вирусные заболевания матери в период беременности) факторы и многое другое.
Когда же и какими методами можно и нужно диагностировать дисплазию тазобедренного сустава? Может ли мама сама заподозрить наличие дисплазии тазобедренного сустава у ребенка и, если да, то при помощи каких приемов? Ответ на этот вопрос зависит от тяжести поражения сустава. Попробуем ответить на этот вопрос, привязав сроки и методы диагностики к возрасту малыша.
При проведении ультразвуковой диагностики в период беременности удается диагностировать только грубые нарушения – подвывих и вывих бедра, то есть те изменения, при которых суставная поверхность головки бедра не соответствует поверхности вертлужной впадины таза ребенка.
После 2-й – 3-й недели жизни ребенка на первый план в диагностике дисплазии тазобедренного сустава выходит ограничение отведения бедер. Для его выявления согнутые в коленных и тазобедренных суставах ножки ребенка в положении на спине разводят без насилия. В норме удается развести бедра до угла 85-90 градусов к поверхности. При повышенном мышечном тонусе и спазме мышц приводящих бедро отведение может быть ограничено до угла около 70 градусов, но такое ограничение отведения бедер может быть вызвано и нарушением формирования суставов. Ограничение отведения бедра с одной стороны в большинстве случаев является признаком патологии со стороны тазобедренного сустава.
В пользу патологии тазобедренного сустава говорят так же такие симптомы, как укорочение одной конечности, разворот стопы на стороне поражения кнаружи от среднего положения (наружная ротация стопы).
Для подтверждения диагноза дисплазии тазобедренного сустава и контроля динамики лечения в настоящее время широко используется ультразвуковая диагностика. К положительным сторонам этого метода обследования можно отнести безболезненность, неинвазивность, относительную безопасность и резко возросшую в последнее время доступность. Так же с помощью ультразвукового исследования сустава могут быть выявлены минимальные изменения строения тазобедренного сустава. Но, к сожалению, этот метод обследования не всегда дает точные результаты (достоверность его составляет около 85-90 %). Тем не менее на сегодняшний день ультразвуковая диагностика является основным методом скрининг диагностики дисплазии тазобедренного сустава.
В случае, когда клиническая картина расходится с данными ультразвукового обследования или при поздней диагностике патологии тазобедренного сустава используется метод рентгенографии. При правильно выполненной рентгенограмме становится полностью ясной картина строения сустава и взаимоположение головки бедра в суставе. Но в силу достаточно большой лучевой нагрузки при проведении рентгенографии этот метод обследования используется по возможности реже.
И так, ребенку поставлен диагноз дисплазии тазобедренного сустава, что же делать дальше и как помочь малышу?
Лечение дисплазии тазобедренного сустава необходимо начинать как можно раньше. Целью лечения являются центрирование головки бедра в суставе и создание условий для формирования всей вертлужной впадины. Раннее, максимально щадящее, но систематическое лечение позволяет полностью восстановить анатомию и функцию недоразвитого тазобедренного сустава.
Центрирование бедра в суставе на ранних сроках лечения достигается путем широкого пеленания – две пеленки помещают между разведенными бедрами ребенка и фиксируют третьей. При тяжелых степенях дисплазии тазобедренного сустава для центрирования головки бедра используют специальные шины-распорки (стремена Павлика, подушка Фрейка и т.п.). При использовании данных шин у родителей могут возникнуть вопросы и трудности по уходу за малышом, вот некоторые советы, которые помогут Вам и Вашему малышу приспособиться в этот период:
1. Под стременами или подушкой должен быть только детский подгузник (одноразовый или марлевый). Если Вы предпочитаете использовать марлевые подгузники, надевайте клеенчатые трусики, которые имеют застежки по сторонам.
2. Меняя подгузник, не поднимайте ребенка за ноги, а подкладывайте руку под ягодицы.
3. Распашонки можно менять, не снимая стремян: отстегните плечевые ремешки от грудного и снимите распашонку через голову.
Поверх шин можно одевать свободные штанишки, костюмы, платья.
4. В период ношения шин купание ребенка проводится реже, поэтому необходимо 2-3 раза в день осматривать кожу под ремешками, под коленями и вокруг шеи, чтобы убедиться в отсутствии признаков воспаления (покраснения) кожи. В этот период необходимо протирать кожу ребенка мягкой тряпочкой смоченной в теплой воде. При проведении водных процедур можно расстегнуть одну ножную часть стремени, но не снимать ее, а ножку держать в согнутом и отведенном положении.
5. Необходимо следить и за гигиеническим состоянием самой шины, она должна оставаться всегда сухой, избегайте попадания присыпок и лосьонов под пояса, это может вызвать воспалительные процессы на коже малыша.
6. При кормлении особенно внимательно нужно следить, чтобы бедра малыша не сводились вместе.
Ношение этих приспособлений (ортезов) носит длительный характер – от 3-х месяцев до года, и родителям ребенка, которому поставлен диагноз дисплазии тазобедренного сустава, крайне важно набраться терпения и не смалодушничать в период лечения и педантично выполнять назначения доктора.
После центрирования головки бедра приступают к массажу и лечебной гимнастике, направленной на создание правильного соотношения суставных поверхностей. Можем порекомендовать несколько легко выполнимых в домашних условиях упражнений.
1. В положении ребенка лежа на спине, максимально сгибаем ноги ребенка в коленных и тазобедренных суставах, а затем полностью выпрямляем.
2. В прежнем исходном положении сгибаем ноги ребенка в коленных и тазобедренных суставах под прямым углом, умеренно разводим бедра и, давая умеренную нагрузку по оси бедер, выполняем вращательные движения бедрами.
3. В положении ребенка лежа на спине, разводим согнутые в коленных и тазобедренных суставах ноги ребенка максимально к поверхности стола.
Все упражнения выполняются 8-10 раз 3-4 раза в день.
Так же в этот период применяют физиотерапию (парафиновые аппликации, электрофорез с препаратами кальция и фосфора) для улучшения питания компонентов сустава и сложный ортопедический массаж.
В случаях запоздалой диагностики дисплазии тазобедренного сустава или при отсутствии адекватного лечения на ранних сроках лечение проводится путем длительного этапного гипсования, а так же выполняется оперативное лечение, но в этих случаях не существует стандартных схем лечения и тактика помощи пациенту разрабатывается индивидуально.
После лечения дисплазии тазобедренного сустава ребенок должен быть оставлен на диспансерном учете у ортопеда на длительное время – от 3-х - 5-ти лет до момента окончания роста. При необходимости выполняются контрольные рентгенограммы 1 раз в 2 года для контроля правильности развития сустава. Так же зачастую накладываются ограничения по нагрузке на сустав. Детям, получавшим лечение по поводу дисплазии тазобедренного сустава, желательно посещение специализированных ортопедических групп в детских дошкольных учреждениях.
При тяжелых степенях дисплазии тазобедренного сустава функциональные нарушения носят, как правило, пожизненный характер, даже при своевременно начатом и правильно проводившемся лечении.
Так что же необходимо делать родителям малыша для того, что бы во время распознать дисплазию тазобедренного сустава и, если этот диагноз был поставлен ребенку, не допустить тяжелых осложнений?
В первую очередь необходимо вовремя показать ребенка ортопеду. Рекомендованные сроки осмотра ортопедом - 1 месяц, 3 месяца, 6 месяцев и 1 год.
Если ортопед все же поставил диагноз дисплазии тазобедренного сустава, то эффективность лечения на 50 процентов зависит от правильного и своевременного выполнения родителями ребенка назначений доктора. Важно помнить, что чем раньше начато лечение, тем лучше его результаты и меньше вероятность тяжелых осложнений. При ранней диагностике дисплазии тазобедренного сустава и правильно и своевременно проведенном лечении положительный результат достигается в 96-98% случаев. Не стоит БОЯТЬСЯ этого диагноза, а необходимо лечить ребенка, он нуждается в вашей помощи и заботе!
Надеюсь, данный материал помог Вам разобраться в том, что же это за непонятный и пугающий многих диагноз – дисплазия тазобедренного сустава и Вам стало ясно, как бороться с этой патологией.
К нам приходит очень много вопросов о Дисплазии тазобедренных суставов у детей до 1 года. И хоть наша клиника не занимается лечением детишек столь раннего возраста, мы сочли необходимым дать развёрнутый ответ по наиболее часто встречающимся вопросам

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Для начала рассмотрим строение тазобедренного сустава без патологий:
Тазобедренные суставы соединяют нижние конечности (бедренные кости) с тазом. Он представляет собой классический шарнир: состоит из шаровидной головки бедренной кости (1), вложенной в вогнутую округлую вертлужную впадину (2) в кости таза. И головка бедренной кости, и вертлужная впадина покрыты упругим и прочным хрящом (3), В полости сустава находится скользкая синовиальная жидкость (4), обеспечивающая снижение трения, смягчение ударов и передачу некоторых питательных веществ. Головка бедренной кости снабжается кровью из сосудистого пучка (5), проходящего внутри сустава.
В нашем случае, когда мы говорим о дисплазии тазобедренного сустава, то имеем ввиду врожденное недоразвитие вертлужных впадин (2) Крыша вертлужной впадины в этом случае лишь частично прикрывает головку бедренной кости. Таким образом, площадь опоры одной суставной поверхности на другую оказывается уменьшенной, а значит, давление на единицу площади сустава значительно возрастает. Кроме того, в таком суставе возможны избыточные движения при ходьбе, со временем разрушающие сустав, которая довольно часто встречается у новорожденных. Одним из клинических проявлений дисплазии является вывих головки бедренной кости.
Существует 3 степени дисплазии тазобедренного сустава (врожденного вывиха бедра):
- Предвывих (неустойчивость бедра) - дисплазия I степени — недоразвитие тазобедренного сустава без смещения головки бедренной кости относительно вертлужной впадины.
- Подвывих (врожденный подвывих бедра в тазобедренном суставе) — дисплазия II степени — недоразвитие тазобедренного сустава с частичным смещением головки бедренной кости относительно вертлужной впадины.
- Вывих (врожденный вывих бедра) — дисплазия III степени — недоразвитие тазобедренного сустава с полным смещением головки бедренной кости относительно суставной впадины.
Закладка опорно-двигательной системы происходит на 4-5 неделе внутриутробного развития, окончательное ее формирование - после того, как ребенок начнет ходить. На любом этапе развития опорно-двигательного аппарата возможны нарушения. Наиболее частой их причиной являются генетические дефекты. Этот дефект развития может сформироваться вследствие инфекционных, эндокринных заболевания мамы во время беременности, гинекологические же заболевания (в данном случае наличие миомы матки, спаечный процесс в матке и др. процессы) могут затруднять внутриутробные движения ребенка. Поздняя беременность, токсикозы (особенно первой половины беременности), несбалансированное питание будущей матери, недостаток витаминов и минеральных веществ, способствующих правильному формированию соединительной ткани и минерализации хрящевой ткани, так же могут иметь влияние на развитие дисплазии.
Кроме того, формирование вывиха бедра происходит в последние месяцы внутриутробной жизни под влиянием неблагоприятных факторов, как то: тесное положение плода в матке (при маловодии, крупном плоде, чаще у первородящих), при тазовом предлежании плода (у плода снижается объем движений в суставах, особенно в тазобедренном, что мешает полноценному формированию т/б сустава). Эта патология новорожденных в пять раз чаще встречается у девочек с преобладанием вывиха на левой стороне.
Успех лечения напрямую зависит от осмотра ребенка детским ортопедом в ранние сроки. Вот почему тщательный осмотр новорожденного на предмет врожденной патологии тазобедренного сустава проводится еще в роддоме. При наличии даже подозрения на патологию тазобедренного сустава ребенок сразу после выписки из родильного дома направляется к ортопеду. Второй раз участковый детский ортопед должен посмотреть ребенка в 1 месяц, третий раз - в 3 месяца, четвертый - в 6 месяцев и пятый раз - в 1 год или когда ребенок начинает ходить. Некоторые признаки вывиха бедра может заметить и внимательная мама (при одностороннем вывихе), обратив внимание на следующие симптомы до года: ограниченное отведение бедер у ребенка. Для этого следует положить малыша на спину, согнуть его ноги в тазобедренных и коленных суставах под прямым углом и мягко развести бедра в стороны. Если сустав поражен, отведение ограничено со стороны пораженного сустава. Можно определить ограничение движения и в положении ребенка на животе при сгибании ног, как при ползании. Однако надо помнить, что имеющаяся возможность отведения бедра до 90° у ребенка с возрастом уменьшается и к 9 месяцам доходит только до 50°.
У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
- позднее начало ходьбы;
- хромота на больную ногу;
- увеличение поясничного лордоза;
- симптомы, выявляемые в период новорожденности, проявляются более четко (ограничение отведения, наружная ротация, укорочение).
Все перечисленные симптомы могут наблюдаться вместе, либо может иметь место только часть симптомов. При малейшем подозрении на врожденную патологию суставов ребенка тут же необходимо показать ортопеду. Ортопед проводит клинический осмотр и при необходимости направляет ребенка на ультразвуковое исследование (УЗИ) тазобедренных суставов. Это безвредный метод обследования, однако он не всегда позволяет достоверно оценить состояние сустава, потому что не дает полного представления о взаиморасположении его элементов. А именно взаиморасположение элементов позволяет определить, есть ли патологические изменения в суставе. В большей степени УЗИ подходит для скрининга, то есть обследования всех новорожденных еще в роддомах на предмет патологии тазобедренных суставов. К сожалению, в нашей стране это еще не стало широко практиковаться. Кроме того, УЗИ может быть полезно в качестве контроля за эффективностью лечения.
При наличии дисплазии или подозрении на нее врач может назначить рентгеновское исследование тазобедренных суставов. Рентгенография позволяет объективно оценить состояние суставов.
Лечение дисплазии тазобедренных суставов
Важно начинать лечение на ранних стадиях. При своевременной диагностике и адекватном лечении до 3-месячного возраста функции сустава практически полностью восстанавливаются.
Если ортопед подтверждает диагноз вывиха (а также подвывиха или предвывиха) бедра, то лечение начинают немедленно. Необходимо помнить, что лечение врожденного вывиха бедра длительное и комплексное. В ходе такой терапии применяют широкое пеленание, специальные отводящие шины, которые бывают съемными и несъемными (1. Стремена Павлика, 2. Подушка Фрейка, шины-распорки: 3. шину с бедренными туторами, 4. шина для хождения, 5. шина с подколенными туторами), гипсовые повязки.
Лечение направлено на удержание бедер в положение сгибания и отведения в тазобедренных суставах и улучшение кровоснабжения области тазобедренных суставов Цель использования этих приспособлений - создание наиболее благоприятных условий для развития всех элементов сустава (головки бедренной кости и вертлужной впадины). Длительность ношения шины определяется в каждом случае индивидуально и может колебаться от нескольких месяцев до одного года. Без разрешения ортопеда ребенка ставить на ноги и снимать шины категорически нельзя. Самое главное - не прерывать лечения. Наиболее оптимальным устройством с 1 месяца до 6-8 месяцев являются стремена Павлика с голеностопными туторами или отводящая шина с подколенными туторами. С 6-8 месяцев назначают отводящую шину с бедренными туторами, а при разрешении врачом-ортопедом ходить ребенку - отводящая шина для хождения.
Для лечения также широко используются физиотерапия, массаж, лечебная физкультура. Но родителям важно помнить о том, что массаж и лечебную физкультуру должен проводить только специалист.
При неэффективности консервативного лечения проводится операция. Суть операции - вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Если врожденный вывих бедра не вылечен, то вследствие неправильной биомеханики (то есть движений) в суставе развивается диспластический коксартроз - тяжелое инвалидизирующее заболевание тазобедренных суставов, сопровождающееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным. Чем позже проводится операция, тем меньше вероятность полного выздоровления.
Читайте также:


