Диссинергия мышц тазового дна симптомы
Диссинергия мышц тазового дна – одна из наиболее частых причин патологических запоров. Нарушения эвакуаторной функции кишечника при данной патологии обусловлена парадоксальной реакцией пуборектальной петли и наружного анального сфинктера. Клиническая значимость диагноза признается не всеми представителями медицинской науки, однако исследования позволяют назвать диссинергию мускулов тазового дна одной из главных причин функциональных расстройств дефекации.
Причины диссинергии мышц тазового дна
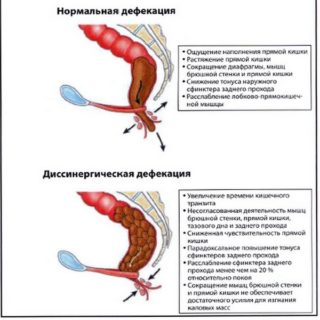
Нарушение координации тазовых мышц (диссинергическая дефекация, анизмус) – это их парадоксальная неспособность к расслаблению или патологическое сокращение. Точные причины возникновения патологии до конца не изучены, среди наиболее вероятных в медицинской литературе указываются:
- Нарушение пропульсивной активности толстого кишечника. Причинами нарушения активности толстой кишки могут быть как её инертность, так и замедление транзиторных способностей. Под инертностью толстого кишечника принято понимать общее снижение тонуса его мускулатуры и ухудшение сократительной способности. Замедление транзита каловых масс связано с сегментарной сократимостью ректосигмоидного её отдела. В результате увеличения времени нахождения в кишечнике его содержимого вода из каловых масс всасывается слизистой, ещё более затрудняя их эвакуацию.
- Изменение аноректальной области.
Существует также теория, согласно которой причины диссинергии мышц тазового дна кроются в неправильном воспитании гигиены акта дефекации в раннем детстве. Частое намеренное подавление позывов к дефекации и произвольное удерживание каловых масс в кишечнике путем сокращения сфинктера не только увеличивает время транзита содержимого внутри кишечника, но также может стать причиной дисфункций мускулов тазового дна.
Есть предположение, что дисфункциональные расстройства тазовых мышц являются следствием бесконтрольного применения слабительных средств и клизм при хронических запорах. Улучшающие перистальтику кишечника слабительные средства обладают эффектом привыкания, при их отмене транзиторная функция кишечника снижается. Такой же результат дает регулярное применение клизм.
Клиническая картина
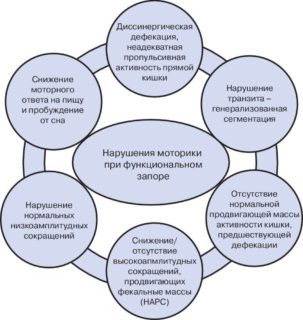
Диссинергия мышц тазового дна характеризуется их патологическим сокращением или неспособностью к расслаблению во время акта дефекации. Пациенты, у которых была диагностирована ДМТД, отмечают необходимость сильного натуживания при дефекации и чувство неполного опорожнения кишечника.
Различают три типа заболевания:
- парадоксальное патологическое увеличение давления сфинктера во время акта дефекации при адекватных потужных усилиях;
- парадоксальное сокращение анального сфинктера в сочетании с отсутствием достаточного выталкивающего усилия;
- отсутствие адекватного выталкивающего усилия в сочетании с неполным или недостаточным расслаблением наружного сфинктера заднего прохода.
О наличии диссинергии тазовых мышц свидетельствуют следующие симптомы:
- увеличение транзита содержимого по кишечному тракту, не связанное с изменением рациона питания;
- снижение чувствительности прямой кишки и анального сфинктера;
- несогласованность сокращения мышц прямой кишки, брюшной стенки и наружного сфинктера анального отверстия;
- недостаточность усилий при сокращении брюшной стенки и прямой кишки для эвакуации каловых масс;
- неполное расслабление сфинктера заднего прохода (не более чем на 20% к состоянию в положении покоя).
При ДМТД отсутствуют поражения внутренних органов и тканей, таким образом, расстройство принято считать функциональным.
Диагностика заболевания
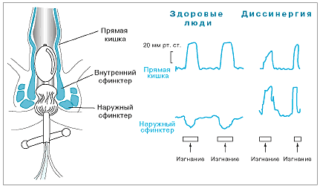
Если жалобы пациента позволяют предположить у него наличие диссинергии мышц тазового дна, прежде всего проводится обследование с целью дифференциальной диагностики его от других заболеваний. Для этого уточняется рацион питания больного, прием им медикаментов, наличие заболеваний желудочно-кишечного тракта, органических поражений тканей.
Наиболее эффективным методом диагностики является метод аноректальной манометрии. В анальный проход вводят снабженный баллоном манометр и просят натужиться как во время акта дефекации. В норме должно увеличиваться давление в прямой кишке одновременно с расслаблением сфинктера. Нарушение скоординированности этих процессов позволяет диагностировать ДМТД.
Инструментально выразить проявление патологии можно при помощи так называемого индекса дефекации, представляющего собой частное (результат деления) от максимального давления при потужном усилии, разделенного на минимальное остаточное давление после потуги в анальном канале. В норме индекс дефекации не должен превышать 1,5 единиц, большее значение позволяет предположить патологическую диссинергию мышц.
Лечение диссинергии мышц тазового дна
Реабилитация тазовых мышц при их диссинергических расстройствах должна быть направлена:
- на улучшение аноректальной чувствительности,
- на усиление мышц прямой кишки,
- на улучшение координации процессов сокращения и расслабления.

Лечение включает в себя:
- Выполнение упражнений для укрепления и усиления мышц тазового дна по Кегелю. Выполнение изотонических и изометрических сокращений мышц в циклах напряжения и расслабления позволяют улучшить чувствительность и сократительную способность мускулов.
- Тренировка обратной биологической связи (биофидбэк) с использованием техник, позволяющих пациентам научиться осознанно сокращать или расслаблять мышцы тазового дна.
- Электростимуляция мышц тазового дна. Стимуляция сократительной способности прямой кишки путем введения в неё электрода и проведения импульсов с частотой 80 циклов в секунду.
Профилактические меры

Специфических мер профилактики диссинергии мышц тазового дна не разработано, так как точная причина развития патологии остается предметом для изучения. Ряд специалистов рекомендует соблюдение следующих правил для избежания функциональных запоров:
- правильное воспитание гигиены акта дефекации у детей, недопущение регулярного и длительного подавления позывов к опорожнению кишечника;
- недопустимость самолечения при хронических запорах и бесконтрольного, особенно систематического, приема слабительных средств стимулирующих перистальтику кишечника и механических способов опорожнения (клизм, свечей и т.д.);
- полноценное и рациональное питание, подразумевающее присутствие в ежедневном меню продуктов, богатых клетчаткой: свежих овощей, фруктов, цельных злаков;
- соблюдение питьевого режима, употребление не менее полутора литров чистой негазированной воды ежедневно;
- своевременное лечение заболеваний пищеварительного тракта, травм прямого кишечника и сфинктера заднего прохода.
Несмотря на то, что диссинергия мышц тазового дна как самостоятельный диагноз признана не всеми представителями медицинской науки, исследования позволяют предположить, что данная патология в сочетании с нарушениями транзиторной способности кишечника являются наиболее частыми причинами функциональных запоров.
Слишком малая частота стула (≤2/нед.; тяжелый запор — это ≤2 опорожнений в месяц) или твердые испражнения, выделяемые с трудом, часто, с ощущением неполного опорожнения.
1) идиопатический запор (заболевание не имеет органической причины; частый тип запоров, который диагностируется у >90 % пациентов): сюда относится синдром раздраженного кишечника (форма с запором) и функциональный запор; при этом может наблюдаться замедленный пассаж (инертная ободочная кишка) и/или функциональные нарушения дефекации (недостаточная пропульсивная сила дефекации либо диссинергия мышц тазового дна [парадоксальный спазм или отсутствие релаксации мышц тазового дна во время дефекации]);
2) болезни толстого кишечника: дивертикулёз, рак и другие новообразования, сужение в исходе воспалительных заболеваний (болезнь Крона, ишемическое воспаление, туберкулез), грыжа, заворот;
3) болезни ануса и прямой кишки: сужение ануса, рак, геморрой, трещина ануса, выпадение прямой кишки, дивертикул прямой кишки;
4) ЛС: анальгетики (опиоиды, НПВП) антихолинергические, антидепрессанты (напр., амитриптилин), противосудорожные (напр., карбамазепин), противопаркинсонические (с дофаминергическим действием), препараты, содержащие кальций или алюминий, препараты железа, антигипертензивные (β-блокаторы, блокаторы кальциевых каналов, диуретики, клонидин), антагонисты рецепторов 5-HT 3 , пероральные контрацептивы; злоупотребление слабительными ЛС также может вызвать, либо усилить запор;
5) заболевания малого таза: опухоли яичника и матки, эндометриоз;
6) болезни периферической нервной системы: болезнь Гиршпрунга, болезнь Шагаса, автономная нейропатия (напр., диабетическая), кишечная псевдообструкция;
7) заболевания ЦНС: цереброваскулярная болезнь, рассеянный склероз, болезнь Паркинсона, посттравматическое повреждение головного или спинного мозга, опухоли спинного мозга;
8) заболевания эндокринных желез и нарушения метаболизма : сахарный диабет, гипотиреоз, гипопитуитаризм, феохромоцитома, порфирия, уремия, гиперпаратиреоз, гиперкальциемия, гипокалиемия;
10) психические заболевания : депрессия, анорексия;
11) заболевания соединительной ткани : системная склеродермия, дерматополимиозит.
В том случае если запор — это новый симптом, необходима особенно тщательная диагностика.
1. Анамнез и объективное обследование: следует установить частоту стула, вид стула, продолжительность запора, проблемы, связанные с выведением кала (отсутствие чувства позыва к дефекации и внезапной потребности опорожнения, чаще наблюдаются при идиопатическом запоре с замедленным пассажем; кал в форме отдельных твердых комков, напоминающих орехи, или плотных продолговатых комковатых фрагментов; при функциональных нарушениях дефекации чаще жалобы на вынужденное усилие для опорожнения, ощущение неполного опорожнения и необходимость ручного пособия при опорожнении), наличие сопутствующих симптомов (напр., лихорадка, наличие крови в кале, боли в животе [его исчезновение после дефекации может указывать на синдром раздраженного кишечника], рвота), сопутствующие и перенесенные заболевания, применяемые ЛС; также важно оценить психическое состояние, наличие симптомов эндокринных заболеваний и болезней нервной системы, протекающих с запорами, пальцевое обследование per rectum с оценкой напряжения анального сфинктера (также при позывах к дефекации; при функциональных нарушениях дефекации кал накапливается в прямой кишке), наличие трещин и язв, геморроидальных узлов и выпадения прямой кишки. Тревожные симптомы , указывающие на вероятность органической причины: лихорадка, снижение массы тела (не с целью похудения), кровь в кале (определяется визуально или скрытая), анемия, изменения при объективном обследовании (напр., опухоль в брюшной полости, изменения в анальной области), боль в животе, пробуждающая пациента ночью, семейный анамнез, указывающий на рак толстого кишечника или неспецифические колиты.
2. Дополнительные методы исследования:
1) лабораторные анализы крови: общий анализ крови, иногда также уровень глюкозы, кальция и ТТГ в сыворотке крови;
2) скрытая кровь в кале;
3) эндоскопическое и рентгенологическое обследование толстого кишечника — обязательная колоноскопия у лиц старше 50 лет, или при сопутствующих тревожных симптомах с целью раннего выявления рака толстого кишечника;
4) биопсия прямой кишки при подозрении на болезнь Гиршпрунга.
Исследование функции толстого кишечника и анального отверстия (манометрия, дефекография, тест пассажа по толстому кишечнику меченого пищевого продукта) показаны у больных с устойчивым и не реагирующим на стандартное лечение идиопатическим запором (→см. ниже), обычно вызванным функциональными нарушениями дефекации или инерцией ободочной кишки.
3. Диагностические критерии функционального запора:
В течение последних 3 мес. (с началом симптомов ≥6 мес. назад присутствовали ≥2 из нижеперечисленных симптомов:
1) увеличение усилия (давления) во время >25 % дефекаций;
2) комковатый или твердый стул во время >25 % дефекаций;
3) ощущение неполного опорожнения во время >25 % дефекаций;
4) ощущение препятствия в анусе или прямой кишке во время >25 % дефекаций;
5) необходимость ручной помощи при опорожнении (удаление стула вручную, подъем тазового дна) во время >25 % дефекаций;
6) 1. Нефармакологическое лечение (первый этап лечения):
1) диета — необходимо увеличить количество пищевой клетчатки в рационе до 20–30 г/сут в нескольких дневных порциях в виде, напр., пшеничных отрубей (3–4 столовые ложки = 15–20 г), мюсли (80 г = 5 г) или фруктов (3 яблока, 5 бананов или 2 апельсина = 5 г) — основной метод лечения функциональных запоров, вспомогательное значение при запорах с замедленным кишечным пассажем. Необходимо увеличить количество потребления жидкости до >3 л/сут. В случае непереносимости клетчатки (метеоризм, урчание и переливание в животе, газы, дискомфорт, спастические боли в животе) → следует уменьшить ее суточное количество или применить другие гидрофильные средства, увеличивающие объем кала (напр., препарат подорожника песчаного) или осмотические слабительные ЛС →см. ниже. Не следует применять при диссинергии мышц тазового дна (усиливают симптомы) и при мегаколоне.
2) изменение образа жизни — следует рекомендовать систематическую физическую активность и регулярные попытки спокойной дефекации в течение 15–20 мин, без усиленных потуг, всегда утром после завтрака. Пациент не должен задерживать стул. У госпитализированных больных и при паллиативном уходе нужно заменить судно на кресло с унитазом.
3) необходимо отменить все ЛС, которые могут вызвать запоры (если возможно);
4) тренировка дефекации (биологическая обратная связь) – основной метод лечения функциональных нарушений.
2. Фармакологическое лечение: применяется дополнительно в случае неэффективности нефармакологических методов. Начинать следует c осмотических и стимулирующих ЛС. Тип ЛС (табл. 1.18-1) и дозу необходимо подбирать индивидуально, методом проб и ошибок; если при использовании монотерапии эффект неудовлетворительный, требуется сочетание 2 ЛС из разных групп. Продолжать лечение следует в течение 2–3 мес., а в случае неэффективности назначить функциональное обследование толстого кишечника →см. выше. При диссинергии мышц тазового дна назначают осмотические препараты (напр., глицерин или макрогол) и периодически клизмы с целью очистки прямой кишки от накопленного кала (ЛС, увеличивающие объем кала, и стимулирующие средства — усиливают симптомы). У пациентов со злокачественными опухолями не следует применять ЛС, увеличивающие объем стула. При запоре, вызванном опиоидами, необходимо назначить стимулирующие и осмотические препараты, а при устойчивых запорах на фоне лечения морфином следует рассмотреть его замену другим опиоидом, реже вызывающим запоры (трамадол, фентанил, метадон, бупренорфин). По сравнению с другими опиоидами значительно меньшее отрицательное влияние на функцию кишечника оказывает комбинация оксикодона с налоксоном в соотношении 2:1 в виде таблеток с контролируемым высвобождением (не вызывает симптомов отмены опиоидов, можно применять как анальгетик у пациентов со значительным риском запоров). Повторные клизмы (фосфатные, или 100–200 мл 0,9 % раствора NaCl) применяются при длительном запоре, устойчивом к фармакологическому лечению, или в случае непереносимости пероральных слабительных средств. Нельзя назначать с этой целью ни теплую воду, ни воду с мылом (раздражает слизистую оболочку кишечника).
гидрофильные и увеличивающие объем кала а
непроходимость, метеоризм, газы, нарушения всасывания некоторых ЛС, приступы астмы, анафилаксия и другие аллергические реакции
семена подорожника песчаного ( Psyllium ) б
непроходимость, метеоризм, газы, нарушения всасывания некоторых ЛС, приступы астмы, анафилаксия и другие аллергические реакции
Таким образом, ответ на этот вопрос является для пациента отнюдь не простым, что обязательно должно быть принято во внимание при опросе.
Запор характеризуется наличием затрудненной, редкой (два раза в неделю или реже) дефекации с ощущением неполного опорожнения кишечника.
Предварительный диагноз функционального запора предполагает отсутствие органической патологии и наличие следующих перечисленных ниже признаков.
Запор как симптом встречается более чем у 20% населения, у женщин несколько чаще, чем у мужчин. В США среди пациентов врачей общей практики больные, обратившиеся по поводу запора, составляют около 1,2%. Функциональный запор диагностируется в 3% случаев, преимущественно у женщин. Неожиданностью явилось то, что, последние исследования не обнаружили увеличения частоты функционального состояния запора с возрастом, в то время как ранее предполагалась, что это более характерно для пожилых людей.
Причины возникновения запора как симптома:
- особенности питания (низкое содержание в рационе неперевариваемой клетчатки, употребление термически обработанной пищи, малое количество жидкости);
- сопутствующие заболевания (сахарный диабет, гипотиреоз, гиперкальциемия, неврологические нарушения, психические расстройства и др.);
- прием медикаментов (опиаты, психотропные средства, противосудорожные препараты, блокаторы кальциевых каналов, антихолинергические соединения);
- органические заболевания кишечника (болезнь Гиршпрунга, опухоли);
Причины возникновения функционального запора:
- нарушение пропульсивной активности толстой кишки;
- изменения аноректальной области.
Причины развития функционального запора следует искать в раннем детстве. Ребенок может произвольно сокращать наружный анальный сфинктер, удерживая тем самым каловые массы. Намеренное подавление позывов на дефекацию приводит не только к сокращению частоты стула и уменьшению его массы, но и увеличивает время транзита по кишке. Таким образом, неправильный подход к обучению ребенка гигиене акта дефекации может приводить впоследствии к таким нарушениям, как диссинергия мышц тазового дна и энкопрез.
У взрослых пациентов, имеющих признаки функционального запора, достаточно часто выявляется повышенный уровень тревожности.
Нарушение пропульсивной активности толстой кишки. Некоторые авторы выделяют две основные причины нарушенной двигательной активности толстой кишки: ее инертность и замедление транзита.
Инертность толстой кишки определяется как ослабление моторики, характеризующееся снижением тонуса кишки и ее сократительной активности. Чаще встречается у женщин и лиц пожилого возраста.
Замедление транзита возникает вследствие усиления сегментарной сократимости ректосигмоидного отдела, что приводит к задержке каловых масс и возникновению их рефлюкса в проксимальном направлении.
При развитии этих изменений возникает задержка поступления содержимого в прямую кишку. Увеличение времени контакта слизистой оболочки с каловыми массами приводит к усилению абсорбции воды, в результате чего стул становится твердым, возникает ощущение неполной эвакуации кишечного содержимого.
Изменения аноректальной области. Одним из вариантов функциональных расстройств аноректальной зоны является дисшезия.
Дисшезия — затруднение акта дефекации, как отмечалось многими авторами, возникает в 25% случаев запоров. Акт дефекации, по словам самих больных, требует значительного напряжения, оставляет ощущение незавершенности или сопровождается необходимостью мануального опорожнения кишки. Причинами дисшезии, помимо описанной выше дисфункции толстой кишки, могут быть:
- диссинергия мышц тазового дна, которая характеризуется парадоксальным сокращением или невозможностью расслабления мышц тазового дна при попытке совершить акт дефекации;
- дисфункция внутреннего анального сфинктера, характеризующаяся недостаточным ингибиторным рефлексом или полным его отсутствием и/или повышением тонуса анального канала при отсутствии органических причин, объясняющих это состояние.
Если жалобы пациента подпадают под вышеназванные критерии, необходимо, во-первых, провести диагностические исследования, чтобы исключить наличие органической патологии толстой кишки. Во-вторых, следует исключить наличие факторов, способствующих развитию запора как симптома, таких, например, как особенности питания, прием медикаментов, сопутствующие заболевания.
В том случае если при проведении обследования не удалось выявить органического поражения кишки и запор не является симптомом другого заболевания или следствием приема лекарственных препаратов, можно считать, что пациент страдает функциональным запором.
Для уточнения механизма развития функционального запора необходимы специальные методы исследования.
Нарушение пропульсивной активности толстой кишки подтверждается при проведении рентгенологического исследования брюшной полости по следующей методике: на протяжении пяти дней после приема больным радиоактивной метки выполняется рентгеноскопия для определения времени транзита по кишке. Прохождение за это время по меньшей мере 80% радионуклида указывает на нормальное время транзита. Задержка маркера в проксимальных отделах толстой кишки предполагает наличие дисфункции толстой кишки (ее инертность или замедление транзита).
Для выявления аноректальной дисфункции требуются более сложные иследования, такие как манометрия и электромиография, подтверждающие нарушения сократимости и расслабления мышц во время акта дефекации.
При лечении функционального запора учитываются причины, вызвавшие это воспаление (если таковые удалось установить), а также тяжесть симптомов. У многих пациентов с нарушением пропульсивной активности толстой кишки хороших результатов удается добиться в результате использования неспецифических методов лечения.
К неспецифическим методам лечения относятся прежде всего диетические рекомендации.
Так, хорошо известно слабительное свойство диетических пищевых волокон. Согласно целому ряду проведенных исследований, считается, что они увеличивают массу стула. Однако другие исследования не подтвердили это предположение. Было обнаружено отсутствие корреляции между употреблением большого количества клетчатки и временем кишечного транзита. Все же по-прежнему может считаться общепризнанным тот факт, что пища, содержащая достаточное количество клетчатки, а также пищевые добавки с успехом применяются в лечении запоров. Слабительное действие пищевых волокон является комплексным и полностью не изучено. Вероятно, их воздействие связано с механическим растяжением стенки кишки неперевариваемой массой, удержанием молекул воды, увеличением бактериальной массы. Другой возможный механизм — стимуляция рецепторов слизистой оболочки кишки твердыми частицами. Таким образом, целесообразно рекомендовать больным включение в рацион продуктов, содержащих неперевариваемую клетчатку: злаки, корнеплоды, грибы, водоросли, фрукты, овощи.
При отсутствии эффекта от изменения характера рациона возникает необходимость в приеме слабительных препаратов. В первую очередь применяются слабительные, увеличивающие объем каловых масс. К препаратам этой группы относится мукофальк. Гидрофильные волокна из наружной оболочки семян подорожника, входящие в состав препарата, способны удерживать вокруг себя воду в количестве, во много раз превосходящем собственный вес. За счет этого каловые массы приобретают более мягкую консистенцию и увеличивается их объем. Таким образом, мукофальк нормализует функцию кишечника, не оказывая раздражающего действия; кроме того, препарат не всасывается и не вызывает привыкания. Еще одним положительным свойством мукофалька является способность препарата снижать уровень холестерина и ЛПНП. Назначается он в дозе 5 мг два-шесть раз в сутки. Если при лечении препаратами этой группы эффект отсутствует, возможно назначение осмотических слабительных или слабоабсорбируемых ди- и олигосахаров.
Осмотические слабительные. Представляют собой вещества, способствующие замедлению всасывания воды и увеличению объема кишечного содержимого с последующим раздражением интрарецепторов. Наиболее известный на сегодняшний день препарат этой группы — форлакс (активное вещество — высокомолекулярный макроголь 4000). Препарат вызывает увеличение объема кишечного содержимого и его разжижение за счет образования водородных связей с молекулами воды, ее задержки и накопления в просвете кишки. Благодаря высокой молекулярной массе форлакс не всасывается и не метаболизируется в ЖКТ, а также не вызывает структурных изменений толстой кишки и привыкания. При регулярном приеме форлакс обладает важным для слабительных средств свойством — способствует восстановлению естественных позывов на дефекацию и сохраняет регулярный стул, не требуя увеличения дозировки. Препарат позволяет достичь стойкого терапевтического эффекта у больных различного возраста. Не взаимодействует с другими лекарственными средствами. Рекомендуемая доза составляет 4 пакетика в сутки, в два приема. В такой дозировке препарат применяется до возникновения первого самостоятельного удовлетворительного акта дефекации, затем доза может быть уменьшена вдвое (1 пакетик два раза в день).
К препаратам этой группы относится дюфалак, активным действующим веществом которого является лактулоза, синтетический дисахарид, синтезирующийся посредством химической изомеризации из лактозы. Препарат в неизмененном виде достигает толстой кишки, где становится субстратом для бактерий, которые гидролизуют дюфалак до короткоцепочечных жирных кислот. Такое превращение его вызывает в толстой кишке ряд физиологических эффектов: во-первых, снижается рН и, как следствие этого, усиливается перистальтика, во-вторых, повышается осмотическое давление в просвете кишки, приводящее к задержке воды, увеличению объема химуса и ускорению его продвижения. Сочетание двух умеренных по силе действия физиологических механизмов вызывает клинический эффект, сравнимый с действием других слабительных средств.
Поскольку дюфалак является неперевариваемым дисахаридом, он практически не всасывается и не оказывает побочного действия. Доза подбирается индивидуально для каждого больного и может колебаться от 15 до 60 мл/сут.
Слабительные, усиливающие моторику. К препаратам этой группы относятся бисакодил, препараты сенны, цизаприд.
Бисакодил. Препарат ускоряет и усиливает перистальтику путем прямой стимуляции нервных окончаний в слизистой оболочке толстой кишки, а также усиливает слизеобразование в толстой кишке. Серьезных побочных эффектов не вызывает. Может быть назначен в дозе 5-15 мг в сутки, при приеме рer os эффект наступает через 6-8 часов, при использовании ректальных суппозиториев — через 15 минут.
Препараты сенны. Под влиянием препаратов этой группы происходит торможение всасывания из просвета кишки ионов натрия и воды, что приводит к увеличению объема кишечного содержимого и усилению моторики кишки. Препараты не всасываются. Рекомендуется прием в дозе 1-3 таблетки на ночь. Эффект развивается через 8-10 часов, стул нормализуется через несколько дней регулярного приема.
Цизаприд. Агонист 5НТ4-рецепторов. Механизм действия связан с повышением освобождения ацетилхолина из окончаний холинергических нервов брыжеечных сплетений кишечника и повышением чувствительности к нему М-холинорецепторов гладкой мускулатуры кишки, препарат не оказывает допаминергического эффекта. Максимальная суточная доза 40 мг, распределенных на четыре приема. С осторожностью следует назначать пациентам с нарушениями сердечного ритма (может вызывать удлинение интервала Р-Q).
Следует учитывать, что при приеме препаратов этой группы возможно появление или усиление спастических болей в животе.
Препараты, размягчающие фекалии (докузат натрия, жидкий парафин) в связи с наличием выраженных побочных эффектов в настоящее время не рекомендуются для широкого применения.
Для больных, злоупотребляющих слабительными, а также пациентов с выраженным подавлением рефлекса на дефекацию может быть рекомендован метод восстановления нормальной двигательной функции кишки. Основные положения его следующие:
- прекращение приема слабительных, стимулирующих моторику;
- назначение диеты с большим содержанием клетчатки;
- присутствие в туалете 15-20 минут каждый день (лучше утром после еды), без обязательного совершения акта дефекации;
- при отсутствии стула на протяжении 48-72 часов — использование очистительной клизмы.
Метод эффективен у детей в 50-75% случаев. У взрослых его эффективность несколько ниже.
При подозрении на наличие у больного аноректальной дисфункции целесообразно направление его для подбора терапии в специализированное учреждение, так как методы, использующиеся в лечении таких пациентов, являются достаточно специфическими.
Например, при диссинергии мышц тазового дна с успехом применяется биофидбектерапия (техника, основанная на обучении больного осознанному сокращению-расслаблению мышц тазового дна); при дисфункции внутреннего анального сфинктера — аноректальная миотомия. Однако разные авторы по-разному оценивают эффективность этого метода лечения. По результатам некоторых исследований, на протяжении двух лет после биофидбектерапии отмечается постепенное возвращение больного к исходному состоянию.
Таким образом, успешное лечение больных с функциональным запором предполагает их тщательное обследование с целью выявления ведущего патогенетического механизма и определения тактики последующей дифференцированной терапии.
1. Gat vol. 45 suppl. II, vol 45, 1999: 1155-1160.
2. Devroede G. Mechanism of constipation. In: Read NW, ed. The irritable bowel syndrome. London Grune and Stratton, 1985: 127-139.
3. Drossman D. A. Functional Bowel Disorders and Functional Abdominal Pain // The Functional Gastrointestinal Disorders Little, Broun and Company Boston/New York/Toronto/ London, 1994: 138-148.
4. Klauser A. G. et al. Behavioral modification of colonic function: can constipation be learned? Dig Dis Sci, 1990; 35: 1271-1275.
5. Sandler R. S., Drossman D. A. Bowel habits in young adults not seeking health care. Dig Dis Sci, 1987; 32: 841-845.
- Натуживание при акте дефекации, занимающее по меньшей мере 1/4 его времени
- Фрагментированный и/или твердый стул по меньшей мере при одном из четырех актов дефекации
- Ощущение неполной эвакуации кишечного содержимого не реже, чем при одном из четырех актов дефекации
- Ощущение препятствия при прохождении каловых масс в случае одного из четырех актов дефекации
- Необходимость проведения манипуляций, облегчающих акт дефекации, более чем при одном акте дефекации из четырех
- Сокращение числа актов дефекации до менее трех в неделю
Предполагается отсутствие у больного жидкого стула, а также достаточного числа критериев, необходимых для постановки диагноза синдрома раздраженного кишечника. Критерии теряют свою диагностическую ценность при приеме пациентом слабительных.
Читайте также:


