Эндопротезирование тазобедренного сустава при сахарном диабете
Разрушение сустава может лишить человека возможности передвигаться. Эндопротезирование позволяет продлить активность человека, но при сахарном диабете возможны осложнения после операции. Замену суставов проводят только при стабилизации сахара в крови, а также после проведения полного обследования и предоперационной подготовки.

Суть процедуры
Операция по эндопротезированию представляет из себя частичную или полную замену сустава искусственным имплантатом из высокотехнологических материалов.
Эндопротез имеет анатомическое строение, а при правильно проведенном оперативном вмешательстве и должном восстановлении человек практически не испытывает ограничений в движении. Современная медицина позволяет заменить следующие суставы:
- Крупные — колено, таз, плечо, локоть.
- Мелкие — суставы пальцев, голеностопа.
Протезы изготавливаются из медицинских сплавов и неметаллических материалов. Они высокопрочны, хорошо приживаются и не наносят вред организму. Срок службы искусственного компонента колеблется от 10-ти до 30-ти лет. Этот показатель зависит от компании-производителя и квалификации хирурга. По истечении этого срока эндопротез заменяют.
Металлическая часть изготавливается из титанового сплава или высоколегированной железо-хром-алюминиевой стали. Титановый сплав применяют в скользящих деталях протеза, например, головки бедренной кости. В кости фиксируется медицинским цементом. Для поверхностей скольжения, прокладок между компонентами верхней и нижней кости применяется высокопрочный полиэтилен или керамика.
Стандартное оперативное вмешательство длится около 2-х часов. Если принято решение проводить поверхностное протезирование, поверхности костей сустава обтачиваются, на них, как коронка на зуб, надевается эндопротез. Этапы полного протезирования:
- Больной сустав удаляется.
- Шейка и головка кости бедра удаляется.
- На место удаленных частей устанавливаются компоненты эндопротеза.
- Проводится рассверливание вертлюжной впадины.
- В место сверления закрепляют впадину эндопротеза. Для фиксации пользуются шурупами или цементом.
- Проверяется функционал.
- Операционная рана послойно ушивается.
- Устанавливается дренаж для отведения из прооперированного места крови.
В восстановительный период больному вводятся обезболивающие и антибиотики, между ног устанавливается валик для фиксации конечности. Шевелиться разрешается в первые сутки. Начиная со вторых суток пациент потихоньку присаживается, делает статические и дыхательные упражнения. На третий день позволяется понемногу ходить с опорой. На 10-е сутки снимаются швы.
Показания
Замена показана людям с травмами и болезнями суставных аппаратов, из-за которых постепенно теряется двигательная функция, например:
- переломы шейки бедра;
- ложный сустав;
- дисплазия;
- внутрисуставный перелом;
- асептическое омертвение головки кости бедра;
- артриты, остеопорозы.
Особенности эндопротезирования при сахарном диабете
Эндопротезирование тазобедренного сустава при сахарном диабете проводится:
- после нормализации сахара в крови;
- если нет противопоказаний;
- когда диабет скомпенсирован.
Возрастает риск осложнений у пожилых пациентов, а также если стаж диабета более 10-ти лет. Лишний вес может стать причиной отказа в эндопротезировании, так как в этом случае затруднен доступ к пораженной области. В итоге тяжелее проходит приживаемость и восстановление по причине высоких нагрузок.
Успех операции зависит от таких условий:
- наличие необходимого оборудования;
- качество предоперационной подготовки;
- правильность подбора протеза;
- квалификация медиков.
Риск осложнений
Успешные операции по установке эндопротезов проводят повсеместно. Особенно хорошие отзывы об израильских и немецких специалистах, которые используют передовые технологии и материалы. Операция недешевая, однако при ее помощи можно вести активную жизнь без физических ограничений. Часто операция — последнее средство, на которое может рассчитывать больной человек.
Сахарный диабет (СД) – одно из самых сложных заболеваний, которое сопряжено высокими хирургическими и анестезиологическими рисками. Тем не менее данная патология не является абсолютным противопоказанием к замене суставов эндопротезами (ЗСЭ). Качественная подготовка пациента с диабетом к операции, идеально спланированный ход операционного процесса, правильная реабилитация позволяют существенно минимизировать вероятность развития осложнений и вернуть полноценную двигательную активность.
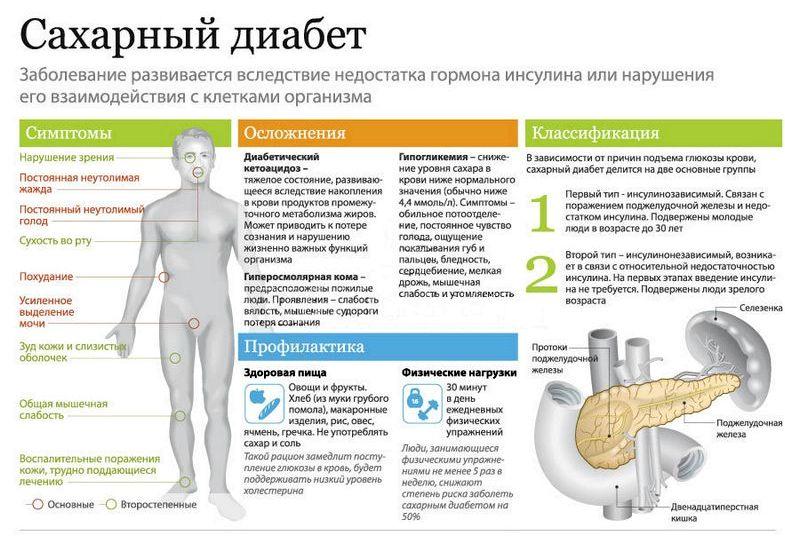
Суть проблемы
Среди всех последствий у диабетиков, которым проводят операции, лидируют гнойные и инфекционные поражения в пределах операционной травмы. Замена сустава относится к открытой хирургической процедуре, а потому вызывает большие опасения у ортопедов за состояние и заживление раневой поверхности в послеоперационном периоде.
- По причине плохого капиллярного кровообращения, ставшего следствием нарушенного синтеза инсулина поджелудочной железой, отмечается замедленная регенерация даже незначительных поверхностных ран у весомой части людей с диабетом. Операционная рана при данном вмешательстве – не царапина, а хоть и не длинный, но глубокий разрез мягкотканных структур до пораженной костно-суставной области. Медленное сращение шва, которое еще может быть вызвано ослабленным иммунитетом, повышает вероятность местного развития инфекции, язв, гнойного абсцесса. При таких поражениях увеличиваются риски сепсиса и несостоятельности вживленного имплантата (отторжение, нестабильность, вывих эндопротеза и т. д.).
- Второй момент: при продолжительном течении диабета сосуды и сердце патологически изменены, функциональные способности легких, почек снижены на почве длительной гипергликемии. А это несет дополнительные риски, чаще провоцируемые наркозом. Аритмический криз, инфаркт, коронарная недостаточность, асфиксия, пневмония, тахикардия, прогрессирующая ХПН и др. – очередные реакции, которые могут последовать в ответ на оперативное вмешательство. Их может вызвать, например, введенный препарат анестезии или обычная кровопотеря.
- В условиях наркоза не исключается возникновение гипогликемии – крайне опасного состояния для жизни пациента, провоцирующего кому. Оперирующая бригада должна уметь не только быстро устранить гипогликемический синдром, но и дифференцировать резкое падение сахара в крови от других проблем (инсульт, передозировка медикаментов и др.). Гипергликемия не меньше предрасполагает к неблагополучным последствиям (раневым инфекциям, токсическим состояниям, сердечным поражениям, пролежням и др.), причем как во время, так и после операции.
- В нижних конечностях, суставы которых чаще всего требуют протезирования, кровообращение при сахарном диабете снижено. Это может усложнить послеоперационное восстановление тромбозом ног, атрофией мышц, двигательной контрактурой. Тромбозы чреваты закупоркой легочной артерии вследствие отрыва тромба и его миграции по сосудистому руслу в легкие. Атрофия и контрактуры – стойкой ограниченностью движений или медленной динамикой восстановления функций подвижности прооперированной конечности.
Хирург, анестезиолог, эндокринолог, физиотерапевт совместными усилиями должны организовать весь лечебный процесс так, чтобы он прошел как можно комфортнее для пациента, без серьезного метаболического стресса. Успех эндопротезирования напрямую зависит от уровня компетенции, опыта, ответственности специалистов, работающих в стационаре, где надлежит оперироваться человеку с диабетом.
Подготовка пациентов с диабетом к замене суставов
Плановое вмешательство выполняется только на фоне компенсированного сахарного диабета. Перед срочной хирургической помощью, например, перед заменой сустава по причине перелома шейки бедра, важно достигнуть в кратчайшие сроки максимально возможного сокращения декомпенсации заболевания. Самостоятельная коррекция состояния недопустима!
Все подготовительные мероприятия пациент проходит под контролем опытного медперсонала больницы. Нельзя не подчеркнуть, что еще на этапе планирования нужно заниматься предложенной физинструктором ЛФК и безукоризненно придерживаться лечебной диеты (по Певзнеру, стол №9). Длительность подготовки зависит от тяжести патологии, возраста, веса больного, сопутствующих заболеваний в анамнезе, прочих индивидуальных критериев.
Для снижения периоперационного риска перед заменой сустава всем без исключения больным с сахарным диабетом 1 и 2 типа, помимо стандартного комплекса обследования, рекомендуется диагностика на:
- гликемический индекс;
- гликолизированный гемоглобин;
- кетонурию (ацетон);
- уровень гидратации;
- степень КЩС (бикарбонат, РН – минимум);
- содержание калия и натрия;
- работу сердечной мышцы путем ЭКГ, измерения АД;
- продукт креатин-фосфатной реакции;
- протеинурию (белок в моче);
- скорость клубочковой фильтрации;
- нейропатию мочевого пузыря, желудочно-кишечного тракта;
- свертываемость крови;
- ретинопатию (нарушение кровоснабжения сетчатки глаз).
Выявленные в результате первичной диагностики нарушения в течение определенного срока корректируют посредством выгодной инсулинотерапии или приема ПССП. Вместе с ними применяется целевая терапия медикаментами сопутствующих патологий до стойкой компенсации основной болезни и ее последствий.
Сахарный диабет — это состояние, которое вызывает увеличение (и снижение) уровня сахара в крови и может привести к проблемам нервной системы, сосудистой системы и иммунной защиты. Среди наиболее распространенных операций — замена коленного сустава, замена тазобедренного сустава и замена плеча.

Люди с сахарным диабетом или повышенные уровни глюкозы в крови даже без диагноза диабета требуют тщательного планирования, чтобы помочь предотвратить осложнения в результате плохо контролируемого уровня глюкозы в крови. С положительной стороны, усилия по борьбе с диабетом и улучшению уровня глюкозы могут оказать положительное влияние на снижение рисков, связанных с хирургией.
Повышенный уровень сахара в крови
Примерно у 8% людей, проходящих замену сустава, есть диабет типа I или типа II. Наличие диагноза диабета увеличивает риск. Кроме того, это увеличение риска коррелирует с тем, насколько хорошо (или плохо) контролируется уровень глюкозы в крови во время операции. Диагноз диабета не означает, что вы не можете пройти операцию, это просто означает, что риск операции может быть несколько выше, и все возможное должно быть сделано для сведения к минимуму повышенного риска осложнений.
Диабет вызывает проблемы для сосудистой, нервной и иммунной систем организма. Микрососудистое заболевание (повреждение самых маленьких кровеносных сосудов) может ограничить кровоток и доставку кислорода в место хирургического разреза. Измененная иммунная функция может не только ухудшить иммунную систему организма, но и сделать организм более восприимчивым к укрытию бактериальной инфекции.
Хирургические результаты людей с диабетом, как правило, хуже, чем у людей без диабета для различных хирургических процедур, а не только для замены сустава. Исследования продемонстрировали повышенный риск при ортопедических операциях, включая хирургию стопы, операцию позвоночника и операцию по перелому. При других хирургических манипуляциях также есть повышенный риск для диабетиков. Опять же, эти результаты, как правило, коррелируют с серьезностью состояния с точки зрения того, насколько хорошо или плохо может контролироваться уровень глюкозы в крови.
Воздействие на риски операции
Существует несколько способов воздействия людей с диабетом при замещении сустава. Диабет увеличивает риск ряда осложнений, а не только одного. Некоторые из наиболее важных проблем, наблюдаемых у пациентов с диабетом, включают:
- Более высокий риск заражения: риск заражения является одним из наиболее важных аспектов операции по замене сустава. Когда происходит инфекция, практически всегда необходима дополнительная операция, и часто необходимо удалить имплантаты, чтобы вылечить инфекцию.
- Более высокий риск проблем с заживлением ран: исцеление хирургического разреза кажется простым, но стойкий дренаж, некроз раны могут возникать у людей с диабетом. Неизлеченный хирургический разрез является причиной инфекции у людей с заменой суставов.
- Более высокий риск медицинских осложнений: многие медицинские условия, включая пневмонию, инфекции мочевых путей и легочную эмболию, могут быть более вероятными у людей с диабетом.
- Повышенный риск переливания: переливание становится все более редким после стандартной замены суставов. С помощью новых лекарств и методов вероятность переливания значительно снизилась. Однако риск у людей с диабетом выше.
- Повышенный риск смертности: об этом страшно подумать, и хотя риск смертности, связанный с заменой суставов, очень мал, он не равен нулю. Кроме того, люди с плохо контролируемым диабетом имеют более высокий риск смертности с плановой хирургией, такой как замена суставов.
Контроль уровня глюкозы в крови
Есть хорошие новости! Нет сомнений в том, что людям с трудным контролем уровня сахара в крови часто приходится сталкиваться с трудными медицинскими проблемами. Оптимизируя контроль уровня сахара в крови, как в краткосрочной, так и в долгосрочной перспективе, риск замены сустава не должен резко возрастать.
Многие исследования показали, что риски, упомянутые в этой статье, очень тесно коррелируют с тем, насколько хорошо контролируется уровень сахара в крови. Это справедливо для контроля сахара в крови в течение месяцев перед и после операции и в дни операции. Поэтому усилия по стабилизации и контролю уровня сахара в крови через диету, физические упражнения, лекарства и другие средства могут помочь предотвратить осложнения, связанные с хирургией замены.
Уровни сахара в крови обычно измеряются одним из двух способов:
- Уровень глюкозы: Уровень глюкозы в крови обычно измеряется натощак (незадолго до еды, а не после) и около 70-100. У людей с хорошо контролируемым диабетом это число может находиться в диапазоне 90-130. Уровень глюкозы в крови может резко возрасти, особенно у людей с диабетом. После еды у диабетика нередко бывает около 200, тогда как у людей без этого состояния уровень глюкозы в крови обычно не превышает 125.
- Гемоглобин A1c : гемоглобин A1c, или HbA1c, является показателем среднего уровня глюкозы в крови в течение месяцев, предшествующих тесту. Это не дает моментальный снимок момента времени, а скорее общее ощущение того, насколько хорошо или плохо контролируется уровень сахара в крови. У человека без диабета обычно будет уровень гемоглобина A1c примерно 5,0, тогда как у диабетика более 6,5 (хотя есть некоторые разногласия по поводу точного уровня, который определяет диабет, большинство соглашается в диапазоне от 6,5 до 7,0). При работе по регулированию уровня глюкозы в крови изменения в гемоглобине A1c могут занять несколько месяцев.
Обе эти меры могут быть полезны по-разному, но ни одна из них не идеальна. Например, уровень глюкозы в крови более 200 во время замены суставов был признан фактором риска осложнений, даже если A1c хорошо контролируется. Аналогичным образом, наличие нормального уровня глюкозы в крови в день операции при высоком уровне A1c не означает, что вы свободны от риска. Оба теста могут помочь людям справиться с контролем уровня глюкозы и ограничить их риски, связанные с операцией замены сустав.
Некоторые центры создали систему, в соответствии с которой им требуется конкретный результат теста для продолжения операции. Наиболее часто используемым тестом является гемоглобин A1c. В целях обеспечения того, чтобы люди, проходящие замену сустава, достаточно хорошо контролировали диабет, некоторые центры нуждаются в конкретном результате гемоглобина A1c, таком как уровень ниже 7,5 или ниже 8.
Интересно, что гемоглобин A1c, вероятно, не лучший тест для прогнозирования вероятности осложнений, связанных с заменой суставов, но это удобный тест и дает представление о том, насколько хорошо человек может контролировать уровень сахара в крови.
Недавнее исследование реестра замещения плеч у более чем 18 000 пациентов показало, что отсечение в этой группе было гемоглобином A1c 8,0 или выше. У этих пациентов был очень высокий риск глубокой инфекции и проблем с заживлением ран. С положительной стороны, общий риск осложнений в этой группе из 18 000 пациентов был очень низким (около 1 процента), и хотя риск был почти вдвое у людей с A1c более 8, риск был все еще только около 2 процентов.
Тысячи людей с диабетом каждый год успешно проходят трансформирующую суставную операцию по замене суставов. Хотя могут быть повышенные риски хирургических осложнений, можно управлять этими рисками. Считается, что контроль уровня сахара в крови, особенно во время операции, является самым важным фактором. Люди с диабетом не должны опасаться замены сустава, но им следует работать со своими врачами, чтобы оптимизировать контроль за сахаром в крови, чтобы снизить риск.
Тазобедренный сустав (ТБС) — не только самый крупный и нагруженный сустав нашей ОДС. Он в прямом смысле жизненно важен, так как при его неработоспособности невозможно даже встать на ноги, а не только ходить. Несмотря на всю сложность эндопротезирования тазобедренного сустава, оно часто назначается именно по жизненным показателям. В этой статье рассмотрим:
- Когда необходима операция по замене тазобедренного сустава
- Как проходит операция и какие противопоказания к ней
- Что нужно делать, чтобы после эндопротезирования тазобедренного сустава как можно дольше не понадобилась повторная операция
- Что представляет из себя ревизионное протезирование
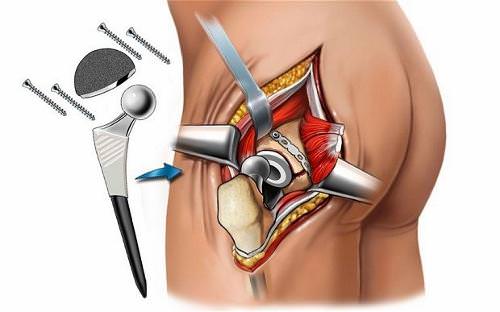
Эндопротезирование тазобедренного сустава: за и против
Строение тазобедренного сустава
- Тазобедренный сустав соединяет бедренную и тазовую кости и имеет шарнирное строение:
- В тазовой кости имеется вертлужная впадина, в которой при помощи связок и мышц держится и вращается головка бедренной кости шаровидной формы
- Головка соединяется с самим бедром при помощи шейки под углом 125 — 145 ˚
- Поверхности головки и впадины покрыты хрящевым слоем, одновременно и прочным, и упругим
- Сустав закрыт капсулой, наполненной синовиальной жидкостью
- Равномерную смазку сустава обеспечивает вертлужная губа — возвышенность по краям вертлужной впадины
Такое совершенное строение обеспечивает большую подвижность суставу, возможность совершать разгибательные и вращательные движения широкой амплитуды.
Ряд заболеваний приводит к выработке ресурса тазобедренного сустава:
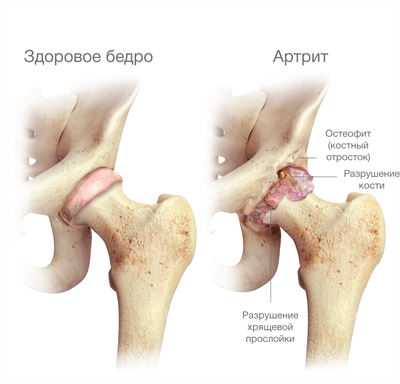
Деформирующий остеоартроз, в ходе развития которого:
- хрящ постепенно стирается и разрушается,
- объем суставной жидкости уменьшается
- расстояние между поверхностью головки и вертлужной впадиной сокращается
- движения в суставе ограничиваются
Воспаление ТБС из-за самого артроза плюс системные артриты:
- Ревматоидный и псориатический артрит
- Болезнь Бехтерева
- Красная волчанка
- Вывих ТБС
- Недоразвитие вертлужной впадины
Асептический некроз головки:
Возникает из-за нарушенного кровоснабжения, например, при сдавливании или разрыве кровеносных сосудов, питающих головку бедра. Обычно это происходит при травме
Перелом шейки бедра:
Частое осложнение остеопороза к старости, приводящее к мучительным болям, полной инвалидности и преждевременной смерти
Замена ТБС при артрозе и артрите
Нет необходимости проводить замену сустава при артрозе или артрите, если есть возможность лечить его консервативно, занимаясь гимнастикой, изменив всю систему питания и сбросив лишний вес
Такими методами хоть и не ликвидируешь необратимые изменения в самом суставе, но можно, используя собственные компенсаторные возможности организма, очень долго сохранять физическую активность, даже и на поздней стадии артроза.
Актуальной операция становится на четвертой стадии анкилоза.
Эндопротезирование при дисплазии
При врожденной дисплазии отношение к эндопротезированию совсем другое. Его здесь можно рассматривать как единственную возможность дать ребенку другое будущее. Поэтому если нет серьезных противопоказаний, то конечно, операцию следует проводить как можно раньше.
Перелом шейки ребра и замена сустава
При переломе шейки бедра в старости эндопротезирование становится единственным спасением, так как пожилой обездвиженный человек очень быстро умирает из-за всяких осложнений: пневмонии, тромбоза, пролежней

- Сращивание шейки бедра становится невозможным из-за поврежденных сосудов и развивающегося остеонекроза
- Неблагоприятна для сращивания и вертикальная линия перелома
Даже если не повреждены сосуды, а линия разлома горизонтальна, все равно заживление из-за остеопороза будет проходить крайне медленно и восстановить сустав будет трудно.
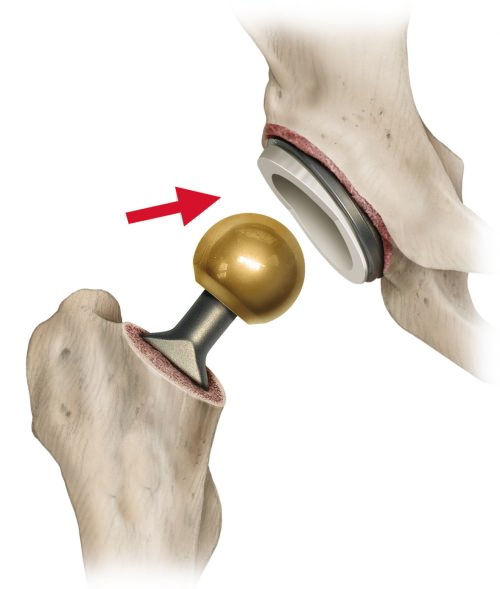
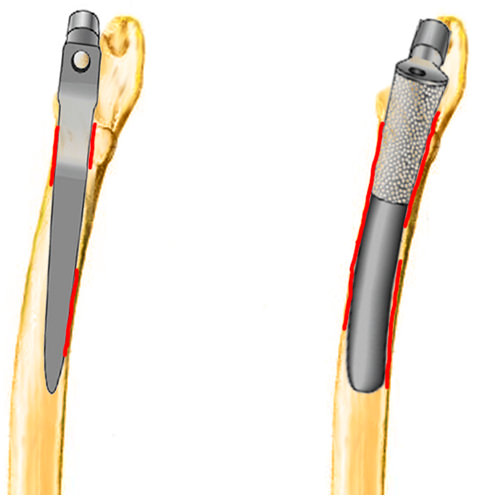
Цементный способ крепления
- По шаблону производят опил шейки и головки бедра
- Рассверливают канал бедренной кости
- Затем проходят канал рашпилями, имеющими форму ножки, постепенно увеличивая размер рашпилей, пока последний не сядет плотно
- На рашпиль надевают головку и проверяют как двигается сустав
- После подбора ножки и головки канал в кости заглушают пробкой и шприцем заполняют его клеем
- Надев на конец ножки централизатор, вводят ее в еще жидкий клей
- Через пять-восемь минут убирают излишки цемента
Бесцементный способ крепления
Производят все те же самые операции, только подобранную ножку заколачивают в канал до полного заклинивания.
Замена тазобедренного сустава в обоих случаях производится под регионарной спинномозговой анестезией.
Видео: Операция по замене ТБС
Препятствовать операции могут следующие болезни:
- Диабет первичного и вторичного типа
- Несворачиваемость или плохая сворачиваемость крови
- Гипертонический криз
- Недавно пережитые инфаркт или инсульт
- Острый лейкоз крови
- Обострение системных артритов, костного туберкулеза, остеомиелита
- Обострение хронических болезней
- Костные метастазы в 4 стадии рака
О подготовке к операции и необходимых исследованиях, первых шагах по восстановлению читайте в статье Эндопротезирование коленного сустава
Если вас мучит боль в ТБС и ограничения вашей свободы движений, но при этом вы ленивы, боитесь физических упражнений, то не думайте, что операция окажется легким выходом.
После эндопротезирования тазобедренного сустава понадобится сразу же на второй день интенсивная программа реабилитации безо всякой жалости к себе.
Как правило, остеоартроз быстрее развивается именно при мышечно-связочной атрофии. Если вам не удастся укрепить ваши мышцы и связки еще до операции, подготовив их к будущей реабилитации, то вряд ли стоит рассчитывать на успех эндопротезирования
Противоречие пожилого возраста — реабилитация пожилого человека должна проходить еще более активно, чем у молодых, и с ранней полной нагрузкой, чтобы стимулировать кровоснабжение, заживление и не допустить осложнений
Все это также не укладывается в обычную схему восстановления после сложных хирургических операций.
И еще один замкнутый круг… Да, эндопротезирование может быть критически необходимо, но
- Как быть, если у пожилого больного противопоказания- целый букет серьезных заболеваний:
сердечная недостаточность, диабет, тромбофлебит и т. д.? - Если он перенес недавно инфаркт или инсульт?
И это, к сожалению, скорее норма в старости, чем исключение… - Как будет мириться остеопороз с эндопротезом:
- Не пойдут ли дальнейшие разрушения? (часто у пожилых людей из-за головки эндопротеза происходит разрушение краев вертлужной впадины)
- Приживется ли сам протез?
Данные противопоказания могут поставить крест на эндопротезировании, и тогда часто надеются на формирование ложного сустава при сращивании.
Таким образом, замена тазобедренного сустава в старости вызывает вопросов более, чем достаточно.
Крайне важен выбор материала, конструктивный вид ножки протеза.
О видах протезов и материалах читайте в нашей статье Эндопротезирование суставов
Интуиция подсказывает, что для пожилого человек нужен суперпротез:
- Материал — керамика (полиэтилен и металл выделяют вредные продукты трения)
- Анатомический по форме — прилегает ко всей поверхности бедренной кости, а не соприкасается с ней в трех точках
- Регулируемой длины
К сожалению, это будет очень дорогой протез…
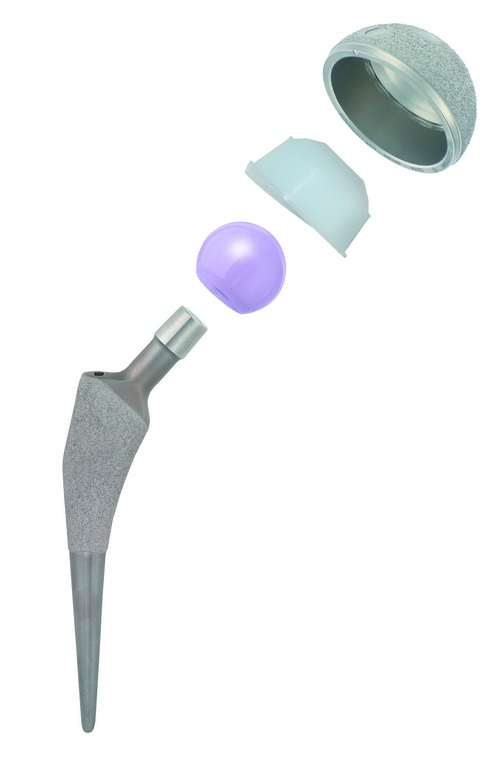
При переломе шейки бедра и сохраненной целостности тазовой кости обычно используется однополюсное эндопротезирование
Однако в случае разрушения вертлужной впадины приходится делать тотальную операцию, при которой может понадобиться модульная чашка с накладкой, которая вставляется в провалы между чашкой и вертлужной впадиной.

Разумеется, это еще больше повысит цену протеза и операции.
Выход для стариков — только в продуманной системе государственных квот, проводящих эндопротезирование для пожилых пациентов не по самому дешевому варианту, а в соответствии с их анамнезом и показаниями здоровья
Часто наших поломанных стариков даже и не пытаются везти в больницу, оставляя их дома умирать, утешая сказками про ложный сустав. Мотивирутся это тем, что:
- эндопротезирование невозможно по каким-то показаниям (главным образом, из-за отсутствия денег)
- кости все равно не срастутся
- а реабилитация для немощного человека, дескать, невозможна
В видео ниже предлагается схема лечения при невозможности делать эндопротезирование, в которой врач советует ни в коем случае не бросать больных на произвол, делать операцию (репозицию с фиксированием шейки головки), а после операции проводить интенсивную терапию кальциевыми и белковыми препаратами.
Видео: Перелом бедра в старости
Что будет после — этот вопрос волнует больного, прошедшего сложное протезирование ТБС.
Считается, что срок службы протеза — 10 лет.
Однако в некоторых случаях он может выйти из строя значительно раньше:
- Подобран неудачный тип, не соответствующий анатомии больного
- Если протез был неточно пригнан
- Операция произведена при наличии противопоказаний
- После операции возникли контрактуры, изменившие естественный угол наклона бедра
- Был применен цементный способ крепления
- Выбран самый дешевый вариант (например, металл + металл)
Такая пара нежелательна, несмотря на высокую прочность:- из-за трения металлических поверхностей образуются мельчайшие металлические частицы
- они, попадая в кровь, вызывают всевозможные аллергические и даже аутоиммунные реакции, процессы в мышцах, подобные опухолям
Теоретически, срок износа таких пар доходит до 50 лет, однако сустав изнашивается ведь не от одного трения, а от статических и динамических нагрузок.
Керамика считается абсолютно безвредной, в то же время полиэтиленовые вкладыши и чашки выделяют вредные продукты трения — дебрис, который накапливается в кости и вызывает воспалительные процессы в них, что впоследствии приводит к расшатыванию протеза.
В последнее время, чтобы решить эту проблему, полиэтиленовые детали стали пропитывать витамином Е.
Более прочное соединения эндопротеза — бесцементное, так как из-за пористой наружной поверхности искусственного сустава в него буквально врастает кость
Но бесцементный способ, к сожалению, мало подходит для пожилых пациентов с остеопорозом:
При бесцементном соединении ножку и чашку вколачивают в бедренную и тазовую кости: разумеется, при остеопорозе это может добить несчастные косточки стариков.
Способы улучшения крепления

- Улучшает крепление чашек — наличие отверстий в них и зубчиков:
- Отверстия необходимы, для того чтобы хирург, вколачивая чашку, мог через дырки видеть дно впадины и совершить точную посадку чашки
- Также отверстия можно использовать для дополнительных креплений
- Покрытия бесцементных чашек — прессованные шарики, трабекулярный металл, проволока
- Ножки протеза для стимуляции врастания кости при бесцементном соединении покрывают гидроксиапатитом, титановым напылением или подвергают их абразивной пескоструйной обработке
- Также на ножках иногда делают арки, ребра и выступы, улучшающие фиксацию
Ножки и чашки при цементном соединении всегда полированные, красивые и блестящие. Это необходимо для лучшего контакта между клеем и поверхностью протеза.
Однако, как теперь выяснилось, красивая ножка не всегда прочно держится.
Идеальная ножка:

- Индивидуально подобрана по анатомической форме канала бедренной кости
- Имеет пористое покрытие (для бесцементного соединения)
Такая наверно прослужит лет 100.
Но в пожилом возрасте, чаще применяют именно цементный способ крепления. И конструкция эндопротеза выглядит примерно так:
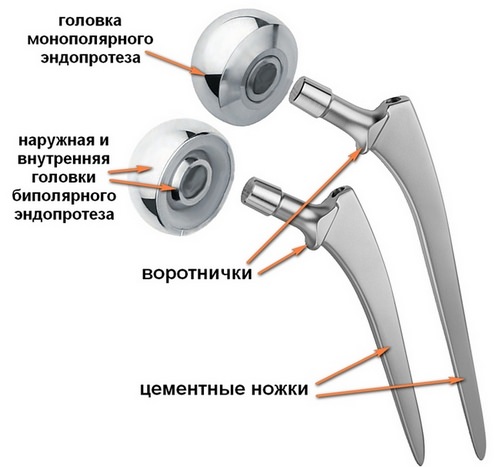
Здесь два варианта:
- Однополярное протезирование — при замене только бедренной части сустава
- Биполярное (тотальное) протезирование — при замене всего сустава
После эндопротезирования тазобедренного сустава через какое-то время может понадобиться повторная операция.
Привести к ней могут такие причины:
- Износ эндопротеза, из-за чего он плохо держится и болтается (головка может вывихнуться и выйти из вертлужной впадины
- Перелом части протеза:
Чаще всего ломается шейка ножки.
Многие ножки изготавливаются не цельные, а со съемной шейкой:- такая конструкция не требует замены всей ножки при ревизионной операции
- но с другой стороны сборная ножка менее прочна, чем литое изделие
- Разрушение кости:
Это самый неблагополучный предлог для повторной операции, так как ведет не только к изготовлению новых протезов, но и к дальнейшему выпиливанию кости и уменьшению ее запаса прочности. В конце концов, в скором будущем может понадобиться костный трансплантат
Операция по ревизионному эндопротезированию тазобедренного сустава дороже первичной операции более, чем на 50%.
После эндопротезирования тазобедренного сустава к реабилитации приступают с первого же дня.
Сроки реабилитации зависят от:
- Способа крепления протеза
- Состояния больного и его возраста
- Наличия боли и осложнений
Подробнее о реабилитации тазобедренного сустава после эндопротезирования — в следующей статье.
В заключении — позитивная история в поддержку пожилых людей, получивших тяжелую травму — перелом шейки бедра и упражнения для реабилитации.
Не отчаивайтесь! Безвыходных ситуаций не бывает. В любом возрасте можно и нужно преодолевать себя.
Видео: Как сделать первый шаг от полной неподвижности к движению
Читайте также:


