Эндопротезирование тазобедренного сустава возраст
Хирурги-ортопеды Европейской клиники спортивной травматологии и ортопедии (ECSTO) успешно выполняют как плановое, так и экстренное эндопротезирование суставов пожилым пациентам. Буквально на днях наши специалисты провели такие операции двум женщинам - 85-ти и 80-ти лет.
Женщины поступили в клинику почти одновременно: у одной при падении в день обращения была сломана шейка бедра, у другой диагностирован запущенный артроз коленного сустава с выраженным болевым синдромом. По результатам обследования противопоказаний к хирургическому лечению выявлено не было, поэтому в обоих случаях врачи ECSTO приняли решение оперировать пациенток.
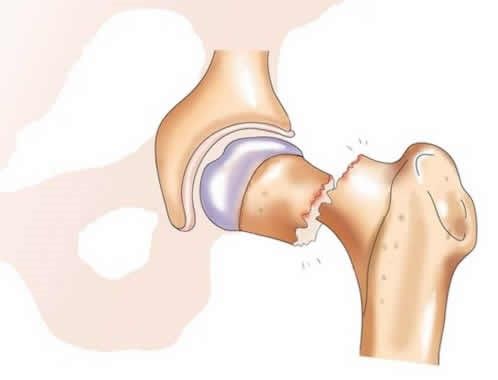
- В пожилом возрасте при переломе шейки бедра остеосинтез (скрепление сломанных костей металлическими фиксаторами) нецелесообразен, - рассказывает профессор, заместитель главного врача ECSTO Андрей Карданов (Prof. Andrey Kardanov). – Такая операция всегда предполагает длительное (до 6-8 месяцев) ограничение нагрузки на ногу, а ставить 85-летнюю пациентку на костыли в ожидании, пока у нее срастется кость, нельзя, именно поэтому в таких случаях выполняется эндопротезирование тазобедренного сустава. Более того, вероятность сращения перелома шейки бедра у пожилых людей приближается к нулю, тогда как эндопротезирование позволяет вернуться к привычному образу жизни буквально через 2-3 недели. Что касается другой пациентки, то это была уже ее вторая операция. Четыре месяца тому назад я заменил ей один разрушенный коленный сустав, но, поскольку сустав второй ноги тоже был разрушен, на фоне увеличения двигательной активности это вызывало боли, она снова пришла к нам. Обе пациентки были успешно прооперированы и выписаны через неделю.
Во многих больницах хирурги отказываются оперировать пожилых пациентов из-за риска опасных для жизни осложнений, однако, если при разрушении сустава или переломе шейки бедра не сделать операцию, то человек навсегда потеряет способность ходить и может умереть от развивающихся в результате постельного режима или снижения двигательной активности патологий, например, пневмонии или тромбоэмболии. Кроме того, постоянная боль – это источник повышенного артериального давления, стрессовых язв, повышения уровня сахара крови.
В ECSTO пациентов солидного возраста тщательно обследуют и готовят к операции не только анестезиологи и хирурги, но и терапевты, кардиологи и невропатологи. Назначается комплекс мер, который снижает риски негативного воздействия на организм операции и анестезии. Как правило, уже через сутки прооперированных пациентов переводят в обычную палату, а через 7-8 дней они уходят домой на своих ногах.
Заменить можно любой сустав, но в более, чем 90% случаев в замене нуждаются тазобедренный и коленный, особенно, если речь идет о пожилых людях.
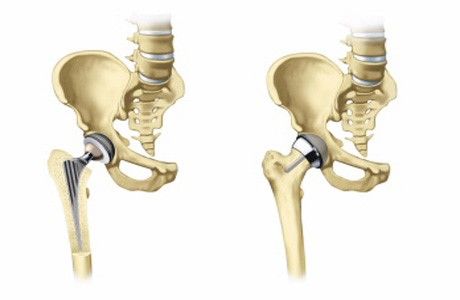
Обычно применяются эндопротезы с бесцементной фиксацией в кости, однако, если интраоперационно определяется выраженный остеопороз (размягчение костей), хирург делает выбор в пользу цементной фиксации, что, как и в первом случае, позволяет двавать полную нагрузку на ногу уже на следующий день после операции.
При выборе типа эндопротеза для замены коленного сустава важно ориентироваться на состояние связочного аппарата колена. В ситуации, когда имеется выраженный дисбаланс или застарелое повреждение связок коленного сустава, требуется применение стабилизированного эндопротеза. Конструкция такого сустава позволяет совершенно нормально пользоваться ногой даже при полном отсутствии связок. Фиксация коленного эндопротеза к кости всегда с помощью костного цемента, это позволяет начать реабилитацию и ходьбу с нагрузкой в те же сроки, что и после замены тазобедренного сустава.
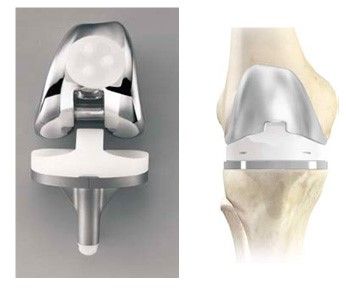
Бытует мнение, что эндопротезирование – это операция, связанная с большой кровопотерей. Однако при правильных действиях хирурга, когда операция длится час-полтора, а разрезы тканей минимальны (7-10 см. для тазобедренного и 12-15 - для коленного), кровопотеря составляет около 200-400 миллилитров. В редких случаях, когда восполнение крови всё же требуется (тяжелые посттравматические артрозы, сложное ревизионное эндопротезирование, протезирование при онкологии), необходимые компоненты крови всегда есть в наличии в реанимационном блоке клиники.

По мнению многих авторов, тотальное эндопротезирование тазобедренного сустава является одним из самых успешных и рентабельных хирургических вмешательств в медицине [1; 2]. Высокая эффективность и большая потребность в ортопедической помощи объясняет повсеместное постоянно увеличивающееся количество операций по замене тазобедренного сустава [3]. На современном этапе эффективность имплантации искусственного сустава определяется несколькими переменными: функциональный статус оперированных пациентов, оцениваемый с помощью специальных шкал; качество жизни, измеряемое на основе общепринятых опросников (SF 36, SF12, EQ5D и пр.), и специфический показатель функционирования эндопротеза – долгосрочная выживаемость. При этом оценка функционального статуса не позволяет в достаточной степени определить двигательную активность пациентов, которая оказывает ключевое влияние на длительность функционирования узла трения искусственного тазобедренного сустава и, как следствие, его выживаемость [2]. Если ранее считалось, что человек в среднем проходит в течение одного года около 1 миллиона шагов, то более поздние исследования показали, что при отсутствии болевого синдрома и средней степени двигательной активности пациент совершает около 1,9 миллиона шагов, а отдельные индивидуумы проходят в год более 10 миллионов шагов [4; 5]. Поэтому изучение двигательной активности в различных группах пациентов имеет существенное значение для прогнозирования результатов эндопротезирования ТБС и понимания эффективности различных типов искусственных суставов. Особенно важно проведение исследований по измерению двигательной активности в группе пациентов молодого возраста, поскольку они имеют большую предстоящую продолжительность жизни и пара трения установленных эндопротезов будет подвергаться значительно большим нагрузкам. Не существует однозначной позиции относительно того, до какого возраста считать пациентов молодыми. В доступных сериях наблюдений последних лет, представленных из пациентов с различной патологией, средний возраст колеблется в очень больших пределах – от 38 до 65 лет, но чаще называется цифра 50–55 лет [6], а в отдельных группах молодых пациентов составляет вообще 29–35 лет [6].
Цель исследования: оценить двигательную активность пациентов молодого возраста до операции эндопротезирования тазобедренного сустава и в разные периоды после замены сустава.
Вопросы. В данной работе мы хотели решить несколько вопросов. Каков уровень двигательной активности пациентов до и после операции? Насколько быстро пациенты достигают среднего уровня активности соответствующей возрастной группы? Как связаны показатели двигательной активности с функциональным исходом?
Материалы и методы
В период с января 2016 года по сентябрь 2017 года измерение двигательной активности было выполнено у 87 пациентов, подвергшихся односторонней операции эндопротезирования тазобедренного сустава, и 20 здоровых добровольцев без признаков остеоартрита (группа сравнения). Критерием включения для обеих групп являлся возраст от 18 до 50 лет. В основную группу включались пациенты с односторонним поражением тазобедренных суставов, в группу сравнения вошли добровольцы без очевидной патологии опорно-двигательной системы. Критериями исключения для обеих групп являлось отсутствие возможности проводить измерения уровня активности, индекс массы тела больше 35, тяжелые сопутствующие заболевания. Индекс массы тела должен был быть меньше 35, так как, по данным различной литературы, в которой авторы измеряли шаги с помощью шагомера, выявили закономерность, что при измерении шагов у пациентов с высоким индексом массы тела качество измерения может отличаться от более худых пациентов. Точность исследования при нормальных показателях составляет 98% [7].
Информация о пациентах включала: возраст, пол, клинический диагноз, индекс массы тела и оценку функции сустава с помощью опросников Harris Hip Score, Oxford Hip Score, WOMAC. Все операции выполнялись через прямой боковой доступ типа Хардинга, во всех случаях использовались эндопротезы бесцементной фиксации.
В основную группу вошли 54 женщины (62,1%) и 33 мужчины (37,9%), в группе сравнения женщин было меньше, 7 (35,0%), а мужчин больше, 13 (65,0%), но различия не были статистически значимыми, р=0,068. Средний возраст в основной группе составил 39,9 года (95% ДИ от 38,4 до 41,3), в группе сравнения 36,8 (95% ДИ от 33,1 до 40,6), р=0,158. В группе пациентов с идиопатическом остеоартрозом средний возраст был 46,46 (95%ДИ от 45,73 и до 47,18), в группе асептического некроза головки бедренной кости – 36,22 (95%ДИ от 33,98 и до 38,46), у пациентов с диспластическим остеоартрозом – 36,6 (95%ДИ от 34,59 и до 38,62) и в группе посттравматического поражения тазобедренного сустава 39,00 (95%ДИ от 34,27 и до 43,72).
Показанием к выполнению эндопротезирования у 26 пациентов (29,9%) послужило наличие терминальной стадии деформирующего остеоартроза, у 18 пациентов (20,7%) - наличие асептического некроза головки бедренной кости, у 28 пациентов (32,2%) – диспластический остеоартроз и в 15 случаях (17,2%) – посттравматическое поражение тазобедренного сустава.
Оценка двигательной активности пациентов выполнялась в течение 14 дней с помощью шагомеров (A&D Medical UW-101), поскольку в памяти шагомера записывается информация только за данный промежуток времени. Шагомеры калибровались с учетом размера шага и веса пациента. Информация о шагах собиралась в один климатический сезон, в одном регионе страны для исключения погодного фактора. Пациенты были проинструктированы измерять уровень своей активности в течение всего дня, т.е. во время ходьбы по улице и ходьбы дома. Пациенты обследовались не более чем за три недели до операции, затем через три и двенадцать месяцев после операции. Контрольная группа оценивалась единовременно в течение 2 недель. Информация, полученная от пациентов, содержала количество шагов и расстояние в течение дня, на протяжении 14 дней. Для оценки активности в течение года средние значения экстраполировались на весь период, т.е. среднее количество шагов в день умножалось на 365.
Статистический анализ выполнен в программном пакете SPSS 21.
Для количественных переменных рассчитывались средние показатели и 95% доверительные интервалы. Корреляционный анализ выполнялся с использованием коэффициентов Spearman и Pearson. Корреляция 0,6 и больше считалась сильной, от 0,6 до 0,4 - средней, 0,4 и меньше - не значимой.
Со всеми пациентами в течение года поддерживался контакт, заполнение опросников проводилось по телефону или во время контрольных осмотров врача.
Во всех случаях в исследуемой группе были получены хорошие и отличные результаты, осложнений отмечено не было. Удовлетворенность пациентов результатами операции: оцениваемая по 100-балльной VAS, составила в среднем 92,3 балла. Показатели шкалы Харриса улучшились с 32,0 (ДИ 95% 26,8-37,3) до 92,2 балла (ДИ 95% 91,4-95,1).
Улучшение состояния пациентов сопровождалось набором массы тела, несмотря на увеличение двигательной активности, индекс массы тела до операции составил в среднем 26,5 (95% ДИ от 26,0 до 26,9), но в течение 12 месяцев после операции увеличился на 16,2%, составив в среднем 30,8 (95% ДИ от 30,1 до 31,5). Индекс массы тела уменьшился только у 2 пациентов (2,3%), в остальных наблюдениях пациенты после операции набрали вес, при этом максимальное увеличение индекса массы тела составило 48,1% с 30,8 до 45,7.
Тем не менее в данной группе наблюдения не было пациентов, у которых двигательная активность после операции уменьшилась. Двигательная активность, оцениваемая по среднему количеству шагов, выросла в среднем на 23,7% в сравнении с дооперационными показателями: с 4,77 тысячи (95% ДИ от 4,51 до 5,03 тысячи) шагов в день до 5,9 тысячи шагов (95% ДИ от 5,6 до 6,2 тысячи). Средняя степень послеоперационной активности достигалась пациентами в срок от 38 до 102 дней (в среднем 67,4 дня).
При этом уровень активности до операции незначительно различался в этиологических группах пациентов. У пациентов с идиопатическим остеоартрозом количество шагов в день увеличилось с 4797,57 (95%ДИ от 4238,40 и до 5356,75) перед операцией до 6008,77 (95%ДИ от 5421,77 и до 6595,76) после, в группе асептического некроза головки бедренной кости – с 4837,33 (95%ДИ от 4115,91 и до 5558,75) до 5971,39 (95%ДИ от 5127,92 и до 6814,86), у пациентов с диспластическим остеоартрозом – с 4864,46 (95%ДИ от 4455,11 и до 5237,82) до 5978,53 (95%ДИ от 5537,23 и до 6419,84) и в группе посттравматического поражения тазобедренного сустава с 4501,33 (95%ДИ от 3984,92 и до 5017,74) до 5563,93 (95%ДИ от 4936,53 и до 6191,35) (рис. 1, 2).
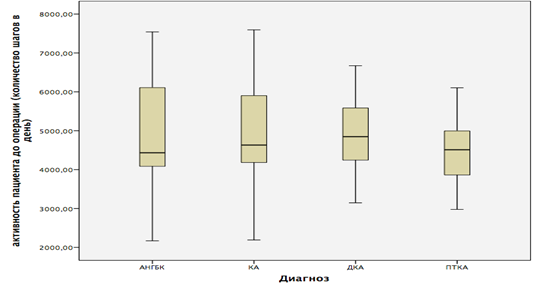
Рис. 1. Двигательная активность пациентов после операции в зависимости от этиологического диагноза. АНГБК – асептический некроз головки бедренной кости;
КА – коксартроз; ДКА – диспластический коксартроз; ПТКА – посттравматический коксартроз
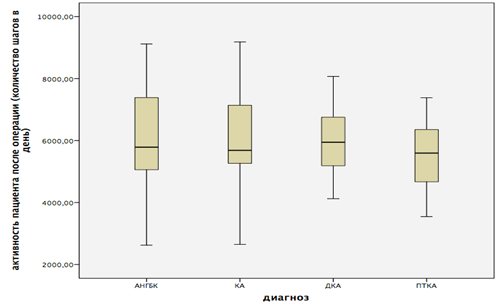
Рис. 2. Двигательная активность пациентов после операции в зависимости от этиологического диагноза. АНГБК – асептический некроз головки бедренной кости;
КА – коксартроз; ДКА – диспластический коксартроз; ПТКА – посттравматический коксартроз
Средний возраст в случае различных этиологических диагнозов незначительно отличался. Так, у пациентов с идиопатическим коксартрозом средний возраст составил 46,5 года (95%ДИ от 45,7 до 47,2). В группе пациентов с асептическим некрозом головки бедренной кости был наименьшим и составил 36,2 года (95%ДИ от 34,0 до 38,5). У пациентов с диспластическим коксартрозом возраст был чуть выше, чем в группе с асептическим некрозом головки бедренной кости, и составлял 36,6 года (95%ДИ от 34,6 до 38,6). В группе пациентов с посттравматическими изменениями тазобедренного сустава средний возраст составил 39,0 лет (95%ДИ от 34,3 до 43,7). В группе посттравматического поражения тазобедренного сустава наблюдалась самая низкая активность, связанная с тяжестью поражения, несмотря на средний возраст, но при этом после операции уровень активности также вырос до средних показателей здоровых пациентов.
Повышенная двигательная активность коррелировала с более высокими показателями опросников. Коэффициент корреляции Пирсона для шкалы Харриса составил R=0,671, p=0,01, а для шкалы Оксфорд – R=0,556, p=0,01. Шкала WOMAC показала наименее выраженную связь с двигательной активностью, коэффициент корреляции Пирсона составил R=0,382, p=0,01. Отмечалась устойчивая корреляция между предоперационным уровнем активности и послеоперационными показателями, коэффициент корреляции Пирсона составил R=0,9 (p=0,01); чем активнее пациенты были до операции, тем более высокие показатели активности они демонстрировали в послеоперационном периоде.
Индекс массы тела в контрольной группе составил 28,2 (95% ДИ от 25,3 до 32,9), р =0,101. Двигательная активность составила в среднем 5,9 тысячи шагов (95% ДИ от 5,3 до 6,4 тысячи), р=0,734.
Полноценная корректная оценка результатов эндопротезирования тазобедренного сустава – трудоемкая задача, которая может быть решена только в долгосрочных проспективных исследованиях. Тем не менее при эндопротезировании ТБС у пациентов молодого возраста необходимо, помимо выживаемости и функционального результата, в обязательном порядке анализировать двигательный режим и темпы износа узла трения искусственного сустава [8; 9], поскольку для понимания зависимости выживаемости эндопротезов от степени двигательной активности пациентов необходимо владеть информацией о реальной нагрузке, испытываемой эндопротезом. В нашем исследовании при среднем возрасте пациентов 39,9 года средний уровень двигательной активности увеличился на 23,7%, с 4,77 тысячи шагов в день до 5,9 тысячи. Лучшие показатели ежедневной активности коррелировали с более высокими показателями шкалы Харриса и Оксфорд, что подчеркивает важность этого параметра. Большинство пациентов молодого возраста в течение 1,5-2 месяцев достигают показателей, которые соответствуют среднему уровню активности здоровых людей, что, с одной стороны, свидетельствует о высокой эффективности операции по замене сустава. Однако, с другой стороны, если экстраполировать эти данные на среднегодовые показатели, получится цифра, превышающая 2 миллиона шагов в год, что существенно превышает расчетную нагрузку на трущиеся поверхности и в перспективе повышает вероятность развития остеолиза на фоне избыточного истирания узла трения. Соответственно в этой группе пациентов целесообразно использовать альтернативные пары трения, исключая пару трения металл-металл [10], обеспечивающие пониженный износ узла трения и способные потенциально повысить срок службы искусственного сустава.
Великолепные показатели износа, демонстрируемые поперечно связанным полиэтиленом в трибологических испытаниях и среднесрочных наблюдениях, позволяют докторам все чаще использовать пары трения диаметром более 32 мм, что обеспечивает близкую к нормальной биомеханику тазобедренного сустава [9; 10]. Однако клинические показатели, основанные на данных национальных регистров и метаанализов, свидетельствуют об ухудшении выживаемости при увеличении диаметра пары трения более 32 мм [11]. Исключение составляют только керамо-керамические пары трения, позволяющие увеличить диаметр без снижения выживаемости [12]. Однако другие проблемы, связанные с применением пары трения керамика-керамика, не позволяют увидеть разницы в выживаемости в первые 10-12 лет после эндопротезирования. Лишь в ежегодном отчете Австралийского регистра артропластики 2016 года на сроке в 15 лет накопленная частота ревизий у пациентов моложе 55-летнего возраста составила 6,6%, что является наименьшим показателем, зафиксированным в эти сроки [13]. Таким образом, требуется дальнейшее изучение выживаемости эндопротезов с различными парами трения в зависимости от степени двигательной активности пациентов.
Эндопротезирование тазобедренного сустава – операция достаточно серьезная, требующая вложений и сил на подготовку и реабилитацию. Поэтому естественно, что пациенты в первую очередь интересуются сроком службы будущего имплантата.

Неравномерный износ вертлужного компонента.
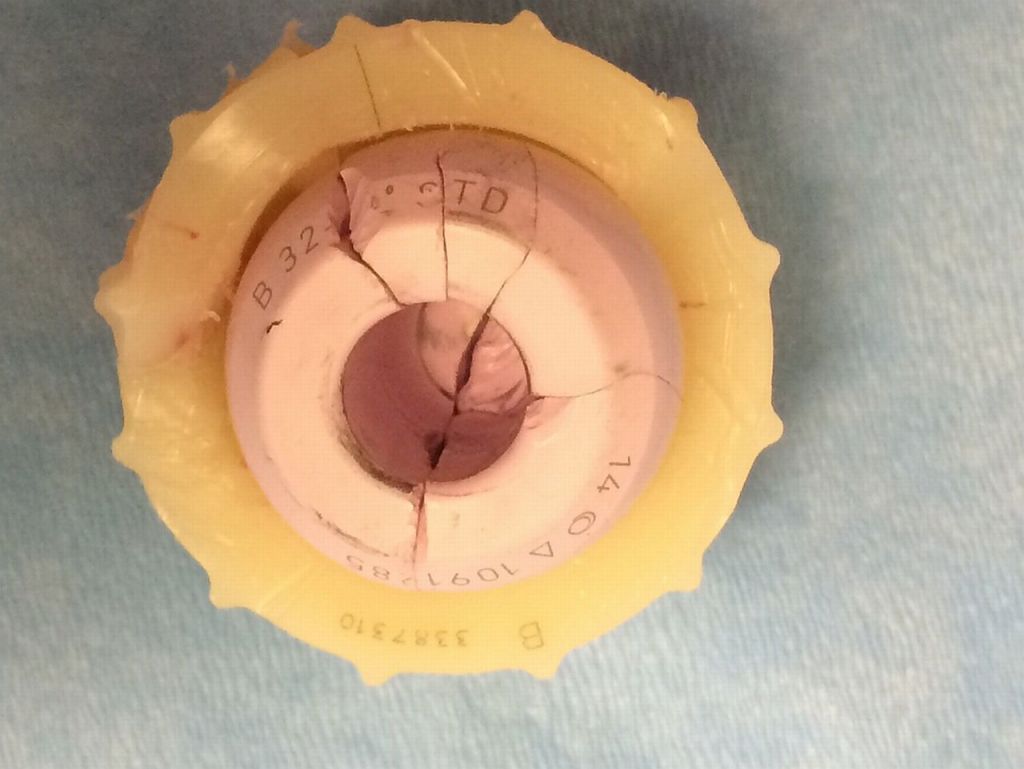
Раскол керамической головки.
Материалы изготовления
При подборе эндопротеза для каждого пациента хирург учитывает его индивидуальные особенности: образ жизни, спорт, возраст, вес, состояние костной ткани. В зависимости от этого выбирается тот или иной материал имплантата или их сочетание: металл, полиэтилен или керамика.

Для молодых и активных оптимально подойдут высокопрочные протезы с узлом трения (головка и ацетабулярная чаша) керамика-керамика или металл-металл. При таких сочетаниях вкладыш либо не требуется, либо он небольшой толщины, что позволяет использовать крупные головки, значительно увеличивающие диапазон движения бедра.
Монокерамические подороже, но их прочностные характеристики выше, чем у металлических, темп износа 0,0001 мм в год. А также микрочастицы, вырабатывающиеся в минимальном количестве в процессе трения, не вызывают аллергии или негативного воздействия на органы.
Раньше керамических протезов остерегались из-за высокой вероятности раскола, но с появлением последних поколений керамики Biolox forte и Biolox delta, выпускаемой немецким заводом CeramTec, такие опасения напрасны. Ведущие производители преобладающую часть керамических компонентов изготавливают именно из этого материала.

Керамические головки значительно тверже, устойчивее к царапинам и более гладкие, чем металлические, поэтому узел трения керамика-полиэтилен служит вдвое дольше вышеупомянутого варианта металл-полиэтилен.
У полиэтилена, дополнительно стабилизированного витамином Е, существенно повышается износостойкость – до 99%. Имплантаты вертлужных впадин, изготовленные из такого материала, изнашиваются всего на 0,01 мм в год.
Остеопороз как причина ненадежной фиксации протеза
Срок службы эндопротеза в большой степени определяется прочностью его фиксации в полости кости. Для этого необходима плотная костная ткань, с которой у большинства пациентов проблемы из-за различных болезней типа остеопороза.
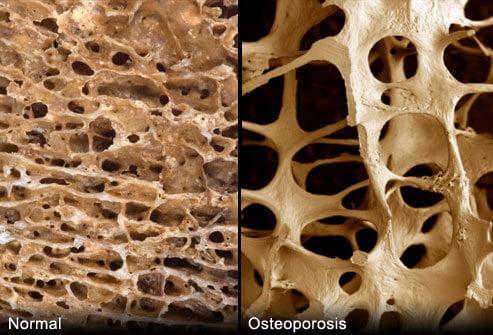
Остеопороз – это потеря механической прочности и нарушение структуры всей костной ткани вследствие дисбаланса в процессе обновления клеток. Из-за повышенной хрупкости костей при остеопорозе часты переломы, в том числе и шейки бедра.
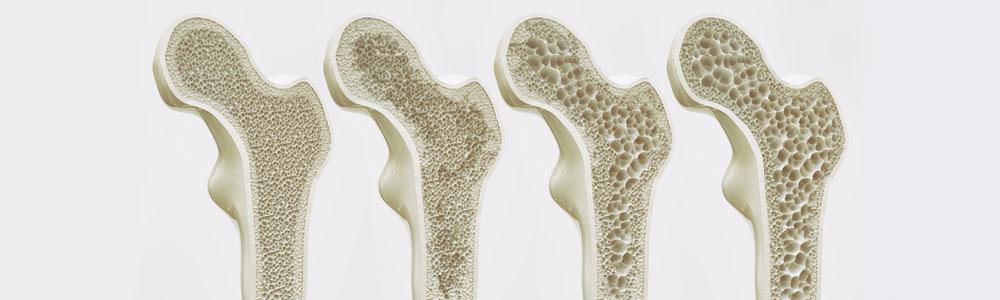
В норме у человека в возрасте 30-50 лет количество разрушенных клеток кости замещается равным объемом новых. После 50-ти лет теряется примерно 1% костных клеток в год. После 65-ти возникает старческий остеопороз, связанный с естественным ослаблением и износом скелета.
Особенно трудно приходится женщинам – в первый год после наступления климакса потеря составляет 10%, далее 2-3%. Это связано с изменением гормонального фона, поэтому в некоторых странах популярна гормонозаместительная терапия, позволяющая избежать потерь мышечной и костной массы.
Но недуг может начать развиваться задолго до положенного срока по следующим причинам:
- курение;
- злоупотребление кофе и алкоголем;
- преобладание в рационе мяса;
- недостаток кальция и витамина D3;
- на фоне ревматоидногоартрита;
- малоподвижный образ жизни.
Если у пациента остеопороз, то при протезировании шейки бедра возможен перелом кости, трещины или перфорации. Тогда в ход идут дополнительные приспособления фиксации: винты и пластины. Но они также могут ломаться из-за медленного послеоперационного заживления, не имея естественной поддержки в виде плотной костной ткани. В ходе эксплуатации имплантата винты иногда меняют свое положение, что вызывает разного рода травмы и необходимость проведения ревизионной операции. Так что говорить о длительном сроке службы тазобедренного эндопротеза при наличии у пациента остеопороза не приходится.

Что нельзя делать после операции
Постоперационный период играет ключевую роль для продолжительности срока службы протеза тбс. Очень важно постоянно следить за прооперированным бедром, соблюдая его правильное положение:
- спать первые дни только на спине, сохраняя полуотведенное положение ноги;
- поворачиваться на здоровый бок можно, но только слегка отведя протезированную ногу. Для страховки лучше подложить под нее валик или подушку;
- постоянно спать на здоровом боку допустимо не ранее, чем через 2 недели;
- первую неделю не двигать больным бедром с большой амплитудой, не совершать резких и вращательных движений;
- ни при каких обстоятельствах не сгибать бедро под углом менее 90 градусов (стулья должны быть высокими или подложить подушку);
- нельзя скрещивать ноги или закладывать одну на другую;
- очень важно регулярно выполнять специальные упражнения.
Через три месяца по рентгенограмме врач оценит состояние сустава.
Как уменьшить износ
Основные правила для продления срока службы эндопротеза тазобедренного сустава:
- Следует избегать различных инфекций, простудных заболеваний, поскольку это может вызвать воспаление в области протезированного сустава.
- Нельзя набирать лишний вес после эндопротезирования.
- Исключить подъем и перенос тяжестей, а также резкие движения и прыжки на прооперированной ноге.
- Не допускать сгибания бедра менее, чем на 90 градусов, иначе возможен вывих.
- Не подниматься быстро по лестницам, особенно по крутым.
- Принимать профилактические меры против остеопороза: активный образ жизни, например, ходьба на лыжах или плавание, употреблять рыбу, молочные продукты, овощи, витаминные добавки при необходимости.
Соблюдая несложные правила, с которыми подробно ознакомит лечащий врач, следя за собой в плане веса и регулярно выполняя специальный комплекс упражнений, можно существенно продлить срок службы даже не слишком дорогого тазобедренного протеза. А игнорируя все это − попасть на ревизионную операцию гораздо раньше срока даже с самым прочным имплантатом (чаще по причине вывиха).
Ревизионная операция
+7(925) 50 254 50
Еще несколько десятилетий назад операция эндопротезирования суставов была тяжелейшим испытанием, грозящим множеством осложнений, с которым не мог справиться организм пожилого человека. Однако с развитием этого направления медицины, появлением новых технологий, совершенствованием хирургической техники и самих искусственных суставов установка эндопротезов стала гораздо более безопасной. По мнению директора Центра ортопедии и ортопедической хирургии университетской клиники Шарите (Берлин) профессора Норберта Хааса, ничто не может помешать человеку установить искусственный сустав, даже если он отметил вековой юбилей. Только бы он не был лежачим больным в тяжелом состоянии.
То есть границы возрастных ограничений расширились беспредельно в сторону повышения. Сейчас целесообразнее обсуждать нижние границы эндопротезирования. Ведь при всем совершенстве современных эндопротезов средний срок их службы составляет 15-20 лет, значит перенесшие в молодости установку искусственного сустава обречены на ревизионную операцию. Учитывая, что продолжительность жизни непрерывно растет, может потребоваться несколько таких операций. А результат каждой последующей хуже предыдущей, и наступает момент, когда замена эндопротеза невозможна.
Что же касается людей пожилого возраста, то сейчас пациенты 65-75 лет составляют самую большую группу пациентов центров эндопротезирования суставов. Для многих долгожителей 80 и тем более 90 лет эндопротезирование сустава становится буквально средством спасения жизни. Например, одним из самых частых показаний для протезирования тазобедренного сустава у пожилых, кроме артроза с нарушением функций и болями, является перелом бедренной кости, особенно в области шейки. Лечение таких травм консервативным способом приводит к смерти от пролежней, гипостатической пневмонии, тромбозов и других осложнений от 26% до 80% больных (с возрастом число летальных исходов растет). Неэффективность остеосинтеза, неспособность к консолидации (сращению) костей увеличивается с возрастом от 22% у 60-летних до 74% у 80-летних. В таких случаях замена поврежденного сустава на эндопротез позволяет не только сохранить жизнь, но и продлить активное долголетие.
Естественно, люди солидного возраста должны иметь удовлетворительное общее состояние, чтобы благополучно перенести операцию и иметь низкий риск осложнений. Этому способствует комплексная предоперационная подготовка, в которой принимают участие не только анестезиологи и хирурги, но и неврологи, терапевты, кардиологи и другие профильные специалисты.
При необходимости пациенты получают лечение по поводу хронических заболеваний. Всем проводят медикаментозную профилактику осложнений. Перед операцией формируют навыки правильной ходьбы, ломая сложившиеся патологические стереотипы, обучают ходьбе со средствами опоры. Улучшают питание тканей, укрепляют мышцы конечности, которая после операции на некоторое время станет единственной опорной.
В ходе операции проводится непрерывный мониторинг жизненно важный функций, которые немедленно корректируются в случае их нарушения. На следующий день после операции пациенты выполняют дыхательную гимнастику, получают вибромассаж грудной клетки, пассивную гимнастику оперированной конечности с целью профилактики ранних осложнений. Больные с первых дней ходят с частичной опорой на больную ногу по 20-30 минут в день. К концу месяца возможна уже полная или наполовину ограниченная нагрузка на конечность в зависимости от типа фиксации.
Эндопротезирование крупных суставов у людей пожилого и преклонного возраста в Германии дает хорошие и отличные результаты в 92% случаев, а частота осложнений не превышает 2%. Этому способствуют:
· объективная оценка состояния внутренних органов;
· коррекция сопутствующих патологических состояний на всех этапах – во время предоперационной подготовки, в ходе операции и послеоперационной реабилитации;
· тщательное, подробное планирование операции с предполагаемыми альтернативами;
· использование прецизионной техники – манипуляций с минимальным травмированием тканей;
· возможно ранняя активизация пациента после операции.
Читайте также:


