Фиброзная дисплазия тазобедренного сустава у взрослых
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Современной медициной изучено абсолютное большинство болезней опорно-двигательного аппарата и разработаны эффективные методики их лечения. Тем не менее, среди патологий, поражающих костную систему встречаются такие, у которых нет установленных причин и что намного хуже, их лечение — проблематично. Наглядным примером является фиброзная дисплазия костей.
Активное перемещение в пространстве человек осуществляет при помощи двигательного аппарата, пассивной частью которого являются кости и их соединения, образующие скелет. Четыре отдела скелета — туловище, череп и скелеты верхних и нижних конечностей закладываются и развиваются вместе с ростом плода. Именно на эмбриональном этапе при формировании скелета, предположительно, из-за мутации гена происходит некий сбой и возникает фиброзная дисплазия кости.
По Международной классификации наследственных заболеваний костной системы (скелета) фиброзная дисплазия (ФД) находится в группе Остеохондродисплазий.
Клиническая практика показывает, что при фиброзной дисплазии отмечают поражение разных костей черепа, туловища, а также большой берцовой, бедренной, тазобедренного, коленного сустава нижних и костей верхних конечностей.
Позвоночник от фиброзной дисплазии страдает реже. Мелкие губчатые кости предплюсны, запястья и короткие трубчатые, формирующиеся позже центрального отдела трубчатой кости (диафиза) тоже меньше подвержены фиброзной дисплазии.
То есть фиброзная дисплазия поражает ту костную ткань, которая сформировалась и окостенела раньше других. Во многих случаях при фиброзной дисплазии наряду с поражением костей нижней конечности патология захватывает половину таза, в том числе область крестца.
Статистика показывает, что фиброзная дисплазия, как системное заболевание костей врождённого характера, чаще диагностируется у детей. Например, в первые 10 лет жизни у детей может проявиться фибродисплазия оссифицирующая прогрессирующая. Эта форма патологии является редким генетическим заболеванием, когда кости формируются внутри соединительных тканей организма — в мышцах, связках, сухожилиях.
Фиброзная дисплазия может поражать от одной кости (моноссальная форма) до нескольких, расположенных с одной стороны туловища (полиоссальная форма). И если полиоссальная форма ФД, развиваясь с детского возраста, сочетается с нарушениями эндокринной системы и кожным меланозом (синдром Олбрайта), то моноссальная форма может обнаруживаться у пациентов любого возраста без эндокринных нарушений и пигментации кожи. К её основным симптомам относят деформацию костей, хромоту, боль и повышенную утомляемость после нагрузок с возможными переломами.
Полиоссальная форма (двусторонняя) является самой тяжёлой из всех проявлений ФД. Её выявляют при рождении или в первые годы жизни ребёнка. Врождённая фиброзная дисплазия характеризуется выраженной деформацией ног, болями, усиливающейся хромотой и частыми переломами от незначительных травм. Развитие патологии обычно приводит к инвалидности ребёнка в раннем детском возрасте.
В случае длительного скрытого периода течения болезни у детей от 7 до 12 лет (иногда в юношеском возрасте) двусторонняя фиброзная дисплазия может обнаруживать себя развивающейся деформацией ног, болью и хромотой при ходьбе.
Наиболее распространённой является очаговая форма болезни, с характерными участками патологии разной интенсивности и формы, с чёткими границами, перемежающимися с областями более плотной костной структуры, заполняющими кость поперечно. От этого кость вздувается, изнутри истончается её корковый слой.
Местом локализации патологии при полиоссальной форме ФД часто является область бедренной кости (правой). В результате утраты бедренной костью прочности под действием статических нагрузок и мышечного натяжения происходит её постепенная деформация. Приобретённое дугообразное искривление верхнего отдела бедренной кости похоже на посох или пастушью палку, что отражается на длине ноги.
ФД бедренной кости также приводит к болезненным изменениям в костях таза, вызывающим его деформацию (очаги просветления достигают крестца). Из-за искривления бедренной кости может возникать вторичная деформация коленного сустава.
Патологический процесс в голени одинаково опасен как для берцовой большой кости, так и малой. В некоторых случаях они поражаются симметрично. У большой берцовой кости развивается саблевидное искривление, а у малой в связи с разностью роста берцовых костей возникает S-образная деформация.
Если в кости присутствуют единичные или множественные очаги фиброзной ткани на всём протяжении, то по клинической классификации Зацепина, такая форма патологии является внутрикостной (деформация костей отсутствует).
Состояние тотального поражения костей вызывает форма ФД, которая поражает все костные структуры вплоть до костно-мозгового канала. При этом у больного выражена деформация костей и частые переломы (усталостные).
Редко встречающая опухолевая форма характеризуется появлением новых очагов фиброзной ткани, постепенно разрастающихся до больших размеров.
Ещё одна редкая форма болезни — обызвествляющаяся фиброма, которая опасна поражением большой берцовой кости.
Клинические проявления патологии, связанные с фиброзно-хрящевой дисплазией, чреваты развитием хондросаркомы.
Поражение фиброзной дисплазией костей черепа имеет разные последствия и проявления.
Если болезнь атакует кости лица и челюстей, то при значительных разрастаниях фиброзной ткани лицо деформируется и нарушается его симметрия. При ФД верхней челюсти лицо пациента имеет сходство с головой льва ( костный монтиаз). Изменения нижней челюсти выражает симптом, называемый херувизмом (слишком округлые щёки).
Костная ткань висков, решетчатой и клиновидной частей черепа с признаками дисплазии утрачивает опорные функции. Разрастания патологической ткани костей лба или темени может вызвать деформацию костной пластины или её перемещение, что опасно из-за риска сдавливания мозга.
Если нарушение скелета ФД сопровождается эндокринными расстройствами, то в области основания черепа начинает разрастаться фиброзная ткань, и происходит изменение функций гипофиза. У больных будут выявлены нарушения пропорций тела, очаговая пигментация кожи. К тяжёлым деформациям костей скелета добавится разлад в работе систем и органов.
При обнаружении в своде черепа быстрорастущей доброкачественной опухоли, больному показано хирургическое лечение.
Патологические процессы аномального костеобразования составляют около 5,5% от общего числа болезней костных тканей, и на первый взгляд, их не так много.
Однако, например, фиброзную дисплазию тазобедренного сустава диагностируют у 20% новорождённых (чаще у девочек). Особенно велик риск рождения с дисплазией тазобедренного сустава у детей, которые при родах находились в ягодичном предлежании.
К дисплазии тазобедренного сустава у ребёнка может привести болезнь матери в период беременности, токсикоз, нехватка витаминов.
Внимательные родители у детей в возрасте 2-3 месяцев первыми замечают некоторые отклонения от нормы в состоянии тазобедренного сустава. Хотя эти нарушения, связанные с подвывихом сустава, возникают ещё до рождения ребёнка на этапе развития тазобедренной кости и впадины, именно они приводят к смещению головки кости.
Раннее выявление этой патологии позволяет вовремя провести лечение, и полностью избавиться от дисплазии. Лечение, начатое спустя год после рождения, более сложное и связано с проведением операции. Впоследствии детей постоянно наблюдают ортопеды, а родители должны следить за соблюдением лечебных назначений и профилактических мер (массаж, гимнастика, физиотерапия).
Считать дисплазию суставов заболеванием, более присущим детскому возрасту, тоже неверно. Так, дисплазия тазобедренного сустава 1 степени, которая бывает у грудных детей, обнаруживается у людей пожилого возраста, имевших предвывихи в суставе.
Нарушение развития костной и хрящевой структуры коленного аппарата и патология прилегающих к нему мышц и связок, у новорождённых встречается в 6 случаях на 1 тыс. детей. Патология коленного сустава у них проявляется в первые месяцы жизни или в подростковом возрасте.
Развитие ФД коленного сустава у взрослых обусловлено изнашиванием хрящевой ткани коленной чашечки. Основными причинами появления дисплазии коленного сочленения считают профессиональные заболевания, неблагоприятную экологию, вредные для здоровья привычки.
Основные симптомы ФД коленного сустава проявляются ассиметричностью коленных сочленений. При внешнем осмотре одна нога, кажется длиннее, а при выпрямлении ног горизонтально коленные чашечки находятся, как бы, не на одном уровне.
Если ребёнок поздно начинает ходить, старается становиться на пальчики или они у него вывернуты наружу/внутрь, то эти признаки тоже указывают на дисплазию коленного аппарата.
Лечение коленного повреждения врождённого характера нужно начинать без промедления, в противном случае имеется риск инвалидизации в раннем возрасте.
Основное лечение фиброзной патологии костей — это комплекс мер, включающий:
- ортопедические мероприятия по укреплению скелета и мышечной системы, профилактика переломов;
- регулярное употребление витаминов по назначению врача, массажные процедуры, морские ванны, лечение ЛФК.
Оперативно вмешательство проводят, когда деформация костей обширна, а консервативное лечение не даёт результата. В особенно тяжёлых случаях больному выполняют протезирование.
Лечение дисплазии суставов у младенцев предусматривает комплекс терапевтических мер, а для фиксации сустава в нужном положении применяют разнообразные ортопедические приспособления — тургор, шину, бандаж.
Основные задачи, которые преследует лечение фиброзной дисплазии — смягчить имеющиеся у больного симптомы, и в большинстве случаев при правильно подобранных лечебных и профилактических мерах медики дают положительный прогноз для детей и взрослых.
2016-12-23
Ревматизм: симптомы и лечение
Ревматизм (острая ревматическая лихорадка) – иммунологическое системное воспалительное заболевание соединительной ткани, вызываемое B-гемолитическим стрептококком группы А, с преимущественным поражением сердца, сосудов мелкого калибра и суставов.
Наиболее часто ревматизм развивается у детей, 7-15 лет, перенесших инфекцию верхних дыхательных путей (воспаление горла и т.д.), без своевременно проведенного лечения.
Причины и механизм развития ревматизма
Симптомы и признаки ревматизма
Лечение болезни + интересное видео!
Профилактика ревматизма
Большое значение при возникновении ревматизма имеет генетическая предрасположенность, что доказывает высокую частоту заболеваемости в пределах одной семьи, а также наличие специальных генетических маркеров.
В динамике развития ревматизма можно выделить два основных момента:
1. Прямое воздействие токсинов, которые выделяет гемолитический стрептококк: гемолизины, гиалуронидаза, протеиназа и т.д.;
2. Иммунный ответ организма на стрептококковые антигены, в результате чего синтезируются специальные антитела, которые оказывают повреждающее действие на клетки сердца, мелкие сосуды, кожу, синовиальную оболочку суставов.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как правило, ревматизм у детей или взрослых развивается остро, через несколько недель после перенесенного тонзиллита или фарингита стрептококковой этиологии. Когда ребенок, казалось бы, уже практически выздоровел и готов вернуться к учебно-трудовому процессу, у него резко повышается температура до 38-39 градусов.
Появляются жалобы на симметричные боли в крупных суставах (чаще всего коленных), которые имеют отчетливо мигрирующий характер (сегодня болят колени, завтра локти, потом плечи и т.д.). Вскоре присоединяются боли в сердце, одышка, сердцебиение.
Поражение сердца при первой ревматической атаке наблюдается у 90-95% всех заболевших. При этом могут поражаться все три стенки сердца – эндокард, миокард и перикард. В 20-25% случаев ревматический кардит заканчивается сформировавшимся пороком сердца.
Главная особенность поражения сердца при ревматизме у детей и взрослых — крайняя скудность проявлений. Больные жалуются на неприятные ощущения в области сердца, одышку и кашель после физических нагрузок, боли и перебои в области сердца. Как правило, дети умалчивают об этих жалобах, не придавая им серьезного значения. Поэтому поражение сердца чаще всего удается выявить уже при физикальном и инструментальном обследовании.
Очень часто поражение суставов при ревматизме выступают на первый план. Как правило, воспалительный процесс в суставах начинается остро, с выраженных болевых ощущений, припухлостью и покраснением суставов, повышением температуры над ними, ограничением движений.
Для ревматизма суставов характерно поражение сочленений крупного и среднего калибра: локтевых, плечевых, коленных, лучевых и т.д. Под воздействием лечения все симптомы быстро нивелируются без последствий.
Поражение мелких суставов кистей или стоп обычно наблюдаются при повторных ревматических атаках. Чаще всего, такие поражения при ревматизме суставов не проходят бесследно, приводя к фиброзным изменениям капсул суставов, с развитием деформации пальцев и артритом Жаку.
Ревматический артрит или ревматизм суставов в большинстве случаев развивается вместе с кардитом и хореей, но может протекать изолированно. Это говорит о более тяжелом течении артрита, резистентностью к терапии и выраженным поражением суставов.
- острое начало;
- симметричное поражение крупных суставов;
- летучесть болей: локализация болевых ощущений постоянно меняется;
- быстрое регрессирование симптомов ревматизма под воздействием лечения и отсутствие необратимых изменений в суставах.
Такое осложнение болезни ревматизм развивается преимущественно у девочек 10-12 лет.
Это ревматическое поражение нервной системы, которое проявляется характерными симптомами:
- гиперкинезы – появление непроизвольной двигательной активности конечностей;
- мышечная дистония – резкие мышечные спазмы, сопровождающиеся болевыми ощущениями;
- нарушение координации;
- нарушения речи.
Чаще всего проявляется в виде кольцевидной эритемы и подкожных ревматических узелков.
Кольцевидная эритема – неяркое пятно розового цвета, которое имеет тенденцию к увеличению в размерах, постепенно бледнея в центре, приобретая вид кольца. Появление пятен не сопровождается болевыми ощущениями, они не выступают над поверхностью кожи и при надавливании полностью исчезают. Кольцевидная эритема всегда располагается на туловище и никогда на волосистой поверхности головы.
Подкожные узелки – достаточно редкий специфический симптом, который встречается у детей с возвратным ревматизмом. Чаще всего узелки сопровождают явления артрита и кардита, располагаются на поверхности крупных суставов. Это маленькие (от 1-2 мм до 1-2 см) подкожные узелки, плотные, малоподвижные и безболезненные на ощупь. После стихания основных симптомов, узелки также подвергаются обратному развитию за 1-2 месяца, не оставляя после себя никаких следов.
Встречаются достаточно редко и протекает без какой-либо специфики, являясь проявлением ревматического васкулита – поражения мелких сосудов. Чаще всего поражаются легкие, печень, почки, эндокринные органы, глаза, брюшная полость.
При лечении этого непростого заболевания с названием ревматизм применяются следующие группы препаратов:
-
Антибиотики. Используются для ликвидации очага инфекции в носоглотке.
Наиболее активными в этом плане остаются антибиотики пенициллинового ряда. Начинают лечение с бензилпенициллина внутримышечно, или амоксициллина. При непереносимости пенициллинов возможно назначение антибиотиков из группы макролидов (азитромицин, рокситромицин, кларитромицин).
Прием НПВП должен осуществляться не менее месяца, с постепенным снижением дозы. Под их воздействием наблюдается быстрое исчезновение болей в суставах, хореи, одышки, положительная динамика в ЭКГ-картине. Однако при лечении НПВП всегда нужно помнить об их негативном воздействии на желудочно-кишечный тракт.
- Глюкокортикоиды. Применяют при выраженном кардите, значительном скоплении жидкости в полости сердечной сумки, сильных суставных болях.
- Метаболическая терапия и витамины. Назначаются большие дозы аскорбиновой кислоты, при развитии хореи – витаминов В1 и В6. Для восстановления поврежденный клеток сердечной мышцы применяют рибоксин, милдронат, неотон и т.д.
Важно: лечением такого непростого заболевания, как ревматизм у детей или взрослых, должен заниматься только врач. Не занимайтесь самолечением, это может привести к серьезным осложнениям! При возникновении первых же описанных в статье симптомах обязательно обратитесь к врачу очно!
Первичная (неспецифическая) профилактика болезни ревматизм направлена на предупреждение развития ревматического процесса в организме и включает в себя комплекс общеукрепляющих мероприятий: закаливание, занятие спортом, сбалансированное питание и т.д.
Вторичная (специфическая) – предупреждение повторных рецидивов ревматизма. Достигается это путем введения пролонгированных препаратов пенициллина. Возможно введение и импортных аналогов – ретарпен, пендепон и т.д.
Согласно рекомендациям ВОЗ, профилактика ревматизма бициллином должна проводиться не менее 3-х лет после последней атаки, но не ранее достижения 18-ти лет. При перенесенном кардите – 25-ти лет. Лица со сформировавшейся сердечной недостаточностью должны выполнять профилактические меры всю жизнь.

Вылечить артроз без лекарств? Это возможно!
Дисплазия тазобедренного сустава — врожденное заболевание, которое без грамотного лечения с высокой вероятностью приводит к вывиху или подвывиху головки бедренной кости. Дисплазия представляет собой недоразвитие соединительной ткани, участвующей в его формировании, в том числе и связочного аппарата. Степень недоразвития сильно варьируется: от незначительной гипермобильности до грубых нарушений подвижности.
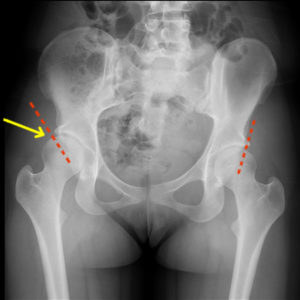
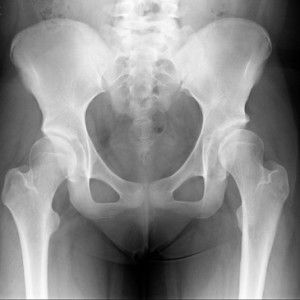
Дисплазия ТБС взрослого человека на рентгене
Что такое дисплазия тазобедренного сустава
Это понятие включает достаточно широкий диапазон патологических изменений ТБС:
- неонатальная нестабильность;
- дисплазия вертлужной впадины;
- подвывих бедра;
- истинный вывих бедра.
Дисплазия сопровождается выраженными нарушениями биомеханики движений бедра, что приводит к перегрузке суставного хряща и раннему развитию остеоартроза у молодых людей. Поэтому очень важно выявить дисплазию ТБС у ребенка как можно раньше, так как без лечения она приводит к инвалидизации. Родители могут заподозрить это заболевание по асимметрии кожных складок на бедрах, укорочению ноги и ограничению подвижности бедра при отведении ноги в сторону.
Во всем мире дисплазия относится к широко распространенным врожденным заболеваниям — средняя частота встречаемости колеблется от 2 до 4%. Значительно больше болезни подвержен женский пол — до 80% всех пациентов это девочки. Также отмечается выраженная расово-этнические зависимость. У скандинавских народов частота встречаемости достигает 4%, у европейцев 1-2%, у южных китайцев, негров и индейцев Южной Америки почти не встречается, а больше всего подвержены этой патологии индейцы Северной Америки.
Видео биомеханики дисплазии
Почему возникает дисплазия ТБС: причины и механизмы развития
К возникновению дисплазии тазобедренного сустава приводит целый комплекс причин. При определенных обстоятельствах вероятность ее возникновения возрастает в несколько раз. Предрасполагающие факторы:
- Наследственная предрасположенность — у детей, родители которых страдали от дисплазии, она встречается в 12 раз чаще.
- Тазовое предлежание плода увеличивает вероятность развития дисплазии ТБС в 10 раз.
- Токсикоз беременных.
- Маловодие во время беременности.
- Многоплодная беременность.
- Большой вес ребенка при рождении.
- Медикаментозная коррекция беременности (введение различных лекарств для сохранения беременности).
Существует несколько теорий возникновения дисплазии ТБС. В рамках гормональной теории предполагается, что одним из ключевых факторов развития патологии является дисбаланс между эстрогенами и прогестероном. В эксперименте на крысах (https://link.springer.com/article/10.1007/BF00266341) было показано, что повышенное содержание эстрогенов препятствует развитию дисплазии, в то время как повышение концентрации прогестерона способствует ее формированию.
В рамках механической теории большое значение придается механическим факторам, действующим на плод в период его интенсивного роста. Так, большой размер плода и тазовое его предлежание сопровождаются более интенсивным воздействием деформирующих сил на тазобедренный сустав. Что в конечном счете и приводит к его нестабильности, вывиху или подвывиху.
Это интересно! У народов, традиции которых предусматривают тугое пеленание детей, дисплазия тазобедренного сустава встречается чаще (https://www.sciencedirect.com/science/article/abs/pii/S0031395514001461?via%3Dihub).
Механизм развития дисплазии ТБС непосредственно связан с его анатомо-физиологическими особенностями у детей. У детей вертлужная впадина более плоска, она расположена почти вертикально (у взрослых — наклонно), связочный аппарат более эластичен. Удержание головки бедренной кости в вертлужной впадине осуществляется за счет круглой связки, суставной губы и связочного аппарата.
В зависимости от того, какой из элементов ТБС преимущественно поражается, выделяют следующие формы дисплазии:
- Ацетабулярная — связана с нарушением развития самой вертлужной впадины.
- Ротационная дисплазия — обусловлена нарушением геометрии костей в горизонтальной плоскости.
- Дисплазия, связанная с недоразвитием верхних отделов бедренной кости.
Нарушения развития одного из вышеупомянутых элементов ТБС приводят к тому, что головка бедренной кости не может удержаться в вертлужной впадине — она смещается кнаружи и вверх. При частичном выходе суставной поверхности головки за пределы впадины развивается подвывих головки. При прогрессировании процесса суставные поверхности впадины и головки утрачивают контакт, при этому суставная губа подворачивается внутрь сустава — так развивается истинный вывих бедра.
Как проявляется дисплазия тазобедренного сустава — симптомы и признаки
Родители грудного ребенка в состоянии сами заподозрить наличие у него дисплазии ТБС. Типичные признаки:
- укорочение бедра;
- ограничения в отведении бедра (в положении на спине ножки ребенка, согнутые в коленных и тазобедренных суставах, разводят в стороны, если между ними образуется угол менее 160° — вероятность дисплазии очень высокая);
- симптом “щелчка” (по-научному, называется симптом Маркса-Ортолани) — при медленном разведении согнутых ног может раздаться щелчок на стороне поражения. При этом пораженная ножка немного дергается.
- асимметрия кожных паховых, ягодичных и подколенных складок — наиболее сильно асимметрия выражена у детей старше 2 месяцев.
Асимметрия кожных складок может отсутствовать при двустороннем поражении.
Диагностика дисплазии у детей
Заподозрить дисплазию ТБС у новорожденного ребенка можно еще в период нахождения в роддоме. При подозрении на патологию врачи обязательно рекомендуют в течение 3-х недель после выписки обратиться к детскому ортопеду. Дети с сомнительным диагнозом и при наличии большого количества факторов риска осматриваются специалистом каждые 3 месяца.
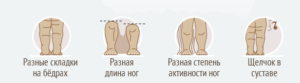
Диагностика дисплазии ТБС у детей включает:
- Клинический осмотр ребенка ортопедом. Во время осмотра врач оценивает симметричность ног, определяет наличие или отсутствие симптома Маркса-Ортолани.
- Рентгенография тазобедренных суставов. Выполняется только детям старше 3-х месяцев, так как в более младшем возрасте этот метод диагностики не эффективен.
- Ультрасонография тазобедренного сустава — “золотой стандарт” при постановке диагноза дисплазии.
Окончательный диагноз выставляется только при наличии клинических признаков в сумме с инструментально выявленными патологическими изменениями в суставах.
Последствия дисплазии тазобедренного сустава
Незначительные изменения в суставах, обусловленные дисплазией, в молодом возрасте могут длительное время ничем не проявляться. Но с возрастом увеличивается риск вероятности развития диспластического коксартроза. При этом, чем более выражены патологические изменения, тем в более раннем возрасте формируется коксартроз. У некоторых пациентов он развивается уже в возрасте 25-27 лет. Обычно первые симптомы коксартроза проявляются при уменьшении двигательной активности, у женщин очень часто он манифестирует во время беременности.
Типичные признаки диспластического коксартроза — внезапное начало и стремительное прогрессирование. Сначала появляются неприятные ощущения при движении, затем боли и ограничение подвижности сустава. По мере прогрессирования болезни происходит формирование порочной установки бедра — нога в тазобедренном суставе развернута кнаружи и несколько согнута.
При тяжелой дисплазии, проявляющейся истинным вывихом бедра, и несвоевременном его вправлении возможно формирование неполноценного ложного сустава. В современном мире это осложнение практически не встречается ввиду хорошей диагностики.
Методы лечения
У детей используется преимущественно консервативное лечение, заключающееся в использовании различных конструкций, удерживающих бедро в определенном положении. У детей младшего возраста применяют мягкие эластичные конструкции, например, ортопедический бандаж “стремена Павлика” (Pavlik harness). Ношение бандажа обязательно дополняется ЛФК со специально разработанными комплексами упражнений и массажем ягодичных мышц.
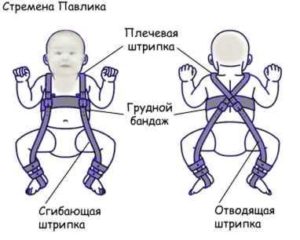
В тяжелом случае дисплазии при истинном вывихе бедра выполняется одномоментное вправление головки с последующим наложением гипсовой повязки. Гипсование применяется у детей в возрасте от 2 до 6 лет. В крайнем случае у детей до 8 лет прибегают к скелетному вытяжению. Продолжительность гипсовой иммобилизации может составлять несколько месяцев.
У детей старшей возрастной группы при неэффективности консервативной терапии проводят корригирующие операции. Известно несколько их разновидностей:
- Открытое вправление вывиха.
- Остеотомия бедренной кости — выполняется хирургическая переориентация головки бедренной кости. Это позволяет стабилизировать положение головки и стимулирует развитие вертлужной впадины (https://insights.ovid.com/crossref?an=01241398-201909000-00014).
- Ацетабулярная остеотомия — изменение конфигурации вертлужной впадины. Цель подобных операций заключается в увеличении охвата головки бедренной кости. Достигается это разными методами: двойная и тройная остеотомия, операция по Salter/Pemberton, остеотомия по Chiari и другие операции.
Прогноз при дисплазии тазобедренного сустава очень хороший. При раннем начале лечения полного восстановления функции сустава удается добиться в большинстве случаев. Без лечения же эта патология приводит к коксартрозу, требующему в дальнейшем эндопротезирования суставов.
Дисплазия тазобедренного сустава имеет код М24.8 в Международной классификации болезней МКБ 10. Заболевание у взрослых развивается достаточно редко. Патология больше характерна для детей, выявляется в первые месяцы после рождения.
Дисплазия тазобедренного сустава относится к разряду патологических состояний, при которых анатомическое, гистологическое развитие и функции суставов отличаются от таковых в норме.
При дисплазии тазобедренного сустава у взрослых происходит неправильное формирование хрящевой ткани либо костных структур. Происходит у детей во время внутриутробного развития или в первые месяцы после появления на свет. Понятие дисплазии считается всеобъемлющим при нарушении формирования любой живой ткани.
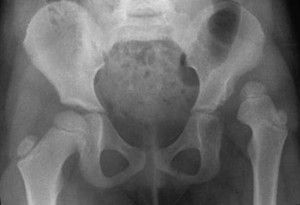
Другим названием данного патологического состояния стал врождённый вывих в тазобедренном суставе. Заболевание обнаруживает тяжёлое течение у детей и взрослых. Все анатомические составляющие тазобедренного сустава при этом формируются неправильно, головка бедренной кости располагается неверно по отношению к внутрисуставной или вертлужной впадине.
Почему возникает дисплазия
Дисплазия тазобедренного сустава занимает одно из ведущих мест по частоте распространённости из патологических состояний опорно-двигательной системы. Истинные этиологические факторы точно не установлены. Достоверно установлен перечень предрасполагающих факторов к развитию дисплазии:
- Женщины подвержены заболеванию в два раза чаще по сравнению с мужчинами.
- Согласно научно-клиническим исследованиям, в развитии заболевания играет немаловажную роль характер протекания беременности. Риск развития дисплазии тазобедренного сустава намного выше, если плод находится в ягодичном предлежании.
- Если взрослая женщина страдает дисплазией тазобедренного сустава, высока вероятность развития патологии у её детей. Немаловажную роль в развитии патологии тазобедренного сустава играет наследственный фактор.
- В развитии патологии суставов сказываются пороки развития позвоночника и спинного мозга.
- Спровоцировать дисплазию способны травмы бедренной и тазовой костей.
- Генетическая предрасположенность человека к заболеваниям суставов обуславливает дисплазию.
- Дисплазия тазобедренного сустава у взрослого способна образоваться, если неправильно проведено лечение аналогичной патологии у детей.
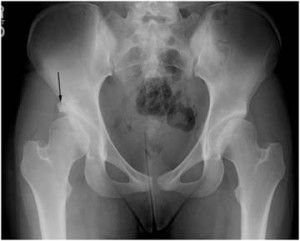
Патогенетический механизм заболевания включает моменты:
- Недоразвитие суставной впадины разной степени выраженности.
- Слабость мышц и связочного аппарата сустава.
- Формирование патологического механизма передвижения при обучении ходьбе.
С учётом перечисленных механизмов назначается лечение заболевания и реабилитационные мероприятия.
Клинические проявления дисплазии
Если заболевание распознано вовремя и лечение проведено грамотно, эффект будет ощутимо выше. Грамотный клиницист обязательно определяет имеющиеся клинические симптомы, при необходимости назначает дополнительное обследование.
Дисплазия тазобедренного сустава обнаруживается у взрослых при наличии клинических признаков:
- Чрезмерная подвижность, способность к ротации в суставе бедра.
- Различия в длине конечностей, возможно укорочение обеих конечностей одновременно.
- При попытке совершать движение в тазобедренном суставе слышен характерный щелчок. Одновременно возникает ощущение соскальзывания.
- Если пациента уложить на ровную поверхность, попросить согнуть ноги в коленях и тазобедренных суставах и попробовать развести их в стороны, полного разведения коленей добиться не удаётся. Симптомы считаются ведущими при проведении дифференциальной диагностики.
- При визуальной оценке кожных складок под ягодичной областью выявляются симптомы асимметрии.
- При попытке ходить, иногда в покое отмечается резкая болезненность.
- Движения затруднены, во время ходьбы отмечается хромота разной степени выраженности.
Часть взрослых людей даже не догадываются, что они страдают врождённым диспластическим состоянием тазобедренного сустава. Человек начинает подозревать симптомы патологического состояния только, если прогресс заболевания достиг значительных величин. Иногда повышенная подвижность в области сустава и высокая эластичность связочного аппарата позволяет людям достигать значительных результатов в большом спорте, не вызывая при этом жалоб на состояние здоровья.
Дополнительные методы обследования
После тщательного сбора анамнеза, оценки клинического состояния пациента, ортопед назначает дополнительные методы обследования:
- Рентгенографическое обследование суставов обнаруживает недоразвитие вертлужной впадины и непосредственно головки и шейки бедренной кости.
- Аналогичные признаки заметны при проведении ультразвукового исследования.
- В случае затруднения с постановкой диагноза прибегают к назначению компьютерной или магниторезонансной томографии. В связи с высокой стоимостью исследования для диагностики дисплазии оно применяется крайне редко.
Возможные осложнения и последствия патологии
Если пациент своевременно обратился к доктору и проведено адекватное лечение, возможно скорректировать заболевание уже на начальных этапах развития, что даёт вполне благоприятный прогноз на будущее. В обратном случае дисплазия тазобедренного сустава способна повлечь серьёзные последствия:
-
Нарушения строения и функций позвоночного столба, приводящие к сколиозу или остеохондрозу позвоночника и суставов.
Методы лечения и реабилитации
Комплексное лечение дисплазии тазобедренного сустава требуется начинать в предельно короткие сроки, как у детей, так и у взрослых. Первым лечебным мероприятием становится массаж. Проводит его только обученный человек, особенно при лечении детей. Минимальный курс массажа составляет 10 дней, но длительность зависит от степени выраженности патологического процесса. Эффективным методом консервативного лечения служит ношение специального белья, бандажей или ортопедических корсетов.
Проводит лечение дисплазии тазобедренного сустава врач-ортопед.

При развитии осложнений дисплазии тазобедренного сустава в виде коксартроза назначаются лекарственные препараты:
- Для снятия отёка и воспаления хрящей и мягких тканей назначаются нестероидные противовоспалительные препараты в виде инъекций и в форме таблеток или ректальных свечей.
- Снять спазм скелетной мускулатуры, уменьшить болевой синдром позволяют миорелаксанты.
- С целью улучшения циркуляции крови, устранения застоя и отёков назначают сосудистые препараты.
- При выраженном воспалительном процессе, особенно имеющем асептическую или аутоиммунную природу, назначают стероидные гормоны с выраженным противовоспалительным эффектом.
- Для восстановления структуры хрящевой ткани назначаются длительные курсы хондропротекторов.
- Местные противовоспалительные препараты.
Медикаментозное лечение не относится к основной группе, единственно устраняя симптомы при осложнениях.
Основное лечение включает физиотерапевтические процедуры и лечебную физкультуру. Физиотерапевтическое лечение предусматривает назначение лечебных ванн, с помощью тепла улучшающих кровообращение в суставе. Хорошим терапевтическим эффектом отличаются парафиновые аппликации. Воздействуют целенаправленно на больные участки, результативны у детей и у взрослых пациентов.
Лечебный массаж улучшает трофику тканей хряща и связочного аппарата, тонус и кровообращение в мышцах. Консервативное лечение предусматривается длительным, регулярным и целенаправленным. При проведении лечения у детей функции тазобедренного сустава восстанавливаются быстро, без последствий.
Хирургические вмешательства
Хирургическое вмешательство считается крайней мерой при дисплазии тазобедренного сустава. Чаще проводится у взрослых, чем у детей. Показания к хирургическому лечению дисплазии:
- Отсутствие результата длительной консервативной терапии заболевания.
- Выраженная деформация тазобедренного сустава.
- Выраженный болевой синдром, связанный с деформацией.
Хирургические методы лечения:
- Вправление вывиха открытым способом. Метод позволяет изменить поверхность вертлужной впадины. После операции больной носит гипс в течение продолжительного времени.
- Остеотомия – изменение формы кости оперативным способом. Объем операции зависит напрямую от степени выраженности дисплазии тазобедренного сустава. Коррекция проводится на головке бедренной кости, на участках тазовой кости, которые формируют вертлужную впадину.
- Если общее состояние пациента не позволяет провести лечение в должном объёме, проводят паллиативное хирургическое вмешательство.
- Эндопротезирование – замена головки тазобедренного устава на искусственный имплантат. Главным показанием считается развитие коксартроза, сопровождающегося выраженными болевыми ощущениями и нарушениями функции сустава.
В послеоперационном периоде показано проводить длительную и планомерную реабилитацию. Первые месяцы пациент вынужден носить гипс или ортез. В дальнейшем назначается ношение специальных корсетов или бандажей. Непременным условием эффективной реабилитации становится лечебная гимнастика, проводится под контролем врача или инструктора ЛФК. Большинство хирургических операций медики рекомендуют осуществлять в молодом возрасте (пока пациент не достиг тридцатилетнего возраста), ликвидируя развитие обширных артрозов и патологии позвоночного столба.
Читайте также:


