Головка на бедре как лечится
Тазобедренный сустав — один из самых крупных в организме. Он соединяет ногу и туловище человека и испытывает очень большую нагрузку. Одну поверхность сустава образует тазовая кость, точнее ее участок — вертлужная впадина, имеющая округло-вогнутую форму. В ней размещается головка бедренной кости, похожая на шар. Благодаря строению этого сустава человек способен двигать ногами в разных направлениях, ходить, бегать, танцевать, заниматься спортом и гимнастикой.
К сожалению, при различных болезнях тазобедренного сустава нередки боль и ограничение подвижности. Примером может быть асептический некроз головки бедренной кости (сокращенно — АНГБК).
Что такое некроз тазобедренного сустава?
Асептический, или аваскулярный, некроз головки бедренной кости — это тяжело протекающая болезнь, при которой из-за недостаточности кровообращения нарушается непрерывный процесс образования новых и разрушения старых костных клеток. В итоге головка бедренной кости постепенно становится все более хрупкой и под действием нагрузки меняет форму или полностью разрушается. Чем выше нагрузка, тем больше страдает кость, чаще всего — верхненаружный сегмент головки бедренной кости.
Несмотря на сравнительно невысокую встречаемость — 1,5–4,7% от всех ортопедических проблем, — АНГБК представляет собой серьезную общественную угрозу. У 7% ортопедических больных именно эта болезнь становится причиной инвалидности [1] . Чаще всего остеонекроз головки бедренной кости встречается у молодых работоспособных мужчин от 30 до 50 лет, средний возраст заболевших — 38 лет. Женщины тоже страдают от этого заболевания, хотя и в 8 раз реже.
Болезнь проходит в несколько этапов: если не прибегать к лечению, от начала заболевания до разрушения кости проходит 2–4 года. В литературе встречается 16 классификаций АНГБК, с учетом результатов рентгена, МРТ и других обследований. В России чаще всего используется разделение на 4 стадии асептического некроза головки бедренной кости:
- Изменений нет совсем, или же присутствуют незначительные изменения, которые можно обнаружить на МРТ.
- Меняется структура кости, выявляется остеосклероз, остеопороз.
- Под поверхностью головки бедренной кости происходит уплощение (импрессия) или перелом (коллапс).
- В процесс вовлекается не только головка бедренной кости, но и вторая суставная поверхность (вертлужная впадина), то есть затронут весь сустав.
Некроз головки бедренной кости возникает в тех случаях, когда этот участок недостаточно снабжается кровью. И чаще всего проблемы с кровоснабжением наступают при травмах, переломах, вывихах в тазобедренном суставе. В результате из-за недостатка кислорода и питательных веществ клетки костной ткани погибают.
Однако некроз в тазобедренном суставе может начаться и без повреждения сосудов. К числу факторов, провоцирующих нетравматический аваскулярный некроз головки бедренной кости, относятся:
- лучевая и химиотерапия;
- прием кортикостероидных гормонов;
- болезни сосудов и заболевания крови;
- ревматоидный артрит;
- остеопороз;
- злоупотребление алкоголем и курение;
- чрезмерные нагрузки на сустав;
- нарушение минерального обмена;
- заболевания печени, надпочечников.
При сочетании нескольких причин постепенно подавляется деятельность остеобластов и остеоцитов — клеток, образующих новую костную ткань. В то же время повышается активность остеокластов, которые отвечают за рассасывание отработавшей костной ткани. Чем больше нарушается равновесие между образованием новой и разрушением старой ткани, тем более хрупкой становится головка бедренной кости. Когда под действием нагрузки в ней возникают микропереломы, кровоснабжение еще больше ухудшается из-за сдавления сосудов, в итоге возникает замкнутый круг.
Основным проявлением начинающегося некроза головки тазобедренного сустава является боль. Она всегда связана с движением в суставе, может отдавать в паховую область. На пораженную ногу трудно или невозможно опереться, в ответ на болевые ощущения может возникать скованность или спазм мышц. Чем больше прогрессирует болезнь, тем сильнее она отражается на внешности пациента: постепенно может сформироваться хромота, перекос таза, гипотрофия мышц, укорочение ноги на пораженной стороне.
При этом похожие симптомы могут быть и при других поражениях тазобедренного сустава — артрозе или ревматоидном артрите, поэтому для уточнения диагноза необходимо проведение дополнительных обследований.
Рентген покажет наличие очагов остеосклероза, кист в костной ткани, а тем более деформацию и перелом головки бедренной кости. В самом начале развития АНГБК рентген может быть неинформативен, однако если отказаться от дальнейшего поиска, то можно пропустить зарождающееся заболевание. В этом случае необходимо проверить результат с помощью метода МРТ.
МРТ помогает обнаружить начинающееся воспаление тазобедренного сустава, внутрикостный отек, неоднородный сигнал от головки бедренной кости. При обнаружении изменений на МРТ врач может порекомендовать исследовать кровь на показатели резорбции костной ткани, а также оценить уровень кальция в крови и моче. Результаты обследования помогут врачу правильно установить диагноз и подобрать необходимые дозы лекарственных препаратов.
При асептическом некрозе головки тазобедренного сустава лечение рекомендуется начать как можно раньше. Как уже упоминалось, эффективность консервативного лечения гораздо выше на ранних этапах — до уплощения и изменения формы головки, после этого ухудшение наступает быстрее. К сожалению, на сегодняшний день не существует одного метода, позволяющего излечить остеонекроз, поэтому важно проводить комплексную терапию под контролем опытного врача. Задача лечения — максимально сохранить функцию и подвижность в суставе, а также отсрочить проведение операции.
Это важно
Первым пунктом в любом лечении является режим. Для больных с АНГБК необходимо исключить любые факторы, которые могут спровоцировать ухудшение. Рекомендован отказ от вредных привычек (алкоголя и курения), соблюдение условий труда: стоит избегать переохлаждений, значительных физических нагрузок, длительного пребывания на ногах.
Иногда пациенты интересуются, нужно ли специальное питание при болезнях суставов. Стоит отметить, что универсальных, подходящих всем рекомендаций тут нет. При наличии признаков остеопороза может потребоваться пища, богатая кальцием и легкоусвояемым белком, например молочные продукты и блюда, приготовленные с применением хрящей и желатина. Если у пациента есть признаки активного воспалительного процесса, ему стоит ограничить употребление острых, копченых, маринованных и пряных блюд, так как они способствуют усилению патологических процессов. Разумеется, на диету пациента значительно влияют сопутствующие заболевания. Так, при подагре ограничивают прием белка, а при ожирении снижают общую калорийность рациона.
Обычно в процессе лечения необходимо разгрузить пораженный сустав. Для этого пациенту подбираются костыли, ходьба на которых может занять от 4 до 12 месяцев. Этот пункт отменяют через 2 месяца после уменьшения болей и возвращения в норму маркеров костного обмена. Но нужно понимать, что разгрузка сустава чрезвычайно важна, потому что не только уменьшает боль, но и не дает весу тела давить на пораженную головку кости и деформировать ее. В результате процесс заживления и восстановления идет быстрее.
Несмотря на необходимость разгрузки сустава, пациентам также нужна и лечебная физкультура. Сочетание специально подобранных упражнений уменьшает боль и увеличивает подвижность в пораженном суставе, способствует разработке как самого сустава, так и окружающих его мышц. С целью разгрузки пациентам с ожирением также можно посоветовать снижать массу тела. Сочетание лечебной физкультуры с диетическим питанием дает при этом лучший результат по сравнению с отдельно применяемыми упражнениями или диетой.
Другим важным компонентом в консервативной терапии является применение медикаментов. При аваскулярном некрозе головки бедренной кости лечение может включать следующие группы лекарственных препаратов:
- Ингибиторы костной резорбции, например бисфосфонаты, уменьшают разрушение костной ткани и препятствуют сдавлению и изменению формы головки бедренной кости.
- Препараты витамина Д и кальция, в виде активных форм, улучшают процессы образования кости и ее минерализацию. Доза средства подбирается с учетом уровня кальция в крови и в моче.
- Дополнительные источники минералов и фосфатов, например оссеин-гидроксиапатит.
- Для улучшения микроциркуляции могут назначаться антиагрегантные препараты, например курантил.
- Противовоспалительные препараты нестероидной природы снижают активность воспаления и уменьшают боль.
- Миорелаксанты показаны при наличии спазма мышц вокруг сустава.
- Витамины, хондропротекторы.
Обязательным компонентом является физиотерапевтическое лечение — оно способствует улучшению кровотока в тканях и ускорению регенерации. Сюда относятся гипербарическая оксигенация (ГБО), ударно-волновая терапия и миостимуляция.
При гипербарической оксигенации пациента помещают в барокамеру, где на него с повышенным давлением действует воздух, обогащенный кислородом. Это позволяет улучшить кислородное питание поврежденных тканей.
Ударно-волновая терапия эффективно воздействует на элементы, мешающие нормальному заживлению пораженных суставов, например кристаллы кальция или спайки. Действие звуковой волны производится точечно, непосредственно в месте повреждения. Кроме этого, при действии ударно-волновой терапии улучшается кровоснабжение в обрабатываемой области, что дополнительно усиливает репаративный эффект.
Миостимуляция помогает восстановить тонус мышц при их гипотрофии, что часто встречается при сильных болях и ограничении в движении. Также стимуляция мышечных волокон снимает спазм, ускоряет кровоток в них и в окружающих тканях.
Дополнить лечебное воздействие можно инъекциями в пораженный сустав. Для лечения заболеваний тазобедренного сустава используются внутрисуставные уколы гиалуроновой кислоты и введение богатой тромбоцитами плазмы.
Гиалуроновая кислота — важный компонент синовиальной жидкости. Эта жидкость обеспечивает легкое скольжение поверхностей и дополнительную амортизацию в суставе. При воспалительных процессах состав синовиальной жидкости изменяется, ее может быть недостаточно, и в результате трение в суставе значительно возрастает. Гиалуроновая кислота для внутрисуставных уколов обладает специально подобранной вязкостью и упругостью, а также исключительной способностью к скольжению. Уколы помогают облегчить движение в суставе и ускорить восстановление тканей. Подобные средства даже называют протезом синовиальной жидкости, сюда относятся такие препараты, как дьюралан, ферматрон, остенил. Препятствием к применению может стать непереносимость гиалуроната натрия.
Введение богатой тромбоцитами плазмы позволяет активизировать процессы заживления. Это молодое, но перспективное направление в лечении суставов, которое также называют PRP-терапией (от англ. platelet rich plasma). Другие названия процедуры — аутоплазмотерапия, плазмолифтинг. Изначально метод применялся в стоматологии и челюстно-лицевой хирургии, а также в дерматологии и косметологии, но в последнее время активно внедряется в ортопедии и спортивной медицине.
Богатую тромбоцитами плазму получают с помощью специальной технологии из собственной крови пациента, поэтому она безошибочно совместима с его организмом. Лечебный эффект достигается благодаря тромбоцитам — это мельчайшие частицы, наполненные биоактивными молекулами (факторами роста) и отвечающие за быстрое восстановление сосудов при порезах и мелких травмах. Под действием тромбоцитарных факторов усиливается образование коллагена, который входит в состав каркаса для хряща и костной ткани. Также происходит привлечение клеток-фибробластов, которые помогают строить новую ткань, и улучшается микроциркуляция за счет образования новых сосудов. Эффект инъекций можно почувствовать уже через несколько недель, а отдаленные результаты наблюдаются через 6–12 месяцев.
Раннее начало лечения и комплексное воздействие на все звенья развития болезни позволяют не только остановить развитие некроза головки бедренной кости, но и восстановить разрушенные клетки. К сожалению, чем позже было начато лечение, тем меньше его результативность. Но в любом случае совместные усилия врача и пациента обязательно дадут свой положительный эффект.
Об особенностях лечения заболеваний тазобедренного сустава мы попросили рассказать кандидата медицинских наук, врача-ортопеда высшей категории Литвиненко Андрея Сергеевича.
«В первую очередь при лечении таких заболеваний необходимо вовремя поставить точный диагноз и подобрать полноценное индивидуальное лечение. В большинстве случаев невозможно назначить только прием лекарств или обойтись одним физиотерапевтическим воздействием.
Лечение суставов требует подбора комплекса мероприятий, действующих сразу на все проявления болезни. Это и уменьшение болевых симптомов, и активация процессов заживления, и улучшение кровообращения в пораженной зоне, и восстановление подвижности в мышцах и суставах.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Бедренная кость — это самая длинная и прочная кость человеческого тела. Чтобы произошел ее перелом, необходимо воздействие достаточно высокой силы. Одной из таких причин может быть, например, автомобильная авария.
Длинная прямая часть бедренной кости называется диафизом. Перелом может происходить на любом его участке. Такие переломы практически всегда требуют хирургического лечения.
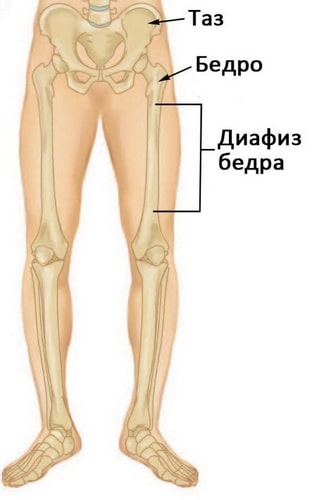
Диафизом называется длинная часть бедренной кости между тазобедренным и коленным суставами.
В зависимости от энергии травмы характер переломов бедренной кости может варьировать в значительной степени. Фрагменты могут сохранять свое нормальное положение (стабильные переломы) или значительно смещаться (переломы со смещением). Кожные покровы в области перелома могут быть интактными (закрытый перелом) или могут быть повреждены, и перелом может сообщаться с внешней средой (открытый перелом).
Доктора называют переломы в соответствии с различными классификационными системами. Переломы бедра классифицируются в зависимости от:
- Локализации перелома (диафиз бедра делится на трети — дистальную, среднюю и проксимальную)
- Характера перелома (линия перелома может быть расположена по-разному: поперечно, косо и т.д.)
- Повреждения кожи и мягких тканей в области перелома.
Наиболее распространенные типы переломов диафиза бедра:
Поперечный перелом. При этом переломе линия проходит горизонтально поперек длинной оси бедра.
Косой перелом. Линия перелома расположена под углом к оси бедра.
Спиральный перелом. Линия перелома располагается по спирали, как бы окружая диафиз бедра. Механизмом таких переломов является скручивание вдоль длинной оси бедра.
Оскольчатый перелом. При таких переломах образуется три и более костных фрагментов. В большинстве случаев число костных фрагментов пропорционально силе травматического воздействия, вызвавшего перелом.
Открытый перелом. В таких случаях костный фрагмент может перфорировать кожу либо в области перелома имеется открытая рана, сообщающаяся с зоной перелома. Открытые переломы нередко характеризуются более значительным повреждением окружающих мышц, сухожилий и связок. Эти переломы отличаются наиболее высоким риском осложнений, особенно инфекционных, и обычно заживают дольше обычного.
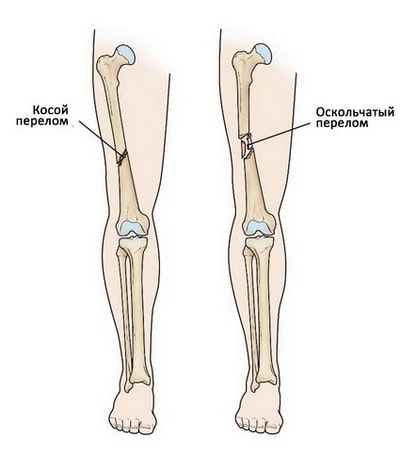
(Слева) При косом переломе линия перелома расположена под углом к оси бедра. (Справа) При оскольчатом переломе образуется три и более костных фрагментов.
Переломы бедренной кости у лиц молодого возраста нередко являются результатом какого-либо высокоэнергетического воздействия. Наиболее частой причиной переломов диафиза бедра являются автомобильные аварии. Другими распространенными причинами являются столкновение пешехода с движущимся транспортным средством и падение с высоты.
Низкоэнергетические травмы, например, падение с высоты собственного роста, могут быть причиной перелома диафиза бедра у пожилых людей с низким качеством костной ткани.
Перелом диафиза бедра обычно сразу приводит к появлению выраженной боли в соответствующей области. Пострадавший утрачивает способность опираться на травмированную ногу, бедро может выглядеть деформированным — оно может быть короче и принимать нехарактерное положение.
Доктор должен знать обстоятельства полученной вами травмы. Например, если травма произошла в результате автомобильной аварии, важной будет информация о том, с какой скоростью вы ехали, были вы водителем или пассажиром, были ли пристегнуты, сработали ли подушки безопасности. Эта информация поможет доктору оценить энергию травмы и наличие возможных сопутствующих повреждений.
Важно, чтобы доктор знал об имеющихся у вас сопутствующих заболеваниях — гипертонии, сахарном диабете, астме или аллергии. Также доктор спросит вас, курите ли вы или принимаете какие-либо лекарственные препараты.
Обсудив с вами характер травмы и анамнез, доктор выполнить тщательное физикальное обследование. При этом доктор оценит ваше общее состояние и затем состояние травмированной конечности. При этом доктор обратит внимание на такие детали, как:
- Видимая деформация конечности (необычный угол, ротация или укорочение конечности)
- Повреждение кожных покровов
- Кровоизлияния
- Перфорация костными фрагментами кожи
После визуального осмотра доктор пропальпирует бедро, голень и стопу не предмет возможных патологических изменений, напряжения кожи и мышц в области перелома. Также доктор оценит характер пульса на стопе. Если вы находитесь в сознании, доктор оценит чувствительность и движения в голени и стопе.
Лучевые методы исследования позволяют доктору получить более подробную информацию о вашей травме.
Рентгенография. Это наиболее часто используемый метод диагностики переломов костей. Он позволяет не только увидеть перелом, но и охарактеризовать его тип и локализацию.
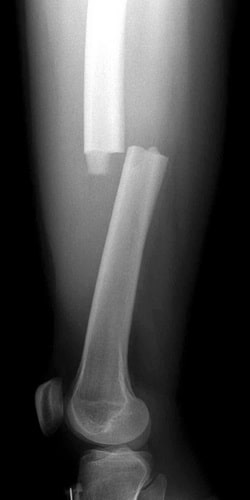
На данной рентгенограмме представлен поперечный перелом бедра.
Компьютерная томография. Если доктору необходима более подробная информация о характере перелома, чем представлена на рентгенограмме, доктор может назначить КТ. Иногда линия перелома очень тонкая и практически не видна на рентгенограммах. КТ позволяет более четко визуализировать такие переломы.
Большинство переломов диафиза бедра требуют хирургического лечения и редко когда их можно лечить консервативно. Так, методом гипсовой иммобилизации иногда лечат переломы бедра у детей раннего возраста.
Сроки операции. Большинство переломов бедра лучше оперировать в первые 24-48 часов после травмы. Иногда операция откладывается в связи с наличием жизнеугрожающих состояний или необходимости стабилизации состояния пациента. Для снижения риска инфекции при открытых переломах пациентам сразу после госпитализации назначаются антибиотики. Во время операции выполняется обработка открытых ран, тканей и костных фрагментов от загрязнения.
На период ожидания между поступлением в стационар и операцией доктор может временно зафиксировать вашу ногу гипсом или с помощью скелетного вытяжения. Это позволяет сохранить более или менее оптимальное положение фрагментов и длину конечности.
Скелетное вытяжение — это система блоков и грузов, с помощью которых костные фрагменты удерживаются в одном положении. Оно позволяет не только добиться правильного положения фрагментов, но и купировать болевой синдром.
Наружная фиксация. При такой операции в бедренную кость выше и ниже места перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Это позволяет удержать фрагменты в правильном положении.
Наружная фиксация чаще всего используется в качестве метода временной стабилизации перелома у пациентов с множественными повреждениями, состояние которых не позволяет выполнить более травматичную операцию внутренней фиксации перелома. Второй этап в таких случаях выполняется после стабилизации состояния пациента. В некоторых случаях наружный фиксатор оставляется до полного заживления перелома, однако бывает такое нечасто.
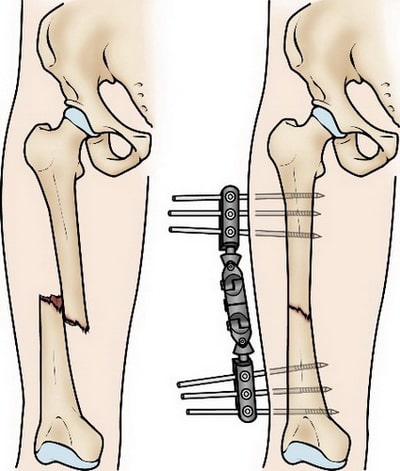
Наружная фиксация обычно используется для временной стабилизации перелома при значительных повреждениях кожи и мышц.
Интрамедуллярный остеосинтез. На сегодняшний день это наиболее часто применяемый метод внутренней фиксации переломов диафиза бедра. При этом используются специальные металлические стержни, которые вводятся в костномозговой канал бедренной кости. Стержень проходит через зону перелома и удерживает фрагменты в правильном положении.
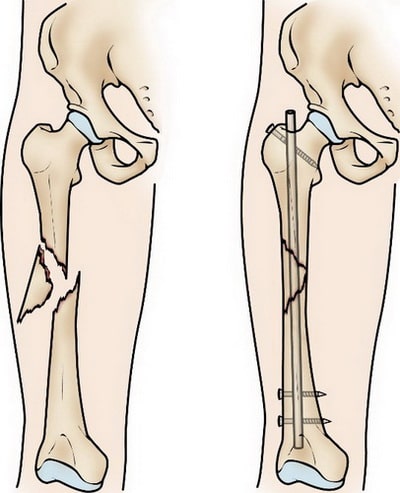
Интрамедуллярный остеосинтез обеспечивает прочную и стабильную фиксацию перелома.
Интрамедуллярный стержень вводится в костномозговой канал со стороны тазобедренного или коленного сустава. Выше и ниже места перелома стержень блокируется винтами для исключения подвижности в области перелома.
Интрамедуллярные стержни обычно изготавливаются из титана. Они имеют различную длину и диаметр, подходящие для большинства бедренных костей.
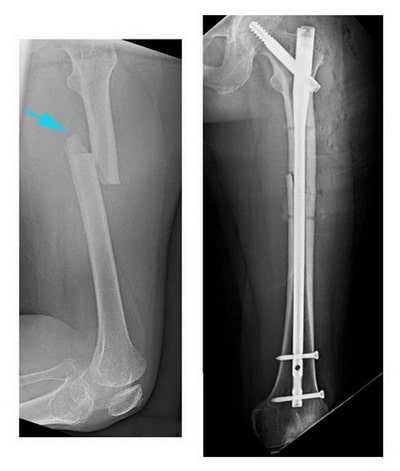
(Слева) На данной рентгенограмме представлен поперечный перелом бедренной кости. (Справа) Выполнена фиксация перелома интрамедуллярным стержнем.
Пластины и винты. При таких операциях сначала выполняется репозиция костных фрагментов, т.е. возвращение их в нормальное положение, после чего фрагменты фиксируются со стороны наружной поверхности кости металлической пластиной и винтами.
Этот метод используется тогда, когда интрамедуллярный остеосинтез невозможен, например, когда линия перелома распространяется на тазобедренный или коленный сустав.
Большинство переломов диафиза бедренной кости заживают в течение 3-6 месяцев. Иногда, например, при открытых или оскольчатых переломах, а также у курильщиков, это происходит дольше.
Боль после травмы или операции является естественным компонентом процесса заживления. Доктор и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и сделать ваше восстановление более комфортным.
Для купирования болевого синдрома после травмы или операции обычно используются различные лекарственные препараты. Это парацетамол, нестероидные противовоспалительные препараты, мышечные релаксанты, опиоды и препараты для местного применения. С тем, чтобы оптимизировать обезболивающий эффект и снизить потребность пациента в наркотических анальгетиках, эти препараты нередко используются в комбинации друг с другом. Некоторые из этих препаратов могут иметь побочные эффекты, влияющие на способность водить автомобиль или заниматься другими видами деятельности. Доктор обязательно расскажет о возможных побочных эффектах назначенных вам препаратов.
Многие доктора рекомендуют максимально рано начинать движения в суставах оперированной конечности, а вот нагружать ногу при ходьбе нужно только так и только тогда, как и когда разрешит ваш лечащий врач.
В некоторых случаях практически полная нагрузка допускается сразу же после операции, однако иногда это возможно только после появления первых признаков сращения перелома. Поэтому рекомендуем четко соблюдать все инструкции вашего лечащего врача.
При ходьбе какое-то время вам придется пользоваться костылями или ходунками.
После операции мышцы в области перелома скорее всего окажутся значительно ослабленными, поэтому в процессе реабилитации очень важны упражнения, способствующие восстановлению силы мышц. Физиотерапия позволит восстановить нормальную силу мышц и подвижность суставов. Также она поможет вам справиться с послеоперационными болевыми ощущениями.
Физиотерапевт скорее всего начнет с вами заниматься пока вы еще находитесь в стационаре. Также он научит вас, как правильно пользоваться костылями или ходунками.
Переломы диафиза бедра сами по себе могут сопровождаться различными осложнениями.
- Костные фрагменты при переломах нередко имеют острые концы, которые могут повредить сосуды и нервы, хотя встречается такое относительно редко.
- Еще одним осложнением перелома может быть острый компартмент-синдром. Этот синдром развивается, когда давление в тканях превышает критический уровень, препятствующий нормальному кровоснабжению нервов и мышц. Если быстро не снизить это давление, возможны катастрофические последствия. Это неотложное состояние, требующее хирургического лечения. Операция заключается в рассечении стенок мышечных футляров, за счет чего добиваются снижения внутритканевого давления.
- Открытые переломы характеризуются наличием сообщения между зоной перелома и внешней средой. Даже при адекватной хирургической обработке таких переломов возможно инфицирование кости. Костные инфекции трудно поддаются лечению и нередко требуют многочисленных операций и длительного приема антибиотиков.
- Иногда переломы диафиза бедра сопровождаются повреждением связок в области коленного сустава. Если после операции вас беспокоит боль в коленном суставе, поговорите об этом со своим доктором.
В дополнение к общехирургическим рискам, включающим кровопотерю и риски анестезии, осложнения операции включают:
- Инфекции
- Травмы сосудов и нервов
- Тромбозы вен
- Жировую эмболию (попадание частичек костного мозга в общий кровоток и далее в легкие, такое осложнение перелома не обязательно может быть связано с операцией)
- Фиксацию фрагментов в порочном положении или невозможность добиться правильного их положения
- Замедление консолидации фрагментов или формирование ложного сустава (когда перелом срастается медленней обычного или не срастается вовсе)
- Дискомфортные ощущения в области стоящих металлоконструкций (иногда винты или стержень могут раздражать расположенные над ними мышцы и сухожилия)
В нашей клинике мы можем предложить Вам специально разработанные металлоконструкции для фиксации переломов бедренной кости, изготовленные из различных материалов, а также подобрать наиболее подходящий в Вашем конкретном случае. Результат операции в большой степени зависит не только от качества импланта, но и от навыка и опыта хирурга. Специалисты нашей клиники имеет опыт лечения нескольких сотен переломов данной локализации в течении более 10 лет.
Мы применяем только минимально инвазивные методики операций на бедре. Пациенты, которым выполнялась операция в условиях нашей клиники, возвращаются к двигательной активности уже на следующий день после операции.

Онемение в бедре может привести к потере чувствительности во всём бедре или в его части. Оно также может привести к мышечной слабости и нарушению функционирования всей ноги. Ранняя диагностика может помочь замедлить прогресс онемения и подобрать лучший вариант лечения.
Боль в шее, остеохондроз, межпозвонковая грыжа, протрузия, спондилез, спондилоартроз. -->
Что такое онемение в бедре?
Онемение определяется как потеря ощущений или чувствительности в части Вашего тела. Оно часто бывает вызвано компрессией нерва или повреждением пучка нервов. Несмотря на то, что онемение в руке или ноге — рядовое событие для многих людей, зачастую вызванное длительным нахождением в неудобной позе, онемение в бедре может быть признаком более серьёзной проблемы со здоровьем.
Симптомы онемения в бедре
Основным симптомом онемения в бедре является потеря чувствительности в области бедра. Потеря чувствительности также может повлиять на функционирование мышц ноги. Обычно онемение сопровождается рядом других симптомов, включая:
- покалывания;
- чувство жжения;
- чувствительность к прикосновениям;
- слабость в ноге.
Спортивные травмы или интенсивные тренировки могут привести к боли или онемению в перенапряжённых мышцах. Тем не менее, если онемение в бедре сохраняется или усиливается, то это может быть признаком более серьёзной проблемы.
Обратитесь за срочной медицинской помощью, если Вы начали испытывать следующие симптомы:
- тупую боль в повреждённой области;
- боль в бедре, которая распространяется на паховую область или ягодицу;
- проблемы при ходьбе;
- проблемы со сном.
Причины онемения в бедре
Сквозь наше тело проходит запутанная и сложная сеть нервов, ответственных за передачу сигналов от головного мозга к другим частям тела и наоборот. Инфекция или повреждение этих нервов могут привести к онемению и боли, в том числе, и в области бедра.
Существует множество медицинских состояний, для которых характерно онемение в бедре.
Ишиас является наиболее частой причиной онемения в бедре.
Ишиас вызывает стреляющую боль, начинающуюся в поясничном отделе позвоночника и распространяющуюся по всей ноге до пальцев стопы. Ишиас также может вызвать боль, иррадиирующую в ягодицы и бёдра. Это состояние, как правило, охватывает одну сторону тела.
Несмотря на то, что первичным симптомом ишиаса является боль, Вы также можете испытывать онемение и мышечную слабость в ноге и стопе.
Причиной ишиаса, как правило, является межпозвонковая грыжа поясничного отдела позвоночника. Если при ишиасе есть онемение в бедре, то обычно этот симптом соответствует большой грыже диска или грыже диска на фоне узкого позвоночного канала.
Ишиас может быть вызван опухолью или инфекцией в просвете позвоночного канала, поэтому необходимо сделать МРТ поясничного отдела позвоночника.
Ишиас лечится при помощи безнагрузочного вытяжения позвоночника, физиотерапии, массажа и лечебной физкультуры.
Растяжение мышцы в результате травмы или упражнений может стать причиной боль в бедре и (иногда) онемения. Растяжение или разрыв мышцы могут произойти в любой части тела, но они часто возникают в ногах.
Растяжение мышцы — это неопасное состояние, которое, как правило, лечится с помощью отдыха. Если дискомфорт продолжается более нескольких дней, то подумайте о том, чтобы ограничить Вашу физическую активность. Это даст ноге время для того, чтобы зажить. Если боль, онемение и другие симптомы со временем усиливаются, то Вам стоит немедленно обратиться к врачу, так как у Вас может развиться более серьёзное повреждение.
Парестетическая мералгия, также известная как синдром Бернгардта-Рота, является неврологическим состоянием, которое вызывает изменения чувствительности по наружной стороне бедра.
Симптомы мералгии включают боль, жжение, покалывания и частичную потерю чувствительности в результате сдавления наружного кожного нерва бедра (n. cutaneus femoris lateralis). Этот нерв начинается в поясничном отделе позвоночника и покидает тазовую область под паховой связкой.
Ношение обтягивающей одежды, а также длительная ходьба, работа за компьютером или катание на велосипеде могут повлечь за собой развитие парестетической мералгии. Она также может быть осложнением операции на бедре или позвоночнике. Обычно симптомы мералгии поражают одну сторону тела и могут усиливаться во время ходьбы или в положении стоя.
Исследование 2011 года обнаружило связь между парестетической мералгией, ожирением и диабетом. Люди с диабетом в семь раз чаще страдают от парестетической мералгии, чем остальное население. Она также распространена среди беременных женщин и тех, кто перенёс травму бедра.
Парестетическую мералгию часто лечат с помощью небольшой корректировки образа жизни. В более серьёзных случаях пациентам с парестетической мералгией может потребоваться консервативное лечение. Операции проводятся редко, но показаны в тех случаях, когда пациент страдает от длительных симптомов.
Дисфункция бедренного нерва или бедренная невропатия — это нарушение моторной функции и чувствительности в ноге, вызванное повреждением бедренного нерва. Бедренная невропатия может быть результатом травмы, длительного сдавления нерва или заболевания. В большинстве случаев это состояние проходит само по себе и не требует лечения. Тем не менее, Вам могут быть прописаны лекарственные препараты и физиотерапия, если симптомы продолжают Вас беспокоить.
Бедренный нерв — один из самых крупных нервов ноги. Он расположен рядом с пахом и контролирует мышцы, которые выпрямляют ногу и обеспечивают движение бедра. Из-за своего расположения бедренный нерв, в отличие от многих других нервов, повреждается редко. Повреждение бедренного нерва может привести к трудностям при ходьбе и проблемам с чувствительностью в ноге и стопе.
Повреждение бедренного нерва может быть результатом:
- прямой травмы;
- опухоли или другого образования, блокирующего или защемляющего часть нерва;
- длительного давления на нерв;
- перелома таза;
- облучения таза;
- кровоизлияния или кровотечения в забрюшинном пространстве;
- катетера, вставленного в бедренную артерию во время хирургической процедуры.
Диабет также может привести к бедренной невропатии. Диабет может вызвать обширное повреждение нервов в результате колебаний сахара в крови и артериального давления. Повреждение нервов, затрагивающее Ваши ноги, стопы, пальцы, руки и кисти рук известно как периферическая невропатия. В настоящее время неизвестно, является ли дисфункция бедренного нерва периферической невропатией или же формой диабетической амиотрофии.
Это состояния может привести к трудностям при ходьбе. Ваши нога или колено могут ощущаться слабыми, и Вам может быть трудно опираться на повреждённую ногу.
Для бедренной невропатии также характерны необычные симптомы, которые включают:
- онемение в любой части ноги (обычно по передней стороне или в бедре);
- покалывания в любой области ноги;
- тупую боль в области гениталий;
- слабость в мышцах ног;
- трудности при распрямлении колена из-за слабости квадрицепсов;
- выгибание ноги или колена.
Диабетическая невропатия — это состояние, вызванное диабетом и связанное с повреждением нервов. Высокое артериальное давление может повредить нервные волокна, часто вызывая такие симптомы, как онемение и потеря чувствительности. Сперва симптомы, как правило, ощущаются в ноге и стопе, но затем могут распространиться на кисти, руки и другие части тела.
Несмотря на то, что в некоторых случаях симптомы диабетической невропатии могут быть лёгкими, это состояние может быть фатальным. Ведение здорового образа жизни предотвращает развитие диабетической невропатии. Если Вам диагностировали это состояние, обсудите с врачом варианты лечения, чтобы избежать прогрессирования симптомов.
Лечение онемения в бедре
Лечение онемения в бедре зависит от его причины. В простых случаях онемение в бедре может пройти само по себе.
Ваш врач также может рекомендовать консервативные методы лечения, направленные на уменьшение онемения и других симптомов. Для того, чтобы облегчить своё состояние, Вам необходимо:
- придерживаться здоровой диеты;
- регулярно упражняться;
- сбросить лишний вес;
- носить более просторную одежду.
В более сложных случаях Ваш врач может сосредоточиться на декомпрессии нерва и облегчении боли. Вам могут быть прописаны нейромодуляторы или противовоспалительные препараты. Тем не менее, лекарства не способны повлиять на причину онемения.
Серьёзные случаи онемения в бедре могут потребовать операции. Если Ваши симптомы распространились на большую часть ноги или тела, Ваш врач может предложить операцию для удаления того, что закупоривает или сдавливает Ваш нерв.
Прогноз
Онемение в бедре не всегда опасно и зачастую лечится с помощью отдыха. Тем не менее, если Ваши симптомы усиливаются, или онемение распространяется, обратитесь за помощью к специалистам.
Запланируйте визит к врачу, если онемение и боль возникли внезапно. Не стоит заниматься самодиагностикой и самолечением.
Читайте также:


