Имплантант в кость бедра
Перед операцией встает проблема выбора импланта. Лечащий врач предложит варианты, но пациенту лучше разобраться в вопросах разнообразия эндопротезов. Какой лучше искусственный сустав и сколько он стоит?

Для бесцементной фиксации
Виды тазобедренных имплантов
Выпускаемые заменители тазобедренных суставов имеют высокое качество. Это касается всех производителей, работающих в Европе или в США. Поэтому говорить о том, какой из протезов лучше или хуже некорректно.
Главная суть различия эндопротезов – пара трения, образуемая из-за материалов, из которых изготовлены головка и искусственная вертлужная впадина (либо вкладыш).
- Металл-полиэтилен. Металлическая головка неустойчива к износу, а сложный полимер вкладыша, вставляемого в вертлужную впадину, снижает силу трения. Это экономный вариант, так как цена в Москве на них невысока.
- Металл-металл. Частое сочетание материалов, которое применяют все реже, по причине частых осложнений из-за продуктов трения металла.
- Керамика-керамика. Самый дорогой вариант, так как технически сложен в производстве. Обладает минимальным трением с редкими осложнениями после установки. Керамика имеет высокую цену, так как цена примерно в 2 раза выше аналогов.

Разновидности пар трения.
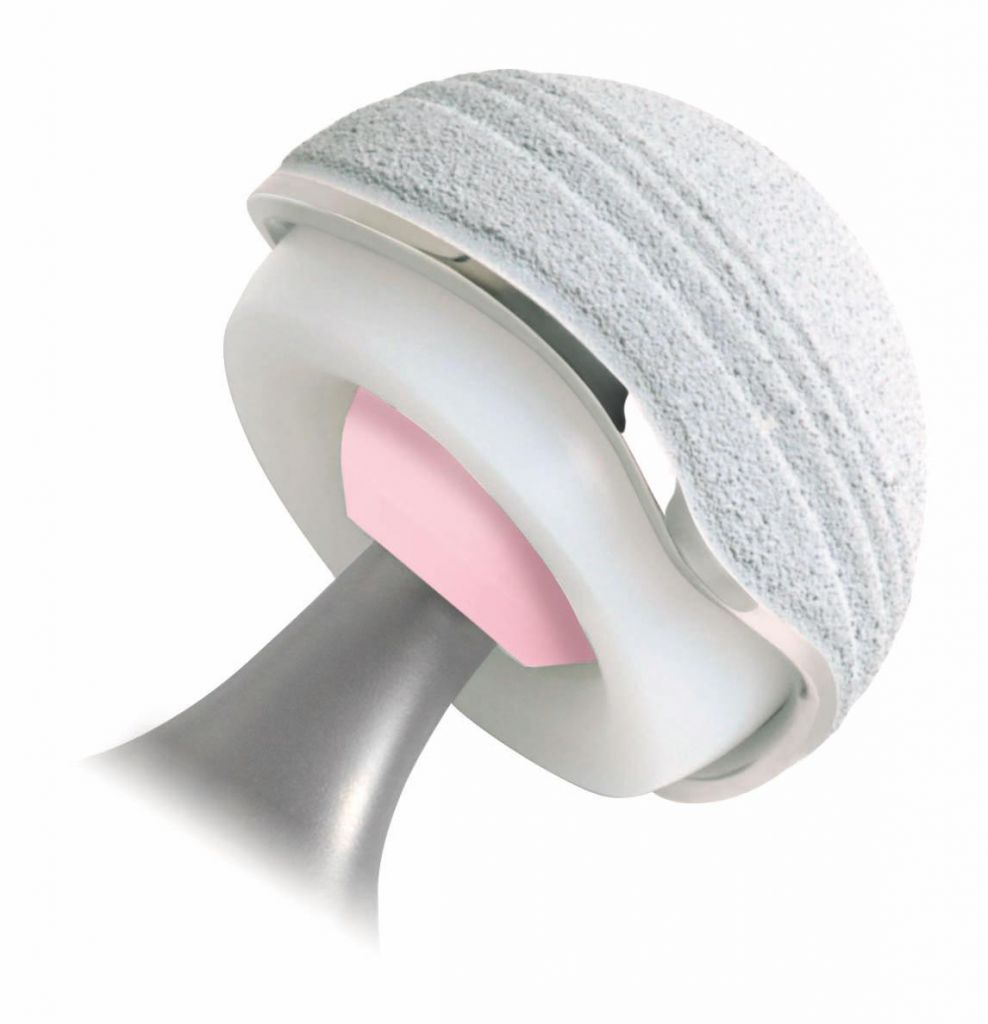
Розовая — керамика, белая — полиэтилен.
Как фиксируются протезы
Различие в конструкции зависит не только от пары трения. У некоторых пациентов поражается и вертлужная впадина, к которой крепится головка бедренной кости. В этом случае врачу придется заменить обе части поврежденного сустава. Такая операция называется тотальным эндопротезированием.
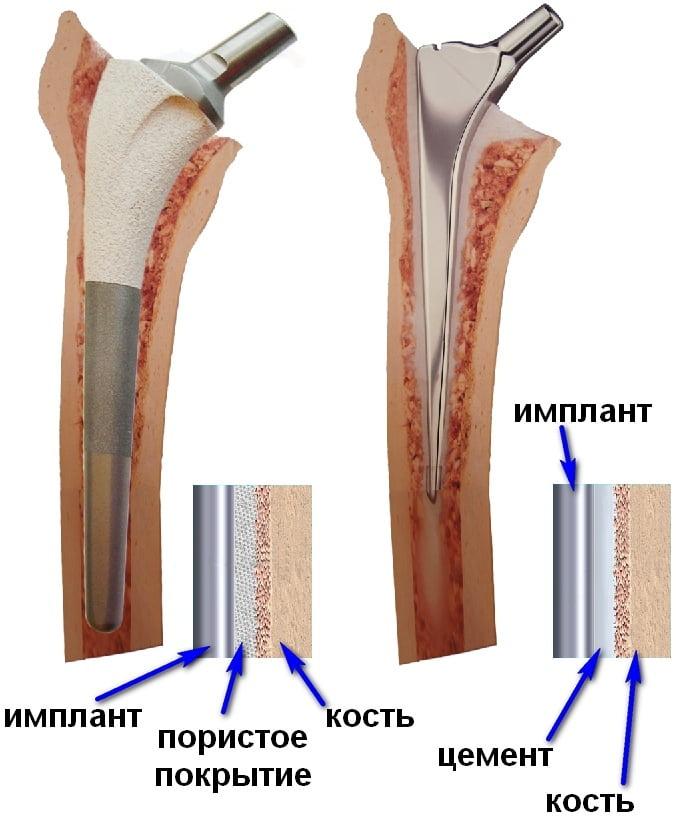
Виды фиксации импланта в кости:
- Бесцементный протез. Как однополюсная, так и биполярная искусственная конструкция может вставляться в собственную бедренную кость пациента без добавления фиксирующего цемента. Применяется у молодых пациентов с целью увеличить долговечность службы изделия.
- Цементный. Необходим у пожилых пациентов и имеющих аутоиммунные заболевания. Из-за хрупкости собственной бедренной кости, штифт металлической конструкции дополнительно укрепляется цементом. На реабилитацию влияет незначительно, так как возможна установка любой пары трения.
Любая искусственная конструкция прослужит много лет при правильной эксплуатации. Главный недостаток керамических протезов – хрупкость и характерный хруст. Если первая проблема дает о себе знать у 0.5% всех пациентов, то судя по отзывам, хорошо слышимый другими людьми хруст в прооперированном суставе, волнует многих.
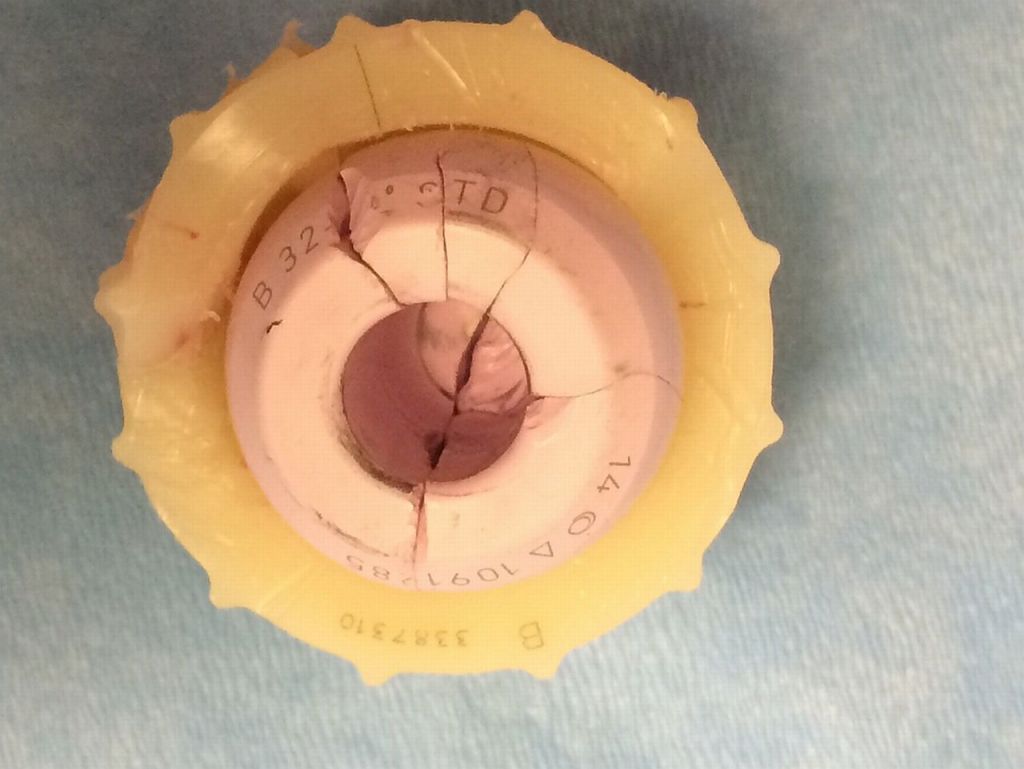
Так выглядит треснувшая керамическая головка.
Для пары трения металл-металл типична проблема совершенно иного рода. В процессе износа образуется мельчайшая стружка, которая всасывается в кровь и вызывает местную реакцию. Возникают локальные отеки тканей, а намного реже – системная реакция на металл. Отек существенно ограничивает подвижность больных, но поддается лечению консервативно. Однако длительные курсы терапии не способствуют радости людей, которым установлен дорогостоящий искусственный сустав.
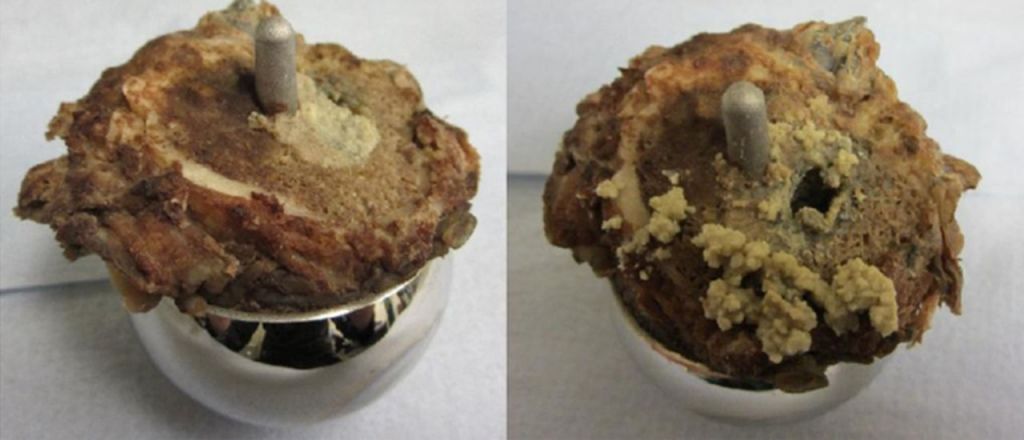
Окислы металла под металлической головкой.
Пары трения металл-полиэтилен и керамика-полиэтилен обладают меньшим раздражающим действием. Но для них также характерен местный отек, но со значительно более мягким течением. Однако совершенно недопустимы высокие физические нагрузки, так как они резко повышают износ конструкции.
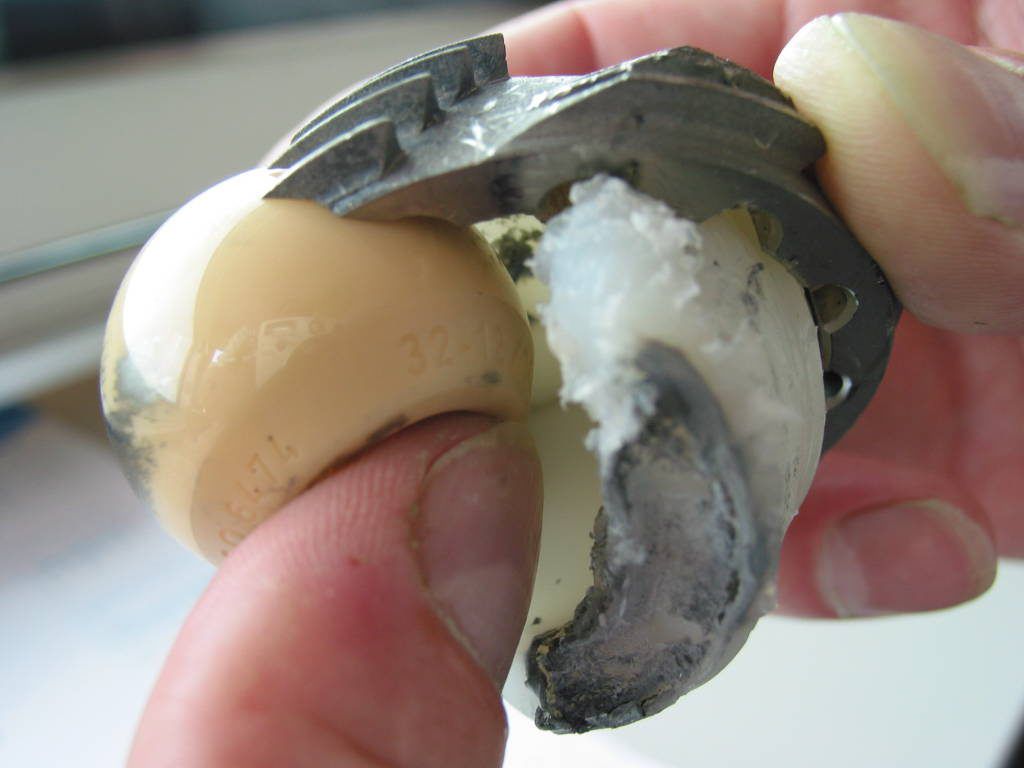
Как керамика может разрушить окружающие материалы. Тотальный износ.

Тазобедренный сустав: цена протеза
В аптеке искусственные импланты для эндопротезирования не продаются. Ими занимается несколько фирм в крупных городах. Цена будет зависеть от нескольких факторов:
- наценка дилера;
- бренд;
- особенности конструкции;
- покупка напрямую у официального представителя либо через посредника в стационаре;
- качество изготовления и конкретная модель протеза.
Титановый протез известной фирмы-изготовителя в Москве стоит 99-120 тысяч рублей. Азиатские конструкции примерно в 2 раза дешевле. Если пара трения керамика-керамика, то цена колеблется в пределах 200 тысяч рублей. Средний чек классической конструкции металл-полиэтилен не превышает половины от керамического изделия. При покупке в стационаре возможна дополнительная накрутка, маскируемая дополнительными медицинскими услугами.
Купить протез тазобедренного сустава в Москве
Прежде чем самостоятельно приобретать искусственный имплант, необходимо обсудить со специалистом его конструкцию. Важно учесть, какой образ жизни ведет пациент. При активных занятиях спортом в молодом возрасте придется выбирать прочные особенные конструкции. Цены в Москве:
- Zimmer. Эта международная корпорация, с успехом работающая в течение многих лет, предлагает соотношение цена/качество. Однополюсный титановый протез обойдется от 75 тысяч рублей. Биполярный для тотального эндопротезирования примерно в 1.5 раза дороже. Керамика стоит 200000 рублей.
![]()
- Johnson-Johnson. Несмотря на раскрученность бренда, доля его изделий на московском рынке невысока. Фирма предлагает протезы под маркой DePuy. Средний чек простых изделий превышает 150 тысяч рублей.
![]()
- Biomet. Несмотря на высокое качество эндопротезов, их весьма нечасто покупают. Имланты дороже, чем Zimmer, покупка биполярного импланта обойдется в 140-150 тысяч рублей, керамика – примерно в 2 раза дороже.
![]()
- Stryker. Неплохо зарекомендовавшая себя международная корпорация. Имеет широкий спектр выпускаемой продукции. Высокие цены сравнимы с таковыми у компании Johnson-Johnson. Изделия Stryker дешевле лишь на 8-12%.
- Smith&Nephew. Редкий гость на рынке России. Однако протезы долговечны и износостойки. Цена сравнима с Biomet.
- Китайские компании и производители из Тайваня. Они производят клоны всех известных американских и европейских брендов. Цена обычно в 1.5-2 раза дешевле. Но из-за малого процента установок в Москве, оценить их качество сложно.
Сколько стоит имплант тазобедренного сустава в столице РФ, зависит от многих причин, особенно от фирмы-изготовителя. Однако керамический эндопротез всегда на 50-70% дороже.

Zimmer – протезы тазобедренного сустава
Можно ли ставить эти протезы? Ответ положительный, так как изделия проходят многоуровневый контроль на производстве, а затем устанавливаются пациентам. Те больные, которым заменили тазобедренный сустав, отмечают высочайшее качество жизни после нескольких месяцев реабилитации. Отзывы свидетельствуют, что срок службы протезов фирмы Zimmer, превышает 15 лет. Опросить многих пациентов не удается, так как из-за преклонного возраста они умирают в силу естественных причин. При патологоанатомических вскрытиях отмечается низкий износ конструкций даже после многолетней эксплуатации.
Главные преимущества эндопротезов фирмы Zimmer можно представить так:
- цена;
- огромный модельный ряд;
- простота установки;
- надежность конструкции;
- большой срок службы;
- низкий процент осложнений;
- широкая дистрибьюторская сеть.
Сколько служит протез больным? При правильной эксплуатации пациент сможет полноценно двигаться всю жизнь. Более 75% людей заканчивают жизнь с первично установленным имплантом.
У конструкций зиммер сроки эксплуатации прописаны в инструкции по применению изделия. Сколько лет гарантирует производитель? Минимум 8 лет полноценных движений. Протез не добавляет массы тела больному, так как сколько весит изделие, строго оговорено в договоре с покупателем. Вес, в зависимости от конструкции, не превышает 500 грамм. Пациентов всегда интересует вопрос, а можно ли бегать или заниматься активным спортом? Но в этом случае ответ зависит от марки установленной конструкции. При керамических протезах допускаются активные занятия спортом, в том числе и бег.
Стоимость тазобедренного протеза
Протезы Zimmer самые популярные, а модельный ряд имеет все необходимые виды ортопедических имплантов. Какие лучше импланты у фирмы? Это зависит от того, как больной будет его использовать. Для обычной повседневной жизни с невысоким темпом подойдут все варианты конструкций. Цена в Москве.
- Классический биполярный имплант. Оснащен парой трения металл-полиэтилен. Долговечность – вплоть до пожизненной при умеренной эксплуатации. Сумма, которую просит за изделие изготовитель, обычно не превышает 120 тысяч рублей.
- Однополюсный титановый протез. Самый дешевый вариант. Протезируется только головка бедренной кости, а вертлужная впадина остается собственной. Пару трения выбрать невозможно, она всегда содержит металлические компоненты. Старт ценника – от 75 тысяч рублей.
- Керамический. Наиболее дорогой вид конструкции. Обладает минимальным градиентом трения и износа. Цена начинается от 200 тысяч рублей.

Черная керамика, которая дороже и долговечнее обычной розовой или желтой.
Если подытожить, то вопрос, сколько стоит конструкция от фирмы Zimmer зависит непосредственно от модели. Цена в Москве начинается от 75 тысяч рублей.

Практикующий врач-невролог, стаж 14 лет.
Мужу заменили тазобедренный сустав и теперь болит сустав на другой ноге и надо делать операцию. Можно поставить сустав другой фирмы по квоте, а это значит более дешёвый?
Комментарий оставлен 10/10/2019 в 7:50 пп
Это нужно спросить в конкретной клинике где будет проходить операция.
Комментарий оставлен 14/10/2019 в 11:59 дп
28/02/2008 г. Мне поставили тазобедренный эндопротез фирмы DePuy до настоящего времени все было хорошо. Сейчас у меня появились боли в тазобедренном суставе.С чем это может быть связано, боюсь что истек срок годности эндопротеза или там что-то сломалось.
Комментарий оставлен 22/08/2019 в 10:57 дп
Нина Петровна, вам лучше показаться врачу, сделать рентген и с точностью определить в чем проблема.
Комментарий оставлен 22/08/2019 в 3:37 пп
Комментарий оставлен 07/05/2019 в 12:57 пп
Комментарий оставлен 09/05/2019 в 9:25 дп
О, всё же решили опубликовать, правда, не всю переписку, а только вырванный последний комментарий! Работа врача — это и умение рисковать, в том числе. Магнитный материал в поле 1 Тл — вообще не проблема, никаких негативных эффектов не будет. Есть такая наука — физика называется, так вот, её постулаты стоят выше инструкции производителя.
Вы написали много букв, но сосредоточились толкьо на проблеме магнитных материалов в VHN/ А как насчёт УЗИ-исследвоания и КТ, о которых я писал ранее? Против них у вас нет никакого аргумента, поэтому вы просто опустили эти варианты.
Комментарий оставлен 24/06/2019 в 9:51 дп
Доброго времени суток, подскажите как можно узнать (может есть база данных) какой вид тазобедреного импланта установлен
Комментарий оставлен 28/04/2019 в 10:01 пп
Если нет индетификаторов импланта на руках, то скорее всего никак не узнать.
Комментарий оставлен 29/04/2019 в 9:21 дп
Элементарно, делаете рентген и прекрасно видите, какие пары трения там стоят. Консультант явно не в теме
Комментарий оставлен 07/05/2019 в 12:39 пп
Здравствуйте. Подскажите лучшее сочетание цена -качество для девушки 28 лет ведущей активный образ жизни
Комментарий оставлен 17/04/2019 в 5:09 пп
Устанавливаете ли вы керамические эндопротезы завода НЭВЗ Керамикс?
Комментарий оставлен 06/03/2019 в 2:05 дп
Комментарий оставлен 06/03/2019 в 8:42 дп
В августе 2018 года мне сделали операцию по замене тазобедренного сустава в Крыму. Месяц заживал операционный шов. Все время сочилась желтая жидкость в одном месте, потом в другом. Постоянно мучили боли в паху. Занимался зарядкой. В декабре почувствовал себя хуже. При вставании мышцы бедра как будто что-то стягивало и сделать шаг стало больно. Усилились боли в паху, а при поворачивании ноги в сторону, боль отдавала в ягодицу. Показались врачу, сказали в чашке протеза рассыпался цемент, нужно менять чашку. Подскажите, замена чашки это неизбежно, или есть другие способы лечения. И если не избежать повторной операции, то какую пару лучше поставить, чтобы снова не повторилось то же самое. Тем более врач не дает гарантии, что после замены все будет хорошо. Спасибо.
Комментарий оставлен 02/03/2019 в 5:36 пп
В первую очередь нужно понимать, что отвечая на ваш вопрос мы не знаем объективной картины. Доподлинно неизвестно, действительно ли дело в чашке и цементе. Но если предположить что все именно так, то никаких мер кроме хирургических в этом случае быть не может. При этом, большой вопрос к квалификации хирурга, потому что таких последствий быть не должно. А так же, все что произошло с Вами не имеет никакой связи с парой трения, то есть будь хоть какая, от подобных проблем это не спасет. Поэтому нужно выбирать не пару трения, а хирурга. С уважением.
Комментарий оставлен 03/03/2019 в 10:13 дп
Перелом шейки бедра. Возраст 94г. По предварительным обследованиям риск 4. Советуете ли оперативное лечение?
Комментарий оставлен 27/11/2018 в 8:57 пп
Лучше чем врач который видит пациента лично совет мы не дадим к сожалению. Тем более решение принимается на основании комплекса показателей или другим словами рисков и выгод от лечения.
Комментарий оставлен 28/11/2018 в 11:32 дп
Здравствуйте. У меня в детстве был врожденый вывих тазобедренного сустава. сейчас мне 36 лет. поставили диагноз сейчас коксоартроз 2 степени . ночью боли не беспокоят. немного появилась хромота, прошла курс лечения уколов, физ.кабинет, стало легче. скажите пожалуйста, как нужно стать на очередь на операцию.если я иногородняя?
Комментарий оставлен 14/11/2018 в 7:17 пп
Здравствуйте, мы лечим зарубежом.
Комментарий оставлен 15/11/2018 в 9:53 дп
Здравствуйте. Вы сделали операцию?
Комментарий оставлен 06/01/2019 в 7:57 дп
Здравствуйте.Скажите пожалуйста.Перелом шейки бедра.Возможна ли операция при остеопорозе,чтобы сделать искусственный сустав?
Комментарий оставлен 26/10/2018 в 11:28 дп
В целом возможна, но нужно смотреть на состояние костной ткани.
Комментарий оставлен 26/10/2018 в 12:08 пп
Добрый день. мне 13 лет назад сделали операции двухстороннему эндопротезированию обоих тащобедренных суставов. Хочу выразить благодарность создателям данной конструкции. Я занимаюсь парашютным спортом, и живу полноценной жизнью.
Комментарий оставлен 18/10/2018 в 7:01 дп
Мне тоже предстоит протезирование. Подскажите какой у вас протез. Из чего и какой фирмы.
Комментарий оставлен 10/04/2019 в 6:18 дп
Здравствуйте, мня зовут Роман, я из Москвы…
Мне 52 года, имею диагноз «посттравматический коксартроз 2-3 степени…
Через месяц мне предстоит операция в 67-й больнице по тотальному безцементному эндопротезированию левого тазобедренного сустава.
Конечно хотелось бы поставить самый надёжный и долговечный протез…
Какой протез посоветуете, и существуют ли способы получить помощь от государства или страховой компании для приобретения такого изделия…
Спасибо!
Комментарий оставлен 18/08/2018 в 9:36 дп
Добрый день, Роман! Все производители протезов имеют +/- одинаковые характеристики. Если не углубляться в детали, то лучше обратить внимание на пару трения которая подлежит установке. Главное — не соглашаться на имплант с металическим компонентом в паре трения, а установить например пару кермаика-полиэтилен. Как получить помощь от государства мы к сожалению не подскажем.
Комментарий оставлен 18/08/2018 в 12:09 пп
Подскажите пожалуйста сколько стоит и можно ли купить в Москве эндопротез тазобедренного сустава oxinium on XLPE (черная керамика) видимопроизводитель Zimmer , страна производитель и срок эксплуатации протеза
Спасибо
Комментарий оставлен 31/07/2018 в 9:29 дп
К сожалению, где купить протезы мы не знаем. Можем лишь отметить, что черная керамика не даст Вам фактических преимуществ в сроке службы.
Комментарий оставлен 31/07/2018 в 9:53 дп
Скажите пожалуйста сколько стоит головка тазобедренного сустава и из какого материала (металл, керамика)?
спасибо
Костная пластика при эндопротезировании тазобедренного сустава.
В.В.Соколов, А.Л.Логунов, Н.В.Загородний
Применение костных трансплантатов в эндопротезировании тазобедренного сустава всегда было оправдано при наличии дефектов, связанных с дисплазиями вертлужной впадины, лизисом кости при ревматоидном артрите, дефектах, возникших при асептической нестабильности эндопротеза. В таких случаях применяется как структурный, так и измельченный костный материал.
В литературе имеются данные о высоком проценте нестабильности вертлужного компонента (46%) у пациентов, которым был применен крупный структурный трансплантат для покрытия гнезда эндопротеза. Как выражаются сами авторы, данная нестабильность наступает “внезапно и катастрофически” .
Имеются также противоположные данные, демонстрирующие весьма обнадеживающие результаты - от 0 до 5% асептической нестабильности гнезда вертлужной впадины на отдаленных сроках наблюдения.
Первичная протрузия вертлужной впадины при ревматоидном артрите или при других видах остеоартроза весьма успешно восстанавливается при помощи укрепляющих колец с использованием костных трансплантатов в виде стружки или пластин, в зависимости от дефекта. До 82% хороших результатов по данным литературы получены при применении антипротрузионного кольца Мюллера на сроках наблюдения до 8 лет.
Большинство ревизионных операций неизбежно требуют костную пластику либо вертлужной впадины, либо проксимального отдела бедра. До 4% бесцементных вертлужных компонентов эндопротезов требуют ревизионного вмешательства на сроках после 4 лет, что свидетельствует об отличных результатах применения бесцементной фиксации.
Несмотря на данные сообщения, становится ясно, что имеются определенные условия, при которых бесцементные компоненты демонстрируют высокий уровень нестабильности. В таких случаях антипротрузионные кольца в комбинации с костной пластикой могут предотвратить миграцию гнезда впадины и рассматриваться как метод выбора, если так называемая биологическая фиксация компонента оказалась неудовлетворительной.
Успешное применение структурных трансплантатов при восстановлении значительных дефектов вертлужной впадины было описано во многих публикациях.
Применение костной пластики проксимального отдела бедра методом импакции костной стружки, а также кортикальных трансплантатов доказало свою эффективность.
Целью этой статьи является анализ и представление результатов нашего собственного опыта применения техники ауто- и аллопластики при эндопротезировании тазобедренного сустава у разных групп пациентов.
Шестьдесят два пациента (70 тазобедренных суставов) были оперированы по поводу диспластического коксартроза. Все случаи дисплазии относились к первой стадии по классификации Dunn. Пять пациентов были мужчины, 57 - женщины. Максимальные сроки наблюдения составляли 30 месяцев. Средний возраст пациентов - 45 лет. Полная костная интеграция трансплантата наблюдалась у 100 % больных уже после 8 - 12 месяцев.
Во всех случаях применялись цементные эндопротезы фирмы Sulzer Beznoska Biomet.
Структурные аутотрансплантаты (половина головки бедра) использовались для создания необходимой формы покрытия гнезда вертлужной впадины, обеспечивающей адекватную опору. Трансплантат фиксировался одним или двумя винтами, направленными перпендикулярно линии соединения с тазовой костью.
Костные трансплантаты покрывали от 15% до 45% поверхности вертлужного компонента. Отмечалась незначительная резорбция трансплантата в 15% случаев. Оценка проводилась по методике Gerber & Harris. Ни один из трансплантатов не был фрагментирован или сломан.
Четверо пациентов имели послеоперационное осложнение в виде вывиха эндопротеза. Лечение проводилось путем закрытого вправления вывиха у двух больных и у одного было применено открытое вправление в связи с интерпозицией винта в гнездо вертлужной впадины. Один больной имел осложнение в виде глубокой инфекции. Дважды проводилось ревизионное вмешательство, но окончательно был оставлен ложный сустав вследствие неудачных попыток спасти эндопротез.
Сращение костного трансплантата было очевидно даже в случаях значительного остеопороза у пожилых пациентов. Ни один из наблюдаемых больных не нуждался в дополнительной опоре при ходьбе при осмотре их на отдаленных сроках наблюдения.
Семьдесят пациентов (76 тазобедренных суставов; 56 пациентов были женского пола, 20 - мужского) были оперированы по поводу первичной протрузии вертлужной впадины с применением антипротрузионного кольца Мюллера в комбинации с костной пластикой в виде фрагментированной кости (стружки) или костных пластин, закрывающих дефект дна вертлужной впадины. Данная методика позволяет восстановить костную массу дна вертлужной впадины и предотвратить медиальную миграцию вертлужного компонента.. 45 больных страдали ревматоидным артритом, у остальных был выявлен остеоартроз. Средний возраст больных составил 57 лет. После 24 месяцев наблюдения ни одно гнездо вертлужной впадины не отмечало признаков явной или потенциальной нестабильности, на рентгенограммах наблюдалась полная интеграция костных трансплантатов.
Двадцать пациентов с асептической нестабильностью эндопротезов были оперированы с применением костной пластики. 18 из них были женщины и 2 - мужчины. Средний возраст больных составил 61 год.
Для оценки дефицита костной ткани мы пользовались классификацией Paproski для того, чтобы до операции определить необходимость и характер костной пластики, в особенности если костный банк в больнице отсутствует и необходимо заказывать трансплантат в специализированной лаборатории.
Четыре пациента имели 3А тип ацетабулярного дефекта, где костная стружка и пластинчатые трансплантаты были использованы в комбинации с кольцом Мюллера. Последнее фиксировалось 3 - 4 винтами для достижения прочной фиксации всей этой конструкции к материнской кости. 14 случаев были отнесены к 2А типу дефектов, где применялась костная стружка и кольцо Мюллера. Двое больных были отнесены к 2В типу дефектов вертлужной впадины. В этих случаях кольцо Мюллера не применялось, но мощный структурный трансплантат был необходим для формирования верхнего края вертлужной впадины. Один из этих больных был оперирован в нашей клинике два года назад по поводу диспластического коксартроза. Во время первой операции костная пластика крыши вертлужной впадины не проводилась, так как имелся мощный опорный экзостоз. Но через два года этот пациент начал отмечать увеличение хромоты и укорочение оперированной конечности. На рентгенограмме были выявлены перелом экзостоза и краниальная миграция гнезда вертлужной впадины.
У четырех пациентов применялись структурные костные трансплантаты для закрытия дефектов проксимального отдела бедра. Эти случаи имели 2В тип дефекта через 28 лет после операции с применением эндопротеза Сиваша. Оба компонента эндопротеза были нестабильны, но, несмотря на это, крайне трудно было их удалить. У одного пациента гнездо протеза мигрировало более чем на 4 см краниально, но относительно легко было удалено, в то время как ножка эндопротеза была полностью стабильна и ее невозможно было удалить из-за костных мостов, вросших в окно эндопротеза. Боковая стенка бедра была открыта при помощи осцилляторной пилы и костные мосты были разрушены, только после этого ножку удалось удалить.
Мягкие ткани вокруг головок эндопротезов у этих больных были без признаков металлоза. Другие случаи, где производилась ревизия эндопротезов Сиваша, имели измененные ткани вокруг в виде черной импрегнации даже тазовых костей.
У одного пациента имелся значительный дефект проксимального отдела бедра, который был замещен значительных размеров аллотрансплантатом, повторяющим полностью форму дефекта бедра и фиксированным проволочными швами. После 12 месяцев остеоинтеграция отмечалась на контрольной рентгенограмме.
При ревизии бедренных компонентов мы использовали бесцементную ножку Вагнера, прямые ножки Мюллера, СИНКО, ИСКО-РУДН.
Костная пластика в эдопротезировании тазобедренного сустава несомненно является весьма успешным методом, улучшающим результаты лечения.
В случаях дисплазии тазобедренного сустава имеются некоторые альтернативы костной пластике, такие как ввинчивающаяся чашка Zwai-Muller, которая применяется без формирования костного навеса, но по данным некоторых авторов эти чашки при ревизионных случаях демонстрируют слабые результаты. Имеются публикации об успешном применении сверхмалых размеров гнезд вертлужных впадин для достижения полного костного покрытия. Несмотря на некоторые данные о высоком уровне неудач при применении костной пластики верхнелатерального аспекта вертлужной впадины (46%), имеются совершенно противоположные результаты, где отмечаются всего до 5% нестабильностей вертлужного компонента на сроках наблюдения в 4 года. Наши собственные результаты подтверждают последнее со 100% успехом после операции через 2 года.
Преимущества восстановления вертлужной впадины с применением кольца Мюллера описаны во многих клинических публикациях. Как рекомендует сам автор, а также по рекомендации Charnley, полость под антипротрузионным кольцом заполняется костным цементом. Однако последние сообщения доказывают успешность применения костной пластики для заполнения полости под кольцом и результаты весьма обнадеживающие после 4 лет наблюдения.
В нашем исследовании мы получили результаты, соответствующие вышеизложенным, и по отдаленным срокам надеемся представить данные в следующих публикациях.
При ревизионном эндопротезировании с применением цемента имеется высокий процент нестабильностей вертлужного компонента, достигающий 30% после относительно короткого периода наблюдений (4 - 7 лет). Применение костной пластики для восстановления нормального центра вращения сустава и биомеханики конечности позволяет улучшить качество ревизионных операций.
В случаях, когда имеется значительный костный дефект при ревизии нестабильного эндопротеза Сиваша, применение костной пластики в особенности имеет практическое значение. Применение крупных структурных костных трансплантатов вполне оправдано в случаях, если материнская кость не может обеспечить стабильность компонентов.
Некоторые публикации представляют пессимистичные результаты применения крупных костных трансплантатов, в то время как другие авторы доказывают обратное с 97%-ным успешным результатом при наблюдении в течение 6 лет.
В нашей небольшой серии наблюдений за поведением крупных костных трансплантатов, примененных в ревизионном эндопротезировании, отмечается 100%-ная остеоинтеграция через 24 месяца после операции, что является весьма обнадеживающим фактом, позволяющим рекомендовать данный метод для широкого применения в подобных клинических случаях.
По материалам сайта Клиники Ортопедии и Травматологии ГКБ № 13 г. Москвы

Среди состояний, которые становятся причиной эндопротезирования тазобедренного сустава, около 90% случаев приходится на артроз. К другим относятся: аваскулярный некроз, перелом шейки бедренной кости и травматические повреждения сустава, воспалительные артропатии.
С каждым годом эндопротезы совершенствуются, в том числе и благодаря использованию современных биоматериалов. В общем, биоматериалы активно применяются в ортопедии и травматологии. Это керамические и углеродные материалы, биоактивное стекло, натуральные и синтетические полимеры и композиты на их основе.
Среди биоматериалов для изготовления имплантатов значительное место занимают металлы и их сплавы, в первую очередь титан с различными покрытиями, из которых изготавливаются эндопротезы или внутрикостные фиксирующие устройства.
Определение понятия остеоинтеграции
Введение имплантата в кость способствует созданию новой экосистемы, то есть взаимодействия живого с неживым. В связи с этим важную роль играет остеоинтеграция имплантата в костную ткань, которую впервые описал Brеnemark, изучая кровотечение в костях кроликов в условиях введения титановой конструкции.
В конце эксперимента исследователь отметил, что имплантаты тесно объединяются с костью. Он назвал это явление остеоинтеграцией - формированием прямой связи между внедренным неживым объектом и костной тканью без интерпозиции мягких тканей.
Первые наблюдения остеоинтеграции титанового имплантата позволили определить понятие на нескольких уровнях, клиническом, анатомическом, гистологическом и ультраструктурном.
Подробно остеоинтеграцию и стадии этого процесса описали Albrektsson и Johansson. На сегодняшний день специалисты изучают этот процесс в условиях имплантации различных биоматериалов, дополняют и расширяют представления о его механизмах.
Механизмы остеоинтеграции базируются на таких феноменах, как остеокондукция или остеоиндукция — составляющие взаимодействия имплантата с окружающими тканями.
Остеоиндукция — это прикрепление к поверхности имплантата клеток, которые мигрируют из кровяного сгустка, костного мозга, эндоста и периоста с последующей дифференциацией камбиальных клеток в остеогенные, биосинтеза ними макромолекул матрикса, его кальцификацией и формированием кости.
На основе процесса, который протекает на ранней стадии, в зависимости от миграции, адгезии клеток, их пролиферации и дифференциации, возможно прогнозировать успех процесса остеоинтеграции в целом.
Остеоиндукция, или остеогенная индукция, заключается в стимуляции способности малодифференцированных мезенхимальных клеток распределяться на разнородные клеточные элементы, включая клетки-остеобласты.
Остеоиндукция может быть первичной или вторичной. Она достигается благодаря индуктивным свойствам материала или посредством удержания на поверхности имплантата биологически активных веществ из межтканевой жидкости с последующей стимуляцией адгезии, пролиферации и дифференциации предшественников остеобластов.
К остеоиндукторам относят трансплантаты из костной ткани, деминерализованной кости, а также имплантаты, насыщенные биологически активными веществами (факторы роста).
Клеточные механизмы и стадии остеоинтеграции имплантата
Выделяют контактный и дистанционный остеогенез, процессы, которые были впервые описаны в 1980-х годах на основании изучения остеоинтеграции титанового имплантата.
В условиях контактного остеогенеза новая кость формируется в направлении от поверхности имплантата к травмированной кости. Минимальная дистанция между костью и имплантатом составляет до 1 мм, пространство между ними заполняется кровяным сгустком, из которого на поверхность имплантата мигрируют клетки — эритроциты, тромбоциты и клетки воспаления (полиморфноядерные гранулоциты и моноциты).
Предшественники остеогенных клеток на поверхности имплантата выделяют цитокины и факторы роста, способствует быстрой дифференциации клеток. На поверхности материала воспроизводятся условия для прикрепления остеогенных клеток, дифференциации их в остеобласты с экспрессией ими макромолекул матрикса для формирования остеоида и сетки костных трабекул, между которыми располагаются кровеносные сосуды и клетки-предшественники остеобластов.
Дистанционный остеогенез представляет собой образование кости в направлении от поверхности травмированной кости к имплантату. На поверхность кости активно мигрируют остеогенные клетки костного мозга и кровяного сгустка. Они формируют новую кость, которая прорастает к поверхности имплантата. Биологические механизмы те же, что и в случае с контактным остеогенезом.
Конечный результат обоих типов остеогенеза аналогичный — имплантат окружает новообразованная костная ткань, тесно связанная с материнской костью.
Подробнее остановимся на стадии воспаления, которая протекает в случае контактного и дистанционного остеогенеза, и направлена на увеличение пула остеогенных клеток.
Введение в кость биоматериала сопровождается каскадом нарушений в локальном участке, а именно: кровоизлиянием, дефицитом кислорода и апоптозом клеток. Возникает термическое и механическое повреждение кости (костной ткани, периоста и эндоста) и костного мозга.
Эта стадия считается очень важной для дальнейшего развития процессов пролиферации и дифференциации остеогенных клеток в остеобласты. Выделяют четкие временные рамки событий, которые разворачиваются сразу после эндопротезирования.
В течение первых наносекунд после установки имплантата его поверхность покрывается тончайшим молекулярным слоем воды, а в промежутке от 30 с до нескольких часов на его поверхности оседает фибрин и другие белковые компоненты.
Имплантат покрывается слоем матричных белков, которые сначала поступают из крови и интерстициальной жидкости в месте травмы, а затем выделяются клетками, расположенными в зоне имплантации. Клетки взаимодействуют с поверхностью материала через белковый слой, который инициирует миграцию и адгезию клеток.
Фактически в течение первого дня после эндопротезирования тазобедренного сустава тромбоциты на поверхности имплантата среди волокон фибрина выделяют тромбоцитарный и инсулиноподобный фактор роста (IGF-1, IGF-2), факторы роста фибробластов (FGF-α, FGF-β), костные морфогенетические белки и вазоактивные факторы.
Эти вещества способствуют активной миграции мультипотентных мезенхимальных клеток, пролиферации и дифференциации, а также образованию прочной связи с материалом. Однако наряду с общими механизмами остеоинтеграции, экспрессия хемокинов и интегринов отличается на поверхностях различных материалов.
В частности, в течение первых суток после введения в кортикальную кость крысы титановых имплантатов с оксидной поверхностью обнаруживается значительная плотность клеток с высокой экспрессией хемокинов, рецепторов CXCR4, интегринов-β1, β2 и α-v сравнению с имплантатами, имеющими механически обработанную поверхность.
Вокруг них отмечается повышение экспрессии клетками провоспалительных цитокинов, включая фактор некроза опухолей-α и интерлейкин-1β. Таким образом, после хирургической травмы, в зависимости от типа поверхности материала, модулируются воспалительные реакции, формируются клеточные диффероны и их адгезивные свойства.
Наибольшее количество нейтрофилов, по данным разных авторов, образуется в интервале от 24 часов до конца 1-й недели после установки имплантата. Наряду с макрофагами возрастает количество лимфоцитов (Т, В-клеток) и киллеров (К, NK-клеток).
Весь этот процесс регулируют аутокринно и паракринно синтезированные факторы роста и цитокины. Дифференциация мультипотентных клеток в остеобласты зависит от оксигенации, поступления питательных веществ, ангиогенеза и экспрессии регуляторных факторов.
В ранние сроки после имплантации изучена экспрессия генов в клетках на поверхности титановых имплантатов с микрорельефной поверхностью и наноструктурированные. Контакт с этими материалами активирует значительное количество генов-регулятором, функционально соответствующих категории генов, связанных с минерализацией, дифференциацией остеобластов и развитием костной ткани.
При этом наноструктурированная поверхность эндопротеза тазобедренного сустава значительно слабее влияет на гены, связанные с воспалением / иммунным ответом.
Доказано, что трабекулярный титан также модулирует экспрессию генов, кодирующих коллагеновые белки внеклеточного матрикса — коллаген 1α1 (COL1A1) и 3α1 (COL3A1). Однако следует учитывать, что возникающие сложные молекулярные пути способны оказывать непредсказуемое влияние на остеоинтеграцию имплантатов.
Присутствие остеобластов запускает каскад формирования кости de novo.
Приблизительно на 16-й день вокруг имплантата образуется остеоид и минерализованный матрикс. Клетки-остеобласты синтезируют органический матрикс кости — коллаген I типа, неколлагеновые белки, фибронектин, тромбоспондин, остеонектин, остеопонтин, костный сиаловой протеин. Среди последних важную роль в минерализации матрикса играют остеопонтин и костные сиалопротеины.
На 28-й день, в зависимости от состояния кости и микроокружения, на поверхности имплантата обнаруживают минерализованную костную ткань.
Впоследствии происходит периимплантационное ремоделирование кости. Образовавшаяся костная ткань, которая контактирует с имплантатом, в результате адаптации к стрессу и механической нагрузке интенсивно перестраивается, то есть ремоделируется.
Достоверными признаками ремоделирования кости является наличие остеокластов между костными трабекулами, прилегающими к имплантату, а также присутствие остеобластов и остеоида, кровеносных и лимфатических сосудов.
Параллельно поверхности имплантата и перпендикулярно его длинной оси располагаются вновь образованные остеоны. Ремоделирование кости может распространяться до 1 мм от поверхности имплантата.
Доказано, что остеоинтеграционные процессы в компактной и губчатой костной ткани отличаются по молекулярным профилями экспрессии генов.
В норме в трабекулярной кости отмечается повышенная экспрессия маркеров остеогенеза (щелочной фосфатазы, остеокальцина) и костной резорбции (тартрат-резистентной кислой фосфатазы и катепсина K), что свидетельствует о повышенном метаболизме.
В компактной кости отмечается повышенная экспрессия провоспалительных цитокинов (фактора некроза опухоли-α, интерлейкина-1β) и остеокальцина.
При использовании титановых имплантатов с оксидной поверхностью в клетках, которые прикрепляются к ним в зоне трабекулярной кости, на 3 сутки фиксируется более высокая экспрессия интерлейкина-1β, а в компактной слое повышенный уровень щелочной фосфатазы и остеокальцина.
Таким образом, разные участки кости демонстрируют определенные конститутивные различия в экспрессии генов — маркеров воспаления и ремоделирования.
Молекулярные и клеточные механизмы, которые регулируют уникальную тканевую реакцию, приводящую к остеоинтеграции, полностью не раскрыты.
Существуют принципиальные биологические различия между компактной и губчатой костной тканью, как в нормальном состоянии, так и в ответ на введение биоматериалов.
Факторы остеоинтеграции имплантата в костную ткань
Чтобы понимать сущность нарушения остеоинтеграции имплантата, которые связаны с осложнениями эндопротезирования тазобедренного сустава, предлагаем ознакомиться с факторами успеха периимплантационного остеогенеза и остеоинтеграции.
Судьба имплантата в кости зависит от различных факторов, которые влияют на его остеоинтеграцию и продолжительность службы. Среди этих факторов выделяют:
анатомическое соответствие имплантата полости по форме и размерам;
состояние окружающих тканей, в том числе наличие патологических процессов;
биосовместимость или биоинертность материала имплантата;
адекватность механических и физико-химических характеристик имплантата свойствам прилегающих тканей или замещаемых структур;
атравматичность процедуры, то есть минимально возможное повреждение прилегающих тканей в процессе установки имплантата;
функциональность, то есть наиболее полное и безболезненное воспроизведение имплантатом функции замещенных природных тканей;
механическая стабильность: функционирование деталей и компонентов эндопротеза ТБС на протяжении длительного срока без признаков коррозии, абразивного и других видов износа и возникновения микроподвижности.
К факторам, которые нарушают периимплантационный остеогенез, относится уменьшение численности или активности остеобластов, повышение плотности остеокластов, дисбаланс между локальными и системными факторами формирования и ремоделирования кости, нарушение васкуляризации как ключевого фактора дифференциации клеток.
Большое значение для успешной остеоинтеграции имеет структура поверхности материала, поскольку остеокондуктивные качества в значительной степени зависят от ее физических и химических характеристик, рельефа, гидрофильности или гидрофобности.
Поведение клеток на гидрофильной поверхности отличается по сравнению с гидрофобной. На гидрофильной поверхности быстрее происходит коагуляция крови и прикрепление фибрина, волокна которого на имплантате образуют матрикс для дальнейшей миграции клеток и их дифференциации.
Гидрофильные качества имплантатов способствуют миграции остеобластов на ранних сроках образования костной ткани. Генная экспрессия клеток также увеличивается на гидрофильной поверхности имплантатов.
Безусловно, влияние нагрузки части скелета, куда имплантируют биоматериал, важен. Поскольку тазобедренный сустав является наиболее нагруженным, перестройка кости протекает более интенсивно под влиянием повседневной активности.
К факторам, которые нарушают остеоинтеграцию, относятся некоторые фармакологические препараты, а именно: циклоспорин, метотрексат, цисплатин, варфарин и низкомолекулярные гепарины, нестероидные противовоспалительные препараты (НПВП), особенно высокоселективные ингибиторы ЦОГ-2.
Циклоспорин оказывает антианаболический эффект на остеобласты и подавляет Т-клетки, играющие критическую роль в ремоделировании кости, что ведет к развитию остеопении.
Негативное влияние на остеоинтеграцию оказывают глюкокортикостероиды в условиях хронического использования, что доказано в эксперименте на животных. ГКС подавляют формирование костной ткани и повышают ее резорбцию. Однако необходимо проведение рандомизированных клинических испытаний для подтверждения воздействия глюкокортикоидов на образование кости вокруг имплантатов у человека.
Доказано негативное воздействие НПВП на остеоинтеграцию. Этот механизм связан с нарушением превращения арахидоновой кислоты в простагландин, который нужен для регенерации кости, активности остеокластов и ангиогенеза.
Все НПВП в той или иной мере ингибируют ЦОГ-2, участвующей в дифференциации остеобластов. В экспериментальных условиях на крысах выявлено нарушение остеоинтеграции титановых имплантатов в губчатой и компактной костных ткани в результате воздействия мелоксикама и диклофенака натрия.
Положительно влияют на остеоинтеграцию препараты из группы бифосфонатов. Их антирезорбционное действие способствует профилактике потери костной ткани из-за уменьшения процессов локального ремоделирования вокруг имплантата.
Статины, которые используют локально или системно, стимулируют остеогенез и повышают плотность кости вокруг имплантатов. Определено также положительное влияние мелатонина, введенного локально (3 мг), на остеоинтеграцию.
Выраженное негативное влияние на остеоинтеграцию оказывает лучевая терапия.
Состояние пациента имеет важное значение при лечении, так как остеопороз, ревматоидный артрит, почечная недостаточность — все это провоцирует ухудшение остеоинтеграции.
Курение — это также один из негативных факторов остеоинтеграции.
Известны некоторые механизмы нарушения остеоинтеграции у пациентов с хроническим алкоголизмом. Алкоголь влияет на нервную систему, желудочно-кишечный тракт, иммунную и сердечно-сосудистую системы, печень, а также выступает фактором риска остеопоротических процессов, замедляет регенерацию кости.
В экспериментах на кроликах и крысах было выявлено, что на фоне алкогольной диеты уменьшается минеральная плотность костной ткани и прямой контакт между титановым имплантатом и костью.
В случае достаточного поступления витамина D с пищей отмечается более тесный контакт кости с имплантатом. На основании генетических исследований было выдвинуто предположение, что вспомогательным механизмом поддержки остеоинтеграции на фоне дефицита витамина D может выступать система циркадных ритмов.
Заключение
Процесс остеоинтеграции остоит из остеокондукции и остеоиндукции, которая может быть вторичной. Остеоинтеграция протекает по классической схеме репаративного остеогенеза и проходит характерные стадии: воспаление, пролиферация и дифференциации клеток, формирование кости de novo с последующим ее ремоделированием.
Остеоинтеграция была достаточно хорошо изучена на гистологическом, клеточном и молекулярном уровнях. Новый подход к данной проблеме предполагает генетический уровень — изучение экспрессии генов в процессе остеоинтеграции.
Геном человека сложный и имеет многочисленные индивидуальные особенности, которые могут отразиться на конечном результате. До сих пор изучен лишь ряд факторов экзогенного и эндогенного происхождения, которые влияют на остеоинтеграцию имплантата.
Среди них определяют в основном технические и медицинские.
Большое значение имеет поверхность имплантата: ее состав, технологические характеристики, гидрофильность или гидрофобность в биологической среде, тропность к клеткам и возможность выполнения их основной функции — экспрессии продуктов генов, которые формируют макромолекулярный матрикс между имплантатом и костью с последующей минерализацией и образованием требуемой структуры.
Остеоинтеграция — это сложный биологический процесс, связанный с образованием костной ткани вокруг имплантата. Поскольку он играет крайне важную роль в успехе эндопротезирования тазобедренного сустава, необходимо учитывать различные потенциальные факторы риска и оптимизировать их влияние.
Читайте также:





