Инструкция к протезу бедра
Протезно-ортопедическое предприятие "СПТМ-орто М" изготавливает протезы бедра на культю любой длины.

- культя бедра
- Модульная простая (эндоскелетарная),
- Модульная для купальных протезов (такая же эндоскелетарная, только водостойкая)
- Немодульная (экзоскелетарная).
1. Модульная (эндоскелетарная) конструкция протеза бедра состоит из: культеприемной гильзы (с мягким (эластичным) вкладышем или без него, с силиконовым чехлом (лайнером) или без него), гильзового адаптера (опоры), поворотного модуля (опционно), модуля коленного шарнира, модуля несущего, зажимной втулки (хомута), модуля стопы, косметической оболочки и косметического покрытия. Культеприемная гильза - основа любого протеза бедра! В свою очередь, модуль несущий и зажимная втулка могут быть как без, так и с дополнительными функциями торсионной и/или вертикальной амортизации. В некоторых конструкциях зажимных втулок может быть реализована функция регулировки высоты каблука. Модули коленного шарнира и модули стопы отличаются большим разнообразием, как с точки зрения конструкции, внешнего вида, реализованных функций, так и с точки зрения цены, что дает шанс практически полностью удовлетворить запросы даже самых искушенных пациентов. Некоторые модули стопы так же могут быть оснащены функцией регулировки высоты каблука.
2. Модульная (эндоскелетарная) конструкция протеза бедра для купания и водных процедур практически ничем не отличается от обычной модульной конструкции протеза бедра, за исключением того, что все металлические модули изготовлены из коррозионностойких сплавов и имеют специальные желобки для отвода попавшей вовнутрь протеза жидкости (в основном пресной и соленой воды).
3. Немодульная (эндоскелетарная) конструкция протеза бедра состоит из культеприемной гильзы (с мягким вкладышем и/или с силиконовым чехлом (лайнером)), несущей гильзы бедра, коленного шарнира, несущей гильзы голени и модуля стопы. Для этого типа конструкций протезов бедра выбор типов коленных шарниров и стоп гораздо меньше из-за специфики конструкции самого протеза. Немодульность конструкции не позволяет изменять центровку протеза в процессе эксплуатации, резко снижает ремонтопригодность протеза, а так же отличается большой трудоемкостью при его производстве. По этим причинам такой тип протезов сейчас редко, кто изготовляет .
Предлагаем ознакомится с несколькими вариантами из сотни возможных протезов бедра модульной (эндоскелетарной) конструкции.

На фото представлен протез бедра модульный, скелетированная гильза, крепления за счет силиконового чехла, гидравлический коленный шарнир, без косметической облицовка.

На фото представлен протез бедра модульный, скелетированная гильза, крепления за счет силиконового чехла, коленный шарнир с микропроцессором (с внешним источником энергии), заводской протектор, в качестве косметической облицовки.
На фото представлен протез бедра модульный - детский, скелетированная гильза с индивидуальным ярким дизайном (дизайн гильзы может быть любым и выбирается пациентом без дополнительной оплаты) , крепления за счет силиконового чехла, многоосный коленный шарнир, без косметической облицовка.

На фото представлен протез бедра модульный, скелитированная гильза с индивидуальным дизайном (дизайн гильзы может быть любым и выбирается пациентом без дополнительной оплаты), крепления за счет силиконового чехла, спортивный коленный шарнир, карбоновая С-образная стопа, без косметической облицовка. Данная комплектация позволяет пациенту бегать.
- В виде поясного крепления с использованием, собственно, самого ремня (на талии), вертлюга (на латеральной стороне), ремня-подхвата (с медиальной стороны) и, иногда, помочи (через плечо). При этом на культю надевается один или несколько х/б или шерстяных чехлов. Характеризуется максимальным из всех видов креплений люфтом (поршневыми движениями) культи бедра в протезе. Этот тип крепления на сегодняшний день используется редко.
- В виде вакуумного крепления на голую культю. Для надевания протеза бедра с таким креплением, культю необходимо по спирали забинтовать эластичным бинтом, с последующим вытягиванием последнего через вакуумную трубку и кольцо вакуумного клапана, или используют более щадящий метод в виде специальной "протяжки". Эта "протяжка" являет собой веретенообразный мешок из прочной, тонкой и скользкой ткани, с одного конца которого пристрочена тонкая лямка, для пропуска через вакуумную трубку и кольцо. Характеризуется минимальным люфтом (поршневыми движениями) культи бедра в протезе. Подходит для пациентов с установившимся объемом культи, т.е. не для первичных ампутантов.
- При помощи силиконовых чехлов (лайнеров). Данный тип крепления наиболее применяемый у нас. Крепления протеза бедра при помощи силиконовых чехлов, в свою очередь, так же можно разделить на несколько групп:
- Силиконовые чехлы с дистальным креплением, куда входят штыревое и веревочное крепления.
- Силиконовые чехлы с вакуумными манжетами (с пассивным вакуумом)
- Силиконовые чехлы с вакуумными манжетами (с активным вакуумом)
- И, пожалуй, самый экзотический и самый многообещающий способ крепления протезов (любых конечностей) на теле пациентов - остеоинтеграция. Этот метод крепления основан на вживлении в костный канал (остеоинтеграции) специального металлического вкладыша, в который ввинчивается металлический штырь, выводимый наружу через кожный покров. Это дает возможность изготовить протез без культеприемной гильзы вообще! И, соответственно, лишить протез всех недостатков, связанных с культеприемной гильзой. Самым существенным недостатком такого типа крепления является, не решенный на данный момент, постоянный риск инфекции через место выхода штыря из тела пациента. Кроме этого есть противопоказания с т.з. медицины - состояние костной ткани, ее способность принять имплантат и выдержать механические нагрузки, связанные с пользованием протезом, способности пациента переносить хирургические вмешательства, скорость заживления послеоперационных ран и др.
Каждый из этих типов конструкции и крепления имеют свою область применения, свои плюсы и минусы. Идеальной конструкции, лишенной каких-либо недостатков, нет и быть не может!
Искусство протезирования, так же как и искусство дипломатии основано на компромиссах!
При изготовлении любого протеза бедра мы снимаем слепок культи. Нами разрабатывается и постепенно осваивается уникальная система снятия слепка, которая позволяет сформировать гильзу с четырьмя окнами. Эта идея заимствована из опыта коллег из США. Один из которых, мой друг Степан Рубенович Манучарян после долгого обсуждения со мной многих нюансов данной конструкции, которую придумал и реализовал Рендал Элли (Randall Alley) из фирмы Biodesigns Inc., и назвал ее High-Fidelity™ Interface System, сподвиг меня попробовать сделать такую гильзу своими руками. Данная гильза призвана максимально плотно облегать бедренную кость, выдавливая мягкие ткани в просветы окон. Это позволяет стабилизировать протез от вращения вокруг своей продольной оси и увеличить степень контроля над протезом со стороны культи. Не имея под руками специального оборудования, с помощью которого Рендал изготавливает свои гильзы, мы придумали свой метод снятия слепков, который себя оправдал!
После ампутации, перед протезированием возникает ряд вопрос по бинтованию, уходу и сохранению мышечного тонуса, как здоровой, так и ампутированной конечности. Мы создали ряд видеороликов, помогающих ответить на некоторые вопросы. Вы можете найти их здесь
Протез бедра - парная ампутация. Наш пациент делится опытом.
Лишь тот, кто, к сожалению, лишен возможности бегать, сможет понять чувства того, кто вот вот сможет это делать. У Андрюши врожденное отсутствие обоих ног, на разном уровне, голень и бедро. Много лет протезируя Андрея, мы шли к беговым протезам. И вот финишная прямая, осталось совсем чуть чуть! Андрей встал на свои первые беговые протезы!
Особенно важным это представляется для пациентов с сахарным диабетом или сосудистыми патологиями, так как у них повышен риск развития вторичных осложнений.
После ампутации кожа культи очень чувствительна. Сначала при помощи теплых рук, а позднее — варежки из махрового полотенца, мягкой щетки или массажного мячика необходимо уменьшать повышенную поверхностную болевую чувствительность, аккуратно и правильно массируя ими культю.
Направление массажных движений двумя руками осуществляется всегда от конца культи к ее основанию, точнее, к паховой складке. Движения должны быть медленными, но ритмичными. Такой массаж нужно проводить в течение 5–8 минут по несколько раз в день. Кроме того, он поможет уменьшить постоперационный отек и наладить адекватное питание тканей культи.
Правильный массаж уменьшит боли в культе, в том числе фантомные. Пациент обычно чувствует некоторое облегчение в культе после такой процедуры. Массаж не должен быть чересчур интенсивным, потому что излишнее воздействие на ткани культи может увеличить отек и вызвать обратный полезному эффект.
Массажные процедуры не должны причинять боль или оставлять синяки!
Для ежедневного ухода за кожей культи рекомендуется мыть ее детским рН-нейтральным мылом и насухо вытирать мягким полотенцем. Гигиенические процедуры хорошо сочетать с контрастным душем для культи. Это будет способствовать нормализации чувствительности и кровообращения в тканях культи.
Необходимо регулярно осматривать кожу культи на наличие каких-либо изменений состояния кожи, и, в случае их появления, незамедлительно сообщать об этом своему лечащему врачу.
Для осмотра культи удобно, например, пользоваться небольшим ручным зеркальцем.
В большинстве случаев неосложненного постоперационного периода рана после ампутации заживает в течение трех–четырех недель, затем на месте шва образуется нежный послеоперационный рубец, который необходимо регулярно увлажнять мягким кремом или средством, рекомендованным лечащим врачом. Нужно позаботиться о том, чтобы рубец был мягким и эластичным и не спаивался с подлежащими тканями. Для этого, во время массажа культи или при нанесении крема, аккуратно и осторожно выполняют специальные массажные движения, но только спустя неделю после того, как с области рубца отпали все корочки и в окружающих тканях нет никаких признаков воспаления.
Начинаем массаж с поглаживания. Сначала — это легкие поверхностные прикосновения (6–8 движений), а затем — обхватывающие глубокие поглаживания с полным контактом всей ладонью по направлению от торца культи к туловищу (6–8 движений).
Со временем можно добавить и еще один массажный прием — разминание. Это самый сложный по исполнению, но самый глубокий по проработке мышц массажный прием.
Далее — разнонаправленное сдвигание мягких тканей области рубца. Прием выполняется медленно, аккуратно и безболезненно.
Поверхностное и глубокое поглаживание мягких тканей области рубца. К самому рубцу нужно подходить медленно и осторожно, без излишнего натягивания тканей.
Сдвигание мягких тканей области торца культи необходимо выполнять для сохранения подвижности этих тканей относительно костного компонента.
Затем выполняем спиралевидные растирания мягких тканей области рубца подушечками больших пальцев поочередно с каждой стороны от рубца.
Особое внимание необходимо уделять сгибательным и внутренним поверхностям культи и вышележащих сегментов, потому что именно там проходят основные пути лимфооттока.
Далее подушечками пальцев выполняем спиралевидные растирания вдоль мышц. Движения медленные и с равномерным давлением на ткани.
Важной проблемой, которую необходимо решать своевременно, является отек, возникающий после операции как естественная реакция организма на хирургическое вмешательство. При неосложненном течении послеоперационного периода основной отек спадает через три–четыре недели.
Однако, следует помнить, что культя будет терять в объеме еще в течение года–двух.
Для уменьшения отека после операции важно применять лечение положением — несколько раз в день на 20–30 минут укладывать культю в несколько возвышенное положение, чтобы дистальный конец был выше проксимального. В этом же положении время от времени необходимо напрягать мышцы культи на 3–5 секунд через паузы — для еще большего улучшения оттока крови и лимфы.
Также для снижения отека применяется лимфодренажный массаж или его элементы. Курс процедур лимфодренажного массажа культи может продолжаться до полного исчезновения отека. Параллельно, при необходимости, могут массироваться и другие группы мышц: спины, поясницы, ягодиц, плечевого пояса.
Лечение положением необходимо сочетать с мероприятиями по профилактике и лечению контрактуры в близлежащих суставах (см. ниже).
Уменьшают отек и с помощью компрессионной терапии, которая способствует улучшению кровообращения в культе; у многих пациентов она снижает фантомную боль и, в целом, ускоряет заживление тканей. С этой целью рекомендуются: использование компрессионного трикотажа, бинтование эластичным бинтом.
Наиболее доступна процедура бинтования, поэтому рассмотрим ее детально. Сила натяжения бинта должна быть одинаковой на протяжении всей процедуры бинтования, однако,
на дистальном конце культи оборотов бинта должно быть больше. Тогда степень компрессии на торце культи будет выше, что и нужно получить.
Начинать бинтовать культю можно после разрешения на то лечащего врача. Перед бинтованием можно провести процедуру лечения положением — поместить культю в возвышенное положение на 20–30 минут.
Бинтование не должно доставлять болезненных ощущений. Если боль все же появляется, нужно снять повязку, осмотреть культю, и если все в порядке, после небольшой паузы перебинтовать заново. Если культя посинела или стала багровой, значит, предыдущее бинтование было слишком тугим, и перед повторным бинтованием нужно обязательно дождаться полного восстановления физиологического цвета кожных покровов. Таким образом, бинтование не должно вызывать ни болевых ощущений, ни значительного изменения цвета кожных покровов.



Для определения эффективности противоотечной терапии иногда рекомендуют записывать результаты измерений окружности культи, которые проводят утром и вечером в одних и тех же точках измерения в течение некоторого периода времени.
Желательно, чтобы измерения проводил один и тот же человек, чтобы изменения объемов оценивались единообразно.
Если до операции ампутации движения в тазобедренном суставе были сохранены в полном объеме, а после операции обнаруживается ограничение объема движений (без повреждения костно-суставного аппарата), то, вероятнее всего, это — мышечно-связочная контрактура. На небольших сроках формирования такая контрактура хорошо поддается коррекции, но с ней необходимо начинать бороться сразу, так как со временем она может перейти в костно-суставную, с которой консервативно самому пациенту не справиться. Чаще всего в подобных ситуациях возникают сгибательные контрактуры (т. е. состояние конечности, когда ее трудно или невозможно разогнуть) в тазобедренном и коленном суставах.
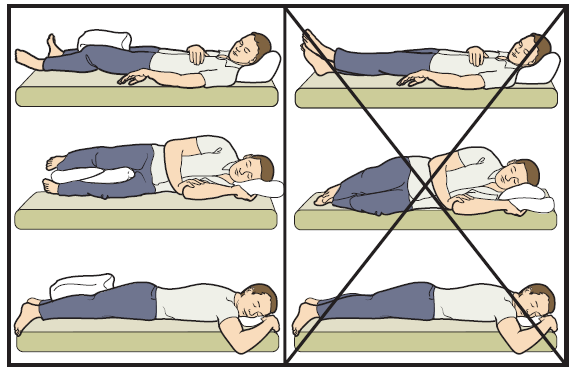
Прежде всего, необходимо обеспечение правильного положения конечности при ее иммобилизации. Культя не должна находиться в возвышенном (противоотечном) положении постоянно, ее необходимо обязательно время от времени укладывать на один уровень с корпусом, иначе при длительном неменяющемся согнутом состоянии культи ее мышцы будут укорачиваться, и подвижность культи начнет быстро снижаться. Матрас должен быть достаточно жестким, чтобы корпус не проваливался относительно культи ниже горизонтали. Пациенту рекомендуется ложиться на живот несколько раз в день на 20–40 минут, следя за правильным положением культи.
Голову при этом нужно повернуть в противоположную от культи сторону, или же строго следить за тем, чтобы корпус и таз не разворачивались в сторону культи. Растягивающее воздействие на мышцы-сгибатели бедра можно несколько усилить, подложив под дистальный конец культи небольшой валик, например, из махрового полотенца.
Таким образом, будет сохраняться амплитуда разгибания бедра, необходимая при ходьбе. После ампутации, если пациент передвигается на коляске, ему рекомендуется пользоваться креслом-коляской со специальной подножкой для культи, которая снижает риск формирования вторичных деформаций позвоночника и контрактур коленного сустава.
Вторым важным и решающим пунктом в профилактике и лечении контрактур является лечебная гимнастика. В стационаре гимнастика проходит под руководством врача или инструктора ЛФК.

Контрактура — невозможность нормального отведения культи назад. При ампутационных дефектах на уровне голени — это невозможность полного разгибания коленного сустава. Чем короче культя бедра или голени, тем быстрее наступает контрактура и тем труднее от нее избавиться.
Профилактика контрактуры начинается в первые дни после проведения ампутации.
Для выявления контрактуры необходимо согнуть сохранившуюся конечность (при двусторонней ампутации бедер – вторую культю) и прижать ее к животу. Если культя прижимается к поверхности кушетки, то контрактура отсутствует. Но часто между направлением оси культи и поверхностью кушетки образуется угол, который определяет величину контрактуры культи бедра. (рис. 2).

Разрабатывать контрактуру культи бедра нужно лежа в положении на спине и животе, путем растяжения сухожилий грузом и активными разгибательными движениями в положении лежа на боку, или стоя на костылях. В положении на спине сохранившуюся конечность (или вторую культю) фиксировать к туловищу широким мягким поясом, а на конец культи укладывать мешок с песком весом от 5 до 8 килограммов (рис. 3).


В норме при разогнутом коленном суставе ось голени является продолжением оси бедра.
Чем короче культя голени, тем быстрее наступает контрактура коленного сустава и тем труднее от нее избавиться.
Профилактику контрактуры коленного сустава необходимо начинать в первые дни после проведения ампутации. Для этого используется лангета по задней поверхности культи голени и коленного сустава с захватом бедра. Удержание культи при помощи лангеты при выпрямленном коленном суставе — профилактика образования контрактуры в коленном суставе.
Разрабатывать контрактуру коленного сустава нужно лежа на животе подложив под колено валик, а на культю уложив груз для растяжения сухожилий коленного сустава. Груз – отягощение в виде мешка с песком (солью) весом от 5 до 8 кг. (рис.1)

Возможно использовать для разгибания в коленном суставе систему гирь (гантелей). Рис.2

Следующая позиция – сидя на стуле, культя усеченной конечности укладывается на другой стул на валик с песком, груз весом от 5 до 8 кг укладывается на коленный сустав. (рис.3)

Разработка контрактуры осуществляется до первых признаков утомления. После чего груз снимается и в течение 20 минут нужно заниматься общефизическими упражнениями – интенсивные разгибательные движения культи в коленном суставе.
При маловыраженной контрактуре коленного сустава и при наличии протеза голени возможны варианты разработки контрактуры. Рис. 4,5,6



Стабильная контрактура коленного сустава постепенно устраняется под воздействием подвешенного груза или уложенного на коленный сустав мешка с песком (5 – 8)кг, вес которого постепенно необходимо увеличить.
Фантомной болью называют ощущение боли, возникающее в утраченной конечности. Лечением фантомных болей занимается врач (!). Кроме медикаментозной терапии, снижению фантомных болей способствуют: ранняя активизация пациента (сидячее и вертикальное положение), массаж и лимфодренаж культи, равномерное давление в культе, создаваемое за счет бинтования, лайнера или компрессионного трикотажа; а также физиотерапия, скорейшее начало физических упражнений, фантомно-импульсная гимнастика, зеркальная терапия, раннее протезирование и многое другое.
К усилению фантомных болей в первые месяцы после операции могут привести: нарушение кровообращения в ампутированной конечности, длительная неподвижность, инфекции, нарушения сна и пр. Причинами появления болей в более поздний период являются, в основном, небрежность при уходе за культей или неправильноеношение протеза. В редких и сложных случаях требуется блокада нервов или хирургическое вмешательство.
Иногда ампутации предшествует длительное страдание конечности с травмами и глубокими повреждениями. В этом случае, как правило, фантомные боли бывают более стойкими, труднее поддаются медикаментозной коррекции, ярче выражены и дольше доставляют пациентам дискомфорт.
Фантомно-импульсная гимнастика в этом случае тоже затруднена, потому как пациенты плохо чувствуют фантомную конечность и почти не могут ею управлять.
В связи с тем, что культя при протезировании и дальнейшей ходьбе будет подвергаться относительно высокой непривычной нагрузке, к ней предъявляются определенные требования: она должна быть безболезненной при глубокой пальпации по всем областям, и меть слегка коническую форму, сохранную подвижность во всех имеющихся суставах и хорошее функциональное состояние мышц. Рубец на культе должен быть подвижным, не спаянным с подлежащими тканями, безболезненным, не деформированным и без признаков воспаления.
Противопоказана тренировка дистальной (нижней) части культи на упор при чрескостной ампутации, так как она наносит вред тканям вплоть до их дегенерации.
Операция, даже выполненная на высочайшем уровне, без качественного постоперационного лечения не принесет эффекта. Комплексная реабилитация после эндопротезирования тазобедренного сустава – упражнения ЛФК, физиотерапия, профилактика осложнений – позволяет получить весь возможный потенциал от такого вида лечения. Без реабилитации Вы рискуете сохранить боли, хромоту, ограниченную амплитуду движения.
Вступительный инструктаж
После эндопротезирования тазобедренного сустава реабилитация продолжается в среднем 3 месяца. Она состоит из этапов, для каждого из них разработана своя система лечебно-восстановительных мероприятий, основанных на физических упражнениях и вспомогательных процедурах. Поэтапное лечебное воздействие на протезированный сегмент позволяет не допустить осложнений, быстро ликвидировать отек и болезненные признаки, основательно разработать конечность, восстановив работоспособность ноги.
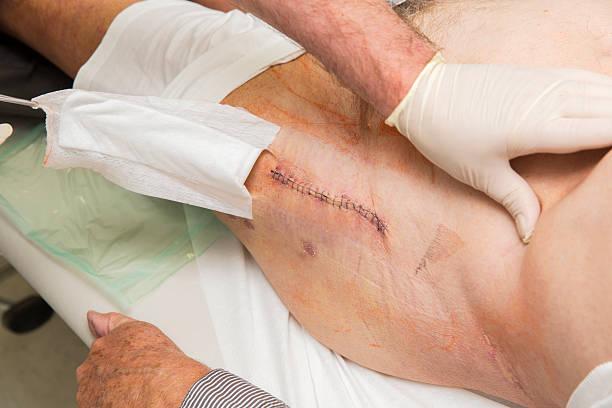
Хороший и спокойный шов примерно на 3 день после операции.

Надеемся, что о таком устройстве Вы побеспокоились заранее.
Физические нагрузки планирует и оптимизирует в соответствии со сроками и индивидуальными критериями врач-реабилитолог. Дома от вас потребуется серьезно отнестись к противопоказанным видам активности, тренироваться строго по инструкции, не форсируя нагрузок, всегда являться в клинику на запланированные обследования, а при любых патологических проявлениях (боль, отек, гематома и пр.) немедленно обращаться к лечащему врачу.
Общие принципы реабилитации
Цели у реабилитации следующие:
- полная ликвидация воспалительного процесса и болей, которые становятся следствием операционных манипуляций;
- нормализация состояния мышечно-связочного комплекса, приводящего суставные кости (тазовую и бедренную) в слаженное между собой движение;
- прочное сращение компонентов протеза с костями, что происходит постепенно в ходе естественных репаративных процессов обновления костных тканей;
- недопущение развития негативных последствий.

После операции нужно строго принимать все прописанные препараты, это жизненно важно. А если кто-то считает что это вредно для организма, то проблемы не за горами.
Включает в себя прием или уколы конкретных лекарственных составов, а именно:
- антибактериальных медикаментов из спектра антибиотиков (от развития инфекции);
- антикоагуляционных препаратов-протекторов (от венозного тромбообразования);
- нестероидных противовоспалительных средств (против боли и воспалений);
- гастропротекторов и препаратов, улучшающих работу мочевыводящих путей;
- белковых и кальциевых добавок для ускорения регенерации костных и мышечных структур.

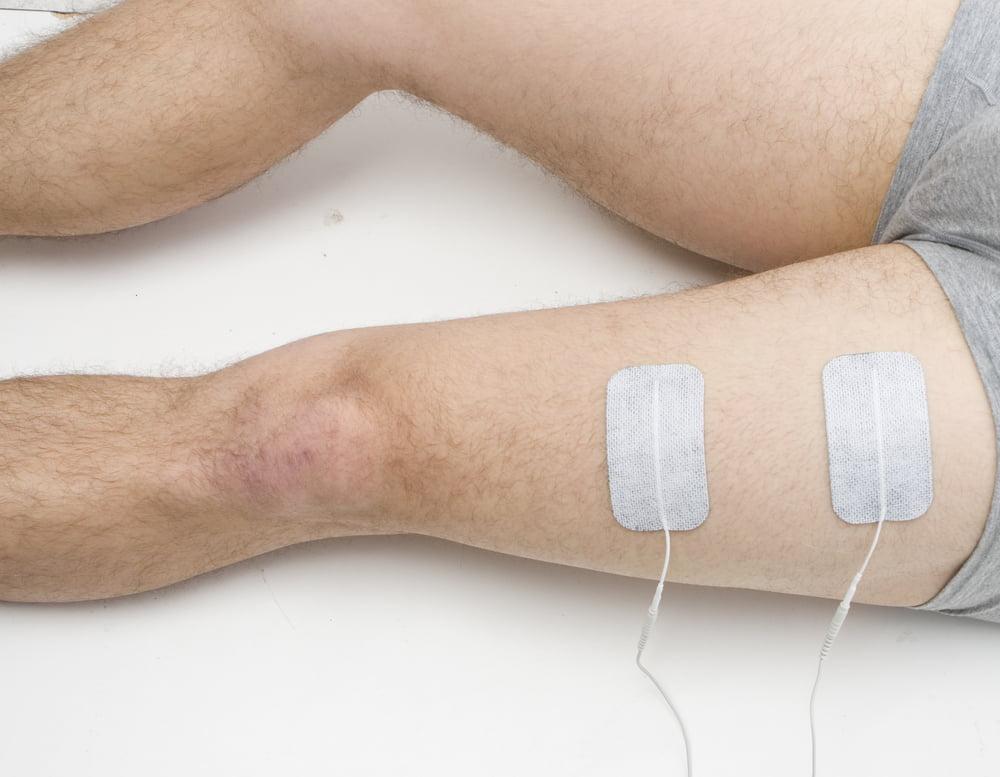
Физиотерапия отличное дополнение к двигательному восстановлению.
Это процедуры электромиостимуляции, электрофореза, УВЧ, лазеролечения, массажа, бальнеотерапии и грязелечения, направленные на:
- сокращение болевого синдрома и снятие отечности;
- устранение спазматических явлений в мышцах;
- стимуляцию кровообращения и лимфоциркуляции в структурах проблемной ноги;
- увеличение мышечного тонуса и укрепление связок;
- активизацию обменных и регенерирующих процессов в нижней конечности.
Реабилитация после замены тазобедренного сустава в домашних условиях и больнице – достаточно длительный и трудоемкий процесс, требующий сил и терпения. Но при корректной ее организации трудоспособность возвращается уже к концу 10-й недели. При усложненном течении послеоперационных этапов восстановление после замены тазобедренного сустава вероятнее всего займет в 2 раза больше времени.

Существует прямая взаимосвязь, пациенты не имеющие лишний вес и ведущие активный по мере возможности образ жизни до операции, восстанавливаются быстрее остальных.
Описание этапов реабилитации
На основное восстановление после эндопротезирования тазобедренного сустава уходит 10 недель. Из них 3 недели – это ранняя фаза, с третей по 10 неделю – поздняя стадия. И все это время необходимо плодотворно выполнять задания и упражнения для реабилитации после эндопротезирования тазобедренного сустава, продиктованные хирургом и реабилитологом. Совместно специалисты составляют эффективную схему лечебной физкультуры.
Суть тренировочных упражнений заключается в многоразовых, регулярно повторяющихся и последовательно увеличивающихся физических нагрузках, которые постепенно улучшают показатели двигательной активности, динамично совершенствуют и возвращают работоспособность. Спустя весь указанный отрезок времени после операции на тазобедренном суставе реабилитация окончательно не заканчивается. Все достижения, к которым пациент так долго шел и, наконец, достиг заветной безболезненной свободы движений, нужно закрепить.
Замечательные санатории, где оказывается надлежащая реабилитация после частичной замены и тотального эндопротезирования тазобедренного сустава, размещены в Ленинградской области, Краснодарском крае, Карелии. Если говорить о зарубежных европейских курортах, здесь однозначно лидируют Теплице и Яхимов, расположенные на территории Чехии.
Ранний этап
Прооперированного человека сразу после вмешательства с операционной переводят в реанимацию на 24 часа. Делают это для контроля над основными функционально значимыми показателями состояния организма: сердечным ритмом, дыханием, артериальным давлением и пр., что обязательно после любой хирургической процедуры. Сразу же приступают к антибиотикотерапии и введению антикоагулянтов, берут анализы, а если на то имеется необходимость, проводят переливание крови. Назначается дыхательная гимнастика в целях предупреждения застойных явлений в легких.
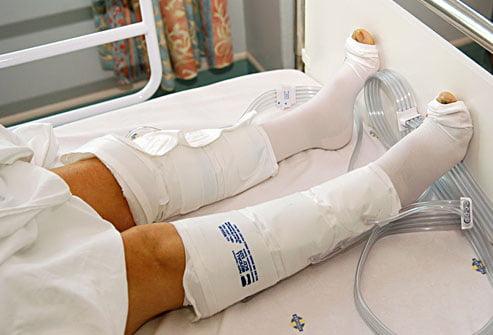
Для профилактики тромбоза используют компрессионные манжеты.
Со вторых суток и до окончания 3 недели реабилитационного периода после замены тазобедренного сустава клинический уход и восстановление осуществляются в стационарной части. Пациенту будут доставлять беспокойство боли, что является нормальной реакцией организма, поэтому дополнительно с приемом НПВС ему будет показано физиолечение и холодные сухие компрессы местно. Они снимут припухлость, дислоцирующихся на наружных мягких покровах над замененным сочленением. Болезненность и отечность, как только заживет шов, прекратят причинять страдания.
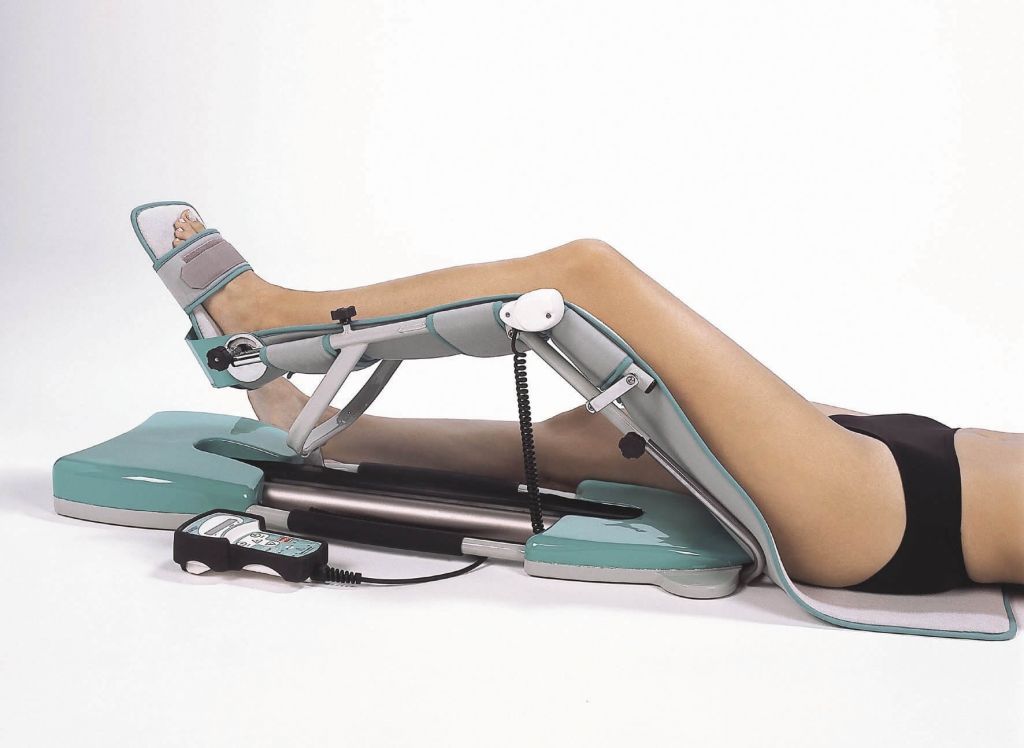
Артромот используется со второго дня после хирургии для пассивной разработки сустава.
Изнуряющую боль не нужно терпеть, она будет пагубно сказываться как на вашем психологическом настрое, так и на деятельности главных внутренних органов и систем, например, сердца, желудка, кишечника, кровеносной и дыхательной системы. Их дисфункция будет препятствовать нормальному запуску механизмов саморегуляции и регенерации. Поэтому не мучайте себя и свой организм, который и без того ослаблен: если нестерпимо болит, скажите об этом медсестре или доктору, и вам окажут нужную помощь. Если болезненные проявления несильные, тогда, конечно, лучше не злоупотреблять с обезболиванием.
Ну а теперь перейдем к рассмотрению вопроса: каким образом выполняется активизация человека:
-
Ходьба на костылях возможна со 2-3 дня в облегченном режиме, опираясь на костыли или ходунки. Методике владения средствами для поддержки и способу движений при перемещении в пространстве пациента обычно обучают еще в предоперационном подготовительном периоде. Ходить в первые дни разрешено исключительно под руководством методиста-инструктора.
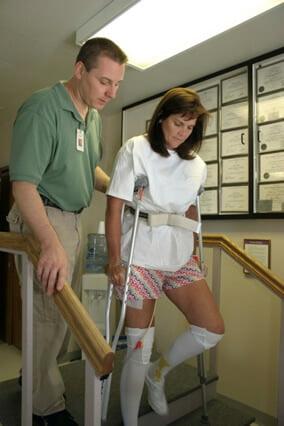
В это время в ране будут размещены дренажные трубки, потому даже при отсутствии боли ходьба не будет доставлять удовольствие.

Первое время действует следующее правило — пациент либо ходит, либо лежит горизонтально, сидеть долго нельзя.
При перекрещивании ног повышается риск вывиха.
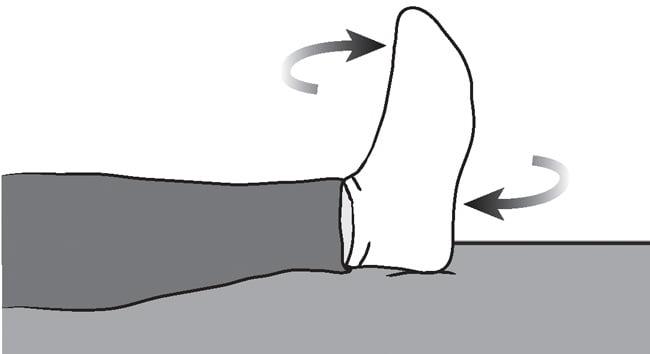
Упражнение безопасное и его можно выполнять без особых ограничений.
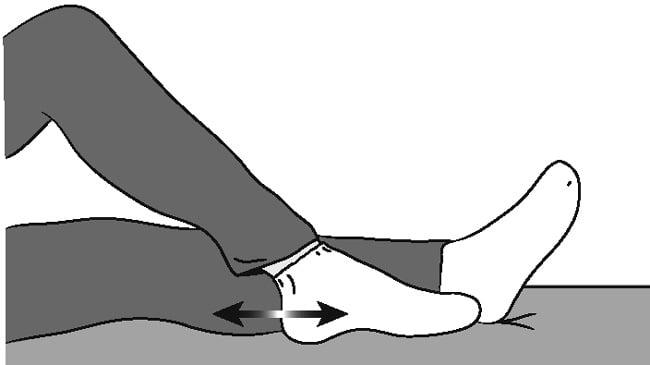
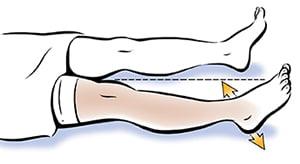
Если скользить стопой по поверхности сложно, снимите носок.
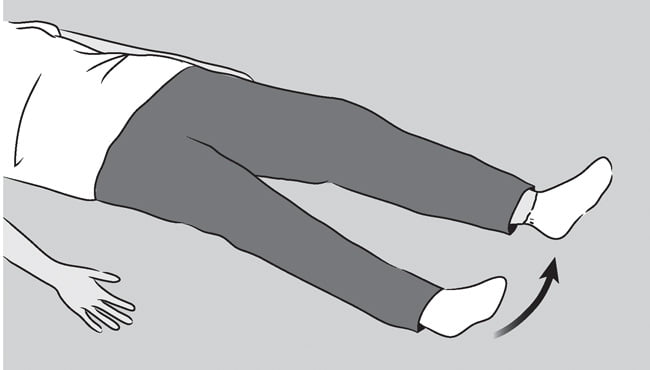
В этом упражнении большой палец стопы должен смотреть строго вверх.
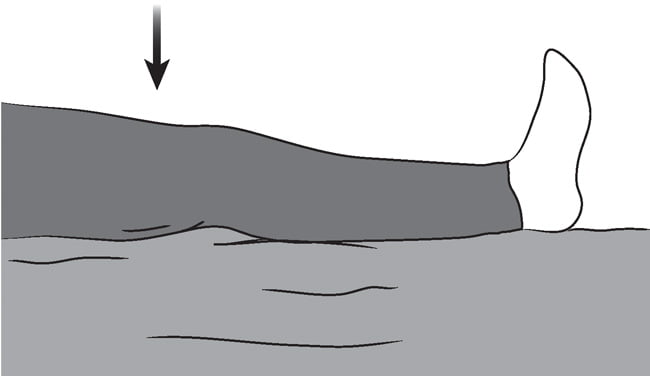
Старайтесь как бы надавить подколенной впадиной.
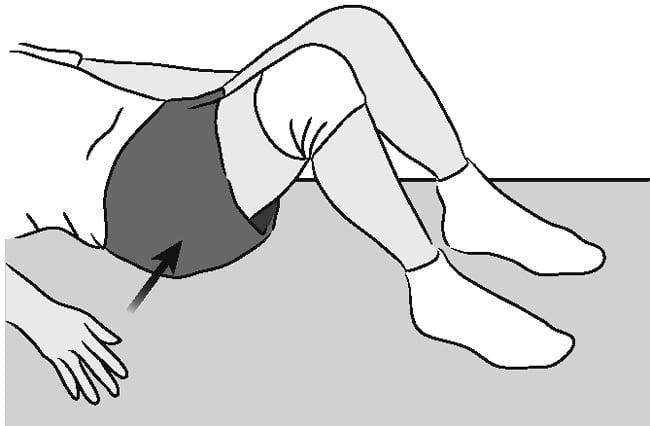
В этом упражнении работают ягодичные мышцы.
Покинув больницу после протезирования тазобедренного сустава, реабилитацию по такому сценарию несложно практиковать у себя дома. Однако предложенный спектр занятий должен быть дополнен, потому что далее наступает фаза позднего восстановления, для которой существуют свои нормативы.

Поздний период
Успешно пройденные восстановительные мероприятия раннего звена завершаются выпиской больного из стационара. Теперь предстоит либо реабилитация после операции тазобедренного сустава в домашних условиях, либо в профильном лечебно-реабилитационном центре. Там вам организуют высококачественную, профессиональную реабилитацию после операции, тазобедренный сустав в домашних условиях так комплексно и грамотно разработать вряд ли удастся. Если вы, конечно, сами не являетесь ортопедом-травматологом или инструктором по ЛФК.

Упражнение на баланс позволяют задействовать мышцы стабилизаторы, которые не вовлекаются в работу в обычной жизнедеятельности.
Какой спецификой отличается поздняя реабилитация после замены сустава тазобедренного, и какие новые упражнения добавляются?
- Пешие прогулки, начиная с 22 суток, осуществляются до 3-4 раз в день примерно по полчаса, а ближе к третьему месяцу суммарная продолжительность ходьбы ежедневно должна составлять приблизительно 4 часа. Важно отрабатывать правильную постановку корпуса и походки при передвижении, избавляться от привычных приспособительных поз и движений, к которым привык человек еще задолго до операции.
- Ходьба с полнообъемной нагрузкой на протезированную конечность возможна через 1-1,5 месяца, если использовалась модель протеза с цементной фиксацией. Если был применен бесцементный метод, полную опору создавать нежелательно, пока не пройдет как минимум 2 месяца.
- Отмена костылей и ходунков, как правило, происходит на рубеже 1,5-2 месяца, потом пациент переходит на трость. Не рекомендуется прекращать пользоваться тростью до тех пор, пока не исчезнет хромота и не появится абсолютная уверенность при хождении.
- Поздняя восстановительная гимнастика после эндопротезирования тазобедренного сустава включает более разнообразные и активные виды тренировок, но их вам должен рекомендовать врач. Мы же предлагаем ознакомиться, какие распространенные методики ЛФК обычно используются в специализированных центрах.
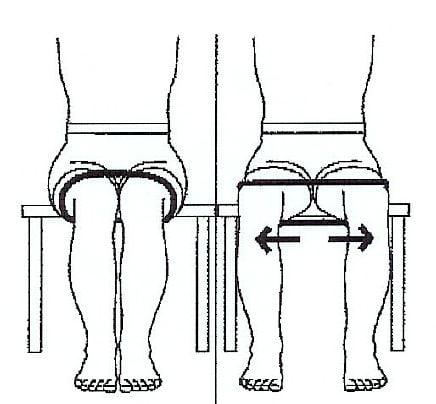
- Работать при помощи резиновой ленты, с упражнениями на отведение и сгибание конечности с сопротивлением (ноги не скрещивать!).
![]()
-
Можно использовать жгут или просто давить на колени руками в случае его отсутствия.
Руки можно положить на живот или вытянуть вдоль тела.
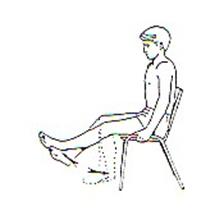
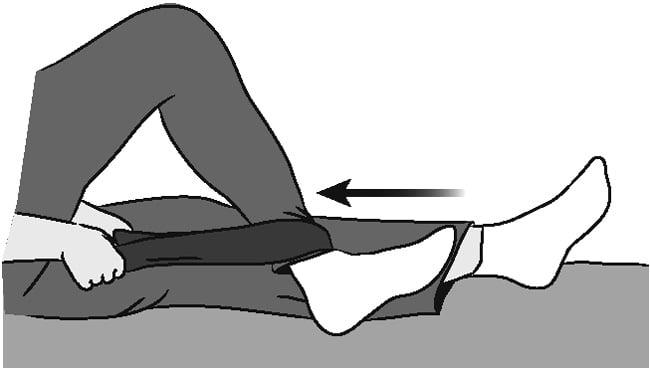
Стараться достать пяткой до ягодицы. Маловероятно что Вам это удастся, но цель должна быть такой.
![]()
Мысок направлен строго вверх по ходу выполнения упражнения.
![]()
Фиксируйте на несколько секунд в конечной точке.
![]()
Можно давать дополнительную нагрузку положив здоровую ногу сверху на больную.
![]()
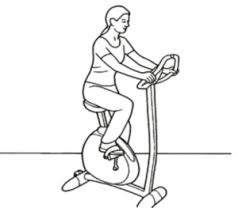
Велосипед это лучший снаряд для физической активности.
Отдаленная фаза
Разумно, если на поздних сроках пройдет реабилитация после замены тазобедренного сустава в санатории. Кроме восстановительно-физкультурных методов, которые реализуются на различных реабилитационных снарядах и тренажерном оборудовании в гимнастическом зале или в водной среде, в оздоровительных лечебницах специализируются на применении природных целебных источников, уникальных по химико-биологическому составу.
![]()
Начните посещать бассейн, это очень полезно.
В санаториях восстановление после замены тазобедренного сустава базируется на применении курсов пелоидолечения (лечебно-грязевые аппликации) и бальнеотерапии в виде рапных (минеральных), радоновых, углекислых, жемчужных ванн и пр. Плавание в бассейне. Органические и неорганические вещества, содержащиеся в целебных грязях и водах, проникают внутрь организма в момент лечебного сеанса и плодотворно способствуют:
- укреплению костей, усилению выносливости мышц;
- рассасыванию кожных, сухожильных, мышечных рубцовых образований, увеличивается подвижность не только в месте локализации искусственного сустава, но и в остальных костно-хрящевых органах;
- улучшению кровоснабжения и питания в проблемных сегментах;
- устранению отечности мягкотканых структур;
- избавлению от фактора боли, который зачастую в той или иной мере продолжает тревожить, даже по истечении продолжительного времени с момента протезирования;
- согласованности ЦНС, душевной гармонии, позитивному настрою, нормализации сна и дневной бодрости.
Читайте также: