Как лечить туннельный синдром бедра
Резкий болевой синдром в тазовой области может указывать на ущемление бедренного нерва, произошедшее в результате хронических болезней или травмирующей ситуации. Обращение к врачу обязательно, так как патология способна обездвижить, лишив человека способности ходить.
В клинике доктора Длина применяют современные методы лечения ущемленного бедренного нерва, сочетая их с традиционными техниками терапии. Специалисты быстро устраняют дискомфорт, возвращая пациенту возможность свободно двигаться. Стоимость процедур указана в прайсе клиники. Курс составляется индивидуально после осмотра и проведения диагностики.
Специфика состояния
Ущемление бедренного нерва доставляет много неприятных ощущений. Поскольку структура отвечает за иннервацию кожи передней части бедра, в этой области часто появляются чувство жжения, покалывания, мурашек. Патология способна вызвать онемение, ощущение холодка на поверхности тела. Могут проявляться подергивания, похожие на тик.
С ущемлением бедренного нерва человек ходит, но сама двигательная активность становится ограниченной по причине ярко выраженной боли. Это накладывает отпечаток на выполнение профессиональных обязанностей, ухудшает качество жизни. При появлении признаков болезни важен покой, обязательно должна проводиться терапия. Нарушение служит поводом для выдачи больничного листа, который освобождает пациента от работы на срок до 14 дней.
Откладывать визит к неврологу не рекомендуется. В обратном случае неприятные признаки пройдут, однако болезнь перейдет в опасную стадию. На этом этапе атрофируются ткани из-за недостаточного питания и ограниченности кровоснабжения, что вызывает отмирание клеток и потерю чувствительности. А уже через несколько месяцев из-за атрофических сбоев в подкожно-жировой клетчатке на теле появятся грубые рубцы.
Причины ущемления бедренного нерва
Практика показала, что ущемление чаще всего происходит в районе паховой связки. Этому способствует ее длительное перенапряжение. Пролегающий здесь бедренный нерв напрягается при наличии провоцирующих факторов, таких как беременность или новообразование, расположенное в непосредственной близости. Распространена и другая патология ― защемление нерва в зоне бедренной суставной капсулы. Происходит такой сбой из-за смещения тазовых костей, искривления голеней, неправильной постановки стоп.
Причины, приводящие к развитию подобных нарушений, следующие:
- чрезмерная масса тела, ожирение;
- патологии стоп (плоскостопие и другие деформации);
- несоблюдение рекомендаций врача во время беременности (ношение обуви на каблуке);
- искривление позвоночника, оказывающее влияние на кости таза;
- доброкачественные и злокачественные опухоли вблизи пролегания бедренного нерва;
- грыжи в паху, аденомы предстательной железы, клинический синдром гиперактивности мочевого пузыря;
- передавливание седалищного нерва, синдром грушевидной мышцы и т.д.
Развитие заболевания проходит по-разному. У кого-то оно резкое, внезапное. В результате появившейся боли немеет верхняя часть бедра. Стоит сменить позицию, как в ноге начинаются подергивания, покалывания. Через 7-10 минут неприятные ощущения уходят, но иногда их не помогают устранить ни смена позы, ни другие мероприятия.
При появлении боли следует незамедлительно записаться на прием к неврологу, чтобы избежать дальнейших осложнений. Специалист выявит причину нарушений, назначит процедуры для устранения патологии. Под руководством опытного врача вы сможете восстановить все функции нервных волокон, которые были повреждены в результате озвученных выше причин.
Чем отличаются симптомы ущемления бедренного нерва?
Яркость и специфика проявления симптомов зависят от участка, на котором произошло защемление бедренного нерва. Компрессия в паховой складке характеризуется следующими признаками:
- сильная и внезапная боль в паху, переходящая в чувство стянутости мышц;
- болевые ощущения отдают в колено, распространяясь по передней поверхности бедра вниз;
- любые прикосновения к коже отдают сильнейшим дискомфортом, все вокруг саднит, колет и жжет;
- появляется чувство холода на бедре, тело бледнеет из-за снижения тонуса сосудов.
Острые симптомы через 3-5 дней проходят, а затем начинают появляться вторичные признаки болезни, такие как язвы на коже, длительно не заживающие повреждения, грубые рубцовые изменения.
Когда бедренный нерв ущемляется в области сустава, симптомы отличаются. Обычно в этом месте под удар попадает несколько нервов, седалищный, запорный и бедренный. Это приводит к сильному болевому синдрому во всей ноге. Боль настолько выраженная, что двигаться становится невозможно. В результате проявляются следующие признаки:
- больной начинает хромать, его походка меняется;
- нога ослабевает, теряются тонус и сила мышц;
- долго ходить человек не может, он быстро устает;
- при движениях появляются прострелы (во время ходьбы пациент может резко остановиться, чтобы переждать боль).
Иногда боль не дает свободно двигать коленом, в этом случае нужна срочная помощь. Врач проведет обследование, дифференцирует диагноз, назначит лечение. Очень важно отличить патологию от эпидурита, сдавления спинного мозга и грыжи в пояснично-крестцовом сегменте позвоночника.
Диагностика при ущемлении бедренного нерва
На первичном приеме врач проводит осмотр, прощупывает места возникновения боли, внимательно выслушивает жалобы пациента. Для уточнения клинической картины пациента могут направить на рентгенологическое исследование, магнитно-резонансную томографию. Мужчинам рекомендовано пройти обследование у андролога и уролога, женщинам у гинеколога. Может понадобиться консультация хирурга. При обнаружении сопутствующих нарушений типа аденомы, миомы, кистозных образований, назначается соответствующая терапия.
Лечение ущемления бедренного нерва
Устранять повреждение бедренного нерва надо с обнаружения и нейтрализации причин, вызвавших это состояние. Оставив провоцирующий фактор без внимания, врач не уберет опасность рецидива в будущем. Такое лечение лишь ненадолго устранит беспокоящие симптомы, которые очень скоро вернутся.
В клинике доктора Длина лечение повреждений бедренного нерва включает следующие методы:
- Мануальная терапия ― врач воздействует на болезненные области, устраняет боль, спазматические явления, восстанавливает утраченный объем движений. В результате удается снять отечность тканей, восстановить кровообращение и нормальный тонус в мышцах. Возможно совмещение техник с классическим массажем на усмотрение врача и в зависимости от особенностей клинической картины патологии.
- Остеопатия ― специалист устраняет симптомы и причину, по которой они появились. Врач восстанавливает правильные анатомические взаимоотношения между органами и внутренними системами. Он работает над проблемами тонуса тканей, натяжения мышц, восстановления нормального кровотока и лимфодренажных способностей. Все это приводит к настройке собственных регенеративных процессов в организме.
- Кинезиотейпирование ― это наложение эластичной ленты с клейким основанием на проблемный участок. Метод дает хороший эффект при условии соблюдения техники. Облегчает состояние пациента, помогает восстановить функциональность мышечной системы, снять боль, убрать спазмы.
- УВТ ― технология воздействия инфразвуком. Ударно-волновая терапия относится к физиотерапевтическим методикам, ускоряющим процесс выздоровления.
- Ди-Тазин терапия ― комплекс мер по улучшению состояния пациента. На болезненную область накладываются аппликации, пропитанные Фотодитазином. Затем они нагреваются под воздействием светодиодов, что запускает активизацию лекарственного средства и его быстрое проникновение на глубину. В результате удается снять отек, уменьшить болезненность, расслабить напряженные мышечные волокна.
1) Компрессионная (туннельная) невропатия седалищного нерва, обусловленная сдавлением грушевидной мышцей (синдром грушевидной мышцы). Описана выше.

Рисунок 21. Места компрессии нервов на ноге.
2) Компрессионная (туннельная) невропатия полового нерва (n. pudendus) обусловлена его сдавлением между крестцово-бугорной и крестцово-остистой связками в месте перегиба нерва через крестцово-остистую связку или через седалищную ость. Возможна компрессия нерва и за счет давления на него со стороны расположенной выше грушевидной мышцы. В клинической практике о компрессионной невропатии полового нерва следует думать тогда, когда упорно ноющая или мозжащая боль в ягодице или аногенитальной области сочетается с легкими сфинктерными нарушениями (при отсутствии симптомов компрессии конского хвоста). Боль усиливается при ходьбе, в положении сидя, при акте дефекации. Объективное исследование выявляет усиление боли при проведении пробы на растяжение крестцово-остистой связки (приведение колена к противоположному плечу).
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
3) Компрессионная (туннельная) невропатия подвздошно-пахового нерва (n. ilioinguinalis). Нерв может ущемляться при резком напряжении брюшного пресса, например, при подъеме или удерживании над собой больших тяжестей, за счет смещения мышечных пластов, деформирующих нервный ствол. Чувствительная ветвь подвздошно-пахового нерва доходит до основания мошонки, выходит через наружное кольцо пахового канала (большой паховой губы) и прилегающих отделов бедра. Компрессия подвздошно-пахового нерва нередко возникает также после или во время операций по поводу паховых грыж, аппендицита и при нефрэктомии (операции по удалению почки), когда нервный ствол сдавливается спаечными рубцами или попадает в шов при зашивании брюшной стенки. Наиболее частым симптомом невропатии является боль в паховой области с частой иррадиацией в верхневнутреннюю поверхность бедра. При напряжении брюшного пресса, разгибании бедра в тазобедренном суставе боль усиливается, а при сгибании и внутренней ротации бедра — уменьшается или проходит. Здесь же иногда выявляется гиперестезия или гипостезия. При пальпации и перкуссии определяется ограниченная область резкой болезненности, локализованная на один поперечный палец внутрь от передней верхней ости подвздошной кости. Эта болезненная область соответствует месту прохождения через наружную мышцу живота чувствительной ветви подвздошно-пахового нерва. В отдельных случаях обнаруживается слабость мышц брюшного пресса в гипогастральной области, проявляющаяся выпячиванием последней при напряжении брюшного пресса.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
4) Компрессионная (туннельная) невропатия бедренного нерва. Неврит бедренного нерва (n. femoralis) исходит от нервов сплетения L.2, L.3, L.5. При этом невозможно разгибание ноги в коленном суставе. Резко ослаблено сгибание бедра. Отмечаются атрофия четырехглавой мышцы, отсутствие коленного рефлекса, гипестезия кожи передней поверхности бедра и внутренней поверхности голени. Наблюдается болезненность при надавливании на нерв в области верхней трети бедра, под паховой складкой, при давлении мышц передней поверхности бедра. Спонтанные боли иногда весьма интенсивны. Больные с невритом n. femoralis свободно стоят и ходят, но испытывают большие затруднения при спуске и подъеме по лестнице. Типичным местом сдавления является область позади паховой связки, где нерв проходит из забрюшинного пространства на бедро в непосредственной близости к капсуле тазобедренного сустава. Нерв является смешанным, мышечные его ветви иннервируют подвздошно-поясничную мышцу и четырехглавую мышцу бедра; область кожной иннервации — передняя и медиальная поверхность бедра, голени и стопы почти до 1 пальца. Наиболее частой причиной невропатии бедренного нерва является травма с последующим образованием параневральной гематомы. Травма может быть незначительной, но больной не всегда может о ней вспомнить. Другие причины — различные патологические процессы в тазобедренном суставе (аномальное положение головки бедра и другие). Чаще больные жалуются на боль под паховой связкой с иррадиацией передней и внутренней поверхности бедра, внутренней поверхность голени, внутренней поверхности стопы. При длительном заболевании возникает гипалгезия в зоне иннервации бедренного нерва, снижение коленного рефлекса, слабость и атрофия четырехглавой мышцы бедра. Неврит бедренного нерва встречается редко. Поражение вызывается травмой, опухолями и гнойниками в полости таза. Особенно важно иметь в виду возможность натечного абсцесса в области m. psoatis. Токсический неврит бедренного нерва обычно связан с диабетом. Большинство случаев, диагностировавшихся раньше как первичный неврит бедренного нерва, на самом деле является следствием радикулита, сдавливающего L.4 корешок.
5) Компрессионная (туннельная) невропатия наружного кожного нерва бедра (болезнь Рота). Сравнительно нередко встречаются изолированные невриты n. cutanei femoris lateralis (L2,3), дающие клиническую картину, описанную В. К. Ротом (1895) под названием meralgia paraesthetica (греческий, meros - бедро). Болезнь эта характеризуется приступами болей и парестезий в области наружной поверхности бедра. Боли заметно усиливаются при стоянии и ходьбе, но могут совершенно отсутствовать при лежании. Еще чаще, чем боли, больные испытывают парестезии в форме онемения, покалывания, жжения. Объективно констатируется небольшая гипестезия кожи в области, иннервируемой данным нервом. Чаще встречаются у пожилых людей с нарушением обмена веществ. Нерв может быть поражен также вследствие длительного прижатия его около spina ossis ilii anterior supe rior корсетом, бандажом или поясом. Иногда meralgia paraesthetica возникает у молодых женщин во время беременности, исчезает после родов. Подобно бедренной и седалищной невралгии, боли в проекции n. cutaneus femoris lateralis могут вызываться грыжами поясничных дисков. Однако грыжи верхних поясничных дисков встречаются очень редко.
Один из самых частых вариантов туннельных синдромов. Нерв выходит на бедро кнутри от передней верхней ости подвздошной кости, где он прободает наружные пучки паховой (пупартовой) связки. Этот участок является типичным местом компрессии нерва. Зона иннервации - передненаружная поверхность средней трети бедра размером с ладонь. Основной симптом — онемение или жгучая боль по передненаружной поверхности бедра — meralgia paraesthetica. На более поздних стадиях болезни в зоне иннервации возникает аналгезия. Пальпация и перкуссия ствола нерва внутри от передней верхней ости подвздошной кости вызывают локальную боль. Избыточное отложение жира в нижнем отделе передней брюшной стенки и в области бедер может привести к натяжению нервного ствола. В большинстве случаев болезнь Рота не причиняет серьезных страданий больным. Часты длительные ремиссии. Но в некоторых случаях указанный симптомокомплекс может стать причиной тяжких болей и требует хирургического вмешательства. Нередко описываемый симптомокомплекс протекает по типу перемежающейся хромоты — боль и парестезии возникают только во время ходьбы.
Лечение. В части случаев причиной болезни Рота является сдавление наружного нерва бедра под lig. inguinale. Рассечение этой связки в подобных случаях приносит значительное облегчение. Лечение массажем: массаж места компрессии, отдаленных спазмов мышц, триггерной точки; изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
6) Компрессионная (туннельная) невропатия подкожного нерва (n. saphenus), являющегося конечной ветвью бедренного нерва, чаще всего обусловлена его сдавлением в фасциальной щели при выходе из приводящего канала примерно в 10 см выше коленного сустава на передневнутренней стороне бедра, где при перкуссии и пальпации определяется участок болезненности с иррадиацией боли в передневнутреннюю область коленного сустава, внутреннюю поверхность голени и внутреннюю поверхность стопы. Клиническая картина: боль и парестезии в зоне иннервации нерва.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
7) Компрессионная (туннельная) невропатия общего малоберцового нерва в типичных случаях происходит дистальнее головки малоберцовой кости, где нервный ствол ущемляется между малоберцовой костью и фиброзным краем длинной малоберцовой мышцы, начинающейся от головки малоберцовой кости. Вызывает характерное свисание стопы, делает невозможным разгибание стопы и пальцев. Больной не может стать на пятку, отвести стопу, поднять ее наружный край. Мышцы передней поверхности голени атрофируются. Вследствие преобладающего действия мыщц-антагонистов может развиться контрактура в форме pes equinus или equino-varus. Гипестезия охватывает наружную поверхность голени, тыл стопы, внутренние поверхности 1 и 2 пальцев. Болевые ощущения при неврите малоберцового нерва обычно выражены умеренно. Вегетативно-трофические расстройства незначительны.
Малоберцовый нерв наиболее ранимый из всех нервных стволов нижних конечностей. Он очень чувствителен к травмам и сравнительно легко дает травматические невриты тогда, когда лежащий по соседству большеберцовый нерв полностью сохраняет свою функцию. Даже в тех случаях, когда травма действует на общий ствол седалищного нерва, выше места деления его на большеберцовый и малоберцовый нервы, могут пострадать избирательно или преимущественно перонеальные волокна. Паралич n. peronei может вызываться огнестрельным ранением нерва на протяжении голени, в области подколенной ямки и выше нее. Необходимо учитывать возможность деления седалищного нерва на его главные ветви много выше подколенной ямки. Вывих в коленном суставе, вправление вывиха в тазобедренном суставе также могут вызвать паралич малоберцового нерва. У лиц, ослабленных перенесенной болезнью или какими-нибудь другими истощающими факторами, к невриту n. peronei может повести даже такая незаметная травма, как давление на нерв при сидении, закинув ногу на ногу. У некоторых лиц отмечается фамильная склонность к преходящим парезам малоберцового нерва при незначительных травмах. Обычно у них наблюдается аналогичная ранимость лучевого и локтевого нервов.
При полинейропатиях, связанных с общими инфекциями и системными заболеваниями, а также при интоксикациях алкоголем, свинцом, мышьяком, преимущественно вовлекается в процесс n. peroneus. Паретические и чувствительные расстройства в области малоберцового нерва, медленно развивающиеся, должны навести на мысль о возможном сдавлении нерва где-нибудь на периферии или, еще чаще, зависят от сдавления пояснично-крестцового сплетения в тазу растущей опухолью.
При резком подошвенном сгибании и супинации стопы, возникающих при растяжении голеностопного сустава, ствол нерва ущемляется между фиброзным краем длинной малоберцовой мышцы и малоберцовой костью; при этом возникает острая, а при повторных дисторсиях хроническая травматизация нервного ствола, приводящая к нарушению его функций. Компрессия нерва происходит также при выполнении определенных работ в положении на корточках (работа в низких туннелях, при ручной циклевке паркетных полов, при некоторых сельскохозяйственных работах, связанных с прополкой свеклы, сбором клубники). Сдавление малоберцового нерва может явиться следствием вынужденной позы (положение сидя с ногой, закинутой на ногу), довольно распространенной в быту и среди манекенщиц. Возможна компрессия общего малоберцового нерва гипсовой повязкой. При невропатии общего малоберцового нерва возникает паралич разгибателей стопы и ее пальцев, аналгезия по наружной поверхности нижней половины голени, тыльной поверхности стопы и I — IV пальцев. При длительном поражении возникает атрофия мышц передней и наружной групп голени. Нередко появляется боль в области головки малоберцовой кости. Пальпация и перкуссия нерва на уровне головки и шейки малоберцовой кости болезненны и сопровождаются парестезиями в зоне иннервации нерва. Форсированное подошвенное сгибание с одновременной супинацией стопы вызывает или усиливает боль в области головки малоберцовой кости.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Лечение. При судорогах мышц голени необходимо излечить главную причину, провоцирующую появление судорог - радикулит седалищного нерва. Если компрессия нерва произошла в фасции задней группы мышц бедра, то методом пальпации выявляется место сдавливании нерва, и точно в это место вводится один миллилитр (1 см3) раствора кортикостероида (дипроспана, кеналога и так далее). Ликвидирует судороги изометрическая миорелаксация: пациент охватывает большой палец ноги руками и резко тянет палец вверх, натягивая тем самым заднюю группу мышц голени. Возникает перерастяжение мышц, и судорога прекращается.
10) Компрессионная (туннельная) невропатия общих подошвенных пальцевых нервов (невралгия Мортона). Общие подошвенные нервы иннервируют пальцы стоп. Нервы проходят под глубокой поперечной плюсневой связкой, соединяющей головки плюсневых костей, что создает условия для их сдавления при деформации стопы. Частой причиной развития невропатии является ношение тесной обуви на очень высоком каблуке: пальцы при этом находятся в положении гиперэкстензии в плюснефаланговых суставах, что влечет за собой компрессию нерва связкой, натянутой между головками плюсневых костей. Подобная же травмирующая ситуация сопровождает положение на корточках, в котором вынуждены находиться рабочие во время работ по прибиванию плинтусов, при низкой установке электрических розеток.
Типичной жалобой при невралгии Мортона является жгучая приступообразная боль в области подошвенной поверхности плюсневых костей с иррадиацией в 3 межпальцевой промежуток, которая заставляет больного снимать обувь и массировать стопу порой в самых неподходящих ситуациях. В начале заболевания боль беспокоит преимущественно при ходьбе, в дальнейшем она возникает спонтанно по ночам. В отдельных случаях боль иррадиирует по ходу седалищного нерва. При исследовании пуговчатым зондом в промежутке между головками плюсневых костей в области пораженного нервного ствола выявляется пункт резчайшей боли, которая может иррадиировать в пальцы стопы. В некоторых наблюдениях определяется гипестезия кончиков пальцев, соответствующая зоне иннервации пораженного нерва.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]
Если человека беспокоят боли и покалывание в голени, стопе, ягодице и на задней стороне бедра, особенно при повороте бедра внутрь — скорее всего, имеет место туннельный синдром седалищного нерва. Рассмотрим, что это такое, чего нужно опасаться и к каким методам терапии прибегают в таких случаях.

Туннельный синдром относится к группе компрессионно-ишемических невропатий . Этот термин означает, что нерв испытывает сдавливание ( компрессию ), при этом происходит недостаточное кровоснабжение нервного ствола (ишемия).
Туннельным такой синдром называется потому, что нервы располагаются в неком естественном канале, который образован костями, мышцами, сухожилиями — по типу туннеля.
Почему все это происходит:
- хроническая травматизация (бытовая, профессиональная, спортивная) — например, при однотипных повторяющихся движениях одних и тех же суставов, мышц или, напротив, при длительном пребывании в одной позе;
- суставные патологии — травматические, воспалительные, дегенеративные, вызывающие сужение канала;
- медицинское вмешательство — например, длительное введение инъекций внутримышечно или даже однократная неверно выполненная инъекция, от чего происходит отек тканей; иногда — хирургическая операция, которая привела к образованию грубого рубца, воздействующего на нервную ткань;
- эндокринные нарушения — возможны у женщин при беременности, кормлении грудью, в период климакса; также у пациентов с гипотиреозом и т.д.;
- системные заболевания — ревматоидный артрит, сахарный диабет, болезни крови, почечная недостаточность;
- генетические причины — наследственная ранимость нервной ткани или узость каналов.
Синдром седалищного нерва вызван спазмом грушевидной мышцы , которая прижимает нервный ствол к крестцово-остистой связке. Особенно часто это происходит при остеохондрозе .
Основные симптомы — боли в наружной поверхности голени, тыльной части стопы:
- при прощупывании (пальпации);
- при простукивании (перкуссии).
Если повернуть конечность внутрь в тазобедренном суставе, в ягодичной области возникают неприятные ощущения.
Еще один характерный признак патологии — снижение болезненности при введении анестезирующей инъекции, которая не только снимает боль, но и указывает врачу на верное определение области повреждения.
При корешковом синдроме (состояние, при котором зажимаются нервные корешки) болезненность может распространяться:
- по направлению от ягодичной области;
- по боковой либо задней стороне ноги до самой ступни;
- в бедрах и в пояснице — при поднимании выпрямленной ноги в положении лежа или при наклоне вперед в положении стоя.

Как лечат тоннельный синдром седалищного нерва? Врач должен определить способы терапии в зависимости от тяжести заболевания. Консервативное лечение предполагает, например, такие мероприятия:
- снятие болезненных ощущений, спазма, улучшение кровоснабжения пораженной области с помощью медикаментов ;
- физиопроцедуры (после снятия острых симптомов);
- лечебная гимнастика ;
- массаж .
Иногда, например, при осложненном остеохондрозе, назначают оперативное лечение — это может быть удаление межпозвонковой грыжи . В запущенных случаях, если консервативное лечение не принесло результата, проводят сложную нейрохирургическую операцию, которая должна освободить зажатый нерв.
При отсутствии любого лечения нервная ткань может отмереть, а мышцы атрофироваться. Успешной можно назвать только комплексную терапию, ведь одними лекарствами проблему не решить. Многое зависит от самого пациента, от его желания найти время на лечебные упражнения и выполнять другие назначения врача.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Спойлер: компьютерные мыши, возможно, ни при чём.
Что такое туннельный синдром
О туннельном синдроме Carpal tunnel syndrome говорят, столкнувшись со странными ощущениями в кисти. Боль, слабость, сложности с удержанием тяжёлых предметов, например чашки или книги, онемение, покалывание в пальцах — это точно он.
К таким неприятным ощущениям приводит сдавливание срединного нерва: по разным причинам его защемляет между костями и сухожилиями мышц запястья (в так называемом запястном канале).
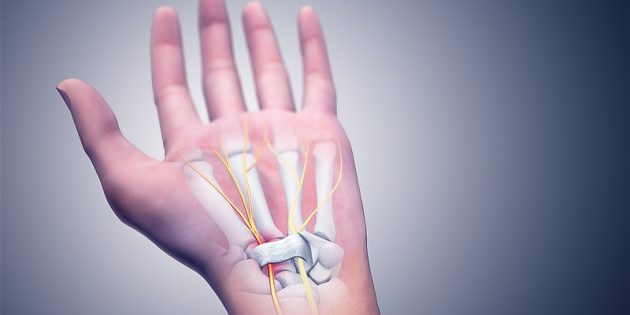
Фото: Scientificanimations / Wikimedia Commons
Поскольку срединный нерв управляет чувствительностью и движениями большого, указательного, среднего и безымянного пальцев, именно в них концентрируется дискомфорт.
Здесь стоит сделать одно уточнение. Туннельный синдром в данном случае не совсем корректное определение. Нерв может сдавливаться не только в запястье, но и в коленном, локтевом, голеностопном и иных суставах. Поэтому более точное название той ситуации, о которой мы говорим, — синдром запястного канала, или же карпальный туннельный синдром (от англ. carpal tunnel syndrome, CTS). Но для простоты ограничимся самой распространённой формулировкой.
Сейчас читают 🔥
Откуда берётся туннельный синдром
Распространено мнение, будто туннельный синдром — следствие излишне активной и долгой работы на клавиатуре и с компьютерной мышью. Но физиологи до сих пор не смогли Carpal tunnel syndrome — Symptoms and causes собрать достаточное количество данных, чтобы подтвердить эту версию.
Скорее всего, защемление срединного нерва вызывается не какой‑то конкретной причиной, а сочетанием различных факторов риска. Вот самые популярные из них.
Люди, которые от рождения имеют более узкие запястные каналы, страдают от туннельного синдрома чаще других.
Вывих или перелом запястья может привести к сдвигу сухожилий или неправильному расположению костей, а значит, повышенному давлению на срединный нерв.
Иногда заболевание деформирует мелкие кости запястья, увеличивая давление на нерв. Кроме того, артрит сопровождается воспалением и отёком околосуставных тканей, что тоже повышает риск защемления.
Синдром запястного канала у женщин встречается в три раза чаще Carpal Tunnel Syndrome: Symptoms, Causes, Diagnosis, Treatment , чем у мужчин. Возможно, это связано с тем, что первые имеют более узкие запястные каналы.
Это заболевание способствует повреждению нервов, поэтому срединный может вызывать неприятные ощущения в кисти, даже если на него не оказывается лишнее давление.
При этих состояниях может нарушаться отток жидкости из конечностей. Отёчность тканей в районе запястья увеличивает давление на нерв.
Отдельные болезни тоже могут вызывать задержку жидкости, а значит, повышать риск развития туннельного синдрома. Например:
- гипотиреоз (состояние, при котором щитовидная железа вырабатывает слишком мало гормонов);
- гипертония;
- ожирение;
- почечная недостаточность;
- лимфедема (нарушение работы лимфатических сосудов).
Работа с вибрирующими инструментами, например дрелью или отбойным молотком, либо на сборочном конвейере, где приходится долго и с большой амплитудой сгибать‑разгибать запястье, может создать вредное давление на срединный нерв. Или ухудшить уже существующее повреждение нерва — особенно если вы вынуждены работать на холоде.
Как лечить туннельный синдром дома
Если неприятные ощущения в запястье появляются лишь время от времени, можно попробовать справиться с ними самостоятельно.
Исключите действия, при которых вам приходится активно сгибать и разгибать запястья. Отследите, после чего у вас возникает боль, и избегайте этих занятий. Или как минимум чаще делайте перерывы, чтобы дать запястью отдохнуть.
Например, вращайте кулаком сначала в одну сторону, потом в другую. Или сильно сожмите пальцы в кулак, а затем так же энергично их разожмите. Выполняйте упражнения по 10–15 раз хотя бы дважды в день.
Приложите к пострадавшему запястью грелку с холодной водой или обёрнутый в тонкую ткань пакет со льдом. Это поможет снизить отёк и давление на нерв.
Можно использовать таблетки на основе парацетамола или ибупрофена. Заодно они снимут отёк. Только учтите: если вам приходится пить анальгетики каждый день, значит, ситуация вышла из‑под контроля.
В каких случаях нужна помощь врача
Если боль, онемение, слабость кисти становятся регулярными, обязательно обратитесь за консультацией к врачу. Можно начать с терапевта: он проведёт осмотр, предложит вам сдать анализы (крови, мочи, на гормоны) и при необходимости отправит к профильному специалисту.
При подозрении на такие заболевания, как диабет, артрит, гипотиреоз, вам понадобится пройти лечение. Заодно терапия избавит вас и от туннельного синдрома.
В других случаях медик может предложить:
- Надеть на пострадавшую кисть шину. Она обездвижит сустав и поможет запястью быстрее восстановиться. Как правило, шину используют только ночью — этого достаточно, чтобы облегчить и дневные симптомы.
- Сделать инъекцию кортикостероидов в область запястного канала. Это снижает боль и уменьшает отёк и воспаление.
Если ничего не помогает, остаётся крайний вариант — хирургическая операция. Вам сделают небольшой разрез на запястье и подрежут сухожилие, чтобы уменьшить давление на нерв. Восстановительный период после такой процедуры занимает от нескольких недель до 2–3 месяцев (в некоторых случаях до года).
Читайте также:


