Косолапость при вывихе бедра
Остеопат Гуричев Арсений Александрович

Фото: Derek Thomson
Работами проф. Ратнера А.Ю. и соав. (1974, 1975, 1978, 1985, 1990) убедительно показано, что родовая травма часто являются причиной дальнейших многочисленных нарушений у ребёнка, включая ортопедических. Одним из таких нарушений является вывих бедра у ребёнка.
В 1994 году заведующий кафедрой детской неврологии Казанского ГИДУВа, заслуженный деятель науки РФ и республики Татарстан профессор Александр Юрьевич Ратнер ушёл из жизни. К сожалению его работы не всем доступны, а многим врачам и не известны. Частично восполним этот пробел, ознакомив с воззрениями проф. Ратнера А.Ю. и соав. на тему причин вывиха бедра у детей (по А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020 и А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978).
История вопроса
В известной монографии на тему вывихов бедра О.Барта (1972) указано: “Несмотря на рост наших знаний, этиология заболевания не установлена до сих пор”. “Вопрос о патогенезе вывихов бедра является предметом живейшего спора” — писал Э.Э. Андерс.
А.А. Бобров в своём учении о вывихах (1896) указывал, ссылаясь на Гиппократа, настаивал на том, что “грубые и неумелые действия акушерки приводят к родовым вывихам, и что родовой вывих нужно непременно отмечать”. Humbert в 1838 году предполагал возможность развития вывиха бедра в результате “врожденного полиомиелита”, под которым с современных позиций следует скорее понимать нижний вялый парапарез, который в большинстве случаев имеет не инфекционную природу, а является следствием родовой травмы с повреждением спинного мозга ребёнка.
Guerin (1880) изучая изменения в мышцах, окружающих тазобедренный сустав, установил определённую патологию, которую объяснял “отставанием в развитии центральной нервной системы”, то есть расценивал вывихи как нейрогенные.
Тазовое или головное?
В.О. Маркс писал: “Среди младенцев, родившихся тазовым концом вперёд, вывих встречается в 10 раз чаще”. Muller и Seddon (1953) наблюдали 95 детей с врождённым вывихом бедра и 40 из них были рождены из тазового предлежания. Это привело авторов к убеждению: “имеется фактор, ответственный за высокую пропорцию ягодичных родов, связанных с вывихами бедра”.
З.Я. Ляндерс в 1939 году указывал: “Весьма большой интерес имеет вопрос о существовании связи между механизмом родового акта, или вернее говоря родоразрешением в ягодичном предлежании и вывихом в тазобедренном суставе. Наличие указаний на длительный родовой акт в ягодичном предлежании с таким вмешательсом, как тракция за ножку, неизбежно приводит к вывиху…”. Н.А. Новаченко в 1966 высказывает такое же мнение: “Почти каждый ребёнок, родившийся в ягодичном предлежании, имеет врождённый вывих бедра”.
Госпитальные или домашние роды?
Jones и Wood (1974) утверждают: “осложнённые роды, особенно ягодичные, вызывают более высокий процент неонатальной несостоятельности бёдер у новорожденных. При родах в госпитале патология в тазобедренном суставе была найдена в 50% случаев, при родах на дому с помощью семейных врачей несостоятельность бедра обнаруживалась только в 28% случаев”. Получается неожиданный вывод, что частота врожденного вывиха бедра у ребёнка зависит не только от предлежания плода (учащается в ягодичном предлежании), но и от того, где происходили роды — в стационаре, или на дому (А.Ю. Ратнер).
Миатонический синдром
Многие авторы обращают внимание на то, что у детей с вывихом бедра имеется диффузная мышечная гипотония. Сугубо ортопедические объяснения развития вывиха бедра на фоне “первичного расслабления связочного аппарата” и “мышечной вялостью” не выдерживают критики и должны сегодня рассматриваться с позиций представлений о миатоническом синдроме.
В 1896 году А.А. Бобров писал: Предполагающей причиной к образованию вывиха бедра является слабость мышц, которые своим сокращением могли бы противодействовать образованию вывиха”. Carter и Wilkinson придерживаются мнения, что “общая суставная вялость является важным предрасполагающим фактором в патогенезе вывиха бедра”. А.Т. Осьминина и Р.Л. Горбунова (1986) в подобных случаях пишут о “слабости связочного аппарата тазобедренного сустава”.
Важно, что перечисленные выше авторы приходят к мнению, что описываемые вывихи бедра — атонические. Именно гипотонией мышц объясняют многие ортопеды частые неудачи при оперативном лечении вывихов бедра.
Нейрогенный характер вывихов
В.И. Фишкин (1956), А.С. Ланцетова (1961), Sommerville (1959), Sharrard (1959), Jones (1962) описывали вывихи бедра у пациентов с параличами ног, объясняя вывих не собственно параличом, а присущей ему гипотонией мышц. Н.С. Брайловская (1959) указывает на то, что при параличах мышц нижних конечностей возникают разболтанные суставы “coxa laxans” и паралитические вывихи и подвывихи. Е.Н. Синицына и Н.Ф. Удалова (1972) описывали вторичные изменения в тазобедренных суставах у детей, перенёсших полиомиелит.
Jones в 1926 году писал: “Вялый паралич — условие, предрасполагающее к вывиху”. Sharrard (1959) обследовал 80 детей с нижним вялым парапарезом и у 75 из них обнаружил вывихи и подвывихи в тазобедренных суставах. Сообщения о первичном поражении спинного мозга и вторичных изменениях в суставах публиковали Hayers (1964), Chirls и Falla (1967), London (1975) и др.
Исследования А.Ю.Ратнера
А.Ю. Ратнер и соав. обследовали 283 ребёнка, находившихся под наблюдением по поповоду вывиха, или подвывиха бедра. Более чем у половины (172 из 283 детей) неврологической патологии обнаружено не было, но у 111 детей с патологией тазобедренных суставов неврологические нарушения не вызывали сомнений. Это было 2 основных неврологических синдрома: нижний вялый моно- и парапарез и натальный миатонический синдром.
Две трети этих пациентов родились с различными акушерскими осложнениями. Четверть из них родились из тазового предлежания. Половина детей не прикладывалась к груди сразу после рождения в связи с тяжестью состояния, что подтверждает натальную патологию. Только у 5 из 111 детей при первичном ортопедическом осмотре в роддоме была заподозрена патология тазобедренного сустава, у остальных детей ни вывихов, ни подвывихов при рождении обнаружено не было. У 44 человек изменения в суставе были выявлены к исходу первого года жизни, а у 62 детей вывихи были замечены в более старшем возрасте. Важно, что у всех этих 62 больных при внимательном осмотре изменения в суставе оказались двусторонними.
Ретроспективная оценка физического развития этих пациентов выявила наличие слабости в ногах у детей, необычную позу ног по типу “позы лягушки”, дети позднее начинали ходить. Это показывает важность проведения тщательного неврологического обследования детей с задержкой темпа двигательного развития.
У половины основной группы обследуемых удалось выявить нижний вялый парапарез, свидетельствующий о натальной травме спинного мозга на уровне поясничного утолщения. В данном случае важно оценивать имеется ли парез в ноге, или нет, с учетом того, что в ортопедической литературе безо всяких на то оснований симптомы вялого паралича в ноге считаются типичными признаками вывиха или подвывиха бедра. Единственное верно то, что выявление вялого пареза в ногах с большой долей вероятности указывает на возможное существование вывиха в гомолатеральном тазобедренном суставе.
Симптомы вялого, или смешанного пареза
У таких детей обращает на себя внимание недостаточный объём движений в ногах, “вялость” ног, в более выраженных случаях ноги располагаются в “позе лягушки”. Характерна рекурвация в коленных суставах в связи с выраженной гипотонией мышц ног. Тонус мышц в дистальных отделах ног может быть различным: в более типичных случаях тонус снижен, стопа может быть приведена к голени, проявляя симптом “пяточных шпор”.
Другой вариант — тонус может быть даже повышен, так как ишемия в бассейне артерии Адамкевича никогда не ограничивается только зоной поясничного утолщения, но распространяется и выше на супрасегментарные отделы, захватывая пирамидные пути. Получается характерное сочетание: диффузная гипотония проксимальных отделов мышц бедра и локальный гипертонус дистальных. Такой — смешанный — парез ног типичен именно для натально обусловленного ишемического поражения спинного мозга.
Асимметрия складок
Асимметрия бедренных складок — симптом считающийся типовым для вывиха бедра является проявлением гипотрофии мышц, то есть признаком вялого пареза, следствием которого и является вывих бедра.
Симптом щелчка
В ортопедической литературе характерным признаком вывиха бедра является симптом “щелчка” — щелчок при попытке развести бёдра у ребёнка. Здесь уместно провести аналогию с акушерскими параличами рук, где у детей с грубыми вялыми парезами руки типичным считается симптом “щелчка Финка”, фактически являющийся признаком атонического подвывиха в плечевом суставе.
Симптом кукольной ножки
У детей с нижним вялым парапарезом нередко встречается симптом “кукольной ножки”: нога кажется как бы приставленной к ягодице, как у куклы, ягодичная складка при этом углублена и простирается значительно латеральнее обычного. Несмотря на относительную редкость этот симптом может помочь заподозрить вялый парез ноги и, следовательно, предположить возможность развития вторичных изменений в тазобедренном суставе.
Симптом распластанного живота
Симптом распластанного живота (Fontan, 1964) встретился в 20% исследуемых детей с вывихом бедра и вялым парезом той же ноги. Он заключается в дряблости, гипотонии мышц брюшной стенки. Hellsrom (1968) писал, что “расслабление брюшных мышц позволяет предположить вовлечение в процесс нижнего отдела грудной части спинного мозга”. А.Ю. Ратнер и соав. своими наблюдениями подтверждают важность этого симптома.
Утиная походка
Обычно у детей, страдающим врожденным вывихом бедра описывается типичная “утиная походка”, хотя с неврологических позиций такая походка в неменьшей степени характерна и для больных с миопатией и других пациентов, имеющих слабость мышц тазового пояса. такая же походка имеется у детей получивших родовую травму поясничного утолщения спинного мозга вследствие диффузного снижения мышечного тонуса в ягодичных мышцах и ногах. У некоторых пациентов “утиная походка” своеобразно сочетается с элементами степажа в связи с преобладанием пареза в дистальных отделах ног.
Косолапость
У детей имеющих нижний вялый парапарез нередко обнаруживается и косолапость. Это особенно ярко видно когда вялый парез сочетается с пирамидной симптоматикой в той же ноге, что типично для спинальной патологии. Сочетание гипотонии большей части мышц ноги с локальным гипертонусом других мышц приводит к косолапости. В клинике проф. А.Ю. Ратнера работами О.В. Никогосовой (1991) проблема нейрогенной косолапости была изучена достаточно подробно.
Гипотрофия мышц
Гипотрофия паретичных мышц у таких пациентов является типичной особенностью вялого пареза. Вот почему оценка трофики у пациентов с патологией в тазобедренных суставах очень важна, особенно в тех случаях, когда врач должен взять на себя смелость решить вопрос, является ли обнаруженный ортопедом вывих первичным, врождённым, или первична неврологическая симптоматика, а вывих развивается вторично.
По мнению А.Ю. Ратнера и соав. не менее чем у трети, а может быть и чаще, всех детей с подозрением на врожденный вывих или подвывих бедра выявляются натально обусловленные неврологические нарушения, приводящие к вторичным, нейрогенным, атоническим изменениям в тазобедренном суставе.
Основных вариантов нейрогенных вывихов два:
- в одних случаях имеется натальная патология поясничного утолщения спинного мозга, проявляющаяся себя нижним парапарезом,
- при втором варианте наблюдаются последствия натального повреждения шейного отдела позвоночника и позвоночных артерий с ишемией ретикулярной формации ствола мозга, в результате чего развивается грубая диффузная мышечная гипотония.
Литература
- А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020
- А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978
Вывих бедра – это разобщение суставных поверхностей головки бедренной кости и вертлужной впадины. Оно может происходить во время травмы или быть врожденным, возникать в результате нарушения развития тазобедренного сустава.
Факты о травматическом вывихе бедра:
- Составляет 5% среди всех вывихов (каждый 20-й вывих – это вывих в тазобедренном суставе).
- Чаще всего травма встречается среди сильных, хорошо физически развитых людей в возрасте от 20 до 50 лет.
- Во время вывиха головка бедра может смещаться в разные стороны, но назад она смещается втрое чаще, чем вперед.
- Для возникновения повреждения должна быть приложена достаточно большая сила.
Особенности анатомии тазобедренного сустава
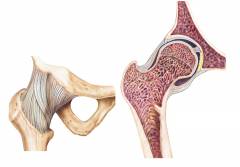
Тазобедренный сустав имеет высокую прочность и способен переносить большие нагрузки, которые обычно приходятся на нижнюю конечность.
Основные элементы тазобедренного сустава:
- Головка бедренной кости. Она имеет шарообразную форму и соединяется с телом бедра при помощи тонкой шейки. Снаружи головка покрыта суставным хрящом.
- Вертлужная впадина на костях таза. Она охватывает головку бедра, благодаря чему, собственно, и образуется тазобедренный сустав.
- Вертлужная губа – хрящ, который проходит по краю вертлужной впадины и увеличивает её глубину. Дело в том, что сама впадина является неглубокой, поэтому головка бедренной кости соприкасается с ней не всей площадью. Вертлужная губа укрепляет сустав, не допускает чрезмерной подвижности.
![]()
Наружные связки. Снаружи тазобедренный сустав укреплен четырьмя мощными связками.- Внутренняя связка головки бедренной кости. Она проходит от вершины головки бедра к вертлужной впадине и играет важную роль – в ней проходят сосуды.
Вокруг тазобедренного сустава находится большой массив мышц, который дополнительно укрепляет его. Наиболее сильно развиты ягодичные мышцы.
Кровоснабжение головки бедра происходит из артерий, одни из которых подходят к ней со стороны шейки, а другие – со стороны вертлужной впадины, через внутреннюю связку головки бедра.
Какие бывают виды вывихов бедра?
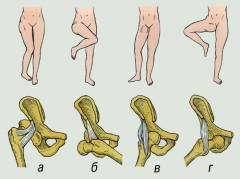
Разновидности вывихов бедра в зависимости от направления смещения головки бедренной кости:
- Задневерхний – головка бедра расположена позади крыла подвздошной кости.
- Задненижний – головка бедра расположена возле седалищной кости.
- Передневерхний – головка бедра расположена спереди от крыла подвздошной кости.
- Передненижний – головка бедра расположена рядом с лобковой костью.
Причины вывиха бедра
Тазобедренный сустав укреплен прочными связками и большим массивом мышц, поэтому для того, чтобы произошел вывих, должна быть приложена достаточно большая сила, воздействие должно осуществляться на высокой скорости.
Ситуации, которые чаще всего приводят к вывиху бедра:
- дорожно-транспортные происшествия;
- падение с большой высоты;
- различные стихийные бедствия, катастрофы.
Травма носит непрямой характер, то есть воздействие оказывается не непосредственно на сам сустав, а на бедренную кость – она выступает в роли рычага.
Передние вывихи чаще всего возникают во время падения с большой высоты на ногу, которая в это время повернута наружу, немного согнута в тазобедренном суставе и отведена в сторону.
Для возникновения заднего вывиха обычно требуется меньшее усилие. Это происходит во время резкого быстрого поворота ноги вовнутрь и её приведения.
Во время описанных травм вывих чаще возникает у людей не старше 50 лет. У пожилых травма приводит к перелому бедренной кости.
Симптомы вывиха бедра
Осложнения вывиха бедра
Наиболее распространенное осложнение травматического вывиха бедра – повреждение сосудов, которые питают головку бедренной кости. При этом развивается её аваскулярный некроз, начинается разрушение костной ткани. Возникают боли, пациент практически утрачивает возможность нормально передвигаться самостоятельно. Приходится выполнять операцию эндопротезирвания тазобедренного сустава.
Другое осложнение травмы – ушиб седалищного нерва, который проходит недалеко от тазобедренного сустава.
Симптомы:
- Боли по задней поверхности ноги.
- Нарушения движений и чувствительности, вплоть до полного паралича (если во время травмы произошел разрыв нерва).
- Шелушение, язвы на коже.
Повреждение запирательного нерва приводит к развитию нарушений со стороны мышц внутренней поверхности бедра.
Застарелый вывих бедра
Если вывих бедра не был вправлен сразу после травмы, то со временем он становится застарелым и устраняется намного сложнее.
Классификация вывихов, в зависимости от сроков:
- Свежие – с момента получения травмы прошло не более 3 дней.
- Несвежие – с момента получения травмы прошло от 3 дней до 3 недель.
- Застарелые – с момента травмы прошло более 3 недель.
При застарелом вывихе бедра капсула тазобедренного сустава становится толще и плотнее, свободное пространство вокруг сустава заполняется соединительной тканью, может со временем окостеневать. Эти патологические изменения можно устранить только при помощи хирургического вмешательства.
Признаки застарелого вывиха бедра:
- Имеются те же симптомы, что и при свежем вывихе, но они выражены в меньшей степени.
- Беспокоит боль, но она уже не так сильна.
- Деформация становится менее заметна.
- Больной хромает. Он приспосабливается стоять и ходить с вывихнутым суставом: у него возникает искривление позвоночника, перекос таза.
Первая помощь пострадавшему с вывихом бедра
Ни в коем случае не стоит пытаться вправить вывих бедра самостоятельно. Во-первых, это очень сложно.
Тазобедренный сустав окружен мощными мышцами, которые во время травмы напрягаются – ничего не получится без наркоза. Во-вторых, неправильными действиями можно принести больше вреда, чем пользы, особенно если у пострадавшего имеется перелом шейки бедра, повреждение сосудов и нервов.
Какой врач занимается диагностикой и лечением этой травмы?
Другие виды травм, похожие по своим проявлениям на вывих бедра:
- Ушиб. Имеется боль, но нет выраженной деформации в области сустава, а все движения сохранены.
- Подвывих – травма, при которой суставные поверхности головки бедренной кости и вертлужной впадины разобщаются не полностью, смещение происходит частично. Признаки сильно похожи на вывих, но движения в суставе частично сохранены.
- Переломы. Вывих бедра часто приходится отличать от перелома шейки бедренной кости, вертлужной впадины. Иногда имеется только перелом, а в других случаях он сочетается с вывихом – переломовывих.
Обследование при вывихе бедра
Лечение вывиха бедра
Если нет осложнений, то вывих бедра вправляют закрытым способом, без операции.
Правила закрытого вправления вывиха бедра:
- проводится в операционной;
- обязательно применяется общий наркоз, так как процедура очень болезненная, и сокращающиеся от боли мышцы вокруг тазобедренного сустава не дают её нормально выполнить;
- пострадавшему вводят лекарственные препараты, способствующие расслаблению скелетной мускулатуры – миорелаксанты;
- вправление осуществляют два человека: хирург-травматолог и его помощник;
- во время вправления врач повторяет движения, которые произошли во время травмы, но в обратном порядке, в результате чего головка бедра встает на место.
Способы вправления вывиха бедра (названы по фамилиям врачей, которые их разработали):
Реабилитация
Вывих тазобедренного сустава – достаточно тяжелая травма. Скорость и эффективность восстановление функции поврежденной ноги и работоспособности пациента во многом зависят от того, насколько своевременно и правильно проводится реабилитационное лечение. У пациентов, которые прошли реабилитацию, результаты всегда лучше, чем у тех, кто лишь ограничился лечением в стационаре.
Врожденная мышечная кривошея – одно из самых распространенных заболеваний новорожденных. Основной причиной его принято считать врожденное недоразвитие грудино-ключично-сосцевидной мышцы, травму ее во время родов, а также родовую травму шейного отдела позвоночника.
Грудино-ключично-сосцевидная мышца парная, расположена на боковой поверхности шеи. При сокращении правой мышцы голова наклоняется вправо, а лицо поворачивается влево; при сокращении левой – наоборот. Если одновременно сокращаются обе мышцы, то голова запрокидывается назад и несколько выдвигается.
Таким образом, при односторонней мышечной кривошее голова ребенка наклонена в сторону пораженной мышцы и повернута в противоположную. При выраженной кривошее часто встречается асимметрия лица и черепа ребенка: надплечье, лопатка и ключица расположены выше на больной стороне. Сама пораженная мышца утолщается, уплотняется и укорачивается, иногда в её нижней части обнаруживается припухлость.
Врождённый вывих бедра – тяжелое и часто встречающееся заболевание опорно-двигательного аппарата. Суть его состоит в неправильном взаиморасположении элементов тазобедренного сустава.
В зависимости от степени смещения головки бедренной кости в вертлужной впадине различают вывих, подвывих или предвывих бедра.
Дисплазия тазобедренного сустава – это порок развития сустава, всех его элементов, считается одной из основных причин развития вывиха бедра.
Следует помнить, что у новорожденного формирование сустава спине завершено, поэтому крайне важна ранняя диагностика заболевания и максимально раннее начало лечения.
В настоящее время еще в роддоме каждого новорожденного осматривает специалист, тем не менее родителям следует знать некоторые, или более частые симптомы этой патологии.
Самый постоянный признак врожденного вывиха бедра (дисплазии тазобедренного сустава) – это ограничение пассивного отведения Ск–; ир Ребенок лежит на спине; согните его ноги в тазобедренных и коленных суставах под прямым углом и мягко разведите его бедра в стороны Пассивное отведение ограничено со стороны поражения сустава.
Положив малыша на живот и выпрямив его ноги, внимательно оцените симметричность подъягодичных складок и складок на бедрах. Асимметрия складок на бедрах и ягодицах – частый признак поражения тазобедренного сустава. В грубых случаях возможно укорочение ноги.
Наружный поворот (наружная ротация) бедра и симптом соскальзывания (щелчка) определяются реже.
Для подтверждения или исключения заболевания немедленно обратитесь к ортопеду. Рентгеновское исследование позволит уточнить диагноз.
Рахит – это болезнь всего организма, которая характеризуется глубоким нарушением всех видов обмена веществ.
В настоящее время, благодаря активной профилактике, тяжелая, уродующая ребенка форма рахита встречается редко. Легкая его форма, с неяркими проявлениями, до сих пор является одним из самых распространенных заболеваний раннего детского возраста и требует особого внимания родителей.
Болезнь развивается в связи с дефицитом в организме витамина О, который поддерживает фосфорно-кальциевый баланс и способствует нормальному формированию костной ткани.
Витамин Б – единственный витамин, образующийся в коже под действием солнечных (ультрафиолетовых) лучей.
Основное влияние в возникновении и развитии рахита оказывает недостаточное пребывание детей на свежем воздухе, плохие бытовые условия, нерациональное питание (недостаток витаминов и микроэлементов), частые или длительные заболевания, а также малая двигательная активность ребенка. Это заболевание часто встречается у недоношенных детей, близнецов, детей быстро растущих и быстро прибавляющих в весе.
Рахит – общее заболевание, проявляющееся нарушением многих органов и систем. Эти нарушения взаимосвязаны и определяют тяжесть состояния ребенка.
В результате нарушения фосфорно-кальциевого баланса происходит размягчение и искривление костей, вместе с тем наблюдается разрастание неполноценной костной ткани.
В первую очередь (видимо в связи с особо быстрыми темпами роста) появляются деформации костей черепа: уплощение затылка, появление лобных и теменных бугров, задерживается закрытие большого родничка.
Когда дети начинают ходить и стоять, у них искривляются кости голени, развивается плоскостопие.
Слабость связочного аппарата приводит к разболтанности суставов.
Дети, больные рахитом, значительно отстают в психомоторном развитии. Позже начинают держать голову, сидеть, стоять, самостоятельно ходить.
Врожденная косолапость – это тяжелая деформация опорно-двигательного аппарата ребенка. Заболевание бывает преимущественно двухсторонним, чаще встречается у мальчиков.
С анатомической точки зрения косолапость – это врожденная контрактура суставов стопы, в результате которой нарушается взаимоотношение костей, происходят грубые изменения в мышцах.
Диагностика врожденной косолапости не представляет трудностей, основными признаками считаются: поворот подошвы внутри с подниманием внутреннего края стопы и опусканием наружного, приведение стопы в переднем отделе, подошвенное ее сгибание, значительное ограничение подвижности в голеностопном суставе.
Когда ребенок начинает ходить, опираясь на поврежденную сторону, деформация ее усиливается, нарушается форма и функция всей ноги, страдают походка и осанка.
Лечение надо начинать как можно раньше, с первых дней жизни ребенка. В раннем возрасте, когда мышцы и связки ребенка податливы и хорошо растяжимы, имеется возможность установки стопы в правильное положение.
Лечебная гимнастика и массаж проводятся в сочетании с ортопедическим лечением. Специальный массаж и корригирующие упражнения выполняются на фоне общеукрепляющего массажа и гимнастики, соответствующих возрасту и развитию ребенка.
Пупочная грыжа часто встречается у детей грудного возраста. Возникает она вследствие дефекта передней брюшной стенки, слабости пупочного кольца. Провоцирующим моментом является длительное повышение внутрибрюшного давления в результате сильного кашля, запоров, продолжительного плача. Такие заболевания, как рахит, гипотрофия, снижающие тонус мышц, создают благоприятные условия для образования пупочной грыжи. Часто она встречается у недоношенных детей.
Внешне пупочная грыжа проявляется округлым или овальным выпячиванием в области пупочного кольца, которое легко вправляется в брюшную полость. Часто наряду с грыжей наблюдается расхождение прямых мышц живота, что свидетельствует о слабости мышц передней брюшной стенки.
В дальнейшем, при правильном развитии ребенка, нормализации деятельности кишечника, достаточной двигательной активности может наступить самоизлечение пупочной грыжи. Тем не менее, чрезвычайно полезно выполнять специальные упражнения, способствующие укреплению мышц передней брюшной стенки, делать тонизирующий массаж живота.
Массаж при кривошеи
Лечение начинается рано, с 2–3-недельного возраста, и обязательно включает лечение положением (укладки), массаж и лечебную гимнастику.
Ребенок должен лежать на полужестком матрасе, лучше без подушки. Вместо подушки под голову кладут сложенную в несколько раз пеленку. Очень важно, чтобы свет, игрушки, общение со взрослым были со стороны кривошеи (пораженной мышцы).
Можно укладывать ребенка в корригирующее положение с помощью кольца, обернутого тканью и положенного под затылок, а также неполных мешочков с песком (солью, крупой), которые помещают на постели с обеих сторон головы или со стороны кривошеи (над надплечиями). Процедура проводится 2–3 раза в день во время сна ребенка
Первое время вы должны быть поблизости от ребенка и следить за его состоянием. Частые срыгивания исключают предлагаемую укладку.
Ребенка надо чаще укладывать на бок. Если ребенок спит на стороне кривошеи, то под голову кл, 1 адется высокая подушка, если он лежит на здоровой стороне, то подушка не используется совсем. Очень важно правильно носить ребенка на руках.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённая косолапость (эквино-кава-варусная деформация) - одно из наиболее распространённых пороков развития опорно-двигательного аппарата, которое составляет, по данным различных авторов, от 4 до 20% всех деформаций.
Код по МКБ-10
Q66. Врождённые деформации стопы.
Код по МКБ-10
Эпидемиология
Деформация наследственная у 30% пациентов. Наиболее часто косолапость встречается у мальчиков. Рождаемость детей с врождённой косолапостью составляет 0.1-0.4%, при этом в 10-30% случаев наблюдают сочетание с врождённым вывихом бедра, кривошеей, синдактилией, незаращением твёрдого и мягкого нёба.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Чем вызывается врождённая косолапость?
Врожденная косолапость развивается вследствие воздействия эндогенных и экзогенных патологических факторов (сращение амниона с поверхностью зародыша и давление амниотических тяжей, пуповины, мускулатуры матки; токсикоз во время беременности, вирусная инфекция, токсоплазмоз, токсические воздействия, авитаминоз и др.) во время эмбриогенеза и раннего фетального периода развития плода.
Существуют различные теории возникновения эквино-кава-варусной деформации стоп - механическая, эмбриональная, неврогенная. По мнению ряда исследователей, косолапость - наследственная болезнь, вызванная мутацией генов. Большинство авторов считает, что ведущая роль в патогенезе врождённых деформаций стоп и последующего рецидива после хирургического лечения принадлежит нервной системе - нарушению проведения нервного импульса и мышечной дистонии.
Врождённая косолапость может быть как самостоятельным пороком развития, так и сопутствовать ряду системных заболеваний, таких как артрогрипоз, диастофическая дисплазия, синдром Фримена-Шелдона, сидром Ларсена, а также иметь неврологическую основу при пороках развития пояснично-крестцового отдела позвоночника, тяжёлой спондиломиелодисплазии.
Как проявляется врождённая косолапость?
Врождённая косолапость ног проявляется изменениями суставных поверхностей костей голеностопного сустава, особенно таранной кости, суставной сумки и связочного аппарата, сухожилий и мышц - их укорочением, недоразвитием, смещением точек прикрепления.
Неправильное положение стопы у ребёнка определяют с момента рождения. Деформация при врождённой косолапости состоит из следующих компонентов:
- подошвенного сгибания стопы (pes equinus);
- супинации - поворота подошвенной поверхности кнутри с опусканием наружного края (pes varus);
- приведения переднего отдела (pes adductus);
- увеличения продольного свода стопы (pes excavates).
С возрастом косолапость увеличивается, появляются гипотрофия мышц голени, внутренняя торсия костей голени, гипертрофия наружной лодыжки, выстояние головки таранной кости с наружно-тыльной стороны стопы, резкое уменьшение внутренней лодыжки, варусное отклонение пальцев. В связи с деформацией стопы дети начинают поздно ходить. Врождённая косолапость характеризуется типичной походкой с опорой на тыльно-наружную поверхность стопы, при односторонней деформации - хромота, при двусторонней - походка мелкими шажками, переваливающаяся у детей 1.5-2 лет, у детей старшего возраста - с перешагиванием через противоположную деформированную стопу. К 7-9 годам дети начинают жаловаться на быструю утомляемость и боль во время ходьбы. Снабжение их ортопедической обувью крайне затруднительно.
В зависимости от возможности выполнить пассивную коррекцию деформации стопы различают следующие степени врождённой косолапости:
- I степень (лёгкая) - компоненты деформации легко податливы и устраняются без особого усилия;
- II степень (средней тяжести) - движения в голеностопном суставе ограничены, при коррекции определяют пружинистое сопротивление, в основном со стороны мягких тканей, препятствующее устранению некоторых компонентов деформации;
- III степень (тяжёлая) - движения в голеностопном суставе и стопе резко ограничены, коррекция деформации руками невозможна.
Где болит?
Классификация врождённой косолапости
Косолапость может быть как двусторонней, так и односторонней. При односторонней косолапости отмечают укорочение стопы до 2 см, иногда до 4 см. К периоду подросткового возраста развивается укорочение голени, иногда требующее коррекции по её длине.
Структура деформации - приведение переднего отдела, варусная деформация заднего отдела, эквинусное положение таранной и пяточной костей, супинация всей стопы и увеличение продольного свода (кавусная деформация), что и обусловливает латинское название патологии - эквино-кава-варусная деформация стопы.

[12], [13], [14], [15], [16], [17], [18], [19]
Как распознается врождённая косолапость?
Обследование начинают с общего осмотра ребёнка. Врождённая косолапость часто сочетается с нарушениями опорно-двигательного аппарата - врождённая или установочная кривошея, дисплазия тазобедренных суставов различной степени тяжести, дисплазия пояснично-крестцового отдела позвоночника. Врождённые перетяжки на голени встречают у 0,1% больных.
При первичном осмотре обращают внимание на положение головы ребёнка по отношению к оси скелета, наличие втяжений, телеангиэктазий в поясничном отделе, степень разведения и ротационных движений в тазобедренных суставах. Необходимо также отмечать наличие торсии костей голени.
При отклонениях от нормы рекомендуют дополнительное обследование - УЗИ шейного, поясничного отделов позвоночника и тазобедренных суставов.
При снижении функции разгибателей пальцев, гипотрофии мышц тыльного отдела голени и стопы необходимо неврологическое обследование, дополненное электромиографией мышц нижних конечностей.
Предложены различные классификации по определению степени тяжести деформации, однако наиболее практична классификация Ф.Р. Богданова.
- Типичная форма - лёгкая, средняя и тяжёлая степени.
- Отягощенная форма - косолапость с амниотическими перетяжками, артрогрипоз, ахондроплазия, врождённые дефекты костей стопы и голени, резко выраженная торсия костей голени и неврогенная форма деформации.
- Рецидивирующая форма - косолапость, развивающаяся после лечения отягощенной или резко выраженной степени косолапости.
Представленную типичную форму врождённой косолапости следует дифференцировать от атипичных при артрогрипозе, амниотической перетяжке голени, spina bifida aperta при миелодисплазии.
- При артрогрипозе наряду с деформацией стопы по типу косолапости с рождения отмечают контрактуры и деформации коленных, тазобедренных суставов, нередко с вывихом бедра, сгибательные контрактуры верхней конечности. чаще лучезапястного сустава.
- Амниотические перетяжки формируются при сращении амниона с различными частями плода, нередко вызывая спонтанные ампутации конечностей или образуя, например, в области голени глубокие циркулярные втяжения и деформации дистального отдела (на голени по типу косолапости) с функциональными и трофическими нарушениями.
- При spina bifida aperta, сопровождающейся спинномозговой грыжей и миелодисплазией. деформация по типу косолапости формируется в результате вялого паралича или пареза нижней конечности. Выявляют неврологические симптомы (гипорефлексию, гипотонию с гипотрофией мышц конечности), нарушения функций тазовых органов.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Как исправить врождённую косолапость?
Врождённая косолапость должна устранятся уже с первых дней жизни ребёнка консервативными методами. Основы консервативного лечения - ручное исправление деформации и удержание достигнутой коррекции. Ручное исправление деформации заключается в следующих действиях:
- редрессирующей гимнастике, массаж при косолапости;
- последовательной коррекции компонентов деформации стопы: аддукции, супинации и эквинуса.
При лёгкой степени деформации корригирующую гимнастику проводят перед кормлением ребёнка в течение 3-5 мин, завершая её массажем голени и стопы, повторяя 3-4 раза в день. Стопу после гимнастики удерживают в корригированном положении мягким бинтом из фланелевой ткани (длина бинта 1.5-2 м, ширина 5-6 см) по методу Финка-Эттингена. Появляющаяся иногда синюшность пальцев через 5-7 мин должна исчезнуть. В противном случае конечность следует забинтовать вновь, ослабив туры бинта.
При среднетяжёлых и тяжелых степенях деформации вышеуказанная ЛФК при косолапости следует применять как подготовительный этап для лечения этапными корригирующими гипсовыми повязками. Лечение косолапости выполняет врач-ортопед поликлиники, начиная с двухнедельного возраста ребёнка. Первую гипсовую повязку-сапожок накладывают от кончиков пальцев до коленного сустава без коррекции деформации. В последующем с каждой сменой гипсовой повязки через 7-10 дней последовательно проводят устранение супинации и аддукции, затем - подошвенной флексии стопы.
Для исправления косолапости у ребёнка укладывают на живот, сгибают ногу в коленном суставе и рукой фиксируют за пятку и нижнюю треть голени. Другой рукой лёгким ненасильственным движением, медленно, постепенно растягивая мягкие ткани и связки, осуществляют коррекцию. Гипсовую повязку накладывают на ножку с ватно-марлевой прокладкой. Туры гипсового бинта ведут свободно, круговыми ходами против направления деформации, снаружи стопы на тыльную поверхность внутрь с тщательным моделированием повязки. Важно наблюдать за состоянием пальцев. Устранения деформации достигают через 10-15 этапов, в зависимости от степени косолапости. Затем в положении гиперкоррекции стопы накладывают гипсовый сапожок на 3-4 мес. меняя его ежемесячно. После снятия гипсового сапожка рекомендуют массаж, лечебную гимнастику, физиотерапию (тёплые ванны, парафиновые или озокеритовые аппликации). Обувь при косолапости выглядит с подбитым по всей поверхности подошвы пронатором. Для удержания стопы в корригированном положении надевают на ночь тутор из гипса или полимерных материалов (например, поливика).
Непосредственно при выписке из родильного дома ребёнка необходимо направить в специализированное учреждение, где будут проводиться этапные гипсовые коррекции для устранения деформации стопы.
Лечение, начатое как можно раньше, имеет значительно больше шансов на достижения полной коррекции стопы консервативным путём, нежели отсроченное.
При неудаче консервативного лечения у детей старше б месяцев, а также при позднем обращении показано хирургическое лечение - тенолигамен-токалсулотомия по методу Т.С Зацепина.
Накладывают кровоотдавливающий и кровоостанавливающий жгуты на нижнюю треть бедра. Операцию выполняют из четырёх разрезов:
- разрез кожи длиной 2-3 см по подошвенно-медиальной поверхности стопы. Пальпаторно определяют подошвенный апоневроз, для чего ассистент натягивает его, надавливая на головку плюсневой кости и пятку. Под подошвенный апоневроз подводят желобоватый зонд, скальпелем выполняют фасциотомню. На кожу накладывают узловые кетгутовые швы;
- разрез кожи длиной 4 см по медиальной поверхности стопы над головкой I плюсневой кости. Мобилизуют и Z-образно удлиняют сухожилие мышцы, отводящий палец. Накладывают узловые кетгутовые швы на кожу:
- разрез кожи, идущий от середины медиально-подошвенной поверхности стопы через середину внутренней лодыжки до средней трети голени. Мобилизуют кожу. Рассекают лакунарную связку, по желобоватому зонду вскрывают сухожилие влагалища задней большеберцовой мышцы и длинного сгибателя пальцев. Производят Z-образное удлинение сухожилий этих мышц. Скальпелем рассекают медиальные, задние (осторожно - сосудисто-нервный пучок) и передние связки надтаранного и подтаранного суставов. Рану не ушивают.
- разрез кожи длиной 6-8 см кнаружи от пяточного сухожилия (осторожно - к saphena parvel). Мобилизуют кожу. По зонду вскрывают сухожильное влагалище и производят Z-образное удлинение ахиллова сухожилия в сагиттальной плоскости, оставляя у пятки наружную половину сухожилия. Рассечённое сухожилие отводят, в глубине раны по средней линии вскрывают глубокий листок фасции голени. Мобилизуют сухожилие длинного сгибателя I пальца.
Следуя дистально вдоль сухожилия (осторожно - кнутри сосудисто-нервный пучок), рассекают задние связки надтаранного и подтаранного суставов. Стопу выводят в среднее положение при выпрямленной в коленном суставе конечности и удерживают в таком положении. Накладывают узловые швы на удлинённые сухожилия. Снимают жгут. Накладывают узловые кетгутовые швы на влагалище сухожилий, подкожную жировую клетчатку и кожу.
В некоторых клиниках применяют модифицированную методику. Операцию выполняют из одного разреза. Начинают его над головкой I плюсневой кости, проходят по границе с подошвенной поверхностью стопы до проекции пяточной кости и далее вверх по проекции сосудисто-нервного пучка (середина между внутренней лодыжкой и пяточным сухожилием). Мобилизуют кожу и сосудисто-нервный пучок. Последний берут на резиновые держалки.
Делают асептическую марлевую наклейку. Накладывают циркулярную гипсовую повязку от стопы до средней трети бедра. Повязку разрезают по передней поверхности. После снятия швов на 12-14-е сутки накладывают глухую гипсовую повязку. Через 1 месяц с момента операции повязку меняют на гипсовый сапожок, что позволяет осуществлять движения в коленном суставе. Общий срок иммобилизации в гипсе составляет 4 мес. В дальнейшем ребёнку изготавливают туторы и проводят курсы восстановительного лечения (массаж, ЛФК, физиотерапия).
Раннее консервативное лечение позволяет получить до 90% благоприятных исходов. Судить о полном излечении такой патологии, как врождённая косолапость можно не ранее чем через 5 лет. Необходимо диспансерное наблюдение до 7-14 лет.

[20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Читайте также: