Кровоизлияние в сустав тазобедренный сустав
Опорно-двигательная система человека представляет собой единый сложный механизм, обеспечивающий функцию перемещения тела в пространстве. Любое нарушение в работе суставного аппарата приводит к снижению качества жизни. Одним из таких нарушений является гемартроз. Он представляет собой кровоизлияние в полость сустава.

Травма — самая частая причина гемартроза
Причины
Как правило, причиной возникновения гемартроза служат:
- ушибы;
- повреждения элементов внутри сочленения костей;
- вывихи;
- переломы;
- разрыв мениска или связок;
- наследственные заболевания крови;
- тромбоцитопатии;
- недостаток витамина С.

Диагностика и лечение гемартроза коленного сустава
Гемартроз коленного сустава — это внутреннее излияние крови в колене, которое возникает вследствие ушиба, травмы или падения. Если проблему игнорировать или пытаться решить самостоятельно, можно получить серьезные негативные последствия. Лечением должен заниматься квалифицированный врач.
Виды и симптомы
Гемартроз, вызванный механическим повреждением сустава, называется травматическим и наблюдается также в раннем послеоперационном периоде, например, после замены сустава (протезирования).
Нетравматический гемартроз — следствие заболеваний, характеризуемых плохой свертываемостью крови или истончением стенок кровеносных сосудов (гемофилия, тромбоцитопения, болезнь Виллебранда, цинга и другие).
В такой ситуации малейшее повреждение сустава влечет за собой кровоизлияние. Кровь заполняет суставную сумку, а также полость, приводя к увеличению ее объема. Возникает боль, движения приобретают ограниченный характер, пациент ощущает тяжесть. Визуально в месте повреждения можно увидеть отек и гематому (синяк).
Появление гематомы в области пораженного сустава позволяет судить о тяжелой степени гемартроза
Локализация гемартроза наблюдается в местах, наиболее подверженных травмам:
- плечевой сустав;
- локтевой сустав;
- коленный сустав;
- голеностопный сустав;
- гемартроз сустава пальца.
Течение болезни, независимо от места локализации, имеет схожую симптоматику.
На начальной стадии гемартроза симптомов практически не наблюдается. При небольшом излиянии крови нет ни гематом, ни тянущей боли.
При большем излиянии — от 40 до 120 мл — боли усиливаются, сустав отекает, становится шарообразным, увеличивается в размерах, набухает. При пальпации определяются пружинящие, колебательные движения, характерные для большого скопления жидкости в замкнутой полости (флюктуация).
Если объем излившейся крови превышает 150 мл и кровотечение продолжается — заболевание переходит в третью стадию. Кожа покрывается гематомами, мягкие ткани отвердевают. Движение и опора на поврежденную конечность становятся невозможными. Если причиной такого состояния послужила травма, то больной будет предъявлять жалобы на острые ноющие боли и повышение температуры тела. Кроме этого, полость сустава может содержать осколки хрящей, части соединительно-тканных структур (в частности, связок), что может повлиять на состав скопившейся крови и привести к нагноению.
Диагностика
При подозрении на кровоизлияние в сустав выполняется тщательная диагностика
Врач ставит диагноз на основании результатов визуального и пальпаторного осмотров, УЗИ (ультразвукового исследования) и КТ (компьютерной томографии). Для более полной диагностики рекомендуется проведение МРТ опорно-двигательной системы, так как гемартроз нередко сопровождается повреждением внутрисуставных составляющих.
Лечение
Лечение назначается в зависимости от степени прогрессирования патологии.
При остановке кровотечения, вызванного травматическим повреждением, небольшое количество крови со временем лизируется (исчезает), так и не вызвав волнения у пациента.
Но если кровоизлияние характеризуется второй и третьей стадией, а симптомы становятся ярко выраженными, то требуется незамедлительное медицинское вмешательство.
Прежде всего, больному суставу обеспечивается покой и фиксация в неподвижном положении (накладывается тугая повязка). Рекомендуется придавать возвышенное положение конечности, в течение нескольких дней не давать нагрузки и прикладывать лед. Для ускорения выздоровления врач может назначить физиотерапию: ультравысокочастотную терапию (УВЧ). Срок восстановления зависит от причины гемартроза.
При сильных кровоизлияниях необходима пункция.
Осуществляется эта лечебно-диагностическая процедура и для удаления из полости сустава крови.
Вмешательство проводится под местной анестезией. Вводится толстая полая игла, с помощью которой врач аккуратно выкачивает скопившуюся кровь. Полость сустава промывается новокаином, что способствует снятию болей и восстановлению двигательной активности. Процедура может повторяться несколько раз, до полного удаления всего объема излившейся крови. После окончания пунктирования вводятся препараты, способствующие остановке кровотечения и ускорению свертываемости крови, а также противовоспалительные средства, содержащие гидрокортизон или кеналог. В конце процедуры на поврежденный сустав накладывается тугая повязка. Через 2–3 дня проводится повторный осмотр. При положительном результате больному назначается отдых с дальнейшим лечением и разработкой сустава, в противном случае пункция повторяется.
При рецидиве гемартроза специалист назначает более глубокое исследование для установления причины. В процессе восстановления двигательной функции сустава отколовшиеся при травме частички хряща могут повредить стенки сосудов и вызвать новое кровоизлияние. В этом случае пациент направляется на артроскопию — процедуру, позволяющую установить причины повреждений и устранить их. Как правило, артроскопия проводится в специализированных клиниках и приносит положительный результат.
Если причиной гемартроза стало врожденное наследственное заболевание — гемофилия, то лечение осуществляется путем внутривенного введения антигемофильного глобулина в комбинации с переливанием плазмы крови.
Осложнения
Артроскопия — лечебно-диагностическая процедура, предназначенная для визуализации содержимого полости сустава
Осложнения гемартроза выражаются в виде инфицирования с развитием гнойного артрита, сопровождающегося высокой температурой, деформацией кости и синовитом — воспалительным процессом со скоплением жидкости в полости сустава.
Опасность осложнений заключается в последующем появлении рубцовых спаек и выпадением нитей фибрина, которые отвечают за скорость свертывания крови.
Профилактика
Рекомендации для профилактики гемартроза:
- Отказ от курения и алкоголя.
- Правильное питание для восстановления трофики суставных тканей (рекомендуется употреблять в пищу зеленый лук, сельдерей, молодую белокочанную капусту).
- Занятия лечебной гимнастикой.
- Защита суставов во время занятий спортом (наколенники, защитные бандажи и другие ортопедические изделия).
- Контроль за имеющимися хроническими патологиями, периодическое посещение врача.
- Народные средства как для улучшения состояния, так и для снятия боли.

Что такое гемартроз? Это кровоизлияние в полость сустава, которое происходит при закрытых повреждениях последнего. При открытых повреждениях с нарушением целости суставной сумки скопления крови в суставе произойти не может, так как кровь через рану изливается наружу.
Гемартроз часто сопровождает:
- Ушибы сустава. При ушибах всегда наблюдаются кровоизлияния, степень которых колеблется от незначительного кровоподтека до обширных гематом. Кровоизлияние происходит или в ткани, окружающие сустав, или в полость капсулы.
- Растяжения и разрывы связочного аппарата сустава. Они возникают в связи с перенапряжением одной связки или группы связок. Этот вид травмы возникает не в результате прямого насилия, как при ушибе, а при движении, совершаемом в несвойственном для сустава направлении или объеме. При этом связки, укрепляющие сустав в определенном направлении, подвергаются сверхобычной нагрузке, превосходящей предел их физиологической эластичности. Происходит разрыв связок с кровоизлиянием в суставную полость.
- Внутрисуставные переломы. При внутрисуставном переломе отмечается более выраженный гемартроз, так как здесь кровь изливается в полость сустава не только из поврежденных сосудов капсулы и связочного аппарата, а главным образом из сосудов поврежденной кости. Даже в тех случаях, когда имеется лишь проникающая в сустав трещина, кровоизлияние в полость сустава иногда достигает значительных размеров.
Наиболее выраженным бывает гемартроз коленного сустава, вследствие поверхностного положения последнего, затем в локтевом, голеностопном и плечевом суставе. Гемартроз тазобедренного сустава определить трудно, потому что он расположен в толще мышц.
Гемартроз суставов
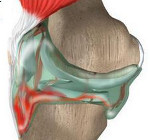
Ушибы, а также растяжения связочного аппарата коленного сустава встречаются весьма часто, что следует отнести за счет анатомических особенностей коленного сустава, который легко повреждается при падении или воздействии тупой силы. При движении в суставе, превышающем по объему нормальное движение, возникает перерастяжение связок, а иногда частичный или даже полный разрыв их. Повреждения связочного аппарата и капсулы сопровождаются кровоизлиянием, причем кровь попадает во внутресуставное пространство, образуя гемартроз коленного сустава (код по МКБ 10 — M25.0).
Пораженный гемартрозом коленный сустав припухает, контуры его сглаживаются. Нога полусогнута в коленном суставе, движении в нем резко болезненны.
При гемартрозе коленного сустава определяется флюктуация (зыбление) в области сустава и баллотирование надколенника.
Путем рентгенологического исследования иногда удается установить расширенно суставной щели.
Лечение гемартроза коленного сустава осуществляется консервативными методиками или пункцией, о чем речь пойдет ниже.
Гемартроз голеностопного сустава возникает:
- при ударах тупыми предметами,
- при некоординированных движениях в суставе,
- во время ходьбы по неровной поверхности, при спуске с лестницы,
- у кавалериста при застревании стопы в стремени и падении происходит резкое движение всего туловища при фиксированной стопе.
Пострадавший моментально ощущает сильную боль и часто лишается возможности ступить на ногу. При осмотре сустав представляется сильно припухшим, конфигурация его сглажена, пальпация болезненна. Движения в суставе резко ограничены и вызывают боль.
К весьма частым повреждениям относятся и закрытые повреждения плечевого сустава с возникновение гемартроза.
Причинами гемартроза плечевого сустава могут служить:
- непосредственное воздействие травмы, в частности при падении на плечевой сустав с высоты или на бок при отведенной руке,
- удар по суставу тупым предметом,
- непрямая травма, передающаяся на плечевой сустав, например, по оси конечности.
Последний вид травмы вызывает растяжение связочного аппарата.
Непосредственно за травмой возникает первый симптом — боль, которая первоначально ощущается даже при спокойном положении. Активные и пассивные движения в плечевом суставе резко ограничены из-за болезненности. Уже через несколько часов отмечается припухлость области сустава, которая бывает максимально выражена через 24 часа после повреждения.
Гемартроз локтевого сустава возникает по следующим причинам:
- непосредственный удар по локтю,
- чрезмерное сгибание в локтевом суставе (борьба, игра в теннис и пр.),
- падение на руки.
Сразу же после травмы пострадавший жалуется на боли. В области сустава отмечается припухлость, контуры его сглажены, рука полусогнута в локте, движения резко болезненны.
Гемартроз лучезапястного сустава возникает по причинам:
- удара тупыми предметами,
- падении на руку тяжелых деталей при работе в промышленных предприятиях.
Растяжение связочного аппарата сустава обыкновенно наступает при подворачивании кисти во время падения, реже — при чрезмерном сгибании ее в случае попытки удержаться при падении.
Клинически при гемартрозе лучезапястного сустава наблюдаются:
- сглаживание контуров сустава,
- ограничение движений кисти,
- резкая болезненность при пальпации области сустава.
Глубокое расположение тазобедренного сустава и покрывающая его мощная мускулатура представляют значительную трудность для распознавания гемартроза тазобедренного сустава.
Клинически гемартроз тазобедренного сустава проявляется:
- болевыми ощущениями,
- ограничением движений,
- припухлостью области сустава.
В некоторых случаях для точной постановки диагноза приходится прибегать к пункции сустава. При обследовании больного с кровоизлиянием в сустав необходимо обратить внимание на механизм травмы, на жалобы больного, на местные изменения в суставе и на функциональное состояние его. Внутрисуставной перелом удается установить по сильной локальной болезненности при пальпации, а также при помощи рентгенограммы.
Лечение гемартроза
Сохранение нормальной функции конечности зависит от правильного и своевременного лечения гемартроза.
В первые дни после травмы основным лечебным мероприятием является покой, что достигается положением больного в постели и наложенном иммобилизующей повязки (при травмах нижних и верхних конечностей). Лед или пузырь с холодной водой на область сустава применяют для уменьшения кровоизлияния. Через 1—2 дня, как только затихнут все острые явления, полезно перейти к рассасывающей терапии в виде:
- согревающих компрессов,
- световых ванн,
- легких активных движений,
- массажа в окружности поврежденного сустава.
Не следует переоценивать значения покоя: длительная иммобилизация поврежденного сустава ничего, кроме вреда, не приносит. Кровь, излившаяся в полость сустава при гемартрозе, очень медленно рассасывается, оставаясь здесь в течение недель и даже месяцев. Наличие крови в суставе вызывает скопление синовиальной жидкости и, как результата, синовита.
Медленное рассасывание крови приводит к образованию фибринозных отложений на стенке капсулы, которые также способствуют возникновению вторичных артритических изменений, особенно у лиц пожилого возраста. Поэтому, если исключено нарушение целости костей, рекомендуется уже с 3-го дня приступить к легким активным движениям, начиная с простых, которые постепенно усложняются. Массаж и ранние движения способствуют рассасыванию кровоизлияния.
При наличии значительного скопления крови в суставе рекомендуется пункция сустава для эвакуации крови. Пункцию следует производить в условиях строжайшей асептики, иначе можно инфицировать полость сустава, что чрезвычайно опасно. Эта небольшая, по весьма ответственная операция должна производиться врачом. Кожу на месте пункции тщательно протирают спиртом и смазывают йодом. Шприц и иглу кипятят, либо используют одноразовый инструмент. Руки хирург готовит, как для обычной операции. Пункцию производят под местной анестезией.
Плечевой сустав пунктируют через переднюю поверхность капсулы у среднего края дельтовидной мышцы. Иглу вводят в направлении клювовидного отростка. Тазобедренный сустав пунктируют по передней поверхности непосредственно над головкой бедра. Положение головки бедра определяют следующим образом. Проводят линию от симфиза к передне-верхней ости и, разделив эту линию пополам, прощупывают пульсирующую артерию, которая лежит к центру от головки. Положив палец на артерию, вводят иглу непосредственно кнаружи над головкой бедра на глубину 4—5 см (у взрослых).
Пункцию коленного сустава производят в области верхнего заворота с передне-внутренней или передне-наружной стороны на 3 см выше надколенника, в направлении сверху вниз и спереди назад.
Голеностопный сустав пунктируют между внутренним краем ахиллова сухожилия и внутренней лодыжкой или между наружным краем ахиллова сухожилия и наружной лодыжкой.
Локтевой и лучезапястный суставы имеют небольшие суставные полости. Пункция их обычно производится с диагностической целью.
Локтевой сустав пунктируют между краем локтевого отростка и нижним краем наружного надмыщелка плеча.
Лучшим местом для пункции лучезапястного сустава является промежуток между сухожилиями разгибателей двух смежных пальцев у радиального края.
После эвакуации крови из сустава на область последнего накладывают давящую повязку. Произведенная строго асептически пункция при гемартрозе освобождает сустав от излившейся крови, предупреждает образование сгустков и фибринозных отложений и сильно сокращает сроки лечения. В некоторых случаях пункцию производят два-три раза, и лишь изредка — чаще.
Задача среднего медицинского работника правильно поставить диагноз данного повреждения, оказать соответствующую первую помощь и своевременно направить пострадавшего в специальное лечебное учреждение.
Гемартроз – это кровоизлияние в полость сустава. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины развития патологии может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава, наложение гипсовой повязки.
МКБ-10

- Причины гемартроза
- Симптомы гемартроза
- Осложнения
- Диагностика
- Лечение гемартроза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гемартроз – скопление крови в суставе. Чаще всего развивается при травмах. Второе место по распространенности занимает гемартроз при гемофилии. Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий. Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Причины гемартроза
Гемартроз может возникать в результате любых травм. Скопление крови при ушибах коленного сустава, как правило, образуется в результате падения либо (реже) прямого удара. Гемартроз при разрыве связок и разрыве менисков часто становится следствием спортивной травмы. Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.
Более или менее выраженное скопление крови характерно и для послеоперационного периода при различных плановых хирургических вмешательствах на коленном суставе, например, при удалении мениска, сшивании крестообразных связок, остеосинтезе мыщелков бедра, остеосинтезе мыщелков большеберцовой кости пластинами или винтами. При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
Симптомы гемартроза
При первой степени патологии (объем излившейся крови до 15 мл) сустав незначительно увеличен в объеме. Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Во время пальпации определяется флюктуация. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При продолжающемся кровотечении и третьей степени гемартроза (объем излившейся крови более 100 мл) кожа может становиться синюшной, а мягкие ткани – очень тугими, напряженными. В некоторых случаях отмечается повышение местной температуры.
Если гемартроз вызван ушибом или носит нетравматический характер (возник вследствие гемофилии, цинги и т.д.), пациент жалуется на умеренные распирающие боли в суставе, особенно выраженные при излитии большого количества крови. Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т. д.
Осложнения
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Диагностика
Диагноз гемартроза выставляется травматологом-ортопедом на основании клинических данных и истории болезни. Для того чтобы исключить повреждения костей, всех пациентов с подозрением на гемартроз направляют на рентгенографию коленного сустава. При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.

Лечение гемартроза
При появлении соответствующих симптомов следует как можно быстрее обратиться в травмпункт, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
Если количество крови в суставе превышает 25-30 мл, необходима пункция. Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Затем на сустав накладывают тугую повязку и выполняют иммобилизацию лонгетой. Иногда кровь в суставе скапливается снова, поэтому через 1-2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1-2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Гемартроз третьей степени, как правило, сопутствует тяжелым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения. Пункции выполняют по мере накопления крови в суставе. Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Упорно рецидивирующий гемартроз также является показанием для углубленного обследования, поскольку повторные скопления крови могут быть обусловлены повреждением хрящей, которое не просматривается на рентгенограммах. Обычно в таких случаях пациента направляют на артроскопию коленного сустава – этот лечебно-диагностический метод позволяет не только уточнить причину повторных кровотечений, но и в ряде случаев провести все необходимые лечебные манипуляции. Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Гемартроз при гемофилии, наряду со стандартными лечебными мероприятиями, требует переливания плазмы крови и внутривенного введения антигемофильного глобулина. Лечение проводится в гематологическом отделении.
Прогноз и профилактика
Прогноз при травматическом гемартрозе обычно благоприятный, особенно в случае своевременного обращения в лечебное учреждение. Рецидивирующий гемартроз, а также гемартроз при тяжелых травмах и гемофилии может стать причиной развития осложнений и последующего формирования артроза коленного сустава. Профилактические меры включают в себя предупреждение травматизма в быту и на производстве, своевременное лечение заболеваний, которые могут стать причиной гемартроза.
Нередко может наблюдаться феномен колебания надколенника, ограничение подвижности в сочленении – вплоть до полной дисфункции ноги. Заболевание требует точной и быстрой диагностики, выбора адекватных методов лечения. Это позволит улучшить результаты терапии, ускорить восстановление функций конечности, исключить развитие осложнений и повторные обращения за врачебной помощью.
Краткое описание патологии
Гемартроз колена выявляется у людей любого возраста. Он возникает вследствие нарушения целостности сосудистой стенки, что приводит к вытеканию крови из поврежденных кровеносных сосудов. Из-за особенностей строения данного сочленения кровь самостоятельно вытечь никуда не может (это замкнутая область), поэтому собирается внутри капсулы. Гемартроз коленного сустава классифицируют по количеству крови в суставе и по этиологии, различая травматический и нетравматический тип.
Механизм развития
Коленный сустав – наиболее часто встречаемая локализация патологического процесса. Это объясняется высокой подвижностью сочленения, подверженностью высоким нагрузкам. Колено считается самым частым местом спортивных и уличных травм, но от накопления крови в тканях и полостях организма не застрахован ни один сустав.
Сложнее всего распознать гемартроз тазобедренного сустава, т.к. он расположен достаточно глубоко, скрыт за слоем мышц. Если же местом развертывания патологического процесса стал поверхностно расположенный сустав (таким, судя по рентгеновским фото, является коленный, локтевой сустав), то создается более выраженная клиническая картина. Еще одна особенность: в мелких сочленениях кровоизлияния бывают меньшего размера, а кровь может рассасываться самостоятельно, без остаточных явлений.
Ввиду больших размеров и анатомических особенностей строения коленного сустава, в этой части тела наблюдается наиболее значительное скопление крови, которая:
-
заполняет полость, завороты сустава; пропитывает синовиальную оболочку; вызывает раздражение внутрисуставных образований; провоцирует усиление выделения серозной жидкости и накопление ее внутри сустава; нарушает функции синовиальной оболочки; при смешивании с синовиальной жидкостью долго не свертывается.
Причины гемартроза коленного сустава
Разобравшись с тем, как по-научному называется скопление крови в коленном суставе и чем оно грозит, важно понять, почему это происходит. Существует несколько причин развития патологии. К несостоятельности сосудистой стенки и последующему кровоизлиянию может привести прямая механическая травма (возникает на месте приложения внешней механической силы) и непрямая травма (появляется в отдалении от точки контакта с разрушительной силой). Она может быть закрытой или открытой.
В большинстве случаев травмирующим фактором выступает:
-
ушиб при падении, прыжке с высоты; подвывих, вывих; прямой удар по колену или удар о неподвижный предмет; ДТП; сдавливание, раздробление колена; оперативное вмешательство на область колена.
Скопление крови в коленном суставе после травмы – самый распространенный вариант формирования патологии. Это позволяет отнести к группе риска людей, повседневная деятельность которых связана с повышенной нагрузкой на нижние конечности и высокой вероятностью травмирования. Такими являются:
-
спортсмены; танцоры; любители экстрима; автомобилисты; военные; люди рабочих профессий; люди пожилого возраста (в силу возрастных изменений опорно-двигательного аппарата).
Причиной развития нетравматического гемартроза являются:
-
наследственные и приобретенные геморрагические диатезы (в частности гемофилия); дефекты в строении сосудистой стенки – аневризма, авитаминозы; метаболические заболевания, проявляющиеся отеками.
Симптоматика гемартроза коленного сустава
Количество излившейся крови варьируется в зависимости от характера и объема повреждения суставных элементов. С накоплением крови возрастает и тяжесть симптомов.
Различают несколько степеней гемартроза:
-
I – если у пациента диагностирован легкий ушиб, растяжение. Отек и боль незначительные, являются симптомами основной травмы. II – при разрыве капсулы или мениска, повреждении мягких тканей, в т.ч. выражающемся в растяжении или разрыве сухожилий, связок, мышц. Изливается от 15 до 100 мл крови. Визуализируется увеличение сустава, его контуры сглаживаются, движения становятся болезненными. III – при вывихе, внутрисуставном переломе. Объем излившейся крови превышает 100 мл. Сустав принимает форму шара, выше коленной чашечки появляется бобовидное выбухание, подвижность ноги ограничена, наблюдаются повышенные мышечные сокращения. У кожи в районе колена появляется синюшный оттенок, она становится плотной и теплой на ощупь. Может подняться температура (38 градусов и выше).
Большие кровоизлияния приводят к расширению, напряжению суставной сумки, что вызывает:
Перечисленные проявления – превалирующие симптомы гемартроза.
Что же происходит при гемартрозе
Из-за разрыва связки, мениска, капсулы сустава, внутрисуставного перелома костей или просто повреждения кровеносного сосуда начинается проникновение крови внутрь сустава. Это приводит к значительному увеличению его в объеме, особенно это заметно, если сустав хорошо доступен. При повреждении скрытого глубоко в мышечной ткани тазобедренного сочленения отек может быть виден не так отчетливо.
Боль возникает из-за повышения внутрисуставного давления, перераздражения нервных рецепторов капсулы. В первый раз она может быть не столь выражена, в дальнейшем, при повторных случаях гемартроза, в результате образовавшихся ранее фиброзных сращений даже небольшое количество попавшей крови вызывает очень сильную болевую реакцию.
Возможные осложнения
Кровь и продукты ее распада негативно влияют на все элементы сустава: хрящ, связочно-капсульный аппарат. В синовиальной оболочке капсулы начинает вырабатываться большее количество синовиальной жидкости, что в свою очередь приводит к усилению припухлости, добавляет болевых ощущений. Если к процессу присоединяется воспаление синовиальных оболочек, то развивается гемартрит коленного сустава, который тяжело поддается лечению, приводит к хроническим болям.
Из отсроченных последствий оставшегося без должного лечения гемартроза коленного сустава следует отметить:
-
потерю тонуса окружающих сустав мышц и понижение стабильности больного участка, которая обеспечивается мышечным равновесием; разрыхление хрящевого слоя, дистрофию и дегенерацию суставных поверхностей – развитие остеоартроза; возникновение рубцовых изменений во внутреннем слое суставной сумки, спаечные процессы в суставе; утрата тканями эластичности, прочности, возможности выполнять свои функции; переход в хроническое течение, развитие асептического синовита – когда воспаление ограничено синовиальной оболочкой; проникновение бактерий в полость сустава, что становится причиной гнойного артрита.
Методы диагностики
Постановкой диагноза, выполнением медицинских манипуляций и выбором оптимальной схемы лечения занимается травматолог. Предварительный диагноз формулируется на основании данных, полученных в ходе опроса и первичного осмотра пострадавшего. Медицинское заключение необходимо для разработки плана основного обследования. Только сопоставив симптомы, врач переходит к следующему этапу диагностического процесса.
К важным исследованиям относят следующие методы:
- Пункция: пунктат получают при помощи шприца путем прокола тканей сустава. Позволяет определить присутствие крови, давность травмы, выявить экссудат, заподозрить перелом.
- Рентгенография: просвечивание рентгеновскими лучами с получением изображения внутренних структур. Применяется с целью исключить разрывы, переломы, вывихи.
- Артроскопия: малоинвазивная хирургическая операция, предполагающая введение через микроразрез медицинского прибора с камерой на конце. Детально показывает повреждения, при необходимости позволяет провести лечение (промыть сустав, удалить отломки кости, омертвевшие ткани, лишнюю жидкость, восстановить связки и пр.).
Решающим методом является также и МРТ, его проведение позволит снизить количество инвазивных вмешательств. Магнитно-резонансная томография покажет соотношение мягких тканей в суставе, наличие повреждения отдельных элементов сустава.
Пункцию сустава при гемартрозе проводить нужно обязательно. Во-первых, состояние больного облегчается благодаря уменьшению внутрисуставного давления, во-вторых, поможет врачу более точно и правильно оценить ситуацию. Анализ поможет отличить истинное кровоизлияние в сустав от синовита , при котором тоже будет отек и увеличение его в объеме, а на рентгенограмме картина выглядит приблизительно одинаково. Кроме того, введение после пункции новокаина снизит болевые ощущения, что поможет быстрее начать разработку конечности.
При подозрении на гемартроз нетравматической природы выполняют лабораторные анализы – коагулограмма, анализ крови на специфические антитела, изучение биохимических показателей.
Лечение гемартроза коленного сустава
Как лечить гемартроз коленного сустава, врач определяет, опираясь на клиническую картину и результаты обследования. Терапия комплексная. Иногда ее начинают одновременно с диагностикой. Что предстоит сделать специалисту:
-
Оказать первую помощь – включает обездвиживание конечности, возвышенное положение, холодные компрессы или лед. В первые несколько суток после травмы накладывают давящую повязку и обеспечивают покой, затем необходимо начать разрабатывать сустав, чтобы избежать плотных фиброзных сращений и стойкого ограничения движений в дальнейшем. Обеспечить максимально быструю откачку крови из коленного сустава – провести пункцию с соблюдением асептических условий и введением раствора новокаина (местная анестезия), удалить кровь. В случае серьезной травмы использовать артроскопию. В дальнейшем могут потребоваться повторные процедуры. Провести медикаментозное лечение – в зависимости от обстоятельств, применяют кровоостанавливающие препараты (гемостатики), обезболивающие из группы нестероидных противовоспалительных средств, глюкокортикостероиды, антибактериальные и другие медикаменты, которые назначают в рамках лечения первичного заболевания. Зафиксировать ногу в стабильном положении – осуществляется посредством накладывания гипсовой гильзы, задней лонгеты, создающей постоянное давление на поврежденный участок тела. В течение 1-3 дней нужен полный покой, на протяжении 2-3 недель носят давящие повязки. Длительная фиксация противопоказана ввиду риска развития тугоподвижности. Лечебная физкультура – к занятиям приступают уже через 7-12 дней, у детей рекомендуются более ранние сроки. Начинают с легких движений, массажа, затем постепенное усложнение. ЛФК в ранний период способствует рассасыванию жидкости и предупреждает рефлекторную мышечную атрофию. Нагрузка на больной сустав должна быть строго дозированной. Физиотерапия – курс УВЧ (со 2-х суток, через повязку), облучение кварцевой лампой, лазерная терапия, парафинотерапия, лечебные ванны, аппликации с использованием озокерита. Хирургическое лечение – показано при значительных повреждениях, раздроблении костей. Производится артроскопическая хирургия, электрокоагуляция через артроскоп, операция резекция сустава, швы на кости, эндопротезирование.
Ходить на костылях в большинстве случаев разрешают уже на 4-5 день. Двигательная активность восстанавливается обычно через 20-25 дней.
Профилактика гемартроза
Профилактические меры сводятся к выполнению следующих правил:
-
избегать травм, чрезмерной нагрузки на колени; иметь правильную экипировку – бандажи для занятия спортом, наколенники, другие защитные приспособления; поддерживать себя в хорошей физической форме; питаться сбалансировано; принимать витамины, препараты кальция; отказаться от спиртных напитков; своевременно выявлять и лечить патологии.
Заключение
Обе разновидности гемартроза на начальном этапе протекают одинаково. При раннем обращении за врачебной помощью (сразу после травмы или обнаружения первых симптомов) удается достичь положительных результатов в лечении. В случае травматического гемартроза возможно полное излечение. Нетравматический тип лечить сложнее, возможно повторное развитие патологии, тяжелые дегенеративные изменения, стойкое нарушение функций сустава.
Не пытайтесь убедить себя, что отек пройдет самостоятельно, вы можете усугубить протекание и значительно увеличить срок лечения. Кроме того, не упускайте вероятность проявления первых признаков артрита, для этого диагностика необходима как можно оперативнее.
Видео про гемартроз
Читайте также:


