Лечение тазобедренного сустава и укорочение конечности
Остеотомия бедренной кости ТБ сустава – операция, в ходе которой в проксимальном отделе трубчатую кость бедра намеренно подвергают искусственному перелому с целью придания ей новой формы. Такая стратегия хирургического лечения дает возможность устранить деформацию, улучшить опорные, двигательные функции тазобедренного сочленения. После пересечения, выполненного по заданному направлению, остеотомированные участки позиционируют в функционально выгодном положении и скрепляют специальными фиксаторами.
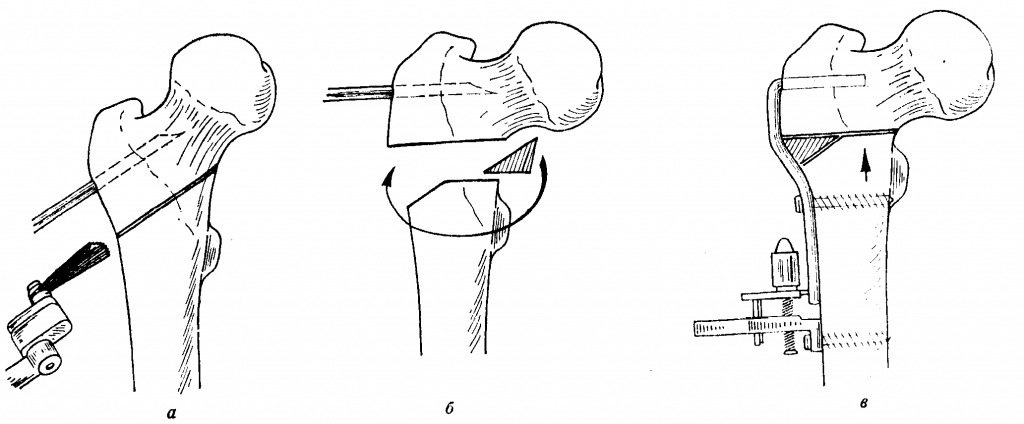
Один из вариантов остеотомии.
Операцию завершают традиционным остеосинтезом: исправленную область фиксируют винтами, пластинами, штифтами, спицами или аппаратами внеочаговой фиксации. В некоторых случаях пространство между пересеченными поверхностями закрывается костным трансплантатом для стимуляции процессов сращения. В результате остеотомии кость срастается в нужном положении, что позволяет ликвидировать деформацию или устранить порочную позицию головки в суставе. А главное, избавить человека от болевого синдрома и в целом улучшить работоспособность проблемной ноги.
Подобная тактика хирургии распространена при врожденных пороках строения и приобретенных дегенеративно-дистрофических заболеваниях ТБС. Эффективность хирургии составляет 87%-92%.
Применение метода не ограничивается сугубо тазобедренной областью. Его часто используют для выравнивания той же бедренной кости. Тогда процедура будет проведена в дистальной ее части (над мыщелками коленного сустава). При патологическом укорочении или удлинении конечности тоже обращаются к методике, распил чаще делается в теле кости. Остеотомия может применяться в любых отделах опорно-двигательного аппарата, однако больше востребована при костно-суставных патологиях именно нижних конечностей.
Оперативное вмешательство в практическом применении почти 2 века, впервые было выполнено в 1826 году пациенту с анкилозом тазобедренного сустава. Хирург Джон Рей Бартон из Филадельфии – первый специалист, выполнивший остеотомию бедра вместо распространенной на то время операции по искусственному перелому кости закрытым способом вручную. Так, остеотомия вытеснила неоправданно травматичную манипуляцию (остеоклазию), которая редко давала должный эффект из-за высокой вероятности возникновения перелома в незапланированном месте.

Показания к остеотомии
Клиническая потребность в операции возникает, когда у взрослых или детей диагностируются выраженные расстройства функций опорно-двигательного аппарата, болевые ощущения при наличии деформирующих признаков. В области ТБС деформации сформированы на фоне врожденных и приобретенных дисплазий, вторичных и возрастных дегенеративных изменений хрящевых, костных тканей. Распространенными показаниями для назначения остеотомии бедренной кости в данном случае являются:
- варусная деформация шейки;
- вальгус шейки бедра;
- псевдоартроз шейки бедренной кости;
- коксартроз 1-2 стадии;
- запущенный артрит, кроме ревматоидной этиологии;
- вывих, подвывих бедра;
- неправильно сросшийся перелом;
- разная длина нижних конечностей;
- фиброзный, костный анкилоз сустава;
- рахитическая деформация локально.
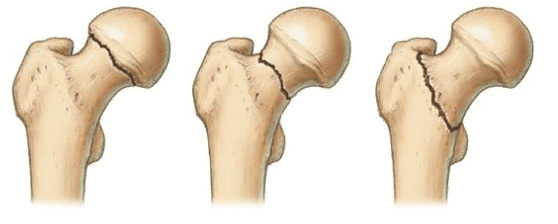
Локализация наиболее распространенных переломов.
По данным научно-медицинских источников в структуре всех нарушений ортопедического характера порядка 1,3% приходится на врожденные анатомические аномалии бедра. Дисплазии тазобедренного сустава диагностируются практически у каждого третьего новорожденного, в 80% они определяются у девочек.
Диспластические патологии в 95% случаев успешно лечатся и консервативно, но при условии раннего начала курсов неинванзивной терапии (в младенчестве). Оставленная без внимания проблема в дальнейшем может привести к стойкому нарушению походки и осанки, укорочению и волочению ноги, хромоте, атрофии мышц больной конечности, разрушению сустава, хроническим болям. Как с момента постановки малыша на ножки, так и во взрослой жизни, риски озвученных последствий высокие. Ключевой фактор, который содействует негативной картине, – это избыточное внутрисуставное давление по причине дезорганизации соотношения суставной головки с вертлужной впадиной.
Остеотомия может быть рекомендована детям не ранее чем после исполнения 1,5 лет при серьезном патогенезе: пороках среднетяжелой и тяжелой степени или безрезультативной консервативной терапии. Операция поможет избежать появления и прогрессии тяжелых двигательных расстройств у ребенка в будущем, добиться нормального становления скелетно-мышечной системы, развития и функционирования сустава.
Детям часто выполняется тройная остеотомия с одномоментной коррекцией тазовой кости, варус-остеотомией и укорочением бедренного компонента в проксимальном эпифизе. Но специалисты акцентируют, что комбинированная методика не является операцией выбора в детском возрасте.
Разновидности вмешательства
Оперативное вмешательство бывает закрытого и открытого вида. Остеотомия закрытого типа предполагает манипуляции остеотомом из минимального доступа (кожный разрез равен 2-3 см) без обнажения кости. Открытая методика базируется на использовании широкого доступа (длина разреза 8-12 см) с обнажением костного сегмента, который посредством остеотома будет пересекаться.
- Закрытая тактика. Задействуется в единичных случаях, при этом преимущественно по способу поперечного сечения. Несмотря на малоинвазивность, процедура сопряжена повышенными рисками повреждения нервных стволов и крупных сосудов вследствие плохой визуализации операционного поля. При закрытом доступе рассечение мышц, скелетирование (отделение надкостницы) и пересечение кости, грубо говоря, происходят вслепую.
- Открытая остеотомия. Эта хирургическая тактика более востребована в ортопедии. Обзор оперируемого участка вполне достаточный для того, чтобы работать с режущими инструментами высокоточно, не контактируя с важными нервно-сосудистыми образованиями. Специалисты отмечают, что при более обширной инвазии по отношению к кожно-мышечным структурам открытая технология в ряде случаев оказывается продуктивнее и гораздо безопаснее.
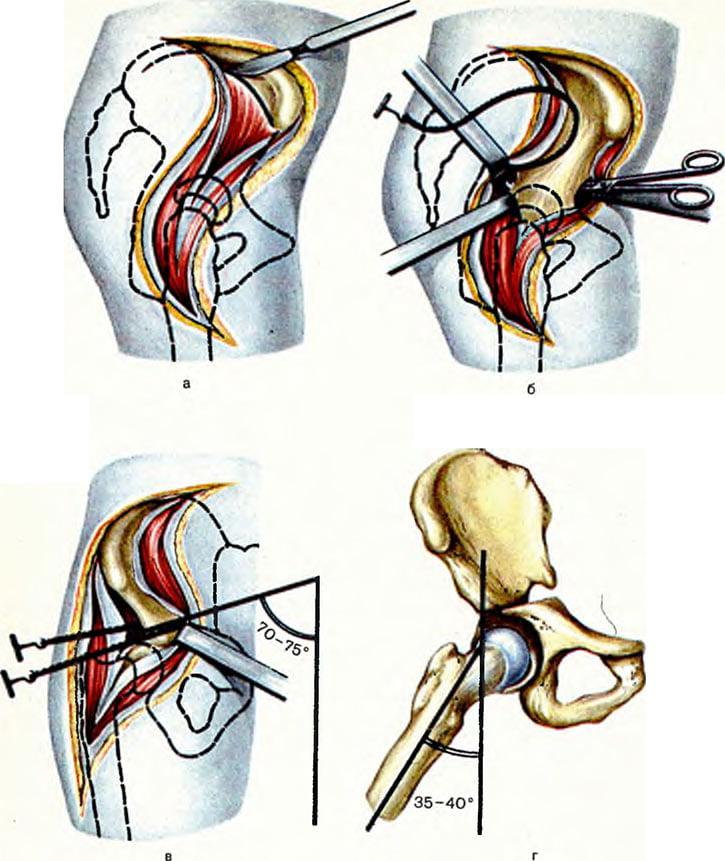
Хирургия методом остеотомии широко практикуется и в России, и за рубежом. Цена в Москве на нее – от 40 тыс. рублей. В Германии самое простое вмешательство выполняется за 15000 евро. В Израиле расценки примерно такие: процедура 1 ст. сложности стоит порядка 20 тыс. долларов, а, к примеру, по удлинению одной ноги – от 55 тыс. у. е. и выше.
По цели вмешательство классифицируют на 4 основные разновидности:
- корригирующая операция для коррекции деформации;
- вмешательство для удлинения/укорочения кости;
- деротационная процедура – исправление патологической ротации элемента кости;
- для повышения опорных функций.
Конкретно сам процесс остеотомирования в зависимости от цели может быть реализован согласно одному или нескольким техническим приемам. Приемы характеризуются геометрическими особенностями прохождения линии костного излома. Изначально существует 2 варианта выполнения искусственного перелома – линейный и фигурный. В них входят следующие подтипы:
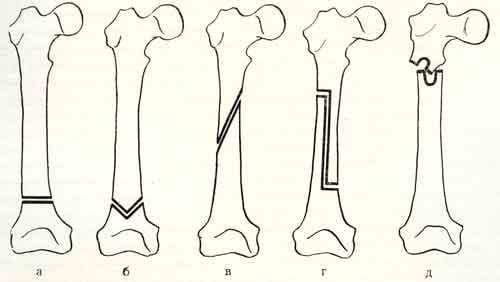
Остеотомия не относится к операции, раз и навсегда решающей проблему с коксартрозом! Она помогает только несколько улучшить качество жизни пациента и способствовать сокращению прогрессирования дегенераций. Разрушение хряща суставных поверхностей на последних стадиях (3-4 ст.) является абсолютным показанием к протезированию.
Корригирующая остеотомия ТБС
Основная задача – откорректировать угол осевой деформации кости на уровне наибольшего искривления после правильного расчета патологического отклонения. Распространенными примерами, когда делают угловую коррекцию, служат анкилозированные суставы, рахитические искривления, неправильно сросшиеся костные переломы, другие посттравматические деформации, артрозы. Предпочтение чаще отдается межвертельному угловидному, косому и клиновидному способам пересечения с внутренней металлофиксацией выровненной зоны.
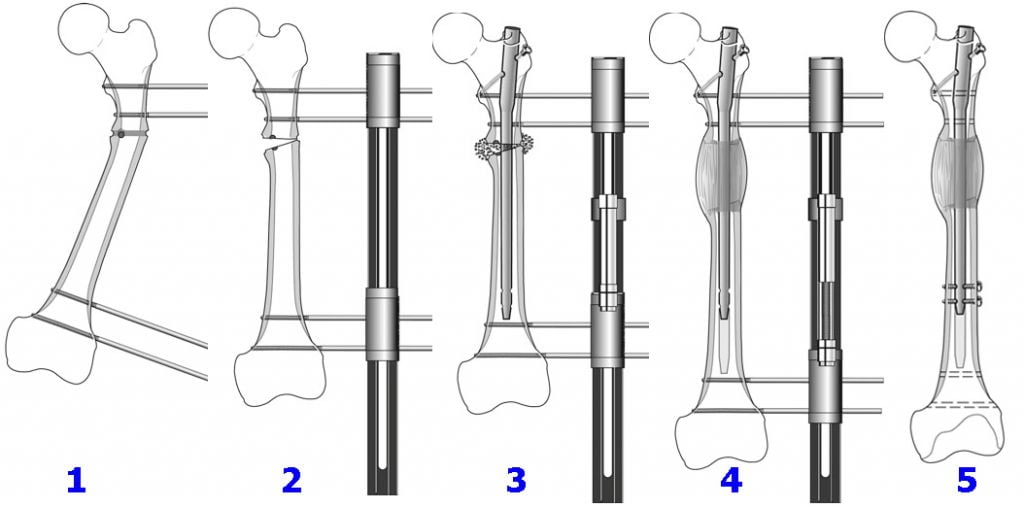
Удлиняющая остеотомия
Вмешательство выполняется для уравнивания длин нижних конечностей, чтобы вернуть человеку нормальные способности к передвижению, без признаков хромоты. Наиболее простым способом, чтобы удлинить одну из ног, признается остеотомия по принципу косого разрезания кости. Для компенсации имеющегося укорочения иногда рекомендуется процедура, предусматривающая ступенеобразный распил диафиза бедренной кости, но она технически намного сложнее. Удлиняющая операция всегда сочетается с компрессионно-дистракционным остеосинтезом (установкой чрескостных аппаратов вытяжения на конечность).
Деротационный метод
Суть метода состоит в устранении патологического разворота кости относительно сустава, провоцирующего проблемы с ходьбой. Анормальный разворот в медицине называется ротационной дисплазией. Для патологии характерна избыточная антеторсия, сопровождающаяся децентрацией бедренной головки по отношению к вертлужной впадине. Клиническая ситуация отражается в основном на походке: так как нога ротирована кнутри, походка приобретает типичные признаки косолапости. Такое нарушение также может предрасполагать к вывиху ТБС, появлению боли. Бедренная деротационная хирургия предназначена для сокращения угла антеторсии до нормальных показателей. Эффект достигается за счет проведения подвертельной поперечной остеотомии с фиксацией восстановленной области (спицами, винтами, пр.) для ее благополучного сращения в непорочной позиции.
Восстановление опорной функции
Операции, направленные на создание опороспособного безболезненного сустава, преимущественно применяются при coxa vara/valga, неоартрозах шейки бедра, застарелых шеечных переломах, врожденных вывихах, остеоартрозах. Задачу восстановления опорной функции, удобной для ходьбы и стояния, зачастую решают путем изменения оси шейки бедра. Измененный шеечно-диафизарный угол меняет точку опоры головки, которая изначально была патологической, на несколько миллиметров (до 15 мм). Такой подход благоприятствует не только возобновлению опороспособности, но и декомпрессии сустава, сокращению болевой симптоматики. Перерезание бедренной кости проводят самым целесообразным способом, который выбирается на основании индивидуальных рентгенологических данных.
Противопоказания
Абсолютными противопоказаниями к назначению оперативного вмешательства являются:
- ревматоидный артрит;
- остеопороз;
- плохой показатель костной резорбции и костеобразования;
- высокий ИМТ (более 40, ожирение 3 ст.);
- выраженное снижение кровотока в нижних конечностях;
- незадолго предшествующее инфекционное заболевание;
- активные инфекционные и воспалительные процессы в пределах зоны операции;
- гнойные заболевания любой локализации;
- возраст пациента >65 лет (60-65 лет – относительное противопоказание);
- тяжелые нарушения со стороны органов дыхания, сердца, почек;
- сахарный диабет в стадии декомпенсации;
- беременность на любом сроке;
- грудной возраст, дети младше 1,5 лет.
Подготовительный этап
В предоперационном периоде проводится тщательное обследование пациента. Подготовка включает прохождение:
- рентгенографии проблемного сочленения (при необходимости направляют на КТ, МРТ);
- электромиографии;
- ихнометрии, подографии;
- электрокардиограммы;
- общего, биохимического анализа крови;
- клинического анализа мочи;
- коагулограммы;
- теста на ревматоидный фактор;
- исследования кальциево-фосфорного обмена;
- теста на темпы ремоделирования, образование новой костной ткани;
- флюорографии;
- осмотра у анестезиолога и отдельных врачей узкой специализации (кардиолога, эндокринолога или др.).
Накануне перед вмешательством следует прекратить употребление пищи примерно за 8-12 часов. На ночь и непосредственно перед процедурой пациенту ставят клизму для очищения кишечника.
Хирургическое лечение начинается с введения наркоза. Какой конкретно вид анестезии применить, определяет врач-анестезиолог на стадии предоперационной подготовки. Как правило, это – общий наркоз. Отдельной категории пациентов может быть назначен спинальный или эпидуральный наркоз. Процесс хирургии проходит под рентген-контролем.
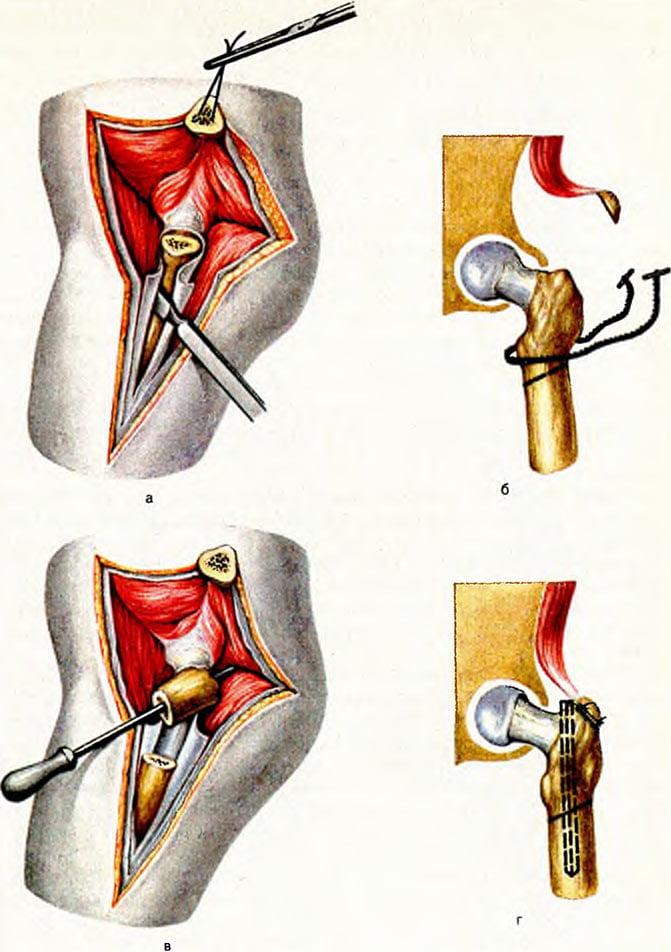
- Во время интраоперационного сеанса хирург делает длинный, глубокий разрез мягких тканей послойно в проекции пораженного сочленения.
- Разрезанные кожные и мышечные структуры разводят в стороны, фиксируют ранорасширителем, который дополнительно будет защищать их и нервно-сосудистые пучки от ятрогенных повреждений в процессе выполняемых манипуляций.
- После широкого обнажения фрагмента кости, нуждающейся в коррекции, специалист приступает к остеотомии. Рассекание костной пластинки выполняется остеотомом или долотом.
- Сначала на линии предполагаемого разреза на кости делаются зарубки (ориентирные метки с предварительным углублением) лезвием рабочего инструмента. Затем переходят к основной остеотомии.
- Для образования режущего эффекта применяют несильное ударное воздействие хирургического молотка по наковаленке рукоятки остеотома или долота. Чтобы механическая сила концентрировалась правильно, под зону рассечения подкладывается специальное основание в виде валика.
- После проделанной остеотомии костные отломки сопоставляются в правильном положении и последовательно закрепляются устройствами остеосинтеза.
- По окончании операции проводится очищение операционного поля, извлечение из раны расширителя. Далее следуют дезинфекция и послойное ушивание раны с установкой дренажа. При адекватной фиксации гипсовая иммобилизация не требуется.
Восстановительный период
Консолидация остеотомированной области происходит не ранее чем через 4 месяца, поэтому назначенный врачом реабилитационный режим тщательно должен соблюдаться все это время. Полное cращение перелома, так как физиология каждого отдельного организма неповторима, у пациентов отмечается в различные сроки. Но в среднем кость срастается в течение 4-6 месяцев.
На протяжении всего послеоперационного периода следует четко придерживаться ортопедического режима: дозированный постельный режим, ходьба на костылях без опоры на проблемную ногу, запрет на отдельные виды движений и положений тела, занятия ЛФК и т. д. Заострим внимание, что неотъемлемой мерой для успешного восстановления выступает лечебная физкультура. Без нее невозможно полноценно восстановить баланс мышц, отвечающих за работу опорно-двигательного аппарата. Для скорейшего выздоровления также прописываются процедуры физиотерапии и массажа.
Для купирования послеоперационной боли и воспаления пациенту выписываются лекарства из серии НПВС. Обязателен к назначению специально подобранный курс лечения антибиотиком, чтобы не допустить инфекционного заражения. Среди лекарственных средств также рекомендуются препараты кальция и витамина Д, стимуляторы процессов репарации, витамины группы В, антиагреганты.
Только после подтвержденной рентгеном полностью состоявшейся консолидации разрешается ходить, полноценно опираясь на конечность. Досрочная осевая нагрузка ведет к осложнениям, которые нередко устраняются исключительно повторной операцией.
Осложнения после операции
Постоперационные последствия – не редкость для остеотомии, их вероятность возникновения в среднем составляет 10%. Негативные реакции бывают ранними и поздними.
В числе осложнений раннего периода:
- различные нарушения со стороны внутренних органов и систем;
- раневые кровотечения;
- постхирургические гематомы;
- гнойный, инфекционный патогенез.
Последствия на позднем этапе проявляются в виде:
- параартикулярных оссификатов;
- инфицирования раны;
- нестабильности установленных фиксаторов;
- смещения костных отломков;
- замедленной костной репарации;
- несостоявшегося сращения искусственного перелома;
- формирования ложного сустава.
Причинами неудовлетворительных исходов чаще являются неадекватный выбор объема и техники вмешательства, отступление от правил ортопедического режима, ошибки реабилитационного ведения пациента.
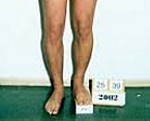
Укорочение нижних конечностей — это уменьшение длины или обеих ног, или уменьшение длины одной ноги относительно другой, при котором нарушаются пропорции человеческого тела.
Причинами незначительного укорочения конечностей (до 1 см), встречающегося у большинства людей, считаются неправильные мышечные стереотипы, которые оказывают влияние на формирование тела в период его роста, хронические нарушения осанки, а также явное преобладание активности одного из полушарий головного мозга. Подобное явление наблюдается у 90% людей, незаметно для них, и может быть обнаружено только при проведении антропометрических исследований.
Патологическим считается укорочение одной или двух конечностей более чем на 1 см.
Виды патологических укорочений
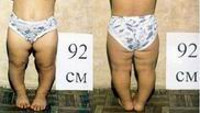
Двустороннее укорочение нижних конечностей бывает симметричным и несимметричным. Симметричное д вустороннее укорочение конечностей п роявляется несоответствием пропорций конечностей и туловища, является признаком ахондроплазии (недоразвитие длинных костей, приводящее к карликовости) и других наследственных заболеваний. Несимметричное укорочение характерно для аномалий развития нижних конечностей.
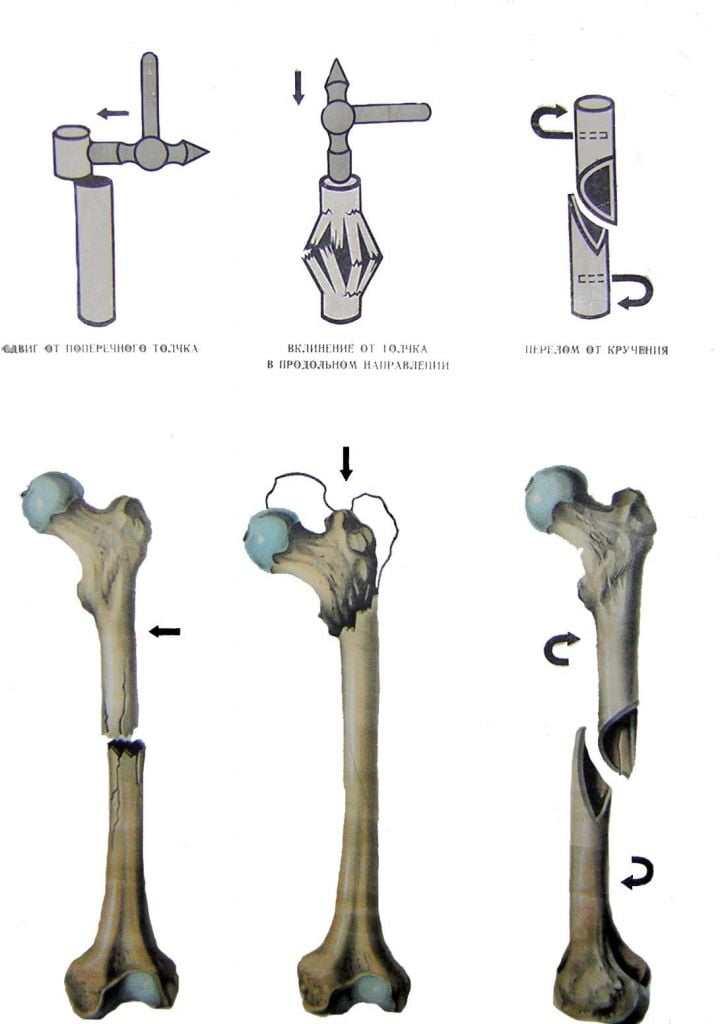
Одностороннее укорочение нижних конечностей может быть вызвано различными патологическими процессами и бывает истинным (или анатомическим), относительным, проекционным или функциональным.
При анатомическом укорочении сумма длин голени и бедра одной ноги меньше, чем другой. Причиной анатомического укорочения могут быть органические поражения костей в результате врожденной деформации или некоторых заболеваний:
- посттравматическое укорочение костей голени или бедра
- нейрогенная ретракция в сгибании колена
- остеомиелит
- ДЦП
- полиомиелит
- врожденная дисплазия тазобедренного сустава
- дисплазия костей нижних конечностей
- различные генетические аномалии
- перинатальная гипоксия
Анатомическое укорочение от 1 до 2 см может быть скомпенсировано консервативно, при укорочении более 2 см возможна хирургическая коррекция.
При относительном укорочении соотношения между сегментами нарушены. Основная причина - изменение положения эпифизов костей в результате травм или врожденных аномалий, при этом сами кости бедра и голени двух ног имеют одинаковую длину. Самый частый случай относительного укорочения - врожденный вывих бедра, анатомические длины костных структур одинаковы, но, из-за изменения положения кости укорочение выявляется на стороне вывиха.
При проекционном укорочении причиной служит вынужденное сгибание вследствие фиксированного патологического положения в позвоночнике или крупных суставах (контрактуры, мышечные дистонии, анкилозы, артрозы, артриты и т.д.). При проекционном укорочении, как и при относительном, длины ног кажутся разными при равной анатомической длине костей конечности.
При функциональном укорочении у больных наблюдается несколько видов укорочения конечности. Например, проекционное укорочение может сочетаться с посттравматическим укорочением кости (истинное укорочение). Функциональное укорочение чаще всего возникает из-за дистонии на уровне поясничных мышц (спазм квадратной мышцы на стороне укорочения или поясничная выпуклость на противоположной стороне, или ретракция четырехглавой мышцы бедра и/или ишио-тибиальных мышц) со смещением положения костей таза (односторонняя флексия крестца на контралатеральной стороне укорочения, а также заднее торсионное смещение крестца на стороне укорочения и переднее — на контралатеральной стороне, задне-верхнее смещение лонной кости на противолежащей стороне, задняя ротация подвздошной кости на стороне укорочения и передняя на противоположной стороне).
Укорочения всех типов человеческий организм пытается компенсировать за счет искривления позвоночника и наклона костей таза,
однако даже при незначительном укорочении проявляются неустойчивая походка, хромота появляется и хорошо заметна при укорочении конечности больше чем на 4-5 см.
Пациенты, в основном, попадают первично к неврологам, остеопатам или реабилитологам, потому что первично их беспокоит боль, локализованная в зависимости от поврежденной области, в области шеи и плеча, в пояснице с иррадиацией в ногу, в паху, бедре, крестцово-подвздошных суставах, в колене или лодыжке.
Основные причины укорочения ног
Диагностика укорочения нижней конечности
При осмотре может определяться разница в уровне расположения анатомических ориентиров: лопаток, больших вертелов, подколенных ямок, передних и задних верхних подвздошных костей и верхних полюсов надколенников.
При антропометрии практически всегда выявляется разница длин конечностей. Измерения всегда проводятся лежа, потому что в положении стоя укорочение не всегда заметно из-за компенсаторного искривления позвоночника. Для выявления укорочения проводится измерение относительной длины конечности (от передней верхней ости подвздошной кости до медиальной лодыжки) и абсолютной (от большого вертела до медиальной лодыжки).
Обнаруженные изменения оценивают с учетом положения уровней лопаток, плеч и ребер, выявляя сколиоз.
Функциональное укорочение определяется с помощью различных тестов:
тест четырех параллельных линий;
тест длины ног лежа на спине ;
флексионные тесты сидя и стоя;
тест длины ног лежа на животе.
Определение степени укорочения
Степень укорочения конечности определяется методом подкладывания под стопу клиновидных компенсаторов до выравнивания тазового кольца и лопаток до нормального положения. Средняя линия тела должна быть перпендикулярна горизонтальной линии, которая соединяет передние верхние ости таза.
После этого определяют степень укорочения, замеряя сантиметровой лентой высоту подложенных под стопу компенсаторов.
Тест четырех параллельных линий
Проводятся 4 линии через:
- гребни подвздошных костей
- задне-верхние ости подвздошных костей
- большие вертелы костей бедра
- седалищные бугры
Если хоть одна линия не параллельна по отношению к другим, значит, имеется функциональное укорочение нижней конечности, если же все линии косые и параллельны друг другу, значит, имеется анатомическое укорочение нижней конечности.
Тест длины нижних конечностей лежа на животе
Пациента просят перевернуться на живот и выпрямиться. Визуально сравнивают и измеряют положение медиальных лодыжек. Если лодыжки находятся на одном уровне, то функционального укорочения нет. Если одна из них кажется короче, то есть лодыжка находится ближе к туловищу, то на этой стороне есть имеется функциональнное укорочение.
Тест лежа на спине
Врач, охватив кистями рук, голеностопные суставы пациента, пальпирует своими большими пальцами медиальные лодыжки, оценивая их взаиморасположение и ротацию, затем пациента просят присесть. Он может сделать это как с помощью врача, так и опираясь руками о стол. В случае ограничения подвижности в крестцово-подвздошном суставе одноименная нижняя конечность будет длиннее, когда пациент садится, и короче или равной противоположной в положении пациента на спине.
Врач измеряет расстояние между уровнями расположения лодыжек, которые изначально находились напротив друг друга. Различие до 1 см допустимо и не имеет диагностического значения.
Внимание! Тест длины нижних конечностей лежа на спине проводится после поведения предыдущего теста!
Флекционный тест стоя
Пациент стоит с выпрямленными ногами. Врач находится сзади него и помещает большие пальцы рук под задне-верхние ости подвздошных костей с двух сторон. Если при наклоне больного вперед одна из сторон уходит вверх и вперед, то крестцово-подвздошный сустав и крестец заблокированы, и имеется патология.
Флекционный тест сидя
Положение пациента сидя, стопы на полу, ноги согнуты в коленях под углом 90 градусов и раздвинуты так, чтобы между ними вошли плечи больного при наклоне вперед. Врач становится сзади и располагает руки так же, как в предыдущем тесте. Если пациент может наклониться вперед и задне-верхние ости при этом не меняют своего соотношения, то дисфункция находится в нижних конечностях. При невозможности наклона следует определить место появления боли (боль может быть локализована в нижних конечностях, в области таза или позвоночнике). Возможна комбинация болезненных зон, и в этом случае врач должен посмотреть движения задне-верхних остей подвздошных костей, как описано во флексионном тесте стоя. Если фиксация имеется с той же стороны, что и при тесте стоя, значит с этой же стороны локализовано повреждение. Если при тесте сидя соотношения заднее-верхних остей не меняются (тест отрицательный) или менее выражены, чем при тесте стоя, значит повреждение локализовано на уровне подвздошных костей, лонного сочленения или нижних конечностей до таранных костей. Если флексионный тест сидя положительный и более выражен, чем в положении стоя, повреждение следует искать на уровне крестца или L5, L4.
При любом типе укорочения до 3 см возможна его компенсация с помощью индивидуальных ортопедических стелек и/или обуви. Со стороны укороченной конечности на стельку устанавливается компенсатор укорочения высотой не более величины укорочения.
Если выявлена большая разница между длинами конечностей, показано удлинение ноги с помощью аппарата Илизарова, растягивающего бедро на 5-6 см, а голень на 8-10 см. При своевременно сделанной операции прогноз благоприятный, а при отсутствии лечения возможна инвалидность: человек оказывается не в состоянии передвигаться, так как испытывает при этом сильные боли.
Чем опасно укорочение конечностей?
Неудобство при ходьбе и стоянии, вызванное укорочением конечности, нарушает нормальные анатомические соотношения между частями тела и приводит к различным заболеваниям опорно-двигательного аппарата. Туловище и ноги скручиваются и смещаются, нарушается соосность суставов. Для обеспечения вертикального положения тела образуются компенсаторные деформации тазового кольца и позвоночника.
При длительно текущей патологии развивается деформирующий артрит тазобедренного (коксартроз) или коленного (гонартроз) сустава, остеохондроз (дистрофические нарушения в суставных хрящах), усугубляется плоскостопие. После возникновения этих заболеваний пациенту сложно передвигаться из-за интенсивных болей, и он становится инвалидом.
Таким образом, укорочение нижней конечности приводит к перенапряжению мышц, фасций, связок суставов конечностей, позвоночника, плеч, шеи, черепа. Искривление позвоночника приводит к нарушению иннервации анатомических структур, к гипер - или гипоактивности парасимпатической или симпатической нервных систем. Гиперактивность парасимпатической системы происходит на фоне "смещения правой тазовой кости" (в положении стоя правая тазовая кость выше левой, относительное укорочение правой нижней конечности), что приводит к заболеваниям желудка, печени, мочеполовой системы, диарее, склонности к гипотонии, худобе. Гиперактивность симпатической системы происходит на фоне "смещения левой тазовой кости", что приводит к заболеваниям сердца, легких, к гипертонии, запорам.
При наличии явных симптомов, необходимо как можно скорее обратиться к врачу травматологу-ортопеду, для принятия все мер направленных на восстановление симметрии конечностей, тазового кольца и тела в целом, особенно у детей, путем изготовления индивидуальных ортопедических стелек.
Укорочение конечностей – это уменьшение длины одной конечности относительно другой либо уменьшение длины обеих конечностей, при котором нарушаются пропорции человеческого тела. Небольшое укорочение (1-2 см) широко распространено и не имеет клинического значения. Значительное укорочение нижних конечностей, особенно одностороннее, проявляется нарушениями опоры и ходьбы, может провоцировать ряд заболеваний суставов и позвоночника. Диагноз выставляется после проведения специальных измерений. Возможна коррекция стельками и ортопедической обувью, при тяжелых укорочениях конечность удлиняют при помощи аппарата Илизарова.
МКБ-10
- Причины
- Классификация
- Симптомы укорочения конечностей
- Осложнения
- Диагностика
- Лечение укорочения конечностей
- Цены на лечение
Общие сведения
Укорочение конечностей – широко распространенное явление. Незначительная разница в длине нижних конечностей выявляется у 90% людей. В числе причин называют доминирование одного из полушарий головного мозга, нарушения осанки и неправильные мышечные стереотипы, оказывающие влияние на формирование организма в период роста ребенка. Разница в длине ног до 1-2 см незаметна даже самому пациенту и обнаруживается только при проведении специальных исследований. Укорочение одной конечности более чем на 3-5 см вызывает заметный перекос таза и доставляет человеку неудобства при ходьбе.

Причины
Укорочение конечностей может быть односторонним и двухсторонним. Симметричное двухстороннее укорочение выявляется при ахондроплазии и некоторых других генетически обусловленных заболеваниях и проявляется несоответствием пропорций туловища и конечностей. Несимметричное двухстороннее укорочение наблюдается при аномалиях развития верхних и нижних конечностей. Причиной одностороннего укорочения может стать травматическое повреждение, опухоль, инфекционный процесс или порок развития.
Классификация
В травматологии и ортопедии выделяют следующие виды одностороннего укорочения:
- Истинное. Образуется при органическом поражении кости. Обнаруживается при посегментном измерении длины конечностей. Сумма длин бедра и голени с одной стороны меньше, чем с другой. Возникает вследствие неправильно сросшихся переломов, пороков развития, опухолей и некоторых инфекционных заболеваний (туберкулеза, сифилиса).
- Относительное. Образуется при нарушениях соотношений между сегментами конечности. Субъективно одна конечность выглядит короче другой, но при измерении обнаруживается, что длины голеней и бедер одинаковы. Возникает из-за смещения суставных концов кости вследствие внутрисуставных переломов и врожденных вывихов.
- Кажущееся. Образуется вследствие вынужденного сгибания. Как и в предыдущем случае, длина ног субъективно кажется разной, но измерения подтверждают, что длина сегментов одинакова. Причиной кажущегося укорочения может стать артрит, артроз, опухоль суставных концов кости или посттравматическая контрактура.
Если у одного больного имеется несколько видов укорочения конечности (например, уменьшение длины бедра вследствие неправильно сросшегося перелома бедренной кости в сочетании со сгибательной контрактурой коленного сустава), говорят о суммарном укорочении. Суммарное укорочение определяют, подкладывая под стопу дощечки различной толщины до тех пор, пока передние верхние ости таза не окажутся на одном уровне.
Симптомы укорочения конечностей
Уменьшение длины конечности более чем на 5 см обычно сопровождается хромотой и хорошо заметно даже без проведения специальных измерений. Менее выраженная разница в длине ног иногда визуально не определяется, поскольку компенсируется наклоном таза и искривлением позвоночника. Хромота может отсутствовать. Настороженность должна вызвать разница в уровне расположения подколенных ямок, верхних полюсов надколенников, больших вертелов, передних и задних верхних подвздошных остей.
Осложнения
Даже небольшое укорочение конечностей нельзя считать безобидным явлением, поскольку оно ведет к нарушению нормальных анатомических соотношений между частями тела при стоянии и ходьбе. Нарушается соосность суставов, туловище и конечности несколько смещаются и скручиваются, чтобы обеспечить нормальное вертикальное положение тела, возникают так называемые компенсаторные деформации. Нагрузка на одну ногу увеличивается, таз перекашивается.
Позвоночник при укорочении одной конечности до 1,3 см. образует С-образный изгиб, при укорочении более 1,3 см. – S-образный изгиб. Со временем нарушение осанки становится фиксированным, может развиться сколиоз. Мышцы постоянно пребывают в состоянии повышенного напряжения. Появляются боли в спине, суставах и мышцах, быстрая утомляемость, тяжесть в стопах и голенях после ходьбы. Ухудшается кровоток, страдает лимфатическая система. При длительном существовании патологии возможно развитие остеохондроза, коксартроза и гонартроза, а также усугубление плоскостопия.
Диагностика
Для уточнения выраженности и характера укорочения измеряют абсолютную и относительную длину конечности и длину каждого сегмента, используя в качестве ориентиров видимые костные выступы (лодыжки, верхний полюс надколенника, суставную щель коленного сустава, большой вертел и верхнюю переднюю ость подвздошной кости). Измерения проводят при полностью разогнутых ногах, при поочередном сгибании тазобедренных и коленных суставов и при одновременном сгибании крупных суставов конечности. Для выявления относительного и кажущегося укорочения применяют специальные тесты.
Перечень дополнительных исследований зависит от локализации и предполагаемой причины укорочения. При старых переломах, опухолевых процессах и инфекциях назначают рентгенографию голени или рентгенографию бедра. При артрозах выполняют рентгенографию коленного сустава, рентгенографию тазобедренного сустава или артроскопию коленного сустава. При подозрении на поражение мягких тканей используют данные МРТ. По показаниям пациентов направляют на консультации к онкологу, фтизиатру, венерологу, инфекционисту, ревматологу и другим специалистам.
Лечение укорочения конечностей
Лечение данной патологии осуществляют ортопеды-травматологи. При небольших укорочениях обычно проводится консервативная коррекция – для устранения разницы в длине ног используют специальные стельки или ортопедическую обувь. При значительных укорочениях тактика определяется индивидуально и зависит от причины изменения длины конечности, возраста больного, состояния его здоровья и других факторов. Самым популярным и эффективным методом оперативного лечения укорочений является удлинение конечности с использованием аппарата Илизарова.
Аппарат Илизарова позволяет удлинять голень на 8-10 см, а бедро – на 5-6 см. Следует учитывать, что увеличение длины сегмента осуществляется постепенно и может продолжаться до полугода и более. Установка аппарата на голень сравнительно легко переносится больными, поскольку позволяет сохранять достаточную подвижность, мало препятствует движениям в суставах конечности и т. д. Установка аппарата на бедро переносится тяжелее, поскольку существенно ограничивает передвижение и самообслуживание. В течение всего периода лечения пациенты выполняют специальные упражнения, направленные на предотвращение атрофии мышц и сохранение подвижности суставов. Функциональные результаты хорошие.
Читайте также:


