Операция артропластика тазобедренных суставов

Артропластика – вид оперативного вмешательства, при котором происходит полная или частичная замена тазобедренного сустава опорно-двигательной системы организма. Выделяют виды артропластики, каждый из которых применяется в зависимости от показаний:
- Оперативное вмешательство, при котором заменяется исключительно суставная чашечка;
- Поврежденный сустав полностью заменяют эндопротезом;
- Замене подвергается поверхностная часть сустава.
Показания и риски

Артропластику тазобедренного сустава назначают в случае серьезных повреждений подвижной костной области. К ним относятся заболевания дегенеративного характера, а также, серьезные открытые переломы, при которых консервативное лечение не является целесообразным.
Артропластика тазобедренного сустава не рекомендована следующим категориям пациентов:
- Лица, страдающие от какой-либо зависимости (алкоголизм, наркомания, табакокурение);
- Люди, имеющие чрезмерную массу тела (ожирение);
- Пациенты, страдающие от ряда или одного из хронических заболеваний (сердечно сосудистая недостаточность, болезни легких, недуги, поражающие печень);
- Лица, находящиеся на медикаментозном лечении и непрерывно использующие такие препараты, как инсулин, кортизон, транквилизаторы и прочие.
Перед операцией

Прежде, чем провести артропластику тазобедренного сустава, пациенту необходимо пройти специальное обследование. Оно предполагает, в первую очередь, проведение рентгенографии, которая поможет определить степень разрушения тазобедренного сустава. Помимо этого, показан анализ крови, который даст возможность изучить особенности организма, что поможет проведению операции.
После проведения обследования, специалисты начинают подготовку пациента к операции. Артропластика проводится под общим наркозом, с дополнительным обезболиванием оперируемого участка. Само оперативное вмешательство проводится хирургом-ортопедом в стационаре.
Ход операции
Начало операции характеризуется разрезом над областью травмированного сустава. Для того чтобы вскрыть суставную полость, необходимо раздвинуть мышечные ткани специальным образом. Если в конкретном случае раздвинуть мышцы не получается, их разрезают, а после операции тщательно сшивают.
После проникновения в полость поврежденного сустава, из него изымаются все травмированные костные ткани, например, бедренная кость и внутренняя поверхность. Вместо пораженного сустава в тазобедренной области устанавливается эндопротез, который фиксируется при помощи специального костного цемента, а также, шурупов (при необходимости). Последним этапом служит возвращение сустава на место и сшивание рассеченной области.
Осложнения после артропластики
Осложнения в тазобедренном суставе после операционного вмешательства возникают редко, однако к этому нужно быть готовыми.
Зачастую, осложнения проявляются воспалениями инфекционного характера, кровотечениями, венозными тромбами или пневмонией.
В случае неудачного завершения операции, пациент может не испытать облегчения. В таких случаях, артропластика тазобедренного сустава проводится повторно. Для того чтобы убедиться в удачном исходе артропластики, специалисты оставляют пациентов в стационаре на 7-10 дней. Спустя 1,5-2 месяца после проведения оперативного вмешательства, наступает выздоровление (в случае удачно проведенной артропластики).
Постоперационный период

Особо тяжелым считается начальный период реабилитации после операции на тазобедренном суставе. В это время пациент особенно нуждается в уходе. Для упрощения ежедневных действий, специалисты рекомендуют больным приобрести специальное сидение для унитаза и скамейку для ванной. Эти предметы обихода способны облегчить процесс выздоровления.
В первые дни после артропластики тазобедренного сустава врачи рекомендуют заниматься специальной дыхательной гимнастикой, а также выполнять несложные упражнения – пытаться переворачиваться с одного бока на другой.
В случае возникновения болевых ощущений на раннем этапе реабилитации, можно принимать несильные болеутоляющие средства, такие как анальгин или парацетамол. О необходимости употребления медикаментов, которые не отпускаются без рецепта, необходимо проконсультироваться с лечащим врачом.
Устранить болевые ощущения также можно при помощи сухих тепловых компрессов, которые прикладываются к прооперированной области. Для того чтобы в области тазобедренного сустава не образовывались тромбы, необходимо регулярно совершать хотя бы минимальную двигательную активность.
Как показывает клинический опыт, широкий спектр проблем с ТБС может быть решен только хирургическим путем. Основная доля оперативных вмешательств выполняется по поводу коксартроза – прогрессирующего дегенеративно-дистрофического поражения суставных хрящей с дальнейшей деформацией сустава. Патология среди всех заболеваний опорно-двигательного аппарата занимает 1 место по распространенности у людей пожилого возраста. Она же, чаще всего приводит к инвалидизации: до 40% нетрудоспособных лиц в общей структуре инвалидности числится с этим диагнозом. Единственной эффективной тактикой лечения запущенных форм артроза ТБС является артропластика. Об уникальной хирургической технологии вы узнаете из нашей статьи.
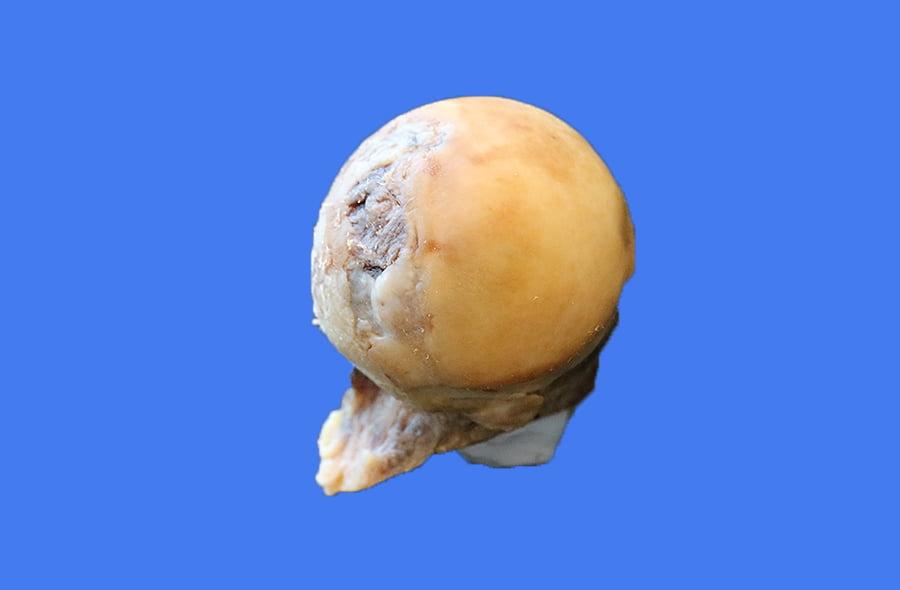
Головка бедра при коксартрозе.
Артропластика: что это такое?
При сильно выраженных дистрофических процессах, резком ограничении всех движений в суставе, гипотрофии мышц таза, бедра и голени любой из методов с сохранением сустава рассматривается как паллиативное лечение. В тяжелых случаях пациенту поможет исключительно артропластика, или эндопротезирование.
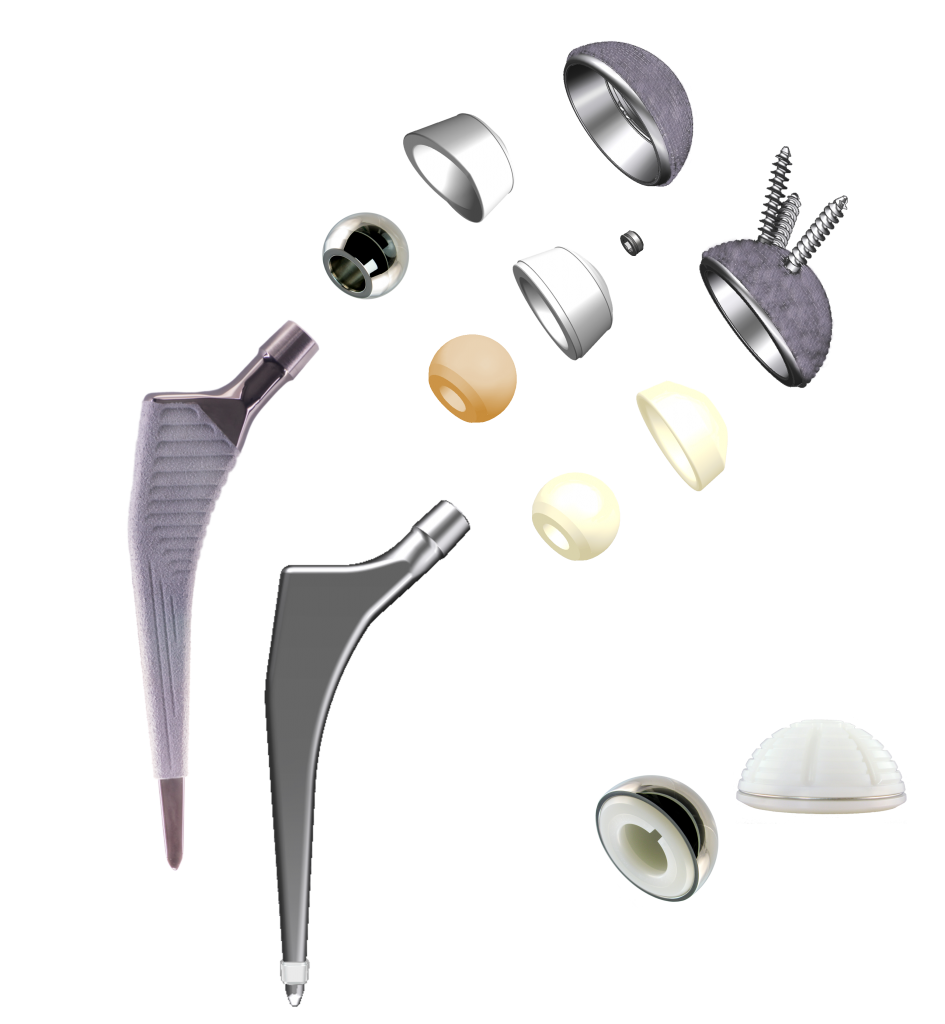
Функциональные имплантаты (эндопротезы) для артропластики выпускаются в различных типоразмерах. Большой размерный ряд позволяет еще на этапе планирования операции индивидуально подобрать пациенту подходящую ему по величине модель. То есть, с учетом анатомически заложенного объема бедренной головки, вертлужной впадины, формы и размера костномозгового канала, т.д.
- Структура эндопротезов включает головку и ножку для установки в зону бедренной кости и чашечку для ее размещения в выемке повздовшной кости. Чаще эти компоненты изготавливаются из титановых, кобальтовых сплавов. При артропластике могут быть использованы и изделия из керамики.
- Используемые материалы выносливы к высоким нагрузкам и не отторгаются организмом. Они не разрушаются в условиях внутренней среды биологической системы человека. Обладают оптимальным модулем упругости, гармонично сочетающимся со свойствами упругости костных тканей.
- В комплектацию полного тазобедренного протеза включен антифрикционный компонент из высокомоллекулярного полиэтилена, который вставляется в чашку. Его иначе называют полимерным вкладышем, в нем будет вращаться головка. Вкладыш позволяет сократить трение между металлическими или керамическими поверхностями, хорошо стабилизировать головку и улучшить ее скольжение в чаше, дополнительно усилить амортизационные свойства.
- Контактная фиксация кость-имплант выполняется по технологии press-fit (вколачивание, впрессовывание) или по способу цементирования с применением костного цемента. Вертлужный компонент может дополнительно фиксироваться при помощи винтов.
Артропластику с локализацией в тазобедренном отделе конечности ежегодно выполняют во всем мире примерно 1 млн. людей. В 95% и более случаях при грамотно реализованной операции и качественной реабилитации боль устраняется, функции протезированной ноги восстанавливаются до приближенных к норме значений. Процесс социальной адаптации занимает 2,5-4 месяца.
Показания к проведению операции
Целесообразность в проведении артропластики определяется на основании клинических исследований. Врачи руководствуются данными визуализационной диагностики (снимков КТ, МРТ, рентгена), а также функциональных тестов, предусматривающих:
- проверку амплитуды, объема движений, опоры в ТБС;
- измерение обхвата бедра и голени;
- измерение длины конечностей;
- оценивание уровня поясничной линии;
- оценку выработанных пациентом поз и манеры ходьбы;
- изучение порога болевых ощущений.
Если нарушения грубые, сильно угнетают жизнеспособность пациента, скорее всего, будет рекомендована подобная операция. Диагнозы, при которых она назначается:
- деформирующий артроз;
- перелом шейки бедра;
- ревматоидныйартрит;
- асептический некроз с деформацией головки бедра;
- псевдоартроз (ложный сустав);
- врожденные дисплазии ТБС;
- фиброзный и костный анкилоз;
- нестабильность ранее установленного эндопротеза;
- посттравматические осложнения и некоторые виды опухолей.
Заметное укорочение конечности, хромота, интенсивная болевая симптоматика в хронической форме, неэффективность консервативного лечения в течение 6 месяцев служат поводом для скорейшего проведения операции.
Виды артропластики
Учитывая все особенности клинического случая, хирург-ортопед выбирает вид артропластики, по которому он будет восстанавливать проблемный отдел. Существует 4 основные методики, каждая из них предусматривает своих цели и задачи.
- Частичная артропластика. В процессе хирургии на имплант меняется головка и фрагмент шейки бедренной кости, вертлужная впадина остается нетронутой. Искусственная головка при движениях будет находиться в тесной взаимосвязи с естественной суставной поверхностью тазового углубления. Этот способ еще называют однополюсным протезированием. Он назначается только при одностороннем поражении сочленения (в области бедренной кости). Часто используется при нарушении целостности шейки бедра и остеонекрозе головки, если хрящевые покровы вертлужного ложа в хорошем состоянии. Недостаток неполной пластики – необходимость частой замены вживленного имплантата, в среднем каждые 7 лет.
- Тотальная замена тазобедренного сустава. Артропластику в данном случае осуществляют на бедренной и тазовой кости одновременно. Весь сустав полностью резецируется, а затем производится возмещение всех удаленных участков элементами тотального (полноценного) протеза. Полная артропластика рекомендована при обширной дегенерации, которая разрушила, деформировала и вывела из строя весь суставной аппарат. Методика признана лучшей, так как дает самые продуктивные результаты в восстановлении полноты движений. Кроме того, тотальные конструкции обладают наивысшим запасом прочности и долговечности, срок эксплуатации – 15-30 лет.
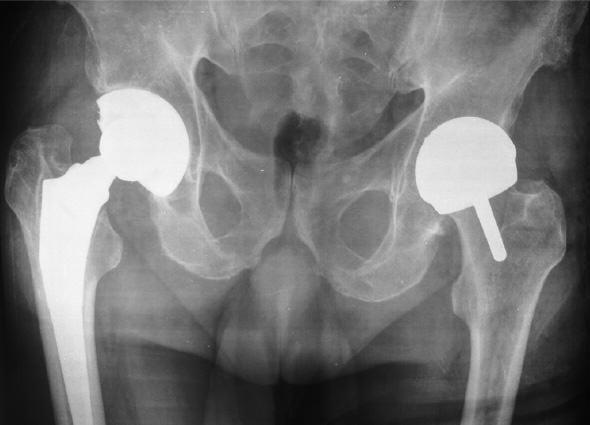
Тотальная и поверхностная операция на рентгене.
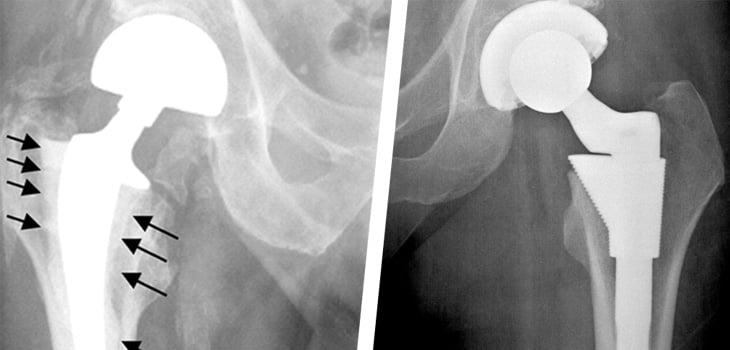
Инфекционное осложнение и установка дополнительного расширителя.
Как проходит операция
Артропластическая процедура по способу тотальной реконструкции ТБ сочленения имеет самые оптимистичные прогнозы на благополучный исход. Она же позволяет существенно увеличить сроки до ревизионного вмешательства. Тотальная операция является золотым стандартом современного эндопротезирования. Предлагаем ознакомиться в понятной форме, как ее делают.
- Больной получает анестезиологическое пособие, как правило, в виде общего эндотрахеального наркоза.
- После широкой антисептики кожных покровов и произведенного жгутирования проблемной конечности делается разрез по технике заднебокового доступа. Заднебоковой доступ выполняется в зоне большого вертела.
- Мышечные ткани аккуратно сдвигают в стороны. Открытое операционное поле фиксируется хирургическим расширителем.
- После вскрытия капсулы сустава, головку бедренной кости вывихивают и производят ее резекцию, частично захватывая шеечный компонент.
- Далее при помощи фрез нужных размеров осуществляется срезание покровных структур тазового ложа до обнажения субхондральной костной пластинки. В подготовленное ложе плотно погружается чаша. В чашу вставляется полиэтиленовый вкладыш.
- В положении согнутого колена конечность ротируют и делают ее приведение, чтобы голень приняла вертикальное положение. Благодаря такому положению проксимальный бедренный отдел хорошо выводится в рану для дальнейшей подготовки к имплантации.
- Далее врач перфорирует костномозговой канал в бедренной кости и формирует в нем оптимальное по размерам русло, чтобы имплантировать в него ножку протеза.
- Когда ножка погружена в созданный медуллярный отсек, на ее свободный конец надевается шаровидный элемент (искусственная головка). Последний этап имплантации – вправление головки в установленную чашу.
- Финальная стадия хирургии – послойное ушивание раны, установка дренажных систем. На прооперированную ногу накладывают эластичный бинт.
Максимальный размер разреза после артропластики ТБС – 8 см. Длительность операционного сеанса – около 1 часа.
Вероятность развития осложнений не превышает 5%, из них интраоперационные последствия практически не встречаются. Преобладают такие осложнения, как вывихи компонентов имплантата и перипротезные переломы, которые чаще возникают из-за несоблюдения пациентом назначенного ортопедического режима.

Специфика реабилитации
Если состояние больного будет соответствовать послеоперационной норме, то уже на следующий день после операции он начинает передвигаться на костылях, еще через 1-2 суток – сидеть. В целях предупреждения тромбоза и тромбоэмболии ему назначают препараты с гепарином, а для недопущения развития инфекции – сильный антибиотик широкого спектра действия. Необходимость использования костылей в зависимости от примененного вида эндопротеза – от 10 до 45 суток. После переходят на трость, которую используют до окончательного выздоровления.
Выписывается пациент из стационара ориентировочно на 12 день после операции. Реабилитацию после выписки следует продолжить в поликлинических условиях или специализированном реабилитационном центре столько, сколько потребуется. Возврат к активной жизни и профессиональной деятельности у большинства людей происходит ближе к 4-5 послеоперационному месяцу.
Цены на артропластику тазобедренного сустава
В Москве только услуга хирурга в известных клиниках (ДКБ им. Семашко, ГВКГ им. Бурденко и пр.) обойдется пациенту в 35-40 тыс. рублей. Цена на операцию вместе со стоимостью ТБС-эндопротеза импортного производителя в московских медучреждениях составляет минимум 100 тыс. рублей. Операция с установкой отечественных марок имплантатов оценивается примерно в 60-70 тыс. руб. В России можно пройти процедуру по квоте, расходы компенсируются госбюджетом согласно госпрограмме ВМП. Квотное лечение предоставляется в порядке очереди, срок ожидания составляет 3-12 месяцев.
Артропластика тазобедренного сустава (или эндопротезирование) – вид высокотехнологичной хирургической операции, осуществляемый для нормализации функций тазобедренного сустава. Она предполагает замену больного сустава (полностью или частично) на искусственный. В результате артропластики у пациента появляется возможность самостоятельно передвигаться.
Различают следующие виды артропластики:
- артропластику с заменой чашечки сустава;
- вмешательство по тотальному эндопротезированию (полная замена сустава на протез);
- операция по замещению поверхности тазобедренного сустава.
Показания
Оперативное вмешательство может быть показано при следующих патологиях:
Назначение артропластики ТБС осуществляется врачом на основании исследований. Специалист руководствуется данными компьютерной томографии, магнитно-резонансной томографии, рентгенологического исследования. Также может проводиться артроскопия. Могут использоваться функциональные исследования:
- возможная амплитуда, объемность движений;
- измерение размеров бедра и голени в обхвате;
- измеряется уровень линии поясницы;
- определяется болевой порог;
- оценивается походка и привычная поза тела пациента;
- измеряются конечности.
Артропластика ТБС рассматривается как метод терапии в случаях:
- хронических болей в области ТБС и суставного дискомфорта;
- наличия хромоты при ходьбе;
- уменьшения длины конечности;
- отсутствия положительной динамики (после полугодовой консервативной терапии заболеваний ТБС).
Противопоказания
Артропластика – один из основных терапевтических методов лечения поражений тазобедренного сустава. Оперативное вмешательство налагает ряд ограничений и противопоказаний.
Перечень противопоказаний можно разделить на абсолютные и относительные.
Пороки сердца, тяжелые аритмии, хроническая сердечная недостаточность, поражения проводящей системы сердца, выраженные нарушения гемодинамики.
2 или 3 стадия легочной обструкции.
Воспаления мягких тканей в области ТБС.
Тотальная воспалительная ответная реакция на перенесенное инфекционное заражение.
Параличи и парезы
Нарушения произвольных мышечных движений в области пострадавшего сустава.
Нарушение минерализации костной ткани.
Шизофрения, психозы, неврозы.
Нарушения, связанные с костным мозгом
Отсутствие органа гемопоэза в канале кости бедра.
Выраженные аллергические реакции
Опухолевые образования в области сустава.
Обострение хронических состояний.
Гепатиты, стеатозы, недостаточность функции печени.
Гормональный дисбаланс, оказывающий влияние на формирование костной ткани.
Чрезмерная масса тела – фактор риска для оперативного вмешательства.
Подготовка
Подготовка к артропластике ТБС включает в себя ряд обследований и консультационных мер. Необходимо записаться на прием к врачу и на прохождение диагностических исследований. Цель – обнаружение патологий и нарушений, которые впоследствии могут увеличить риск послеоперационных осложнений и снизить эффективность суставной пластики.

Процесс подготовки (в том числе к резекционной артропластике тазобедренного сустава) включает:
- Предварительный осмотр и консультацию у врача. Оповещение медика о принимаемых лекарственных препаратах, имеющихся заболеваниях и личных особенностях.
- Лабораторно-инструментальные исследования: рентгенография, ЭКГ, общий анализ крови и урины.
- Дерматологическая подготовка: устранение любых поражений на коже в области сустава перед операцией.
- Стоматологический медосмотр до оперативного вмешательства. До операции необходимо провести все стоматологические манипуляции, во время которых, инфекция может попасть в системный кровоток и вызвать инфекционные осложнения после артропластики.
- Оценка функций мочеполовой системы. Необходимо для обеспечения нормального диуреза у пациента после операции.
- Подготовка к амбулаторной и домашней реабилитации. Установка поручней, специальных насадок на сиденья, устранение препятствий к передвижению по дому.
- Диета (снижение веса). Нормализация массы тела для пациентов с избыточным весом – важный этап предоперационной подготовки.
- Создание донорского запаса крови. Иногда пациенту рекомендуется сдать кровь перед хирургическим вмешательством. Запас крови – это гарантия, если понадобится срочная трансфузия.
Ход операции
Тотальная артропластика подразумевает полное восстановление тазобедренного сочленения. Такое вмешательство обеспечивает высокую эффективность лечения повреждений, а также помогает продлить срок службы сустава.
Ход хирургической операции включает следующие этапы:
- Общий наркоз (чаще всего эндотрахеальный: анестезирующие препараты вводятся и в кровь, и в дыхательные пути).
- Обеззараживание кожи в области разреза.
- Разрез тканей проводят методом заднебокового доступа в области большого вертела (бугор на месте перехода шейки бедра в тело).
- Смещаются мышцы, а на место разреза устанавливается инструмент-расширитель.
- Капсула сустава вскрывается.
- Проводят вывих и резекцию головки бедренной кости.
- Покров тазового ложа оголяется, происходит обнажение костной пластины, которая находится под суставным хрящом.
- Формируется ложе.
- В ложе фиксируется чаша, в которую закладывается прокладка из полиэтилена.
- Ногу сгибают в колене и переводят в вертикальное положение (необходимо для вывода проксимального отдела бедренной кости в зону раны и освобождения области для введения протеза).
- Канал костного мозга бедренной кости прободается. В него будет вставлена ножка импланта.
- После встраивания ножки на ее свободную часть одевается головка.
- Головка импланта помещается в ранее зафиксированную чашу.
- Дренирование места операции, ушивание тканей и кожи. Наложение эластичных бинтов.
Хирургическое вмешательство проводится в течение 1 часа. Длина шва – приблизительно 8 сантиметров.
Реабилитация
Благополучный исход хирургической операции предполагает, что пациент сможет передвигаться при помощи костылей на следующий день после вмешательства (костыли необходимы в течение от 10 до 45 дней после установки эндопротеза). Через 48 часов возможно принимать сидячую позу.

Фармакотерапия в период реабилитации включает:
- препараты гепаринов – профилактика возникновения тромбов;
- антибиотики широкого спектра – предупреждение инфекционных заражений.
Срок нахождения на стационарном лечении – около 12 суток, после чего переходят на амбулаторную терапию. Полное восстановление подвижности и функциональности сустава наступает в полугодовой срок (возможно несколько раньше).
Стоимость артропластики в Москве – от 35000 рублей (только хирургическая операция). При использовании импортных протезов: цена – от 100 тысяч рублей (операция и имплант), а отечественные эндопротезы и операция по их установке – от 60000 до 70000 рублей. Варианты цены зависят от медицинского центра, клиники и марки имплантируемого протеза.
Коксартроз тазобедренного сустава обычно вызывает дегенеративно-дистрофические процессы в костной или хрящевой ткани. Заболевание отличается медленным прогрессированием, которое затягивается на долгие годы, в процессе чего происходит варусная деформация ноги. Почти все пациенты с таким диагнозом старше 40 лет. Чаще всего патология поражает женский организм или профессиональных спортсменов (независимо от пола), основная нагрузка у которых проходится на ноги. Операция коксартроз тазобедренного сустава поможет вернуть нормальную двигательную активность или восстановить ее настолько, насколько это возможно с учетом тяжести заболевания.

Выбор операции
Виды операций
При коксартрозе врачи чаще назначаются операции для возвращения пациента к привычной жизни. Могут проводиться:
- Артроскопия.
- Артротомия – вскрытие сустава и получение доступа в его полость для реализации дренирования.
- Артродез – иссечение отмерших участков ткани, удаление остатков пораженного хряща и соединение оголенных поверхностей костей. После операции при правильном восстановлении и реабилитации сустав полностью срастается. Это позволяет почти полностью избавиться от болевых ощущений, но подвижность сочленения навсегда утрачивается.
- Остеотомия. Заключается в реализации спиливания отдельных зон тканей с бедренной головки. В итоге изменяется угол оказания давления на суставы, поэтому боль проявляется менее интенсивно. Операция помогает улучшить самочувствие пациента в течение пяти лет.
- Артропластика. Считается самым перспективным способом хирургического лечения. Он также самый популярный, помогает восстановить состояние даже при коксартрозе 2 или 3 степени.
- Пункция – прокол сустава специальной иглой, при помощи которой вводится лекарство или откачивается патологическое содержимое.
С целью лечения и сохранения двигательной активности реализуется техника обновления тканей. Чтобы сделать искусственный хрящ, используются такие материалы:
- здоровые ткани пациента;
- препарированные части сустава от трупа;
- искусственные хрящи;
- синтетические материалы (керамика, металл и полиэтилен).
При организации хирургического вмешательства артроскопически делается небольшой разрез. Также используются специальные артроскопические инструменты маленького диаметра, оснащенные светом и оптическим прицелом.
Операция проводится при дегенеративных нарушениях в хрящах. Хирургия запрещена в следующих случаях:
- аномальное строение таза;
- преобразование коксартроза в анкилоз, когда щель сустава полностью закрывается;
- ожирение 3 и 4 степени, так как артроскопический доступ становится невозможным из-за большого слоя подкожного жира.
Врач обязательно учитывает стандартные противопоказания к реализации любых операций.
Артроскопический дебридмент проводится при местном или общем наркозе. Сначала ногу растягивают, чтобы облегчить доступ. Затем порядок действий такой:
- Колотый разрез.
- Введение в суставную полость артроскопа с камерой, проведение осмотра.
- Сама операция посредством шейвера с насадками (иссекаются спайки, удаляются пораженные области хряща, свободные внутрисуставные тела).
- Обязательная санация полости. Врач накладывает швы и делает асептическую повязку.
Время восстановления после хирургического вмешательства относительно недолгое. На следующий день допустимо начать постепенно ходить, но с применением костылей. В первые сутки к ТБС прикладывается лед, а через 5 – 7 дней доктор снимает швы. Все это время пациенту назначаются НПВС и антибиотики. Требуется ежедневная смена повязок.
Артроскопический дебридмент в первую очередь сводится к удалению суставных мышей – это хрящевые осколки, обломки наростов кости и другие ненужные тела, размещающиеся в суставной полости. Они сильно раздражают синовиальную оболочку, а при проникновении в щель провоцируют резкие боли и полное обездвиживание. Дебридмент заметно уменьшается болевой синдром и возвращает подвижность сустава. Но эффект длится только около 2 лет.
Хондропластика – более сложная и болезненная операция. Также она является более дорогостоящей. Хирургическое вмешательство предполагает удаление и замену частей хряща. Это своеобразная починка тазобедренного сочленения при помощи специальных заплаток.
Операция чаще реализуется при 2-й степени поражения, когда хрящ уже деформируется, но еще не разрушен до конца. Важно понимать, что пересаженный материал также подвержен дегенеративно-дистрофическим процессам, поэтому операция не излечивает полностью, а только задерживает прогрессирование заболевания.
После хондропластики понадобится длительное восстановление. Хирургическое вмешательство бывает нескольких видов:
- абразивное – обработка пораженных зон стимулирует восстановление хряща;
- мозаичное – пересадка частей хряща из других участков тела самого пациента;
- введение стволовых клеток в травмированные области;
- постановка мембран из коллагена, помогающих удерживать необходимые для хряща вещества, тем самым стимулируя самостоятельное восстановление;
- замена пораженных зон новыми донорскими или искусственными.
Лазерная хондропластика проводится только при несильном повреждении. При этом удаляются шероховатости с поверхности сустава, остеофиты. Операция позволяет преодолеть последствия, но не купирует влияние причин и не способствует восстановлению структур хряща.
При организации остеотомии кости делится на части, которые потом снова совмещаются, но под другим углом. По мере необходимости изымаются или добавляются искусственные клинья кости. Чтобы зафиксировать все фрагменты, применяются пластины, винты и стержни. Для восстановления работы тазобедренного сочленения остеотомия назначается на 2-й стадии коксартроза. На 3-й стадии хирургическое вмешательство облегчит симптоматику, но не приведет к полному выздоровлению.

Соединение осколков при остеотомии
Околосуставная остеотомия предполагает восстановление работы опорно-двигательной системы. К противопоказаниям метода относятся:
- двустороннее поражение;
- лишний вес;
- возраст старше 60 лет;
- острые воспаления в полости сустава.
Выделяется 2 вида остеотомии:
- Закрытая – проводится через разрез до 2 см в длину. Хирург через него отсекает необходимый фрагмент костной ткани. Высока вероятность травмирования сосудов или нервов, потому что врач работает почти вслепую.
- Открытая – разрез довольно длинный (от 10 до 12 см). Это необходимо для полноценной визуализации. Кость аккуратно просверливают в нужных местах, рассекая ее по образовавшимся точкам.
Как правило, при коксартрозе реализуется только открытая остеотомия, потому что тазобедренное сочленение самое крупное в организме человека.
Артродез – один из способов операции при диагнозе коксартроз. Он предполагает проведение стабилизации сустава с помощью обездвиживания. Назначается это вмешательство при невозможности организации пластики или полной замены компонентов. Метод используется крайне редко. Выделяют несколько этапов, как врач делает операцию:
- После осуществления доступа доктор удаляет все участки, подвергшиеся некрозу, отделяет их от головки бедра.
- При некрозе головки и шейки их также удаляют, затем проводится подготовка к сопоставлению частей.
- Подготовленные части надежно фиксируются друг с другом в определенном положении, которое выбирает хирург в зависимости от ситуации. Это полностью убирает боль, но также совсем обездвиживает ТБС.
После артродезирования нога иммобилизируется гипсом до грудной клетки на срок 2 – 3 месяца. Затем еще в течение нескольких месяцев требуется использование ортопедической фиксации.
Пациент сможет самостоятельно передвигаться только через 5 – 6 месяцев с учетом того, что движения суставом будут полностью ограничены и не получится полностью возвратиться к привычной жизни. В связи с этим артродез – крайняя мера.
Артропластика и эндопротезирование
При сильной дистрофии в суставе, резком ограничении подвижности, при гипотрофии окружающих мышц в тазе, бедре и голени любой метод, предполагающий сохранение сустава, считается паллиативным лечением. В тяжелых ситуациях эффективной будет только артропластика или эндопротезирование.

Артропластика
Артропластика ТБС – это высокотехнологичная операция, когда изношенный сустав меняют на искусственный. В итоге к человеку возвращается возможность нормальной двигательной активности, также отступает боль и восстанавливается качество жизни.
Функциональные имплантаты выпускают по размерам. Размерный ряд довольно обширный, что помогает уже на стадии планирования хирургического вмешательства правильно подобрать модель. Врач учитывает анатомический размер головки бедра, вертлужной впадины, форму и размеры костномозгового канала и другие параметры. Материалы эндопротезов не отторгаются и устойчивы к нагрузкам, их не разрушает внутренняя среда организма. Процесс адаптации пациента длится достаточно долго – в среднем составляет 2,5 – 4 месяца. Показания артропластики следующие:
- деформирующий артроз;
- артрит ревматоидный;
- перелом бедренной шейки;
- асептический некроз, который сопровождается деформацией головки;
- врожденная дисплазия сустава;
- псевдоартроз;
- посттравматические осложнения и некоторые опухолевые процессы.
Также поводом для рекомендации операции являются:
- укорочение конечности;
- постоянная хромота;
- почти не проходящая интенсивная боль;
- отсутствие результата при проведении консервативной терапии в течение полугода.
Эндопротезирование ТБС – операция по замене сустава на искусственный протез. Назначается она на последних стадиях коксартроза, когда заболевания запущено настолько, что другие методы становятся неэффективными. Операция проводится при полном разрушении гиалинового хряща.

Эндоскопическое протезирование
Врач обязательно обсуждает с больным нюансы эндопротезирования, вероятность осложнений, также выбирает размер протеза. Основные риски манипуляции заключаются в инфицировании, больших потерях крови и тромбировании сосудов.
После завершения эндопротезирования требуется курс обезболивающих и противовоспалительных лекарств. Для дополнительной фиксации под тазобедренную зону и между ног подкладывается валик. Уже через день разрешается минимальная активность в больничной кровати. На вторые сутки можно попробовать совершение статичной легкой нагрузки, на третьи сутки допустимо приседать с опорой, попытаться передвигаться с костылем. Швы снимают через 2 недели.
Главное достоинство эндопротезирования заключается в том, что протез почти полноценно заменяет собственный сустав. Отличие только в том, что нагружать его можно меньше. Все материалы очень прочные и износостойкие, устойчивые к химическому и биологическому воздействию. После успешной реабилитации двигательная активность полностью восстанавливается, но перед операцией нужно узнать о ее недостатках:
- Большая стоимость. Если пациент просит сориентировать его, сколько будет стоить хирургическое лечение, то это точно не менее 150 тыс. рублей на территории РФ.
- Необходимость постоянной разработки ТБС, так как при неправильной реабилитации результата не будет.
- Ограниченность времени службы эндопротеза – 10, 15 или 20 лет максимум. Уже производят современные модели с более длительным сроком, но при реализации операции молодому пациенту в любом случае через определенное количество лет потребуется повторная замена, которая всегда сложнее первой.
- Высокие риски большой кровопотери.
Осложнения могут быть ранние:
- инфицирование;
- воспаление в нервных волокнах;
- тромбоз вен;
- редко легочная эмболия.
К отсроченным осложнениям относятся:
- уплотнение, окостенение мягких тканей рядом с протезом, что становится причиной тугоподвижности;
- нестабильность и расшатывание протеза под влиянием слишком сильных физических нагрузок;
- послеоперационный остеомиелит, как последствие, инфицирование – это гнойное разрушение костных тканей рядом с протезом, что провоцирует септическую нестабильность;
- вывих головки эндопротеза из-за неаккуратных движений, при падении;
- перелом шейки или ножки протеза из-за износа;
- смещение головки протеза из-за расшатывания вкладыша;
- увеличение или уменьшение длины прооперированной ноги из-за неправильной установки или атрофии мышц.
Операция эндопротезирования разрешена не всегда. Противопоказаниями являются:

Противопоказания к оперативным методам
- ожирение после 3 степени, потому что лишний вес сильно нагружает имплант, не давая ему нормально прижиться, способствуя уменьшению срока службы;
- паралич или парез ноги, на которой нужна операция;
- тяжелые формы остеопороза;
- симптомы перекрестной аллергии на препараты анестезии или другие медикаменты;
- воспаление в соединительных или околосуставных тканях;
- хроническая инфекция в организме;
- недостаточность печени или почек;
- патологии сердца легких, ЦНС;
- ВИЧ.
Операции и инвалидность
Часто инвалидность пациента является противопоказанием к реализации оперативного вмешательства на тазобедренном суставе.
Коксартроз – одно из самых тяжелых заболеваний с тяжелыми последствиями для опорно-двигательного аппарата. Деформирующие формы обычно провоцируют долговременную нетрудоспособность, ограниченность в самообслуживании в равной степени, что и инвалидность, вызванная другими причинами.
Когда коксартроз переходит на 2 стадию развития, это говорит о неэффективности терапии или ее несвоевременном начале, об упущенном времени. Такая степень тяжести приводит к снижению качества жизни, так как люди жалуются на сильные боли и трудность даже при спокойной ходьбе.

Операция и инвалидность
Диагноз коксартроз не делает инвалидом автоматически. Для присвоения группы требуется прохождение обследования. Это сложный процесс по времени, он забирает много моральных и физических сил из-за постоянного хождения по больницам и комиссиям экспертов. Группа устанавливается в соответствии с совокупностью клинических признаков и ограничением подвижности.
Даже присвоение группы не окончательно. При проведении операции группа понижается или снимается совсем.
Операции при коксартрозе – это последний вариант лечения, который осуществляется при отсутствии результатов консервативных методик. Нужно постараться не доводить свой сустав до плачевного состояния, а своевременно посещать специалиста при подозрении на начало развития проблемы. Это позволит избежать операции и сохранить полноценное здоровье.
Читайте также:


