Операция на мозг через бедро
За ходом операций наблюдали нейрохирурги из областных центров. На одной из них побывал и первый зам. Министра здравоохранения Роберт Часнойть.
. 55-летний Валерий С. на операционный стол попал во второй раз. В первый — 22 года назад. Тогда ему после кровоизлияния в мозг известные белорусские нейрохирурги Эфраим Злотник и Владимир Косенко провели открытую операцию. Ее успешность подтвердила последующая абсолютно полноценная жизнь пациента: активно работал, растил детей.
Операция проходила под местным наркозом, длилась менее часа, домой больной выписан на 3 сутки.
С использованием эндоваскулярного метода проводились также 2 операции по выключению мешотчатых артериальных аневризм.
Обязательные показания к применению — трудный прямой доступ, тяжелые соматические заболевания и т. д. Оперативное лечение прямым методом также будет осуществляться. Проблему выбора решит консилиум. В 5 ГКБ столицы в листе ожидания на сегодня стоят уже 18 чел. В первую очередь, кому невозможно осуществить открытые вмешательства.
Для своевременной диагностики в областных центрах Минздравом закуплены и установлены современные ангиографы; больным с подозрением на патологию сосудов головного мозга выполняется ангиография. Поэтому прогнозируем рост числа оперативных вмешательств по поводу мешотчатых артериальных аневризм со 150 до 300–500 в год, артериовенозных мальформаций — с 50 до 150. Какой процент от этого количества составят эндоваскулярные операции — точно сказать нельзя. При подобных вмешательствах удается полностью выключать аневризму в 30–40% случаев, при прямых — в 100%.
Первая операция сотрудниками нашего института выполнена в 1998 г . Приоритет технологии российский — эндоваскулярная техника применения баллонов разработана профессором Московского НИИ нейрохирургии Федором Сербиненко.
Осложнения в основном связаны с тромбообразованием — из-за размещения в артерии пластмассовых инструментов (катетеров, спиралей), пусть даже с гидрофильным покрытием. Для его предотвращения проводится коррекция свертывающей системы крови.
В момент операции возможен разрыв аневризмы — как при ее катетеризации, так и во время установки спирали. Здесь главное, не терять голову и действовать грамотно; важна работа анестезиолога — вовремя снизить давление. Обученные хирурги способны остановить кровотечение за 1–2 мин. Другое дело, как больной перенесет повторное кровоизлияние, — от этого и зависит результат.
Сегодня процент осложнений в нашем отделении 3–5%, проводится более 250 операций в год, выходим на уровень 300–350.
Технология позволяет выключить из кровообращения практически все аневризмы. Данный способ — приоритетный. Однако есть показания к открытым вмешательствам, есть к эндоваскулярным. Иногда делается и то, и другое. Решение — за специалистами.
Внедрение подобных технологий позволит проводить вмешательства, в первую очередь, на глубинных структурах мозга — при мышечных дистониях, болевых синдромах, болезни Паркинсона, гиперкинезах, эпилепсии, ДЦП. Пока мы отобрали для лечения некурабельных иным способом больных: 2 — с генерализованной мышечной дистонией и 2 — с болезнью Паркинсона. При успешном результате круг пациентов расширим. Для лечения эпилепсии данным методом планируется приезд специалиста из Германии.
В будущем году после строительства операционного модуля завершится модернизация РНПЦ неврологии и нейрохирургии. Предусматривается оснащение суперсовременным оборудованием. Госпрограмма переоснащения РНПЦ по поручению Президента будет выполнена до 2010 года.
Очень важно своевременное выявление патологий сосудов головного мозга на доклиническом этапе. Для этого — проводить скрининг лиц из групп риска, разработать показания для ангиографии при отсутствии неврологической симптоматики. Даже небольшой процент достоверности экономически выгоден для государства.
Экономика здравоохранения имеет особый характер. Мы привыкли считать прямые расходы и экономический эффект. В медицине это происходит опосредованно. При первоначально высоком уровне затрат, с началом оказания высокоспециализированной помощи понесенные расходы окупаются — сокращением послеоперационного периода, выплат по листкам временной нетрудоспособности, инвалидности…
Государство выделяет необходимые средства на высокие технологии. Согласно потребностям, в т. ч. и заявка нейрохирургической службы удовлетворена в полном объеме.
Вопрос сегодня ставим так: приобретать самое современное оборудование, что называется, завтрашнего дня.

Аневризма – это патологическое выпячивание стенки сосуда. В отличие от нормального сосуда аневризма имеет более тонкую стенку с возможностью разрыва и попаданием крови в мозг или в пространство между оболочками мозга (субарахноидальное кровоизлияние).
Основные причины образования сосудистой аневризмы врожденное нарушение строения сосудистой стенки; атеросклероз, при котором разрушается средний слой артерий и стенка истончается; изменение сосудистой стенки при воспалительном процессе.
Форма аневризмы может быть мешотчатая – с шейкой, телом и куполом; веретенообразная – при которой сосуд равномерно расширен на большом протяжении; боковая, напоминающая опухоль стенки сосуда.
По диаметру выделяют:
- До 3 мм – очень маленькие;
- От 4 до 15 мм – обычные;
- От 16 до 25 мм – большие;
- Более 25 мм – гигантские.
Часто неразорвавшиеся аневризмы протекают бессимптомно и их находят случайно при обследовании головного мозга по другому поводу.
Когда необходима операция при сосудистой аневризме головного мозга?

аневризма сосуда головного мозга
Необходимо строгий подход к обоснованности хирургического вмешательства при неразорвавшейся аневризме в связи с возможными осложнениями в ходе операции. Показанием к операции считаются аневризмы размером более 7 мм. Показания к операции становятся более определёнными при увеличении аневризмы по мере наблюдения и при семейной предрасположенности к кровоизлиянию (случаи кровоизлияния из аневризмы у близких родственников).
Подготовка к операции
В случае, если у пациента имеются показания к хирургическому удалению неразорвавшейся аневризмы, он госпитализируется в плановом порядке в клинику, которая должна соответствовать следующим требованиям:
- Иметь нейрохирургическое отделение, а также специалистов с опытом проведения как открытых микрохирургических вмешательств на сосудах головного мозга, так и с опытом проведения вмешательств эндоваскулярного выключения аневризм;
- Иметь рентгендиагностическое отделение, с возможностью проведения спиральной компьютерной ангиографии, магнитно – резонансной ангиографии, дигитальной субтракционной ангиографии;
- Операционная должна быть оснащена специальным оборудованием для микрохирургии церебральных аневризм;
- Иметь отделение нейрореанимации.
Подготовка к операции – важная составляющая успешного лечения.
Проводят общеклинические исследования (анализ крови, мочи, биохимический анализ крови, коагулограмму, анализ крови на определение инфекций (ВИЧ. RW, вирусный гепатит), рентгенографию органов грудной клетки, ЭКГ), консультации специалистов (невролога, терапевта и других специалистов по показаниям).
Все перечисленные исследования можно сделать в клинике при госпитализации, но возможно пройти эти исследования амбулаторно, до госпитализации.
Магнитно – резонансную ангиографию и компьютерную томографию в ангиографическом режиме можно провести до госпитализации в клинику, при условии, что от момента проведения исследования до госпитализации прошло не более 6 месяцев, за время, прошедшее с момента проведения исследований не произошло изменений в состоянии пациента и исследования проведены при соблюдении всех необходимых технических требований.
До операции регулируются цифры артериального давления до стабильно нормальных цифр, приводят в соответствие уровень сахара крови при сахарном диабете, при обострении хронических заболеваний – добиваются компенсации состояния.
После того, как все необходимые обследования пройдены и установлено, что противопоказаний к операции нет, пациент помещается в клинику. Его осматривает хирург, поясняет план операции и возможные осложнения, с пациентом беседует анестезиолог. Больной заполняет анкету и дает согласие на операцию.
Накануне операции с шести вечера запрещается принимать пищу и пить воду, если операция планируется после 12 можно позволить легкий ужин. Соблюдение этого условия очень важно для обеспечения безопасной общей анестезии.
Перед операцией необходимо принять душ и вымыть голову. Чистота – это профилактика инфекционных осложнений.
Все непонятные вопросы необходимо уточнить у врача или у среднего медперсонала, что поможет в какой-то мере снять предоперационное волнение, связанное с вмешательством.
Как проводится хирургическое удаление аневризмы сосудов головного мозга?
Для хирургического удаления аневризмы используется как открытые вмешательства на головном мозге: клипирование аневризмы; упрочение стенок аневризмы с помощью укутывания аневризмы хирургической марлей; прекращение кровотока по артерии с помощью наложения клипс на артерию до аневризмы или до и после аневризмы (треппинг), так и эндоваскулярные методики.

Прямые хирургические вмешательства по поводу церебральной аневризмы относятся к высокотехнологичным манипуляциям и требуют от хирурга опыта и владения микрохирургической техникой.
Трудоемкость операции заключается в необходимости выделить сосуд и аневризму таким образом, чтобы не допустить разрыв аневризмы и повреждение тканей головного мозга.
Проводятся такие операции преимущественно лицам молодого возраста, с учетом возможности провести коррекцию аневризмы из открытого доступа.
Операция проводится под общей анестезией и длится несколько часов.
Во время вмешательства осуществляется постоянный контроль основных функций организма:
- Контролируются основные параметры работы организма и головного мозга;
- Коррегируется артериальное давление, проводится защита тканей мозга от ишемии и т.д.
Схематично ход открытой операции на аневризме головного мозга можно представить следующим образом:
- Выполняется трепанация черепа;
- Затем кранитомом в черепе вырезается отверстие, отделенная часть кости поднимается и удаляется (после завершения операции данная часть кости возвращается на место);
- Вскрывается твердая мозговая оболочка и хирург получает доступ к головному мозгу;
- Выделяется патологическая (несущая) артерия и сама аневризма;
- На шейку аневризмы, у её основания, накладывают клипсу – самозажимающееся микроустройство с браншами, бранши пережимают шейку аневризмы и выключают аневризму из кровотока;
- Во время операции обязательно контролируется радикальность выключения аневризмы из кровотока с помощью прокола аневризмы, аневризма исследуется с помощью контактной ультразвуковой допплерографии, возможен осмотр аневризмы через микроскоп или эндоскоп, а также проведение интраоперационной флюоресцентной ангиографии;
- Завершают операцию на аневризме головного мозга ушиванием твердой мозговой оболочки, вырезанная часть черепа возвращается на место и закрепляется титановыми пластинками и винтами.
Эффективность выключения аневризмы при клипировании достигает 98%.
Когда показана эндоваскулярная методика лечения?
Показаниями являются:
- Возраст старше 60 лет;
- Наличие тяжелых заболеваний;
- Аневризмы, сложные для доступа при открытом вмешательстве.
Достоинством эндоваскулярного лечения является его малотравматичность и короткий послеоперационный период.
Как проводится эндоваскулярное вмешательство при сосудистой аневризме головного мозга?
Операция проводится под общей анестезией, так как необходим полный контроль артериального давления и положения пациента на операционном столе.
Все манипуляции на сосудах проводятся под рентгенологическим контролем в рентгеноперационной. Вмешательство осуществляется в основном через прокол в области бедренной складки, откуда через бедренную артерию по направлению к аневризме проводится катетер, аневризма полностью заполняется платиновыми микроспиралями и отключается от кровотока.
В настоящее время для эндоваскулярной коррекции аневризмы с широкой шейкой используются методики защиты шейки аневризмы с целью профилактики выпадения микроспиралей в несущий сосуд:

эндоваскулярное лечение аневризмы
Временная защита шейки аневризмы баллоном (метод баллон – ассистенции), когда в область несущего сосуда вставляется катетер с баллоном, который раздувается и после этого в аневризму вводятся микроспирали, после чего баллон удаляется;
После установки стентов любого вида в течение трех месяцев необходим прием препаратов для профилактики тромбоза стента, что необходимо учитывать при выборе данной методики вмешательства.
Восстановление после операции

После операции пациента помещают в послеоперационную палату для наблюдения медицинского персонала, где он начинает самостоятельно дышать, после чего его переводят в отделение интенсивной терапии. Время нахождения в отделении интенсивной терапии зависит от сложности и особенностей течения оперативного вмешательства и анестезии и составляет 24-48 часов.
Затем уже в неврологическом отделении продолжается наблюдение и лечение пациента в течение одной – двух недель, в зависимости от прямого или эндоваскулярного вида вмешательства. Некоторым пациентам понадобится пройти реабилитацию.
Длительность послеоперационного периода наблюдения после эндоваскулярных вмешательств значительно короче, чем после прямых операций и составляет 5 – 6 дней при отсутствии осложнений.
Последствия хирургического вмешательства
Возможны осложнения, связанные с неблагоприятной реакцией на анестезию, повреждением стенки сосуда во время операции. К последствиям вмешательства относится образование тромбов, отек головного мозга, инфекция, инсульт, судороги, затруднение речи, ухудшение зрения, памяти, равновесия, координации движения и т. п.
Однако, удаление аневризмы до её разрыва, при условии выполнения вмешательства в специализированной клинике, имеющей большой опыт хирургической коррекции сосудистых аневризм, минимизирует возможность тяжелых осложнений и несравнима с тяжелыми последствиями разрыва аневризмы мозговой артерии. Кроме того, часть осложнений устраняются по ходу хирургического вмешательства или сразу же в послеоперационном периоде. В ряде случаев потребуется длительный период реабилитации с использованием физиотерапевтических методик, работа с логопедом при речевых трудностях, помощь психолога, специалиста по лечебной физкультуре, массажиста и т.д.
Жизнь после операции
Полное восстановление после открытых операций занимает до двух месяцев, после эндоваскулярных операций пациенты возвращаются к полноценной жизни за меньшее время. Длительность восстановления зависит от состояния здоровья пациента до операции, послеоперационных осложнений.

Аневризма до и после эндоваскулярной операции
После краниотомии несколько дней ощущается боль в ране, по мере заживления раны ощущается зуд, возможен отек в этой области и онемение в течение нескольких месяцев.
Примерно две недели могут наблюдаться головные боли, беспокоит усталость и чувство тревоги до восьми недель после открытой операции. Поэтому рекомендуется дневной сон во второй половине дня.
Пациент должен находиться под наблюдением невролога, принимать необходимые препараты, обезболивающие. В течение года необходимо избегать контактных видов спорта, подъема тяжести более 2 – 2,5 кг, длительного сидения.
Если работа не связана с нагрузками, примерно через 6 недель можно обсудить с врачом возможность приступить к работе.
Несмотря на то, что применение МР-ангиографии и КТ-ангиографии ограничивается наличием возможных искажений изображения от металлических клипс, стентов и спиралей, эти методы остаются достаточно результативными при послеоперационном контроле.
Повторное исследование после открытого вмешательства рекомендуется проводить в период от 6 до 12 месяцев после вмешательства.
После выполнения эндоваскулярной операции рекомендуется контрольная дигитальная субтракционная ангиография в период от 6 до 12 месяцев после вмешательства.
Пациентам, имеющим предрасположенность к формированию аневризм, независимо от вида хирургического вмешательства, после завершения периода наблюдения рекомендуется выполнение магнитно – резонансной ангиографии, компьютерной томографии в ангиографическом режиме 1 раз в 5 лет для исключения формирования новых аневризм.
Отзывы пациентов после хирургической коррекции сосудистой аневризмы головного мозга положительные. Среди побочных реакций, сохраняющихся в отсроченном периоде после операции, многие отмечают ухудшение самочувствия при перемене погоды.
Много положительных отзывов о лечении в институте имени Н.Н.Бурденко, где за последние десять лет проведено более 400 хирургических коррекций неразорвавшихся аневризм, при положительных результатах операций.
В случае, если пациент обращается в клинику самостоятельно, без направительных документов, то операция проводится на платной основе.
В случае платного лечения стоимость операции очень индивидуальна и зависит от используемых материалов при проведении операции, квалификации врача, времени нахождения в больнице и т. д. В среднем стоимость операции в клиниках г. Москвы по клипированию аневризмы – около 80 000 рублей, по эндоваскулярному выключению аневризмы – приблизительно 75 000 рублей.
Учитывая высокую смертность от кровоизлияния при разрыве аневризмы, при наличии показаний рекомендуется профилактическая операция по выключению аневризмы из кровотока.
Видео: репортаж о современной операции на аневризму мозга
Видео: аневризма сосудов головного мозга в программе “Жить здорово!”
Так утверждает доктор Акчурин, применивший абсолютно новую операционную технологию
13.09.2012 в 18:05, просмотров: 18876

Операция на сердце — минутное дело? Нет, секундное!
— На прошлой неделе мы провели выездное заседание московских врачей в Казани, — говорит Ренат Сулейманович. — Не только познакомились с клиниками в районах и крупных городах, но каждый из нас высказал свои пожелания, что можно сделать, чтобы улучшить их работу, прочитали лекции, провели мастер-классы по новым технологиям. Да и самим нам было чему поучиться у них, что мы и делали интенсивно в течение трех дней. В целом общее впечатление от клиник в Татарстане очень хорошее: высокий уровень работы кардиохирургов, хорошее оснащение, многие владеют английским, стажировались за границей. Все это и позволяет им держаться на уровне современных требований в кардиологии.
— Ренат Сулейманович, сколько времени длится операция по установке аортального бесшовного биологического клапана, который в своем центре вы уже установили шестерым больным? По телефону вы мне сказали, что на это уходит всего минут двенадцать.
— Я бы сказал секунд 20. Сама операция проводится очень быстро и должна проводиться быстро, так как на операционном столе — пожилые люди с букетом сопутствующих заболеваний. Для них губительны и лишнее время наркоза, и долгое время использования искусственного кровообращения. А при новой методике и новая скорость проведения операции, и меньшее кровотечение, меньшая травма и быстрое восстановление больного. Все это позволяет пациенту вечером проснуться после наркоза, а утром ходить. Эти малоинвазивные операции выполняются через разрез на груди, очень быстро вставляется клапан. Но подготовка к такой операции может длиться час и полтора.
— Почему так происходит? У кардиологов в поликлиниках нет в руках инструмента, чтобы определить тяжесть заболевания? Или они вовремя не направляют больных в специализированные центры?
— Скорее кардиологи на местах понимают, что открытым путем такого больного оперировать нельзя: он старый, очень тяжелый и просто умрет на операции от наркоза. К тому же врачи плохо информированы о малоинвазивных технологиях, не знают о них или не знают, где их делают. Не всегда знают, что и при огромных аневризмах человека можно спасти. Статистика показывает: такие больные часто погибают от разрывов аневризмы. Хотя технология нами тоже отработана: спасительный клапан устанавливается в месте разрыва через бедро. Мы открываем на бедре артерию, делаем маленький прокол, заводим в эту артерию свернутый в жгут протез, доводим его до того места, где есть огромная аневризма и она грозит разрывом или уже разорвалась, и восстанавливаем нормальное кровообращение.
— Но ведь такие операции с аневризмами и установкой в месте разрыва аортального клапана начались не вчера.
— Удивительное дело, но эти операции еще в советское время, в 70–80-х годах, придумал харьковский хирург Николай Леонтьевич Володось. Это была гениальная задумка — вставлять клапан в место разрыва аорты через бедро. К сожалению, идея так и не дошла до промышленного воплощения. А сейчас весь мир такие операции делает. Разработаны другие, более совершенные технологии. Да и в России в хороших ведущих клиниках количество открытых операций резко сокращается. Только мы в своем центре уже сделали более 120 операций по замене аортальных клапанов малоинвазивным путем. При этом мы еще делаем гибридные операции. Результаты очень хорошие.
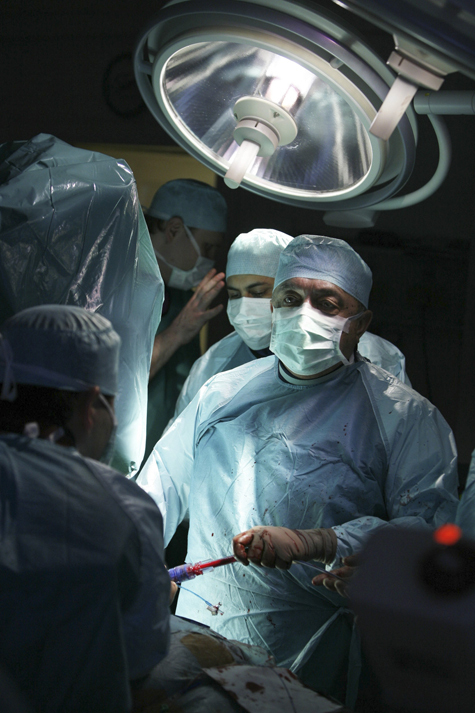
— Расскажите более подробно об операциях на сердце последнего времени. В чем их новизна?
— Бывают ли осложнения после таких операций?
— Операций совсем без осложнений не бывает. Какой-то процент всегда нужно прогнозировать. Но с этими шестью больными пока все в порядке.
— Думаю, со временем при большом количестве таких операций они попадут в список выполняемых по госквотам. Государство сегодня выделяет немалые деньги на лечение тяжелых больных, в том числе и кардиологических.
— Их можно будет делать в массовом порядке?
— Для этого потребуется воля Минздрава. Нужны выступления специалистов в прессе, доказывающие, что эти операции могут встать в ряд высокотехнологичных и оплачиваемых государством. Ведь рядовому россиянину найти 5 тыс. евро на установку аортального бесшовного клапана практически нереально. Тем более в таком пожилом возрасте. Надо, чтобы государство обратило внимание на этот контингент россиян.
— Ренат Сулейманович, не так давно вы устанавливали клапаны, произведенные в Америке. Теперь — пришедшие в нашу страну из Италии. А что, в России совсем остановилась наука?
— Россия в этом смысле давно стоит. Насколько мне известно, в области создания катетерных методик есть отечественные группы энтузиастов, которые еще не представляют себе всех трудностей, ожидающих их на пути внедрения. 22 года страна живет после перестройки, но пока еще очень мало вложено в создание таких важных технологий. А, скажем, годовой бюджет исследовательских работ некоторых западных фирм превышает миллиард евро! Они и поставляют нам клапаны за 5 тысяч евро.
— Сложный вопрос. На такие операции лично я нахожу деньги через различные благотворительные фонды. Добывать средства для пожилых нам помогает Общественная палата РФ. Пару раз сами собирали благотворительные вечера, посвященные проблемам здоровья престарелых людей. А вырученные деньги шли на покупку клапанов для них.
— Можно вести речь только о крупных кардиоцентрах. Не уверен, что эту методику нужно давать в каждую клинику. А вот госучреждения федерального уровня (их порядка России), думаю, способны выполнять такие операции. Надо только снабдить их клапанами и обучить персонал, чтобы врачи могли имплантировать их своим больным. Во-первых, это облегчит работу самих кардиохирургов — такие операции выполняются гораздо быстрее. Во-вторых, результаты фантастические: больные, которые раньше были обречены умирать от генеративного изменения аортального клапана, будут жить. Считаю это главнейшей задачей российского здравоохранения.
— Ренат Сулейманович, насколько реально внедрить такие клапаны хотя бы в крупных центрах в России?
— Абсолютно реально. Хотя бы потому, что Минздрав должен понимать: главная задача, которую ставит сегодня перед ним наше правительство, — продление жизни россиян. Считаю, улучшение здоровья пожилых людей — важнейшая точка приложения потенциала Минздрава и российского общества. И это нельзя откладывать в долгий ящик. К счастью, многие сегодня это понимают. У меня за стеной в палате лежат больные, которым отказали в операции в десятках клиник. Типичная формулировка: не выживет на операции, сопутствующие заболевания. Но две женщины, 76 лет и 81 года, два дня назад благополучно перенесли тяжелейшие операции по установке аортального бесшовного клапана, а через 3 дня уйдут домой. И будут жить.
— С января этого года начал действовать новый закон об охране здоровья россиян. Что-то из того, о чем вы сейчас говорили, прописано в нем? Или от закона мало что зависит?
— Закон — это направление, а не решение конкретных задач. Я считаю целесообразным вернуться к старой традиции: в Минздраве был свой ученый медицинский совет. Он и мог бы решать вопросы оперативного направления сил и финансовых средств государства туда, куда это необходимо сегодня. Но в последние годы в Минздраве принимались лишь собственные решения, как известно, не всегда удачные. Увы, и сегодня я не вижу активных действий, которые бы позволили повсеместно на территории России внедрять малотравматичные технологии в кардиохирургии и, в частности, имплантировать спасительные бесшовные аортальные клапаны немолодым сердечникам. И чтобы это стало госпрограммой. К сожалению, в этом плане очень мало что сделано за последние годы.
— Министры приходят и уходят, а проблемы остаются.
— Есть надежда, что новый министр Вероника Игоревна Скворцова — врач по специальности (причем она энтузиаст, будучи неврологом, интересовалась сосудистыми проблемами), сможет что-то изменить в лучшую сторону относительно здравоохранения России. Одна из важнейших проблем, на мой взгляд, — оказание достойной медицинской помощи людям немолодым, для кого до сегодняшнего дня высокотехнологичные операции были абсолютно недоступны. Возможно, стоит создавать специальные кардиоцентры или даже геронтологические, консультировать немолодых людей, помогать им. Ведь таких пациентов сегодня очень много. Операции, которые мы делаем таким людям, — капля в море. Если таким образом удастся поднять продолжительность жизни немолодого населения нашей страны, то сделаем большое дело. И, может, даже появится возможность поднять работоспособный возраст россиян.
Но в нашем любимом здравоохранении происходят не очень прогрессивные вещи: страна, у которой в советское время было больше всего врачей на душу населения, сегодня испытывает огромный их недостаток: дефицит врачей в России порядка Врачебное служение — тяжелейший рабский труд. Но зарплаты у медработников остаются маленькими. Вернуть врачей в систему можно только тогда, когда с них будут не только требовать, но и заботиться о них. Одними требованиями в медицине никаких проблем не решить.
Опубликован в газете "Московский комсомолец" №26041 от 14 сентября 2012

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
В случае онкологического заболевания в одном из парных органов, его удаление часто позволяет сохранить пациенту жизнь без ущерба для ее качества. Так, например, рак почки эффективно лечится ее удалением, при этом функциональная нагрузка перераспределяется на здоровую почку. Однако в случае с парными конечностями все не так однозначно — ампутация ноги ведет к значительной инвалидизации, депрессии и снижению качества жизни пациента. Для решения данных проблем около 60 лет назад начали применять онкологическое эндопротезирование — замена пораженных опухолью костей и суставов на искусственные конструкции. Клинический случай из моего фоторепортажа наглядно иллюстрирует тактику лечения пациента с учетом перечисленных приоритетов.
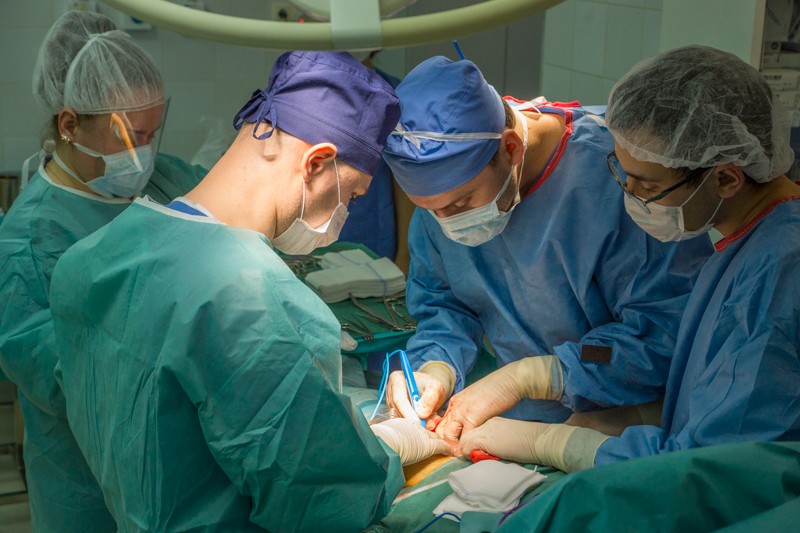
Описание клинического случая
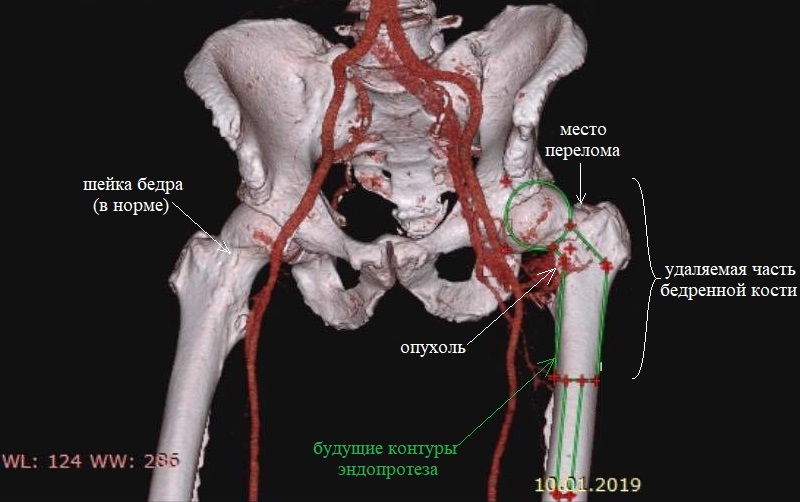
В 2007 году у мужчины была удалена почка по поводу онкологического заболевания. Однако через 10 лет были обнаружены метастазы в легких и левой бедренной кости. С помощью иммунотерапии удалось уменьшить очаги в легких, однако опухоль бедренной кости привела к ее патологическому перелому. На снимке видно густое сосудистое сплетение опухоли, которая прорасла в кость и стала причиной патологического перелома шейки бедра:
Сложность операции обуславливалась тем, что удаление метастазов рака почки сопряжено с крупными кровопотерями. Такая опухоль активно выделяет сосудистый фактор роста и очень обильно кровоснабжается. Интраоперационную кровопотерю корректируют переливанием эритроцитарной массы, а эта процедура, в свою очередь, может осложнять клубочковую фильтрацию почек. Поэтому у возрастного пациента с одной почкой выполнять операцию подобного объема очень опасно — высок риск потерять единственную почку. Именно поэтому ему отказали в ведущих медицинских центрах Украины, РФ и Германии. Однако решительно настроенный мужчина все-таки нашел эксперта в лечении пациентов с такой сложной патологией — члена Восточно-европейской группы по изучению Сарком (EESG) — Петра Сергеева, хирурга-онколога клиники Медицина 24/7.
Этап организации доступа
Пациент уложен на правый бок, операционный доступ организуется с внешней стороны левого бедра. Длинна разреза — от проекции тазобедренного сустава до середины бедра. Вид сзади:
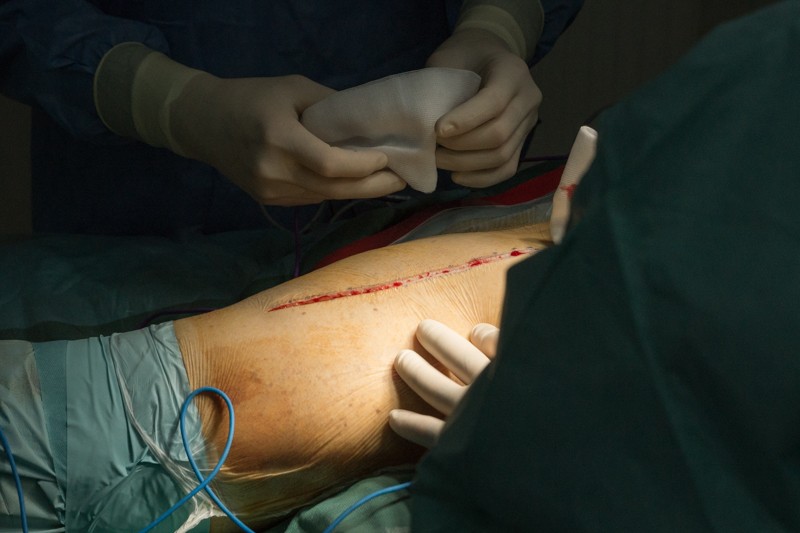
После рассечения кожи и жировой клетчатки хирург разрезает мышцы таким образом, чтобы минимизировать травматичность. От этого будет зависеть скорость последующей реабилитации.
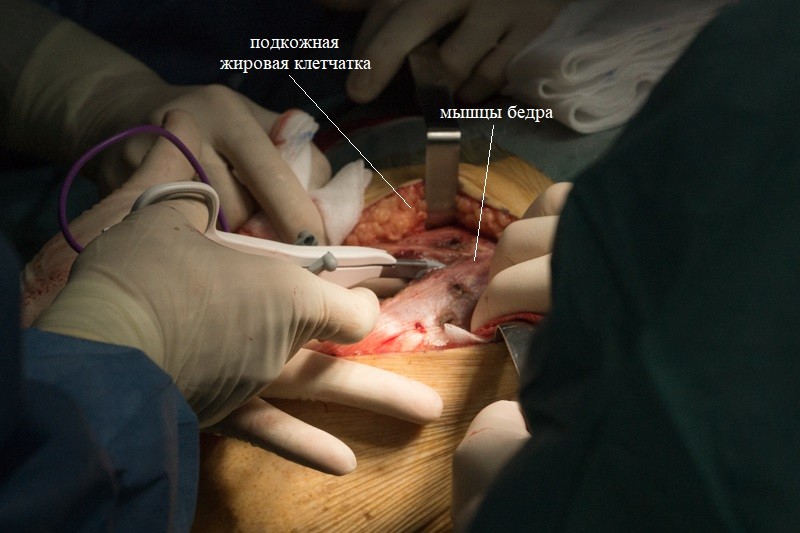
Мышцы обильно кровоснабжаются, поэтому часто приходится работать электрокоагулятором:
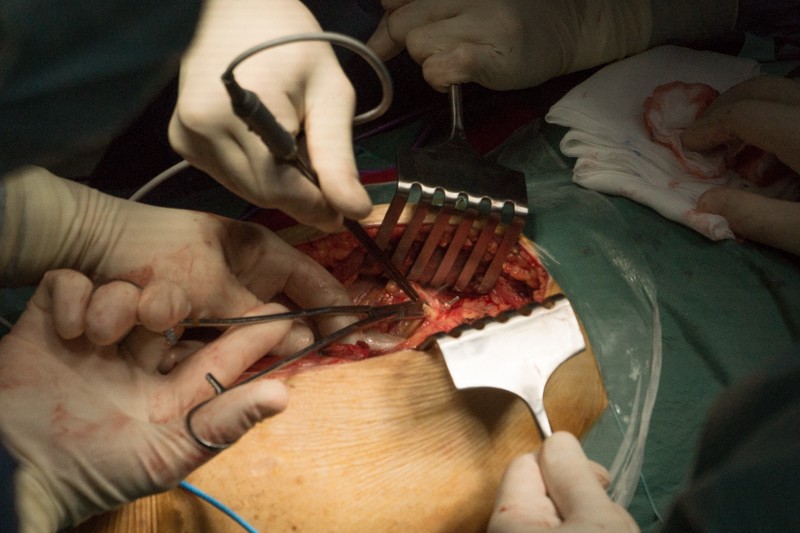
К удаляемой части бедренной кости крепится несколько крупных мышц, а также сосуды и нервы. Их отделение занимает значительное время операции. На снимке показан момент отсечения связок ягодичных мышц, вид спереди:
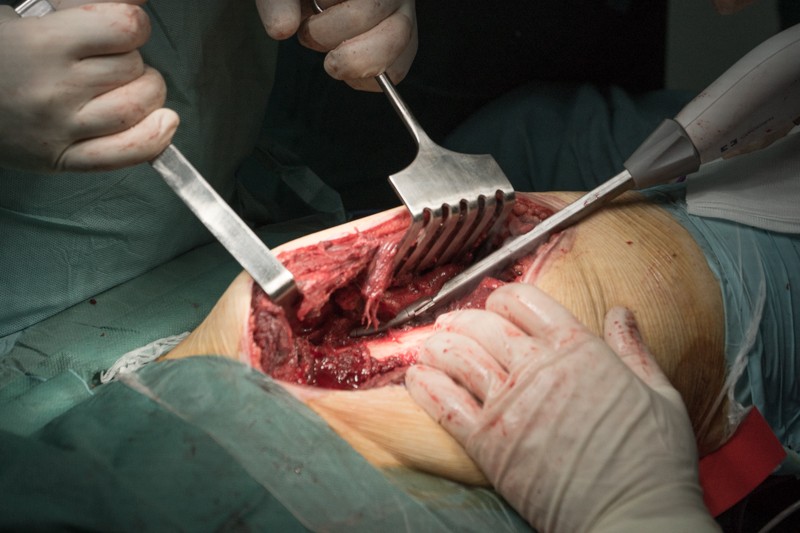
Скелетипрована надкостница, бедренная кость готова к резекции.
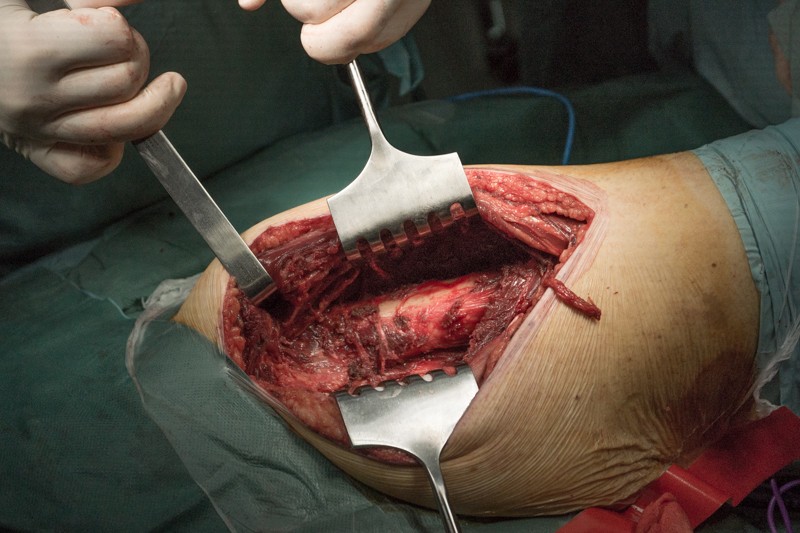
Этап резекции части бедренной кости с опухолью
Хирургическая электрическая пила-дрель для обработки костей:
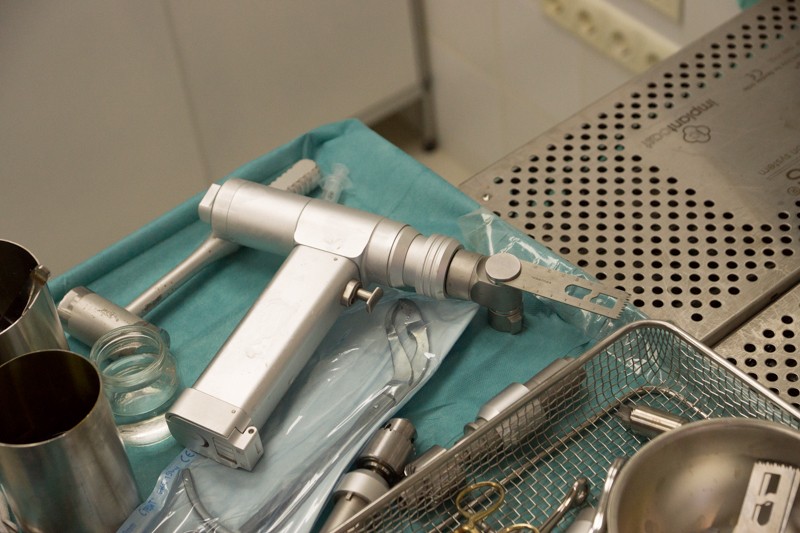
Процесс занимает меньше минуты.
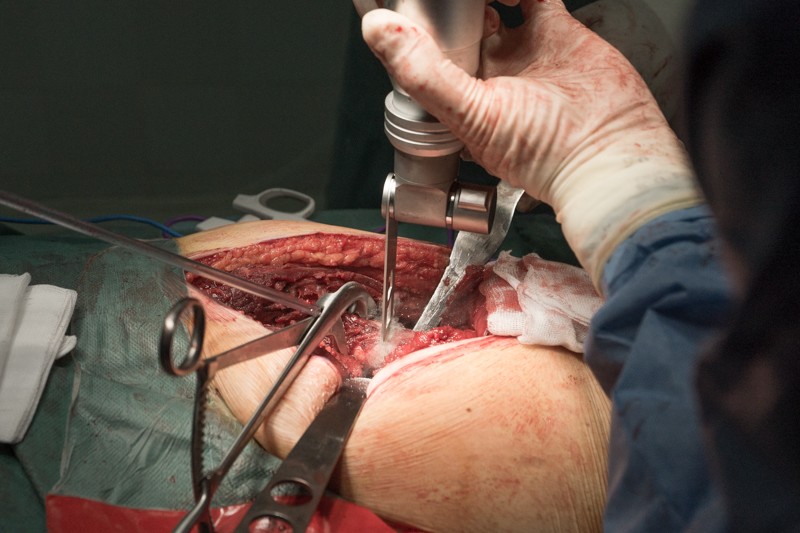
В месте распила хирург берет образцы костного мозга и направляет в лабораторию, чтобы убедиться, что оставшаяся часть бедренной кости не содержит опухолевых клеток.
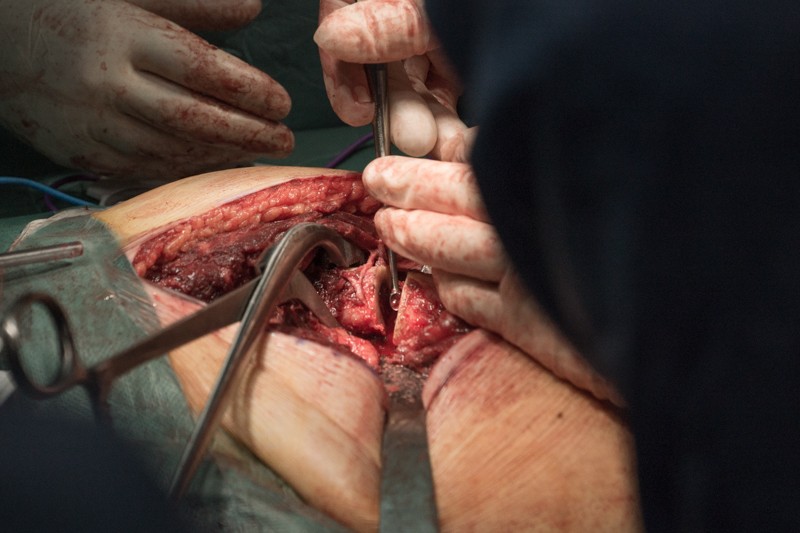
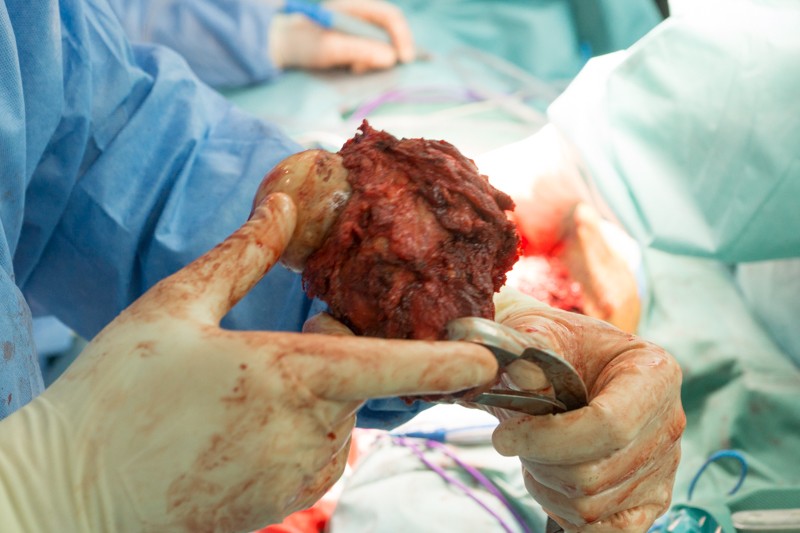
Резецированные связки и фрагмент бедренной кости удаляется вместе с опухолью без вскрытия оболочки кости. На фотографии показаны суставные поверхности тазобедренного сустава:
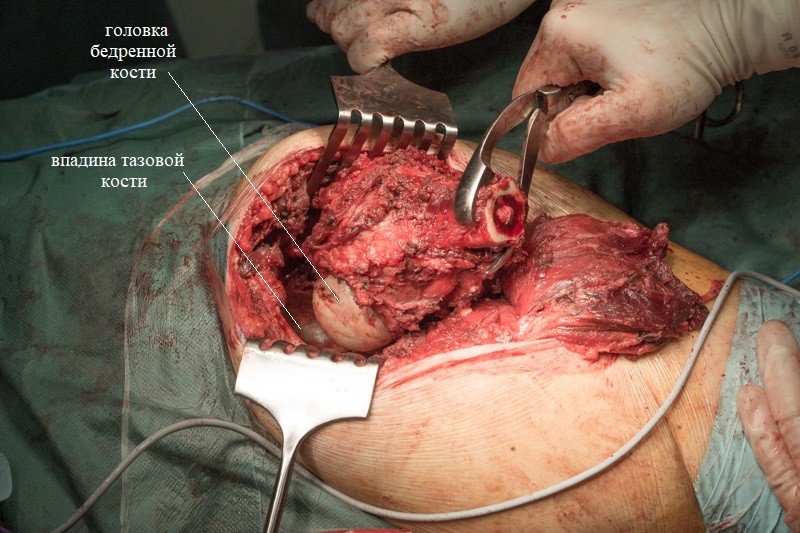
Хирург объясняет, что удаление большого объема мягких тканей вокруг опухоли снижает риск рецидива злокачественного заболевания.
Этап эндопротезирования
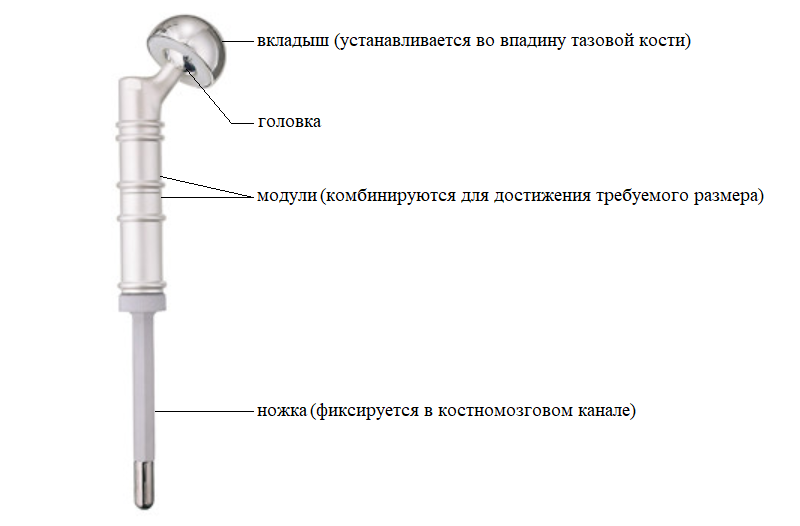
Первые эндопротезы изготавливались заранее под индивидуальный заказ, что не позволяло хирургам пересмотреть планируемый размер резекции кости в ходе операции. Кроме того, необходимо было ждать изготовления изделия не менее 2-х месяцев, что не всегда приемлемо в онкологии. Современные модульные эндопротезы позволяют хирургу прямо во время операции собрать конструкцию с индивидуальными размерами, учитывающими конституцию пациента и особенности клинического случая. Металлические компоненты эндопротеза состоят из сплавов титана, алюминия и никеля, что обеспечивает высокую прочность, низкий вес конструкции, а также инертность в отношении биологических тканей.
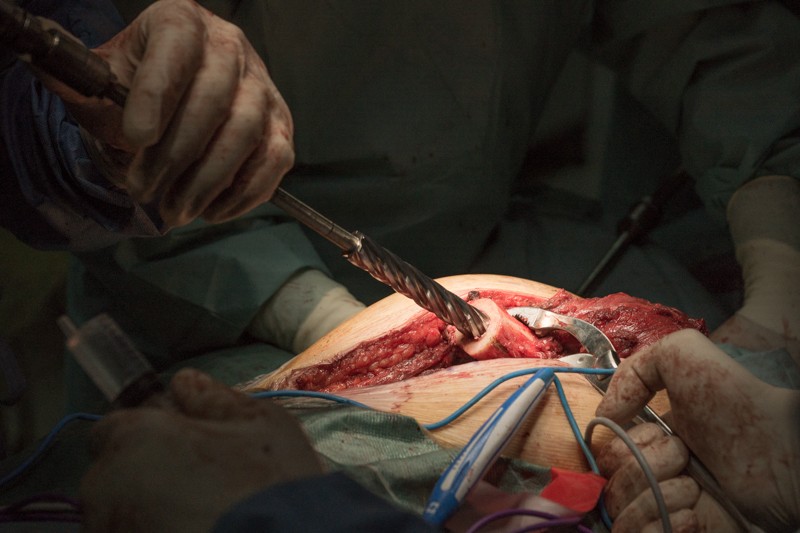
Перед установкой эндопротеза костномозговой канал высверливается для удаления костного мозга.
Затем путем многократной обработки костномозговому каналу придается форма шестиугольника — как и у ножки эндопротеза. Такая форма увеличивает площадь контакта ножки эндопротеза с твердыми тканями и обеспечивает более надежную фиксацию.
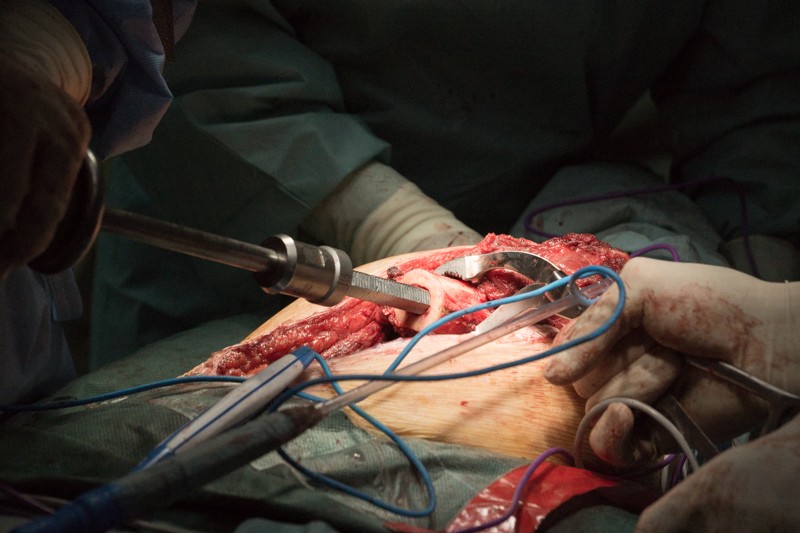
Специальной насадкой на торце кости формируется фаска для плотного прилегания эндопротеза и равномерного распределения нагрузки:
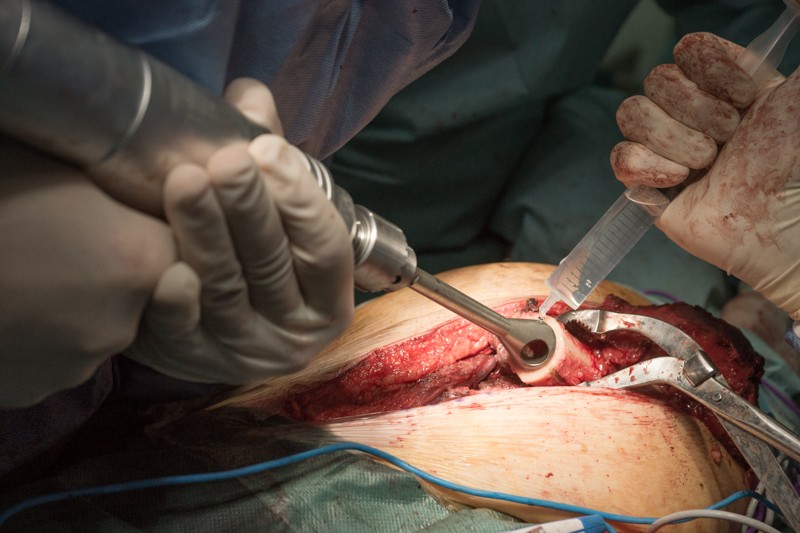
Перед установкой эндопротеза проводится примерка с использованием набора временных компонентов разных размеров:

Временные элементы конструкции установлены для проведения примерки:
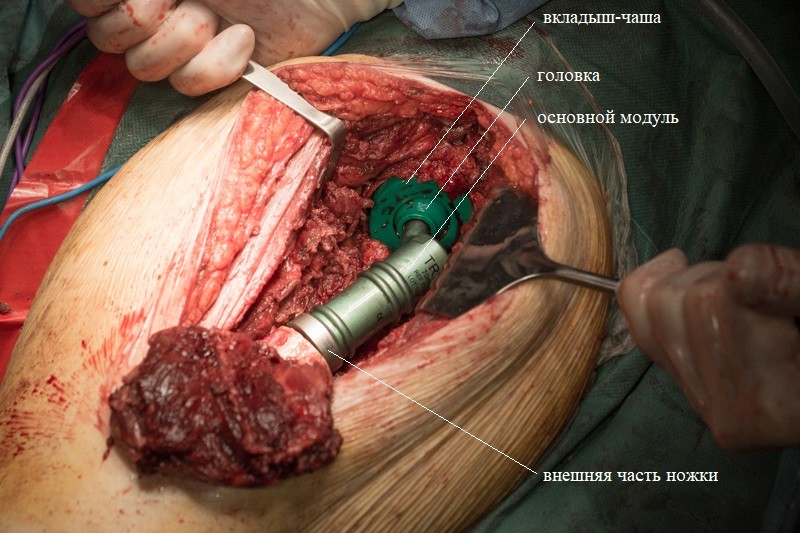
Пациента укладывают на спину, хирург оценивает симметрию и длину ног:
После примерки устанавливаются компоненты эндопротеза с нужными размерами. С учетом удовлетворительного состояния кости хирург принял решение об установке ножки эндопротеза с бесцементной фиксацией. Сначала в костномозговой канал устанавливается ножка эндопротеза. Она имеет матовое напыление гидроксиапатита, чтобы окружающие ткани лучше вросли и зафиксировали эндопротез:
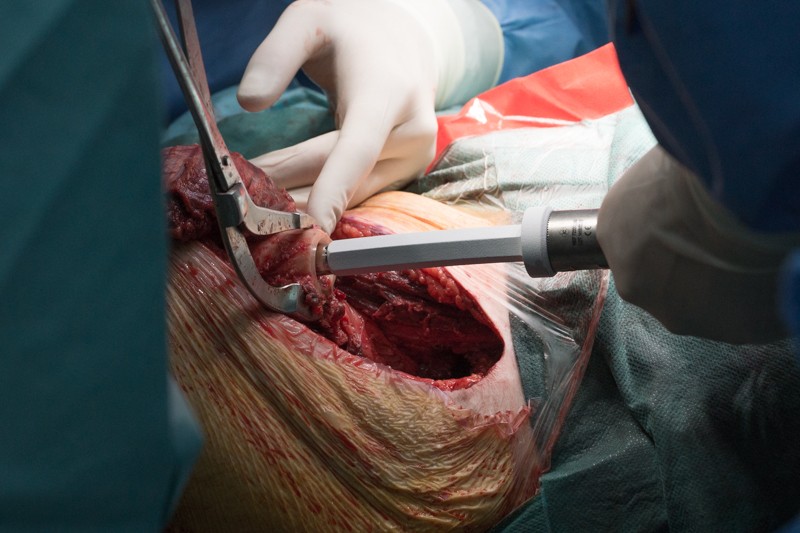
Ножка устанавливается при помощи молотка:
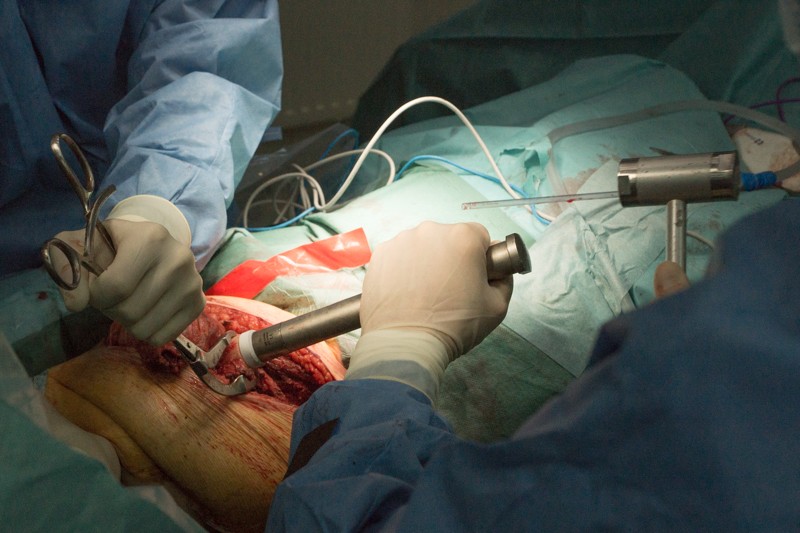
Внешняя часть ножки эндопротеза с креплением:
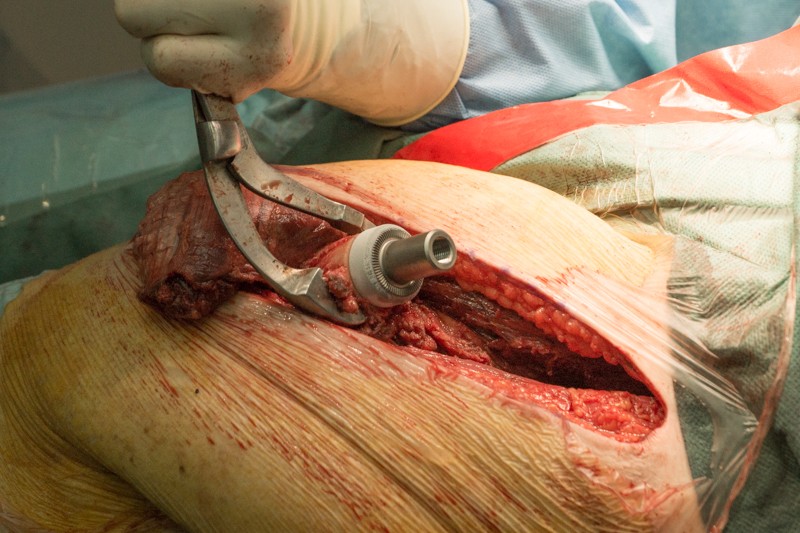
К ножке фиксируется основной модуль:
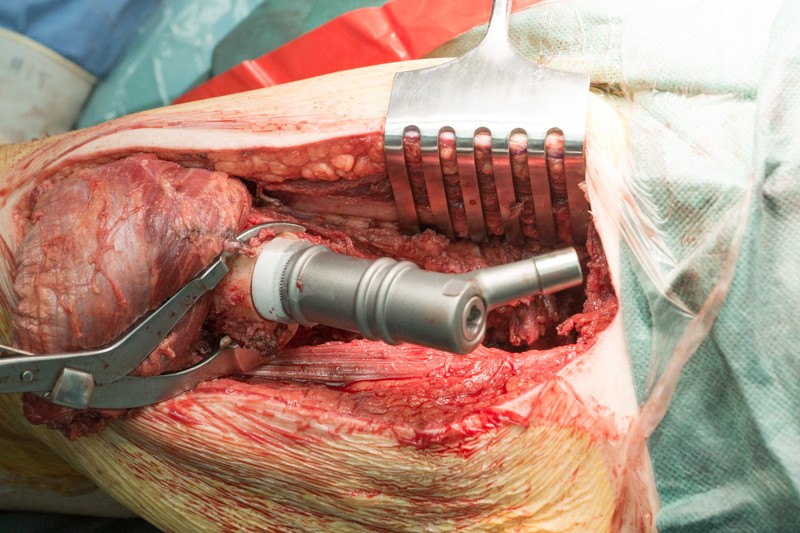
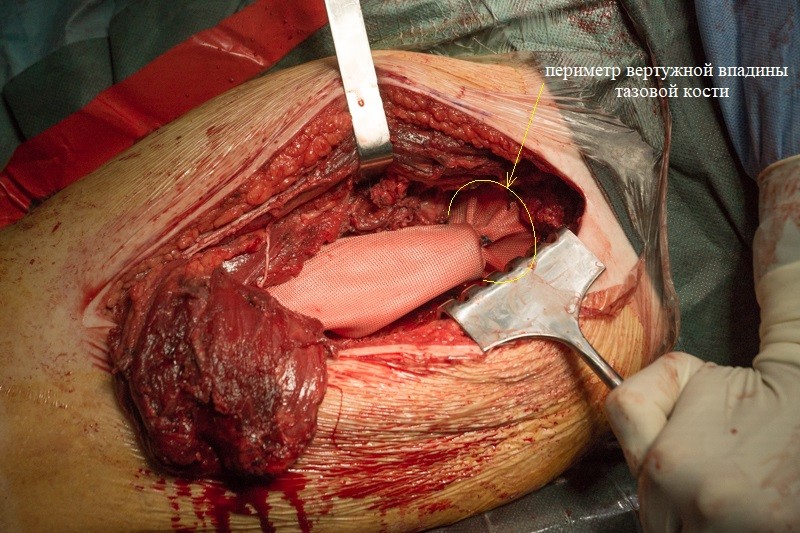
К периметру вертлужной впадины тазовой кости пришивается синтетическая муфта-чулок, которая будет служить основой для формирования новой суставной сумки вокруг эндопротеза.
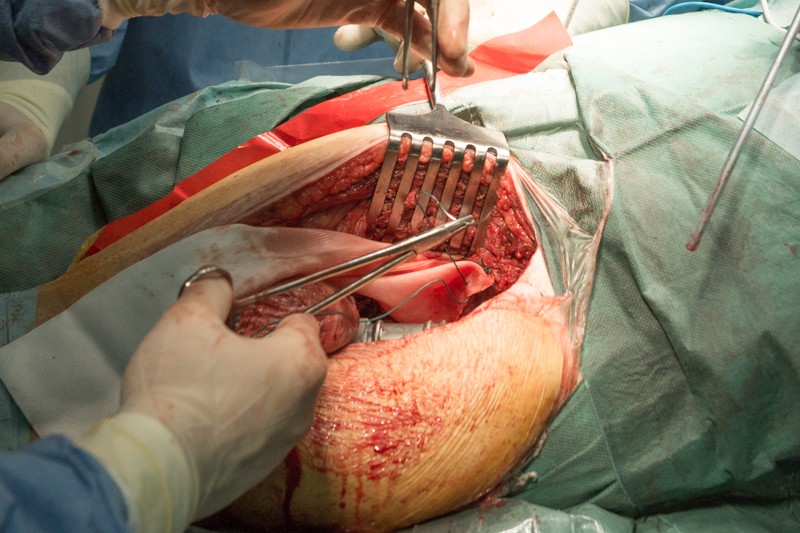
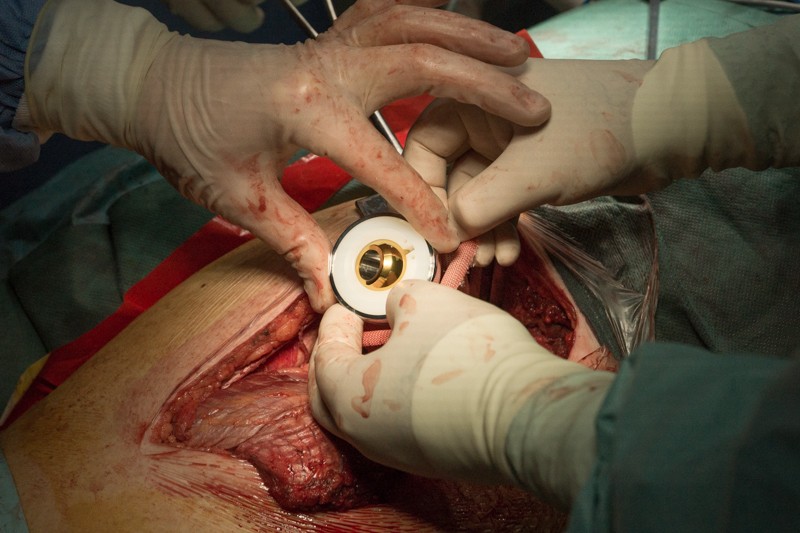
Затем на место удаленной головки бедренной кости в вертлужную впадину тазовой кости устанавливается вкладыш с головкой эндопротеза. Золотистый цвет головке придает напыление нитрида титана — гипоаллергенный и износостойкий материал:
Весь эндопротез укрыт муфтой:
Ранее отсеченные от удаленного фрагмента бедренной кости мышцы подшиваются к муфте. В процессе реабилитации соединительные ткани прорастут в волокна муфты, тем самым образовав прочный связочный аппарат, с помощью которого мышцы смогут вновь управлять конечностью.
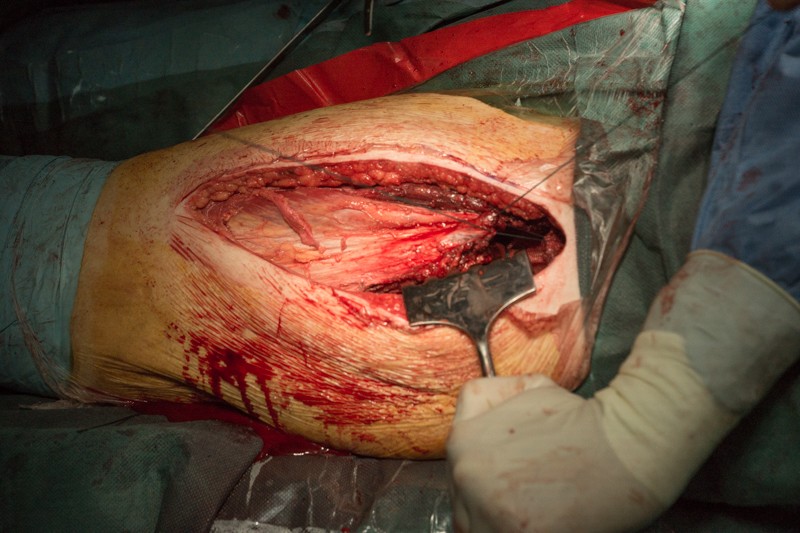
Устанавливается дренаж для отведения экссудата лимфы и крови, а также для промывания операционной раны антисептиками с целью профилактики инфекционных осложнений.
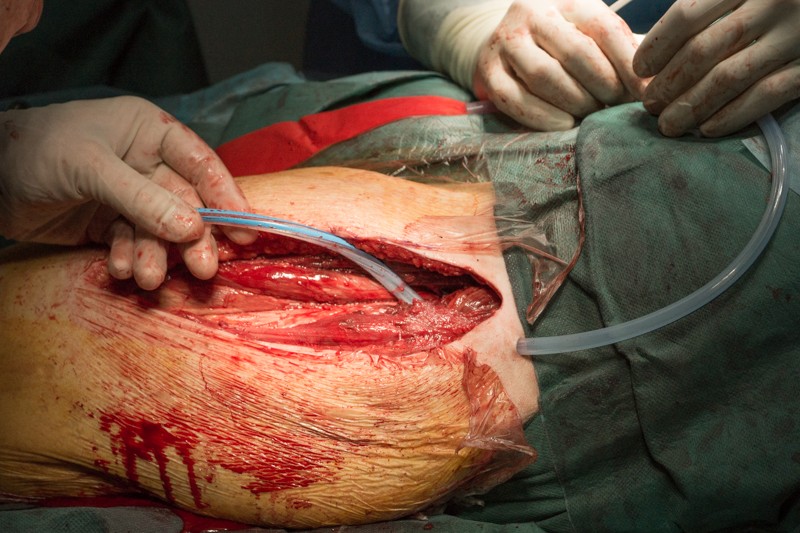
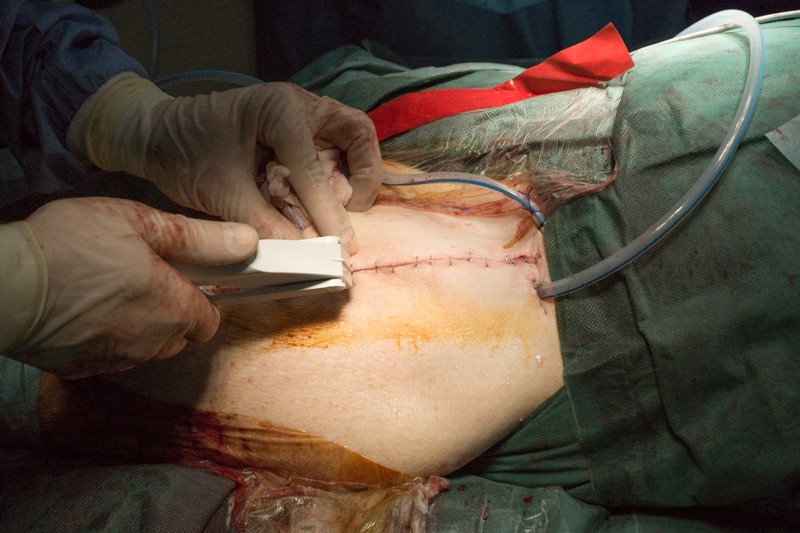
Края кожи ушиваются с помощью хирургического степлера за 30 секунд:
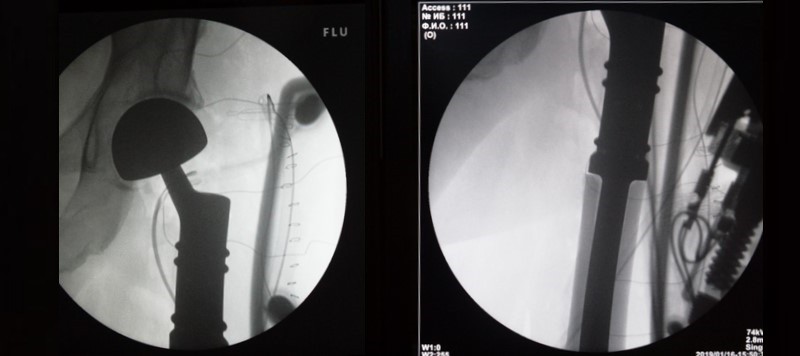
После операции выполняется контрольный снимок эндопротеза в 2-х проекциях:
А пациенту давайте все вместе пожелаем сил и терпения, которые понадобятся ему для длительной реабилитации!
Через неделю после операции:
Читайте также:






