Опухоли мягких тканей бедра на мрт
Существует множество методов обследования, при помощи которых выявляется в разной степени точности и достоверности патология определенных конкретных структур человеческого организма: определенного сустава или органа. Однако связочный аппарат, мускулатура, подкожножировая клетчатка, кожа, железы наружой секреции также подвергаются различным заболеваниям и патологическим процессам. Для визуализации подобных мягкотканных структур методом выбора является МРТ.
Кроме того МРТ исследование мягких тканей различных областей организма играет важную роль в случаях, когда жалобы и симптомы пациента сложно связать с конткретной анатомической структурой.
Рассмотрим примеры патологий, выявляемой при исследовании мягких тканей различных областей тела человека.
Гемангиома – частая мягкотканная опухоль, характеризующаяся пролиферацией нормальных или патологических сосудистых структур. Встречается капиллярного и кавернозного характера.
Клинически проявляется болевым синдромом, определяется как пальпируемое пульсирующее образование. Возможно увеличение при физической нагрузке.

Жен., 27 лет. Пальпируемое, пульсирующее образование передней поверхности бедра (в/3). Визуализируется подкожно расположенное мягкотканное образование сосудистого характера, с выраженно дольчатыми контурами. Гемангиома.
Саркома - гетерогеная группа злокачественных мезенхимальных опухолей. Мужчины поражаются в 1,5 раза чаще. Локализуется на туловище, конечностях, забрюшинно. Гистологически выделяют лейомио- , фибро-, липо-, рабдомиосаркомы, гемангио- , синовиальную саркому и др.
Характерно: образование псевдокапсулы; смещение окружающих тканей при большом размере опухоли; метастазирование в легкие, печень, поражение лимфоузлов.
Клинически проявляется местными симптомами (боль, отек) и общими онкологическими (потеря массы тела, слабость анемия).

Т2-cor T1-cor +контраст.
Муж., 79 лет. Больших размеров саркома мягких тканей передней поверхности бедра. При внутривенном контрастировани отмечается диффузно-неоднородное усиление, преимущественно по периферии за счет наличия центрального некроза.
Липома - наиболее частая опухоль мягких тканей из адипоцитов в фиброзной капсуле. Опухоль часто разделена соединительнотканными перегородками. Возрастная предрасположенность 30-50 лет. Женщины поражаются чаще. Характерен очень медленный рост, отсуствие болевого синдрома.

a) Т2-cor б) Т2-tra +жироподавление
Муж., 63 года. Определятся овальной формы внутримышечное образование (в vastus lateralis). При жироподавления просходит инверсия МР-сигнала на гипоинтенсивный. Липома.
Нередко при исследовании мягких тканей встречаются различного рода кистозные образования.

Кистозное объемное образование в подкожной жировой клетчатке передне-медиальной поверхности левой голени на уровне верхней трети.
Остеосаркома- наиболее частая первичная злокачественная опухоль кости; смешанная остеолитическая/бластическая опухоль, с агрессивным ростом, деструкцией кортикального слоя и злокачественными изменениями надкостницы. Подразделяется на классическую, телеангиэктатическую и поверхностную (надкостничную) формы. Пик частоты 10-25 и 60-80 лет. Чаще локализуется в метадиафизах длинных трубчатых костей. Клинически проявляется болевым синдромом.

Т1-cor. Классическая остеосаркома с распространением на эпифиз (белые стрелки) и обширным параоссальным компонентом (черная стрелка).
Т2 FS cor. Телеангиэктатическая остеосаркома. Кистозный компонент в опухоли. Минимальные изменения костного мозга, обширный параоссальный компонент, инфильтрация мягких тканей.
Т2-sag. Остеосаркома надкостницы (стрелка).
Хондросаркома - 2-ая по частоте злокачественная опухоль кости.
Пик частоты 30-50 лет. Мужчины поражаются в 2 раза чаще женщин.
Возникает первично или вторично при малигнизации доброкачественных опухолей (энхондроматоз, наследственные экзостозы).
Обычно центральное расположение возле метафизов длинных трубчатых костей, костей таза и ребер (реже эксцентричное, поднадкостничное и внекостное расположение).
Характерен внезапный приступ болей тупого характера.

Т1-tra T2-tra T1-cor+контраст
Жен., 23 года. Надкостничная хондросаркома бедра. При внутривеном контрастировани определяется периферическое, септальное, дольчатое усиление.
Саркома Юинга - вторая по частоте высокозлокачественная опухоль у детей, поражающая длинные трубчатые кости, кости таза и позвонки. Это агрессивно растущая мета-диафизарная опухоль с реакцией надкостницы и параоссальным компонентом. Характерно отсутствие образования опухолевого матрикса.
Пик частоты встречаемости 8-18 лет. Редко встречается до 5 и после 30 лет.
Клиника: подъем температуры, боль, припухлость.

Саркома Юинга левой беденной кости, Т1-cor. Определяется литическое опухолевое поражение проксимального метадиафиза, слоистый периостит и метастазы в среднем и дистальном отделах бедренной кости (при рентгенографии метастазы не диагностированы).
Патология задней группы мышц бедра в месте их прикрепления к седалищному бугру в результате хронического травматического повреждения. Сопровождается выраженным болевым синдромом.
Наиболее часто встречается у спортсменов.


Частичный отрыв сухожилий задних мышц бедра (хамстринг-синдром).
Нередко боли, возникающие в области ключиц и грудины, связаны с их асимметричным расположением и развивающимся в результате неравномерной нагрузки артрозом стернально-клавикулярных сочленений.


МР картина асимметричного расположения медиального отдела правой ключицы с относительным выстоянием книзу и кзади. Проявления артроза стернально-клавикулярных сочленений значительно выраженных справа, нерезко выраженных слева.
При исследовании мягких тканей шеи выявляются различного рода объемные образования: кистозные, солидные, липомы и др. Также нередко встречается патология гортани: от воспалительных изменений складочного аппарата до злокачественных новообразований.

Объемное образование парасагиттальных справа отделов мягкого неба.

МР-картина липомы латеральной поверхности шеи.

МР-картина больше соответствует наличию дополнительной асимметричной костной стуктуре и артрозу неосустава, образованному вероятно VII добавочным шейным и II грудным ребрами справа. Susp. менингоцеле на уровне С7 позвонка справа.

МР-данные нерезко выраженных инфильтративных изменений слизистой черпало-надгортанных складок, надскладочного отдела гортани. Больше данных за воспалительный характер изменений.
МРТ диагностика мягких тканей очень часто применяется для выявления патологии слюнных желез, их воспалительных изменений, кист, патологии протоков, объемных образований.

МР-картина солидно-кистозного объемного образования правой околоушной железы с инфильтративным характером роста соответствует проявлениям заболевания слюнной железы (СR, больше данных за цилиндрому) без признаков распространия объемного процесса за пределы железы.

МР-картина объемного образования левой околоушной железы с учетом характеристик МР сигнала и с учетом динамики накопления контраста типична для наличия кавернозных сосудистых элементов в структуре образования, что соответствует гемангиоме.
Что такое саркома мягких тканей и почему она развивается
- Соотношение мужчины: женщины - 3:2.
- Частота 1-2:100 000
- 40% пациентов имеют возраст более 40 лет
- Доброкачественные опухоли мягких тканей встречаются в 100 раз чаще, чем злокачественные
- Гетерогенная группа злокачественных опухолей мягких тканей
- Расположение: 40% - нижние конечности, 30% - туловище, в 15% случаев поражает голову, горло, шею; 15% — верхние конечности; редко - забрюшинное расположение Гистологическое исследование: лейомиосаркома, фибросаркома, липосаркома (миксоидная липосаркома), рабдомиосаркома мягких тканей (преимущественно дети), злокачественная фиброзная гистиоцитома (наиболее частая злокачественная опухоль мягких тканей у взрослых), нейрогенная саркома, мезотелиома, гемангиосаркома (очень редко), синовиальная саркома, ангиосаркома.
- Объемное поражение со смещением локальных структур
- Образование псевдокапсулы
- Саркомы мягких тканей высокого риска: диаметром более 5 см, глубокое проникновение в мышечные ткани, гистологическая стадия II-III.
Какой метод диагностики саркомы мягких тканей выбрать: МРТ, КТ, рентген, УЗИ
- Локальная стадия: МРТ
- Стадия отдаленных метастазов: КТ грудной клетки/брюшной полости.
- Объемное образование мягких тканей с гладкими, четкими границами, поражающее конечности.
- Выявление или исключение деструкций кости.
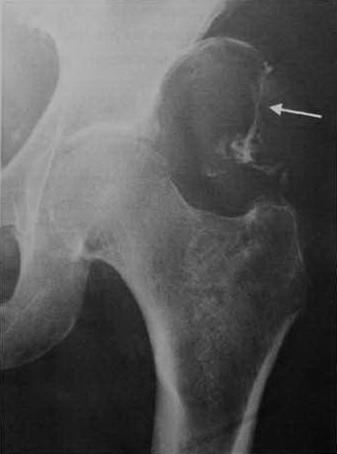
Мужчина 67 лет с синовиальной саркомой в левой ягодичной мышце. Рентгенологическое исследование демонстрирует типичные кальцинаты в опухоли.
Липосаркома :
- элементы жировой ткани в пределах опухоли
- Обычно имеет участки с изображением в виде оперения и интенсивность сигнала, эквивалентную жировой ткани на Т1-взвешенном изображении
- Высокодифференцированная липосаркома демонстрирует меньшее накопление контрастного вещества, чем недифференцированные опухоли
- Муцинозный компонент опухоли и участки некроза определяются гиперинтенсивными на Т2-взвешенном изображении.
Синовиальная саркома мягких тканей:
- расположение в области сустава
- Наличие перегородки и расслоение жидкости в связи с кровоизлиянием
- Обычно обнаруживаются кальцинаты (при рентгенологическом исследовании и КТ).

а, b Мужчина 36 лет с липосаркомой в сгибательной области левого бедра: а) Аксиальная Т1-взвешенная SЕ-последовательность. Гипоинтенсивная опухоль с типичным гиперинтенсивным компонентом перегородок является показателем ее липоидного происхождения; b) Определяется опухоль с выраженным контрастным усилением.
Клинические проявления
Типичные проявления или симптомы саркомы мягких тканей:
- Безболезненный отек
- В 20-30% случаев локальный или отраженный болевой синдром
- Общие признаки опухоли (потеря веса, слабость, анемия).
Методы лечения
- Лечение фибросаркомы мягких тканей, липосаркомы, синовиальной саркомы и других разновидностей опухоли зависит от стадии процесса и наличия патологических переломов
- Широкая резекция
- Предоперационнная и послеоперационная адъювантная химиотерапия, с/без регионарной гипертермии при саркомах высокой степени риска
- Послеоперационная лучевая терапия, особенно после резекции R1/R2.
Течение и прогноз
- Гематогенные метастазы: легкие (70%)
- Метастазы в печень при первичной опухоли брюшной полости и забрюшинного пространства
- Лимфатические метастазы встречаются редко
- Прогноз при лечении саркомы мягких тканей зависит от гистологической стадии, размеров опухоли, распространенности и расположения
- Опухоли низкой дифференцировки (I стадия) имеют частоту 5-летней выживаемости 75%; промежуточной стадии, дифференцированные опухоли - 56%; высокой градации (III стадии) - 26%
- Высокая частота местных рецидивов при злокачественной фиброзной гистиоцитоме (до 45%). Прогноз при липосаркоме на стойкое выздоровление составлят 30-40%.
Что хотел бы знать лечащий врач
- Инвазия сосудов, нервов, костей
- Расположение опухоли: поверхностное или глубокое в области мышечных пространств
- Размеры и распространение опухоли
- Отдаленные метастазы
Какие заболевания имеют симптомы, схожие с саркомой мягких тканей
Липома
- Дифференциальная диагностика с липосаркомой
- Т1-взвешенное изображение демонстрирует только жировую ткань с гиперинтенсивным сигналом
- Отсутствие гиперинтенсивных включений на изображениях с подавлением МР-сигнала от жировой ткани
- Отсутствие накопления контрастного вещества
Гематома
- Отсутствие солидного компонента
- Контрастное усиление только периферической области
Внекостные опухоли кости
- Например, саркома Юинга; дифференциальная диагностика невозможна
Оссифицирующий миозит
- Анамнез пациента: травма
- Через 7-10 дней: припухлость мягких тканей
- Через 2-6 нед. - кальцинаты
- Через 6-8 нед. - окостенение
Советы и ошибки
Ошибочная интерпретация саркомы мягких тканей как доброкачественного поражения или гематомы.
Магнитно-резонансная томография – метод инструментальной диагностики, позволяющий получить послойное трехмерное изображение структур тела, включая мягкие ткани, костные и хрящевые структуры, сосуды и органы. Преимуществами метода являются его высокая информативность, неинвазивность и малое количество противопоказаний.
Преимущества МРТ

К преимуществам данного вида обследования можно отнести:
- Безопасность. Не оказывает лучевой нагрузки на органы и ткани, поэтому проводить исследование можно неоднократно. МРТ разрешается выполнять женщинам во второй половине беременности и детям при условии, что они могут сохранять неподвижность во время обследования.
- Высокую информативность. Томография позволяет получить изображение в любой плоскости, с любой степенью увеличения, причем изображение будет максимально четким и детализированным.
- Точность. Позволяет получить четкую картину даже незначительных патологий, которые невозможно определить другими методами диагностики.
- Неинвазивность. Исследование не причиняет никакого дискомфорта обследуемому, не нарушается целостность кожных оболочек. Процедура абсолютно безболезненна и позволяет отказаться от других, менее информативных и более инвазивных методик, таких как артроскопия.
Показания и противопоказания к МРТ бедра
Показаниями к проведению МРТ бедренного сустава являются:
- коксартроз (остеоартроз тазобедренного сустава);
- артриты инфекционной природы;
- ревматические поражения сустава при системных заболеваниях соединительной ткани: болезнь Бехтерева, красная волчанка, ревматоидный артрит;
- подозрение на врожденную дисплазию ТБС у детей;
- травмы бедра: переломы, трещины, разрывы и растяжения связок, нарушения целостности капсулы сустава;
- боли неустановленного генеза;
- асептический некроз головки бедренной кости;
- первичные и вторичные новообразования, в том числе злокачественные;
- ущемлении нервных окончаний,
- остеомиелит.
Исследование проводится не только с целью диагностики, но и для контроля результатов лечения, позволяя выявлять минимальные изменения в органах и тканях.
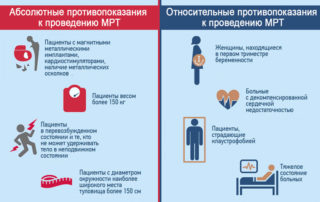
Процедура магнитно-резонансной томографии не проводится в следующих случаях:
- у пациента в организме есть металлические устройства и элементы, которые невозможно извлечь: инсулиновая помпа, кардио- и нейростимуляторы, протезы, имплантаты, клипсы сосудов головного мозга, аппарат Илизарова, спицы, пластины, винты и т.д.;
- пациент в силу своего возраста, психического или физического состояния не способен сохранять неподвижное положение во время исследования;
- первая половина беременности у женщин;
- тяжелобольного пациента нельзя отключить от аппаратов жизнеобеспечения;
- у пациента есть сердечная недостаточность тяжелой степени.
МРТ с применением контрастного вещества не проводится людям с почечной недостаточностью.
Существуют также относительные противопоказания:
- исследование не проводится пациентам с массой тела более 150-200 кг;
- с осторожностью назначается процедура людям с эпилепсией и ярко выраженной фобией закрытых пространств;
- процедура не подходит для пациентов с татуировками, при нанесении которых был использован металлсодержащий краситель.
Подготовка к процедуре
При подготовке к МРТ мышц бедра и других структур необходимо:
- сообщить врачу о наличии хронических заболеваний, приеме лекарственных препаратов, наличии любого вида аллергий;
- снять все металлические предметы: украшения, часы, очки, заколки, пирсинг, зубные пластины и т.д.;
- при наличии клаустрофобии (боязни замкнутого пространства) сообщить об этом врачу и принять мягкое седативное средство.
При подготовке к МРТ с применением контрастного вещества необходимо также сообщить врачу о наличии беременности, почечной недостаточности, отказаться от приема пищи и питья не менее чем за 5 часов до исследования, убедиться в отсутствии аллергии на компоненты контрастного вещества.
Описание процедуры
После того, как подготовка к исследованию завершена, пациент допускается к процедуре.
- Пациент переодевается в одноразовую медицинскую одежду и занимает положение лежа на столе аппарата.
- Вводится контрастное вещество, если предполагается сканирование с его применением. Контраст, содержащий гадолиний, вводится в объеме 5-20 мл внутривенно. Выводится вещество из организма полностью через 24 часа.
- Стол с пациентом задвигается в камеру томографа. Камера представляет собой тоннель, в котором есть освещение и микрофон для общения с врачом.
- Процедура занимает от 15 минут до 1 часа (при использовании контраста). На протяжении процедуры необходимо сохранять неподвижность. Исследование безболезненно, во время его проведения могут быть слышны щелки оборудования.
- После завершения процедуры пациент может сразу возвращаться к привычным делам, отдых ему не требуется.
Как правило, МРТ бедренной кости и мягких тканей, включая подготовку, само обследование и расшифровку результатов, занимает не более двух часов.
Расшифровка данных и врачебное заключение
После обследования врач-диагност в течение часа проводит расшифровку результата и выдает заключение с рекомендациями на цифровом носителе пациенту. В сложных случаях на расшифровку может понадобиться больше времени, как правило, 1-2 дня. С полученными данными пациент направляется к узкому специалисту для дальнейшего лечения.
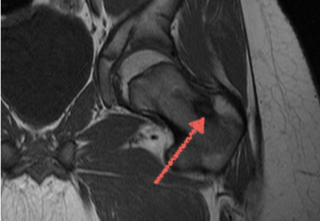
МРТ мягких и костных тканей бедра показывает:
- микроразрывы и растяжения тканей сухожилия после травмы;
- переломы, трещины костной ткани;
- воспалительные процессы в мягких и хрящевых тканях инфекционной и иной природы;
- изменения в тканях: разрыхление, уплотнение и т.д.;
- новообразования различного характера;
- наличие инородных тел;
- скопление жидкости в полостях сустава;
- аномалии развития и строения.
Если при обследовании выявлены нарушения целостности связок, суставной и костной ткани, пациента направляют к травматологу; воспалительные процессы и системные нарушения соединительной ткани – к ревматологу; ущемления нервов – к невропатологу или хирургу; новообразования – к онкологу.
Цена исследования
В стоимость МРТ бедра входит цена самой процедуры и расшифровки данных.

Факторы, определяющие стоимость:
- уровень медицинского учреждения;
- квалификация специалиста;
- вид и характеристики томографа;
- регион, в котором проводится исследование;
- необходимость применения контрастного вещества.
Как правило, стоимость МРТ без контраста варьируется от 2 до 6 тысяч рублей за одну зону (один сустав). МРТ с применением контрастного вещества стоит дороже: от 4 до 14 тысяч.
Магнитно-резонансная томография — одна из самых информативных и точных методов инструментальной диагностики, позволяющих получить трехмерную четкую картину области патологии в короткое время и без вреда для пациента.
Причины опухолей мягких тканей
Причины их до конца не выяснены и сегодня. Известны некоторые провоцирующие факторы развития опухоли мягких тканей. Это может быть:
- неблагополучная наследственность (например, туберозный склероз вызывает саркому);
- химические канцерогены любого происхождения;
- не исключены и генные нарушения;
- присутствие в организме вирусов герпеса и ВИЧ;
- ионизирующее излучение, сниженный иммунитет;
- травмы мягких тканей (они больше чем в половине случаев приводят к онкологии);
- наличие рубцовой ткани;
- патологии костей могут предшествовать опухолям;
- некоторые заболевания, например болезнь Реклингаузена.

Часто доброкачественные опухоли могут озлокачествляться. По статистическим данным, злокачественные опухоли мягких тканей в общей онкопатологии занимают около 1 %. Половых и возрастных деградаций нет, но чаще всего данные новообразования возникают после 25 лет. А после 80 лет этот показатель уже превышает 8 %. Излюбленная локализация – нижние конечности, шея, живот и пр.
Классификация
Систематизация опухолей мягких тканей очень сложная, с учетом самых разных показателей. В статье она представлена самыми простыми делениями. Виды опухолей мягких тканей можно разделить на мезенхимальные (опухоли внутренних органов - саркомы, лейомиомы) и опухоли ПНС. Вид зависит от этиологии возникновения новообразования.
На практике ВОЗ применяется классификация - опухоли мягких тканей разделены по виду тканей:
- из фиброзной ткани;
- жировой;
- мышечных;
- сосудистых;
- синовиальных и серозных оболочек, клеток периферической нервной системы (ПНС);
- хрящевой ткани.

Все опухоли объединены в 4 большие подразделения: доброкачественные, злокачественные, или пограничные, локально агрессивные и редко метастазирующие. Доброкачественные опухоли мягких тканей не имеют клеточного атипизма, метастазов не дают и редко рецидивируют. Злокачественные имеют совершенно противоположные свойства, приводя к смерти больного. Пограничные опухоли (локально агрессивные) рецидивируют без метастазов; редко метастазирующие проявляют себя с этой стороны меньше, чем в 2 % случаев.
По метастазам опухоли оцениваются количественно:
- 1 балл - 0-9 метастазов;
- 2 балла - 10-19;
- 3 балла - более 20 метастазов.
Доброкачественные опухоли мягких тканей
- Липома ‒ в основе жировая ткань, локализуется в участках тела с наличием липидной ткани. Пальпируется как безболезненная припухлость мягко-эластичной консистенции, может расти несколько лет.
- Ангиолипома – формируется на кровеносных сосудах, чаще диагностируется у детей. Локализована в глубине мышц. Если не доставляет беспокойств, рекомендовано только наблюдение.
- Гемангиома ‒ очень частая опухоль сосудов. Больше распространена у детей. Если нет проявлений, лечения не нужно.
- Фиброма и фиброматоз ‒ состоит из фиброзной ткани. Яркими представителями являются фибромы и фибробластомы. Фибромы содержат клетки зрелой соединительной волокнистой ткани; фибробластомы в основе содержат коллагеновые волокна. Они образуют т. н. фиброматоз, среди которого чаще других встречается такая опухоль мягких тканей шеи, как фиброматоз шеи. Данная опухоль возникает у новорожденных на грудинно-ключично-сосцевидной мышце в виде плотного зерна до 20 мм в величину. Фиброматоз очень агрессивен и может прорастать в соседние мышцы. Поэтому требуется обязательное удаление.
- Нейрофиброма и нейрофиброматоз ‒ формируется из клеток нервной ткани в оболочке нерва или вокруг него. Патология наследственная, при росте может пережать спинной мозг, тогда появляется неврологическая симптоматика. Склонна к перерождению.
- Пигментный нодулярный синовит ‒ опухоль из синовиальной ткани (выстилает внутреннюю поверхность суставов). Нередко выходит за пределы сустава и приводит к дегенерации окружающих тканей, что требует оперативного лечения. Частая локализация – колено и тазобедренный сустав. Развивается после 40 лет.
Доброкачественные опухоли мышечной ткани
Доброкачественный характер имеют следующие опухоли:
- Лейомиома – опухоль гладких мышц. Не имеет возрастных ограничений и носит множественный характер. Имеет тенденцию к перерождению.
- Рабдомиома – опухоль поперечно-полосатых мышц на ногах, спине, шее. По структуре в виде узелка или инфильтрата.
В целом симптоматика доброкачественных образований очень скудна, проявления могут возникнуть только при росте опухоли со сдавливанием нервного ствола или сосуда.
Злокачественные опухоли мягких тканей
Почти все они относятся к саркомам, которые занимают 1 % среди всех онкологий. Самый распространенный возраст появления – 20-50 лет. Саркома развивается из клеток соединительной ткани, которая еще находится в стадии развития и является незрелой. Это может быть хрящевая, мышечная, жировая, сосудистая ткань и пр. Иначе говоря, саркома может возникать практические везде и строгой привязанности к одному органу не имеет. На разрезе саркома напоминает рыбье мясо розовато-белого цвета. Она более агрессивна, чем рак, и ей присущи:
- инфильтрирующий рост в соседние ткани;
- после удаления у половины больных она рецидивирует;
- рано дает метастазы (в легкие чаще всего), только при саркоме брюшной полости – в печень;
- имеет взрывной рост, по числу летальности стоит на 2-м месте.
Виды сарком мягких тканей и их проявления
Липосаркома – возникает везде, где есть ткань с содержанием большого количества жира, чаще всего на бедре. Четких границ не имеет, пальпируется легко. Рост медленный, метастазы дает редко.
Рабдомиосаркома, или РМС – опухоль, поражающая поперечно-полосатую мышечную ткань. Чаще поражает мужчин после 40 лет. Опухоль в виде плотного неподвижного узла находится в середине мышц, боли не вызывает, пальпируется. Излюбленная локализация – шея, голова, таз и ноги.
Лейомиосаркома – опухоль, поражающая гладкую мышечную ткань. Возникает редко, обычно в матке. Считается немой опухолью и проявляет себя только на поздних стадиях. Обнаруживается случайно при других исследованиях.
Гемангиосаркома – опухоль кровеносных сосудов. Локализуется в глубине мышц, мягкая по структуре, безболезненная. К ним относятся саркома Капоши, гемангиоперицитома и гемангиоэндотелиома. Наиболее известна саркома Капоши (формируется из незрелых сосудистых клеток при воздействии вируса герпеса 8-го типа; характерна для СПИДа).
Лимфангиосаркома – формируется из лимфососудов.
Фибросаркома – возникает из соединительной ткани, локализуется часто в мышцах ног и туловища. При пальпации относительно подвижна, имеет вид бугра круглой или овальной формы. Может расти до больших размеров. Чаще возникает у женщин.
Синовиальная саркома – может диагностироваться в любом возрасте. Болезненна при пальпации, ввиду плохой всасываемости мембраны в суставе легко скапливается гной или кровь. Если внутри опухоли имеется киста, она эластична при прощупывании. Если же в ней есть соли кальция, она твердая.
Саркомы из нервной ткани – нейрогенные саркомы, невриномы, симпатобластомы и пр. Поскольку речь идет о нервной ткани, у половины больных формирование опухоли сопровождается болями и неврологической симптоматикой. Рост опухолей медленный, излюбленное место появления – голень и бедро. Данная опухоль редкая, возникает у мужчин среднего возраста. Опухоль обычно крупнобугристая, в капсуле; иногда может состоять из нескольких узлов, расположенных по ходу нервного ствола. Пальпаторно она определяется как "мягко-эластичной консистенции", но с четкими границами, может содержать известковые включения и тогда становится твердой. Боль и другие симптомы бывают редко. При близком соседстве с кожей может прорастать в нее, с костью – прорастать и туда. Метастазы бывают редко, в основном в легкие. Рецидивы бывают часто. Резюмируя сказанное, следует напомнить: в большинстве своем опухоли имеют эластичную или твердую консистенцию. Если же обнаруживаются участки размягчения, они говорят о распаде опухоли.
Пограничные опухоли
По своему поведению они напоминают доброкачественные образования, но вдруг по неясным причинам начинают метастазировать:
- Выбухающая дерматофибросаркома – опухоль в виде крупного узла над кожей. Растет очень медленно. При ее удалении у половины больных дает рецидивы, метастазов не бывает.
- Атипичная фиброксантома – может возникать при избытке УФО у пожилых пациентов. Локализована на открытых местах тела. По виду напоминает четко ограниченный узел, который может покрываться язвами. Может метастазировать.
Клиническая картина
Злокачественные опухоли мягких тканей на начальных этапах растут незаметно, себя не проявляя. У 70 % больных они обнаруживаются при других исследованиях случайно и становятся единственным симптомом. Если образование соседствует с крупным нервным стволом, сформировалось из оболочек чувствительного нерва или прорастает в кость, характерен симптом боли. Чаще опухоль имеет ограниченную подвижность в поперечном смещении, выглядит одиночным узлом. Она не прорастает в нервные стволы, а сдвигает их в сторону. При прорастании в кость становится неподвижной.
Кожа над опухолью мягких тканей уже в поздних стадиях становится багрово-синюшной, отечной, прорастает в окружающие ткани. Поверхность может изъязвляться. Подкожные вены расширяются в виде подкожной сетки. Имеется локальная гипертермия. Кроме того, заболевание уже не ограничивается местной клиникой, присоединяются общие симптомы интоксикации в виде кахексии, лихорадки, слабости всего организма.
Метастазирование по кровеносным сосудам – гематогенное, в 80 % случаев происходит в легкие. Среди доброкачественных опухолей мягких тканей неясного гистогенеза можно назвать миксому, которая характеризуется неправильной формой, содержит желеобразное вещество и чаще всего локализована в камере сердца. Поэтому ее называют еще полостной опухолью. У 80 % больных она возникает в левом предсердии. Такие опухоли инвазивны, т. е. быстро прорастают в соседние ткани. Обычно требуется ее удаление и проведение при необходимости пластики.
Диагностика
Диагностика опухолей мягких тканей достаточно сложна из-за скудности клинических проявлений. При подозрении на саркому обследование должно начинаться с биопсии. Это важный момент исследования, поскольку в последующем биопсия даст полную информацию о характере патологии.
Рентген целесообразен и информативен только при плотных опухолях. Он может показать зависимость опухоли от соседних костей скелета.
Если имеется локализация образования на ногах, брюшной полости – значение приобретает артериальная ангиография. Она дает возможность точного определения расположения опухоли, выявляет сеть неососудов, расположенных беспорядочно. Ангиография нужна и для выбора вида операции.
МРТ и КТ покажут распространенность патологии, что определяет ход лечения. УЗИ опухоли мягких тканей используют в качестве средства первичной диагностики или для подтверждения предварительного диагноза. УЗИ мягких тканей широко используется и незаменимо для проведения диффдиагностики.
Лечение опухолей
Лечение опухоли мягких тканей базируется на 3-х основных способах – это радикальная операция, радио- и химиотерапия в качестве дополняющих. Тогда такое лечение будет комбинированным и более эффективным. Но основным остается операция.
Современные методы удаления доброкачественных опухолей
Сегодня применяют 3 способа удаления доброкачественных опухолей мягких тканей:
- посредством скальпеля;
- CO2-лазер;
- радиоволновой метод.
Скальпель используют только при высокодифференцированных опухолях, которые имеют лучший прогноз в плане выздоровления.
СО2-лазер – при удалении опухолей мягких тканей доброкачественного характера дает возможность удалять их качественно и современно. Лазерное лечение имеет массу преимуществ перед другими методами и дает гораздо лучшие эстетические результаты. Кроме того, имеет точную направленность, при которой не повреждаются соседние окружающие ткани. Метод бескровный, сокращен период реабилитации, не бывает осложнений. Возможно удаление труднодоступных опухолей.
При радиоволновом методе (на аппарате "Сургитрон") разрез мягких тканей осуществляется воздействием волн высокой частоты. Данный метод не дает боли. "Сургитроном" можно удалить фибромы и любые другие доброкачественные опухоли на груди, руках, шее.
Основным методом лечения всех злокачественных опухолей является хирургический. Оперативное удаление опухолей мягких тканей проводят 2-мя методами: широким иссечением или ампутацией конечности. Иссечение применяют при средних и малых размерах опухолей, сохранивших подвижность и расположенных на небольшой глубине. Кроме того, не должно быть прорастания их в сосуды, кость и нервы. Рецидивы после иссечения составляют не меньше 30 %, они удваивают риск смерти больного.
Показания к ампутации:
- нет возможности широкого иссечения;
- иссечение возможно, но сохраненная конечность работать не будет из-за нарушения иннервации и кровообращения;
- другие операции не дали результата;
- проводимые до этого паллиативные ампутации привели к нестерпимым болям, зловонию из-за распада тканей.
Ампутацию конечности производят выше уровня опухоли.
Лучевая терапия как способ монолечения при саркоме не дает никаких результатов. Поэтому ее используют как дополнение перед и после операции. До операции она влияет на образование таким образом, что оно уменьшается в размерах и его легче оперировать. Также она может помочь неоперабельную опухоль сделать операбельной (70 % случаев дают положительный эффект при таком подходе). Применение ее после операции уменьшает возможность рецидивов. Это же самое можно сказать и о химиотерапии – использование комбинированного метода наиболее эффективно.

Прогноз на 5-летнюю выживаемость при саркомах имеет очень низкий процент ввиду их повышенной агрессивности. Многое зависит от стадии, вида опухоли, возраста больного и общего статуса организма.
Самый плохой прогноз имеет синовиальная саркома, выживаемость при данном заболевании составляет не более 35 %. Остальные опухоли при ранней диагностике, успешности операции и адекватного периода восстановления имеют больше возможности на 5-летнее выживание.
Читайте также:


