Остеосинтез нижней трети бедра пластиной с угловой стабильностью
Начало XXI века в травматологии и ортопедии ознаменовалось "бумом" пластин с угловой стабильностью. Причины эволюции технологий в области внутренней фиксации переломов пластиной кроются в лучшем понимании биологии кости, биомеханики фиксации переломов и костного сращения. Появление фиксаторов нового поколения расширило показания для оперативного лечения, нивелируя определенный хирургический нигилизм при лечении сложных переломов, особенно в случаях остеопороза, околосуставных, многооскольчатых и перипротезных переломов.
В период с 2003 по 2005 год в ГКБ № 67 с использованием пластин с угловой стабильностью было произведено 627 операций. Показанием для использования классической техники служили простые поперечные или косые переломы в мета- или диафизарных сегментах длинных костей. Мостообразная фиксация пластиной применялась для фиксации многооскольчатых переломов и в случаях остеопороза. Показанием для сочетания техники компрессии и шинирования в одной пластине явились: 1) сегментарные переломы простого типа на одном уровне и многооскольчатые переломы на другом уровне (межфрагментарная компрессия может быть использована для стабилизации простого перелома, а техника перемыкания зоны перелома - для стабилизации зоны раздробления); 2) случаи, когда пластина используется для непрямой репозиции.
Непрямая репозиция и закрытая фиксация технически являются более сложными, чем открытая процедура, поэтому необходимо тщательное предоперационное планирование, чтобы выбрать имплантат адекватной длины и размера, для выполнения правильного моделирования пластины и для определения количества, расположения и порядка введения винтов (стандартных и блокируемых). Пластины с угловой стабильностью делятся на стандартные LCP (прямая, метафизарная, реконструктивная, Т-образная, L-образная опорная, Т-образная опорная и др.) и пластины LCP нового поколения (LPHP, PHILOS, LCP DH, LCP DF, LCP PLT и др.). Преимущество последних заключается в особой конфигурации пластин, что облегчает возможности непрямой репозиции и малоинвазивной фиксации.
Понимание основ механики при выборе пластины правильной длины, а также выборе типа и количества винтов, совершенно необходимо для получения надежной фиксации. Выбор между моно- и бикортикальной фиксацией осуществляется в зависимости от качества кости, при этом важно завинчивать винт в резьбовой части отверстий пластины под правильным углом, для того чтобы избежать таких проблем, как вырывание винтов и вторичное смещение.
Общее количество послеоперационных осложнений составило 46 (7%). Все наши осложнения можно разделить на две группы. Первую (32 пациента) составили стандартные, т.е. общехирургические осложнения воспалительного генеза: образование и нагноение гематом, краевые некрозы и так далее. Оперативное лечение перелома дистального отдела плеча в одном случае осложнилось невритом лучевого нерва. У трех больных с переломом бедра были тромбоэмболические осложнения. Вторая группа осложнений (14 пациентов) связана с дефектами освоения новой техники оперативного вмешательства. В одном случае наблюдалась миграция фиксатора - LCP "лист клевера" - при трехфрагментарном переломе хирургической шейки плечевой кости. Данное осложнение было связано с интраоперационной ошибкой - два из четырех винтов были проведены вне головки плечевой кости. Еще у одного пациента мы наблюдали перелом металлической конструкции - LCP DF - в результате "микширования" принципов, когда осуществлялась межфрагментарная компрессия на мостовидной пластине. Другой случай перелома LCP на бедре был связан с неоправданно частым расположением бикортикальных винтов. Еще в одном случае мы наблюдали сохранение вальгусной деформации при сложном переломе дистального отдела большеберцовой кости после неудачной попытки малоинвазивной техники с использованием стандартной метафизарной LCP. В остальных случаях отмечалась миграция винтов в мета- и диафизарной частях кости вследствие пренебрежения правильной техникой использования LCP-направителей.
- Пластины с угловой стабильностью требуют адаптированной хирургической техники и нового мышления в отношении общепринятых концепций накостного остеосинтеза.
- При хирургическом лечении больных с переломами костей различной локализации с использованием пластин с угловой стабильностью не исключается возникновение таких ранних местных осложнений, как краевой некроз, образование и нагноение гематомы операционной раны, глубокое нагноение, развитие футлярного синдрома, послеоперационные невриты.
- Использование системы LCP существенно расширяет возможности хирурга, особенно в случаях оскольчатых, внутрисуставных, перипротезных переломов порозной кости.
Волна А.А., Кавалерский Г.М., Сорокин А.А., Черемухин О.И.
Городская клиническая больница № 67, г. Москва, Московская медицинская академия им. И.М. Сеченова
Аннотация научной статьи по клинической медицине, автор научной работы — Ахмедов Б. А., Тихилов P. M., Атаев А. Р.
Проанализированы результаты лечения 95 раненых с огнестрельными переломами длинных костей конечностей. Основную группу составили 52 пациента, у которых остеосинтез выполняли с использованием пластин с угловой стабильностью винтов (LCP). В группу сравнения вошли 43 пациента, которым производили остеосинтез стандартными динамически компрессирующими пластинами с ограниченным контактом (LC-DCP) -19 наблюдений и чрескостный остеосинтез по Илизарову (16 раненых) или стержневым аппаратом (8 случаев). Самый низкий процент осложнений, наименьшая частота повторных госпитализаций и лучшие функциональные результаты лечения в сроки от 6 месяцев до 4 лет после выполненных операций получены у раненых основной группы. Описанная тактика применения пластин с угловой стабильностью винтов в качестве внутреннего фиксатора в сочетании с коррекцией регионального кровотока является эффективным методом лечения пострадавших с огнестрельными переломами длинных костей конечностей, вызванных низкоэнергетическими ранящими снарядами.
Похожие темы научных работ по клинической медицине , автор научной работы — Ахмедов Б. А., Тихилов P. M., Атаев А. Р.
Osteosynthesis with plates with the angular stability of screws at the treatment of the gunshot fractures of extremity long bones
The results of the treatment of 95 patients with the gunshot fractures of extremity long bones were analyzed. 52 patients who underwent osteosynthesis with plates with the angular stability of screws (LCP) formed the basic group. 43 patients who underwent osteosynthesis with standard dynamic compression plates with limited contact (LC-DCP) 19 observations and transosseous osteosynthesis by Ilizarov (16 patients) or with rod apparatus (8 cases) entered into the comparison group. The lowest percentage of complications, the lowest frequency of rehospitalizations and the best functional results of treatment in a period from 6 months till 4 years after the operations were received in the patients of the basic group. The described policy of the use of plates with the angular stability of screws as an internal fixator in combination with the correction of regional blood flow is the effective method of the treatment of patients with the gunshot fractures of extremity long bones caused by low-energy wounding shells.
УДК 617.57./58 - 001.515 - 089.84
ОСТЕОСИНТЕЗ ПЛАСТИНАМИ С УГЛОВОЙ СТАБИЛЬНОСТЬЮ ВИНТОВ В ЛЕЧЕНИИ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ ДЛИННЫХ КОСТЕЙ КОНЕЧНОСТЕЙ
Б.А. Ахмедов, P.M. Тихилов, А.Р. Атаев
Госпиталь Аль Мутавакель г. Сана, Республика Йемен,
Проанализированы результаты лечения 95 раненых с огнестрельными переломами длинных костей конечностей. Основную группу составили 52 пациента, у которых остеосинтез выполняли с использованием пластин с угловой стабильностью винтов (ЬСР). В группу сравнения вошли 43 пациента, которым производили ос-теосинтез стандартными динамически компрессирующими пластинами с ограниченным контактом (ЬС-БСР) - 19 наблюдений и чрескостный остеосинтез по Илиза-рову (16 раненых) или стержневым аппаратом (8 случаев). Самый низкий процент осложнений, наименьшая частота повторных госпитализаций и лучшие функциональные результаты лечения в сроки от 6 месяцев до 4 лет после выполненных операций получены у раненых основной группы. Описанная тактика применения пластин с угловой стабильностью винтов в качестве внутреннего фиксатора в сочетании с коррекцией регионального кровотока является эффективным методом лечения пострадавших с огнестрельными переломами длинных костей конечностей, вызванных низкоэнергетическими ранящими снарядами.
The results of the treatment of 95 patients with the gunshot fractures of extremity long bones were analyzed. 52 patients who underwent osteosynthesis with plates with the angular stability of screws (LCP) formed the basic group. 43 patients who underwent osteosynthesis with standard dynamic compression plates with limited contact (LC-DCP) - 19 observations and transosseous osteosynthesis by Ilizarov (16 patients) or with rod apparatus (8 cases) entered into the comparison group. The lowest percentage of complications, the lowest frequency of rehospitalizations and the best functional results of treatment in a period from 6 months till 4 years after the operations were received in the patients of the basic group. The described policy of the use of plates with the angular stability of screws as an internal fixator in combination with the correction of regional blood flow is the effective method of the treatment of patients with the gunshot fractures of extremity long bones caused by low-energy wounding shells.
В настоящее время огнестрельная травма является проблемой не только военной медицины, но и гражданского здравоохранения. В последние десятилетия как в нашей стране, так и в мире, в частности на Ближнем Востоке, отмечается нарастание частоты огнестрельных повреждений среди мирного населения. Актуальность проблемы определяется несколькими факторами: сохраняющимся высоким удельным весом огнестрельных переломов длинных костей конечностей в структуре повреждений во время вооруженных конфликтов; увеличением тяжести разрушений мягких тканей и костей, обусловленных непрерывным совершенствованием огнестрельного оружия; частотой инфекционных осложнений; высоким процентом
замедленной консолидации, ложных суставов и дефектов костной ткани [3, 4]. Снаряды и их осколки традиционно делятся на низко- и высокоскоростные. В клинической практике более важно различие между высокоэнергетическими и низкоэнергетическими повреждениями, вызванными этими снарядами. Низкоэнергетические пули или большие несимметричные фрагменты осколков от взрыва, в отличие от высокоэнергетических снарядов, характеризуются меньшим числом кавитаций временной пульсирующей полости, однако бризантное воздействие на костную ткань не уступает высокоскоростным ранящим снарядам.
До настоящего времени для стабилизации отломков при огнестрельных переломах общепри-
нятым считалось использование аппаратов внешней фиксации. Основным преимуществом данного метода лечения является сохранение питания костных отломков при отсутствии имплантата непосредственно в зоне перелома. Чрескостный остеосинтез имеет определенные преимущества перед использованием традиционных накостных фиксаторов, применение которых сопровождается дополнительной травматизацией мягких тканей. Однако с появлением имплантатов нового поколения, обеспечивающих угловую стабильность винтов (ЬСР), вновь встал вопрос о возможности их применения при огнестрельных переломах длинных костей. Система ЬСР сочетает в себе положительные стороны внутреннего и внешнего фиксаторов: внеочаговость фиксации; минимальную травматизацию тканей; функциональный стабильный остеосинтез с сохранением кровоснабжения и осевой микроподвижности фрагментов в зоне перелома; возможность раннего восстановления мышечной активности и амплитуды движений в суставах поврежденного сегмента. Угловая стабильность обеспечивает фиксацию фрагментов вне зависимости от качества кости, при этом достигается более надежная фиксация при остеопорозе и при многооскольчатых переломах [1, 2, 6, 7]. Одновременно с разработкой новых пластин изменилась и хирургическая техника, направленная на сохранение кровоснабжения костных отломков.
Материал и методы
Под нашим наблюдением в период с 2002 по 2006 гг. находилось 95 раненых с огнестрельными переломами костей конечностей, вызванных низкоэнергетическими снарядами. Мужчины составили абсолютное большинство - 70 (73,7%) пострадавших, женщины - 25 (26,3%); возраст раненых колебался от 6 до 75 лет, а в среднем составил 40,5+12,3 лет.
аппаратом внешней фиксации. Аппараты Или-зарова применялись у 16 раненых, стержневые аппараты АО - у 8.
Полноценная диагностика повреждений, оценка состояния пострадавших, предоперационная подготовка и дифференцированная хирургическая тактика в первые часы обеспечивают оптимальные результаты лечения. При оценке состояния пораженной конечности обращали внимание на следующие моменты: механизм ранения; размер и характер повреждений мягких тканей в зоне перелома и на всем протяжении сегмента (фасциальный синдром); отслойка надкостницы и характер перелома кости; степень нарушения кровообращения в конечности (выраженность и время ишемии). У 64 (67,4%) раненых были зарегистрированы переломы длинных костей типа I - II, у 21 (22,1%) - типа III А, у 10 (10,5%) -типа III С по классификации открытых переломов Gustillo & Anderson [6]. Мы отдаем предпочтение этой классификации, так как она, на наш взгляд, наиболее полно отражает степень повреждения мягких тканей, помогает определить тактику лечения, объем хирургической обработки и выбрать оптимальный способ остео-синтеза. Локализация переломов: плечевая кость - у 12 пострадавших; кости предплечья - у 14; бедренная кость - у 32 и кости голени - у 37.
Всем раненым в предоперационном периоде проводилась интенсивная инфузионная терапия, антибактериальная терапия цефтриаксоном (1 г внутривенно) и антиоксидантная терапия мек-сидолом (300 мг внутривенно).
Лечебная тактика включала: адекватную анестезию и инфузионную терапию, щадящую хирургическую обработку раны с иссечением заведомо нежизнеспособных тканей при бережном отношении к мягким тканям и костным отломкам с целью сохранения их кровоснабжения, сохранение всех костных фрагментов, удаление крупных инородных тел, обильное промывание раны антисептиками (раствор Хартмана), фасци-отомию, репозицию и остеосинтез отломков, про-точно-аспирационное дренирование, первичное закрытие раны местными тканями (без натяжения) или комбинированную кожную пластику.
При выполнении остеосинтеза пластинами с угловой стабильностью винтов соблюдались следующие принципы: 1) закрытая репозиция костных отломков под контролем флюороскопа; 2) использование минимальных хирургических доступов; 3) проведение имплантата эпипериос-тально под мышцами, ограничивая контакт пластины с костью и проведение винтов на диафизе через проколы кожи; 4) в проксимальный и ди-стальный отломки проводили по 3 блокирующих винта и традиционные винты с целью дополнительной репозиции или компрессии отломков.
Пластины ЬСР, как показывает наш опыт, особенно эффективны для лечения однорычаговых переломов в эпифизарной и метафизарной областях с наличием короткого суставного фрагмента. Блокирующие винты обеспечивают высокую устойчивость к действию сгибающих и скручивающих сил, возникающих при движениях. Из общего числа раненых у 21(40,4%) для фиксации использовали блокирующие винты, а у 31(59,6%) - оба типа винтов. Через минимально инвазивный доступ имплантировали пластины 41 (78,8%) пациенту, из открытого доступа после хирургической обработки раны и репозиции отломков - 11 (21,2%) раненым. Из них 8 пострадавшим с повреждениями типа III А был произведен остеосинтез и восстановление целостности поврежденной магистральной артерии посредством венозной аутопластики, а 3 пациентам выполнена костная аутопластика. Для закрытия раны использовали: первичный шов без натяжения мягких тканей - в 28 (53,8%) наблюдениях; первично-отсроченные швы - в 15 (28,8%) и комбинированную кожную пластику лоскутами на постоянной питающей ножке, выкроенными из окружающих здоровых тканей, с замещением донорского ложа свободным кожным аутотрансплантатом - у 9 (17,4%) пострадавших.
Во второй группе (19 раненых) остеосинтез был произведен пластинами ЬС-БСР с использованием стандартной техники. Эти операции были выполнены в 2002 - 2003 гг. до внедрения методики малоинвазивного остеосинтеза пластинами с угловой стабильностью винтов. Хирургическую обработку ран, открытую репозицию отломков, первичный остеосинтез пластинами ЬС-БСР в экстренном порядке осуществили у 8 больных. 11 пострадавших поступили из других лечебных учреждений на 3 - 4 сутки после оказания квалифицированной хирургической помощи и с гипсовой иммобилизацией конечностей. Остеосинтез у них производили в плановом порядке после заживления ран.
В третьей группе (24 раненых) были выполнены хирургическая обработка ран, проточно-ас-пирационное дренирование раневого канала и ос-теосинтез аппаратом внешней фиксации (АВФ). Из них гибридный аппарат Илизарова применялся у 16 раненых и стержневой аппарат АО - у 8. Из-за религиозных обычаев и лабильности нервной системы 9 раненым этой группы через 4
недели пришлось произвести так называемый последовательный остеосинтез с демонтажом аппарата и внутренний малоинвазивный остеосинтез пластинами с угловой стабильностью.
Результаты и обсуждение
Применение пластин с угловой стабильностью и использование малоинвазивной хирургической техники имело достоверное преимущество перед стандартной методикой внутреннего остеосинтеза. В частности, средняя кровопотеря при малоинвазивном остеосинтезе системой ЬСР составила 82±24 мл, в то время как при традиционном остеосинтезе ЬС-БСР - 311±57мл (Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Сроки реабилитации, дни
Параметры ЮР ЬС-йСР АВФ
Сроки нагрузки на оперированную конечность 13,7±1,7 44,3±4,1 12,9±2,2
Сроки восстановления амплитуды движений в суставах 12,2±1,4 35,4±4,8 117±6,9
Сроки консолидации переломов плеча 68±5,2 87,1±7,4 85,2±7,3
предплечья 59±4,7 81,2±6,4 79,2±6,8
бедра 127,3±9,7 153,2±10,2 168,4±11,4
костей голени 84,2±6,8 113,4±9,7 126,3±21,2
Физические возможности раненых через 6 месяцев после операции
Параметры 1.СР 1.С-йСР АВФ
Самообслуживание (может самостоятельно одеться, принять пищу, ванну, передвигаться по дому) 52 100 15 78,9 18 75
Выполнение легкой работы по дому 52 100 16 84,2 20 83,3
Выполнение умеренно тяжелой работы по дому 48 92.3 11 57.8 18 75
Выполнение тяжелой работы по дому 36 69,2 9 47,3 10 41,6
Может пройти несколько кварталов 46 88,4 12 63,15 15 62,5
Может подняться на несколько лестничных пролетов 46 88,4 11 57,8 15 62,5
Может пробежать короткую дистанцию 32 61,5 9 47,3 11 45,8
Функциональные ограничения у раненых через 6 месяцев после операции
Параметры ЬСР ЬС-РСР АВФ
Вынужден(а) большую часть дня находиться дома 0 0 3 15,8 14 58,3
Проблемы со сгибанием, разгибанием туловища 0 0 2 10,5 9 37,5
Необходимость использования вспомогательных средств (костыли, трость) 2 5,7 6 31,5 8 33,3
Управление машиной нет машины 31 59,6 12 63,1 14 58,3
невозможно 2 5,7 4 21 10 41,7
тельную травматизацию мягких тканей и кровеносных сосудов. Благодаря этому удается снизить частоту осложнений, повысить процент сращений огнестрельных переломов костей и уменьшить потребность в костной пластике. Так, костная аутопластика в I группе потребовалась только 3 (5,7%) пациентам, во II группе - 6 (31,6%) (Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
тинами ЬС-БСР отмечено нагноение послеоперационной раны (Р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Рис. 4. Восстановление опорности раненой конечности и полной амплитуды движений в тазобедренном и коленном суставах у пациента М. через три месяца после операции.
винтов (LCP), имплантации динамически компрессирующих пластин с ограниченным контактом (LC-DCP) и чрескостного остеосинтеза аппаратами внешней фиксации) показал наибольшую эффективность использования первой из них.
2. Применение у пациентов основной группы пластин с угловой стабильностью винтов (LCP) в сочетании с малоинвазивной хирургической техникой, описанной в статье, обеспечило статистически достоверные преимущества перед двумя другими группами сравнения по следующим показателям: средний объем интраоперационной кровопотери, средние сроки послеоперационного стационарного лечения, средние сроки консолидации огнестрельных переломов, частота послеоперационных осложнений, потребность в костной аутопластике, нуждаемость в повторных госпитализациях, средние сроки и полнота восстановления функции поврежденных конечностей.
3. Использование системы LCP у раненых с низкоэнергетическими огнестрельными ранениями конечностей позволяет обеспечить: внеочаго-вость фиксации костных отломков; минимальную травматичность операции; функциональный стабильный остеосинтез с сохранением микроподвижности костных фрагментов; а также возможность раннего восстановления мышечной активности и объема движений в суставах поврежденного сегмента. Техника малоинвазивного остеосинтеза пластинами LCP дает возможность сохранять костную ткань в зоне перелома, а также предотвращать нанесение дополнительных повреждений мягким тканям и кровеносным сосудам.
4. Использование классификации Gustillo & Anderson помогает правильно оценить тяжесть повреждений при огнестрельных переломах костей конечностей, выбрать правильную тактику лечения, необходимый объем хирургической обработки ран и оптимальный способ остеосинтеза.
1. Бережной, С.Ю. Фиксаторы с угловой стабильностью в повседневной практике травматолога У С.Ю. Бережной УУ Современные технологии в травматологии и ортопедии : матер. III междунар. конгресса. - M., 2006. - С. 19.
2. Лазарев, А.Ф. Подкожно-субфасциальный малоин-вазивный остеосинтез внесуставных переломов нижней трети большеберцовой кости пластинами с блокирующими винтами У А.Ф. Лазарев, Э.И. Солод, А.О. Рагозин УУ Bестн. травматологии и ортопедии им. H.H. Приорова. — 2006.- № 1. — С. 7- 12.
3. Шаповалов, B.M. Боевые повреждения конечностей: инфраструктура ранений и особенностей состояния раненых в период локальных войн У B.M. Шаповалов УУ Травматология и ортопедия России. - 2006. - № 2. - С. 301-302.
4. Шаповалов, B.M. Боевые повреждения конечностей: патофизиологические механизмы раневого процесса У B.M. Шаповалов, A.H. Ерохов УУ Травматология и ортопедия России. - 2006. - № 2. - С. 303-304.
5. Gautier E. Основные рекомендации по клиническому применению системы LCP У E. Gautier, C. Sommer УУ Margo Anterior. - 2004. - № 1-2.- С. 3-14.
6. Gustilo, R.B. Problems in the management of type III (severe) open fractures: a new classification of type III open fractures У R.B. Gustilo, R.M. Mendoza, D.N. Williams УУ J. Trauma. - 1984. - Vol. 24. - P. 742.
7. Schutz, M. Less invasive stabilization system (LISS) in the treatment of distal femoral fractures У M. Schutz, M. Miller, M. Kaab, N. Haas ^ Acta Chir. Orthop. Traumatol. Cech. - 2003. - Vol. 70, N 2. - Р. 74-82.
а) Показания для остеосинтеза диафиза бедра пластиной:
- Плановые: перелом диафиза бедренной кости, особенно открытые переломы 1 и 2 типа, множественные травмы.
- Противопоказания: открытый перелом 3 типа, тяжелые повреждения мягких тканей.
- Альтернативные операции: интрамедуллярный остеосинтез, внешняя фиксация, вытяжение.
б) Предоперационная подготовка:
- Предоперационные исследования: этот тип перелома возникает при воздействии значительной силы, поэтому исключите сочетанные повреждения с помощью клинического и рентгенологического исследования.
- Предупреждение: опасайтесь кровопотери.
- Подготовка пациента: инфузия крови в случае необходимости.
в) Специфические риски, информированное согласие пациента:
- Инфекция
- Повреждение сосудов и нервов
- Удаление фиксатора
- Возможен забор губчатой кости
г) Обезболивание. Общее обезболивание, реже спинальная или эпидуральная анестезия.
д) Положение пациента. Лежа на спине.
е) Доступ. Прямой латеральный разрез.
ж) Этапы операции:
- Разрез кожи
- Отделение мышцы
- Обнажение места перелома
- Очистка места перелома
- Протяжной винт
- Контурирование пластины ДК (динамической компрессии)
- Вкручивание винтов
- Дренаж, закрытие раны
и) Меры при специфических осложнениях. В экстренных ситуациях при множественной травме используйте внешнюю фиксацию.
к) Послеоперационный уход после остеосинтеза диафиза бедра пластиной:
- Медицинский уход: удалите активные дренажи на 2-й день. Частичная весовая нагрузка на конечность с 8-й недели, полная нагрузка с 12-й недели. Удаление фиксатора через 1-1,5 года.
- Активизация: сразу же.
- Физиотерапия: ранние упражнения.
- Период нетрудоспособности: 12-16 недель.
л) Этапы и техника остеосинтеза диафиза бедра пластиной:
1. Разрез кожи
2. Отделение мышцы
3. Обнажение места перелома
4. Очистка места перелома
5. Протяжной винт
6. Контурирование пластины ДК (динамической компрессии)
7. Вкручивание винтов
8. Дренаж, закрытие раны
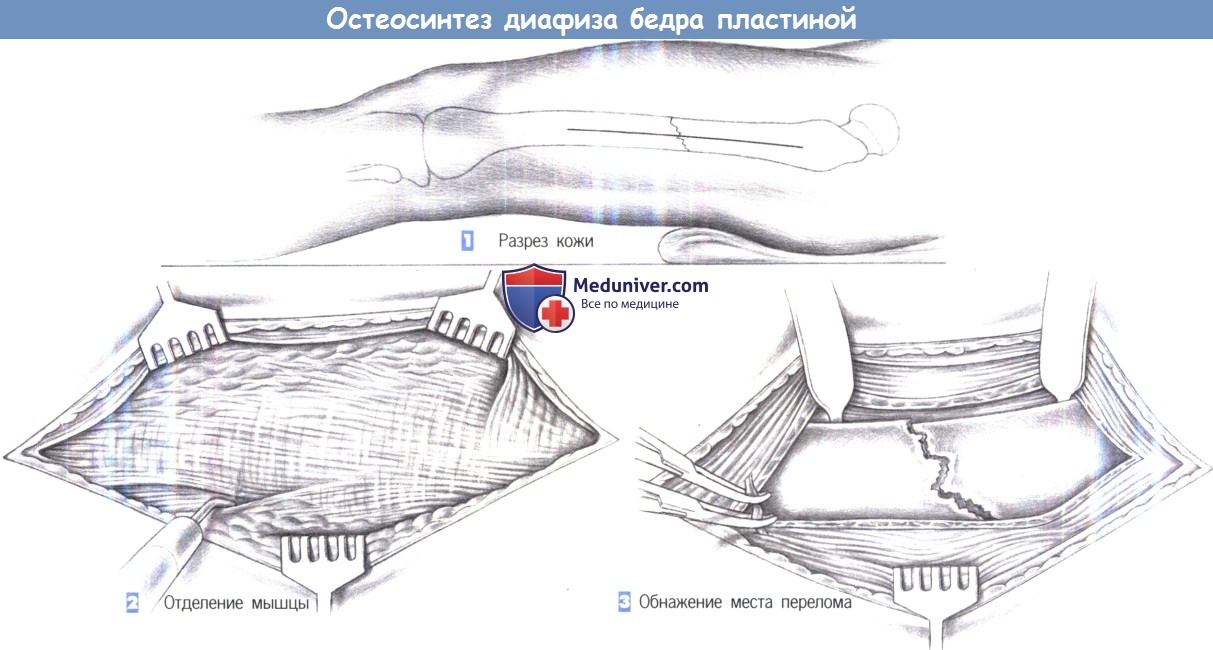
1. Разрез кожи. Разрез кожи проводится продольно по линии, соединяющей больший вертел и латеральный надмыщелок. Подкожная ткань рассекается до подвздошно-большеберцовой связки.
2. Отделение мышцы. После обнажения латеральной широкой мышцы она отделяется вдоль своего дорсального края и отводится в вентральном направлении. Отделение может быть выполнено скальпелем или режущей диатермией. Прикрепление мышцы иногда находится настолько дорзапьно, что требуется пересечение самой мышцы.
3. Обнажение места перелома. Отведенная мышца удерживается краниально двумя крючками Гофмана, которые вводятся за бедренную кость. Теперь место перелома обнажено. Мелкие сосуды пересекаются между зажимами Оверхольта.
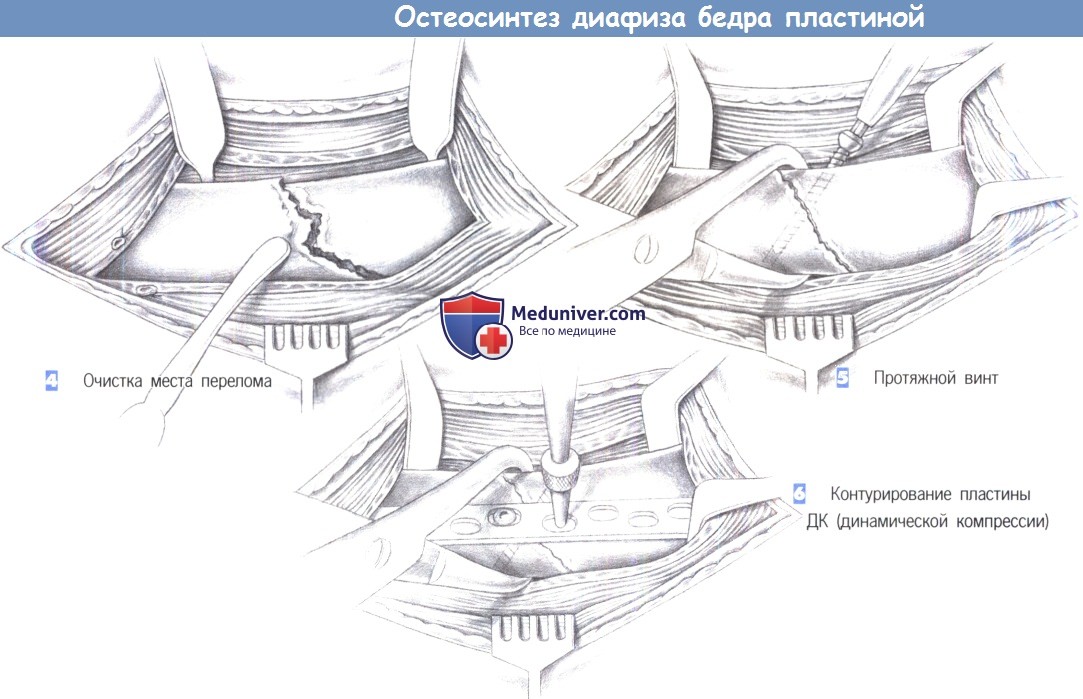
4. Очистка места перелома. Следующий шаг включает очистку места перелома и подготовку к репозиции. Если перелом вколоченный, то проведения репозиции не требуется. Однако часто концы отломков смещены сильной тягой мышц бедра и могут быть сопоставлены только с приложением значительной силы. В этих случаях, чтобы сопоставить отломки, иногда необходимо использовать бедренный дистрактор.
5. Протяжной винт. После успешной репозиции достигнутое положение поддерживается репозиционными щипцами, с контурированной пластиной ДК или без нее. Для подкрепления репозиции используется межфрагментарная фиксация протяжной винтом, пересекающим место перелома под прямым углом.
6. Контурирование пластины ДК. Когда перелом сопоставлен протяжным винтом (в случае необходимости, несколькими протяжными винтами), латерально можно разместить широкую нейтрализующую или опорную пластину.

7. Вкручивание винтов. Использованию пластин ДК рекомендуется для создания компрессии в области перелома путем эксцентричного вкручивания винтов. С этой целью винты около перелома вкручиваются асимметрично, после чего другие винты вкручиваются в соответствующие отверстия. В целом, при переломах бедра достаточно создать, по крайней мере, семь точек захвата кортикального слоя в обоих главных фрагментах выше и ниже перелома. Фиксация винтов, удаленных от перелома, может ограничиться только одним кортикальным слоем.
8. Дренаж, закрытие раны. Подвздошно-большеберцовая связка восстанавливается над субфасциальным дренажом отдельными швами. Операцию завершает подкожный активный дренаж, подкожные швы и кожные скрепки.
Остеосинтез — соединение отломков костей. Цель остеосинтеза — обеспечение прочной фиксации сопоставленных отломков до полного их сращения.
Современные высокотехнологичные методы остеосинтеза требуют тщательного предоперационного обследования пациента, проведение 3D томографического обследования при внутрисуставных переломах, четкого планирования хода оперативного вмешательства, техники ЭОП во время проведения операции, наличия наборов инструментов для установки фиксаторов, возможность выбора фиксатора в размерном ряду, соответствующей подготовки оперирующего хирурга и всей операционной бригады.
Различают два основных вида остеосинтеза:
1) Внутренний (погружной) остеосинтез – это метод лечения переломов при помощи различных имплантатов, которые фиксируют костные отломки внутри тела пациента. Имплантанты представляют собой штифты, пластины, винты, спицы, проволоку.
2) Наружный (чрескостный) остеосинтез, когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов внешней фиксации (самым распространенным из которых является аппарат Илизарова).
Абсолютными показаниями к остеосинтезу являются переломы, которые без оперативного скрепления отломков не срастаются, например переломы локтевого отростка и надколенника с расхождением отломков, некоторые типы переломов шейки бедренной кости; внутрисуставные переломы (мыщелков бедренной и большеберцовой костей, дистальных метаэпифизов плечевой, лучевой костей ) переломы, при которых существует опасность перфорации костным отломком кожи, т.е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва.
Относительными показаниями служат невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
Противопоказаниями к погружному остеосинтезу являются открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, местный или общий инфекционный процесс, общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
Остеосинтез при помощи штифтов (стержней)
Такой вид оперативного лечения называется еще внутрикостным или интрамедуллярным. Штифты при этом вводят во внутреннюю полость кости (костномозговую полость) длинных трубчатых костей, а именно их длинной части - диафизов. Он обеспечивает прочную фиксацию отломков.
Преимуществом интрамедуллярного остеосинтеза штифтами считаются его минимальная травматичность и возможность нагружать сломанную конечность уже через несколько дней после оперативного лечения. Используются штифты без блокирования, которые представляют собой округлые стержни. Их вводят в костномозговую полость и заклинивают там. Такая методика возможна при поперечных переломах бедренной, большеберцовой и плечевой костей, которые имеют костномозговую полость достаточно большого диаметра. При необходимости более прочной фиксации отломков применяется рассверливание спинномозговой полости при помощи специальных сверл. Просверленный спинномозговой канал должен быть на 1 мм уже диаметра штифта, для его прочного заклинивания.
Для увеличения прочности фиксации применяются специальные штифты с блокированием, которые снабжены отверстиями на верхнем и нижнем конце. Через эти отверстия вводят винты, которые проходят через кость. Данный вид остеосинтеза называют блокированный интрамедуллярный остеосинтез (БИОС). На сегодняшний день существует множество различных вариантов штифтов для каждой длинной трубчатой кости (проксимальный плечевой штифт, универсальный плечевой штифт для ретроградной и антеградной установки, бедренный штифт для чрезвертельной установки, длинный вертельный штифт, короткий вертельный штифт, большеберцовый штифт).
Так же применяются самоблокирующиеся интрамедуллярные штифты системы Fixion, применение которых позволяет максимально сократить сроки проводимого оперативного вмешательства.

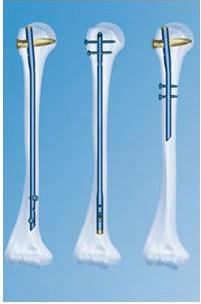

С помощью блокирующих винтов достигают прочной фиксации штифта в участках кости выше и ниже перелома. Зафиксированные отломки не смогут смещаться по длине, или поворачиваться вокруг своей оси. Такие штифты могут использоваться и при переломах вблизи концевого участка трубчатых костей и даже при оскольчатых переломах. Для этих случаев изготавливаются штифты специальной конструкции. Кроме этого штифты с блокированием могут быть уже костномозгового канала кости, что не требует рассверливания костномозгового канала и способствует сохранению внутрикостного кровообращения.
В большинстве случаев блокированный интрамедуллярный остеосинтез (БИОС) настолько стабилен, что пациентам разрешается дозированная нагрузка на поврежденную конечность уже на следующие сутки после операции. Более того, такая нагрузка стимулирует формирование костной мозоли и сращение перелома. БИОС является методом выбора при переломах диафизов длинных трубчатых костей, особенно бедра и большеберцовой кости, так как с одной стороны в наименьшей степени нарушает кровоснабжение кости, а с другой стороны оптимально принимает осевую нагрузку и позволяет сократить сроки использования трости и костылей.
Накостный остеосинтез пластинами
Накостный остеосинтез выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия. Через отверстия пластину соединяют с костью при помощи винтов.
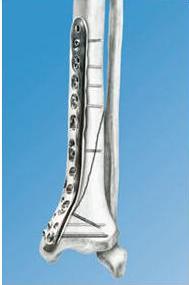
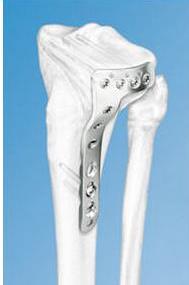
Последним достижением в области накостного остеосинтеза являются пластины с угловой стабильностью , а теперь еще и с полиаксиальной стабильностью ( LCP). Помимо резьбы на винте, с помощью которой он вкручивается в кость и фиксируется в ней, есть резьба в отверстиях пластины и в головке винта, за счет чего шляпка каждого винта прочно фиксируется в пластине. Такой способ фиксации винтов в пластине значительно увеличивает стабильность остеосинтеза.


Созданы пластины с угловой стабильностью для каждого из сегментов всех длинных трубчатых костей, имеющие форму, соответствующую форме и поверхности сегмента. Наличие предизгиба пластин оказывет значительную помощь при репозии перелома.
Чрескостный остеосинтез аппаратами внешней фиксации
Особое место занимает наружный чрескостный остеосинтез, который выполняется с помощью дистракционно-компрессионных аппаратов. Этот метод остеосинтеза применяется чаще всего без обнажения зоны перелома и дает возможность произвести репозицию и стабильную фиксацию отломков. Суть метода заключается в проведении через кость спиц или стержней, которые фиксируются над поверхностью кожи в аппарате внешней фиксации. Существуют различные виды аппаратов (монолатеральные, билатеральные, секторные, полуциркулярные, циркулярные и комбинированные).
В настоящее время все чаще отдается предпочтение стержневым аппаратам внешней фиксации, как наименее массивным и обеспечиващим наибольшую жесткость фиксации костных фрагментов.
Аппараты внешней фиксации незаменимы при лечении сложной высокоэргичной травмы (к примеру огнестрельной или минно-взравной), сопровождающейся массивными дефектами костной ткани и мягких тканей, при сохраненном периферичечском кровоснабжении конечности.
В нашей клинике проводится:
- стабильный остеосинтез (интрамедуллярный, накостный, чрескостный) длинных трубчатый костей – плеча, предплечья, бедра, голени;
- стабильный остеосинтез внутрисуставных переломов (плечевой, локтевой, лучезапястный, тазобедренный, коленный, голеностопный суставы);
- остеосинтез костей кисти и стопы.
Читайте также:


