Отвод в тазобедренном суставе
Все двигательные функции человек осуществляет с помощью суставов. Они разнятся по размеру и функциям. Тазобедренные сочленения являются самыми большими и обеспечивают человеку способность передвигаться. При травмах или структурных изменениях применяют тазобедренный бандаж, способный поддерживать соединение, снижать на него напряжение. Поскольку суставы постоянно испытывают груз всего тела, их суставная поверхность травмируется, появляются патологические изменения. Фиксатор в отличие от протеза является временным поддерживающим приспособлением.

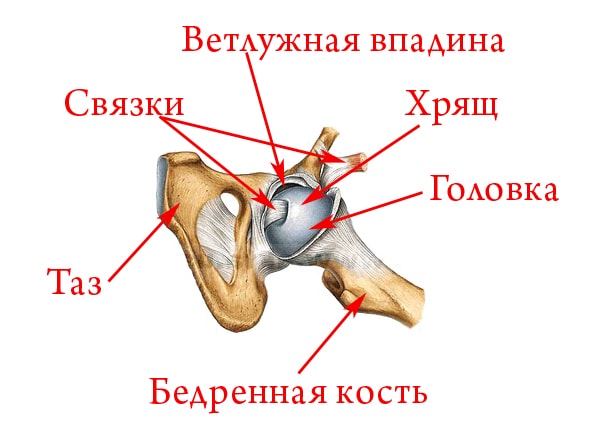
Сустав тазобедренный
Зачем нужен ортез на тазобедренный сустав
Травму бедра, где задействован тазовый сустав, получить не сложно, а вылечить проблематично, потому что он достаточно большой и его трудно правильно зафиксировать. Именно обездвиживание соединения в комплексе с медикаментозной терапией дает способность человеку выздороветь и восстановить прежнюю подвижность. Гипс, лангета или шина в этом случае мало эффективны. Ортез на тазобедренный сустав имеет разные размеры, конструкцию и степень жесткости. Применяется изделие для восстановления функций соединения после повреждений, операций или при наличии структурных повреждений.
Целью ношения ортеза является обеспечения разной степени фиксации соединения костей. Для лечения патологий разной сложности используют:
- бандажи – мягкие эластичные приспособления;
- ортезы – содержат мягкий пластиковый или металлический каркас;
- туторы – разной жесткости приспособления, имеющие шарниры.
В зависимости от вида конструкции они имеют разную функциональную способность и служат для легкой, средней или полной иммобилизации. Особенно эффективны конструкции при лечении патологий суставов у пожилых людей, поскольку регенерация тканей у них снижена, к тому же во время терапии возникают различные осложнения. У взрослых с возрастом изменяется суставная поверхность, развивается хроническое воспаление, ведущее к коксартрозу. Именно таким пациентам рекомендуют долгое время носить бедренный корсет.
Виды бандажей
Бандажный фиксатор имеет два типа: мягкий и жесткий. Они применяются в зависимости от ожидаемого лечебного эффекта. Для профилактики заболеваний двигательной системы используют мягкие конструкции. В случаях, требующих надежной фиксации, пользуются жесткими моделями. Кроме этого, бандаж бывает правым или левым, в зависимости от того, на какую сторону будет надето изделие. Выбирать приспособление нужно, учитывая эту деталь. Также производители предлагают отдельно женские и мужские модели. Детским ортопедическим конструкциям отводится отдельная группа.
Такие конструкции используют в случае, когда требуется полностью или частично обездвижить сочленение. Корсет на тазобедренный сустав жесткой фиксации может быть одно- или двусторонним. Первая модель имеет две пластины, которые соединяются шарнирами. Благодаря этому есть возможность регулировать движения (отведение в сторону, сгибание вверх или вниз), поэтому человек может двигать ногой, отводить ее в сторону. Такая повязка крепится с одной стороны на талии, а другая расположена на бедре.
Совет! Компрессионный ортез не нужно покупать самому, даже если к нему прилагается описание, поскольку есть разные модели. Определить, какой именно вид фиксатора нужен, может только врач.

Жесткая конструкция
Есть спортивные модели ортезов, предназначенные для поддержания сочленения и снятия на него повышенного давления. Во время соревнований или тренировок они предупреждают разрыв или растяжение связок. Крепятся они на талии, закрывают крестец, а нижний край фиксируется на бедре.

мягкий бандаж
Такие конструкции применяются для исправления дисплазии тазового сочленения. Болезнь чаще диагностируется у новорожденных, характеризуется неправильным отведением ноги в суставе (по сути, это вывих). Приспособление представляет собой пластиковое изделие, которое одевается на ребенка при разведенных в коленях ножках, крепится на плечах и голенях. Устройства бывают жесткие, регулируемые и полужесткие. Выбирает модель детский ортопед, он же устанавливает срок ношения ребенком ортеза.

Детский бандаж
Когда нужно носить бандаж и когда делать этого нельзя
Назначают ношение бандажей разной жесткости при следующих патологиях:
- переломе шейки бедренной кости;
- повреждении костей тазового сустава;
- дисплазии сустава тазовых костей у грудничков;
- нестабильности костей сочленения;
- артрите, артрозе;
- структурных изменениях суставной поверхности.
Есть ситуации, при которых нельзя использовать ортез. Это:
- наличие кожных заболеваний в районе бедра;
- незаживающие раны в области ношения повязки;
- нарушение венозного кровотока;
- беременные женщины;
- сильный отек бедра;
- опухоли в тазобедренном участке;
- невправимые грыжи.
Кроме этого, бандажи нельзя носить при обострении заболевания, а также в первые 1-2 дня после травмы. Если же есть воспалительный процесс, то корсет не одевают 4-5 дней.
Как выбрать бандаж
Выбрать бандаж для фиксации тазобедренных костей соединения должен ортопед. Он же указывает, как правильно носить и ухаживать за изделием.
Важно! Тазобедренный фиксатор должен быть подобран строго по рекомендациям врача. Халатность в использовании ортеза может привести к нарушению кровообращения, что провоцирует тромбообразование.
Выбирая изделие, нужно следовать некоторым правилам:
- Приобретать фиксатор необходимо только своего размера. Меньший ортез будет травмировать и излишне сдавливать ткани. Большой фиксатор не создаст нужной иммобилизации.
- Купить нужно ту модель, которая хорошо села на сустав. Для этого предварительно необходимо примерить изделие.
- Прежде чем купить изделие, нужно ознакомиться с заводом-изготовителем. Не стоит приобретать конструкции сомнительных производителей.
- Предпочтение нужно отдать моделям, имеющим внутри мягкие вставки, предохраняющие кожу от натирания.
- Аллергикам нужно ознакомиться с составом изделия и убедиться, что там нет материалов, содержащих аллерген.
Купить конструкции можно в магазинах медтехники, где представлены разные по размерам и моделям, а также ценам фиксаторы. Если самостоятельно нельзя подобрать ортез, то лучше обратиться к специалистам.
Как правильно носить бандаж
К каждому изделию прилагается инструкция по эксплуатации, где точно указано, как нужно пользоваться бандажом на бедро.
- Надевать изделие нужно на тонкое х/б белье и только в лежачем положении. Так мышцы хорошо расслабляются.
- Перед сном изделие снимают. Исключением являются жесткие ортезы, которые по предписанию доктора нужно носить постоянно определенное время.
- Если изделие неисправно, то носить, а тем более ремонтировать самостоятельно его не стоит.
- При одевании фиксатора нельзя сильно тянуть за крепежи, чтобы не переломать их. Если сломать фиксирующие детали, то ортез выходит из строя и его применение бессмысленно.
Ортопеды советуют покупать ортезы, регулируемые с помощью ремней или липучек. Так при наборе лишней массы больному не нужно будет покупать новое приспособление.

Правила одевания бандажа
Небольшое заключение
Ортезы для тазового сустава необходимы для комплексного лечения повреждений сочленений, а также для предупреждения развития патологий двигательной системы. Но самостоятельно прописывать их ношение не стоит, поскольку постоянное нахождение в ортезе приводит к дряблости мышц и затеканию сустава.


Заболевание преимущественно поражает лиц старше 40-45 лет. Причем с возрастом частота патологии только растет.
Коксартороз имеет множество причин, которые его вызывают. В связи с чем, различают 2 формы патологии.
· Первичный коксартроз. Причины появления патологии неизвестны.
· Вторичный коксартроз. Патологический процесс возникает по причине различных заболеваний тазобедренного сустава.
Вторичный коксартроз возникает на фоне привычного вывиха бедра (самый частый результат дисплазии сустава), артрит тазобедренного сустава, травмы сустава, болезнь Пертеса. Последняя патология развивается у детей от 3 до 14 лет. Мальчики болеют чаще девочек (в 2-3 раза чаще). Это единственная причина развития коксартроза у детей. Все остальные относятся к взрослым.


Одновременно с разрушением костных компонентов сустава из-за нарастания недостаточности кровообращения (оно начинается вместе с периодом роста остеофитов) начинают страдать мышцы и связки. Все это приводит к слабости в соответствующей конечности.
Начальная стадия заболевания часто протекает незаметно. Часто это связано с тем, что заболевание незаметно появляется на фоне других. Но, нередко это происходит из-за медленного протекания процессов. Больные часто не успевают заметить, как у них происходят изменения со стороны тазобедренного сустава.

К концу начальной стадии человека начинает беспокоить боль в области сустава. Иногда она может локализоваться в бедре или паховой области. Боль чаще всего возникает после нагрузок и ближе к вечеру.
Для развернутой стадии характерна вечерняя скованность (сустав становится к вечеру тугоподвижным). Боли становятся более выраженными, появляется слабость пораженной конечности. Больной может замечать укорочение больной ноги. При ходьбе появляется хромота.
Финальная стадия характеризуется потерей двигательной активности в суставе.
Диагностика заболевания обязательно включает сбор анамнеза, осмотр и рентгенографию. Последняя позволяет визуализировать костные изменения в полости сустава. Иногда ее можно заменить ультразвуковым исследованием. В некоторых случаях может понадобиться артроскопия.

2. Тендиноз (тендинит) ягодичных мышц
Тендиноз (тендинит) ягодичных мышц – восспалительно-дистрофическое заболевание сухожилий ягодичных мышц. Заболевание начинается с воспаления сухожилия. Поражает с одинаковой частотой оба пола. Чаще всего характерно для молодых активных людей, занимающихся легкой атлетикой.

Заболевание связано с различными факторами, приводящими к травматизации или нарушению кровоснабжения сухожилий ягодичных мышц.
· Травмы сухожилий ягодичных мышц. Чаще всего это бывает при ушибах и растяжениях.
· Артрит и артроз тазобедренного сустава.
· Перенапряжение и травматизация (микротравмы при нагрузках). Например, при занятиях спортом.
· Деформация позвоночника. Является результатом неправильной осанки и приводит к неравномерной нагрузке на тазовые мышцы (в том числе и на ягодичные).
· Нарушение формирования сухожилий бедра и связочного аппарата тазобедренного сустава.
Патология начинается с тендинита – воспаления сухожилий. Патология очень часто приобретает хроническое течение и постепенно приводит к дистрофическим изменениям сухожилия (тендопатия). Это приводит к перерождению его волокон у места прикрепления к кости. В данном случае это бедренная кость.
Перерождение начинается с постепенного замещения волокон сухожилия хрящевыми элементами. Вначале процесса, хондробласты (клетки, продуцирующие составные компоненты хрящевой ткани) встраиваются между волокнами коллагена. По мере разрушения волокон, их место начинает занимать хрящевая ткань. В последующем она обызвествляется и постепенно заменяется на костную ткань.

Развитие тендинита и тендиноза происходит в несколько этапов.
1. На первой стадии начинает развиваться тендинит. В области бедра, паховой области и ягодицах возникают боли различной интенсивности (зависит от выраженности патологического процесса). Они часто бывают ноющего или режущего характера. Во время движений ногой в бедре. Проходят в покое.
2. Время второй стадия приходится на пик развития тендинита. Нагрузки на бедро становятся невозможными из-за того, что боли сопровождают каждое движение. При этом после прекращения нагрузок они проходят не сразу. Движения в бедре ограничены. Но пока только из-за болей.
3. Третья стадия начинается с постепенного угасания тендинита. Но он сменяется не выздоровлением, а явлениями перерождения волокон сухожилия – тендинозом. Боли становятся менее интенсивными, но они практически постоянны. Движения приводят к их усилению, но в покое боли не проходят, что требует приема обезболивающих. Мышцы, в сухожилиях которых развивается тендиноз, напряжены. Важным симптом данного этапа является появление хруста при поворотах бедром.
Для диагностики на стадии тендинита достаточно сбора анамнеза и осмотра пациента. Боль возникает при определенных движениях, проходит в покое. Чувство скованности сустава связано только с болевым синдромом.
На стадии тендиноза кроме выше описанных методов диагностики существенную помощь могут оказать: рентгенография, томография и ультразвуковое исследование.

3. Синдром грушевидной мышцы
Синдром грушевидной мышцы – патологическое состояние, развивающееся при сдавливании грушевидной мышцей седалищного нерва. Эта патология встречается у каждого второго, болеющего пояснично-крестцовой радикулопатией.

Грушевидная мышца связывает крестец с большим вертелом бедренной кости. Она проходит через большое седалищное отверстие таза. При этом она занимает около ¾ его пространства. Свободным остаются небольшие пространства у верхнего и нижнего края отверстия. Через них проходят сосуды и нервы.
В развитие синдрома ведущее значение имеет спазм грушевидной мышцы. Он вызывает сдавление седалищного нерва и сосудистого пучка. Степень давления зависит от силы спазма.
Причины спазма мышцы могут иметь как вертеброгенную (связанную с нервными стволами спинного мозга), так и невертеброгенную природу.
· Радикулопатии в пояснично-крестцовых нервных сегментах. Точнее – от первого поясничного, до первого крестцового.
· Травмы позвоночника и спинного мозга.
· Заболевания позвоночника и спинного мозга.
· Патологии поясничных позвонков, приводящие к сужению спинномозгового канала.
Невертеброгенные причины связаны с заболеваниями фасции грушевидной мышцы и ее волокон. Иногда к спазму могут приводить иррадиации болей от тазовых органов.

состоят из симптомов, которые объединены в несколько групп.
· Локальные симптомы возникают непосредственно в проекции мышцы и окружающем ее пространстве.
· Симптомы сдавления седалищного нерва.
· Симптомы сдавления сосудов, проходящих через большое седалищное отверстие. К этим сосудам относятся нижняя ягодичная и внутренняя половая артерии.
К локальным симптомам относят боли и спазмы мышц малого таза. Боли носят ноющий и тянущий характер. Они локализованы в области ягодиц, костей таза. Боли усиливаются при ходьбе. В состоянии покоя боли проходят. Особенно быстро боли проходят, если сидеть с раздвинутыми ногами.
К симптомам сдавления сосудов относятся признаки их спазма. Это перемежающая хромота и бледность нижней конечности. Они быстро проходят после кратковременного отдыха.
При диагностике синдрома основная роль отводится сбору анамнеза и пальпации грушевидной мышцы. Возможно ее прощупывание при полном расслаблении ягодичной мышцы в положении пациента на боку. Инструментальные методы: УЗИ, МРТ. 
При пассивном приведении бедра с одновременной ротацией его внутрь происходит появление болей в области ягодицы, отдающих по задней поверхности нижней конечности. Это называется симптомом Бонне-Бобровниковой.
Если поколачивать по ягодице на стороне поражения грушевидной мышцы, то возникает боль, которая распространяется по задней поверхности бедра.

4. Трохантерит (вертельный бурсит)
Трохантерит или вертельный бурсит – воспаление сухожилий двух ягодичных мышц (малой и средней) в области крепления трохантером. Так называется отросток бедренной кости. Одновременно происходит воспаление слизистой сумки, расположенной в непосредственной близости от мест крепления сухожилий с костью.
Заболевание встречается у лиц от 40 до 60 лет. Чаще всего им страдают женщины.
Патогенез и причины патологии

Причины патологии связаны с травматизацией сухожилий. Она может быть вызвана как прямым повреждением (ушибы, растяжения), так и перегрузками.
Провоцирует развитие заболевания несколько факторов:
· сидячий образ жизни;
· гиподинамии (малоподвижный образ жизни);
· искривления позвоночника, приводящие к нарушению рациональных нагрузок на нижние конечности;.
Клиническая картина и течение патологии
Основная жалоба – боли при лежании на больном боку, при подъеме по лестнице, вращении бедра внутрь. Иногда боли могут отдавать в бедро и ниже по ноге. При этом их усиления при спуске по лестнице или ходьбе по прямой траектории практически нет.
Боли чаще всего локализованы в области большого вертела. Они ограничивают объем активных движений в бедре. При этом пассивные движения безболезненны.
Заболевание протекает в двух формах:
Острый приступ сопровождается внезапно возникшими интенсивными болями при движении. Амплитуда движения значительно снижена.
Умеренное обострение протекает со слабо выраженным болевым синдромом. Чаще всего они провоцируются попыткой поворота бедра внутрь.
Диагностика заболевания включает осмотр (в том числе и пальпацию), сбор анамнеза и некоторые лабораторно-инструментальные методы.
При осмотре можно увидеть наружную ротацию (поворот) стопы при ходьбе. Так пациенты стремятся уменьшить боли при ходьбе. При пальпации отмечается резкая болезненность в области трохантера.
Рентгенография необходима, по большей части, для исключения травматических поражений бедра. Достоверные методы исследования (МРТ и УЗИ).

5. Импинджмент синдром
Импинджмент синдром – результат длительного патологического соприкосновения головки бедренной кости (иногда шейкой) и вертлужной впадины. Из-за чего по краям впадины появляются остеофитные разрастания.
Патогенез и виды патологии
В норме вертлужная впадина является вместилищем головки бедренной кости. Вместе они и образуют тазобедренный сустав. На медицинском языке они конгруэнтны (подходят друг другу как ключ к замку).
· Кулачковый тип (Cam-тип). Аномалия характерна для бедренной кости. Она имеет утолщенную и видоизмененную головку. Реже встречается утолщение шейки кости.
· Смешанный тип. Аномалии развиваются в обоих костных массивах, составляющих тазобедренный сустав.

Причины синдрома и его распространенность
Развитие импинджмент синдрома связано с врожденными и приобретенными причинами.
Врожденные причины связаны только с аномалиями внутриутробного развития. Данных о генетических предрасположенностях к импинджмент синдрому нет. Такими аномалиями являются отклонения в развитии бедренной кости и вертлужной впадины.
Приобретенные причины связаны с травмами тазобедренного сустава и рядом заболеваний. К ним относят асептический некроз головки бедренной кости, бурсит тазобедренного сустава.
Пинсер-тип синдрома характерен для женщин старше 40 лет. Тогда как кулачковый тип преимущественно диагностируется у мужчин от 20 до 50. Но чаще всего (около 90% всех случаев) встречается смешанный тип, который развивается у обоих полов в примерно одинаковой пропорции. Приобретенные причины чаще приводят к заболеванию у детей. Приобретенные причины вызывают импинджмент синдром у взрослых.
Заболевание имеет два самых характерных симптома: боль и ограничение подвижности тазобедренного сустава. Для синдрома также характерен односторонний характер, т.е. заболевание развивается с одной стороны.
Боли локализуются в области паха, поясницы и зоны ягодиц. Характер болей индивидуален, но большинство описывают их как ноющие. Они возникают внезапно при попытке значительного внутреннего разворота ноги носками внутрь, при отведении ноги в сторону и повороте ее вперед. Боль возникает при длительном сидячем положении и длительном хождении. Уменьшение болей происходит в покое.

Ограничение подвижности в тазобедренном суставе нарастает по мере прогрессирования заболевания. На первых порах амплитуда движений снижена из-за болей. Но по мере разрастания остеофитов, ограничиваются и пассивные движения в суставе.
Диагностика синдрома включает:
· выполнение диагностических тестов;
· проведение инструментальных методов исследования (рентгенография, томография).
Из анамнеза врач получает представления о характере патологии, ее начале, провоцирующих факторах и т.п. При осмотре проводят измерения амплитуды активных и пассивных движений. Их сравнивают с нормами.
Диагностические тесты заключаются в выполнении несложных движений ногами в тазобедренном сустава. Инструментальные методы позволяют уточнить характер патологии и исключить сопутствующие заболевания или же выявить травмы тазобедренного сустава.

6. Хамстринг синдром
Хамстринг синдром – заболевание мышц задней поверхности бедра, происходящее по причине их хронического травматизма.

Характерно для спортсменов, занимающихся легкой атлетикой (особенно это касается бегунов).
Патогенез и причины
Хроническое повреждение мышц задней группы бедра вызывает их воспаление. Это приводит к увеличению их объема за счет отека. В результате чего происходит сдавливание седалищного нерва.
В клинической картине на первом месте стоит боль в ягодичной области, которая отдает по задней поверхности бедра. Она усиливается при напряжении мышц, при длительном положении сидя. Кроме того, боль возникает при пальпации седалищного бугра, пассивном сгибании бедра и разгибании голени, а также при активном сгибании ноги в коленном суставе. При длительном течении хамстринг-синдрома возможен и полный отрыв мышц от седалищного бугра.
Для выявления хамстринг-синдрома очень важным является тщательный осмотр (включая пальпацию), сбор анамнеза. Дополнительные методы исследования (МРТ, УЗИ) являются решающими в определении

степени повреждения мягких тканей. На томограммах и УЗ-сканах видны место и степень разрыва сухожилия или мышцы, а также сопутствующие отек и кровоизлияние. Они позволяют увидеть утолщение мышц задней поверхности бедра.
Для исключения переломов выполняют рентгенографию.
Хамстринг-синдром необходимо дифференцировать от ряда других возможных причин боли в ягодичной области и нижних конечностях (например, ишиас, синдром грушевидной мышцы)
Различные особенности жизни человека, физические нагрузки, травмы, внутренние заболевания, возрастные изменения могут привести к нарушению функционирования, поэтому нередко возникают болезни тазобедренного сустава, особенно у людей пожилого возраста. Также патология может затрагивать составные части сустава. Проблемы возникают как у мужчин, так и у женщин.
Заболевания сопровождаются различными признаками, но главным из них является боль. Проявляющиеся симптомы и изменения функционирования сустава являются основными критериями, по которым будет назначено лечение.

Разновидности воспалений тазобедренного сустава
Воспалительный процесс развивается в суставе при различных формах артритов. Они могут иметь инфекционную и неинфекционную природу. Основные симптомы артритов – боли в области паха с внутренней и внешней стороны бедра, иногда похожие на прострелы. Усиливаются при физических нагрузках, вставании из положения сидя.
Септические воспалительные процессы вызываются различными микроорганизмами или вирусами (грипп, стрептококк, стафилококк, другие). В этом случае патология начинает развиваться внезапно и стремительно. Появляется лихорадочное состояние, область пораженного сустава припухает, к ней невозможно притронуться из-за боли, которая становится резкой и нестерпимой.
Только если артрит вызван туберкулезной формой, болезнь проявляется постепенно, сначала возникает боль при ходьбе, которая иррадиирует в среднюю часть бедра, потом появляется ограниченность движений, а область сустава припухает. Со временем бедро больной ноги деформируется.
" alt="">
При гнойном процессе в результате попадания инфекции в полость сустава, развивающийся сепсис приводит к головной боли, общей слабости и высокой температуре тела. Движения сустава становятся невозможными. В этом случае лечение проводится несколькими антибиотиками одновременно.
К артритам инфекционного характера относятся:
- реактивный (после перенесенных инфекций);
- туберкулезный;
- гнойный.
На третьей стадии развития происходит деформация сустава. Болезнь может протекать с периодами ремиссий. Обычно у мужчин и женщин поражаются суставы обеих нижних конечностей. Также заболевание может иметь генетическую природу.
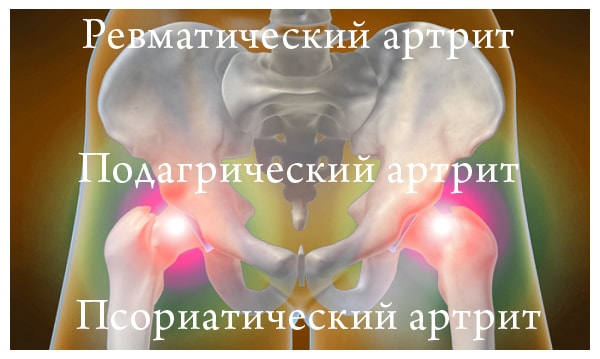
Причиной ревматического артрита становится перенесенное заболевание. Симптомы артрита: отечность и скованность движений. Подагрический артрит возникает по причине избытка в организме человека мочевой кислоты, он сопровождается сильными болями, отечностью и высокой температурой тела. Из-за псориатического артрита страдает позвоночник, патология вызывает синюшность и появляется по причине кожного псориаза.
Артроз тазобедренного сустава
Под коксарторозом или остеоартрозом тазобедренного сустава понимается деформирующий артроз, в результате которого сустав переживает дегенеративно-дистрофические изменения. Заболевания тазобедренного сустава нередко вызывают инвалидность у мужчин и женщин, коксартроз в этом вопросе стоит на первом месте.
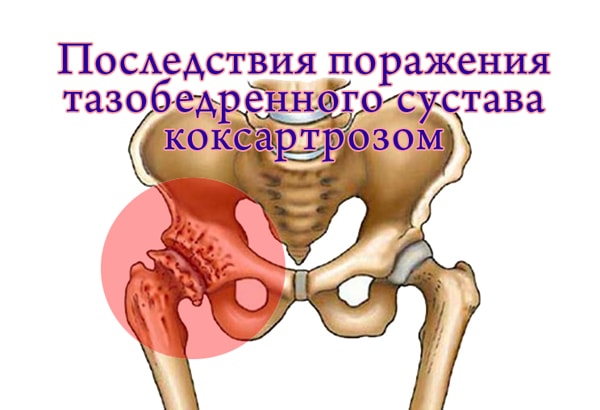
Инвалидность получают чаще люди пожилого возраста, но возникнуть патология может уже после 40 лет. Симптомы артроза появляются постепенно, с годами они усугубляются, поэтому заболевание может переходить из одной стадии в другую.
В самом начале боль в суставе появляется только после физических нагрузок, которыми может стать обычная ходьба на длительные расстояния. После отдыха болезненность стихает. В дальнейшем боль опускается до колена, отдает в пах и появляется после обычных ежедневных нагрузок. Параллельно с этим нарушается подвижность сустава, а мышцы бедра и ягодицы теряют тонус.
На третьей стадии боль беспокоит пациента даже ночью, когда нога находится в покое, при ходьбе появляется хромота, больной вынужден пользоваться тростью из-за укорочения конечности. Происходит атрофия мышц бедра. Лечение коксартроза зависит от степени поражения тазобедренного сустава, в тяжелых случаях больным требуется хирургическое вмешательство.
Механические повреждения тазобедренного сустава
Механическая патология связана с травматизацией взрослых и детей, она делится на:
- вывихи;
- переломы;
- растяжения или разрыв связок.
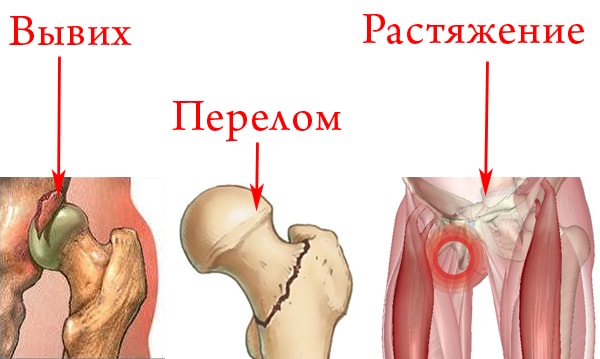
Вывихи имеют врожденную и приобретенную природу. Врожденная выявляется у новорожденных после первого осмотра в роддоме, она возникает из-за неправильного формирования тазовых костей в утробе или травмы во время родов. Симптомы врожденного вывиха – несимметричные складки кожи, различная длина ножек. Когда врач пытается развести согнутые ножки в стороны, ребенок плачет из-за резкой боли.
От приобретенного вывиха страдают больше дети по причине травматизации. Самопроизвольный вывих может произойти у человека с параличом. Хотя вывих тазобедренного сустава является редким явлением.
- резкая боль, которая не позволяет сидеть и вставать;
- невозможность совершать какие-либо движения ногой;
- отечность мягких тканей вокруг сустава;
- появление гематомы.
Главной проблемой для человека при механических повреждениях тазобедренного сустава становится перелом шейки бедра, потому что чаще всего патология требует оперативного вмешательства. Тем более что на восстановление уходит не один месяц, а человек должен длительно находиться в обездвиженном состоянии, это чревато осложнениями для любого возраста, но особенно пожилого.
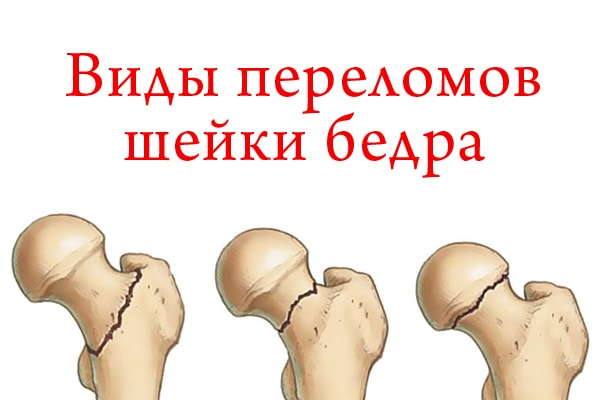
Проблема чаще затрагивает женщин. К тяжелым осложнениям перелома шейки бедра относится появление воспалительного процесса из-за проникновения инфекций и тромбоз.
- резкая боль, иррадиирующая в пах;
- невозможность движения ногой в положении лежа;
- быстро появляющаяся отечность;
- появление гематомы;
- выворачивание ноги наружу;
- отсутствие возможности ходить.
Лечение оперативным путем предполагает скрепление головки и тела кости с помощью хирургического винта или штифта, в других случаях проводится полная замена сустава протезом.

При возникновении чрезмерных нагрузок на тазобедренный сустав может произойти растяжение или разрыв (надрыв) соединительной ткани. При этом резкая боль ощущается в области паха, распространяясь на связки и сухожилия. Движения ногой вызывают усиление боли. Может возникнуть отечность.
Асептический некроз головки тазобедренного сустава
У мужчин молодого возраста проблемой становится некроз или отмирание костного мозга головки бедренной кости из-за нарушения кровообращения в области тазобедренного сустава. Симптомы заболевания схожи с другими болезнями тазобедренного сустава. Это:
- сильная боль в паху, которая отдает в поясницу, ягодицу, бедро;
- атрофия мышц бедра;
- хромота;
- укорочение конечности.
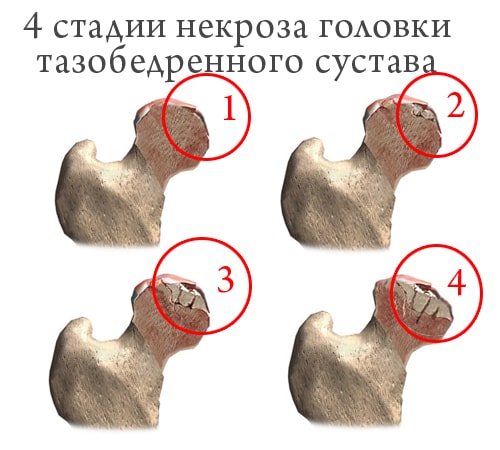
Патология может прогрессировать, если будет отсутствовать диагностика и лечение на начальной стадии. В итоге больному придется оперировать сустав, чтобы восстановить его кровоснабжение и длину ноги, предотвратить дальнейшую атрофию мышц бедра. Избежать осложнений можно с помощью лечебной гимнастики, которая приписывается врачом на начальной стадии заболевания.
Воспаление сумки бедренного сустава
Воспалительный процесс вертельной сумки носит название бурсит. Сумка или мешочек с жидкостью находится над выступом кости бедра. Проявляется бурсит несильной болью в ягодице, в положении лежа на боку. Боль может усилиться за короткое время (в течение суток), потому что в околосуставной сумке скопилась жидкость, а сухожилия трутся о поверхность бедренной кости.
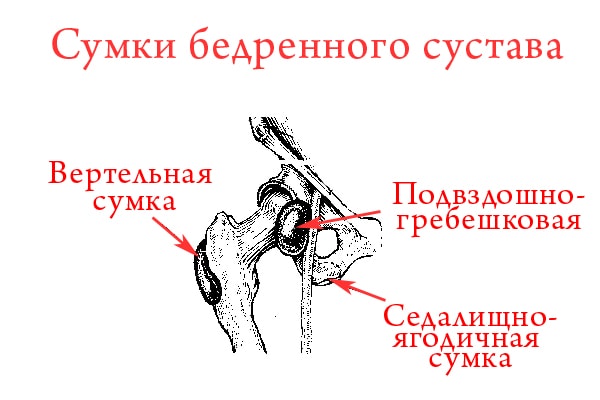
Наряду с появлением резких болей может повыситься температура тела и увеличиться окружность бедра. Если возникнет гнойная патология, потребуется хирургическое лечение для вскрытия, очищения сумки и установки дренажа. Это необходимо, чтобы предотвратить распространение сепсиса на тазобедренный сустав.
Наследственные заболевания
Болезнь Легга Кальве Пертеса может проявиться болью в тазобедренном суставе в детском или юношеском возрасте. Заболевание встречается у мальчиков. Симптомы обычно сначала появляются в одном суставе, а потом во втором. Если болезнь будет запущена, то произойдет деформация головки бедренной кости, атрофируются мышцы бедра и связки сустава.
" alt="">
Читайте также:


