Ожог на бедре после операции
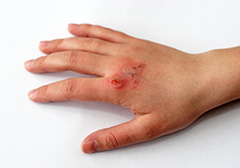
Через поврежденные при ожоге участи кожи в организм может проникнуть инфекция. Если ожог воспалился, необходимо срочно идти к врачу и сдавать анализы.
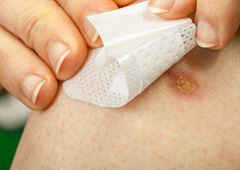
От уровня иммунитета зависит скорость заживления ран, в том числе и ожоговых.

Чтобы сдать анализы, провести УЗИ и ЭКГ не обязательно ехать в больницу. Можно пройти эти процедуры на дому.

Не тяните время, если дело касается здоровья. Медицинское обследование рядом с домом без очередей и переплаты!
Рентгенография по доступным ценам на самом современном оборудовании.
Ожог, или повреждение кожи под действием высокой температуры или при контакте с едким химическим веществом – одна из самых распространенных травм. Особенно часто обжигаются дети. Очень важно знать основные правила первой помощи и иметь в домашней аптечке подходящее эффективное средство для лечения после ожогов.
Способы лечения и процесс заживления ожогов будет напрямую зависеть от степени, площади и глубины поражения кожного покрова.
Лечение после ожогов
Выделяют четыре основных степени ожоговых повреждений:
- При ожоге I степени происходит повреждение эпидермиса, то есть поверхности кожи. После ожога наблюдается незначительный отек и покраснение кожи. Как правило, такой ожог проходит уже через два-три дня, не оставляя никаких следов.
- При ожоге II степени происходит образование волдырей. При правильном лечении и применении адекватной терапии и средств после ожогов заживление возможно через десять-двенадцать дней.
- Более серьезная, III степень ожога характеризуется некрозом тканей. При этом над раной образуется сухая корка, так называемый струп. При ожоге III степени А эпителиальные клетки кожи частично сохраняются, что способствует процессу самостоятельного заживления раны. А при ожоге III степени Б вся кожа погибает, а рана заживает очень медленно.
- Ожог IV степени сопровождается обугливанием кожи и глубоким поражением мышц, подкожных тканей и костей. При серьезных степенях ожога и большой площади поражения необходима срочная госпитализация.
При небольших поражениях особое значение для быстрого заживления тканей приобретает правильно оказанная первая помощь.
В первую очередь необходимо как можно скорее устранить причину ожога, прекратив воздействие огня или температуры на кожу. Пораженное место необходимо охладить, поместив в холодную воду или приложив сухой лед.
При оказании первой помощи не стоит сразу наносить на поврежденную ткань мази или крема после ожогов, сначала надо очистить неповрежденную поверхность вокруг пораженного участка с помощью эфира, а затем спирта.
Для того чтобы удалить из раны остатки омертвевшей ткани обычно используется изотонический раствор хлорида натрия. Если первая помощь будет оказана своевременно, поврежденная в результате ожога кожа заживет гораздо быстрее.
На этапе восстановления кожи главными задачами являются заживление и обеззараживание. Часто сразу же после ожога на коже возникает волдырь, содержащий прозрачную жидкость – плазму, которая просачивается через поврежденные ткани.
Если правильно обрабатывать волдыри после ожога, то воспаления и нагноения удастся избежать, и под волдырем начнет образовываться новый слой кожи, а через одну или две недели поврежденный участок подсохнет и отделится. На месте волдыря, как правило, остается светло-розовое пятно – новая молодая кожа. Кожа после ожога очень нежная и чувствительная, на этом этапе для ускорения ее регенерации рекомендуется использовать различные мази, крема и гели. Они помогают восстановить поврежденную ткань и удалить следы ожога.
При неблагоприятном развитии событий на поврежденном участке кожи может развиться инфекция, тогда происходит воспаление и нагноение волдыря. Воспалительный процесс приводит к повышению температуры, ознобу, слабости и восстановление после ожога становится более длительным. В результате инфекция может привести к образованию рубцов и шрамов после ожога. Если такое произошло, следует, не откладывая, обратиться к врачу, который назначит анализы. С их помощью будет выяснено, какова причина воспаления.
Шрамы, образовавшиеся в месте повреждения кожи, могут воспалиться, что часто приводит к образованию келоидного рубца, который выступает над кожей. Образование келоидного рубца чаще всего сопровождается зудом и жжением. Чаще всего значительные по размеру рубцы от ожогов лечат хирургическим путем. Шрам после ожога удаляется посредством иссечения рубца с последующим наложением косметического шва. Затем, после снятия швов, новый рубец обрабатывается специальными медикаментами, препятствующими разрастанию тканей.
Рубцы после ожога также могут лечить с помощью лазерной шлифовки. Для менее серьезных случаев используется так называемый химический пилинг, с применением фруктовых кислот. Кроме того, рекомендуется использование кремов, в состав которых входят активные регенерирующие компоненты.
Препараты, использующиеся для лечения после ожогов на разных стадиях, бывают нескольких видов – это спреи, кремы, мази, гели и повязки.
При наличии серьезных повреждений, когда контакт с раной вызывает сильные болезненные ощущения, рекомендуется использовать спреи. Они легко распыляются на пораженную поверхность, позволяя избежать дополнительного контакта с болезненным участком кожи.
Еще одним из средств для обработки кожи после ожогов являются различные противоожоговые повязки. Они пропитаны специальным составом, облегчающим боль и оказывающим антисептическое воздействие.
После получения термической травмы многие задаются вопросом, как быстро и каким образом заживает ожог. Время, которое потребуется для полного восстановления кожного покрова, индивидуально. Оно зависит от таких факторов, как возраст, степень и площадь поражения, характер травмирующего агента, состояние здоровья пострадавшего. Термические травмы наиболее тяжело подвергаются лечению и приводят к необратимым осложнениям у детей, пожилых и ослабленных пациентов. Ребенок может погибнуть даже при небольшой площади поражения.
Ожог заживает в несколько этапов. Их последовательность определяется степенью термической травмы, наличием гнойных осложнений в ране, характером травмирующего агента.
Степени ожога
Всего выделяют 4 степени ожога, которые отличаются глубиной поражения:
- Первая — характеризуется появлением отека, покраснением, повышением местной температуры на обожженном участке.
- При второй — на коже появляются пузыри разных размеров, которые имеют тенденцию к слиянию и увеличению. Содержимое булл серозного характера. Дно раны представлено поверхностным слоем кожи.
- Третья степень делится на 3А и 3Б. При 3A буллы содержат желеобразную массу, дно раны жизнеспособно. При этом поражении кожа может самостоятельно восстановиться. При 3Б степени пузыри содержат геморрагическую жидкость, на поверхности раны может сформироваться струп темного цвета. При этой глубине ожога поврежден ростковый слой эпидермиса, самостоятельно зажить рана не сможет.
- Четвертая степень сопровождается поражением не только кожи, но и глубоко лежащих мышц, сухожилий, связок, костей. На месте ожоговой раны образуется плотный черный струп. Восстановление проходит длительный период времени с формированием грубых рубцов.
![]()
Виды ожогов
Скорость и последовательность этапов восстановления зависит от вида травмирующего воздействия.
В зависимости от этого ожоги делятся на следующие разновидности:
- термические,
- химические,
- лучевые,
- электрические.
Солнечные и термические ожоги от воздействия кипятка, как правило, поверхностные, заживают довольно быстро. Химические травмы часто возникают в результате контакта с ядами животных (медуза), растений (борщевик, крапива), бытовыми средствами. При кратковременном воздействии они поверхностные, восстановление проходит быстро.
Заживление термических ожогов от горячих предметов (нагретый утюг, батарея, обогреватель) будет зависеть от продолжительности контакта и площади поражения. Кратковременное воздействие не вызывает серьезных последствий, и довольно быстро ожог проходит. Длительный контакт может привести к термической травме четвертой степени.
" alt="">
Наиболее опасны травмы от воздействия открытого пламени. Чаще всего это ожоги 3Б и 4 степени.
Без помощи квалифицированных специалистов самостоятельно выздоровление не наступит. Заживление происходит после оперативного лечения.
Влияние площади ожога
Площадь поражения играет значимую роль в заживлении ран. Чем больше раневая поверхность, тем выше риск развития ожоговой болезни. При ней, кроме местных проявлений на коже, наблюдается недостаточность функций органов, нарушение работы сердца. Восстановление протекает дольше, тяжелее, и в некоторых случаях травма приводит к летальному исходу.
Площадь поражения измеряется несколькими способами. Одним из методов является использование ладони самого пострадавшего. У взрослых одна ладонь соответствует 1% площади тела. У детей применяют специальные таблицы, которые также подойдут и взрослым в зависимости от возраста.
Как происходит заживление
Ожоги первой степени заживают довольно быстро. Может потребоваться от 1 до 3 дней. Покраснение, отек спадают. На месте ожоговой раны появляется шелушение, пигментация, которая через некоторое время самостоятельно бесследно исчезает.
Ожоги 2 степени могут заживать от 2 до 3 недель, при небольших площадях и без осложнений — до 1 недели. Под пузырем, если не произошло вскрытие, может самостоятельно сформироваться молодая розовая кожа. Если волдырь лопнул, возможно присоединение инфекции, тогда потребуется больше времени.
При ожогах 3А степени на начальной стадии на коже часто формируется темного цвета струп или волдырь с геморрагическим содержимым. Струп через некоторое время (2—4 недели) отслаивается, а пузырь лопается, обнажая нижележащие слои эпидермиса. На этих участках появляются островки молодой кожи, которые постепенно закрывают всю рану. На полное восстановление может потребоваться от трех недель до двух месяцев.
Ожоги 3Б и 4 степени самостоятельно не заживают. На начальных стадиях в области ран появляется плотный черный струп. После его отторжения на подлежащих тканях, если не произошло нагноение, начинают появляться грануляции розового цвета. Эта стадия заживления потребует очень длительного периода, который может достигать нескольких месяцев.
После появления сочных грануляций можно производить пересадку собственной кожи человека. На следующем этапе возможно либо ее приживание, либо отторжение. В последнем случае потребуется повторная операция. После восстановления на коже формируются грубые рубцы, обезображивающие шрамы.
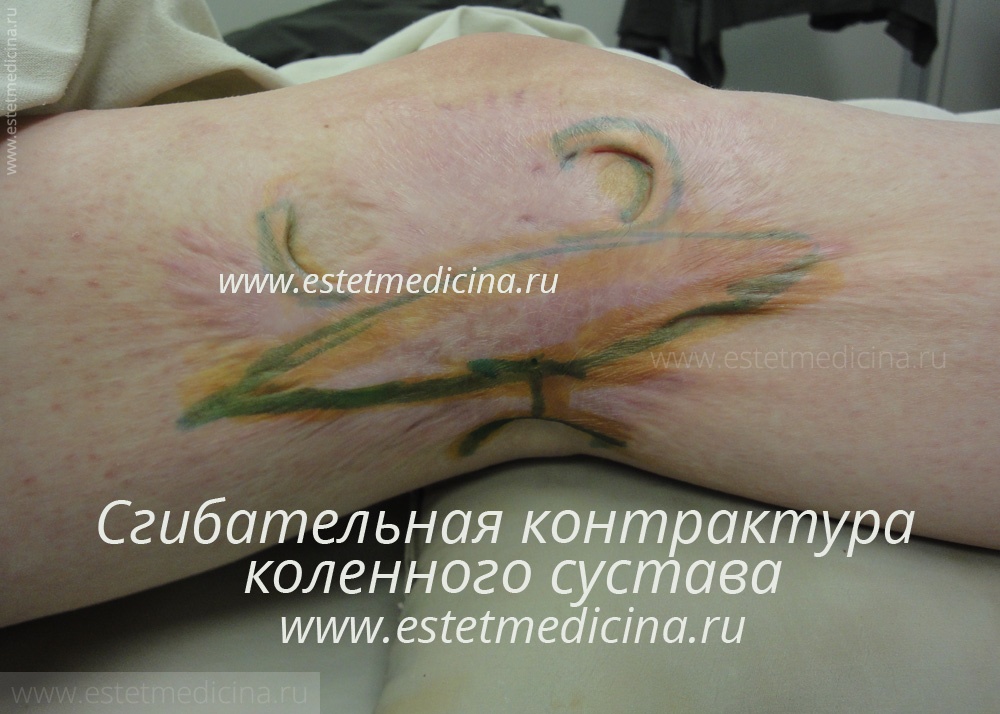
Очень тяжело и долго подвергаются заживлению термические поражения тяжелой степени в области суставов. После всех стадий восстановления в них развиваются контрактуры, ограничивающие подвижность конечностей.

При присоединении инфекции заживление любой стадии замедляется. Поэтому лечение проводится в условиях специализированных лечебных учреждений с приемом антибактериальных препаратов.

Практически любой ожог или травма приводят к образованию рубцов, которые часто выглядят неэстетично или даже затрудняют движения. Удаление таких деформаций составляет отдельное направление пластической и реконструктивной хирургии. Как и в любой области, в пластике рубцов есть свои особенности и секреты. Для наших читателей мы хотим привести подробный рассказ о том, как и в каких случаях проводится устранение рубцовых деформаций. Сегодня мы беседуем с пластическим хирургом, доктором медицинских наук Наталией Алексеевной Вагановой, много лет проработавшей в Отделении реконструктивно-восстановительной и пластической хирургии Института хирургии им. А.В. Вишневского.
Наталия Алексеевна, расскажите про свой опыт - сколько лет Вы занимаетесь хирургией послеожоговых рубцов и сколько операций сделали?
В Институте хирургии им. А.В. Вишневского я работаю уже 28 лет. И все эти годы занимаюсь послеожоговыми и посттравматическими деформациями. Начинала ординатором на базе отделения последствий травм и ожогов. Там же обучалась в аспирантуре. Затем была зачислена в штат.
С какими проблемами приходят к вам пациенты?
Главное направление нашей деятельности — устранение послеожоговых и посттравматических деформаций и контрактур. Мы не оперируем пациентов, поступивших со свежими ожогами. Для этого есть специальное отделение острой ожоговой травмы, где восстанавливают кожные покровы, проводят аутодермопластику. Но с течением времени на месте ожоговых ран формируются грубые келоидные рубцы, рубцовые деформации и контрактуры. Это уже область нашей компетенции.
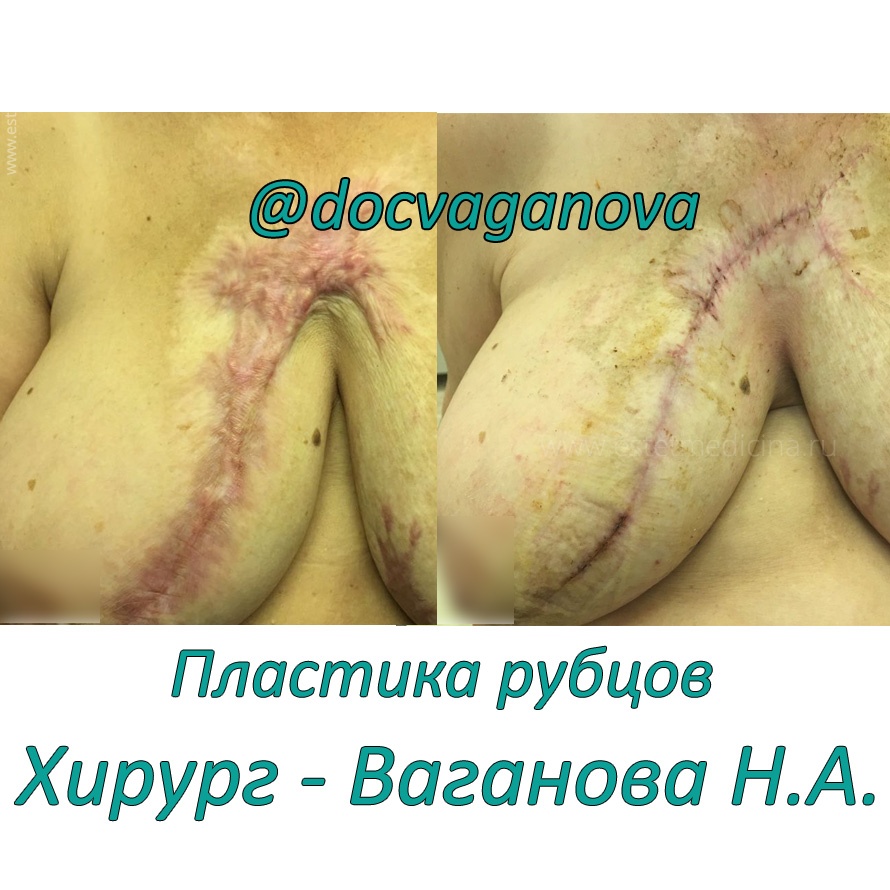
Какие еще проблемы, кроме послеожоговых и посттравматических рубцов Вы решаете?
При более сложных обширных ожогах у пациентов формируется различные ограничения функции движения — контрактуры. Например, приводящие контрактуры плечевых суставов, сгибательные контрактуры коленных суставов, сращение пальцев (формирование синдактилий), рубцовый выворот век. Такие операции выполняются в первую очередь.
В целом, если систематизировать, то мы занимаемся пластикой и лечением всех видов рубцов: ожоговых, посттравматических, послеоперационных, лечим келоидные рубцы, проводим также хирургическое иссечение татуировок…
Допустим, у пациента был ожог или травма. Через какое время после восстановления кожного покрова после ожога можно приходить к Вам для выполнения реконструктивной операции?
Обычно мы берем пациентов через 10-12 месяцев, так как за это время рубцы проходят определенные фазы созревания.
Первый этап — когда рубцы ярко-красного цвета, сопровождаются зудом и болями. При этом пациенту назначают физиотерапевтическое лечение: ультразвук с гидрокортизоном, электофорез с ферменколом, лидазой, сероводородные ванны и т.п. Спустя год, когда рубцовые ткани созреют и рубцы станут более плоскими и эластичными, мы приступаем к хирургическому лечению.
Если речь идет о вывороте век, то такие операции проводим спустя 3-4 месяца после острой травмы. Так как у пациента из-за рубцового выворота века страдает слизистая глаза. Также стараемся в более ранние сроки устранять контрактуры суставов из-за развития анкилозов — тугоподвижности суставов. В последующем устраняем рубцовые деформации с иссечением рубцов.

Можете сказать, сколько примерно операций Вы провели за время своей профессиональной деятельности?
Думаю, несколько тысяч. Но точного счета не веду.
Расскажите немного про сам Институт им. А.В.Вишневского
Институт Вишневского — передовая база страны, где занимаются лечением послеожоговых и посттравматических деформаций. На базе института ведется большая научно-исследовательская работа. Мы не только оперируем, но и активно занимаемся наукой. На базе нашего отделения я защитила кандидатскую и докторскую диссертации. Главным направлением моей научной работы явилась разработка и внедрение в практику метода баллонного растяжения тканей для устранения послеожоговых и посттравматических рубцовых деформаций. В нашем отделении впервые в стране использовали данный метод.
Консультация у специалиста:
Давайте тогда поговорим про эти методы. Что такое баллонное растяжение?
Главная проблема, которая возникает после обширных ожогов и травм — дефицит здоровой неповрежденной кожи. Для восстановления кожных покровов, мы под здоровые участки кожи имплантируем баллоны, которые постепенно растягиваем, а вместе с ними растягивается здоровая не поврежденная кожа. Процесс напоминает постепенное растяжение кожи на животе беременной женщины. По времени процесс тканевого растяжения занимает 1-2 месяца. Затем выполняется пластическая операция с использованием предварительно растянутых тканей.
И все это время пациент должен находиться в клинике?
Пациент может быть выписан домой, либо остаться в стационаре. В этот период мы проводим введение стерильной жидкости в экспандер через клапанную трубку. Экспандеры бывают различных объемов — от 20 до 1200 мл. В зависимости от локализации различается и интесивность тканевого растяжения. Например, при устранении рубцовых облысений волосонесущие ткани головы тянутся лучше из-за хорошего кровоснабжения. Тканевое растяжение проводим через день, а иногда ежедневно. А в имплантированных экспандерах на нижних конечностях, где кровоснабжение значительно хуже, тканевое растяжение (введение стерильной жидкости) выполняем 1-2 раза в неделю.



Такое баллонное растяжение применимо только к послеожоговым деформациям?
Этот способ позволяет устранять не только послеожоговые, посттравматические деформации, а также метод применим в реконструктивно-пластической хирургии при онкологии. При восстановлении молочной железы после мастэктомии (частичное или полное удаление молочной железы по поводу рака), мы имплантируем экспандер под рубцовые ткани, который постепенно их растягивает. В сформированный карман устанавливаем грудной имплант. Из-за поврежденных и истонченных тканей (облучение, химиотерапия), тканевое растяжение проводится значительно реже. Поэтому в таких случаях мы проводим растяжение с периодичностью один раз в 2-3 недели. Весь цикл занимает до нескольких месяцев.

Какие еще есть методы лечения рубцов, кроме баллонного растяжения?
Существуют хирургические способы: пластика местными тканями, лоскутная пластика, комбинированная пластика и консервативное лечение.

Записаться на бесплатный прием:
Каков алгоритм поступления к Вам пациента?
Мы занимаемся плановой реконструктивной хирургией последствий травм и ожогов. К нам поступают пациенты спустя 6-12 месяцев после травмы. Но иногда бываю те, кто приходят спустя десятилетия. Например, человек долго жил с контрактурой, а потом решил от нее избавиться. Конечно, лучше делать все на ранних сроках (до 2-3 лет). Особенно контрактуры. Если сустав долгое время не работает, развивается тугоподвижность, о которой мы уже говорили. Всех пациентов, которые получили послеожоговые травмы, мы призываем пройти у нас консультацию, чтобы в ранний период наметить план реконструктивно-восстановительных операций.
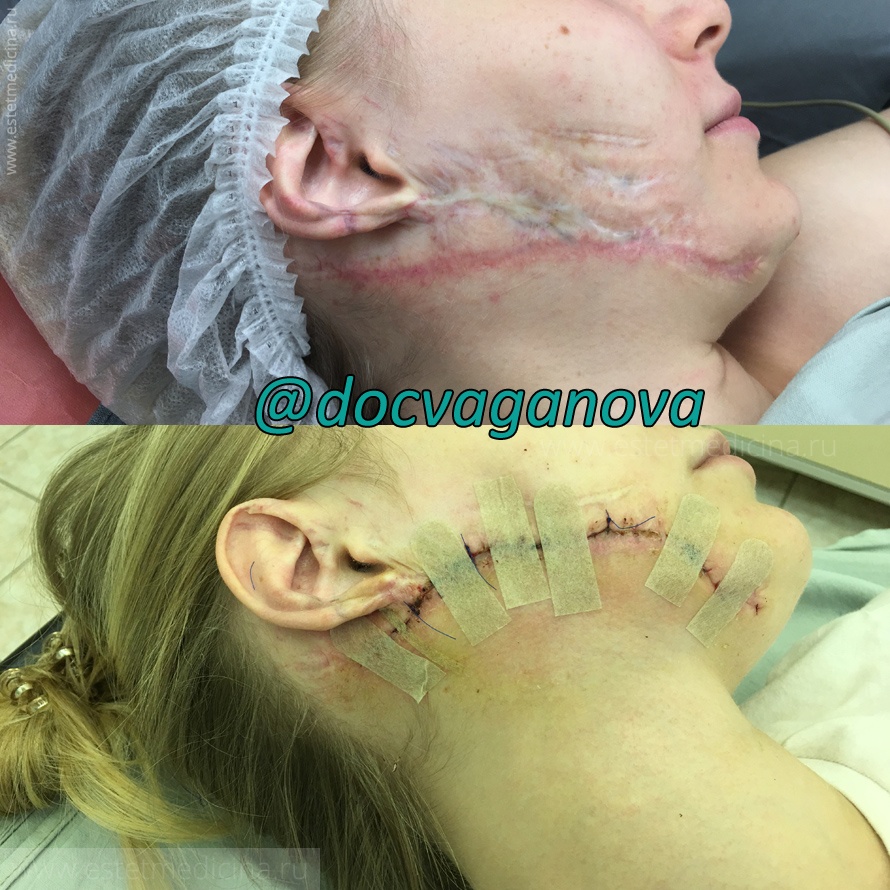
Самые частые причины рубцовых деформаций мягких тканей — ожоги. Насколько сложны операции по коррекции последствий ожогов и в чем их особенность?
Эти операции могут быть многоэтапными. Обычно к нам поступают пациенты с сочетанными травмами — например, поражения лица, шеи, грудной стенки. Пациент сам выстраивает приоритеты, какие области оперировать и в какой очередности. Интервал между хирургическими операциями составляет 4-8 месяцев. Как правило, сначала делаем коррекцию на открытых участках тела, а затем восстанавливаем функционально активные зоны (контрактуры суставов).
Оперирует один хирург или несколько?
Оперируют двое — хирург и его ассистент. За один этап иногда удается устранить несколько проблем: контрактуры локтевого, плечевого, лучезапястного суставов.
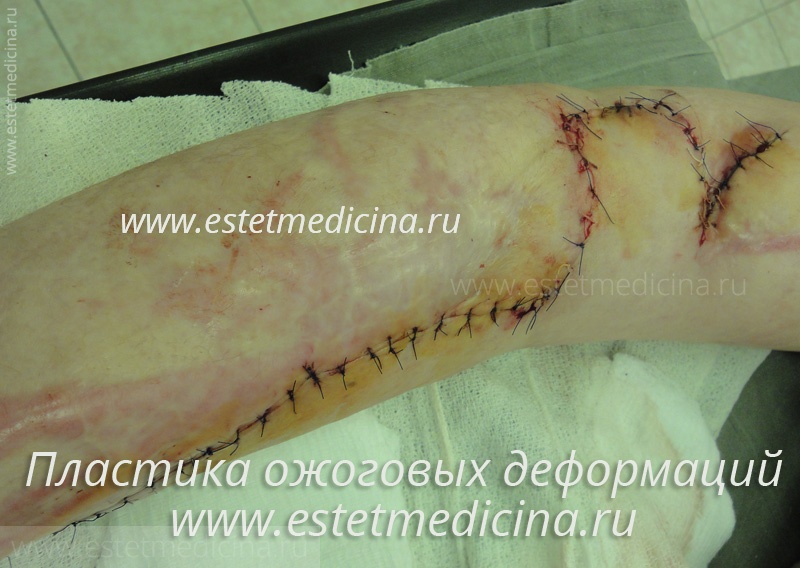
Расскажите подробнее о планировании операции. Как Вы определяете, какие ткани вы будите использовать при пластике?
В основном используем близлежащие ткани. Если это сложные контрактуры, то используем лоскутную пластику (языкообразные, трапецевидные лоскуты). Местные — это значит ткани в непосредственной близости.

При очень большом дефиците тканей используем комбинированную пластику — используем как местные ткани, так и ткани из других областей (используем донорские лоскуты). Донорские лоскуты обычно берем из паховой области или с области передней брюшной стенки. Если устраняем рубцовый выворот век, то в качестве донорской зоны используем внутреннюю поверхность плеча — кожа здесь обычно идентична по текстуре и цвету. На донорскую рану при этом накладываем косметические швы.
Существуют ли способы, позволяющие увеличить объем пересаживаемой кожи?
Да, существуют. Применяют пересадку кожных лоскутов с перфорацией. При обширных ожоговых ранах с площадью более 30%, используют перфорированную расщепленную кожу. Берут донорский лоскут кожи с бедра, перфорируют, и уже эту сетку сажают на рану.
Коэффициент пластики бывает 1:3, 1:4 и даже 1:6. То есть этим перфорированным лоскутом в виде сетки можно восстановить площадь в 3, 4 или даже в 6 раз большую, чем обычной кожей.
Многие клиники предлагают лазерную шлифовку, как метод устранения рубцов. В случае послеожоговых и посттравматических деформаций это работает?
Обширные ожоговые рубцы никогда не шлифуем. Тем более, если есть контрактуры. В таких случаях нужно хирургически восполнять дефицит кожи. Единичные мелкие рубцы — можно попробовать убрать лазерной шлифовкой, но эффект не гарантирован.

А первичные ожоги Вы берете?
Нет, как уже упоминала, мы занимаемся именно отсроченными операциями. Тяжелые больные с ожогами поступают в другие отделения. Там их лечат по квотам и соответствующими методами. Мы же работаем уже со сложившимися проблемами, которые делают в плановом порядке.
Как специалист по лечению ожоговых повреждений, дайте совет нашим читателям: что делать при ожоге? Какая должна быть первая помощь?
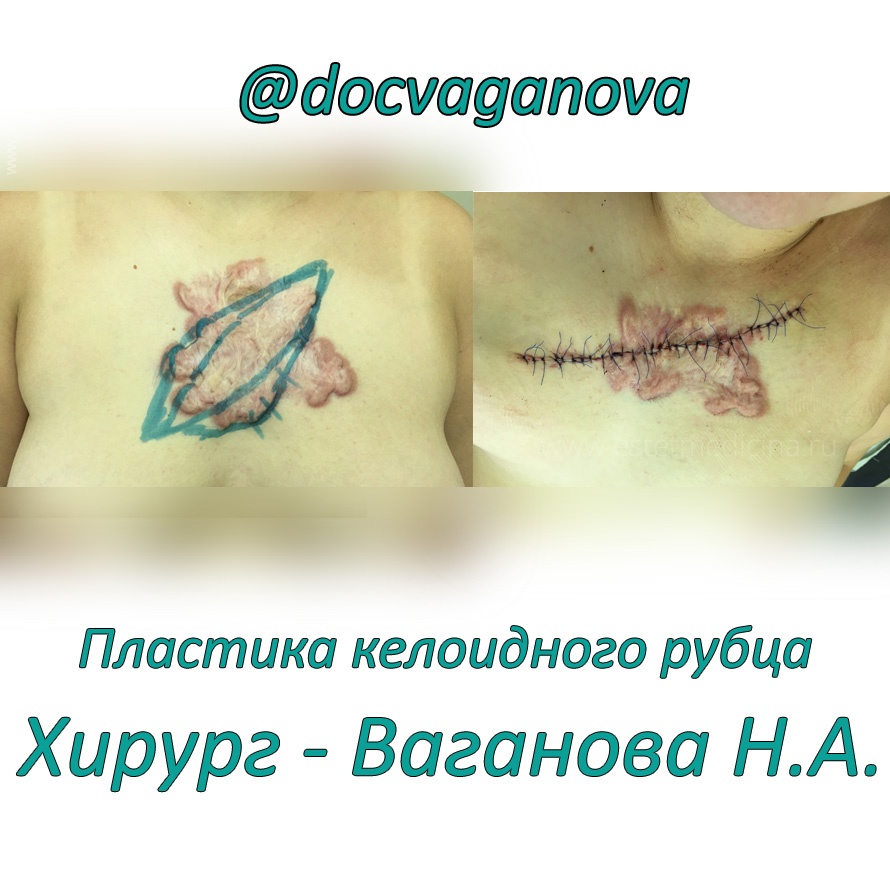
Давайте еще коснемся келоидных рубцов. Почему они возникают?
Есть группа пациентов, у которых по неизвестным причинам есть склонность к келоидозу, когда на месте любой раны или царапины развивается грубый рубец. Рубцы сопровождаются болями, зудом и краснотой. На первом этапе лечим их консервативно: электрофорез с ферменколом, ультразвук с гидрокортизоном, магнитотерапия и инъекции дипроспана, назначаем ношение компрессионного белья. Если это не дает результата, то переходим к оперативным методам, а затем применяем физиотерапию. Склонность к келоидозу может проявляться на любых рубцах: ожоговых, послеоперационных, посттравматических.

Существует такой дефект как послеожоговые синдактилии (сращение пальцев на руках и ногах). С такой проблемой к Вам можно обратиться?
Да, таких пациентов мы лечим. Используем как местную пластику, так и комбинированную с использованием кожи из донорских участков. Но работаем только со взрослыми пациентами с 18 лет.
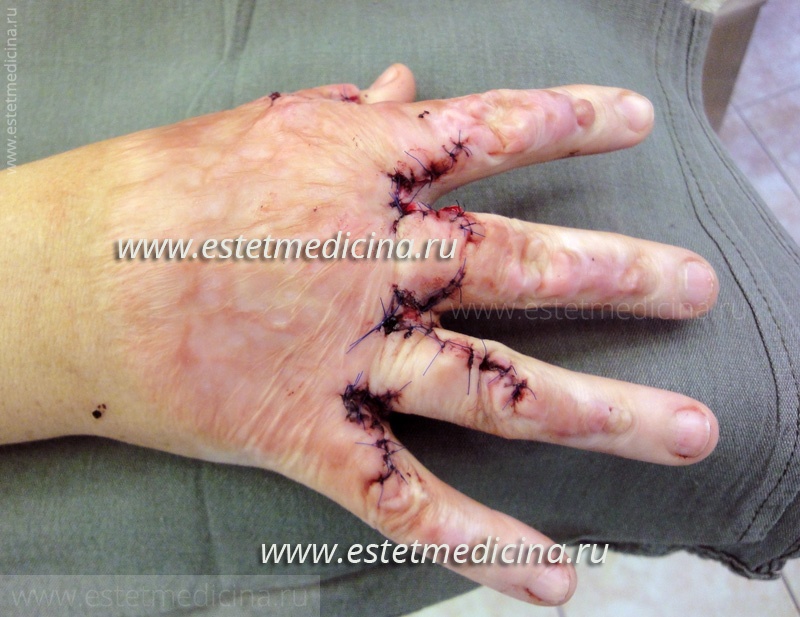
Наталия Алексеевна, благодарим Вас за беседу. Мы постарались рассмотреть все варианты рубцовых деформаций, которые могут требовать лечения, и представить нашим читателям современные методы коррекции. Однако, все же будем надеяться, что травмы и ожоги их не коснутся. Берегите себя!
Операция по пересадке кожи для некоторых категорий пациентов является единственным способом продолжать нормальную жизнь. При тяжелых ожогах и деформациях тканей необходима трансплантация эпидермиса. Процедура позволяет не только устранить косметический недостаток, но и избавиться от ран, которые долго не заживают.
Показания для пересадки ![]()
Пересадка участков кожи после ожога у детей и взрослых является главным способом лечения тяжелых повреждений. Если человек лишается значительной части тканей, это не просто вызывает косметические дефекты. В ряде случае подобная травма приводит к смерти пациента, поскольку кожа является основным барьером, защищающим внутренние органы от попадания в них инфекций.
Процедура пересадки кожи показана в следующих случаях:
- ожоги 3 и 4 степени;
- травмы, из-за которых пациент лишился значительной части кожного покрова;
- наличие рубцов, прочих несовершенств, которые остались после предыдущих повреждений или хирургических вмешательств;
- раны, которые долго не затягиваются;
- пластика лица или тела.
Целесообразность восстановления кожи при помощи операционных методов определяет лечащий врач. При наличии большого количества поврежденных тканей, которые не смогут самостоятельно восстановиться, принимается решение о проведении трансплантации.
Плюсы и минусы пересадки кожи
Любое хирургическое вмешательство имеет определенные преимущества и недостатки. К плюсам операции по пересадке кожи относят следующие факторы:
- пациент избавляется от косметического несовершенства, которое портит ему жизнь. Это особенно важно, если речь идет о повреждениях, которые есть на лице. После трансплантации пострадавшие чувствуют себя намного увереннее;
- внутренние органы защищены от попадания болезнетворных микроорганизмов. Новый кожный покров после приживления выполняет свои барьерные функции;
- улучшается самочувствие пациента, поскольку проходят незаживающие раны, из-за которых чувствовалась боль. Также регулируются обменные процессы, что в целом влияет на состояние организма.
К минусам процедуры прежде всего относят вероятность отторжения тканей. Вне зависимости от того, используется ли кожа с частей тела донора или синтетический материал, они могут не прижиться.
Другой момент – не все люди готовы пойти на трансплантацию. Речь идет не о страхе лечь под нож хирурга. Многих пациентов смущает мысль о том, что они получат донорскую кожу. В этом случае помогают консультации психолога.
Какие материалы используют для трансплантации
При проведении хирургического вмешательства могут использоваться несколько видов материала для трансплантации:
- здоровые ткани самого пострадавшего. Этот тип используются чаще всего;
- слои кожи донора. Применяются, если собственной кожи пациента недостаточно;
- ткани животных;
- искусственный материал.
Кроме того, присутствует классификация материалов в зависимости от того, насколько пострадала обожженная область. Если ожог задел верхние слои, то требуются трансплантаты толщиной до 3 мм. Для раны среднего типа толщина составляет не более 7 мм. Наиболее сложные случаи требуют трансплантатов толщиной свыше 1 см. Выбор материала проводится на основании врачебного заключения, в зависимости от индивидуальных особенностей пациента.
Методы операции
При наличии серьезных кожных поражений проводить операцию следует как можно быстрее. Только в этом случае можно избежать осложнений и улучшить состояние пострадавшего. Врач назначает трансплантацию через 1 месяц, если поражение не самое серьезное, и через 2 – 3 месяца, если травмы существенные.
Для ускорения процесса заживления проводят удаление отмирающих тканей, однако это нужно делать с осторожностью, чтобы не ухудшить состояние больного. Манипуляции проводят, когда с момента получения ожога прошло около 2 – 3 недель. Омертвевшие участки удаляют постепенно, когда меняют повязки.
При проведении вмешательства работы ведут сразу 2 группы медицинских работников. Первая берет ткани для пересадки, вторая – готовит пациента к операции. Используют один из нескольких видов процедур:
- пересаживают тонкий слой кожи, что способствует быстрому приживанию и снижает риск отторжения;
- перенос толстых участков обычно применяется на видных областях (лицо, шея). Рубцы в этом случае менее заметны;
- помимо трансплантации кожного покрова происходит также восстановление хрящевой или жировой ткани.
Как проходит операция
Любое подобное вмешательство начинается с того, что происходит забор здоровых участков. В зависимости от места взятия область обрабатывают и вырезают требуемый слой. Если ткани берут у живого донора, применяют анестезию. Обычно используются зоны бедер, ягодиц, спины, грудной клетки. Участок вырезают при помощи специального инструмента.
В этот момент вторая группа врачей готовит пациента для операции. Пораженную область дополнительно обрабатывают и сушат. При этом не должно быть никаких воспалительных процессов. Далее начинается сама трансплантация.
Лоскут здоровой кожи помещают на поврежденную область. Если участок повреждения небольшой, то его фиксируют при помощи специального клея или скоб. При серьезных травмах требуется нанесение хирургических швов. После этого врачи фиксируют область тугой повязкой. Вся манипуляция занимает не более часа, поэтому считается достаточно простой процедурой.
В первые сутки после пересадки пристально следят за состоянием пациента. Повязки регулярно меняют и обрабатывают поверхность дезинфицирующими растворами. Во время процедуры и после нее пострадавший может столкнуться с такими неприятными симптомами, как кровотечение или инфицирование поверхности. Кроме того, снижается чувствительность кожи и может возникнуть риск отторжения.
С вероятностью осложнений чаще всего сталкиваются люди, имеющие плохой иммунитет и некоторые хронические заболевания. Также фактором риска является возраст. Вмешательства с осторожностью назначают маленьким детям и пожилым людям.
Период восстановления
Прижилась ли ткань, станет понятно в течение недели после трансплантации. В течение всего этого срока повязку не удаляют, просто регулярно ее меняют. Если появляется гной и воспалительные процессы, это говорит о том, что организм отторгает материал. Даже при условии, что он прижился, потребуется реабилитация после пересадки кожи длительностью несколько месяцев. Самые тяжелые случаи требуют восстановительной терапии на протяжении полугода.
В течение всего этого периода пациенту потребуется соблюдать инструкции врача. В первую очередь назначаются несколько групп препаратов для снятия различных симптомов, возникающих в реабилитационный период. Прописывают глюкокортикостероиды, а также средства для устранения воспалительных процессов и регенерации тканей.
В восстановительный период пострадавшему требуется использовать физиотерапию. Необходимо помнить о возможности деформации суставов, сухожилий во время формирования рубцов. Поэтому важно как можно раньше приступить к реабилитации. Часть тела, на которой проводилась пересадка, должна двигаться часто и много. Восстановительный курс процедур подберет лечащий врач.
Используют лечебную физкультуру, электрофорез, магнитотерапию. Во время физиотерапии применяют специальные препараты, предназначенные для размягчения рубцов и снятия воспаления. В некоторых случаях может потребоваться дополнительная операция для устранения оставшихся косметических несовершенств.
Операция по пересадке кожи после ожога для многих пациентов является единственным способом продолжать нормальную жизнь. Несмотря на все сложности, связанные с ее проведением, преимуществ у трансплантации намного больше. Она улучшает качество жизни пострадавших от ожогов и возвращает им способность радоваться жизни.
Читайте также:




