Пороки развития тазобедренного сустава у детей

Общие сведения
Дисплазия соединительной ткани в организме зачастую манифестирует патологией со стороны опорно-двигательного аппарата, в том числе и патологией крупных (тазобедренных и коленных) суставов в виде дисплазии коленных суставов и дисплазии тазобедренных суставов. Врожденный вывих бедра (синоним врождённая дисплазия тазобедренных суставов), относится к тяжёлым порокам развития опорно-двигательного аппарата и занимает одно из ведущих мест среди всех врождённых заболеваний суставов. По литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей.
Нестабильность тазобедренного сустава, подвывих/вывих бедра диспластического генеза у детей имеет тенденцию к быстрому прогрессированию и является ведущей причиной развития диспластического деформирующего коксартроза уже в подростковом возрасте. При отсутствии адекватного лечения прогрессирующие трофические/функциональные нарушения в тазовом суставе (ТС) приводят к вторичным тяжелым нарушениям структур сустава, что и обуславливает дисфункцию опоры конечности и ее движения, нарушения физиологического положения таза, искривление позвоночника и последующее развитие деформирующего коксартроза и остеохондроза, являющихся ведущей причиной инвалидизации у взрослых.
Код дисплазия тазобедренных суставов по мкб-10: Q65.0; Q65.1; Q65.2; Q65.3; Q65.4; Q65.5; Q65.6; Q65.9. Дисплазия тазобедренных суставов у детей характеризующаяся недоразвитием практически всех элементов тазобедренного сустава (костей, мышц, капсулы сустава, связок, сосудов, нервов) и измененными пространственными соотношениями вертлужной впадины и головки бедренной кости. В целом, по литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей. При этом, диспластические изменения в тазобедренных суставах обнаруживают с двух сторон в 25% случаев. Левостороннее поражение встречается чаще (1:1,5), чем правостороннее. Патологии ТС статистически достоверно встречается чаще у девочек (1:3). Более того, у девочек отмечаются более тяжелые степени задержки развития суставов, т.е. эту патологию можно отнести к сопряженной с полом.
Тазобедренный сустав выполняет не только физиологическую функцию многоосевого движения. Его особенностью (в сочетании с функцией позвоночника) является формирование правильной осанки человека, что обусловлено его анатомическим строением (рис. ниже) — сочетанием шарообразной головки бедренной кости и вертлужной впадины, формирующих с помощью связочно-мышечного аппарата чрезвычайно стабильное сочленение.
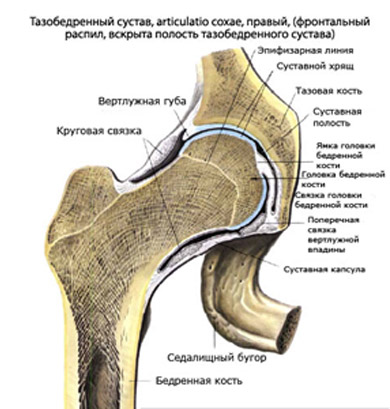
В тоже время у новорожденного ребенка даже в норме строение тазобедренного сустава отличается незрелостью (не полностью сформированной структурой), избыточной эластичностью связок сустава, что проявляется:
- неглубокой уплощённой вертлужной впадиной;
- несоответствием размера головки бедренной кости относительно размера вертлужной впадины;
- недостаточной плотностью суставной капсулы;
- слабой развитостью мышечной ткани таза (ягодичной мышцы).
По сути, головка бедра у младенцев удерживается во вертлужной впадине лишь круглой связкой, суставной капсулой и вертлужной губой. Кроме того, преобладающая часть элементов сустава при рождении ребенка является хрящевой, а процесс оссификации и роста кости активно продолжается с 1 до 3-х лет. На первом году жизни увеличивается преимущественно оссификация шейки бедренной кости, сохраняя хрящевое строение лишь в ее верхнем отделе. В этот же период отмечаются наибольшие темпы роста вертлужной впадины. В норме рост головки бедренной кости и вертлужной впадины происходит синхронно.
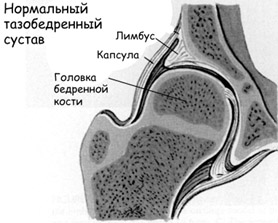
При дисплазии тазобедренного сустава у новорожденных суставная впадина, головка/шейка бедра изменены, но соотношение суставных поверхностей еще соответствует норме. Именно выраженность анатомических дефектов сустава, являющихся следствием тканевой сегментарной неполноценности, и определяет степень дисплазии. Врожденная дисплазия ТБС проявляется в трех формах, которые постепенно переходят одна в другую (рисунки ниже):
- Неустойчивое бедро (предвывих) — характеризуется нестабильностью сустава на фоне дисплазии соединительной ткани. Ее анатомическим проявлением является периодическим смещением головка бедра внутри суставной полости. Т.е. головка бедренной кости за пределы вертлужной впадины не смещается. При этом, вывих и вправление осуществляется легко.
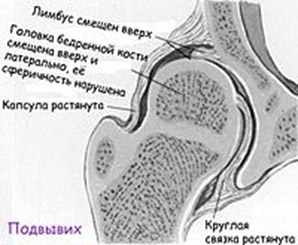
- Подвывих бедра — суставная поверхность головки бедренной кости частично смещается наружу и вверх относительно вертлужной впадине, но не выходит за пределы лимбуса. При этом контакт между этими элементами сустава сохранен. Круглая связка и капсула растянуты, а лимбус смещается вверх, теряя функцию поддержки, что и позволяет головке бедра смещаться вверх и частично в стороны.
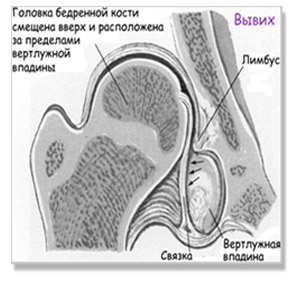
- Вывих бедра – головка бедренной кости сдвигается еще выше и выходит за пределы вертлужной впадины. При этом контакт головки бедра с суставной впадиной полностью утрачен. Лимбус смещён вниз, связки и капсула сустава растянуты. Вывих относится к наиболее часто встречаемой форме поражения тазобедренного сустава (около 70%).
При отсутствии лечения/или его неэффективности постепенно вертлужная впадина заполняется соединительно-жировой тканью, что затрудняет или делает невозможной процедуру вправления сустава.
Большое значение имеет раннее выявление нестабильности ТБС и своевременное начало лечения, поскольку по мере взросления ребенка заболевание прогрессирует, что существенно нарушает биомеханику нижних конечностей, требует проведения корригирующих хирургических вмешательств, направленных на стабилизацию сустава, что значительно снижает качество жизни.
Патогенез
Дисплазия тазобедренных суставов обусловлена недостаточностью соединительной ткани, обусловленной мутациями различных генов в разных сочетаниях и воздействием неблагоприятных факторов внешней среды. Характерными анатомическими проявлениями дисплазии ТБС являются недоразвитие сустава: гипоплазия и уплощение вертлужной впадины у новорожденного, замедление развития головки бедренной кости, сумочно-связочного и нервно-мышечного аппарата сустава, что и обуславливает его повышенную подвижность.
Классификация
Выделяют несколько видов дисплазии тазобедренного сустава:
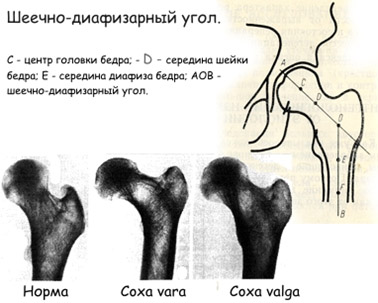
- Дисплазия бедренной кости. Механизм развития дисплазии ТБ заключается в нарушении шеечно-диафизарного угла, определяющего централизацию головки бедра в вертлужной впадине (угла сочленения шейка бедра с его телом). Может наблюдаться как уменьшение угла тазобедренного сустава — coxa vara, так и его увеличение — coxa valga (рис. ниже).
- Ацетабулярная дисплазия. Патология обусловлена нарушением развития вертлужной впадины, которая уменьшена в размерах, более плоская, с недоразвитым хрящевым ободком.
- Ротационная дисплазия. Обусловлена несовпадением осей движение всех суставов нижней конечности (избыточным углом антеторсии бедренной кости), то есть, нарушением расположения головки бедренной кости относительно вертлужной впадины.
По клинико-рентгенологическим критериям выделяют предвывих (неустойчивое бедро), подвывих (первичный, остаточный и вывих бедра (переднебоковой/боковой), надацетабулярный и подвздошный высокий вывих.
Причины
В этиологии дисплазии ТБС у детей ведущее значение играет задержка развития сустава в период внутриутробного развития (эмбриональной закладки), развивающаяся под воздействием неблагоприятных эндо/экзофакторов, а также внешние воздействия на сустав после рождения ребенка. К факторам, способствующим развитию дисплазии ТБС относятся:
- Неблагоприятная наследственность (передается аутосомно-доминантным способом от родителей к ребенку).
- Осложнения и неблагоприятное течение беременности (тазовое предлежание плода, крупный плод, маловодие, токсикоз первой половины беременности, роды у женщин до 18 и старше 35 лет).
- Повышенная выработка релаксин-гормона, который выделяется в организме женщины тканями матки и плацентой для подготовки непосредственно к родам (воздействует на связки, увеличивая их эластичность).
- Заболевания щитовидной железы.
- Инфекционные заболевания с 10 по 15 неделю беременности (ОРВИ, краснуха, грипп).
- Внешние воздействия – неконтролируемый прием лекарств во время беременности и алкоголя, рентгеновское излучение, радиация, неблагоприятная экологическая обстановка.
- Нерациональное питание во время беременности, способствующие развитию нарушений водно-солевого и белкового обмена, дефицита витаминов и минералов в организме.
- Тугое пеленание ребенка с выпрямленными ножками.
Симптомы дисплазии тазобедренного сустава
Как правило, симптомы у новорожденного при дисплазии ТБС при отсутствии смещения головки бедра чрезвычайно скудны. Основным симптомом в этом периоде можно считать наличие избыточной ротации в одном/обеих суставах, а также увеличение пассивной подвижности в ТБС. У грудных детей ранними и основными клиническими симптомами неустойчивого бедра являются:
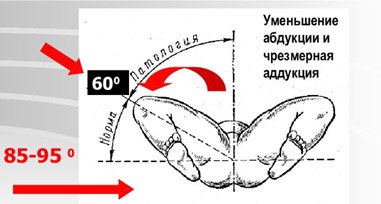
- Ограничение угла пассивного разведения ног в тазобедренных суставах у новорожденного, согнутых под прямым углом. В норме бедра должны отводятся до горизонтальной плоскости (80-90), при наличии патологии отмечается ограничение отведения бедра (двухстороннее или на стороне поражения).
- Асимметрия ягодичных складок и складок кожи на бедре.
- Относительное укорочение ноги и ротация конечности кнаружи.
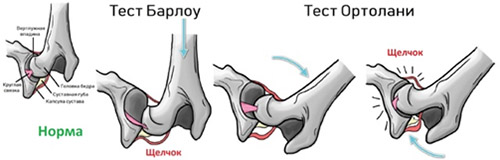
- Симптом щелчка или соскальзывания Маркса-Ортолани/Барлоу.
Более поздние симптомы вывиха бедра появляются с началом самостоятельной ходьбы и проявляются выраженным ограничением отведения бедра, укорочением бедра (признак Галеацци).
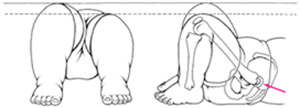
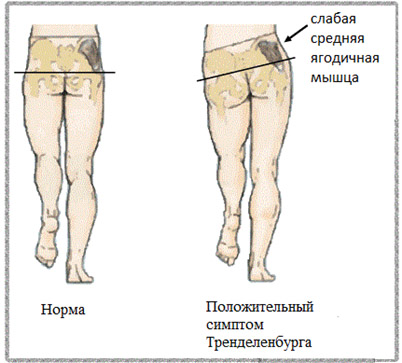
Симптомы у взрослых проявляются болевым синдромом в ТБС, быстрой утомляемостью при ходьбе, более высоко расположенным большим вертелом и нарушением локомоторных функций (специфический патобиомеханический симптомокомплекс, проявляющийся недостаточностью средней ягодичной мышцы — симптом Тренделенбурга).
Снижение функции ягодичной мышцы способствует нарушению стабильности таза – возникновению его бокового наклона, что компенсаторно проявляется симптом Дюшена (большим наклоном туловища), обусловленным усилением функции косых мышц живота.
Функциональное укорочение нижней конечности, вызванное смещением головки бедра вверх, изменения ягодичных мышц и отсутствие упора головки бедра способствуют появлению нарушений биомеханики походки, а именно: раскачиванию таза и корпуса при ходьбе, нарушению ритма ходьбы, появлению хромоты.
Анализы и диагностика
Диагностика дисплазии ТБС у детей первого года жизни должна проводиться строго дифференцированно, в зависимости от степени выраженности нарушений в суставе (дисплазия, подвывих, вывих) и возрастных характеристик. Диагноз у детей до 3 месяцев ставится на основе клинико-функциональных показателей и данных ультрасонографических исследований.
Диагностика патологии ТБС у детей старше 3 месяцев включает дополнительные инструментальные исследования: УЗИ шейного/пояснично-крестцового отделов позвоночника, рентгенографию тазобедренных суставов (после 6 месяцев), дуплексное сканирование кровеносных сосудов ног.
Дисплазия тазобедренных суставов встречается у малышей разного возраста — до года и после года. Как показывает статистика, у каждого третьего новорожденного ортопеды находят это заболевание. Но у девочек патологию диагностируют намного чаще, чем у мальчиков. Дисплазия характеризуется нарушением походки и в некоторых случаях болевым синдром. Какие ещё признаки указывают на наличие патологии и какие факторы приводят к развитию заболевания? Чем дисплазия тазобедренных суставов (ТБС) отличается у детей до и после года? Какие методы лечения наиболее эффективны и какие профилактические рекомендации помогут уберечь ребёнка от развития болезни?
Дисплазия тазобедренных суставов у детей — что это?
Под дисплазией понимается врождённая неполноценность (или незрелость) тазобедренного сустава с нарушением развития всех его звеньев, которые формируют тазобедренный сустав (мышечно-связочный аппарат, головка бедренной кости, суставные поверхности таза). И главная опасность состоит в том, что недиагностированная или недолеченная в младенчестве патология во взрослой жизни приводит к нарушению функционирования поражённого тазобедренного сустава и нередко заканчивается инвалидностью.
В двух словах, заболевание характеризуется смещением головки бедра относительно суставной поверхности таза. Врачи же под понятием дисплазии ТБС объединяют несколько патологий (вывих, подвывих, предвывих и рентгенологическую незрелость сустава).

Причины
Факторами, влияющими на развитие дисплазии, являются:
- Генетическая предрасположенность. То есть если у кого-то из родителей или ближайших родственников ребёнка была диагностирована дисплазия, есть большая вероятность, что и младенец родится с поражённым (или недоразвитым) тазобедренным суставом.
- Крупный плод. В таком случае ребёнку может не хватать места в утробе матери и ножка будет постоянно придавливаться, что приведёт к недоразвитию сустава.
- Неполноценное питание будущей мамы. Если женщина недополучает питательных веществ (витаминов, минералов и пр.) во время беременности, это непременно скажется на развитии малыша и на формировании его костного скелета и суставов.
- Инфекционные заболевания плода, приобретённые им во время внутриутробного развития от больной матери.
- Приём токсических препаратов женщиной во время беременности, которые оказывают разрушающее воздействие на костный скелет плода.
- Слишком тугое пеленание младенца в первые дни и месяцы жизни, что тоже оказывает негативное влияние на растущий организм.
- Ягодичное расположение плода в матке (т. е. когда его тазовый конец предлежит ко входу в малый таз женщины). В таких случаях малыши рождаются ножками вперёд, но мамам обычно делают кесарево сечение.
- Недоношенность (ткани плода не успевают созреть в полной мере и суставы могут быть недоразвитыми при рождении).
- Неблагоприятная экологическая обстановка в месте проживания роженицы (оказывает негативное влияние на костный скелет младенца и на состояние всего организма в целом).
- Аномалии развития матки (к примеру, слишком узкая матка будет всячески сдавливать плод, препятствуя его движению).
- Рождение ребёнка в возрасте старше 35 лет.
- Повреждение плода в процессе родов.
Ещё одним распространённым фактором, влияющим на формирование патологии, является нарушение гормонального фона у женщины во время беременности. В частности, избыток прогестерона способствует недоразвитию мышечно-связочной системы у младенца.
Симптомы
Выявить дисплазию на раннем этапе достаточно трудно. Первые клинические признаки патологии обычно проявляются после 12 месяцев. У новорожденных же симптомы дисплазии становятся легко различимы только при выраженном течении заболевания. Так, к общим признакам болезни относят следующие проявления:
Также может наблюдаться чрезмерная активность в тазобедренных суставах, т. е. ребёнок будет неестественно выворачивать ноги вовнутрь или на внешнюю сторону.
Дисплазию ТБС у детей до года определяет педиатр при осмотре. У малышей отмечается проблемное отведение бедра, а в запущенных случаях и укорочение ноги. Так, симптомами патологии в возрасте до года служат следующие признаки:
Но симптомы болезни могут быть не видны при визуальном осмотре (если имеет место начальная стадия дисплазии). Установить точный диагноз сможет опытный педиатр или детский ортопед.
Если болезнь не выявить в младенчестве и не предпринять соответствующие меры, впоследствии дисплазия доставит ребёнку и его родителям множество проблем. К явным признакам патологии у детей после года относят следующие проявления:
- боль и дискомфорт во время ходьбы (в т. ч. из-за воспаления суставов),
- хромоту,
- утиную походку (встречается при двухстороннем вывихе).
Отсутствие своевременного лечения приводит к тяжёлым нежелательным последствиям (отмирание мышц больной конечности, нарушение функций опорно-двигательного аппарата с последующей инвалидностью и др.).
Лечение
Лечение дисплазии требует комплексного подхода. Так, в качестве терапии используют следующие методы:
При этом лечение в младенчестве протекает намного легче и быстрее, чем в более старшем возрасте.
Профилактика
Чтобы уменьшить вероятность развития патологии у малышей, специалисты рекомендуют соблюдать следующие правила:
- Избегать тугого и плотного пеленания ребёнка.
- Держать малыша правильно, не сдавливая туловище и ножки.
- Использовать специальные автомобильные кресла для детей (для провозки в автомобиле).
- Полноценно питаться будущей маме во время беременности, избегая приёма тяжёлых лекарственных препаратов и токсических веществ.
- Время от времени показывать малыша ортопеду (особенно в первый год жизни).
Дисплазия тазобедренных суставов у детей — серьёзное заболевание, требующее своевременной диагностики и лечения. Это позволит избежать осложнений и избавит малыша от дискомфорта и болевых ощущений при ходьбе. В качестве терапии используют разные методы лечения, начиная от массажа и ЛФК и заканчивая проведением операции. Важно лишь вовремя обратить внимание на симптомы и в последующем не отклоняться от врачебных инструкций.

Причинами развития диспластических явлений в тазобедренных суставах являются самые различные факторы. Это и внутриутробный порок первичной закладки тазобедренного сустава и окружающих тканей, и задержка развития нормального тазобедренного сустава во время беременности, и колебания витаминного баланса у матери, и гормональные расстройства, и наследственность. Возникновению диспластических явлений способствует тазовое предлежание плода, большие размеры плода, длительные роды. Девочки в пять раз чаще страдают этой патологией, чем мальчики. В тех странах (Африка, Корея, Вьетнам), где детей не принято туго пеленать, патологии тазобедренных суставов значительно меньше.
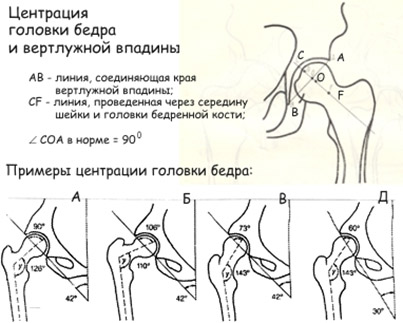
При постановке диагноза принято обращать внимание на следующие анатомические структуры: величину ацетабулярного угла сустава, положение крыши вертлужной впадины, центрацию головки бедренной кости в суставе и ее положение относительно лимбуса (наружного края вертлужной впадины). У новорожденных детей большая часть анатомических образований сустава состоит из хрящевой ткани, которая достаточно быстро в процессе роста ребенка замещается на костную. Неправильно сформированная хрящевая ткань подвержена всевозможным деформациям в процессе лечения, а форму костной ткани уже не изменишь. По этой причине очень важно лечение начинать как можно раньше.

В здоровом тазобедренном суставе головка бедра находится в центре вертлужной впадины, последняя имеет строго округлую форму, ее крыша плотно облегает головку, капсула сустава не растянута, ацетабулярный угол не более 30 градусов (рис 1).

В рентгенологически незрелом тазобедренном суставе анатомические изменения отсутствуют, а процессы замещения хрящевой ткани костной запаздывают, что проявляется в виде незначительного увеличения ацетабулярного угла (рис 2).

Врожденный подвывих бедра характеризуется увеличением ацетабулярного угла, крыша сустава не плотно облегает головку и имеет овальную форму, лимбус отклонен вверх, в головке имеются диспластические процессы, которые приводят к ее уплощению и замедлению образования центрального ядра окостенения, отмечается приподнятость верхней части метафиза бедра и отклонение его кнаружи (рис 3).

При врожденном вывихе бедра отмечается еще большее увеличение ацетабулярного угла, форма крыши сустава заметно деформируется, головка сустава находится выше лимбуса, сама головка значительно деформирована, ядро окостенения заметно запаздывает в формировании, верхняя часть метафиза бедра может достигать горизонтальной линии, соединяющей нижние края подвздошных костей – величина h (рис 4).
Ограничение отведения бедер возможно при спастическом параличе, мышечной контрактуре, наблюдаемой у новорожденных и в других суставах, а также при врожденной варусной деформации шейки бедра. Все эти заболевания должны быть исключены путем изучения состояния всех мышц и с помощью рентгенограммы тазобедренных суставов. Важно отметить, что физиологическая ригидность мышц новорожденного не бывает постоянной. В определенные моменты удается отвести бедра, чего не бывает при дисплазиях до вправления головки.
Асимметрия ягодичных складок характерна для одностороннего вывиха бедра. Кроме того, у здоровых детей между бедрами и туловищем сзади имеются глубокие симметричные складки. Асимметрия этих складок или их отсутствие свидетельствует о наличии одно - или двустороннего вывиха.
Одним из симптомов дисплазий тазобедренного сустава может быть наружная ротация ноги на стороне вывиха. Она хорошо видна, когда ребенок спит - на этот симптом обращают внимание сами матери. Видимое на глаз укорочение нижней конечности, характерное для высоких вывихов, может наблюдаться не только при явном одностороннем вывихе, а и при различных дисплазиях, даже двусторонних, но с разным расположением бедер по высоте. Определить длину и укорочение ног у грудных детей сантиметровой лентой трудно. О разнице в длине ног судят по различному расположению уровней коленных суставов, согнутых и приближенных к животу.
Все перечисленные симптомы могут наблюдаться вместе либо может иметь место лишь часть симптомов; в последнем случае лучше заподозрить врожденную патологию тазобедренного сустава и предпринять рентгенографию. Заподозренный, но не подтвердившийся вывих бедра укажет лишь на внимательность врача и вреда ребенку не принесет. Просмотренное же заболевание может сделать ребенка тяжелым инвалидом на всю жизнь.
Второй раз детский ортопед должен посмотреть ребенка в 3 месяца, третий раз – в 6 месяцев, четвертый раз – в 1 год.

Если при осмотре ребенка выявлены какие-нибудь отклонения от нормы – следует сделать рентгеновский снимок тазобедренных суставов в прямой проекции (рис 5). Некоторые ортопеды назначают вместо рентгеновского снимка ультразвуковой обследование суставов. Но как было сказано выше, для постановки точного диагноза надо проверить геометрические соотношения в суставе. УЗИ не дает возможности определить величину ацетабулярного угла и точно замерить величину h. Поэтому применение этого метода для диагностики врожденной патологии тазобедренных суставов не эффективно и может привести к неправильной трактовке результата.
Консервативное лечение врожденных заболеваний тазобедренных суставов желательно начать в родильном доме. Пеленать туго не следует: ножки должны лежать в одеяле свободно, ручки могут быть плотно завернуты в одеяло. Желательно, чтобы первые дни, до получения отводящей шины, ребенок лежал на спине с разведенными ногами. Для этого между ними прокладывают пеленку, а под ней - между согнутыми и отведенными коленными суставами кладут небольшую подушечку из детской клеенки. После рентгенологического исследования решается вопрос о методе лечения. Если имеется только врожденный предвывих, то на прямом снимке тазобедренных суставов проксимальный конец бедра находится несколько латеральное нормы, а на снимке с отведением ног он приближается ко впадине.
Таким детям проводится лечение на шине Виленского с распрямленными, но отведенными ногами. При врожденном вывихе бедра, который носит тератологический характер, т. е. вывих уже сформирован до начала стояния ребенка, на прямом рентгеновском снимке проксимальный конец бедра находится также несколько латеральнее вертлужной впадины, но может быть либо на ее уровне, либо несколько выше. На снимке в отведении проксимальный конец бедра не входит во впадину, а входит выше нее. Таким детям уже с рождения безусловно надо применять шины, придающие согнутым в коленных суставах ногам положение отведения. В ортопедии принято определять положение сгибания ног под прямым углом в тазобедренное и коленном суставах и полного отведения бедер до плоскости кровати как положение Лоренц I. Несколько выпрямленное положение ног до тупого угла в указанных суставах носит название положения Лоренц II, а полностью выпрямленные, но несколько отведенные ноги - положение Лоренца III. Эти положения были предложены крупнейшим венским ортопедом Лоренцом в его классической методике лечения врожденного вывиха бедра в гипсовой повязке и различных упомянутых положениях.

Для лечения врожденного предвывиха в положении Лоренц III применяются специальные отводящие шины Виленского - разведение ног достигается металлической раздвижной распоркой, фиксирующейся кожаными манжетками в области нижней трети голеней (рис 6). Винт на трубке-распорке дает возможность дозировать отведение. Если нет шины, можно использовать для такой же цели вгипсованную в гипсовые манжетки палку-распорку или продетую во фланелевом чехле палочку с фиксирующими ее фланелевыми манжетками.
Шина Виленского, модифицированная автором в ЦИТО, приобрела более современный вид в связи с применением пластмассовой распорки и таких же манжеток, удобных в гигиеническом отношении в связи с легкой их санитарной обработкой. Эта шина совершеннее деревянной гипсовой распорки, так как позволяет изменять угол разведения ног, что особенно необходимо, когда шина применяется при долечивании или с целью профилактики рецидивов. Срок лечения наиболее легких дисплазий на распорке Виленского - 3 месяца.

Наряду с указанными шинами у детей до 3 месяцев могут применяться различные мягкие приспособления, создающие необходимую правильную укладку больного: лифчик Байера, стремена Павлика (рис 7), широко вошедшие в практику, подушка Фрейка и др.
Наконец, при отсутствии шин можно у новорожденных и грудных детей первых недель жизни применять так называемое широкое пеленание. Вместо тугого связывания вытянутых ног, что, например, традиционно делалось при фиксации младенцев к узкому ложу грузинской люльки-аквании, между согнутыми и отведенными ногами прокладывают многослойную жесткую накрахмаленную пеленку. Для правильного соприкосновения и развития элементов тазобедренного сустава в первые недели этого бывает достаточно.
При этапном лечении детей с врожденной патологией тазобедренного сустава почти в 50% случаев наблюдаются симптомы рахита: запоздалое прорезывание зубов, скошенность затылочных костей и др. У детей с признаками рахита процессы формирования вертлужной впадины происходят более замедленными темпами. Необходимо осуществлять энергичную противорахитическую терапию: циклы витаминотерапии (спиртовой раствор витамина D2), наряду с обогащением организма ребенка солями - перевод на овощной прикорм, назначение глюконата кальция, ультрафиолетовое облучение. Система мероприятий по профилактике рахита у детей должна входить как обязательная часть этапного лечения врожденных дисплазий тазобедренных суставов.

Если отведение бедер уже затруднено, следует применять этапное разведение ног. В 1920 г. предложил накладывать этапные гипсовые повязки (рис 8) для постепенного преодоления тонуса приводящих мышц с конечной фиксацией нижних конечностей в положении Лоренц I. Рентгенографически контролируется стояние головки сразу после наложения повязки, в средние сроки лечения и перед снятием повязки.
Любые методы фиксации ног должны применяться поэтапно и с осторожностью из-за возможных осложнений. Самым грозным осложнением является болевая контрактура (асептический некроз головки бедра). Проявляется она тем, что ребенок, после наложения фиксации на ноги, периодически начинает плакать, просыпается, фиксированная ножка в вынужденном положении, ребенок двигает ею хуже, может появиться отек бедра и паховой области. В этом случае следует снять все фиксирующие приспособления, начать лечить болевую контрактуру, а затем вновь все начать сызнова, но более щадяще. Никогда не следует сразу применять функциональную гипсовую повязку при вывихе бедра. На несколько дней надо вначале наложить шину Виленского, а когда отведение бедер будет достаточным – применить гипсовую повязку. Также и снимают гипсовую повязку не сразу, а через использование на некоторое время шины Виленского.
Вывихи тазобедренных суставов могут быть не только врожденными, но и вторичными. Это бывает при ДЦП, различных заболеваниях связанных со спастическими состояниями. Поэтому лечение у детского ортопеда следует проводить под контролем невропатолога.
Читайте также:


