Рентген вывих эндопротеза тазобедренного сустава
Предваряя описание рентгенологических критериев положения протеза тазобедренного сустава и тех или иных реакций костной ткани на имплантат, следует оговориться, что показаниями к ревизионной артропластике являются совокупность клинических и рентгенологических признаков патологических изменений (неправильная ориентация эндопротеза, нестабильность компонентов и др.).

Рентгенограммы больных с различным латеральным наклоном вертлужных компонентов после эндопротезирования тазобедренного сустава: а — слева: латеральный наклон чашки в пределах нормы; справа: вертикальная ориентация чашки; б — горизонтальная ориентация чашки.

Различное положение вертлужного компонента: а — нормальные отношения между чашкой и шейкой эндопротеза; б — избыточная антеверсия вертлужного компонента; в — его ретроверсия.

Рентгенологические ориентиры измерения горизонтального центра ротации. На стороне операции горизонтальный центр ротации смещен медиально.

Рентгенограммы левого тазобедренного сустава больной Р. с асептическим некрозом головки левой бедренной кости: а — до операции; б — вертлужный компонент установлен выше анатомической локализации вертлужной впадины, длина ноги была компенсирована более высоким расположением ножки эндопротеза.

Рентгенограммы костей таза больного В. с двусторонним асептическим некрозом головок бедренных костей: а — до операции; б — правый тазобедренный сустав после установки протеза бесцементной фиксации, ножка находится в нейтральном положении.

Рентгенограммы правого тазобедренного сустава больной И. с правосторонним коксартрозом, сросшимся переломом бедренной кости после медиализирующей межвертельной остеотомии: а — выраженная контрактура тазобедренного сустава; б — через 4 года после артропластики тазобедренного сустава: гибридный эндопротез, ножка занимает вальгусное положение (чашка Trilogy, ножка — Centreline, Zimmer).

Рентгенограмма костей таза больной У. с двусторонним эндопротезироваиием тазобедренных суставов. Вертикальный центр ротации слева смещен вверх за счет высокого расположения вертлужного компонента. Имеется недопокрытие вкручивающейся чашки, а отсутствие контуров "овала" вертлужного компонента косвенно указывает на отсутствие антеверсии. Ножка превышает размеры проксимальной части бедренной кости, что, по-видимому, явилось причиной продольного перелома.

Рентгенограммы левого тазобедренного сустава больной Л. через год после операции: а — неправильно сросшийся перелом заднего края левой вертлужной впадины, посттравматический коксартроз, несостоявшийся артродез тазобедренного сустава; б, в — эндопротезирование тазобедренного сустава. Вертлужный компонент представлен опорным кольцом МиИог с костной пластикой дефекта крыши вертлужной впадины. Отсутствие полного заполнения в проксимальном отделе привело к постепенному смещению бедренного компонента (клиновидная ножка VerSys ET, Zimmer) в варусное положение.

Рентгенологическая оценка цементной фиксации эндопротезов: а — цементная мантия вокруг чашки заполняет межтрабекулярные пространства, а также сформированные каналы в подвздошной и лонной костях; б — цементная мантия вокруг ножки расположена равномерно, без дефектов наполнения.

Зоны проекции ножки эндопротеза на рентгенограмме в прямой проекции по Т.А. Gruen.
Распространенным последствием эндопротезирования тазобедренного сустава является вывих головки имплантата. По статистике, нарушение конгруэнтности замененного ТБ сустава диагностируется не менее чем у 1,5% пациентов, прошедших первичное протезирование. Это означает, что на 1000 проделанных операций приходится 15 случаев вывихов имплантата. Минимум у 4% людей возникает вывих протеза спустя тот или иной промежуток времени после ревизионного вмешательства.
Некоторые российские авторы в своих источниках о проведенных клинических наблюдениях за состоянием своих пациентов указывают слишком высокие цифры: осложнение случилось в течение 6 лет у 10% после первой установки и у 25% после выполненной ревизии.
Проблема неправильного положения компонентов эндопротеза не подчиняется каким-либо конкретным срокам, она может появиться и в раннем, и отдаленном послеоперационном периоде. При этом ранние вывихи доминируют над поздними. Что может спровоцировать подобное осложнение, как его исправлять, что делать для его предупреждения, давайте разбираться.

Причины вывиха тазобедренного имплантата
Вывих это нарушение контакта компонента бедренной головки с ацетабулярным элементом (чашкой). То есть, происходит выход имплантированного шарообразного тела из вертлужной впадины. Такое нередко становится прямым поводом для назначения ревизионной операции. Так, после асептической нестабильности оно является второй по частоте причиной повторных вмешательств. Установлено, что к потере взаимоотношения искусственных суставных поверхностей приводят 3 причинные категории.
- Пациентзависимые факторы:
- ранее перенесенные хирургические вмешательства на ТБС;
- несоблюдение пациентом ортопедического режима;
- отступление от установленного ограничения объема движений;
- слабость мышц, отводящих бедро;
- травмы (падения, локальные удары и т. п.);
- пожилой возраст (люди старше 60 лет попадают в категорию риска);
- грубые анатомические дефекты строения опорно-двигательного аппарата;
- избыточная масса тела.
- Имплантзависимые причины:
- использование однополюсных имплантатов с биполярной головкой;
- применение бедренных головок маленького размера (D ≤ 28 мм);
- разрушение полимерного вкладыша;
- несостоятельность (расшатывание) вживленной конструкции.
- Хирургзависимые факторы:
- по некоторым данным задний доступ сопряжен более высокими рисками к вывиху;
- некорректное позиционирование чашки с углом абдукции менее 30° и более 50°, углом антерверсии – менее 5° или более 25°;
- неправильная ориентация бедренной ножки имплантата с углом антеторсии ниже 5°;
- многократное вправление вывиха эндопротеза консервативно, то есть закрытым безоперационным способом.
Последствия на рентгене.
Около 60% всех вывихов припадает на раннюю послеоперационную фазу – в течение 3 месяцев после пройденного эндопротезирования. До 75% случаев приходится на первые 12 месяцев, после 1 года их количество существенно снижается.
Как распознать вывих головки эндопротеза
Вывих эндопротеза можно заподозрить в первую очередь по резкому появлению сильной боли в тазобедренном отделе и/или в области паха. Она упорно держится даже в покое, усиливается при любой попытке движения в суставе. Похожего характера симптоматика бывает и при других осложнениях: при нестабильности протеза, тендините четырехглавой мышцы, изолированном отрыве ягодичной мышцы, бурсите большого вертела и др. Поэтому подтвердить истинную этиологию возникшей боли возможно только после клинического осмотра и выполненной рентгенографии.
Выраженная болезненность – основной, но далеко не всегда единственный симптом. Объявим весь симптомокомплекс, характерный для данной проблемы:
- резкая непрекращающаяся боль, нарастающая при двигательной активности и при пальпации протезированного участка;
- страх и неуверенность в передвижении, ощущение неустойчивости;
- укорочение пораженной конечности;
- локальное мышечное напряжение;
- слабость в ноге, скованность движений;
- покраснение, припухлость, гипертермия в области локализации имплантата;
- повышение общей температуры тела, если сильно активизировался воспалительный процесс.
Больше предрасположены к вывихам женщины, чем мужчины. Этот факт специалисты обосновывают тем, у женщин исходный диапазон в ТБС выше, а объем и сила мышц ниже, нежели у представителей мужского пола. В категорию риска попадают также пациенты старческого возраста, люди с ожирением и высоким ростом.
Лечение и вправление вывиха
Если рентгенологическое исследование показало разобщение головки имплантата и вертлужного компонента, в экстренном порядке принимаются меры по госпитализации больного и исправлению неблагополучного явления. Если осложнение возникло впервые, при этом на рентгенограммах не выявлено серьезных технических нарушений установки протеза, сустав вправляют обычно закрытым способом ручной репозиции.
Закрыто манипуляции проводят, как правило, под эпидуральной или внутривенной анестезией. Под контролем ЭОП производят дистракцию конечности, смещая головку до уровня тазового компонента, затем бедро отводят и ротируют кнутри. Таким образом, вывихнутая головка возвращается на место. Далее конечность иммобилизируют, назначают постельный режим примерно на 10 дней, потом прописывают ходьбу на костылях минимум 2 недели. Параллельно с этим усиленно занимаются разработкой передней группы мышц и абдукторов бедра.
Если после первичного закрытого вправления, несмотря на полное следование правилам безопасной локомоции, вывих повторяется, врач должен пересмотреть предпринятую ранее концепцию безоперационного лечения. Возможно, все же имеет смысл выполнить открытую репозицию с переориентацией либо заменой чашки, восстановлением натяжения мышц в комбинации с удлинением шейки ножки и/или с замещением сферического элемента на более крупный по размерам имплант.
Любые грубые погрешности, выявленные на рентгене, при случившемся в первый раз осложнении являются абсолютным показанием к частичному или тотальному реэндопротезированию. Ревизионное вмешательство необходимо также при выявлении износа, поломки любого из компонентов протеза, глубокой гнойной инфекции, нарушения целостности костных тканей и связок. Данные признаки приводят к нестабильности и, как следствие, дисконгруэнтности функциональных сегментов эндопротеза.
После первичного закрытого вправления в среднем у 35% пациентов в будущем возникает рецидив, с каждым повторным консервативным лечением риски возрастают. Более того, частые попытки закрыто восстанавливать положение импланта чреваты повреждением искусственной головки и выходом из строя всей конструкции.
Особенности послеоперационного периода
- повышение мышечного тонуса при помощи лечебной гимнастики;
- ранний перевод пациента из положения лежа в положение стоя;
- отработку правильной ходьбы на костылях, а позже без поддержки;
- обучение технике присаживания, принятия позиции сидя;
- исправление выработанных в дооперационном периоде приспособительных стереотипов — порочной осанки, неправильной манеры ходить, сидеть и пр.;
- ускорение регенерации операционной раны и стимуляцию интеграции протеза с костью за счет процедур физиотерапии;
- донесение пациенту в полном объеме информации об обязательной необходимости ограничения определенных элементов двигательной активности в целях профилактики осложнения.
Переход с костылей на трость, увеличение нагрузки на прооперированную ногу и другие немаловажные моменты осуществляются согласно динамике восстановления, самочувствию, возрастным и весовым критериям пациента. Костыли ориентировочно используют 2,5-3 месяца, затем ходят с опорой на трость. Вообще без поддержки передвигаться, как правило, разрешается по истечении 4-6 месяцев после операции. Никаких самоназначений! Человек должен четко придерживаться рекомендованной физинструктором и хирургом поэтапной схемы восстановления.
Как избежать вывихов: список правил профилактики
Искусственный аналог ТБС способен качественно прослужить 15-30 лет, но исключительно при условии добросовестного соблюдения пожизненных требований. Нужно ясно понимать, что вывихи зачастую происходят по вине самого пациента, который нарушил принципы правильного образа жизни и двигательной активности. Итак, для профилактики послеоперационного последствия, в том числе и его рецидива, необходимо:
- регулярно делать контрольные снимки прооперированного отдела (в первый раз их делают через 3 месяца, дальше спустя 6 и 12 месяцев после операции, затем ежегодно 1 раз);
- ежедневно заниматься ЛФК – 1-2 раза в сутки;
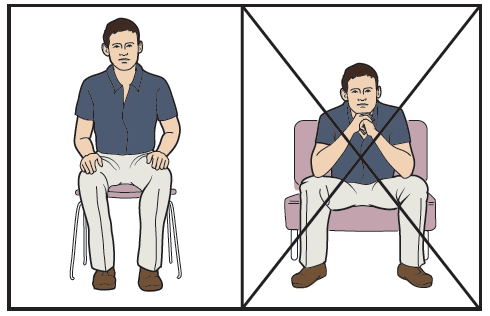
- избегать прыжков, перекрещивания ног, сидения на корточках, любых резких маневров корпусом, перегрузки отдела, скручивания в зоне тазового пояса;
- сидеть на нормальных по высоте стульях с ровной задней опорой, позвоночник в момент сидения держать прямо;
- предпринимать все меры предосторожности для недопущения травмоопасных ситуаций;
- носить удобную обувь с ортопедической подошвой, отказаться от туфлей на каблуках и с завышенной платформой;
- питаться сбалансировано, следить за своим весом (если масса тела выше нормы, обратитесь к диетологу за помощью в похудении);
- не поднимать тяжести и не допускать работ, связанных с тяжелым физическим трудом;
- при возникновении опорного и двигательного дискомфорта, болезненности, отечности в области эндопротеза срочно обращаться к доктору;
- если проблема вас не миновала, полноценно восстанавливаться после выполненного вправления головки сустава в условиях медицинского учреждения.
Внимание! Для предупреждения вывихов врачами рекомендуется специальный комплекс упражнений, нацеленный на эффективную проработку, повышение выносливости бедренных и ягодичных мышц. Заниматься укреплением этих групп мышц предельно важно, ведь именно они являются главными регулировщиками движения и стабилизаторами сустава-имплантата.
Если нарушен контакт головки бедра и ацетабулярного компонента, то диагностируется вывих протеза тазобедренного сустава. Ацетабулярный компонент – часть сочленения, которая включает в себя следующие структуры:
- чашу полусферической формы;
- вкладыш;
- выступы цилиндрической части вкладыша;
- цилиндрические пазы на внутренней поверхности чаши.
Вывих эндопротеза тазобедренного сустава бывает спонтанным (при физической нагрузке), травматическим, однократным и рецидивирующим.
Вывих эндопротеза тазобедренного сустава – прогнозируемое осложнение. В течение трех месяцев после операции ортопеды диагностируют более 50% случаев патологического смещения протеза.
Причины
Предрасполагающие факторы вывиха делят на три группы:
- связанные с пациентом, особенностями его конституции, сопутствующими болезнями;
- контролируемые лечащим врачом – хирургом;
- зависящие от дизайна имплантата (эндопротеза).
В первой группе выделяют следующие причины:
- Возраст пациента. Часто вывихи эндопротеза происходят у пожилых людей. Осложнение встречается у 1,2% пациентов в 20–29 лет и у 7,5% после 80 лет.
- Женский пол. У женщин меньше развита мышечная масса, но больше объем движений
![]()
в тазобедренном суставе. - Ожирение. Избыточный вес повышает нагрузку на сочленение, а развитая подкожно‐жировая клетчатка в области живота уменьшает сгибание в суставе.
- Высокий рост. Увеличение риска вывиха эндопротеза связано с удлиненным плечом рычага.
- Повышенная подвижность сочленений (гипермобильность тазобедренных суставов). Встречается при синдромах Марфана и Элерса‐Данлоса, нарушениях синтеза коллагена.
- Сопутствующие патологии (дисплазия тазобедренного сустава, перелом шейки бедра).
- Операции в этой области, выполненные ранее.
- Нейромышечные заболевания (поражение спинного мозга, полиомиелит, детский церебральный паралич).
Хирургические факторы риска:
К причинам вывиха, связанным с дизайном эндопротеза, относят:
- тип имплантата (однополюсный или биполярный, с двойной мобильностью);
- размер головки;
- вид ножки;
- параметры вкладыша.
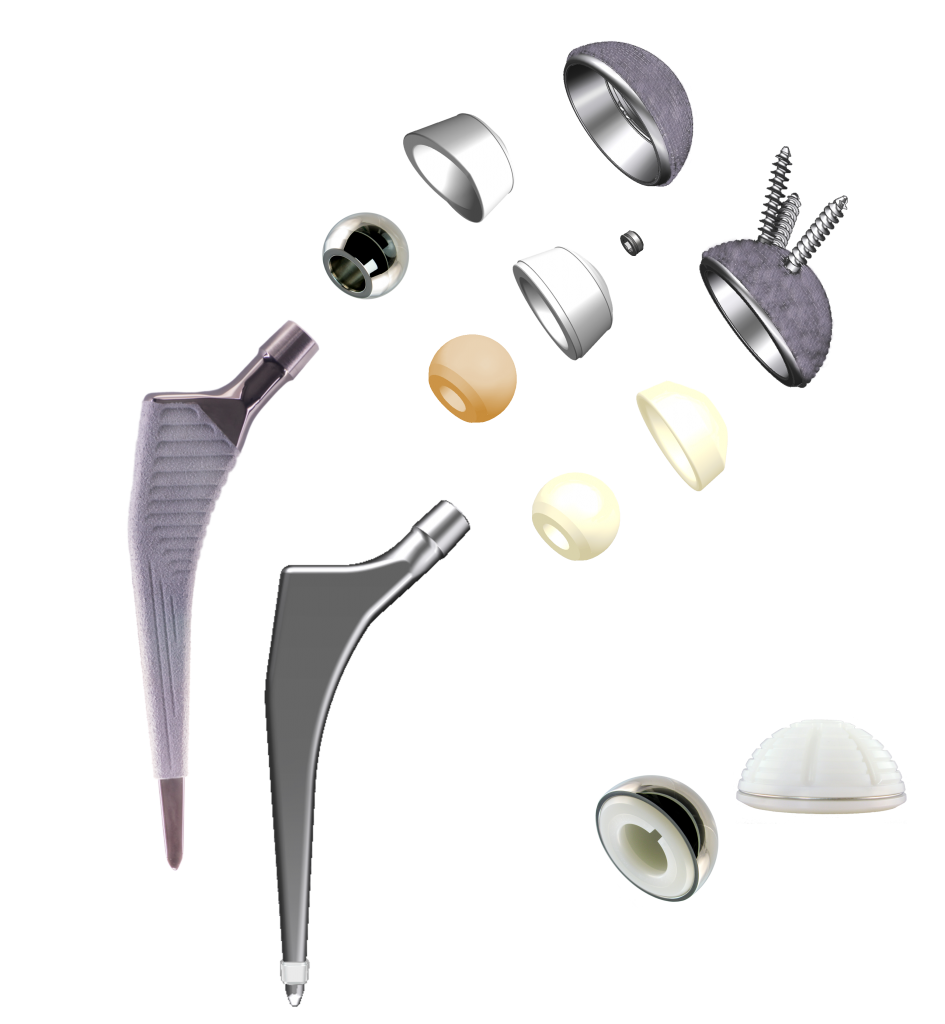
Варианты дизайна эндопротеза представлены на фото.


Некоторые вкладыши снабжены антилюксационной губой, которая увеличивает степень перекрытия полиэтиленом головки бедра и стабильность тазобедренного сустава. Для этой цели используется и система связанных вкладышей.
От диаметра головки эндопротеза зависит амплитуда движений и устойчивость сочленения.
Симптомы
При нарушении стабильности протезированного тазобедренного сустава у пациента отмечаются следующие симптомы:
- резкая боль в области сочленения;
- невозможность наступить на ногу;
![]()
- ограничение движений конечностью;
- деформация сочленения.
Если вывих эндопротеза тазобедренного сустава произошел после травмы, то диагностируются гематомы, отек и покраснение. Патология требует экстренной медицинской помощи – обезболивания, закрытой репозиции либо оперативного вмешательства.
Диагностика
Предварительный диагноз устанавливается по характерной клинической картине. Симптомы настолько яркие и типичные, что заподозрить вывих эндопротеза пациент может самостоятельно.

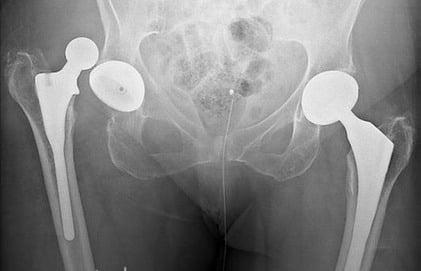
Подтверждают патологию рентгенологическим методом. На снимке врач отмечает нарушение расположения компонентов тазобедренного сустава, выход головки бедра за пределы вертлужной впадины.
Рентгенограмма подтверждает диагноз и определяет причину вывиха, если он связан с неудачным эндопротезированием или дизайном имплантата. Определение факторов риска помогает врачу выбрать оптимальную тактику лечения – консервативную репозицию или ревизионную артропластику.
Если рентгенография не позволяет установить точную причину нестабильности тазобедренного сустава, врач направляет пациента на компьютерную томографию.
Лечение
При первичном вывихе в тазобедренном суставе и сохранении ориентации структур протеза врач назначает консервативное лечение. Терапия включает экстренную репозицию (вправление) головки и иммобилизацию конечности на 4–6 недель. Параллельно назначается применение лекарственных средств, лечебная физкультура и сеансы физиотерапии. Если вывихи бедра повторяются, специалист прибегает к оперативному лечению.
Вправляют вывих под адекватным обезболиванием – внутривенным наркозом или спинальной анестезией. После репозиции пациенту показан постельный режим в течение 7–10 дней. На второй неделе (под наблюдением физиотерапевта) пациента обучают правильной ходьбе.
При консервативном лечении используют следующие варианты иммобилизации:
- гонитная (от паха до пальцев) или укороченная тазобедренная гипсовая повязка;
![]()
- деротационный сапожок;
- задняя лонгета (на коленный сустав);
- ортез.
Параллельно пациенту назначается медикаментозная терапия, которая включает:
- нестероидные противовоспалительные препараты;
- средства, улучшающие кровоснабжение конечности и заживление тканей;
- антибактериальные лекарства;
- препараты, содержащие кальций.
Вид и объем оперативного вмешательства зависит от причины вывиха, поэтому первоочередная задача врача - оценка ориентации структур протеза. Часто нестабильность сочленения связана с развитием импинджмент‐синдрома (соударение структур сустава из‐за нарушенного расположения компонентов).
В имплантате стирается полиэтилен, из‐за чего головка эксцентрично смещается от центра на периферию. При избыточном износе полиэтилена нестабильность в сочленении будет возникать, даже если изначально эндопротез установлен в правильном положении.
После установления точной причины вывиха проводится оперативное вмешательство. Цель – обеспечить стабильное положение компонентов эндопротеза и предотвратить повторные вывихи.
В ортопедии применяются следующие варианты артропластики:
- изменение расположения компонентов протеза;
- восстановление адекватного натяжения мышц.
Иногда правильную ориентацию компонентов имплантата можно достичь увеличением мышечного натяжения. При этом большой вертел бедренной кости низводится, сустав стабилизируется. Но такой операции недостаточно для профилактики повторных вывихов, поэтому вмешательство комбинируют с заменой головки, увеличением ее диаметра или длины шейки.


Хорошие результаты приносит установка вкладыша с антилюксационной губой. Изредка хирурги меняют расположение вертлужного элемента – при ошибочно установленной ориентации.
Если после оперативного вмешательства патология рецидивирует, причину хирурги ищут в неврологическом заболевании или поражении отводящих мышц. В этой ситуации рекомендована имплантация связанного протеза (головка имплантата тесно связана с вертлужной впадиной). Но у этого метода имеются недостатки – зона контакта кости и вертлужного компонента будет постоянно испытывать повышенную нагрузку.
Реабилитация после эндопротезирования
Реабилитационный период после вывиха эндопротеза длится до тех пор, пока двигательная активность больного не восстановится полностью.
С первых дней пациенту рекомендованы изометрические упражнения лечебной физкультуры. Они стимулируют напряжение мышц, но не вызывают их сокращение. Лечебная гимнастика препятствует атрофии мускулатуры, улучшает кровоток в области сустава, поддерживает мышечную силу ноги на должном уровне.
В этот период рекомендован общий массаж, включающий легкие поглаживания и растирания кожи. Вертикализация (перевод из лежачего положения в вертикальное при помощи специального стола) пациента возможна через 7–10 дней под контролем врача.
Нельзя нарушать рекомендации хирурга и самостоятельно прекращать иммобилизацию сочленения, даже если двигательная активность конечности возобновилась.
Пациент должен следить за весом, чтобы не допустить ожирения и чрезмерной физической нагрузки на протезированный сустав. По назначению врача нужно принимать лекарства – препараты кальция, витамины, заниматься кинезитерапией и ЛФК на протяжении длительного времени.
Итоги
Вывих бедра – нередкое осложнение после эндопротезирования тазобедренного сустава. Патология вызывается факторами, которые связаны с особенностями пациента, работой хирурга и строением протеза. Вывих может рецидивировать и осложняться.
Однократное нарушение стабильности сустава лечится консервативно, но при повторном вывихе этот метод малоэффективен. При рецидиве хирурги прибегают к ревизионной артропластике или замене эндопротеза.
Вывиха можно избежать, если соблюдать предписания врача. Но если стабильность тазобедренного сустава нарушилась, после операции пациенту требуется реабилитационный период – для восстановления функций ноги и профилактики рецидивов.
Полезное видео
Из видео можно узнать об осложнениях эндопротезирования тазобедренного сустава и методах профилактики.
Эндопротезирование тазобедренного сустава – технически очень сложно реализуемая операция и потому нередко приводящая к осложнениям. Одним из послеоперационных осложнений является вывих эндопротеза тазобедренного сустава.
Само протезирование делается при различных заболеваниях. Обычно причиной служат запущенные формы артритов и артрозов, приведшие к сильной деструкции сустава или анкилозу (иммобилизации). Операцию обычно назначают пациентам в возрасте 55-65 лет.
1 Общее описание травмы
Осложнение в виде вывиха подразумевает смещение головки импланта. Такое состояние нередко возникает из-за неправильно проведенной операции по имплантированию протеза. Статистически вывих встречается примерно у 1,5% пациентов, перенесших операцию впервые (первичное протезирование).
Выходит, что на 1000 пациентов приходится 15 случаев вывиха эндопротеза ТБС. Примерно у 4-5% пациентов вывих возникает через определенное время (обычно 1-6 месяцев) после проведения ревизионного хирургического вмешательства. Это зарубежные данные.
Вероятность вывиха эндопротеза существенно увеличивается в случаях, когда протезирование проводится во второй или третий раз (а также последующие разы). Согласно российской статистике у 10% пациентов в течение 6 лет после операции наблюдается такое состояние, после ревизии – у 25% пациентов.
Предугадать время возникновения такой травмы невозможно. Она может произойти через пару недель после операции, а может произойти и через 10-20-30 лет. Чаще всего осложнение возникает в течение 4-6 месяцев после протезирования.
к меню ↑
Существует 3 категории причин вывиха протеза ТБС, различающихся между собой кардинально. Потому прогноз для каждой категории свой.
Если причиной стало плохое качество вживленной конструкции – прогноз лучше, если причина в возрасте пациента или его состоянии здоровья, то прогноз хуже.

Вывих эндопротеза, зафиксированный на рентгенографии
Зависящие от пациента причины:
- Недавно перенесенное оперативное вмешательство на тазобедренных суставах.
- Травма тазовой области.
- Игнорирование пациентом предписаний врача по поводу ортопедического режима.
- Слабость в мышцах, которые отводят бедро.
- Игнорирование пациентом предписаний по поводу ограничений объема движений в прооперированном суставе.
- Пожилой возраст (возрастные изменения в организме, в группе риска люди, которые старше 60 лет).
- Серьезные анатомические/физиологические дефекты в строении опорно-двигательной системы в целом.
- Избыточная масса тела (ожирение 2-3 стадии).
Причины, которые зависят от импланта:
- применение врачом однополюсных протезов с биполярной головкой;
- использование врачом бедренных головок с малым размером (диаметр до 28 мм);
- деструкция полимерного вкладыша;
- расшатывание установленной конструкции (неправильно проведенная операция по имплантации).
Причины, которые зависят от хирурга:
- Проведение вживления протеза через задний доступ.
- Неправильное расположение чашки с углом абдукции 2 Симптомы вывиха эндопротеза
Обычно после возникновения вывиха пациент ощущает очень сильную боль в тазобедренной области с иррадиацией боли в область паха. Боль присутствует постоянно, но существенно усиливается при попытках движения.
Существуют и другие симптомы:
- укорочение конечности на стороне протеза;
- ощущение неустойчивости, невозможность нормального передвижения;
- пальпация тазобедренной области приводит к сильному увеличению боли;
- возникновение мышечного спазма (только в области ТБС);
- слабость в поврежденной конечности, ограниченность в движениях;
- гиперемия, отечность и воспаление в области протеза;
- общее недомогание, лихорадка (причиной является активизация воспаления).
Симптомы у большинства пациентов так выражены, что игнорировать из невозможно и пациент в любом случае обращается к доктору. При таких симптомах обязательно вызывайте скорую помощь, попытки самостоятельно добраться до больницы могут привести к серьезному ухудшению ситуации.
к меню ↑
Диагностика начинается еще на этапе прибытия врачей скорой помощи. Помощь в диагностике травмы может сам пациент, упомянув врачам о том, что он перенес операцию по эндопротезированию. Обычно этого достаточно для постановки предварительного диагноза.

При повторных вывиха чаще всего требуется полная замена конструкции протеза
Прибыв в больницу, пациент отправляется на визуализирующую диагностику, обычно достаточно рентгенографии. Родственникам пациента желательно привести в больницу выписной эпикриз с прошлой операции, дабы врачи смогли выяснить все нюансы протезирования в прошлом (это может помочь в лечении вывиха).
к меню ↑
3 Первая помощь
4 Лечение при вывихе эндопротеза
Пациента в обязательном порядке госпитализируют в стационар. Далее все зависит от характера повреждения. Если это впервые возникший вывих эндопротеза ТБС – проводят вправление, используя закрытый способ ручной репозиции.
Для проведения такой операции используют эпидуральную или внутривенную анестезию. Операцию проводят под контролем ЭОП. После вправления пациента переводят на постельный режим в течение 10 дней, а затем предписывают ходьбу на костылях (примерно на 2-4 недели).
Если это рецидив вывиха – возможно проведение открытой репозиции с проведением замены чашки или, чаще, ее переориентации. В таких случаях проводится и восстановление натяжения мышц вкупе с удлинением шейки ножки.
Открытую репозицию проводят в обязательном порядке в тех случаях, когда по данным рентгенографии выявлен износ эндопротеза. Операция показана даже при износе отдельных конструкционных элементов эндопротеза, необязательно чтобы он был изношен весь.
к меню ↑
Даже идеально проведенная репозиция не гарантирует стопроцентного выздоровления пациента. Очень много зависит от реабилитации после стационарного лечения. Ее назначают уже с первых суток после окончания активного лечения.
Реабилитация имеют такие цели:
- Усиление мышц вокруг тазобедренных суставов.
- Перевод пациента из лежачего положения в положение стоя в кратчайшие сроки (что полезно для профилактики венозных осложнений в виде тромбозов).
- Отработка техники правильной ходьбы с использованием костылей, а далее – полностью без поддержки.
- Обучение аккуратной и не нагружающей сильно суставы технике присаживания или принятия позиции сидя.
- Исправление приобретенных до операции навыков неправильной ходьбы.
- Усиление регенеративных функций организма, стимуляция интеграции организменных тканей с эндопротезом.
Пациенту назначают лечебную физкультуру, ходьбу с костылем или тростью. Нагрузки должны увеличиваться постепенно и первое время быть минимальными (по интенсивности и продолжительности). Реабилитация длится примерно 2-3 месяца.
Больному назначают использование опоры на трость в течение 4-6 месяцев после операции. После этого срока он может ходить без поддержки (в большинстве случаев, но не всегда).
к меню ↑
Прогноз лечения вывиха эндопротеза ТБС зависит от причин повреждения, от возраста и общего состояния пациента, а также от того, первичная это травма или рецидив. В случае рецидива прогноз неблагоприятный – скорее всего в будущем будет еще рецидив.
Если это впервые возникшее осложнение на фоне приемлемого состояния здоровья пациента – прогноз условно благоприятный. Прогноз даже при рецидивном вывихе достаточно хорош у пациентов, возраст которых составляет 25-45 лет.
Читайте также:





