Синдром большого вертела бедренной кости



- На заглавную
Поиск
Болевой синдром большого вертела
Э.Р. КИРИЛЛОВА
Казанский государственный медицинский университет, 420012, г. Казань, ул. Бутлерова, д. 49
Кириллова Элина Ринадовна — кандидат медицинских наук, ассистент кафедры госпитальной терапии, тел. (843) 237-32-61, e-mail: [email protected]
Болевой синдром большого вертела — частая клиническая проблема, характеризующаяся хронической болью и болезненностью при пальпации в латеральных отделах тазобедренного сустава. Основной патологический механизм развития — патология сухожилий ягодичных мышц в месте прикрепления к большому вертелу бедренной кости.
Ключевые слова: болевой синдром большого вертела, тазобедренный сустав, тендинит.
E.R. KIRILLOVA
1 Kazan State Medical University, 49 Butlerova St., Kazan, Russian Federation, 420012
Kirillova E.R. — PhD (Medicine), Assistant Lecturer of the Department of Hospital Therapy, tel. (843) 237-32-61, e-mail: [email protected]
Greater trochanteric pain syndrome is a common problem, manifested by chronic lateral hip pain exacerbated by movement and direct palpation. The primary underlying cause of lateral hip pain is tendinopathy of gluteal muscles at the place of their insertion to greater trochanter of a hip.
Key words: greater trochanter pain syndrome, hip joint, tendinitis
Болевой синдром большого вертела (БСБВ) является широко распространенным и многофакторным региональным болевым синдромом. БСБВ, как правило, недооценивается и недостаточно диагностируется и, соответственно, недостаточно лечится, что приводит к хронизации боли и ограничению подвижности.
БСБВ определяется как боль и болезненность при пальпации большого вертела бедренной кости. Изначально БСБВ назывался вертельным бурситом, поскольку считалось, что он обусловлен воспалением или отеком вертельной сумки. В настоящее время БСБВ связывают с поражением сухожилий малой и средней ягодичных мышц в местах прикрепления к большому вертелу, так как изолированный бурсит в этом регионе редок [1].
Причиной БСБВ является широкий спектр патологических изменений приводящего аппарата тазобедренного сустава, включая костную поверхность большого бугра, тендинопатии дистального отдела и сухожильно-мышечное соединение малой и средней ягодичных мышц с их сумками и широкой фасцией.
Боль в области большого вертела может возникнуть в любом возрасте, но чаще всего встречается у представителей старших возрастных групп. Так у пациентов в возрасте 60 лет и старше подобные симптомы отмечались в 10-20% случаев. Синдром боли в нижней части спины является фактором, предрасполагающим к поражению большого вертела. Частота БСБВ у взрослых пациентов с данным синдромом варьирует от 20 до 35%. Также с БСБВ ассоциируются женский пол, остеоартроз коленного сустава, поражение подвздошно-большеберцового тракта и ожирение [2].
Анатомия и биомеханика. Поверхность большого бугра (ББ) является основным местом прикрепления для сухожилий малой и средней ягодичных мышц. Внешняя поверхность ББ образует угол с изогнутой передней и пологой задней частью. Соединение этих двух поверхностей представляют собой легко пальпируемую верхушку вертела.
Средняя ягодичная мышца располагается под большой ягодичной мышцей. По форме приближается к треугольнику. Все мышечные пучки сходятся в общее мощное сухожилие, прикрепляющееся к вершине и наружной поверхности большого вертела, где имеются чаше две, реже три вертельные сумки средней ягодичной мышцы. Малая ягодичная мышца по форме напоминает предыдущую, но тоньше в поперечнике. На всем протяжении мышца прикрыта средней ягодичной мышцей. Мышечные пучки, конвергируя, переходят в сухожилие, прикрепляющееся к переднему краю большого вертела; здесь имеется вертельная сумка малой ягодичной мышцы. Задняя поверхность ББ не имеет сухожильного прикрепления. Здесь расположена большая вертельная сумка, расположенная под ягодичной мышцей.
Функция ягодичных мышц крайне сложна. Они могут осуществлять приведение, сгибание, наружную или внутреннюю ротацию в тазобедренном суставе в зависимости от работающих пучков и положения бедра относительно таза. Малая ягодичная мышца и задняя часть средней ягодичной мышцы также могут способствовать стабилизации головки бедренной кости в вертлужной впадины во время цикла походки. Сухожилия ягодичных мышц играют важную роль в осуществлении сложных движений, таких как ходьба, прыжки, бег или танцы [3].
Тендинопатии и разрывы сухожилий средней и малой ягодичных мышц часто встречаются у пациентов с БСБВ. К ним приводят многие состояния, например, остеоартроз нижних конечностей, микротравматизация, перегрузка, нарушение биомеханики движений.
Клиническая картина. БСБВ обычно проявляется хронической перемежающейся или стойкой болью над или вокруг большого вертела, которая усиливается, когда больной лежит на стороне поражения, встает, долго стоит, сидит, положив ногу на ногу, поднимается по ступеням или бежит. У части пациентов боль иррадиирует в латеральные отделы тазобедренного сустава или по латеральной поверхности бедра.
Физикальное обследование боковых отделов тазобедренного сустава обладает низкой специфичностью и чувствительностью. Клиническое обследование включает в себя пальпацию болезненной зоны в верхней или латеральной поверхности большого вертела. Провокационные тесты включают пассивную внешнюю ротацию в тазобедренном суставе с согнутым до 90° бедром, приведение с сопротивлением и/или наружную ротацию бедра с сопротивлением. Иногда боль провоцируется внутренним вращением и крайне редко разгибанием. Более высокой чувствительностью и специфичностью обладает модифицированный тест для выявления вовлечения сухожилий ягодичных мышц у пациентов с БСБВ. Он проводится следующим образом: пациент в течение 30 секунд стоит на одной ноге, сохраняя строго вертикальное положение и сопротивляясь наружной ротации [4].
Диагностика. Несмотря на то, что БСБВ считается клиническим диагнозом, инструментальные методики могут быть полезны в подтверждении этого синдрома. Рентгенография может выявить кальцификацию в области большого вертела у больных с БСБВ, но эти изменения неспецифичны и не позволяет определить локализацию кальцификата: в месте прикрепления сухожилия или внутри сумки. Результаты сцинтиграфии во многом неспецифичны, зона накопления ограничивается верхнелатеральным отделом большого вертела. Это может указывать и на бурсит и на тендинит ягодичных мышц.
Магнитно-резонансная томография (МРТ) позволяет определить как мягкотканую патологию (тендиниты ягодичных мышц, бурситы), так и костную (кальцификаты, костные изменения). МРТ необходимо выполнять пациентам с рекомендациями хирургического лечения БСБВ, например, удаления сухожильной сумки [5].
Ультразвуковое исследование (УЗИ) является методом выбора в диагностике БСБВ. Тендинит определяется как утолщение сухожилия или нарушение его структуры. Также при УЗИ выявляются частичные и полные разрывы сухожилий ягодичных мышц, мышечная атрофия и появление жидкости в полости сухожильных сумок [6].
Лечение. Важным условием успешного лечения БСБВ является устранение факторов, вызывающих структурные изменения мягких тканей в области большого вертела, таких как чрезмерная спортивная или профессиональная нагрузка.
Основной метод лечения БСБВ — неоперативный. У большинства пациентов достаточно одной инъекции кортикостероидов для ощутимого улучшения симптомов и уменьшения боли. В некоторых случаях необходимы многократные инъекции и физиотерапевтические методы и лечебная физкультура. Тем не менее не существует контролируемых исследований, подтверждающих пользу этих методик.
Существует несколько вариантов оперативного лечения: от наименее инвазивной эндоскопической бурсэктомии до открытой остеотомии. В случае рефрактерного болевого синдрома необходимо учитывать возможность разрыва сухожилий ягодичных мышц с последующим их восстановлением [7].
1. Олюнин Ю.А. Боль в области тазобедренного сустава // Современная ревматология. — 2013. — № 2. — С. 36-39.
2. Segal N.A., Felson D.T., Torner J.C. et al. Greater trochanteric pain syndrome: epidemiology and associated factors // Arch Phys Med Rehabil. — 2007. — № 88. — P. 988-992.
3. Gottschalk F., Kourosh S., Leveau B. The functional anatomy of tensor fasciae latae and gluteus medius and minimus // J Anat. — 1989. — № 166. — P. 179-189.
4. Lequesne M., Mathieu P., Vuillemin-Bodahi V. et al. Gluteal Tendinopathy in Refractory Greater Trochanter Pain Syndrome: Diagnostic Value of Two Clinical Tests // Arthritis Rheum. — 2008. — № 59. — P. 241-246.
5. Bird P.A., Oakley S.P., Shnier R., Kirkham B.W. Prospective evaluation of magnetic resonance imaging and physical examination findings in patients with greater trochanteric pain syndrome // Arthritis & Rheumatism. — 2001. — № 44. — P. 2138-2145.
6. Fearon A.M., Scarvell J.M., Cook J.L., Smith P.N. Does Ultrasound Correlate with Surgical or Histologic Findings in Greater Trochanteric Pain Syndrome? A Pilot Study // Clin Orthop Relat Res. — 2010. — № — P. 1838-1844.
7. Lustenberger D.P., Ng V.Y., Best T.M., Ellis T.J. Efficacy of Treatment of Trochanteric Bursitis: A Systematic Review // Clin J Sport Med. — 2011. — № 21. — P. 447-453.
1. Olyunin Yu.A. Pain in the hip. Sovremennaya revmatologiya, 2013, no. 2, pp. 36-39 (in Russ.).
2. Segal N.A., Felson D.T., Torner J.C. et al. Greater trochanteric pain syndrome: epidemiology and associated factors. Arch Phys Med Rehabil., 2007, no. 88, pp. 988-992.
3. Gottschalk F., Kourosh S., Leveau B. The functional anatomy of tensor fasciae latae and gluteus medius and minimus. J Anat., 1989, no. 166, pp. 179-189.
4. Lequesne M., Mathieu P., Vuillemin-Bodahi V. et al. Gluteal Tendinopathy in Refractory Greater Trochanter Pain Syndrome: Diagnostic Value of Two Clinical Tests. Arthritis Rheum., 2008, no. 59, pp. 241-246.
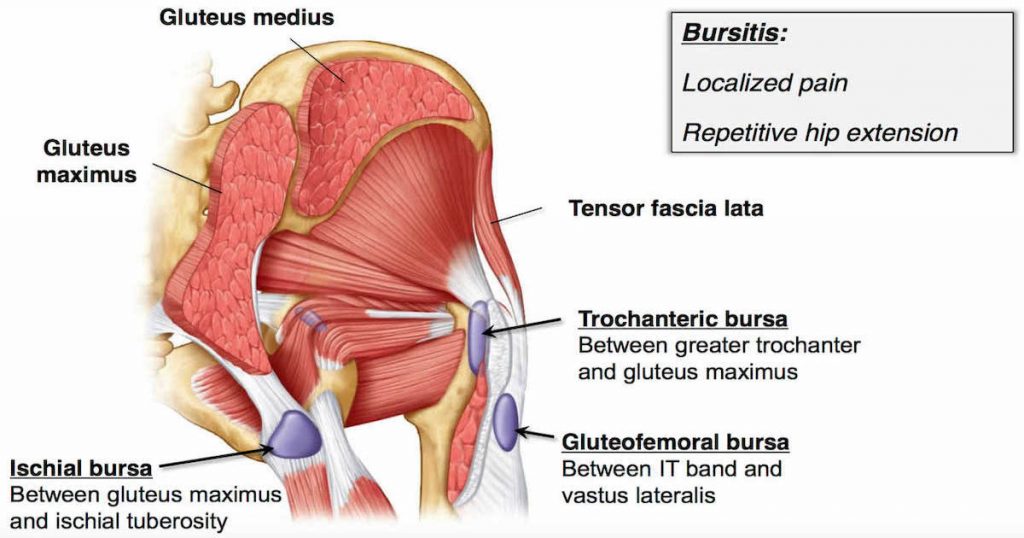
Трохантерит – это воспаление верхней части большого вертела, сопровождающееся болью в этой области.
Трохантер (Trochantermajor) – большой вертел тазобедренной кости. К нему прикрепляются сухожилия бедренных мышц, мышц ягодиц и таза. Данный анатомический комплекс ответственен за движения в тазобедренном суставе. По ряду причин в связочном аппарате, надкостнице и самой кости вертела происходит воспаление, которое влечет патологические изменения данной области. Над суставом расположена синовиальная сумка – этакий мешочек, защищающий сустав и смягчающий его скольжение при движении. При воспалении она тоже вовлекается в процесс, поэтому есть еще одно название этой болезни – вертельный бурсит.
![]()
Обычно процесс локализуется в одной конечности, но могут поражаться и два сустава одновременно. Болезнью чаще страдают лица женского пола, так как сухожилия у них изначально более слабые. В нашей статье мы остановимся на причинах трохантерита, клинической картине и тактике лечения этой болезни.
Причины трохантерита
Главной причиной возникновения вертельного бурсита является остеопороз. Во время климакса уменьшается эластичность связок, поэтому заболевание может манифестировать после любой интенсивной нагрузки – ношение тяжести, набор веса, длительная ходьба или бег. Для развития трохантерита характерно сочетание нескольких пусковых моментов.
Помимо принадлежности к женскому полу и определенной возрастной категории (климактерический период) авторы выделяют и другие факторы, которые могут спровоцировать трохантерит.
- остеопороз;
- очаги хронической инфекции;
- туберкулез;
- избыточный вес, возникший сравнительно быстро;
- остеоартроз или артрит тазобедренного сустава;
- интенсивные физические нагрузки или одноразовая мощная перегрузка тазобедренного сустава;
- повреждения в области бедра (настоящие и перенесенные);
- эндокринные заболевания.
Основной признак тазобедренного бурсита – болевой синдром. Характер боли зависит от течения и длительности патологии и очень напоминает ощущение при коксартрозе, она может пульсировать, а может быть ноющей. Боль становится более интенсивной при нажатии на область вертела, при движении. Она растекается по наружной стороне бедра, может иррадиировать в пах. Если патология возникла недавно, боль быстро уходит, ночные боли не беспокоят.
В запущенных случаях боль беспокоит пациента и в спокойном состоянии, даже во время сна, особенно при положении на пораженной стороне в связи с давлением массы на вертел. При хроническом течении надавливание на область бедра вызывает боль не столь интенсивную, как в острой стадии.
Ограничения в движении тазобедренного сустава (в отличие от коксартроза) нет, но при отведении ноги со стороны поражения, боль появляется или усиливается.
При инфекционном трохантерите к болевому синдрому присоединяются симптомы интоксикации – повышается температура, появляется слабость, беспокоит потливость и потеря аппетита. В области большого вертела можно увидеть гиперемию и припухлость.
Трохантерит может быть нескольких видов:
1. Инфекционный (гнойный).
Трохантерит этого вида возникает при попадании инфекции в ткани, окружающие вертел. Вызывает его чаще стафилококк. Обычно септический вертельный бурсит возникает, если у пациента есть хронический очаг инфекции (тонзиллит, кариес, холецистит, гайморит). Болезнетворные микробы отсюда приносятся с током крови или лимфы. В других случаях попадание инфекции происходит контактным путем при открытой травме бедра или из области воспаления, располагающейся рядом. Появляются признаки интоксикации. Кожные покровы в этой области становятся гиперемированными, отечными. У пациента плохое самочувствие, теряется аппетит, наблюдается общее повышение температуры.
Это разновидность туберкулезной интоксикации. Симптоматика развивается постепенно. Боль в суставе сначала появляется при отведении ее в сторону. В дальнейшем развивается остеомиелит. Обычно пациент знает, что болен туберкулезом.Прогноз неблагоприятный. Чаще болеют дети.
3. Неинфекционный (асептический).
Самый простой и наиболее встречаемый вид трохантерита. Воспаление возникает из-за перегрузки бедренного сустава, травмы (падение на бок), резкого набора веса, вынужденного длительного пребывания в одном положении (сидячая работа). Самочувствие пациента не страдает. Явлений интоксикации нет, так как процесс протекает безучастия микроорганизмов.
Врач оценивает характер боли, которая появляется при нагрузке и распространяется на наружное бедро, обращает внимание на появлении болевых ощущений, если пациент лежит на пораженной стороне. Специалист просит сделать несколько двигательных тестов (постоять на одной ноге, отвести ногу кнаружи) и замечает насколько амплитуда движений в суставе ограничена или сохранена. Принимается во внимание анамнез, особенно наличие хронических очагов инфекции, травм бедра и перенесенный туберкулез. При пальпации выявляются специфические болевые точки, характерные именно для вертельного бурсита.
Из лабораторных методов назначаются стандартные анализы крови и мочи, пробы на ревматизм, специфические анализы на ВК. Из инструментальных методов важными являются рентгенологические исследования тазобедренных суставов, УЗИ, КТ или МРТ. Все эти исследования необходимы для исключения патологий с идентичными признаками.
Лечение зависит от причины заболевания. Если процесс инфекционной природы, назначается противовоспалительная терапия, если выявлена микобактерия Коха, то – противотуберкулезная. Этиологическое лечение сочетается со следующими методами.
1. Охранительный режим.
Пациент должен обеспечить бедру полный покой. Только при щадящем отношении к бедренному суставу, можно добиться хороших результатов лечения. Рекомендуется ограничить двигательную активность на 1 месяц, в некоторых случаях – до полугода.
2. Лекарственная терапия.
При болях – назначаются анальгетики, для устранения воспаления – лекарства нестероидно - противовоспалительного характера короткими курсами. При туберкулезном трохантерите продолжается специфическое лечение, при септическом трохантерите – массивная антибиотикотерапия.
При мучительных болях показано введение внутрь сустава глюкокортикоидов. Иногда достаточно 2-3 таких инъекций. Некоторые врачи практикуют ступенчатую схему лечения – инъекции заменяются приемом таблеток. Большим подспорьем будет применение мазей, гелей и растираний с анальгезирующим эффектом.
3. Физическая терапия.
Физиотерапевтические методики играют большую роль в терапии. Особенно эффективны такие манипуляции на зону тазобедренного сустава, как:
- магнитотерапия;
- аутоплазмотерапия;
- ударно-волновая терапия,
- лазер;
- электрофорез;
- озокеритовые и парафиновые аппликации.
Физическое воздействие улучшает питание пораженной зоны и снижает воспалительный процесс. Курс лечения обычно состоит из 5-10 процедур и расписывается для каждого пациента индивидуально. При этом учитывается характер трохантерита и острота процесса.
Лечебная физкультура показана при трохантерите, но только после стихания острой симптоматики. Врач назначает определенные упражнения, которые активизируют кровоток, растягивают связки, укрепляют мышцы пораженной области. Правильные приемы массажа также предотвращают рецидив заболевания. Важна регулярность курса.
При первых симптомах болезни пациент редко обращается к врачу, так как симптомы быстро проходят, а болезнь течет латентно. Пациент просто не обращает внимание на периодические боли, которые летучи и прекращаются быстро. К тому же, если пациент все-таки обращается к специалисту, трохантерит не всегда сразу диагностируется, поэтому часто переходит в хроническую форму. В этом случае боли приобретают постоянный характер и ухудшают качество жизни. Иногда пациентам приходится менять трудовую деятельность, если она связана с нагрузкой на ноги, чтобы щадить тазобедренный сустав. Кроме того, могут развиться осложнения в виде образования абсцессов, нагноений, тогда приходится прибегать к оперативному вмешательству.
В очень редких случаях может стать причиной инвалидности. Но, как правило, прогноз благоприятный, так как угрозу для жизни он не несет.
Если своевременно обратиться к хорошему специалисту, то при назначении правильного лечения острый трохантерит отлично поддается терапии в максимально короткие сроки. Если заболевание приобретает хроническое течение, то болевой синдром купируется лишь на время.
Аннотация научной статьи по клинической медицине, автор научной работы — Кириллова Э. Р.
Болевой синдром большого вертела частая клиническая проблема, характеризующаяся хронической болью и болезненностью при пальпации в латеральных отделах тазобедренного сустава. Основной патологический механизм развития патология сухожилий ягодичных мышц в месте прикрепления к большому вертелу бедренной кости.
Похожие темы научных работ по клинической медицине , автор научной работы — Кириллова Э. Р.
Greater trochanter pain syndrome
Greater trochanteric pain syndrome is a common problem, manifested by chronic lateral hip pain exacerbated by movement and direct palpation. The primary underlying cause of lateral hip pain is tendinopathy of gluteal muscles at the place of their insertion to greater trochanter of a hip.
64 ПРАКТИЧЕСКАЯ МЕДИЦИНА '4 (80) июль 2014 г. / том 2
Казанский государственный медицинский университет, 420012, г. Казань, ул. Бутлерова, д. 49
Болевой синдром большого вертела
Кириллова Элина Ринадовна — кандидат медицинских наук, ассистент кафедры госпитальной терапии, тел. (843) 237-32-61, e-mail: elinarin@mail.ru
Болевой синдром большого вертела — частая клиническая проблема, характеризующаяся хронической болью и болезненностью при пальпации в латеральных отделах тазобедренного сустава. Основной патологический механизм развития — патология сухожилий ягодичных мышц в месте прикрепления к большому вертелу бедренной кости. Ключевые слова: болевой синдром большого вертела, тазобедренный сустав, тендинит.
Kazan State Medical University, 49 Butlerov St., Kazan, Russian Federation, 420012
Greater trochanter pain syndrome
Kirillova E.R. — Cand. Med. Sc., Assistant Lecturer of the Department of Hospital Therapy, tel. (843) 237-32-61, e-mail: elinarin@mail.ru
Greater trochanteric pain syndrome is a common problem, manifested by chronic lateral hip pain exacerbated by movement and direct palpation. The primary underlying cause of lateral hip pain is tendinopathy of gluteal muscles at the place of their insertion to greater trochanter of a hip.
Key words: greater trochanter pain syndrome, hip joint, tendinitis.
Болевой синдром большого вертела (БСБВ) является широко распространенным и многофакторным региональным болевым синдромом. БСБВ, как правило, недооценивается и недостаточно диагностируется и, соответственно, недостаточно лечится, что приводит к хронизации боли и ограничению подвижности.
БСБВ определяется как боль и болезненность при пальпации большого вертела бедренной кости. Изначально БСБВ назывался вертельным бурситом, поскольку считалось, что он обусловлен воспалением или отеком вертельной сумки. В настоящее время БСБВ связывают с поражением сухожилий малой и средней ягодичных мышц в местах прикрепления к большому вертелу, так как изолированный бурсит в этом регионе редок [1].
Причиной БСБВ является широкий спектр патологических изменений приводящего аппарата тазобедренного сустава, включая костную поверхность большого бугра, тендинопатии дистального отдела и сухожильно-мышечное соединение малой и средней ягодичных мышц с их сумками и широкой фасцией.
Боль в области большого вертела может возникнуть в любом возрасте, но чаще всего встречается у представителей старших возрастных групп. Так у пациентов в возрасте 60 лет и старше подобные симптомы отмечались в 10-20% случаев. Синдром боли в нижней части спины является фактором, предрасполагающим к поражению большого вертела. Частота БСБВ у взрослых пациентов с данным
синдромом варьирует от 20 до 35%. Также с БСБВ ассоциируются женский пол, остеоартроз коленного сустава, поражение подвздошно-большеберцо-вого тракта и ожирение [2].
Анатомия и биомеханика. Поверхность большого бугра (ББ) является основным местом прикрепления для сухожилий малой и средней ягодичных мышц. Внешняя поверхность ББ образует угол с изогнутой передней и пологой задней частью. Соединение этих двух поверхностей представляет собой легко пальпируемую верхушку вертела.
Средняя ягодичная мышца располагается под большой ягодичной мышцей. По форме приближается к треугольнику. Все мышечные пучки сходятся в общее мощное сухожилие, прикрепляющееся к вершине и наружной поверхности большого вертела, где имеются чаше две, реже три вертельные сумки средней ягодичной мышцы. Малая ягодичная мышца по форме напоминает предыдущую, но тоньше в поперечнике. На всем протяжении мышца прикрыта средней ягодичной мышцей. Мышечные пучки, конвергируя, переходят в сухожилие, прикрепляющееся к переднему краю большого вертела; здесь имеется вертельная сумка малой ягодичной мышцы. Задняя поверхность ББ не имеет сухожильного прикрепления. Здесь расположена большая вертельная сумка, расположенная под ягодичной мышцей.
Функция ягодичных мышц крайне сложна. Они могут осуществлять приведение, сгибание, наруж-
инновационные технологии в медицине / том 2
'4 (80) июль 2014 г. I том 2
ПРАКТИЧЕСКАЯ МЕДИЦИНА ^ 65
ную или внутреннюю ротацию в тазобедренном суставе, в зависимости от работающих пучков и положения бедра относительно таза. Малая ягодичная мышца и задняя часть средней ягодичной мышцы также могут способствовать стабилизации головки бедренной кости в вертлужной впадины во время цикла походки. Сухожилия ягодичных мышц играют важную роль в осуществлении сложных движений, таких как ходьба, прыжки, бег или танцы [3].
Тендинопатии и разрывы сухожилий средней и малой ягодичных мышц часто встречаются у пациентов с БСБВ. К ним приводят многие состояния, например, остеоартроз нижних конечностей, ми-кротравматизация, перегрузка, нарушение биомеханики движений.
Клиническая картина. БСБВ обычно проявляется хронической перемежающейся или стойкой болью над или вокруг большого вертела, которая усиливается, когда больной лежит на стороне поражения, встает, долго стоит, сидит, положив ногу на ногу, поднимается по ступеням или бежит. У части пациентов боль иррадиирует в латеральные отделы тазобедренного сустава или по латеральной поверхности бедра.
Физикальное обследование боковых отделов тазобедренного сустава обладает низкой специфичностью и чувствительностью. Клиническое обследование включает в себя пальпацию болезненной зоны в верхней или латеральной поверхности большого вертела. Провокационные тесты включают пассивную внешнюю ротацию в тазобедренном суставе с согнутым до 90° бедром, приведение с сопротивлением и/или наружную ротацию бедра с сопротивлением. Иногда боль провоцируется внутренним вращением и крайне редко разгибанием. Более высокой чувствительностью и специфичностью обладает модифицированный тест для выявления вовлечения сухожилий ягодичных мышц у пациентов с БСБВ. Он проводится следующим образом: пациент в течение 30 секунд стоит на одной ноге, сохраняя строго вертикальное положение и сопротивляясь наружной ротации [4].
Диагностика. Несмотря на то, что БСБВ считается клиническим диагнозом, инструментальные ме-
1. Олюнин Ю.А. Боль в области тазобедренного сустава // Современная ревматология. — 2013. — № 2. — С. 36-39.
2. Segal N.A., Felson D.T., Torner J.C. et al. Greater trochanteric pain syndrome: epidemiology and associated factors // Arch Phys Med Rehabil. — 2007. — № 88. — P. 988-992.
3. Gottschalk F., Kourosh S., Leveau B. The functional anatomy of tensor fasciae latae and gluteus medius and minimus // J Anat. — 1989. — № 166. — P. 179-189.
4. Lequesne M., Mathieu P., Vuillemin-Bodahi V. et al. Gluteal Tendinopathy in Refractory Greater Trochanter Pain Syndrome: Diagnostic Value of Two Clinical Tests // Arthritis Rheum. — 2008. — № 59. — P. 241-246.
тодики могут быть полезны в подтверждении этого синдрома. Рентгенография может выявить кальци-фикацию в области большого вертела у больных с БСБВ, но эти изменения неспецифичны и не позволяет определить локализацию кальцификата: в месте прикрепления сухожилия или внутри сумки. Результаты сцинтиграфии во многом неспецифичны, зона накопления ограничивается верхнелатеральным отделом большого вертела. Это может указывать и на бурсит и на тендинит ягодичных мышц.
Магнитно-резонансная томография (МРТ) позволяет определить как мягкотканую патологию (тен-диниты ягодичных мышц, бурситы), так и костную (кальцификаты, костные изменения). МРТ необходимо выполнять пациентам с рекомендациями хирургического лечения БСБВ, например, удаления сухожильной сумки [5].
Ультразвуковое исследование (УЗИ) является методом выбора в диагностике БСБВ. Тендинит определяется как утолщение сухожилия или нарушение его структуры. Также при УЗИ выявляются частичные и полные разрывы сухожилий ягодичных мышц, мышечная атрофия и появление жидкости в полости сухожильных сумок [6].
Лечение. Важным условием успешного лечения БСБВ является устранение факторов, вызывающих структурные изменения мягких тканей в области большого вертела, таких как чрезмерная спортивная или профессиональная нагрузка.
Основной метод лечения БСБВ — неоперативный. У большинства пациентов достаточно одной инъекции кортикостероидов для ощутимого улучшения симптомов и уменьшения боли. В некоторых случаях необходимы многократные инъекции и физиотерапевтические методы и лечебная физкультура. Тем не менее не существует контролируемых исследований, подтверждающих пользу этих методик.
Существует несколько вариантов оперативного лечения: от наименее инвазивной эндоскопической бурсэктомии до открытой остеотомии. В случае рефрактерного болевого синдрома необходимо учитывать возможность разрыва сухожилий ягодичных мышц с последующим их восстановлением [7].
1. Bird P.A., Oakley S.P., Shnier R., Kirkham B.W. Prospective evaluation of magnetic resonance imaging and physical examination findings in patients with greater trochanteric pain syndrome // Arthritis & Rheumatism. - 2001. - № 44. - P. 2138-2145.
2. Fearon A.M., Scarvell J.M., Cook J.L., Smith P.N. Does Ultrasound Correlate with Surgical or Histologic Findings in Greater Trochanteric Pain Syndrome? A Pilot Study // Clin Orthop Relat Res. — 2010. — № 468. — P. 1838-1844.
3. Lustenberger D.P., Ng V.Y., Best T.M., Ellis T.J. Efficacy of Treatment of Trochanteric Bursitis: A Systematic Review // Clin J Sport Med. — 2011. — № 21. — P. 447-453.
инновационные технологии в медицине i том 2
![]()
- Вертельный бурсит.
- Бурсит подвздошно-поясничной мышцы.
- Ягодичный бурсит.
- Седалищный бурсит.
Он часто используется в качестве общего термина для описания боли вокруг большого вертела бедренной кости. Вертельный бурсит часто путают с болевым синдромом большим вертела бедренной кости. На самом деле вертельный бурсит является компонентом болевого синдрома большого вертела бедренной кости, который также включает в себя другие состояния, которые вызывают боль в проекции тазобедренного сустава.
Клинически значимая анатомия
Бурса — это двумембранная сумка (или мешок), заполненная жидкостью и расположенная рядом с суставом. Она образует своего рода подушку, чтобы свести к минимуму трение между мягкими тканями и костными структурами, и действует как амортизатор во время движения мышц и суставов.
В случае вертельного бурсита обычно участвуют две бурсы:
- Сумка средней ягодичной мышцы — располагается над большим вертелом и под креплением средней ягодичной мышцы.
- Сумка большой ягодичной мышцы — располагается между большим вертелом и креплениями средней ягодичной мышцы и большой ягодичной мышцы.
Эпидемиология/Этиология
Воспаление бурсы — это медленный процесс, который прогрессирует с течением времени. Такой бурсит чаще всего возникает из-за трения, чрезмерного использования, прямой травмы или слишком большого давления.
Выделяют два типа бурсита:
- Острый бурсит возникает из-за травмы или сильной перегрузки. Через несколько дней можно заметить такие симптомы, как боль, отек и ощущение тепла при прикосновении к пораженному участку. Боль усиливается при движении в суставе.
- Хронический бурсит — тот, который вызван чрезмерным использованием, слишком большим давлением на структуры или экстремальными движениями. Неправильное напряжение мышц также может быть причиной хронического бурсита. Главный симптом, который всегда присутствует — это боль.
Есть много предрасполагающих факторов, которые могут вызвать вертельный бурсит:
- Пол — женщины чаще страдают, чем мужчины.
- Избыточный вес/ожирение.
- Травма: например, травма большого вертела может повредить бурсу.
- Чрезмерное использование мышц вокруг бурсы или сустава под бурсой.
- Неправильное положение — это может привести к увеличению давления на бурсу.
- Слишком сильное давление на бурсу (вызванное трением подвздошно-большеберцового тракта).
- Дисфункция крепления средней ягодичной мышцы.
- Остеоартрит тазобедренного сустава.
- Поясничный спондилез.
- Чрезмерное или быстро увеличенное расстояние ходьбы или бега.
- Повторяющиеся нагрузки: например, частые тренировки со слишком большим весом или тренировки в неправильном положении.
- Плохая обувь: приводит к повышенному давлению на мышцы, суставы и бурсу.
- Чрезмерная пронация/экстремальные движения.
- Разница в длине ног.
- Синдром илиотибиального тракта.
- Бактериальная инфекция.
- Другие воспалительные заболевания.
- Эндопротез тазобедренного сустава.
Характеристика/Клиническая картина
- Хроническая боль и/или болезненность в районе тазобедренного сустава, распространяющиеся по боковой поверхности бедра.
- Ощутимые щелчки в боковой части сустава.
- Боль при подъеме по лестнице.
- Пациент не может лечь на пораженный бок.
- Нарушение сна из-за боли.
- Боль в пояснице (вертельный бурсит может проявляться как люмбаго/поясничная боль).
Диагностика
Диагностика боли в проекции тазобедренного сустава очень сложна, т.к. клинические проявления варьируют и часто неубедительны. Чтобы быть уверенным в правильности диагноза, обследование должно проводится поэтапно, включая тщательный сбор анамнеза, осмотр, пальпацию, оценку амплитуды движений, стабильности и силы во всех плоскостях.
Важным диагностическим тестом при боли по боковой поверхности бедра, особенно при вертельном бурсите, без сомнения, является пальпация. Специалист должен уметь пальпировать внутри и вокруг большого вертела. Это самый провокационный клинический тест.
В качестве дополнительного теста вы также можете выполнить тест Обера. Первоначально он был разработан для выявления контрактуры отводящей мышцы, но было обнаружено, что воспроизведение боли или уменьшение амплитуды движения являются существенным признаком для диагностики вертельного бурсита.
Если есть еще какие-то сомнения в диагнозе, то лучше сделать МРТ, которая даст более конкретную информацию.
Физическое обследование проводится на основании истории предыдущих травм и используется для подтверждения источника боли и установления любых ограничений или недостатков, которые могут быть у пациента. Оно также позволяет оценить основное расстройство или анатомические нарушения, которые могут вызвать бурсит. Физическое обследование должно проводиться поэтапно, с использованием таких методов, как осмотр, пальпация, оценка объема движений, мышечной силы, а также оценка походки и проведение специальных тестов.
Первая часть — это осмотр. Наиболее важным аспектом осмотра является оценка позы пациента в положении сидя и стоя. Пациент с болью в области тазобедренного сустава будет склонен стоять со слегка согнутым бедром. В положении сидя — ссутуливание и опора на здоровую сторону позволяет тазобедренному суставу находиться в менее согнутом положении. Осмотр также включает оценку асимметрии, грубой атрофии, искривления позвоночника или таза.
Боль в бурсе может быть обнаружена при пальпации. Мы выполняем пальпацию для оценки источников боли в бедре. Пальпация начинается с оценки болезненности в проксимальном и дистальном отделе бедра. Также должна быть оценена каждая структура тела, связанная с этой проблемой, например: кости, мышцы, связки и т.д. Важно проверить поясничный отдел позвоночника, крестцово-подвздошные суставы, седалищные бугры, гребни подвздошных костей, место проекции вертлужной впадины, мышцы живота и лобковый симфиз. Это поможет определить потенциальный источник симптомов или боли в районе тазобедренного сустава.
Амплитуда движений оценивается с двух сторон. Активное сгибание бедра, внутренняя и наружная ротация, отведение и приведение будут воспроизводить боль в поврежденной области. Диапазон движения можно определить с помощью нескольких тестов: FABER-теста, теста Тренделенбурга, теста Обера, теста Томаса, а также теста флексии-приведения-внутренней ротации бедра.
Мышечная сила должна быть проверена во всех основных мышечных группах, действующих на тазобедренный сустав, которые могут быть оценены посредством сокращения через сопротивление. Слабость отводящих мышц является распространенным явлением, и тестирование отводящих мышц может спровоцировать боль по боковой поверхности бедра.
Оценивая походку, следует обращать внимание на любое несоответствие длины конечностей, слабость и удар пяткой об пол при ходьбе, что свидетельствует о функции ягодичных мышц.
Есть много патологических состояний, которые могут проявляться как боль по боковой поверхности бедра. Вот почему крайне важно исключить другие возможные причины, чтобы точно поставить диагноз вертельного бурсита.
Причины боли по боковой поверхности бедра:
- Синдром илиотибиального тракта.
- Синдром щелкающего бедра.
- Повреждение сухожилия средней ягодичной мышцы.
- Парестетическая мералгия.
- Отраженная боль.
- Визуальная аналоговая шкала (VAS).
- Международный инструмент оценки тазобедренного сустава (iHot).
- Индекс Oswestry.
- Шкала Харриса.
- Тест 6-минутной ходьбы.
- Шкала оценки ограничения функций тазобедренного сустава и исхода остеоартрита.
- Копенгагенская шкала оценки тазобедренного сустава и боли в области паха.
Лечение
Существуют различные подходы к лечению вертельного бурсита, в зависимости от наличия инфекции, а также необходимости хирургического лечения.
- В большинстве случаев вертельный бурсит лечится без хирургического вмешательства. Если боль возникает в результате чрезмерного использования, рекомендуется уменьшить активность или изменить механику тела, которые провоцирует симптоматику.
- Кроме того, программа тренировок по растяжению и укреплению поможет вернуть полный спектр движений в тазобедренном суставе (иногда в сочетании с противовоспалительными препаратами или применением тепла и холода для успокоения воспаления).
- Если вышеуказанное лечение не может уменьшить симптомы, могут потребоваться инъекции кортизона в пораженную бурсу. Важно понимать, что это позволяет уменьшить симптомы, но решает проблему.
- Инфекционный бурсит встречается, но достаточно редко.
- Лабораторное исследование жидкости бурсы необходимо для оценки того, какие бактерии вызвали инфекцию. Как только это станет известно, может быть назначена антибактериальная терапия.
При неэффективности консервативного лечения показана операция. Ее целью является удаление воспаленной бурсы и костных шпор, возникших на большом вертеле. Также лечится сухожилие большой ягодичной мышцы. Некоторые врачи предпочитают удалять часть сухожилия, которая трется о большой вертел, в то время как другие предпочитают удлинять сухожилие хирургическим путем.
Существует несколько методов лечения, которые могут быть использованы для уменьшения боли и отека у пациентов с вертельным бурситом.
Физиотерапия является самым распространенным вариантом лечения. Когда боль является основной жалобой, важно оценить наличие сопутствующих нарушений, чтобы более эффективно лечить пациента. Физиотерапия может улучшить мобильность, увеличить мышечную силу и нормализовать биомеханику суставов. Когда эти факторы корректируются, боль обычно уменьшается. Физическая терапия также включает обучение пациента и модификацию повседневной и специфической активности (например, при занятиях спортом).
Работа с болью может осуществляться в различных фазах. Первая фаза заключается в управлении болью и воспалением. Поскольку боль является основной причиной для обращения за медицинской помощью, мы можем использовать два распространенных метода лечения для уменьшения боли: использование льда и нестероидных противовоспалительных препаратов. Существуют также другие методы лечения, которые может использовать физиотерапевт, например: электротерапия, иглоукалывание, тейпирование, массаж мягких тканей и временное использование вспомогательных средств для разгрузки пораженной стороны.
Вторая фаза заключается в увеличении силы пациента и восстановлении нормальной амплитуды движений. Физиотерапевт также будет стараться нормализовать длину мышц и их тонус в покое, а также проприоцепцию, баланс и походку с помощью контролируемой и тщательно разработанной программы тренировок.
Следующим этапом реабилитации является восстановление всех функций организма. У многих пациентов возникает вертельный бурсит из-за их обычных ежедневных занятий, таких как бег, ходьба и т.д. Цель физиотерапевта — предоставить пациенту специализированную программу для улучшения движения и уменьшения боли, чтобы он мог осуществлять свою повседневную деятельность с меньшими трудностями.
Заключительный этап – это предотвращение рецидивов. Это может включать программу тренировок и изготовление ортопедической обуви для устранения любых биомеханических нарушений в нижних конечностях. Также это включает техники для самоконтроля. Конечная цель состоит в том, чтобы пациент благополучно вернулся к своим прежним повседневным занятиям.
Читайте также: