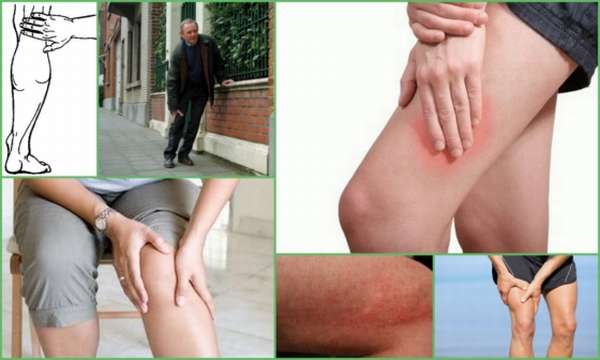
Спазм сосудов в бедре
Когда сводит ногу в бедре, необходима консультация врача. Мышечные спазмы могут появляться спонтанно, беспокоить по ночам или в определенную половину дня. При частых проявлениях симптома следует безотлагательно пройти обследование. Рассмотрим, почему сводит бедренные мышцы ноги судорогой и как лечить спастические сокращения в ногах.
Клиническая картина
Некоторые пациенты ошибочно относят судороги бедра к отдельному заболеванию, но такое суждение неверно. Данное состояние является самостоятельным симптомом, говорящим о наличии отклонений или хронических болезней ног. Поэтому описание клиники судорог является весьма условным понятием – отмечать следует только те признаки, которые наблюдаются при большинстве патологий.
Знания анатомии ноги помогут разобраться в симптоматике судорог. В бедре выделяют три группы мускулов – передние, задние и внутренние. Обычно спазмы регистрируются на задней поверхности бедра – это двуглавая мышца, которая подвергается максимальным нагрузкам и чаще остальных находится в состоянии сокращения. При серьёзных отклонениях может сводить и остальные мускулы, спазмы могут спускаться ниже и провоцировать судороги в ноге ниже колена.

Для клинической картины судорог характерны следующие симптомы:
Это наиболее часто встречаемые симптомы судорог в бедре. Клиническая картина может осложниться наличием хронической патологии, отягощающей проявления спазмов в ногах – это могут быть отёки, общая слабость, перебои в работе сердца и лёгких.
Этиология
Для появления судорог необходимо формирование патологических нарушений, вследствие чего мускулатура ноги начнёт самостоятельно сокращаться без контроля нервной системы. Все причины спазма мышц бедра подразделяются на две большие подгруппы – физиологические и патологические.
Основной причиной появления большинства судорог является недостаток калия, кальция и магния. Дефицит этих микроэлементов приводит к нарушению возбудимости и сократимости наиболее нагружаемых мышц.
При этих условиях отсутствуют хронические патологии в организме, а дефицитные состояния носят временный характер. К их развитию приводят небольшие нарушения, которые не выходят за пределы критических значений. Основные физиологические причины следующие:
- Недостаток витаминов,
- Беременность и лактация,
- Период активного роста,
- Пожилой возраст,
- Нерациональное питание,
- Малоподвижный образ жизни,
- Вредные привычки,
- Психоэмоциональные стрессы,
- Физические перегрузки, занятия бегом.
В последнем случае отмечается возникновение судороги после тренировки, часто беспокоящие профессиональных спортсменов. Недостаток важных минералов развивается по причине повышенного их расхода, вследствие длительных изматывающих нагрузок.
К таким болезням относятся:
- Варикоз,
- Атеросклероз сосудов ног,
- Тромбозы и тромбофлебиты,
- Венозная недостаточность,
- Сахарный диабет,
- Травмы ног,
- Воспаление тазобедренного сустава.
Избавиться от судорог при данных причинах сложнее, чем при наличии физиологических отклонений. Требуется консультация соответствующих специалистов и корректировка программы лечения.

На основании анализа причин возникновения судорог в ногах выделяют группы риска, при нахождении в которых повышается вероятность развития недуга. В них входят:
- Молодые мамы,
- Подростки,
- Спортсмены,
- Офисные работники,
- Люди пожилого возраста,
- Водители, таксисты,
- Продавцы.
Особо опасны профессии, в которых происходит попеременная нагрузка на ноги и длительный отдых, сменяющие друг друга.
Диагностика
Для постановки диагноза судорог бедра потребуется провести поиск основной патологии. Для этого доктор может назначить:
- Анализы крови,
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) ног, позвоночника,
- Ультразвуковое исследование сосудов.
Первый анализ самый важный – он выявляет уровень калия, кальция и магния. Остальные методы показаны для диагностики возможных патологий, ставших причиной судорог.
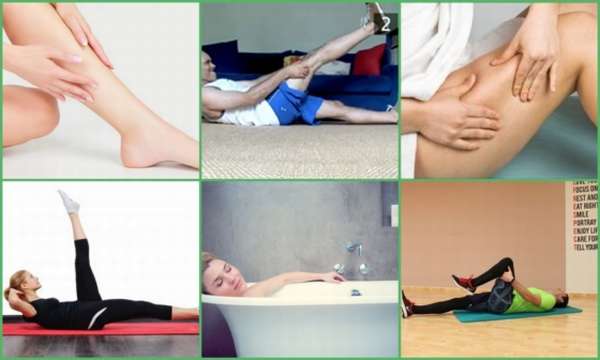
Как снять судорогу в бедре
Если пациента беспокоят периодические спазмы, их можно попробовать устранить в домашних условиях – классические народные методы помогут купировать приступы и расслабить мускулатуру ног.
Чтобы быстро снять судорогу в бедре, необходимо:
- Расслабить ногу,
- Выполнить массаж,
- Принять тёплую ванну,
- Растяните мышцы – при судороге в задней группе мышц бедра разогните голень, потяните носок вверх, в передней – наоборот, согните голень. При спазме на внутренней поверхности или в случае поражения нескольких групп мускул – расслабить ногу.
При возникновении сильного приступа можно прибегнуть к первой помощи при судорогах в ногах, которая показана для устранения сильных и длительных спазмов.
Лечение
Рассмотрим, что делать если сводит мышцы ног в ляшках. Для воздействия на причину недуга требуется восполнить уровень калия, кальция и магния – с этой целью доктор выписывает больному один из популярных препаратов:
- Аспаркам,
- Панангин,
- Магнерот,
- Магнеле В 6.
Эти лекарства устраняют проявление судорог в течение 1-2 месяцев в зависимости от степени дефицитного состояния. Самостоятельно приобрести препараты не получиться, поскольку они отпускаются по рецепту врача.
Если судороги в ногах сопровождаются болью, рекомендуется дополнить лечение следующими средствами:
- Троксевазин,
- Троксерутин,
- Венурон,
- Випросал.
Лечение судороги в бедренной части ноги может корректироваться врачом по имеющимся показаниям – в зависимости от вида конкретного заболевания.
Укрепляющие методы
Во время применения лекарств доктор дополнительно назначает укрепляющие методы, предназначенные для усиления воздействия препаратов и повышение процессов регенерации в мышцах.
Дополнительными способами лечения судорог могут быть:
- Физиотерапия – наиболее популярными является электрофорез, УВТ-терапия, лечение лазером и прогревающие процедуры,
- ЛФК – лечебная гимнастика укрепит мышцы, восстановит кровообращение и клеточное питание,
- Массаж – разминка разгонит токсины и шлаки, улучшит приток крови к области бедра,
- Альтернативная медицина – для снятия судорог можно использовать иглоукалывание и мануальную терапию.
Также во время лечения необходимо придерживаться диеты – продукты, должны быть богаты витаминами и микроэлементами, а режим питания дробным. Не следует употреблять жиры – они превращаются в молочную кислоту и провоцируют спазмы.

Профилактика
Если пациенту удалось быстро вылечить судороги, необходимо создать условия для предотвращения их повторного появления. Желательно придерживаться правил профилактики, которые предотвратят рецидивы заболевания:
- Соблюдайте режим питания – рацион должен включать витамины и минералы, необходимые мышцам,
- Избегайте физических перегрузок – это позволит исключить перенапряжение мускулатуры ног,
- Занимайтесь лечебной гимнастикой, делайте массаж – выполнение упражнений и разминки дважды в неделю улучшит кровоток в ногах, снимет мышечные спазмы,
- Носите удобную одежду и обувь – это разгрузит бёдра, предотвратит появление внезапных судорог.
Соблюдение профилактики является важной частью реабилитации больного. Для предотвращения рецидивов мышечных спазмов и обострения хронических патологий рекомендуется не только выполнение перечисленных правил, но своевременное посещение врача.
Судороги в бёдрах появляются при недостатке калия, кальция и магния. Привести к дефициту могут нарушения питания, хронические патологии или повышенный расход минералов в организме. Для восполнения нехватки микроэлементов следует пропить курс специальных препаратов.
Н арушения регулирования тонуса артерий представляет собой междисциплинарную проблему.
Диагностикой, лечением расстройств подобного рода занимаются специалисты по кардиологии, также прочие доктора по мере необходимости (а возникает она всегда, потому как происхождение болезни различно).
Спазм сосудов — это острое нарушение тонуса крупных артерий (другие в процесс не вовлекаются и в расчет их, соответственно, не берут при анализе ситуации), в результате которого происходит сужение просвета, нарушение нормального кровотока, падение качества трофики тканей и систем.
Локализация патологического процесса различна, в основном это глаза (сетчатка), органы брюшной полости, в первую очередь кишечник, шея, головной мозг, конечности и сердце.
Тяжесть разнится, варьируется от незначительного преходящего расстройства с минимумом симптомов до критического, неотложного состояния с высоким риском смерти или инвалидности.
Диагностика, лечение срочные. В условиях стационара или амбулатория. Применяются медикаментозные, реже оперативные методики.
Механизм развития
В основе процесса лежит один из трех патогенетических вариантов. Возможны сочетания факторов, но они встречаются редко.
Спазм сосудов (ангио- или вазоспазм) в результате биохимического сдвига, гормональной причины. В кровь выбрасывается большое количество специфических веществ коры надпочечников: кортизола, норадреналина.
Они провоцируют естественное сужение просвета артерий, спазм и нарушение кровотока, параллельно еще и рост давления.
Другой возможный вариант, симптоматическая выработка ангиотензина-2, альдостерона, ренина. Эти вещества отвечают за тонус сосудов.
При избыточном синтезе возникает стойкий критический стеноз, при недостаточном — расслабление мускулатуры, слабость кровотока.
Причин дисбаланса множество: от заболеваний поджелудочной железы, щитовидки, до патологий почек, печени, гипофиза, перенесенных травм головного мозга, неотложных состояний вроде инсульта, сердечной недостаточности на фоне гипертензии и прочих.
Нарушение адекватной иннервации сосудов. Регулирование тонуса артерий происходит не только гормональным путем. Хотя подобный механизм считается ключевым в деле контроля и спонтанной адаптации сердечнососудистой системы.
Также участвуют нервные структуры. Ангиоспазм (другое название острого сужения просвета артерии) может развиться в результате поступления хаотичного, избыточного по силе импульса на напряжение мускулатуры сосуда.
Отсюда выраженный стеноз, порой критический, приводящий к разрыву кровоснабжающей полой структуры.
Эта причина встречается реже. Может явиться итогом опухолей центральной нервной системы, перенесенных травм, инфекций головного мозга, аутоиммунных и генетических, хромосомных отклонений.
Ангиоспазм (это другое название состояния) развивается на фоне токсического поражения тканей. Как ответ на стимуляцию ядовитыми веществами. Стеноз артерий может развиться в результате курения, потребления спиртного.
Грань между спазмом крвеносных сосудов и атеросклерозом тонкая. Потому как второй может включать в себя и резкое сужение артерий.
Терминологическая путаница порой усложняет постановку диагноза, а затем и понимание сути расстройства при посещении другого врача, работа над уточнением ведется.
Симптомы
Всего можно выделить 6 расположений патологического сужения просвета артерий:
- Церебральное. Как и следует из названия, страдает головной мозг.
- Глазное. В нарушение вовлекается сетчатка.
- Венечное. Отклонение, сопряженное с опасными последствиями для сердца.
- Брюшное.
- Шейное.
- Периферическое. Конечности, верхние и нижние.
Исходя из локализации, можно говорить о той или иной клинической картине.
При вовлечении в процесс органов зрения разворачивается спазм сосудов сетчатки.
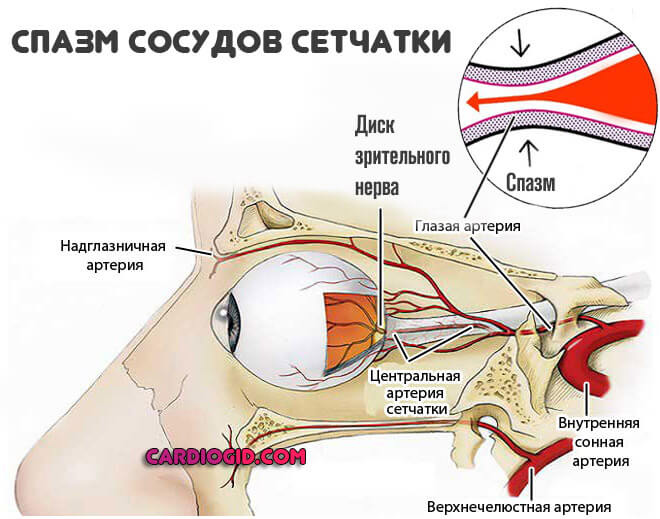
Проявления развиваются стремительно и видны сразу (в прямом смысле).
Обнаруживаются такие моменты:
- Появление ярких светящихся объектов, простейшие галлюцинации по типу вспыхивания точек, колец, кругов, геометрических фигур.
- Скотомы. Выпадение полей зрения. Обычно в одном глазу, поскольку сосуды с двух сторон в процесс вовлекаются сравнительно редко. Выглядят как большие черные пятна, закрывающие поле видимости.
- Нарушение остроты зрения. Туман, нечеткость очертаний даже близко находящихся предметов.
- Выраженная головная боль. С одно стороны, как раз локализованная в области поражения.
- Тошнота, редко рвота. Рефлекторный ответ на выраженное нарушение.
- Появление в поле видимости плавающих пятен темного оттенка. При разрыве сосуда и гемофтальме (кровоизлиянии), цвет меняется на красновато-бурый, что прямо указывает на наступление опасного осложнения.
Симптомы спазма сосудов глаза специфичны, что делает диагностику нетрудной. Возможны дополнительные проявления, похожие на признаки глаукомы.
Резкая невыносимая боль в глазу, покраснение склеры (белка), слезотечение, непереносимость света.
Рост давления в органе возникает как ответ на неотложное состояние и требует немедленной коррекции. Обязательно в стационаре профильного типа.
Возможно быстрое отмирание глазного нерва и полная потеря способности видеть.
Страдает питание головного мозга. Патологические процессы, которые развиваются в этой связи, неодинаковы.
От преходящей цереброваскулярной недостаточности до некроза тканей (инсульт). Симптоматика серьезно различается.
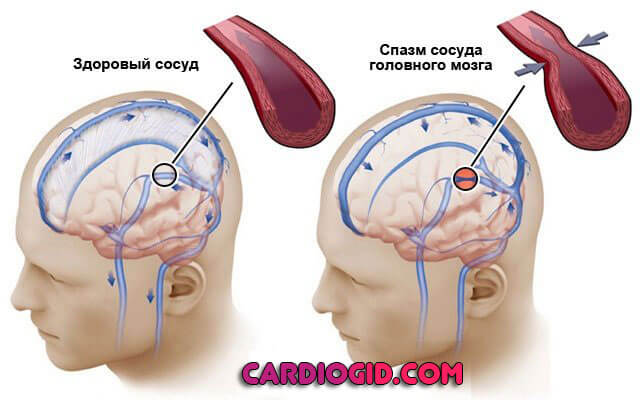
Если брать среднюю клиническую картину:
- Головная боль. Сильная, невыносимая. Тюкающая или стреляющая, распирающая. Локализуется в области затылка, темени. Может распространяться всюду (диффузная).
- Тошнота, рвота. Рефлекторные признаки. Не приносят облегчения даже после акта опорожнения желудка. Встречается проявление не всегда.
- Нарушение ориентации в пространстве в результате головокружения.
- Заторможенность, слабость, сонливость, астенические признаки.
- Очаговые симптомы, вроде нарушений чувствительности, параличей, парезов, зрительной, слуховой, речевой дисфункции и прочих моментов.
Вариантом множество, вплоть до слабоумия и поведенческого регресса, когда пострадавший в прямом смысле впадает в детство.
Стойкость признаков неодинакова, обычно по окончании острого периода, при грамотной медицинской помощи, удается добиться редукции проявлений.
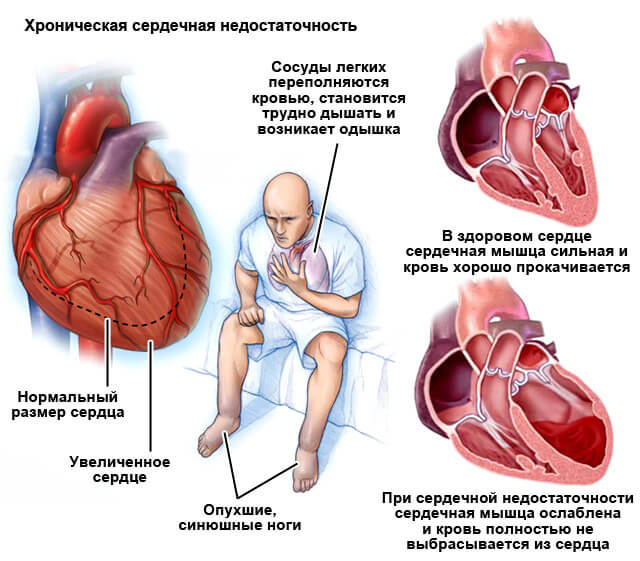
Страдают коронарные артерии. Они питают сердце. При остром нарушении кровотока в кардиальных структурах частым последствием выступает инфаркт. Отмирание миокарда.
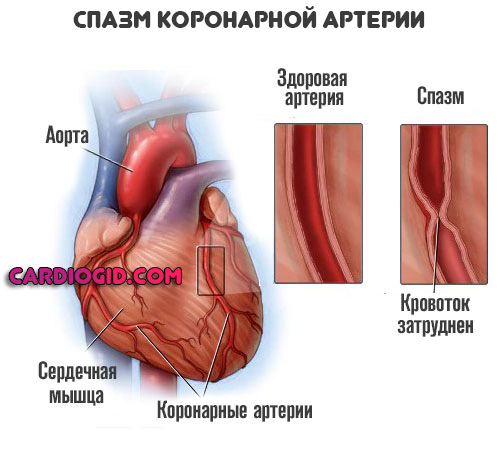
Коронарный спазм сопровождается типичными признаками (не всегда, потому нужно внимательно наблюдать за состоянием пациента).
- Боли в грудной клетке неясной локализации. Разлитые. Крайне выраженные.
- Коллаптоидные явления. Бледность кожных покровов, потливость, поверхностное дыхание, спутанность сознания или его потеря, обморок, цианоз носогубного треугольника, области вокруг рта, кожи конечностей, ногтей, слизистых оболочек, падение температуры тела и артериального давления, частоты сердечных сокращений. Несет большую опасность жизни и здоровью человека.
- Спазм кровоснабжающих сосудов сердца провоцирует аритмии по типу тахикардии (увеличение ЧСС), также возможны фибрилляции (хаотичная работа мышечного органа). Нередко встречается остановка сердца.
- Выраженная апатичность или моторное возбуждение с панической атакой.
- Одышка. Невозможность набрать воздуха.
Спазм коронарных артерий может привести к менее выраженному состоянию — cтенокардии.
Она сопровождается признаками, схожими с таковыми при инфаркте, но некроза тканей нет.
Подробнее о симптомах стенокардии, первой помощи и лечении читайте здесь .
Спазм сосудов шеи (речь о позвоночных артериях) приводит к явлениям сильной мигрени.
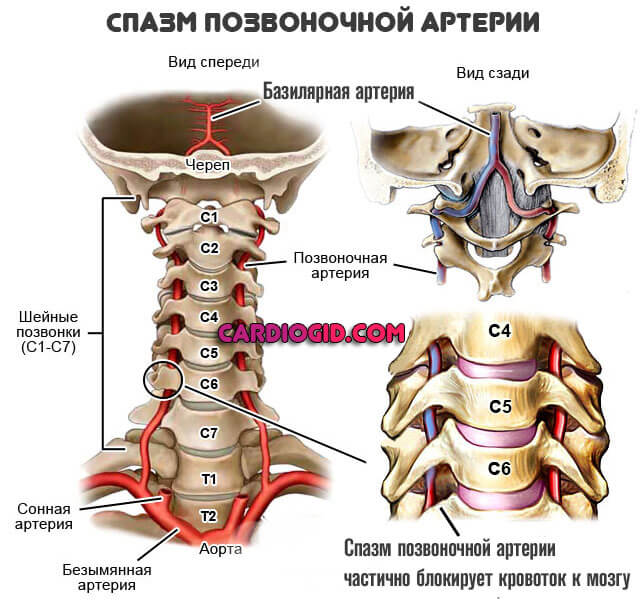
При дальнейшем прогрессировании встречаются нарушения работы экстрапирамидной системы, мозжечка, выраженные зрительные дисфункции по причине поражения затылочной доли головного мозга.
Симптомы спазма сосудов шеи схожи с таковыми при острой цереброваскулярной недостаточности, но основная тяжесть проявлений ложится на зрительную кору.
Спазмирование сосудов брюшной полости (мезентериальных артерий) сопровождается клиникой острого живота. Развиваются сильные боли, тошнота, рвота, возможен понос, запор, чередование одного и другого в короткие сроки, метеоризм (повышенное образование кишечного газа).
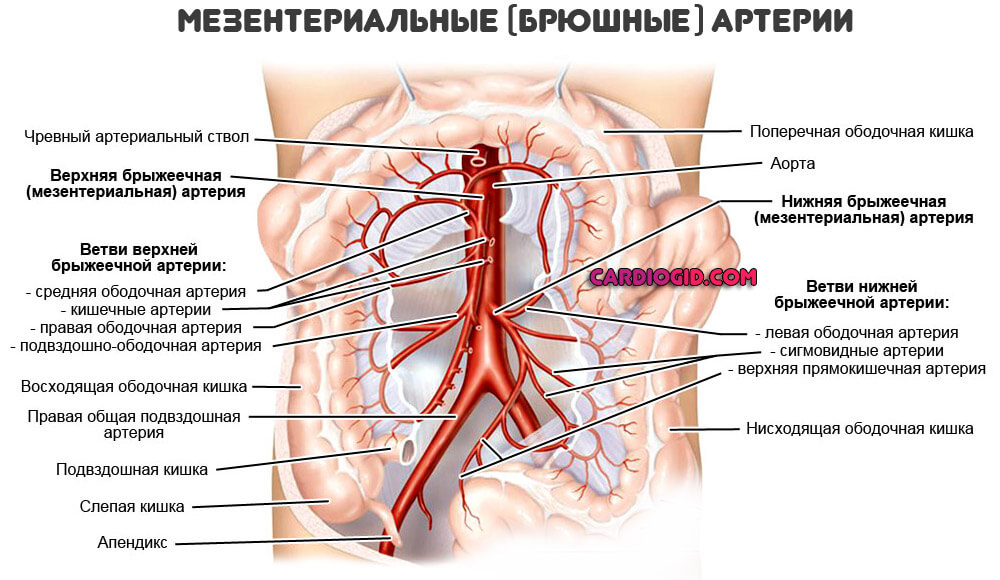
Выявить причину довольно сложно, сначала исключают распространенные заболевания, только потом берутся за проработку сосудистой гипотезы происхождения.
При несвоевременной помощи возможно развитие кишечной непроходимости, что потребует операции.
Страдают нижние и верхние конечности. Среди симптомов: онемение, побледнение, затем посинение конечности, а по окончании приступа — покраснение.
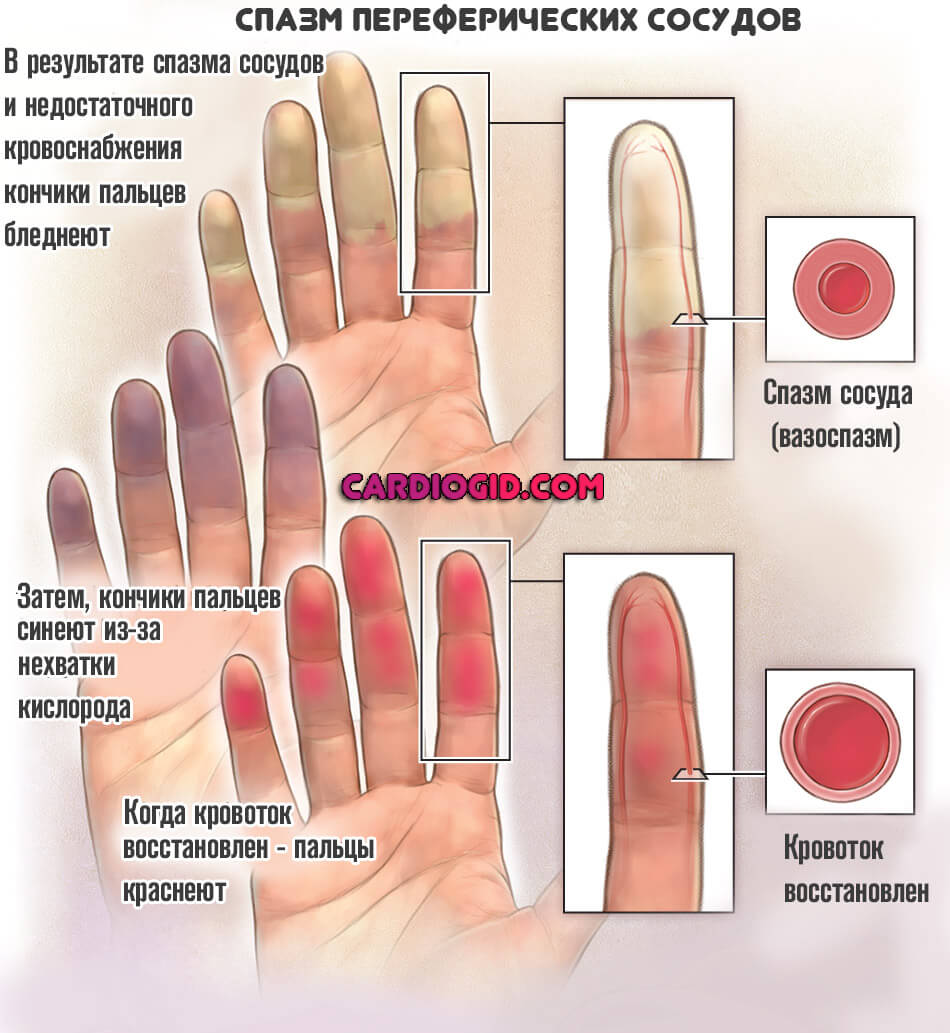
Дополнительно спазм периферических сосудов проявляется: ощущением бегания мурашек, нарушением мелкой моторики, непослушностью пальцев, невозможностью быстро и эффективно совершать произвольные движения, миоклоническими судорогами (по типу гиперкинеза, тика, сокращение мускулов слабые, безболезненные, сменяются расслаблением).
Симптомы многообразны, требуется диагностика и отграничение различных патологических процессов.
Причины
Факторы развития гетерогенны. Систематизировать их можно посредством группировки.
- Сахарный диабет. Нарушение синтеза инсулина или понижение чувствительности тканей тела к этому веществу.
- Гипо- и гипертиреоз. Отклонение выработки гормонов щитовидной железы (в первом случае речь о снижении, во втором — об избытке).
- Гипофизарная недостаточность, также называемая гиопитуитаризм. Угнетается синтез ТТГ, кортикотропина.
- Гиперкортицизм, нарушения работы надпочечников.
Патологии сердечнососудистой системы. Среди них:
- Артериальная гипертензия. Стойкий стабильный рост давления. Рано или поздно приводит к спазму сосудов, возможна геморрагия. Разрыв артерии и массивное излияние жидкой соединительной ткани со смертельным исходом.
- Сердечная недостаточность (намного реже).
Заболевания нервной системы . В том числе эпилепсия, опухоли церебральных структур, нейроинфекции, полученные травмы с вовлечением в патологический процесс лобной, височной долей.
Субъективные факторы, которые зависят от самого пациента.
К таковым относятся:
- Курение.
- Потребление спиртного, особенно в неумеренных количествах.
- Наркотическая зависимость.
- Гиподинамия. Преимущественное нахождение в одном положении. Малая двигательная активность.
- Избыток физических нагрузок.
- Беременность.
- Недосып.
- Неправильное питание с большим потреблением животного жира и соли, красного мяса.
- Стрессовые ситуации на регулярной основе.
Перечень неполный, но именно эти моменты встречаются чаще прочих.
Что можно сделать дома?
Немногое. Требуется вызвать скорую помощь. До приезда медиков важно меньше двигаться. Перемещение спровоцирует выброс кортизола, адреналина и прочих гормонов, что закончится еще большим спазмом артерий и усугублением состояния.
Алгоритм первой помощи таков:
- Открыть форточку или окно для обеспечения притока свежего воздуха.
- Сесть, успокоиться насколько это возможно в таком состоянии.
- Снять все украшения, особенно с шеи, ослабить воротник, чтобы не было давления на сонную артерию. Возможна компрессия и усложнение положения пострадавшего.
- Принимать таблетки не стоит, если не было рекомендации лечащего специалиста. В противном случае выпить препараты в обозначенной дозировке, строго придерживаясь схемы.
- Постараться не бояться. Негативные эмоции, стресс поспособствуют выбросу гормонов и дальнейшему ухудшению самочувствия.
Чего делать строго нельзя: двигаться, принимать пищу, неизвестные препараты и таблетки вообще без санкции доктора, у которого человек постоянно наблюдается, ходить в ванну, душ, паниковать.
По возможности нужно через каждые 5 минут измерять артериальное давление и частоту сокращений сердца. Это позволит контролировать объективные показатели.
По прибытии докторов кратко и четко объяснить суть жалоб, чтобы не терять драгоценное время.
От госпитализации не отказываться, это принципиальный вопрос, поскольку на месте невозможно не то что лечить, но и даже установить конкретный диагноз, требуется тщательное срочное обследование.
Диагностика
Проводится уже в больнице. Срочно. Первичные мероприятия включают в себя измерение артериального давления, частоты сердечных сокращений и дыхательных движений, краткий опрос больного, если он в сознании, на предмет жалоб и их характера.
Возможно проведение УЗИ брюшной полости, пальпация, физикальное исследование конечностей, оценка основных рефлексов.
Затем проводится стабилизация состояния медикаментозными или оперативными способами.
Только по окончании есть возможность тщательно оценить причины развития расстройства.
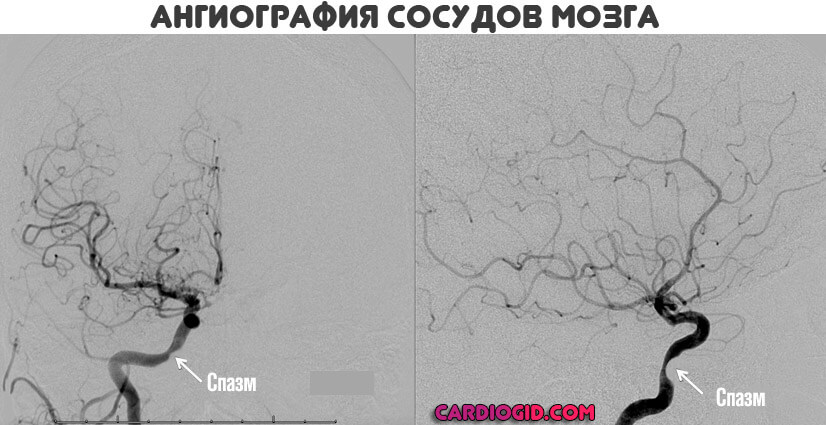
- Ультрасонография, дуплексное сканирование. Основа диагностики, позволяет выявить нарушения кровотока.
- Ангиографии. Золотой стандарт. Дает исчерпывающую информацию по состоянию артерий конкретной локализации. По сути, представляет собой рентген, способ детальной визуализации.
- Электрокардиография. Информативна только при наличии проблем с сердцем.
- Эхокардиография.
- Также проводится сбор анамнеза, устный опрос пациента уже после проведенного первичного лечения и осмотра. Для уточнения жалоб на текущий момент.
Лабораторные исследования не дают практически никакой информации. В большинстве случаев достаточно ангиографии.
По необходимости проводится суточное мониторирование по Холтеру для регулярного замера артериального давления и частоты сердечных сокращений.
Лечение
Терапия консервативная, по потребностям — оперативная. Задачи всегда идентичны: устранить причину, купировать симптомы, предотвратить осложнения.
Примерный перечень медикаментов, которые используются на раннем этапе терапии и далее:
- Вазодилататоры периферического действия. Расширяют сосуды, нормализуют кровоток. В основном это Нитроглицерин и аналогичные ему средства.
- Спазмолитики. Расслабляют мускулатуру артерий, помогают быстро снять спазм сосудов восстанавливают питание тканей. Наименования: Папаверин, Дротаверин.
- Антагонисты кальция. Биохимическим путем предотвращают дальнейший вазоспазм, способствуют расширению просвета: Дилтиазем, Верапамил.
- Противотромбические. Не дают крови сгущаться, нормализуют ее текучесть. Например, Пентоксифиллин.
- Антиагреганты. Имеют схожий эффект, но иной механизм влияния. Аспирин Кардио, Гепарин.
- Ингибиторы серотонина. Кетансерин и аналоги.
Возможно использование диуретиков, цереброваскулярных препаратов вроде Актовегина, Пирацетама, но уже позже, для нормализации кровотока.
Хирургическая терапия представлена механическим расправлением и расширением просвета спазмированного сосуда (стентирование или баллонирование), также иссечением нервных волокон, проводящих аномально сильные сигналы.
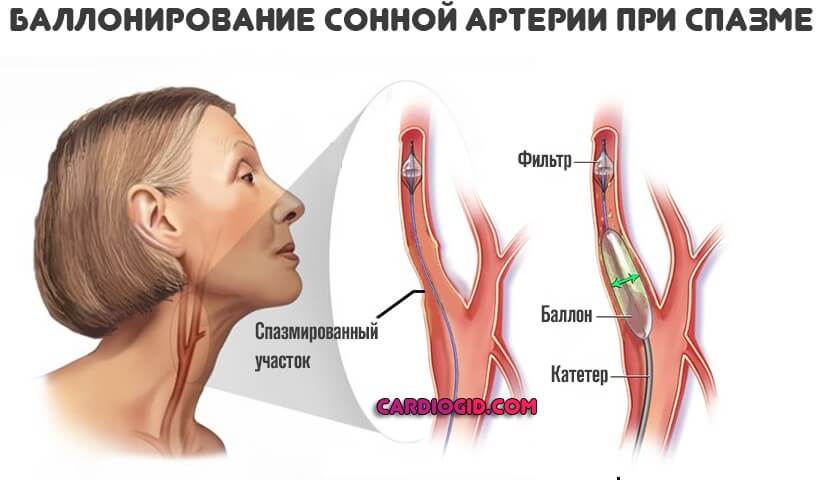
Операция — крайняя мера. Она может потребоваться также при развитии непроходимости на фоне брюшной локализации стеноза.
Экстренно снимают спазм сосудов препараты, описанные выше. Дальше дело за подбором схемы поддерживающей терапии. Обычно останавливаются на сочетании антагонист кальция + антиагрегант на короткие сроки.
Прогноз
В основном благоприятный, если нет неотложных состояний и необратимых изменений тканей. Выживаемость составляет 97-98%.
При развитии инсульта, инфаркта, вероятность смерти варьируется в пределах 40-60%, плюс-минус, зависит от тяжести расстройства.
Возможные осложнения
Таковые уже были названы. Помимо некроза тканей сердца и головного мозга, встречаются непроходимость кишечника, нарушения чувствительности конечностей.
Гибель больного и тяжелая инвалидность также относятся к вероятным вариантам. При купировании расстройства и первопричины вероятность последствий близится к нулю.
В заключение
Сосудистый спазм представляет собой неотложное состояние. Купируется оно только в стационарных условиях, под контролем группы специалистов. Основной — кардиолог.
При грамотном подходе и срочном проведении терапии, есть все шансы полного восстановления, возвращения в нормальное состояние без последствий для организма.

Высшее образование:
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
Дополнительное образование:
НИИ кардиологии им. А.Л. Мясникова
НЦССХ им. А. Н. Бакулева
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
Российского государственного медицинского института Росздрава
Ангиоспазм, более известный как спазм сосудов, представляет собой сужение просвета кровеносных сосудов в результате продолжительного и избыточного сокращения их стенок. Спазм не длится долгое время — как правило, спазматический приступ продолжается до 20 минут и сначала не вызывают беспокойства у человека. Несмотря на это, спазм сосудов может повлечь за собой тяжелые последствия. В данной статье мы рассмотрим причины, симптомы, а также способы лечения ангиоспазма, который возникает в области нижних конечностей.
Механизм и причины патологии
Основная причина, по которой возникает спазматическая реакция, кроется в биохимических процессах организма. При расстройстве транспортировки ионов кальция, натрия и калия, возникает частое сокращение гладкой мускулатуры, а также спазмирование сосудистых стенок, в результате чего мышечный тонус все время остается высоким.

Как правило, ангиоспазм имеет локализованный характер и возникает только в области поражений — воспалительных процессов, аневризмы, тромбов, не затрагивая при этом все кровеносное русло. В результате того, что просвет сосудов сужается, участки тканей в зоне возникновения ангиоспазма не получают достаточного количества кислорода и питательных веществ, которые транспортируются с помощью крови. Если такое явление приобретает постоянный характер, возможно появление ишемии.
Спазм может носить физиологический характер — это является одним из разновидностей защитной реакции организма. Так, подобная физиологическая реакция может появляться в результате травм или ранений (даже при незначительных повреждениях тканей рук и ног). Аналогичная реакция возникает при сильном переохлаждении, при котором спазм выполняет защитную функцию — сбережение тепла для обеспечения кровообращения в других, более важных органах.
Патологический спазм возникает как массированная реакция на определенный раздражающий фактор. Например, при переохлаждении ног или рук тепло вызывает достаточно быстрое расширение сосудистых стенок, но в случае наличия патологии появляется сильное побледнение поверхности кожи.

Ангиоспазм является первым сигналом, свидетельствующим о нарушении в работе сердечно-сосудистой системы. Часто данное явление игнорируют вследствие того, что оно не вызывает особого дискомфорта и не продолжается в течение длительного времени. Но со временем спазмы могут привести к ряду негативных последствий:
- Частые спазмы приводят к повышенной отечности тканей;
- Стенки сосудов ослабляются, что в конечном результате приводит к нарушению кровообращения;
- Постепенно развивается ишемия, которая может стать причиной утраты работоспособности поврежденного органа, а также некротических изменений.
Чаще всего наблюдается спазм сосудов нижних конечностей. Он может возникать и как результат сужения русла сосудистой периферии, и как результат спазма магистральных сосудов. В более редких случаях может появляться церебральный или спазм коронарных сосудов.
Почему появляется спазм сосудов?
На данный момент механизм возникновения патология до конца не изучен, а возникновение спазматических реакций в разных участках организма имеет отличную природу возникновения. Несмотря на это, выделяют следующие факторы, которые оказывают влияние на развитие ангиоспазма:

- Курение. Наиболее опасный фактор, который приводит к частому сужению сосудов.
- Отравление соединениями свинца и сероуглерода.
- Атеросклероз. Наличие атеросклеротических бляшек является одним из непосредственных факторов развития ангиоспазма.
- Различные воспалительные заболевания сосудов.
- Нарушения в работе нервной системы. Обширная группа, включающая в себя как эндогенные, так и экзогенные факторы — нарушения работы эндокринной или гормональной системы, неврозы, частые стрессы и т.д.
Симптомы спазма сосудов
Начальная симптоматика лучше всего заметна при нарушении кровообращения в периферических сосудах и капиллярах. Как правило, встречаются следующие симптомы при ангиоспазме:
При условии сужения сосудов не только в области нижних или верхних конечностей, но и крупных сосудов в области тела, возможно появление ряда других симптомов, таких как приступы головной боли, нарушения зрения и когнитивных способностей при церебральном спазме, болезненность части туловища и нарушения в работе соматической системы в случае спазмов в области туловища.
Лечение ангиоспазма
Запрещается проводить самостоятельное лечение патологии. В 95% случаев, ангиоспазм возникает не как самостоятельное заболевание, а как вторичная симптоматика при другом заболевании. Без тщательной диагностики и клинических исследований избавиться от патологии невозможно.
Как правило, применяется консервативное лечение, которое заключается в диагностировании заболеваний или факторов, спровоцировавших появление ангиоспазма. Для устранения сужения просвета сосудов применяются такие мероприятия, как определение и лечение основного заболевания (атеросклероз, гипертония, воспалительные процессы), восстановление работы нервной системы и устранение негативных последствий, которые развились в результате существующей патологии.
Читайте также:


