Спондилоартрит тазобедренного сустава и крестца как долго заживает
Болезнь Бехтерева относится к категории хронических заболеваний, характеризующихся проблемами в зоне крестцово-подвздошных суставов, позвоночника, местах соединения костной ткани, сухожилий и связок. Точные причины возникновения подобной патологии до сих пор не определены, но многие эксперты уверены, что она носит аутоиммунный и наследственный характер.
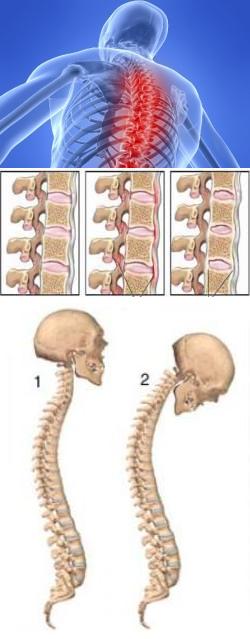
Основные симптомы болезни Бехтерева – это длительные боли в области спины, особенно в состоянии покоя. Болевой синдром усугубляется в ночное время, боли отдают в пятки, в грудном отделе позвоночника чувствуется скованность, в некоторых случаях болят даже глазные яблоки. Анализ крови в этом случае показывает повышенное до 30-40 мм в час и более СОЭ.
- возрастные – патология чаще всего проявляется в конце пубертатного периода и до сорока лет;
- наследственные – наличие генома HLA-B27 определяет генетическую предрасположенность к болезни Бехтерева;
- гендерные – установлено, что мужской пол более подвержен этой патологии, чем женский.
Как сказано выше, чаще всего болезнь Бехтерева проявляется у мужчин и сильно отражается на их внешнем виде. На стартовых стадиях исчезает полноценный поясничный изгиб позвоночника, что делает поясницу визуально плоской и прямой. Если патология прогрессирует, тогда ноги даже во время ходьбы находятся в полусогнутом состоянии, а грудной отдел позвоночника застывает. Также причиной недуга могут быть перенесенные ранее острые инфекционные заболевания, хроническое воспаление мочеполовых органов или кишечника, травмы позвоночника и таза.

От болезни Бехтерева до анкилоза тазобедренного сустава
Анкилозирующий спондилоартрит (болезнь Бехтерева) приводит не только к поражению позвоночника, но и тазобедренных суставов. Пациент жалуется на боли в этой области, которые имеют воспалительный характер. Сложность патологии в том, что на запущенных стадиях сочленения превращаются в костные образования и практически полностью теряют подвижность, что приводит к анкилозу.
К сожалению, на ранних стадиях врачи редко определяют, есть ли болезнь Бехтерева у пациента, связывая эти жалобы с другими заболевания опорно-двигательного аппарата. Соответственно, драгоценное время теряется, и болезнь переходит в позднюю стадию, когда воспалительный процесс принимает крупные масштабы. Тазобедренный сустав костенеет и теряет свою гибкость.
Лечение болезни Бехтерева – это прием противовоспалительных препаратов, гормонов синтетического характера, физиотерапия. Эндопротезирование является крайним методом терапии, когда все другие способы не приносят нужных результатов.
Эндопротезирование тазобедренного сустава
Среди методов лечения болезни Бехтерева одним из радикальных является протезирование сочленения. В этом случае вживляется имплантат, который полностью заменяет пораженный сустав. На сегодняшний день метод эндопротезирования тазобедренного сустава является одним из эффективных, а зачастую и единственных методов вернуть пациенту радость полноценной жизни в движении.
Эндопротез бедра современного образца – это максимально биосовместимые элементы. Операция длится 1-2 часа, и уже после 5-12 дней в стационаре пациента выписывают. Период реабилитации может длиться полгода-год – все зависит от особенностей организма больного, его возраста и прочих факторов.

Особенности протезирования при болезни Бехтерева
Хирургические лечение анкилоза сегодня – это миниинвазивное высокотехнологическое артроскопическое вмешательство, которое проводится профессиональным хирургом-ортопедом и квалифицированными помощниками. Операция осуществляется в несколько этапов:
- Подготовка доступа к сочленению. Мышцы и ткани в процессе поддаются минимальному воздействию. Хирург удаляет пораженные ткани и подготавливает место для имплантата.
- Установка протеза бедра. Тип искусственного элемента определяется предварительно, после тщательных консультаций и изучения масштабов поражения сустава.
- Завершающий этап – рана промывается антисептиком, проводится послойное ушивание тканей, накладывание специальных скоб на верхние кожные слои.
После операции пациенту следует удерживать ногу в правильном положении, которое закрепляется специальным валиком. Прогнозы при болезни Бехтерева после проведения протезирования оптимистические – конечности восстанавливают свою двигательную функцию довольно быстро.
Если точно придерживаться рекомендаций врачей, то можно добиться продолжительной ремиссии и отступания патологии. Конечно, эти показатели зависят от клинической формы заболевания и возраста пациента. Чем моложе больной, тем вероятней благоприятный прогноз.
В медицинском центре А.Н. Бегмы используются современные технологии для диагностики и лечения этого коварного недуга. Специалисты клиники проводят детальные исследования для определения стадии болезни и уровня поражения суставов. Только после этого назначается адекватная терапия и проводится хирургическое вмешательство. Эндопротезы бедра при болезни Бехтерева, которые используются в медцентре, изготавливаются передовыми производителями с мировым именем.
Если вас беспокоят перманентные боли в области спины, позвоночника, крестца, грудины, которые не утихают даже когда тело находится в покое, то срочно спешите в наш медицинский центр на диагностику! Своевременное обнаружение болезни Бехтерева – это залог успешной дальнейшей терапии.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Понятие и определение
Спондилоартрит имеет еще одно название – болезнь Бехтерева . Это заболевание получило такое название в честь выдающегося русского ученого, который вложил огромный вклад в изучение, описание и попытки лечения данной патологии.
Анкилозирующий спондилоартрит – это хроническое заболевание системного характера, причиной которого являются воспалительно-дегенеративные изменения в позвоночнике с последующим формированием анкилозов (участков полной неподвижности, образующихся за счет сращения позвоночных костей друг с другом). Это, в свою очередь, приводит к ригидности позвоночника – он становится неподвижным, и представляет собой единый конгломерат, напоминающий одну сплошную кость. При этом в грудном отделе развивается выраженное искривление (кифоз), а в поясничном отделе – лордоз (изгиб выпуклостью вперед). Такая осанка получила своеобразное название – "поза просителя".
Исторические сведения о спондилоартрите
Статистические данные
Симптомы спондилоартрита
Хотя о спондилоартрите известно уже очень многое, и у таких пациентов удается добиться замедления прогрессирования болезни, его точные причины достоверно пока неизвестны. В настоящее время среди причин, приводящих к этому недугу, на первое место ставят агрессивность иммунной системы по отношению к собственным тканям связок и суставов. То есть формируются неадекватный иммунный ответ. Считается, что это обусловлено, в большинстве случаев, генетической предрасположенностью у людей, которые являются носителями антигена HLA-В 27 . Именно благодаря этому антигену определенные ткани организма (связки и суставы) воспринимаются не как собственные, а как чужеродные, которые организм стремится отторгнуть.
Мишенью при спондилоартрите становится, прежде всего, сочленение позвоночника и крестца, и реберно-позвоночные суставы. Симптомы поражения этих участков выступают на первый план, но, кроме этого, у пациентов могут наблюдаться и другие изменения: энтезопатии периферической локализации (воспаление мест, где сухожилие прикрепляется к кости) и воспаление суставов конечностей. В редких случаях наблюдаются признаки поражения внутренних органов, что характерно для более поздних стадий болезни при отсутствии терапевтических мер.
Основу анкилозирующего спондилоартрита составляет воспалительный процесс в суставах, сухожилиях и связках, но, кроме этого, изменения воспалительного характера затрагивают синовиальную оболочку суставов и костную ткань.
Для спондилоартрита характерно постепенное развитие, что на первых этапах редко вынуждает больного обратиться к врачу. Заболевание медленно прогрессирует, и со временем болевые ощущения распространяются на другие отделы позвоночника. Для болевого синдрома характерна стойкость, хотя в отдельных случаях он может носить эпизодический характер. Болевой синдром при спондилоартрите имеет свои особенности, что очень явно отличает данное заболевание от других патологий позвоночника. Боль при спондилоартрите усиливается в покое, а уменьшается при совершении активных движений, или после принятия горячего душа.
Для болевого синдрома также характерна прямая зависимость с приемом противовоспалительных препаратов, которые заметно уменьшают интенсивность болей. В отдельных случаях боль может полностью отсутствовать, а единственной жалобой пациентов становится ограничение подвижности позвоночника.
Для спондилоартрита свойственно настолько плавное течение, что пациенты чаще всего не замечают его прогрессирования. Изменения развиваются снизу вверх, поэтому в верхних отделах позвоночника они могут наблюдаться лишь через несколько лет после начала болезни. Если в начале заболевания отмечается поражение верхних отделов позвоночника - это свидетельствует о неблагоприятном течение спондилоартрита и неутешительном прогнозе.
Учитывая тот факт, что при спондилоартрите ограничена подвижность в суставах, которые соединяют грудные позвонки и ребра, нарушаются дыхательные движения. Как следствие, развивается ослабление вентиляции легких, что становится причиной развития легочных заболеваний (как правило, хронических).
Дополнительными симптомами спондилоартрита являются боли в других суставах: тазобедренных, плечевых, височно-нижнечелюстных. Достаточно редко могут встречаться боли в грудине, припухлость суставов ног и рук.
Для спондилоартрита характерен и ряд внесуставных проявлений. К ним относятся: воспаление тканей сердца (клапанные пороки, миокардит), нижних отделов мочевыводящих путей и почек, тканей глаза.
У пациентов, страдающих спондилоартритом, отмечаются боли в мышцах спины и ягодиц. Кроме этого, отмечается атрофия ягодичных мышц. Боли в мышцах спины являются ответной реакцией организма, возникающей на их напряжение, которое всегда сопровождается болью.
Еще реже при спондилоартрите наблюдается поражение радужной оболочки глаз (увеит, иридоциклит).
В начале заболевания может наблюдаться повышение температуры тела, которое сопровождает поражение периферических суставов.
Из общих жалоб при спондилоартрите отмечается общая слабость, снижение аппетита и потеря веса.
Классификация спондилоартрита
Ревматологами выделяются два типа спондилоартрита: первичный и вторичный.
Первичный – идиопатический, возникает без соответствующего фона или предшествующих заболеваний.
Вторичный развивается как осложнение на фоне других заболеваний (реактивного артрита, воспалительных заболеваний кишечника, псориаза).
Учитывая специфику заболевания, принята следующая классификация спондилоартрита, основанная на рентгенологических признаках:
I стадия – контуры сочленений нечеткие, суставные щели расширены, определяется умеренно выраженный субхондральный склероз;
II стадия – суставные щели сужены, субхондральный склероз выражен значительно, определяются единичные эрозии;
III стадия – в области крестцово-подвздошных сочленений определяется частичный анкилоз;
IV стадия – полный анкилоз в крестцово-подвздошных сочленениях.
По характеру течения спондилоартрита выделяют стадии:
I. медленно прогрессирующая;
II. прогрессирующая медленно, но с периодами обострения;
III. прогрессирующая быстро (полный анкилоз развивается за короткое время);
IV. септический вариант течения (острое начало, сопровождающееся лихорадкой и быстрым развитием висцеритов).
По данным лабораторных исследований выделяют следующие стадии:
I. Минимальная – СОЭ не превышает 20 мм/г;
II. Умеренная - СОЭ не превышает 40 мм/г;
III. Выраженная - СОЭ превышает 40 мм/г.
По функциональной недостаточности суставов:
I. Подвижность позвоночника и суставов ограничена, изменяются физиологические изгибы позвоночника.
II. Подвижность позвоночника и суставов ограничена значительно, больной частично теряет трудоспособность.
III. Во всех отделах позвоночника и в тазобедренных суставах развиваются анкилозы, в связи с чем пациент полностью утрачивает трудоспособность.
Диагностика спондилоартрита

В диагностике спондилоартрита применяется множество методов, которые объединяют физикальное, лабораторное и инструментальное обследование.
Кроме осмотра больного, врач проводит ряд функциональных проб, которые в большинстве случаев достоверно определяют наличие сакроилеита (первого и основного признака спондилоартрита). К таким пробам относятся: симптомы Кушелевского (три разновидности), симптом Макарова (две разновидности), симптом Зацепина и Форестье.
1. Симптом Кушелевского (I): больной находится в положении лежа на спине (основание должно быть твердым). Врач резко надавливает на гребешки подвздошных костей. Симптом положительный при возникновении выраженной боли в области крестца.
2. Симптом Кушелевского(II): больной находится в положении лежа на боку, врач рывкообразно надавливает на область подвздошной кости. Симптом положительный, если при этом боль в области крестца выраженная.
3. Симптом Кушелевского (III): больной лежит на спине, при этом одна нога согнута в коленном суставе и немного отведена в сторону. Упираясь на этот коленный сустав, врач другой рукой надавливает на противоположную подвздошную кость. Симптом положительный, если при этом боль в области крестца выраженная. Затем то же самое проделывается с противоположной стороны.
4. Симптом Макарова (I): боль в крестцово-поясничном сочленении появляется при поколачивании диагностическим молоточком в этой области.
5. Симптом Макарова (II): когда больной лежит на спине, врач обхватывает его ноги выше голеностопных суставов, при этом просит больного расслабить мышцы ног. При резком раздвижении и сдвижении ног боли возникают в крестцово-подвздошной области.
6. Симптом Зацепина: при надавливании в области прикрепления X-XII ребер к позвонкам больной отмечает болезненность.
7. Симптом Форестье: позволяет определить форму осанки. Для этого больной становится спиной к стене, прикасаясь к ней головой, туловищем и пятками. Если отсутствует соприкосновение в какой-либо точке, это свидетельствует о развитии кифоза, который характерен для спондилоартрита.
8.Симптом "тетивы" - на стороне сгибания отсутствует расслабление прямых мышц спины при наклоне туловища вперед и назад.
Кроме этих функциональных проб существует и ряд дополнительных, которые свидетельствуют об ограничении подвижности позвоночника, болезненности по ходу расположения остистых отростков позвоночника и степени ограничения экскурсии грудной клетки.
Лабораторные исследования включают в себя определение ряда показателей, что предоставляет дополнительную возможность для диагностики, дифференциальной диагностики и определения степени тяжести спондилоартрита.
Из лабораторных показателей наибольшее значение имеют:
- в общем анализе крови: СОЭ – его значение определяет степень активности процесса, наличие гипохромной анемии;
- биохимический анализ крови – повышение С-реактивного белка, серомукоида, альфа-1, альфа-2, гамма-глобулинов, фибриногена;
- ревматоидный фактор – при спондилоартрите отрицательный;
- антиген HLA-B27 – обнаруживается у 81-97% пациентов;
- уровень циркулирующих иммунных комплексов и иммуноглобулинов класса М и G повышен при высокой степени активности процесса.
В обязательном порядке проводится рентгенологическое исследование. Изменения рентгенологической картины являются специфическими, позволяют определить степень поражения позвоночника и суставов (критерии описаны в разделе классификация).
В рентгенологии существуют симптомы, которые строго специфичны только для спондилоартрита:
- "симптом квадратизации позвонков" - при этом исчезает физиологическая вогнутость позвонков;
- разрастание костных мостиков, соединяющих позвонки (тип "бамбуковой палочки").
Еще одним важным диагностическим методом является сцинтиграфия. Исследованию подвергаются крестцово-подвздошные сочленения. Этот метод является очень информативным, поскольку позволяет выявить изменения в этой области еще до того, как появятся изменения рентгенологической картины.
Пациенты с подозрением на анкилозирующий спондилоартрит также подлежат обследованию офтальмологом, особенно при наличии признаков воспаления глаз (боль, слезотечение, покраснение, затуманивание зрения, светобоязнь).
При подозрении на наличие спондилоартрита необходимо провести дифференциальную диагностику с теми заболеваниями, при которых наблюдается схожая клиническая картина. К таким заболеваниям относятся: ревматоидный артрит, пояснично-крестцовый радикулит, туберкулезное поражение позвоночника.
Лечение спондилоартрита
В лечение спондилоартрита выделяют два направления: медикаментозное и немедикаментозное.
Медикаментозная терапия 
Учитывая аутоиммунную природу спондилоартрита, лечение должно быть направлено на снижение агрессивности иммунной системы по отношении собственных тканей организма. В данном случае оказывается воздействие непосредственно на первопричину заболевания. Вторым направлением терапии является устранение воспалительного процесса и, как следствие, снижение болевого синдрома.
В терапии анкилозирующего спондилоартрита применяют следующие нестероидные противовоспалительные медикаменты: ортофен, вольтарен, нимесил, мовалис, целебрекс. Они оказывают не только противовоспалительное, но и обезболивающее воздействие.
Иммунокоррегирующая терапия: сульфасалазин, являющийся базовым препаратом.
Иммунодепрессанты негормонального происхождения (цитостатики): азатиоприн, метотрексат, которые назначаются по специальным схемам.
Гормональные препараты (глюкокортикоиды): преднизолон по схеме, внутрисуставное введение препаратов из группы глюкокортикостероидов (метипред, липроспан, кеналог).
Миорелаксанты: мидокалм для устранения спазма мышц.
Медикаменты, улучшающие микроциркуляцию: пентоксифиллин, трентал, никотиновая кислота.
Для того чтобы повысить чувствительность к базисной (основной) терапии, пациентам назначают плазмосорбцию или плазмоферез. Особенно эта процедура показана пациентам, у которых наблюдается повышенная иммунологическая активность заболевания.
Немедикаментозная терапия
Пациентам, страдающим спондилоартритом, настоятельно рекомендуется физиотерапевтическое лечение и лечебная физкультура.
Из физиотерапевтических методов наибольшую эффективность оказывают:
- рефлексотерапия;
- ультразвуковое лечение;
- магнитотерапия;
- индуктотермия;
- лазерная терапия;
- фонофорез с применением гидрокортизона;
- электрофорез с применением лидазы.
Лечебная физкультура при спондилоартрите преследует следующие цели:
- уменьшение скорости развития анкилозов;
- профилактика развивающихся постепенно деформаций;
- лечение деформаций, которые уже имеются;
- уменьшение спазма мышц и боли;
- увеличение функциональных возможностей легких.
Из разновидностей лечебной физкультуры пациентам назначают: гимнастику, "сухой бассейн", плавание.
Кроме этого, хорошие результаты в лечении достигаются при назначении лечебного массажа. Массаж позволяет укрепить мышцы, и уменьшить их ригидность.
Пациентам рекомендуется соблюдать правильную осанку, спать без подушки и только на твердой поверхности, и активно заниматься спортом. При этом заболевании как нельзя лучше доказывается, что движение – это жизнь.
Больным, страдающим, спондилоартритом, нельзя допускать повышения массы тела, так как это приводит к созданию дополнительной нагрузки на суставы, которые и так испытывают затруднения при движении.
Санаторно-курортное лечение рекомендуется пациентам при отсутствии обострения заболевания, и поражений внутренних органов. Лучшими курортами для больных, страдающих спондилоартритом, признаны: Сочи, Пятигорск, Евпатория. На базе санаториев у больных есть возможность получить такие процедуры, как сероводородные и радоновые ванны, грязелечение.
При развитии анкилозов тазобедренных суставов с функциональным нарушением суставов III степени проводится протезирование пораженных суставов, что позволяет частично вернуть пациенту подвижность.
Осложнения и прогноз при спондилоартрите
Особенности течения спондилоартрита у разных групп пациентов
Прогноз
Профилактика спондилоартрита

Учитывая, что точные причины возникновения спондилоартрита пока еще устанавливаются, рекомендации по профилактике данного заболевания сводятся к исключению тех факторов или состояний, которые могут оказывать прямое или косвенное воздействие на состояние иммунной системы. К ним относится:
- хронический фарингит, тонзиллит;
- герпес;
- хроническое воспаление пазух носа;
- кишечные паразиты;
- дисбактериоз кишечника;
- инфекции мочеполовой системы;
- вирусные инфекции сезонного характера.
Кроме этого, нельзя не учитывать резкое ослабление иммунитета при психических стрессах. В связи с этим следует избегать длительного психического переутомления, неврозов и стрессов, а при их возникновении своевременно лечить эти состояния.
Каждому человеку следует относиться внимательно к своему здоровью, и здоровью своих близких. Это, конечно, не защитит от возможных заболеваний на все 100%, но позволит своевременно получить квалифицированную медицинскую помощь, а следовательно, предупредить прогрессирование заболевания.
Болезнь Бехтерева или анкилозирующий спондилоартрит характеризуется воспалительным процессом в хрящах, суставах и других структурах позвоночного столба. Отклонение влияет на двигательную функцию и провоцирует инвалидность без своевременных терапевтических мероприятий. Болезнь медленно прогрессирует и проявляется сильной болью в области спины. Спондилоартрит проявляется у женщин и мужчин, но в редких случаях заболевание может возникнуть у детей.

Провоцирующие факторы
Повлиять на воспалительный процесс в позвоночнике способны разные причины. Порой источником нарушения становится наследственная аномалия, спровоцированная антигеном HLA B27, вследствие чего посылается сигнал в мозг о присутствии чужеродного тела в организме. Представители сильного пола намного чаще болеют спондилоартритом, нежели женщины, при этом чаще всего болезнь диагностируется в 12—40-летнем возрасте. Спровоцировать псориатический спондилоартрит способны ранее перенесенные болезни, вследствие которых нарушилась работа кишечника или мочевыводящих органов. Первичный или идиопатический псориатический спондилит вызван врожденными патологиями. Вторичная форма недуга развивается вследствие таких отклонений:
- реактивный или ревматоидный артрит;
- болезни кишечника с воспалением;
- артроз коленного сустава и других подвижных сочленений;
- псориаз.
Классификация спондилоартрита
Основное разделение болезни проводится на анкилозирующий и серонегативный ассоциированный спондилоартрит. Выделяют и другие формы повреждения суставов поясничного отдела позвоночника и иной его области. Каждый вид спондилоартрита характеризуется особыми признаками и требует разного подхода к лечению. Бывает односторонний или двусторонний вид заболевания, при котором повреждается одно или оба сустава. Выделяют такие разновидности нарушения:
- Аксиальный спондилоартрит. Такая форма заболевания тяжело выявляется даже при помощи современных диагностических обследований. Считается начальной фазой патологического нарушения в позвоночнике.
- Псориатический. Соединяет в себе признаки псориаза и артрита ревматоидного типа. У пациента отмечается хронический воспалительный процесс в плечевых и коленных суставах, вследствие которого повреждается эпидермис. Встречается в возрасте 35—50-ти лет.
- Периферический спондилоартрит. Проявляется при нарушенной функции желудочно-кишечного тракта.
- Недифференцированный спондилоартрит. Воспаление, при развитии которого врачам проблематично предусмотреть, какое подвижное сочленение деформируется следующим.
- Реактивный. Источником спондилита такого типа служат осложнения инфекционного поражения кишечника. Также спровоцировать болезнь способны инфекционные очаги в органах мочевыведения.
- Ювенильный спондилоартрит. Проявиться болезнь может в детском возрасте — после 10-ти лет. Повреждаются суставы нижних конечностей, изменяется осевой скелет, нарушается двигательная функция в районе поясницы, таза. Ребенка беспокоят проблемы с сердцем, кожным покровом, глазами.
Как распознать: симптомы
Распознать спондилоартрит суставов на ранних стадиях порой проблематично, поскольку не наблюдается ярко выраженной симптоматики, а течение недуга медленное. Первыми страдают крестцовый и поясничный отделы. Пациент жалуется на такие симптомы:
- воспалительный процесс в суставно-связочном аппарате;
- выраженная боль постоянного или эпизодического характера;
- ограниченная подвижность суставов и возникновение временной нетрудоспособности;
- нарушенная вентиляция в легких, провоцирующая развитие хронических легочных болезней.
Помимо суставных нарушений при спондилоартрите, человек жалуется на дополнительные признаки:
- воспаление тканей сердца, почек и других внутренних органов;
- боль в ягодицах и спине;
- атрофическая реакция мускулатуры ягодиц;
- повышенная температура тела за счет повреждения периферических подвижных сочленений;
- общее недомогание и слабость;
- нежелание употреблять пищу;
- потеря веса.
Клиническая картина отличается в зависимости от тяжести спондилоартрита. Степени нарушения представлены в таблице:
| Стадия | Проявления |
| I | Нечеткие суставные границы |
| Расширение щелей суставов | |
| Субхондральный склероз умеренно-выраженной формы | |
| II | Сужение суставных щелей |
| Значительное выражение склерозирующего процесса | |
| Эрозийные поражения единичного характера | |
| III | Частичная неподвижность крестцово-подвздошных суставов |
| IV | Полный анкилоз в области крестца и поясницы |
Как проводится диагностика?
На начальной стадии анкилозирующего спондилоартрита определить патологический процесс возможно лишь по лабораторным и инструментальным обследованиям.
Комплексная диагностика включает проведение таких манипуляций:
- Общее и биохимическое исследование крови. Анализы позволяют определить скорость оседания эритроцитов и количество С-реактивного белка. При превышении нормы определяется воспаление в организме. Процедура также помогает определить анемию.
- Рентгенологическая диагностика. Результаты рентгена указывают на изменения в подвижных сочленениях и костных тканях. Рентген определяет заболевание даже на начальном этапе, когда отсутствуют симптомы.
- МРТ и КТ. Являются дополнительными диагностическими процедурами.
Как лечить?
Анкилозирующий спондилоартрит имеет аутоиммунную природу, поэтому требуется в первую очередь снизить активность иммунной системы. С этой целью назначаются медпрепараты разного воздействия. Лекарственные средства назначаются исключительно лечащим доктором, поскольку многие из них имеют противопоказания и побочные реакции. В таблице представлены препараты, применяемые при спондилоартрите.
В периодах ремиссии врач прописывает ЛФК, которая включает лечебные упражнения, подобранные индивидуально для каждого пациента. Лечение спондилоартропатии посредством гимнастики позволяет уменьшить прогрессирование болезни, предотвратить дальнейшие деформации и устранить уже имеющиеся. Также лечебные упражнения снимают мускулатурный спазм и болевой синдром. Рекомендуется больному со спондилоартритом посещать бассейн, выполнять гимнастику для спины и делать приседания.
Дополнительно можно применять массажные процедуры, которые выполняет квалифицированный специалист. Массаж при спондилоартрите восстанавливает двигательную функцию суставов, укрепляет мышечный тонус.
Комплексное лечение анкилозирующего спондилоартрита предусматривает соблюдение правильного и сбалансированного питания. Важно исключить жирные, острые и другие вредные продукты. Также пациент должен следить за весом, не допуская его превышения. Диета при спондилоартрите предусматривает соблюдение таких принципов:
- Употребляют морскую соль вместо поваренной.
- Добавляют в рацион средиземноморские продукты.
- Из молочных изделий разрешаются обезжиренные.
- Акцентируют внимание на свежие овощи и фрукты.
- В салаты добавляют нерафинированное льняное, оливковое масло.
- Ежедневно едят сухофрукты и семечки.
- Всю пищу готовят на пару или тушат.
Нетрадиционные терапевтические мероприятия при спондилоартрите согласовываются с доктором во избежание осложнений и негативных последствий. Готовят отвары для компрессов на пораженную область. Часто лечат спондилоартрит такими народными средствами:
- ромашкой;
- шалфеем;
- душицей;
- березовыми почками;
- травой и корнями лопуха.
Дополнительной лечебной мерой спондилоартрита является физиотерапия. Пациенту прописываются следующие процедуры:
Возможные осложнения
Если анкилозирующий спондилоартрит долго не лечится, то возникают тяжелые реакции со стороны разных систем. В таблице представлены часто встречаемые заболевания, развивающиеся на фоне суставного нарушения:
| Система | Осложнения | Вероятность развития, % |
| Зрительная | Воспалительная реакция в сосудистой оболочке глаза | 10—30 |
| Воспаление в радужной оболочке и цилиарном теле | ||
| Иридоциклит и эписклерит | ||
| Сердечно-сосудистая | Перикардит | 20—22 |
| Поражение миокарда | ||
| Пороки клапана сердца | ||
| Нарушенная сердечная проводимость | ||
| Легочная | Фиброз легких | 3—4 |
| Почечная | Поражение клубочков и паренхимы почек | 5—31 |
| Амилоидоз вторичного типа | ||
| Нервная | Паралич обеих верхних или нижних конечностей | 2—3 |
Поздно начатое лечение спондилоартрита приводит к инвалидности или гибели пациента.
Прогноз и профилактика
Соблюдая клинические рекомендации, удается улучшить состояние и предотвратить инвалидизацию и осложнения. Чтобы не допустить спондилоартрит, требуется при ОРВИ, герпесе и других нарушениях обращаться к доктору за лечением. Не менее важно укреплять иммунитет и избегать стрессовых ситуаций. Человек должен правильно питаться и ежедневно выполнять несложную зарядку.
Читайте также:


