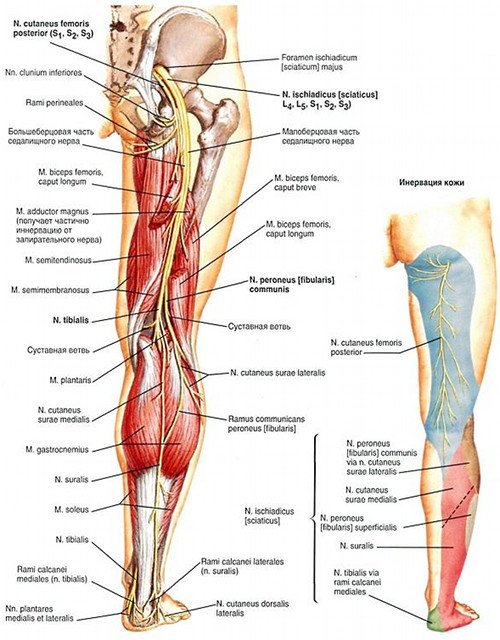
Узи тазобедренного сустава и седалищного нерва
5. Ишиас или люмбоишиалгический синдром как компрессионная невропатия седалищного нерва – воспаление седалищного нерва, которое проявляется сильными болями в ягодице и во всей задней части ноги и, как правило, протекает с одновременной болью в пояснице (с люмбалгией). Радикулит поясничного отдела позвоночника в 65% случаев протекает с компрессией и воспалением седалищного нерва (с ишиасом).
Симптом болезненности при глубокой пальпации седалищного нерва, на бедре и на голени, особенно сильная боль в месте выхода нерва из малого таза на бедро (в области центра ягодицы). Седалищный нерв располагается по задней поверхности ноги. Нерв начинается от спинного мозга, и сразу пронизывает 4 мышечных фасции, где может быть компрессирован. При компрессии седалищного нерва в паравертебральных мышцах он воспаляется на протяжении около 30 сантиметров по направлению вниз. Это самый частый механизм образования ишиаса. Тогда очень болезненная точка при ишиасе возникнет под ягодицей, в месте выхода нерва из таза на бедро. Часто воспаление распространяется на всю длину нерва, на 80 – 90 сантиметров от ягодицы вниз к стопе. Тогда при глубокой пальпации нерв может быть болезненен на протяжении всей его длины, от ягодицы до стопы. Больной ложится на твердую кушетку на живот. Врач надавливает место выхода седалищного нерва большими пальцами руки и дальше вниз по ходу нерва. При наличии воспаления нерва у пациента возникнут сильные болезненные ощущения.
Симптом Ласега — боль при натяжении нерва — один из самых постоянных признаков радикулитов и ишиаса. Он встречается почти во всех случаях седалищной невралгии. Исследуют симптом Ласега таким образом. Больной лежит на спине с разогнутыми ногами. Врач сгибает больную ногу в тазобедренном суставе, поднимая ее вверх. В коленном суставе нога также должна быть предельно согнута. Это не вызывает боли, ибо при таком положении ноги больной нерв расслаблен. Затем врач, оставляя ногу согнутой в тазобедренном суставе, начинает разгибать ее в коленном, вызывая этим натяжение n. ischiadicus, что проявляется интенсивной болью.
Перекрестный симптом Ласега (иначе называемый симптом Бехтерева): сгибание в тазобедренном и одновременное разгибание в коленном суставе здоровой ноги вызывают острые боли в пояснице и больной ноге.
Симптом Дежерина: усиление болей в пояснице и по ходу седалищного нерва при чиханье и кашле.
Симптом Hepи: резкое пригибание головы к груди больного, лежащего на спине с выпрямленными ногами, вызывает острые боли в пояснице и по ходу седалищного нерва.
Симптом Сикара: болезненность в подколенной ямке при подошвенном сгибании стопы.
Симптом Минора: больному предлагают подняться с пола из положения, лежа на спине. Для этого больной ишиасом упирается руками позади спины, затем сгибает больную ногу в колене, и наконец, балансируя рукой больной стороны, при помощи другой руки и разгибая здоровую ногу, медленно поднимается.
Симптом Эрбена: понижение кожной температуры на больной ноге связано с поражением вегетативных волокон седалищного нерва. Температурная разница может быть установлена при прикасании тыльной поверхностью руки врача до симметричных участков обеих ног больного.
Симптом Бехтерева: боль при форсированном прижатии колена к постели у больного, лежащего на спине с разогнутыми ногами (при этом натягивается седалищный нерв).
- выраженные боли в пояснице в начале болезни, которые продолжаются несколько лет;
- наличие изолированного поражения крупного сустава на одной ноге, а не множества суставов на верхних и нижних конечностях, как это бывает при инфекционных и обменных поражениях;
- к особенностям течения нейродистрофической формы люмбоишиалгического синдрома можно отнести то, что боли и изменения в суставах возникают на фоне поясничных болей или сразу же после них;
- односторонность поражения выражена на стороне люмбалгии;
- дистрофическим изменениям чаще подвергаются крупные суставы в следующем порядке: коленные, голеностопные, тазобедренные;
- имеется четкая связь между обострением боли в суставах и в пояснице;
- нейродистрофические проявления трудно поддаются фармакологическим методам лечения.

Рисунок 20. Место выхода седалищного нерва из таза на заднюю часть бедра.
При ишиасе обязательно возникает синдром болей в ягодичных мышцах, который характеризуется упорными болями в пояснично-крестцовой области, в зоне ягодиц и по задней поверхности больной ноги. Диагностировать ишиас можно методом нажатия на место выхода нерва на бедро из таза (точки ишиаса). Смотрите рисунок 20. Усиливаются боли чаще всего при длительном сидении и переохлаждении. Пальпаторно выявляется значительное мышечное напряжение. Пальцевое давление на ягодицу сопровождается иррадиацией боли по ходу седалищного нерва, жгучей болью и парестезией в голени и стопе (по наружной стороне). У большинства больных заболеванию предшествуют длительное переохлаждение, вынужденное положение (переутомление ног). В анамнезе у них отмечаются ранние признаки атеросклероза, перенесенная в прошлом патология вен нижних конечностей (флебиты, тромбофлебиты и др.). У всех больных выражены вегетативные нарушения в виде изменения окраски кожных покровов, ногтей или сухости кожи, гиперкератоз стоп, отечность в области голени и голеностопного сустава, гипалгезия или гиперпатия в дистальных отделах конечностей.
При вазоспастической форме люмбоишиалгии больные жалуются на зябкость, онемение и похолодание в нижних конечностях, боли, ощущение тяжести. Все проявления усиливаются на холоде и при физическом напряжении. Объективно наблюдается синюшность или мраморность кожи конечностей, снижение кожной температуры в их дистальных отделах, четкая температурная асимметрия в различных точках больной ноги. Глубокие рефлексы у большинства таких больных оживляются.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
Сначала возникает радикулит и компрессия поясничного сплетения. У больных при синдроме грушевидной мышцы всегда выявляются симптомы ишиаса, которые возникают от сдавливания седалищного нерва: возникают парестезии и резкие боли в ноге, особенно при нагрузке. У большинства больных выявляются акроцианоз, гипергидроз. В 70% случаях компрессия нервного сплетение диска L.4 – L.5 или L.5 – S. 1, 2 приводят к спазму грушевидной мышцы. От этого спазмируется грушевидная мышца, которая покрыта ягодичной мышцей. Грушевидная мышца компрессирует седалищный нерв в месте его выхода на бедро. Синдром грушевидной мышцы – это разновидность воспаления седалищного нерва – ишиас. Проявляется ишиас от спазма грушевидной мышцы болями в поясничном отделе позвоночника и по задней поверхности ноги, основная же болезненность отмечается в зоне крестцово-подвздошного сочленения, большого вертела. При радикулите нервов L.5 – S.1,2,3 возникает патологическое усиление проводимости биоимпульса к грушевидной мышце. По причине сильного сокращения грушевидной мышцы возникает сжатие седалищного нерва в отверстии подгрушевидного отверстия, через который нерв из полости малого таза переходит на заднюю поверхность бедра. Нерв ущемляется между крестцово-остистой связкой и спастически сокращенной грушевидной мышцей. Возникает воспаление седалищного нерва (ишиас) в области таза, что фактически относится к разновидности туннельной невропатии.
Лечение: массаж места компрессии, отдаленных спазмов мышц, триггерной точки, изометрическая миорелаксация, иглотерапия, введение в место компрессии нерва дипроспана, прогревание сухим теплом.
7. Ложный артроз тазобедренного сустава (или крестцово-подвздошный периартроз, периартрит) как осложнение поясничного радикулита. При поясничном радикулите часто возникает ложное ощущение заболевания тазобедренного сустава. Артроз характеризуется ограничением и болезненностью движения в тазобедренном суставе. Пациенты жалуются на повышенную утомляемость в ногах, невозможность бегать, подниматься по ступенькам, боли при разведении ног в разные стороны. Резкая болезненность возникает при пальпации под пупартовой связкой и при поколачивании по большому вертелу. Причина состоит в сдавлении в фасциях паравертебральных мышц ветки нерва, которая исходит от спинного мозга на уровне Th.4 - Th.5 и иннервирует тазобедренный сустав. При компрессии этого нерва резко ухудшается питательный процесс мягких тканей сустава, возникают в тазу боли при ходьбе и в лежачем положении на боку. Рентгеновские исследования и компьютерная томография никаких патологических изменений в тазобедренных суставах не выявляют.
Лечение. Полное излечение и прекращение болей в тазобедренных суставах наступает после излечения радикулита поясничного отдела позвоночника.
Лечение. Полное излечение и прекращение болей в коленных суставах наступает после излечения радикулита поясничного отдела позвоночника. Если компрессия нерва произошла в фасции передней группы мышц бедра, то методом пальпации выявляется место сдавливания нерва, и точно в это место вводится один миллилитр (1 см 3) раствора кортикостероида (дипроспана, кеналога и так далее).
Молостов Валерий Дмитриевич
ведущий иглотерапевт Белоруссии,
невропатолог, мануальный терапевт,
кандидат медицинских наук,
e-mail: [email protected]


Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Одними из наиболее распространенных видов патологии нервной системы являются повреждения периферических нервов и туннельные нейропатии. Частота возникновения повреждений мягких тканей с вовлечением в процесс периферических нервов, по данным разных авторов, составляет 25-65% среди всех случаев повреждений, а частота развития туннельных невропатий - 30-40% от всех заболеваний периферической нервной системы [1, 2]. Выбор наиболее рациональных методов диагностики повреждений и заболеваний периферических нервов конечностей в настоящее время представляет сложную проблему. Существующие способы инструментальной диагностики либо не дают изображения нервного ствола (электромиография), либо являются трудоемкими, требующими сложного дорогостоящего оборудования (магнитно-резонансная томография - MPT). По мнению ряда зарубежных авторов [3, 4], ультразвуковое сканирование может достаточно успешно применяться при диагностике повреждений и заболеваний периферических нервов.
Электрофизиологические методы, такие как электромиография и нейромиография, традиционно признаются "золотым стандартом" для выявления патологии периферической нервной системы. Однако необходимо отметить, что информация, полученная в ходе перечисленных выше обследований, не дает представления о состоянии окружающих тканей, не указывает на характер и причину повреждения нервного ствола и не всегда точно отражает локализацию изменений. В то же время именно эти сведения помогают определить тактику консервативного или оперативного лечения. Ультразвуковое исследование (УЗИ) периферической нервной системы впервые было использовано для диагностики заболеваний нервных стволов в конце 90-х годов прошлого столетия [5], и благодаря неоспоримым преимуществам по сравнению с другими способами диагностики, получило быстрое развитие.
Однако, несмотря на имеющиеся в нашей стране публикации по данной проблеме, следует признать, что возможности ультразвуковой диагностики в оценке периферических нервов при хронических болях в нижних конечностях остаются малоизученными [6].
Целью работы явилась оценка возможностей УЗИ седалищного и бедренного нервов при синдроме хронических болей в нижних конечностях.
В основу настоящего исследования положен анализ результатов УЗИ 27 пациентов (18 женщин, 9 мужчин) в возрасте от 30 до 65 лет (средний возраст 47,2 ± 2,4 лет), страдавших хроническими болями нижних конечностей.
Всем больным было проведено комплексное клинико-инструментальное обследование, включавшее тщательный, скрупулезный анализ жалоб и анамнеза заболевания, осмотр неврологом, ревматологом, урологом и/или гинекологом, УЗИ бедренных и седалищных нервов.
Пациенты жаловались на боли, носящие все черты нейропатических болей, которые часто сопровождались наличием сопутствующих феноменов, таких как парестезия, дизестезия, аллодиния, гиперпатия, гиперестезия и гипестезия. Пациенты характеризовали боли как жгущие, простреливающие, колющие, как "удар током", обжигающие, леденящие, пронзающие с нарастающей интенсивностью в ягодичной, паховой и подколенной областях, ограничивающие объем движения ноги. Наряду с изменением чувствительности часто выявлялись вегетативные нарушения в соответствующей области - изменение окраски кожных покровов (гиперемия или цианоз), нарушение трофики ткани, потоотделение, отечность. Вследствие этого у пациентов нарушался сон, имелись депрессивные и тревожные нарушения. Средняя продолжительность болевого синдрома и ограничения движений составляла от 1 до 3 месяцев.
В плане диагностического поиска для выявления возможных причин болей в тазовой области 17 пациентам проведена рентгенография тазобедренных суставов (у 16 (94%) пациентов отмечены явления коксартроза), 9 пациентам - МРТ пояснично-крестцового отдела позвоночника (у 7 (78%) пациентов выявлены дегенеративно-дистрофические процессы). В 15 случаях выполнено УЗИ органов малого таза, при этом патология выявлена в 14, в том числе в 3 - миома матки, в 4 - признаки наружного эндометриоза, который мог быть причиной болей в ягодице и бедре, иррадиирущих в стопу, выраженность которых зависела от фазы менструального цикла [7]. У 4 мужчин выявлены признаки хронического простатита в сочетании с доброкачественной гиперплазией предстательной железы различной степени.
УЗИ проводилось на современных ультразвуковых аппаратах линейными датчиками с частотой 5-13 МГц. В процессе исследования оценивали толщину, структуру, эхогенность нерва. Для определения эхогенности нерва проводили его сопоставление со здоровой контрлатеральной стороной и с прилежащими мышцами.
Известно, что бедренный нерв начинается тремя ветвями из II-IV поясничных спинальных нервов, которые формируют единый ствол, спускающийся вниз между большой поясничной и подвздошной мышцами, а затем по латеральному краю первой (рис. 1). Существует несколько участков, в которых анатомо-топографические особенности бедренного нерва предрасполагают к повышенному риску его компрессии или травматизации - в области подвздошно-поясничной мышцы, под паховой связкой, в области канала Гюнтера и при выходе из него.
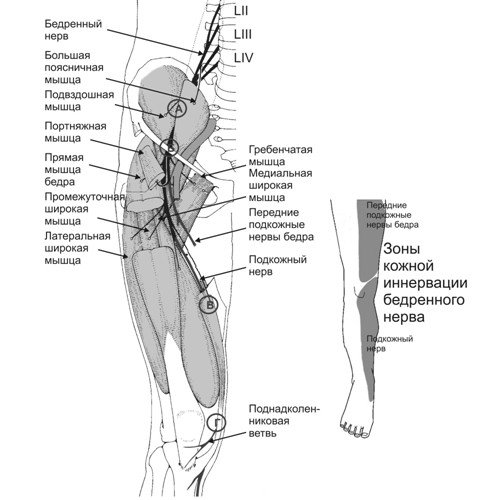
Рис. 1. Анатомия бедренного нерва, зоны иннервации и места наиболее частого его повреждения (http://mfvt.ru/wp-content/uploads/2012/06/19.png).
В зависимости от уровня поражения клинические проявления бедренной нейропатии существенно варьируют.
УЗИ бедренного нерва проводили в положении пациента лежа на спине. Бедренный нерв визуализировали в паховой области латеральнее сосудистого пучка от уровня паховой связки до верхней трети бедра (рис. 2, 3). Исследование проводили в поперечной и продольной плоскостях сканирования (рис. 2, 4).
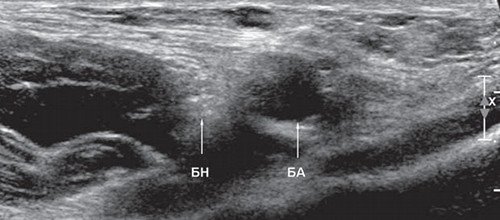
Рис. 2. В-режим. Исследование правого бедренного нерва в поперечной плоскости сканирования на уровне паховой области: БН - бедренный нерв, БА - бедренная артерия.
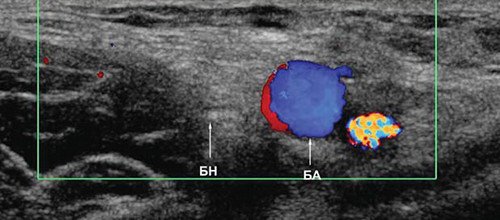
Рис. 3. Режим ЦДК. Исследование правого бедренного нерва в поперечной плоскости сканирования на уровне паховой области: БН - бедренный нерв, БА - бедренная артерия.
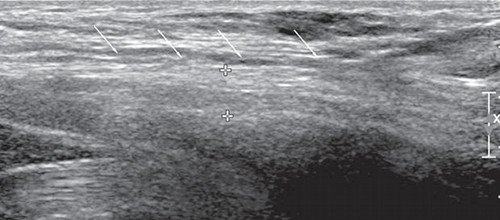
Рис. 4. В-режим. Исследование правого бедренного нерва в продольной плоскости сканирования на уровне паховой области и верхней трети бедра: стрелки - бедренный нерв.
Седалищный нерв - самый большой из периферических нервов в организме человека, который выходит из полости малого таза через большое седалищное отверстие под грушевидной мышцей (рис. 5). В области ягодичной складки седалищный нерв располагается близко к широкой фасции бедра, смещается латерально и далее лежит под длинной головкой двуглавой мышцы бедра, располагаясь между ней и большой приводящей мышцей. В зависимости от уровня (высоты) поражения [8] возможны следующие варианты нейропатии седалищного нерва: очень высокого уровня, синдром грушевидной мышцы (на уровне подгрушевидного отверстия), на уровне бедра (выше места деления на большеберцовый и общий малоберцовый нервы). Топический дифференциальный диагноз синдрома седалищного нерва часто приходится проводить с дискогенной компрессионной радикулопатией LV-SII.
УЗИ седалищного нерва проводили в положении пациента лежа на животе. Седалищный нерв визуализировали дистальнее седалищного бугра в промежутке под сухожилиями полуперепончатой и полусухожильной мышц и длинной головкой бицепса на протяжении от ягодичной области до места деления на большеберцовый и общий малоберцовый нервы. Исследование проводили в поперечной и продольной плоскости сканирования (рис. 6, 7).
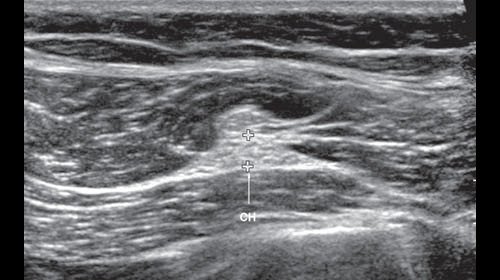
Рис. 6. В-режим. Исследование левого седалищного нерва в поперечной плоскости сканирования в верхней трети задней поверхности бедра: СН - седалищный нерв.
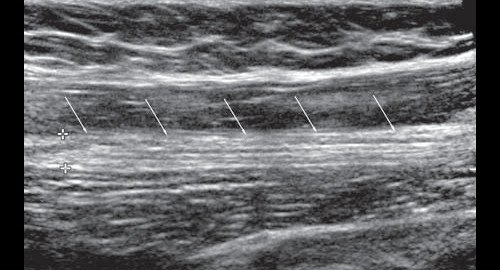
Рис. 7. В-режим. Исследование левого седалищного нерва в продольной плоскости сканирования в верхней трети задней поверхности бедра: стрелки - седалищный нерв.
По данным УЗИ, признаки нейропатии были выявлены у 24 (88,9%) пациентов. Распределение выявленных нейропатий по локализации и полу пациентов на основании результатов УЗИ представлено в таблице 1.
| Локализация нейропатии | Женщины | Мужчины | Всего | ||||
|---|---|---|---|---|---|---|---|
| абс. | % | абс. | % | абс. | % | ||
| Бедренный нерв | Правый | 5 | 31,25 | 2 | 25,00 | 7 | 29,20 |
| Левый | 4 | 25,00 | 2 | 25,00 | 6 | 25,00 | |
| Седалищный нерв | Правый | 2 | 12,50 | 3 | 37,50 | 5 | 20,80 |
| Левый | 5 | 31,25 | 1 | 12,50 | 6 | 25,00 | |
| Итого | 16 | 100,00 | 8 | 100,00 | 24 | 100,00 | |
У женщин преобладало поражение бедренного нерва справа (31,2%), а седалищного - слева (31,2%); у мужчин чаще наблюдалось поражение седалищного нерва справа, что согласуется с литературными данными [2].
В норме толщина бедренного нерва на уровне тазобедренного сустава у мужчин и у женщин составляет 0,31 ± 0,08 см, толщина седалищного нерва в верхней и в средней трети задней поверхности бедра 0,4 ± 0,05 см.
Как видно из приведенных данных в таблице 2, при нейропатии отмечалось равномерное увеличение толщины нервов: бедренного - в среднем до 0,56 ± 0,09 см у женщин и 0,62 ± 0,20 см у мужчин; седалищного - в среднем до 0,62 ± 0,06 см у женщин и 0,66 ± 0,04 см у мужчин. Локального утолщения (подозрительного на невриномы, шванномы) или истончения (подозрительного на травму) нервных стволов в нашем исследовании не было выявлено. В 50% случаев эхогенность нервных стволов снижалась, в 37,5% не была изменена, в 12,5% была повышена. При сопоставлении значений толщины бедренного и седалищного нервов, полученных при обследовании здоровых мужчин и женщин, а также при исследовании правой и левой нижних конечностей билатеральные и половые различия параметров оказались несущественными.
| Показатель | Бедренный нерв | Седалищный нерв | ||
|---|---|---|---|---|
| женщины | мужчины | женщины | мужчины | |
| Средняя толщина нерва, см | 0,56 ± 0,09 (0,47-0,65) | 0,62 ± 0,20 (0,50-0,70) | 0,62 ± 0,06 (0,56-0,68) | 0,66 ± 0,04 (0,62-0,70) |
| Эхогенность, случаи | ||||
| снижена обычная повышена | 5 3 1 | 2 2 0 | 3 3 1 | 2 1 1 |
Всем пациентам была проведена патогенетическая терапия (миорелаксанты, нестероидные противовоспалительные средства (НПВС), витамины группы В, антиконвульсанты, антидепрессанты, рефлексотерапия - акупунктура, лазеропунктура), в результате которой у 22 наступило улучшение. При контрольном УЗИ у пациентов с клиническим улучшением отмечено уменьшение толщины нервов: бедренного - в среднем до 0,39 ± 0,04 см у женщин и 0,40 ± 0,04 см у мужчин; седалищного - в среднем до 0,43 ± 0,02 см у женщин и 0,45 ± 0,03 см у мужчин.
Бедренная и седалищная нейропатии относятся к достаточно частым мононейропатиям нижних конечностей 10. Симптомы бедренной нейропатии и других нейропатий нередко ошибочно расцениваются как проявления вертеброгенной патологии. По данным некоторых исследований, приблизительно у 9% пациентов, направленных в клинику с диагнозом "радикулопатия", причиной болей, сенсорных и двигательных нарушений в нижних конечностях в действительности были травматические и компрессионно-ишемические нейропатии, существенную часть из которых (более 10%) составляли различные варианты бедренной нейропатии.
Диагностика поражений бедренного нерва в первую очередь основана на тщательном неврологическом исследовании и анализе распределения чувствительных и/или двигательных нарушений, выявляющих их соответствие области иннервации бедренного нерва или его отдельных ветвей. Одновременно определяют топику поражения бедренного нерва, что наряду с анамнестическими данными позволяет предположить этиологию заболевания. На практике бедренную нейропатию чаще всего приходится дифференцировать с вертеброгенными радикулопатиями L2-L4. Рентгенография суставов нижних конечностей не имеет большого значения для диагностики состояния бедренного и седалищного нервов из-за невозможности их изображения. МРТ позволяет четко оценить состояние соответствующего отдела позвоночника, заподозрить наличие нейропатии, но не дает изображения нервов на протяжении.
Неправильная диагностика приводит к частично или полностью неадекватной терапии, что, естественно, неблагоприятно сказывается на течении заболевания и способствует его хронизации. Между тем, подавляющее большинство случаев бедренной нейропатии при условии своевременного начала и адекватности лечебных мероприятий является потенциально курабельным. Устранение причины поражения бедренного нерва и ранняя патогенетическая терапия позволяют избежать инвалидизирующих исходов, включая трудноизлечимые комплексные болевые синдромы тазового пояса и парезы передней группы мышцы бедра со стойкими нарушениями функции ходьбы.
Патологическое напряжение грушевидной мыщцы при компрессии корешка L1 или S1, а также вследствие травмы, неудачной инъекции, длительного лежания на спине и боку (при продолжительных операциях), синдрома заднего мышечного ложа бедра может быть проявлением нейропатии седалищного нерва [8]. Седалищный нерв может подвергаться сдавлению опухолью или гематомой в области таза, аневризмой подвздошной артерии.
Поэтому так важно сотрудничество неврологов, урологов, гинекологов, ревматологов, врачей ультразвуковой диагностики для более точной и детальной дифференциальной диагностики нейропатий бедренного и седалищного нервов.
Применение методов лучевой диагностики периферических нервов нижней конечности ограничено техническими возможностями аппаратуры и анатомическими особенностями расположения нервов [6, 12, 13].
Решающим преимуществом УЗИ периферических нервов является неинвазивность, отсутствие лучевой нагрузки на больного, проведение исследования в режиме реального времени, а также минимальные экономические затраты на исследование. УЗИ позволяет не только визуализировать седалищный и бедренный нерв на всем протяжении, но и оценить его локализацию, толщину и структуру, в свою очередь помогает неврологу выбрать и своевременно начать адекватное лечение.
Таким образом, использование в практике невролога ультразвукового метода исследования нервов позволяет оптимизировать дифференциально-диагностический поиск причин болей в нижних конечностях, а также минимизировать количество исследований, проводимых больному с неврологической симптоматикой периферического генеза, избежать излишних манипуляций и исследований, снизить показатели лучевой нагрузки на больного, уменьшить затраты на его обследование и тем самым повысить диагностическую эффективность проводимых исследований.
- Попелянский Я.Ю. Ортопедическая неврология (вертеброневрология). М.: МЕДпресс-информ, 2003.
- Попелянский Я.Ю. Болезни периферической нервной системы. М.: МЕДпресс-информ, 2005.
- Bianchi S., Martinoli C. Ultrasound of the Musculoskeletal System. Springer-Verlag Berlin Heidelberg New York 2007.
- Peer S., Bodner G. High-resolution ultrasound of the peripheral nervous system. Springer-Verlag Berlin Heidelberg 2008.
- Еськин Н.А. Ультразвуковая диагностика в травматологии и ортопедии // Под ред. Миронова С.П. М.: Изд-во "Социально-политическая МЫСЛЬ", 2009.
- Салтыкова В.Г. Методика ультразвукового исследования и нормальная эхографическая картина седалищного нерва // Ультразвуковая и функциональная диагностика. 2009. N 6. С. 75-81.
- Штульман Д.Р., Левин О.С. Неврология: Справочник практического врача. 5-е изд., доп. и перераб. М.: МЕДпрессинформ, 2007. С. 91-95.
- Самойлов В.И. Синдромологическая диагностика заболеваний нервной системы. Том 1, 2-е изд. Санкт-Петербург, "СпецЛит", 2001.
- Хабиров Ф.А. Руководство по клинической неврологии позвоночника. Казань: Медицина, 2006.
- Elman L., McCluskey L. Occupational and Sport Related Traumatic Neuropathy // The Neurologist. 2004. V. 10. P. 82-96.
- Durrant D.H., True J.M., Blum J.W. Myelopathy radiculopathy, and peripheral entrapment syndromes. CRC Press, 2002.
- Jacobson J.A. Fundamentals of musculoskeletal ultrasound, second edition 2013, 2007 by Saunders, an imprint of Elsevier Inc.
- МакНелли Юджин. Ультразвуковые исследования костно-мышечной системы: Практическое руководство // Пер. с англ. Хитровой А.Н. / Под ред. Назаренко Г.И., Героевой И.Б. М.: Издательский дом Видар М, 2007.

Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Симптомы защемления седалищного нерва легко спутать с другими заболеваниями. Боль, покалывание, слабость — все эти признаки присутствуют при многих нарушениях в области позвоночника. Как же безошибочно распознать эту болезнь?

Защемление нерва — что это?
Защемление может произойти у любого нерва нашего тела. Когда измененная окружающая ткань (воспаление, опухоли и т.д.) давит на нервные окончания, они постоянно передают болезненные ощущения. Даже если нерв здоров, пациент будет чувствовать сильную боль. А при долгом отсутствии лечения нерв часто воспаляется, что приводит к постоянным нестерпимым болям.
Седалищный нерв самый крупный нерв в организме человека формируется из слияния нескольких корешков L4-S3 в нижней части спины — пояснично-крестцового отдела позвоночника, далее идёт в ягодицу, по задней поверхности бедра и к нижней части ноги. Поэтому поражение даже на одном участке приведёт к боли во всей конечности. А при запущенной болезни начинает теряться чувствительность и подвижность, что особенно неприятно, если поражены обе ноги.
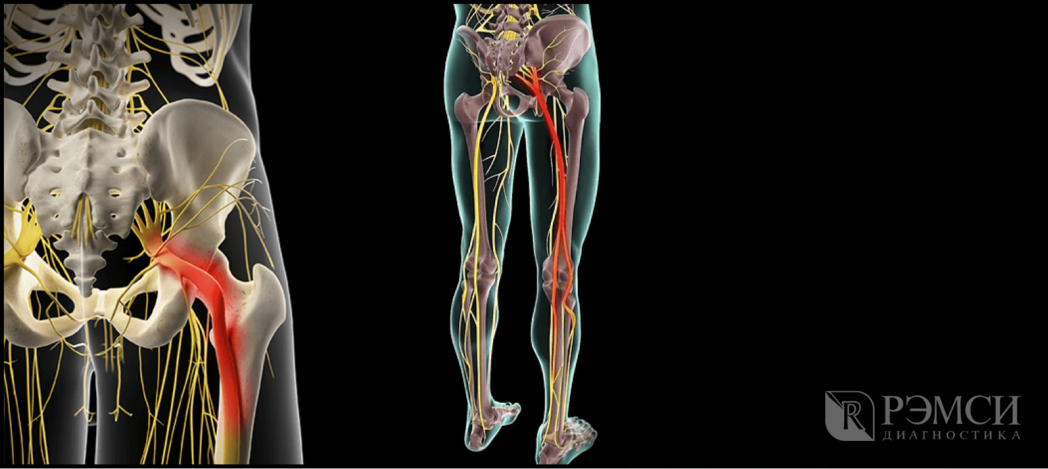
Возможные причины защемления
Нерв может поражаться на любом уровне своего расположения. Произойти это может по множеству причин:
- Межпозвонковая грыжа — самая частая причина. Даже небольшая деформация фиброзного кольца способна защемить нервные корешки, формирующие седалищный нерв;
- Остеохондроз, искривление позвоночника, краевые костные разрастания тел позвонков;
- Смещение позвонков (листез) после травм спины и в следствие дегенеративных процессов;
- Новообразования позвоночника, малого таза, ягодичной области;
- Воспаления органов малого таза;
- Тромбоз близлежащих сосудов;
- Мышечные воспаления и отёки: после переохлаждения, травм, чрезмерной физической нагрузки;
- Синдром грушевидной мышцы;
- Беременность, при которой матка с плодом слишком сильно давит на соседние ткани.
Быстрее болезнь может развиваться из-за ожирения и недостатка минеральных веществ и на фоне эндокринных нарушений, таких как сахарный диабет. Кроме того, седалищный нерв может быть повреждён после перенесённых инфекций и отравлений.
Симптомы защемления седалищного нерва
Основным симптомом поражения седалищного нерва будет являться боль. На данном этапе сложнее всего правильно определить причину болезни, но сделать это необходимо: если её запустить, то лечение и реабилитация будет проходить намного дольше.
Что же свидетельствует о начальной стадии защемления?
- Тянущая или жгучая боль, которая захватывает только часть поясницы, ягодицы, задней поверхности бедра;
- Ощущение мурашек на ноге;
- Усиление неприятных ощущений при смене положения, смехе, кашле, резких движениях.
- Дискомфорт и болевые ощущения в положении сидя и при наклонах вперед.
На начальной стадии болезни вы вряд ли будете обращать внимание на эти симптомы. Они будут малозаметны, боль периодически будет ослабевать. Мурашки и онемение ног можно списать на неудобную позу.
Совсем другой характер симптомов проявляется на более поздних стадиях. Именно в этот момент большинство пациентов замечает дискомфорт при долгой неподвижности и периодическую резкую боль в ноге. Если не начать бороться с болезнью в это время, то появятся симптомы посерьезнее:
- Ощущение интенсивного жжения кожи и глубоких слоёв мышц задней поверхности ноги,
- Резкое ограничение подвижности ноги и поясницы,
- Слабость поражённой ноги,
- В части случаев пациенты отмечают покраснение или побледнение участка ноги с повышением или наоборот понижением потоотделения на данном участке.
Кроме того, если защемление вызвало другое заболевание, его симптомы также будут проявляться в полной мере. Именно поэтому болезнь часто оказывается незамеченной: на фоне грыжи или перелома онемение и покраснение ног кажутся просто ещё одним симптомом, несерьёзным и не заслуживающим внимания.
Что можно делать во время приступа болезни?
Если боль от защемления пришла внезапно, вы можете облегчить своё состояние домашней терапией:
- Выбрать положение тела при котором болевой синдром будет выражен наименьшим образом, как правило на спине или на здоровом боку с прямой ногой в которой ощущается боль.
- Ограничить двигательную активность.
- Можно принять анальгетики: в виде таблеток или мази для растирания (при отсутствии противопоказаний).
При нестерпимой боли вызывайте неотложную медицинскую помощь.
Помните, что дома защемление вылечить невозможно: даже если симптом будет купирован, болезнь никуда не пропадёт. Так что после снятия обострения вам придётся посетить невролога.
Не рекомендуется активно двигаться: при сильной боли необходимо максимально ограничить двигательную активность. Если есть подозрение на воспаление, то ни греть, ни растирать больное место нельзя. Постарайтесь в это время спать на жёстком матрасе на боку. И, разумеется, не стоит принимать рецептурные лекарства и противовоспалительные средства без рекомендации врача.
Диагностика и лечение
Для постановки диагноза врачу-неврологу требуется, помимо визуального осмотра, более полное обследование. В него могут входить:
- Рентген поясницы и костей таза,
- УЗИ органов малого таза,
- Компьютерная или магнитно-резонансная томография поражённой области,
- Общий и биохимический анализ крови.
С их помощью доктор сможет установить причину защемления, осмотреть область поражения во всех деталях, узнать о наличии воспалительного процесса. Если необходимо, он может назначить УЗИ поражённой области и ЭНМГ — исследование нервов с помощью ответов на электрические импульсы. Это поможет понять, где именно поражён нерв.
При необходимости доктор может назначить дополнительные витаминные комплексы, обезболивающие средства, антиоксиданты. А параллельно со снятием симптомов защемления будет идти борьба с болезнью, которой оно было вызвано. Так можно намного быстрее победить недуг и вернуть себе хорошее самочувствие без угрозы рецидива.
Читайте также:


