Виден на узи вывих бедра
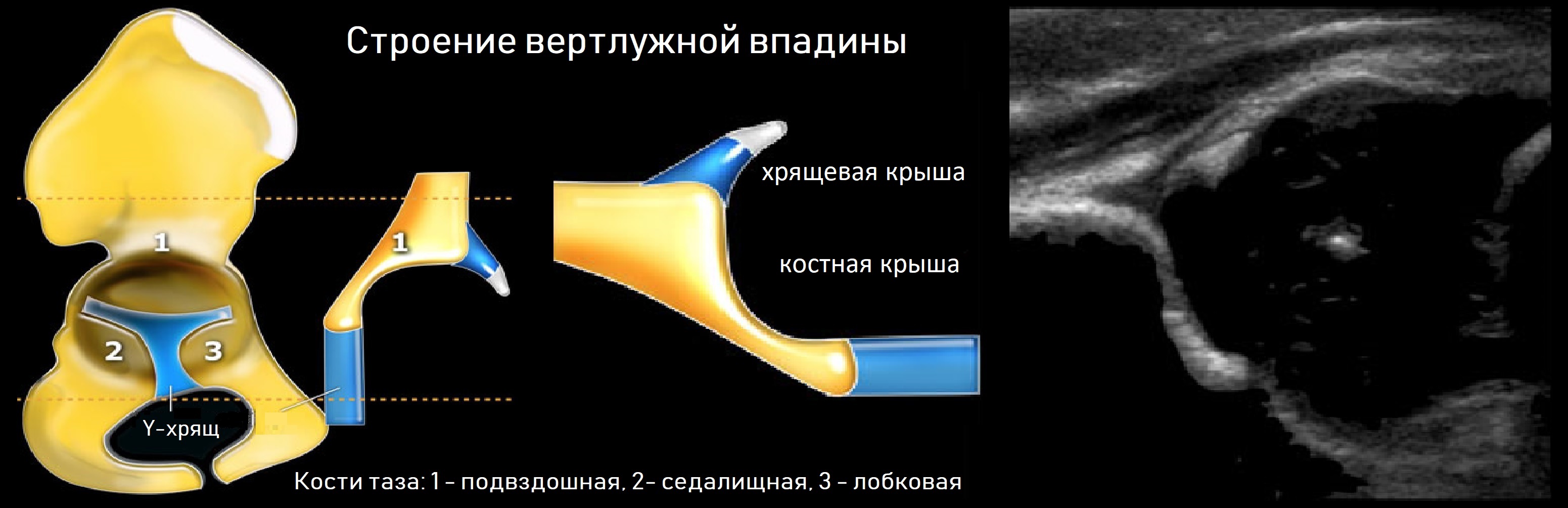
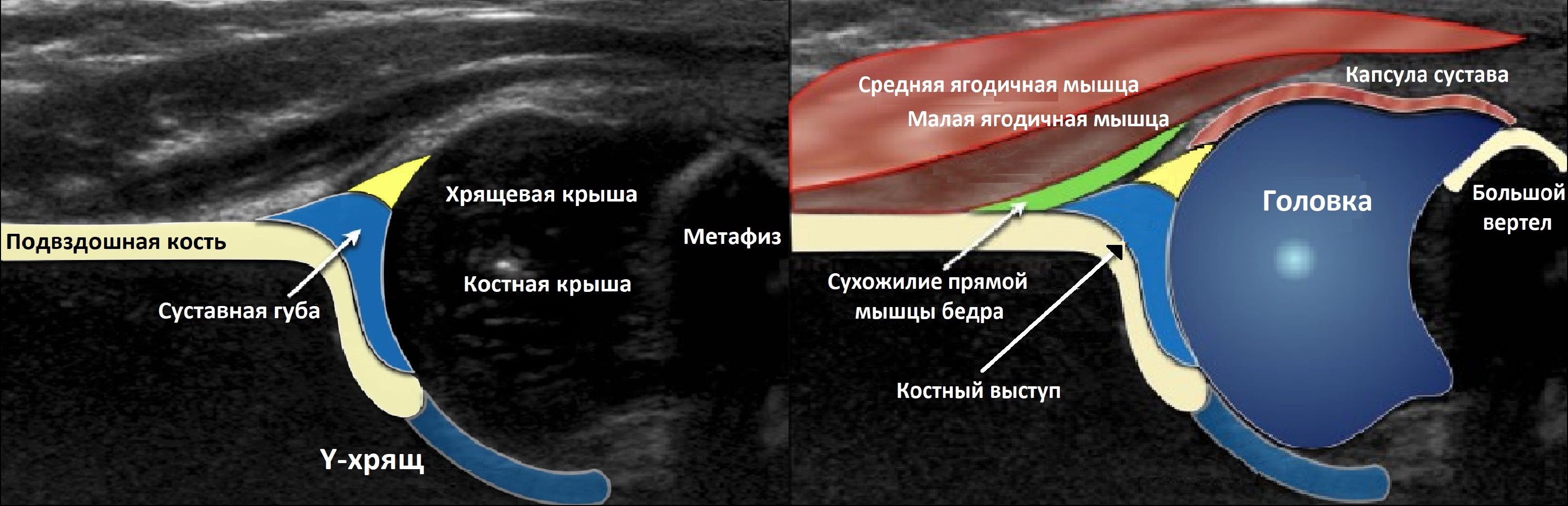
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
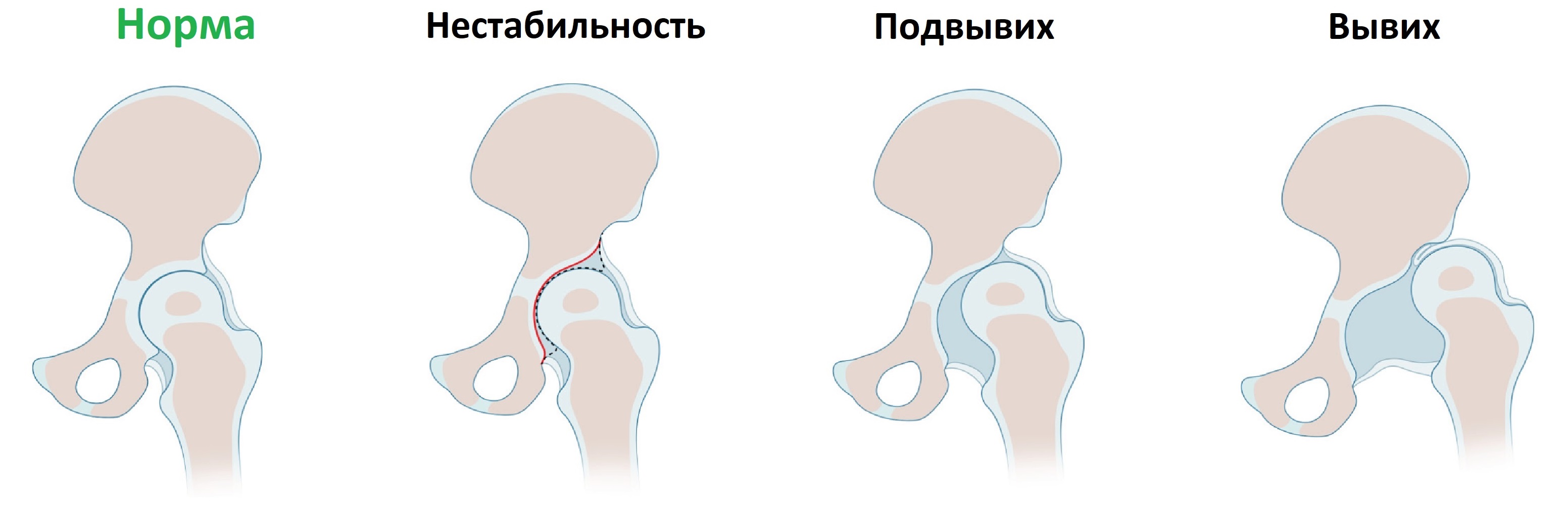
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.
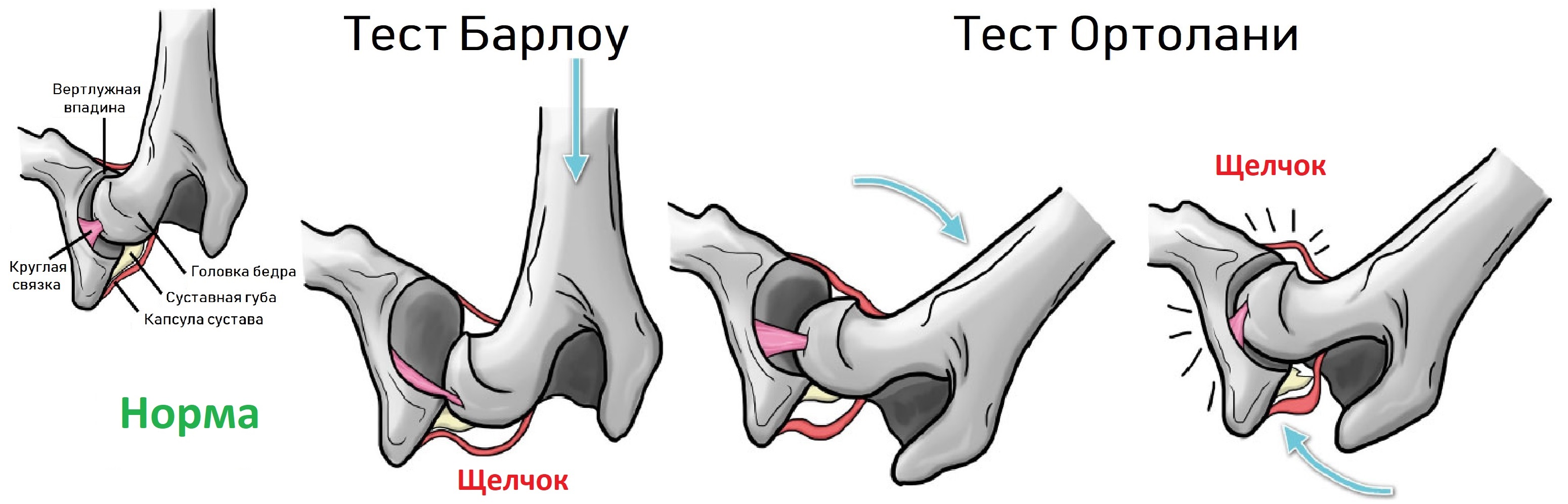
Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.
Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
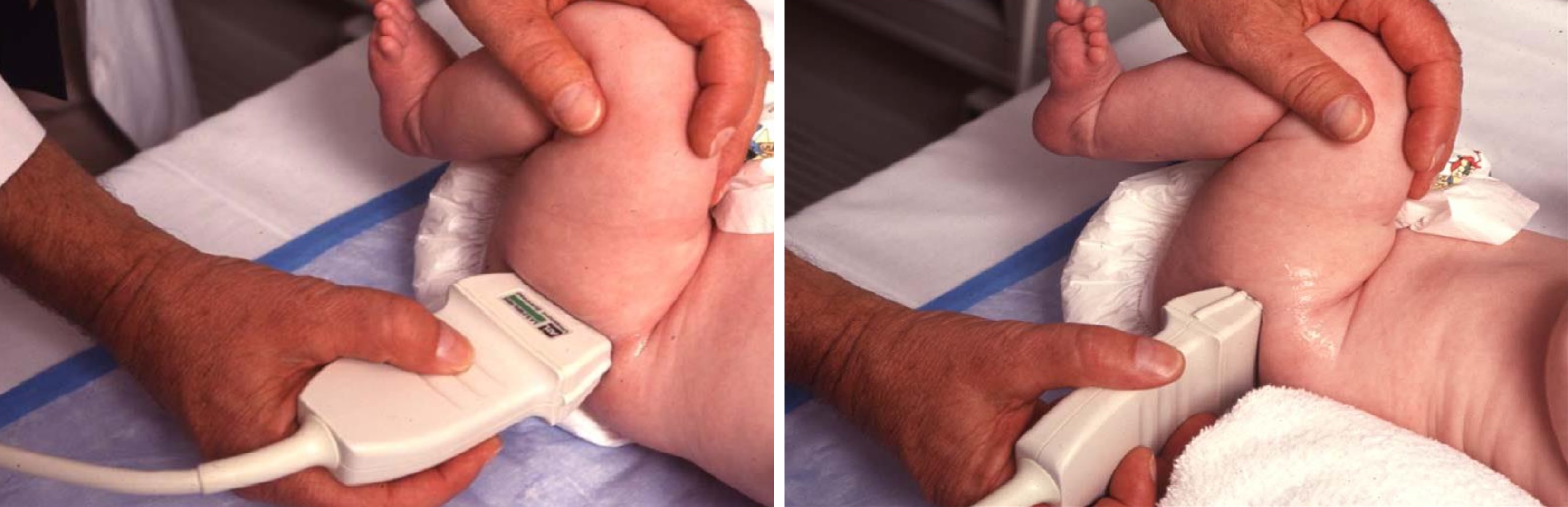
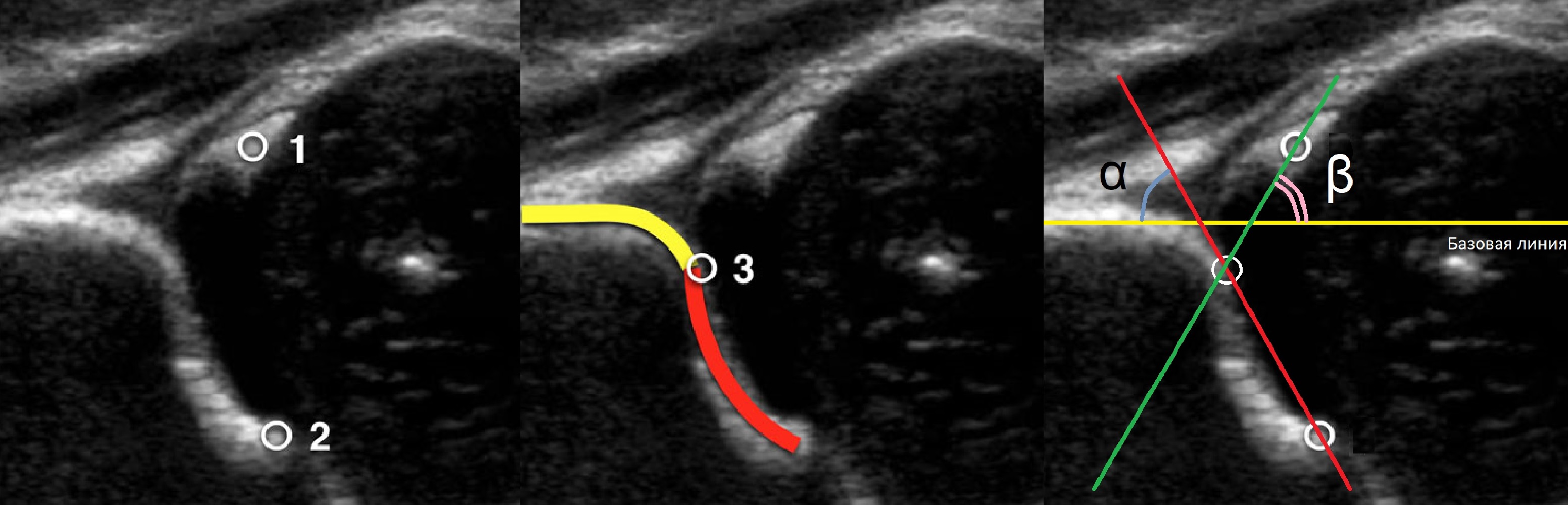
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.
На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
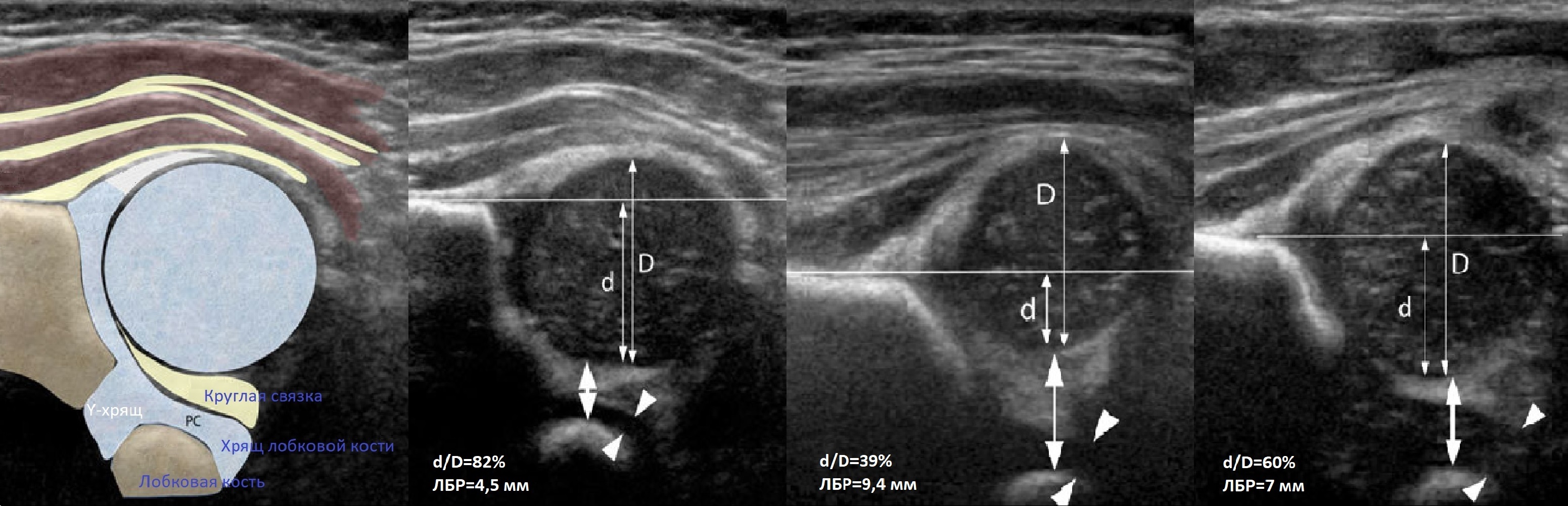
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).
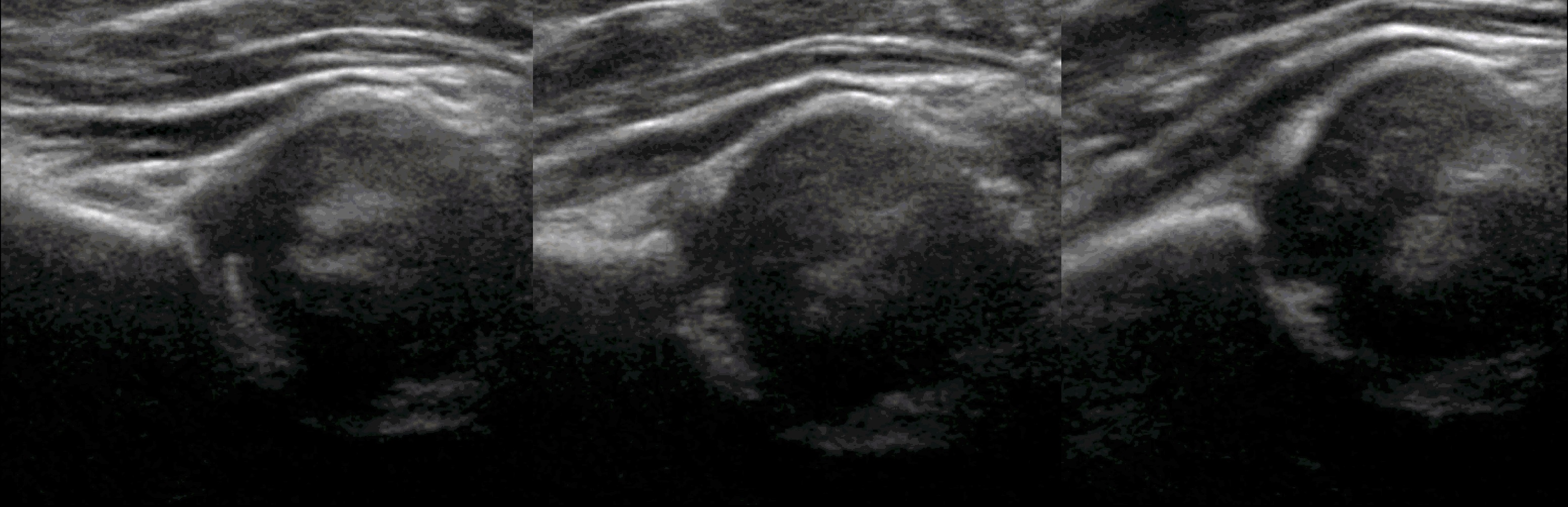
Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.
Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха 6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).
Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.
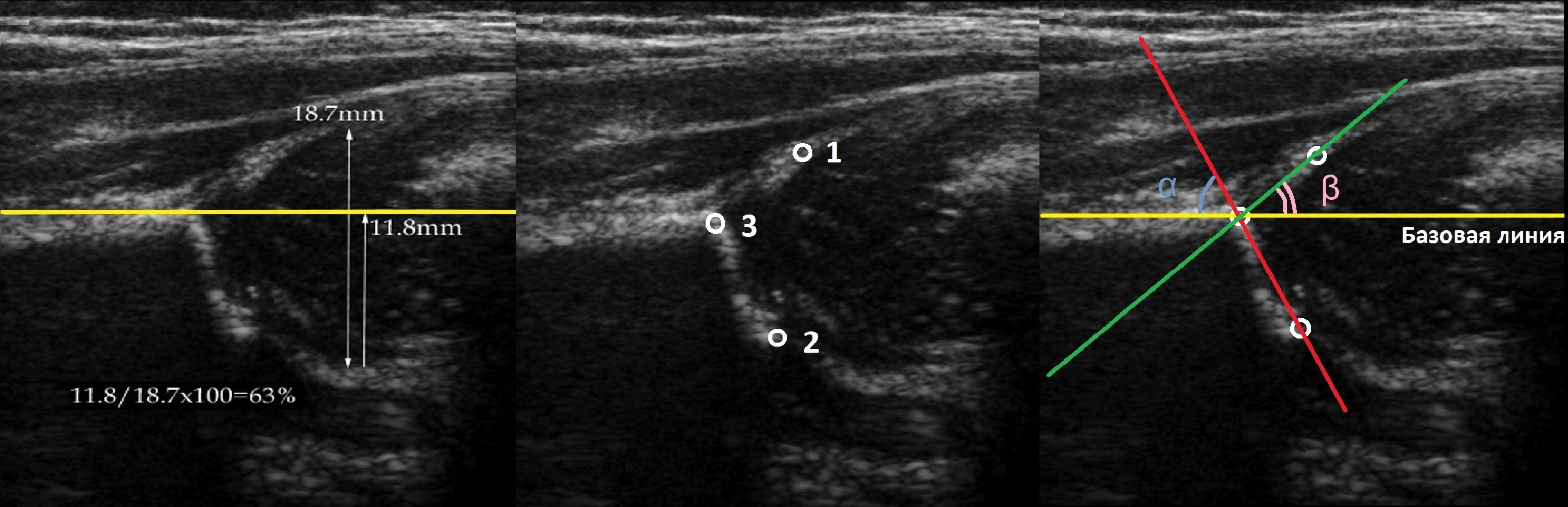
Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.
1а: ∠β 77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
УЗИ тазобедренных суставов – это способ избежать серьезных заболеваний с тяжелыми последствиями. Если провести исследование как можно раньше, существенно повышаются шансы на излечение.

Показания и противопоказания
Тазобедренные суставы превосходят по размеру все остальные. Первостепенной задачей УЗИ является своевременная диагностика патологий в их строении при возникновении болей невыясненного происхождения.
УЗИ тазобедренных суставов как правило проводят при возникновении:
- травм;
- дискомфорта;
- болей;
- отеков;
- хруста;
- болей в процессе движения;
- изменений в длине ног;
- ограниченной подвижности.
Противопоказаниями к ультразвуковому исследованию тазобедренного сустава считают повреждения поверхности кожи в месте обследования.
На УЗИ ТБС можно обнаружить наличие жидкости в полости сустава, проблемы с суставами и окружающими их тканями. Посредством ультразвуковой диагностики проявляются некоторые заболевания связок и сухожилий:
- Артрит. При этом заболевании кости, составляющие сустав, приобретают прерывистую линейную структуру с повышенной проходимостью ультразвука, хрящевая ткань становится похожа на древообразные разрастания.

- Синовит. Он характеризуется наличием жидкости в суставной сумке.

- Коксартроз. О его развитии можно узнать по истончению хрящевой ткани и изменению толщины гиалинового хряща.
- Некроз головки берцовой кости. Четко видна слишком рыхлая или плотная костная ткань, неровности головки, изменения формы впадины бедренной кости, выступы или наросты по краям.
- Артроз. Это заболевание характеризуется сужением щелей между суставами и появлением наростов на костях.

- Туберкулез. Возникают очаги разрушения костной ткани, костей, формирующих сустав, признаки остеопороза. Костная ткань подвергается атрофическим изменениям.
- Вывих у взрослых.


Кроме самих тазобедренных суставов иногда повреждения получают также окружающие их мягкие ткани. Это может произойти при физической нагрузке, авариях, несчастных случаях на производстве. Такими повреждениями могут быть повреждения мышц, внутренние кровоизлияния, скопление жидкости внутри суставов, новообразования, метастазы.
На видео УЗИ тазобедренного сустава с остеоартритом:
В следующем видео УЗИ тазобедренного сустава с вывихом:
Как делают снимки суставов
Методика проведения УЗИ у взрослых разработана давно. Исследование проводится лежа, при этом низ живота или спины должен быть свободен от одежды. Кожу на рассматриваемом участке смазывают специальным гелем, который обеспечивает акустическую связь датчика и кожи человека.
УЗИ тазобедренных суставов можно проводить в 4 плоскостях, ориентируясь на цели исследования.
- Латеральная плоскость. В этом случае человек ложится на бок. Датчик движется по внешней поверхности бедра. Таким образом смотрят на состояние большой берцовой кости, мышц бедра и большого вертела бедренной кости.
- Передняя плоскость. Пациент занимает положение на спине, ноги вытянуты вперед. Из этой позиции лучше видны головка бедренной кости, лимфоузлы, крыло подвздошной кости, связки и мышцы зоны паха.
- Медиальная плоскость. Процедуру проводят лежа на спине, согнув ноги в коленях. Колени разводят в стороны. В этой плоскости можно рассмотреть состояние лобковой кости, приводящих мышц бедра, суставных связок, прямой мышцы живота, внутренней поверхности бедра.
- Задняя плоскость. В этом случае пациент занимает положение на боку, повернувшись к врачу спиной. Колени согнуты и подтянуты к животу. Это позволяет оценить состояние сухожилий на задней поверхности бедра, седалищного нерва, мышц ягодиц.
Выбор между рентгеном и УЗИ лучше делать, ориентируясь на частоту обследований. Если для постановки диагноза хватит одного снимка, можно сделать рентген. Он лучше показывает состояние костей и других объектов с плотной структурой.
УЗИ незаменимо при наблюдении за тканями после оперативного вмешательства, чтобы следить за эффективностью лечения. При использовании рентгена человек подвергается усиленной лучевой нагрузке. Ультразвук вреда здоровью не наносит. Такой метод диагностики не повреждает верхние слои кожи, не причиняет неприятных ощущений, доступен всем, не имеет противопоказаний, обладает сравнительно невысокой ценой.
МРТ предоставляет изображение высокой четкости и наглядности. По сравнению с УЗИ она обладает рядом противопоказаний. К ним относятся наличие у пациентов имплантов, протезов или кардиостимуляторов.
Это заболевание представляет собой нарушение строения тазобедренных суставов и в основном проявляется в грудном возрасте. Для его своевременного выявления применяют УЗИ.
За 30 минут до начала процедуры ребенка нужно покормить. Чтобы избежать срыгивания, есть сразу перед обследованием не рекомендуется. Если ребенок находится на грудном вскармливании, за 3 дня до УЗИ следует исключить из рациона продукты, вызывающие избыточное газообразование. К ним относятся капуста, бобовые культуры, виноград и изделия из муки.
Процедура на тазобедренном суставе ребенка проводится лежа на кушетке, при этом на детскую кожу наносят гель с гипоаллергенными свойствами. Датчик движется по области паха. С собой можно взять запасные подгузники, смотровую пеленку, пустышку или игрушку ребенка. Исследование проводят только в присутствии родителей.
Диагностировать дисплазию тазобедренных суставов у детей можно по следующим признакам:
- Обычно вертлужная впадина (составная часть сустава) имеет форму прямоугольника и заключает в себя головку бедренной кости, покрытую хрящевой тканью.
- Если развитие грудничка нарушено, вертлужная впадина имеет выступ округлой формы. Тазобедренная кость смещена в сторону, имеются нарушения формы хрящевой губы.
- В самых тяжелых случаях головка бедренной кости расположена над вертлужной впадиной.
Подробнее об исследовании тазобедренных суставох у детей, нормах и отклонениях читайте здесь.
Дополнительно смотрите видеообзор по данной теме:
Что покажет процедура
Расшифровкой полученных данных обычно занимается врач-травматолог или ортопед. В протоколе обследования должны быть указаны:
- характер отклонений от нормы нервной системы;
- наличие/отсутствие новообразований, их формы и размеры;
- распространение метастазов в мягкие ткани;
- кровоизлияния;
- изменение толщины суставной капсулы;
- изменения мышечной ткани, окружающей сустав.
Нормой углов тазобедренных суставов являются следующие показатели:
- альфа-угол составляет 42°;
- шеечно-диафизарный угол составляет 126°;
- угол вертикального соответствия составляет 70-90°.

Сколько стоит и где сделать УЗИ
Пройти обследование в клиниках Москвы можно за 1400-2000 рублей. Стоимость в медицинских учреждениях Санкт-Петербурга составляет от 900 до 2100 рублей. В регионах УЗИ тазобедренных суставов стоит от 700 до 1400 рублей. В государственных поликлиниках и по полису ОМС УЗИ делают бесплатно.
А вы проходили обследование тазобедренных суставов? Расскажите об этом в комментариях, делайте репосты в социальных сетях. Здоровья вам и благополучия.
Диагноз и клинические симптомы дисплазии тазобедренного сустава
Различают 3 стадии (формы) дисплазии тазобедренного сустава: предвывих, подвывих и вывих.
Подвывих – это уже морфологические изменения сустава, которые сопровождаются смещением головки бедра относительно вертлужной впадины вверх и в сторону. Она не выходит за пределы лимбуса, лишь оттесняя его вверх – контакт головки и впадины сохранен. Если лечение проведено правильно, то возможно формирование полноценного сустава, а возможно – и формирование неполноценного, вплоть до полного вывиха.
Врожденный вывих – это полное смещение головки бедра, самая тяжелая форма дисплазии сустава.
Таким образом, классификация степеней патологии тазобедренного сустава в этих случаях должна основываться на клинико-рентгенологических показателях.
1. Предвывих тазобедренного сустава — клинически и рентгенологически определяемое нарушение развития сустава без смещения бедра. Такое состояние чаще всего наблюдается у новорожденных. Выявляется, кроме того, на так называемой здоровой стороне у подростков и взрослых при односторонних вывихах.
2. Подвывих головки бедра — смещение ее вследствие антеверсии и вальгуса в пределах суставной впадины: а) первичный, б) остаточный (после вправления головки бедра).
3. Врожденный вывих бедра: а) боковой или переднебоковой, б) надацетабулярный, в) подвздошный (высокий).
На дисплазию тазобедренного сустава указывает отягощенная наследственность, патология беременности, клинические признаки нестабильности тазобедренного сустава (т.е. признаки предвывиха), или, тем более, признаки смещения головки бедренной кости по отношению к вертлужной впадине (т.е. признаки подвывиха или вывиха сустава). Клинически установленный диагноз должен быть подтвержден данными УЗ исследования, а в возрасте старше 3 месяцев – рентгенологическим исследованием.
Своевременно заподозрить или поставить диагноз должен врач-ортопед при осмотре новорожденных в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем больным детям и новорожденным из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза. Все эти дети должны наблюдаться ортопедом и должны быть обследованы с применением ультразвукового, а с 3-месячного возраста – рентгеновского метода. Диагноз окончательно формулирует врач-ортопед по месту жительства на основании осмотра, результатов инструментальных методов и динамического наблюдения ребенка.
Программа развития сустава определена генетически и начинается в период внутриутробного развития. Особенности генотипа и эмбриогенеза обязательно нужно учитывать. Такие факторы, как наличие дисплазии суставов у родителей, тазовое предлежание, крупный плод, деформация стоп, токсикоз беременности, в особенности у девочек, должны настораживать в плане возможной врожденной патологии суставов. Риск врожденной патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врожденному вывиху бедра.
Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни:
1. асимметрия кожных складок;
2. укорочение бедра;
3. симптом соскальзывания Маркса-Ортолани и в модификации Барлоу;
4. ограничение отведения бедра.
Исследование ребенка имеет особенности в зависимости от его возраста и от степени нарушения функционального состояния тазобедренного сустава. Осмотр проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц.
Прежде всего обращают внимание на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой (см. рис. 17). Диагностическое значение имеют ягодичные(а), подколенные(б) и паховые(в) складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и сам по себе диагностического значения не имеет.
Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорожденных, встречается и у совершенно здоровых младенцев (см. рис. 18). Слева показано фото здорового младенца с асимметричными складками на бедре. Паховые складки симметричны.
 Рис. 17 |
 Рис. 18 |
Надежным диагностическим критерием является феномен укорочения бедра за счет заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжелую форму дисплазии тазобедренного сустава – врожденный вывих бедра. Тест считается положительным, если у лежащего на спине ребенка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже. (см. рис. 19)
 Рис. 19 |
 Рис. 20 |
Василий Оскарович Маркс так описывает предложенный им симптом соскальзывания:
Английский врач Барлоу ( Barlow TG., 1962) комментировал и модифицировал тест Ортолани следующим образом:
1)Ребенка укладывают на спину, ногами к врачу. Бедра сгибают до прямого угла, и колени полностью согнуты. Средний палец каждой руки расположен над большим вертелом (рис. 21), большой палец каждой руки располагают с внутренней стороны бедра напротив малого вертела (рис. 22). Бедра помещают в положение среднего отведения и поочередно выдвигают вперед, оказывая давление средним пальцем руки, расположенным над большим вертелом, в то время как другая рука фиксирует противоположное бедро и таз. Если бедренная головка соскальзывает вперед относительно вертлюжной впадины, то ощущается смещение бедра. Если такого движения бедренной головки нет, то бедро сместить не удается. Этим заканчивают первую часть теста.
 Рис. 21 |
 Рис. 22 |
Далее, в сомнительных случаях, стабильность каждого сустава может быть проверена при фиксации таза большим пальцем, расположенным на лобке, и остальными пальцами, расположенными под крестцом (рис. 23).
С тех пор этот простой и информативный тест мало изменился и с успехом применяется для диагностики нестабильности и врожденного вывиха тазобедренных суставов у детей первого года жизни. Конечно же требуется определенный практический навык выполнения этого теста, а главное, правильное трактование его результатов, сопоставлением его с другими симптомами и результатами исследований.
Следует иметь ввиду, что грубое исследование тазобедренного сустава у младенца в поисках врожденного вывиха бедра приводит к повреждению зоны роста с последующей задержкой развития шейки бедра и деформацией головки (сoха vara), с исходом в ранний коксартроз.
 Рис. 23 |
 Рис. 24 |
Ограничение отведения бедра на стороне дисплазии является характерным признаком дисплазии тазобедренных суставов (см. рис. 24).
Если при выявлении врожденного вывиха бедра у младенца симптом соскальзывания не вызывается потому, что он уже исчез, то при сохранившемся вывихе на смену симптому соскальзывания появляется симптом ограничения отведения бедер. У здорового новорожденного можно развести ножки в тазобедренных суставах на 80-90° каждую, уложить разведенные бедра наружными поверхностями на ложе. Если каждую ножку можно отвести только до угла 50-60°, то у новорожденного, по-видимому, – врожденный вывих бедра. У здорового семи- восьмимесячного младенца можно отвести каждую ножку на 60-70°. Если удается отвести каждую ножку только до 40-50°, то имеется, вероятно, врожденный вывих бедра. Ножки в тазобедренных суставах разводят, захватывая их так же, как при выявлении симптома соскальзывания (цит. по В.О. Марксу).
Рентген и ультразвуковая диагностика врожденного вывиха бедра
Рентгено- и УЗ-диагностика дисплазии тазобедренных суставов детей первого года жизни.
Рентгенодиагностика дисплазии тазобедренных суставов
 |
| Рис. 25 |
Большая часть головки бедра и вертлужной впадины у детей раннего возраста состоит из хрящей, которые невидимы на рентгеновском снимке, поэтому для чтения рентгенограмм применяют различные схемы. На рис.25 показана обобщенная схема разметки рентгенограммы, удобная для практического применения.
Величина ацетабулярного угла в норме составляет менее 300 новорожденных и около 200 у 3-месячных детей старше.
 Рис. 26 |
 Рис. 27 |
В норме величина h составляет от 9 до 12 мм. Уменьшение этого размера или различие его справа и слева указывают на дисплазию.
 Рис. 28 |
 Рис. 29 |
Рассмотрим для примера фронтальный рентген снимок месячного ребенка, выполненный в стандартном положении (см. рис. 28). Через У-образные хрящи проведем линию Хильгенрейнера, а также касательные через края вертлужной впадины (см. рис 29). Далее обозначаем метаэпифизарную пластинку бедренной кости и отмечаем ее середину (см. рис. 30). Из этой точки опускаем перпендикуляр на горизонтальную линию и измеряем величину h и углы наклона вертлужной впадины (см. рис. 31). Справа – нормальный тазобедренный сустав, слева уменьшение h и увеличение угла наклона впадины указывает на подвывих или вывих сустава.
 Рис. 30 |
 Рис. 31 |
В повседневной практике принято считать, что величина h — это расстояние от горизонтальной линии до наивысшей точки проксимального конца бедренной кости.
И еще один важный показатель – величина d. Показатель латерального смещения головки бедра относительно вертлужной впадины. Это расстояние от дна вертлужной впадины до линии h. В норме он не превышает 15 мм. (см. рис. 32). Если к этому рентген-снимку применить другие схемы разметки, то они также укажут на левосторонний вывих бедра (см. рис. 33). Линия Шентона слева разорвана, проксимальная часть бедренной кости расположена к внешней стороне от вертикали, проходящей через верхне-наружный край суставной впадины.
 Рис. 32 |
 Рис. 33 |
Ультразвуковое исследование тазобедренных суставов
Основным показанием к применению этого метода являются факторы риска и клинические признаки дисплазии суставов у детей до 3-х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6-ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребенка.
 Рис. 34 |
 Рис. 35 |
 |
| Рис. 36 |
При фронтальном срезе сонографическая картинка примерно соответствует изображению переднезадней рентгенограммы (см.рис. 34). Слева показан рентгеновский снимок, справа вверху сонографическое изобажение. Видна головка бедра, верхне-наружная часть вертлужной впадины, крыло подвздошной кости, отводящие мышцы и лимбус (см. рис. 35). В данном случае головка бедра центрирована, это норма.
При исследовании можно определить смещение головки бедра при различных движениях. Если провести линию параллельно латеральной стенке подвздошной кости, то можно измерить так называемый угол α – угол наклона вертлужной впадины, который характеризует степень развития костной крыши.
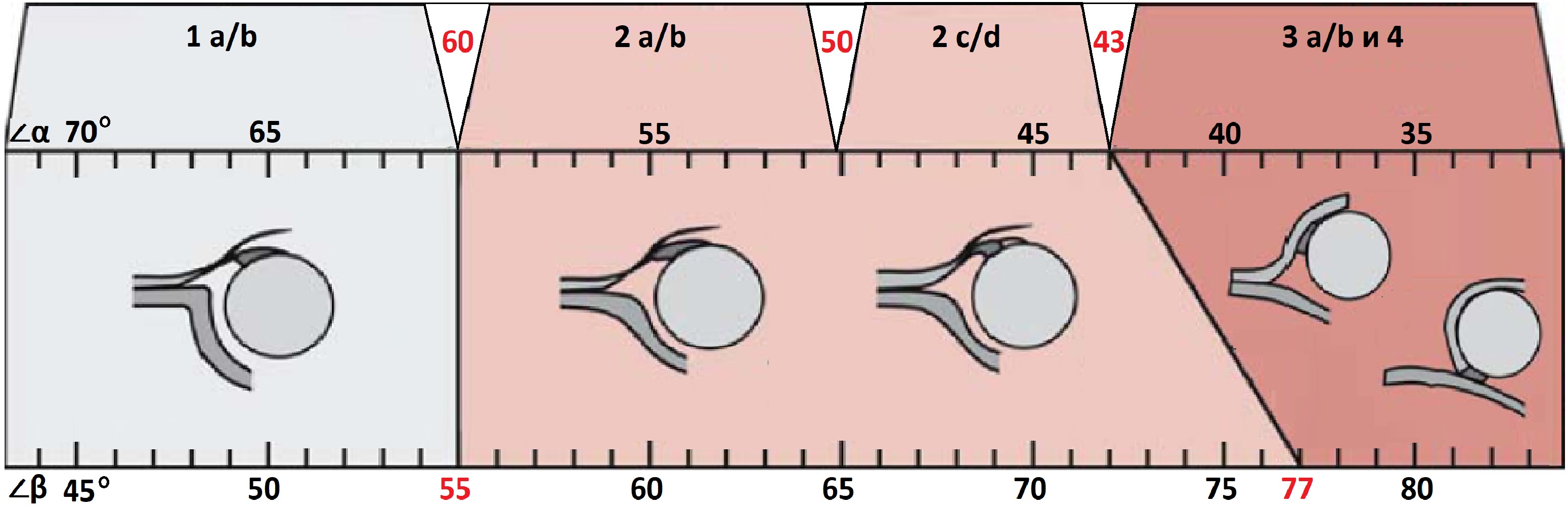
Он по мере созревания увеличивается. Угол β характеризует степень развития хрящевой крыши (см. рис. 36). В зависимости от этих и многих других показателей суставы делятся на типы (см. таблицу). При нажатии на таблицу она откроется в новом окне.

*Угол α образован основной линией (проводится параллельно латеральной стенке подвздошной кости) и линией костной крыши – проводится от нижнего костного края подвздошной кости к верхнему костному краю вертлужной впадины. Данный угол характеризует степень развития костной крыши.
** Угол β образован основной линией и линией хрящевой крыши – проводится от верхнего костного края вертлужной впадины через середину лимбуса.
Показанием к различным видам ортопедического пособия является сонографическое выявление предвывиха (2с), подвывиха (3 а/в) и вывиха (4 тип).
Детям с предвывихом бедра и подвывихом без структурных изменений в хрящевой части крыши вертлужной впадины показано лечение на стременах Павлика.
Подвывих бедра со структурными изменениями в хряще и вывих бедра наиболее целесообразно лечить при помощи функциональных гипсовых повязок.
Функциональные тесты при проведении ультрасонографии не являются однозначно достоверными, поэтому не стоит ориентироваться на эти данные без подтверждающего их клинического теста. Достоверность провокационных проб при сравнении их с надежными рентгенологическими методами составляет 69%.
Читайте также:


