Вывихи бедра клиника лечение врожденный вывих бедра
Врожденный вывих бедра является тяжелым врожденным дефектом. Данное заболевание встречается у девочек в 5–10 раз чаще, чем у мальчиков. Двустороннее поражение встречается в 1,5–2 раза реже одностороннего.
Многочисленные современные исследования показали, что в основе врожденного вывиха бедра лежит дисплазия (т. е. нарушение нормального развития элементов тазобедренного сустава) в период внутриутробного развития. Эти первичные нарушения вызывают вторичные - недоразвитие костей таза, полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх, замедление окостенения (оссификации) костных элементов сустава и др.
Дисплазия тазобедренных суставов бывает в трех вариантах:
1. Дисплазия тазобедренных суставов в виде неправильной формы суставной впадины, головки и шейки бедра, без нарушения соотношения суставных поверхностей.
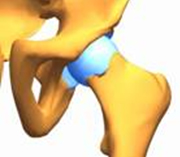
2. Врожденный подвывих головки бедра, когда наряду с неправильной формой суставной впадины, головки и шейки бедра, но здесь уже нарушаются соотношения суставных поверхностей, головка бедра смещается кнаружи и может находиться на самом краю сустава.
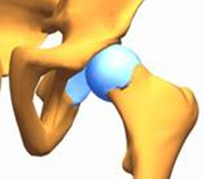
3. Врожденный вывих бедра – самая тяжелая форма дисплазии тазобедренных суставов. При нем кроме неправильной формы элементов сустава возникает полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх.
Заболевания матери в первую половину беременности, интоксикации, травмы и т.д.
Неблагоприятная экологическая обстановка в месте постоянного проживания или работы матери.
Клиника врожденного предвывиха, подвывиха и вывиха бедра у детей
После рождения ребенка дисплазию тазобедренных суставов можно обнаружить в ходе ортопедического осмотра в родильном доме или в поликлинике сразу же после рождения ребенка по основным симптомам:
У детей старше года существуют дополнительные симптомы данного заболевания, такие как нарушение походки, симптом Дюшена-Тренделенбурга (симптом недостаточности ягодичных мышц), высокое стояние большого вертела (выше линии Розера-Нелатона), симптом неисчезающего пульса.
Решающее значение в диагностике имеет УЗИ–диагностика и рентгенография тазобедренного сустава.
Если Вы обнаружили эти симптомы у своего ребенка, то следует срочно обратиться к детскому ортопеду. Диагностика и лечение детей с предвывихом, подпывихом и вывихом бедра должна производиться в первые 3 месяца жизни, более поздние сроки принято считать запоздалыми.
Осложнения врожденного вывиха бедра
Ребенок с врожденным вывихом бедра чаще всего поздно начинает ходить. У таких детей нарушается походка. Ребенок хромает на ножку с больной стороны, туловище его наклоняется в эту же сторону. Это приводит к развитию искривления позвоночника – сколиоза.
Не леченная дисплазия тазобедренного сустава у детей, может привести к развитию диспластического коксартроза (смещение головки бедренной кости наружу, уплощение суставных поверхностей и сужение суставной щели, остеофиты по краям вертлужной впадины, остеосклероз, множественные кистовидные образования в наружном отделе крыши вертлужной впадины и головке бедренной кости) у взрослых. Лечение этой патологии у взрослых очень часто возможно только проведением операции эндопротезирования сустава, т.е. замена больного сустава металлическим.
Существуют два основных метода лечения данной патологии: консервативное и оперативное (т.е. хирургическое). Если вовремя и правильно поставлен диагноз, то применяются консервативные методы лечения. В таком случае ребенку индивидуально подбирается шина, которая позволяет удерживать ножки ребенка в положении сгибания в тазобедренных и коленных суставах под прямым углом и отведения в тазобедренных суставах, что способствует правильному их развитию и формированию.
Вправление головки бедра должно происходить медленно, постепенно, атравматично. Всякое насилие при этом недопустимо, так как легко повреждает головку бедра и другие ткани сустава.
Консервативное лечение детей с врожденным предвывихом, подвывихом и вывихом бедра является ведущим методом. Чем раньше удается добиться сопоставления вертлужной впадины и головки бедра, тем лучшие условия создаются для правильного дальнейшего развития тазобедренного сустава. Идеальным сроком для начала лечения следует считать первые дни жизни ребенка, т. е. тогда, когда вторичные изменения впадины и проксимального конца бедренной кости минимальны. Однако консервативное лечение применимо и в случае запоздалой диагностики у детей более старшего возраста, даже старше 1 года, т. е. тогда, когда имеется сформированный вывих бедра.
Оперативные вмешательства выполняются, как правило, при застарелых вывихах.
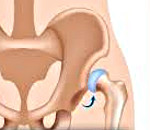
Врожденный вывих бедра - это вывих головки бедренной кости из вертлужной впадины, обусловленный врожденной неполноценностью сустава Недиагностированный в грудном возрасте вывих бедра проявляется хромотой ребенка при первых попытках самостоятельной ходьбы. Наиболее эффективно консервативное лечение врожденного вывиха бедра у детей первых 3-4-х месяцев жизни. При его неэффективности или запоздалой диагностике патологии проводятся оперативные вмешательства. Отсутствие своевременного лечения врожденного вывиха бедра приводит к постепенному развитию коксартроза и инвалидизации больного.
МКБ-10
- Классификация
- Симптомы
- Осложнения
- Лечение врожденного вывиха бедра
- Цены на лечение
Общие сведения
Дисплазия тазобедренного сустава и врожденный вывих бедра – различные степени одной и той же патологии, возникающей вследствие нарушения нормального развития тазобедренных суставов. Врожденный вывих бедра является одними из самых часто встречающихся пороков развития. По данным международных исследователей этой врожденной патологией страдает 1 из 7000 новорожденных. Заболевание поражает девочек примерно в 6 раз чаще, чем мальчиков. Одностороннее поражение встречается 1,5-2 раза чаще двустороннего.
Дисплазия тазобедренного сустава – серьезное заболевание. Современная травматология и ортопедия накопила достаточно большой опыт диагностики и лечения этой патологии. Полученные данные свидетельствуют о том, что при отсутствии своевременного лечения болезнь может привести к ранней инвалидизации. Чем раньше начинают проводить лечение, тем лучше будет результат, поэтому при малейшем подозрении на врожденный вывих бедра необходимо как можно быстрее показать ребенка врачу-ортопеду.

Классификация
Выделяют три степени дисплазии:
- Дисплазия тазобедренного сустава. Суставная впадина, головка и шейка бедра изменены. Нормальное соотношение суставных поверхностей сохраняется.
- Врожденный подвывих бедра. Суставная впадина, головка и шейка бедра изменены. Соотношение суставных поверхностей нарушено. Головка бедра смещена и находится около наружного края тазобедренного сустава.
- Врожденный вывих бедра. Суставная впадина, головка и шейка бедра изменены. Суставные поверхности разобщены. Головка бедра находится выше суставной впадины и в стороне от нее.
Симптомы
Тазобедренные суставы расположены достаточно глубоко, покрыты мягкими тканями и мощными мышцами. Непосредственное исследование суставов затруднено, поэтому патологию выявляют, в основном, на основании косвенных признаков.
- Симптом щелчка (симптом Маркса-Ортолани)
Выявляется только у детей в возрасте до 2-3 месяцев. Малыша укладывают на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При нестабильном тазобедренном суставе происходит вывихивание и вправление бедра, сопровождающееся характерным щелчком.
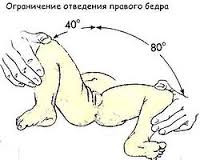
- Ограничение отведения
Выявляется у детей до года. Ребенка укладывают на спину, его ножки сгибают, а затем без усилия разводят в стороны. У здорового ребенка угол отведения бедра равняется 80–90°. Ограничение отведения может свидетельствовать о дисплазии тазобедренного сустава.
Следует учитывать, что в некоторых случаях ограничение отведения обусловлено естественным повышением мышечного тонуса у здорового ребенка. В этой связи большее диагностическое значение имеет одностороннее ограничение отведения бедер, которое не может быть связано с изменением тонуса мышц.
- Укорочение конечности
Ребенка укладывают на спину, его ножки сгибают и прижимают к животу. При односторонней дисплазии тазобедренного сустава выявляется несимметричность расположения коленных суставов, вызванная укорочением бедра на пораженной стороне.
- Асимметрия кожных складок
Ребенка укладывают сначала на спину, а затем на живот для осмотра паховых, ягодичных и подколенных кожных складок. В норме все складки симметричны. Асимметрия является свидетельством врожденной патологии.
- Наружная ротация конечности
Стопа ребенка на стороне поражения вывернута кнаружи. Симптом лучше заметен, когда ребенок спит. Необходимо учитывать, что наружная ротация конечности может выявляться и у здоровых детей.
- Другие симптомы
Диагноз этой врожденной патологии выставляется на основании рентгенографии, УЗИ и МРТ тазобедренного сустава.

Осложнения
Если патологию не лечить в раннем возрасте, исходом дисплазии станет ранний диспластический коксартроз (в возрасте 25-30 лет), сопровождающийся болями, ограничением подвижности сустава и постепенно приводящий к инвалидизации больного. При не излеченном подвывихе бедра хромота и боли в суставе появляются уже в возрасте 3-5 лет, при врожденном вывихе бедра боли и хромота возникают сразу после начала ходьбы.
Лечение врожденного вывиха бедра
- Консервативная терапия
При своевременном начале лечения применяется консервативная терапия. Используется специальная индивидуально подобранная шина, позволяющая удерживать ножки ребенка отведенными и согнутыми в тазобедренных и коленных суставах. Своевременное сопоставление головки бедра с вертлужной впадиной создает нормальные условия для правильного развития сустава. Чем раньше начинается лечение, тем лучших результатов удается добиться.
Лучше всего, если лечение начинается в первые дни жизни малыша. Начало лечения дисплазии тазобедренного сустава считается своевременным, если ребенку еще не исполнилось 3 месяца. Во всех остальных случаях лечение принято считать запоздалым. Тем не менее, в определенных ситуациях консервативная терапия достаточно эффективна и при лечении детей старше 1 года.
- Оперативное лечение
Самые хорошие результаты при хирургическом лечении данной патологии достигаются, если ребенок был прооперирован в возрасте до 5 лет. В последующем, чем старше ребенок, тем меньшего эффекта стоит ожидать от операции.
Операции при врожденном вывихе бедра могут быть внутрисуставными и внесуставными. Детям, не достигшим подросткового возраста, проводят внутрисуставные вмешательства. В процессе операции углубляют вертлужную впадину. Подросткам и взрослым показаны внесуставные операции, суть которых заключается в создании крыши вертлужной впадины. Эндопротезирование тазобедренного сустава проводится в тяжелых и поздно диагностированных случаях врожденного вывиха бедра с выраженным нарушением функции сустава.
Врожденный вывих бедра – одно из наиболее тяжелых и часто встречающихся заболеваний опорно-двигательного аппарата у детей. Проблема раннего выявления и лечения данного заболевания и по сегодняшний день является весьма важной среди современных задач детской ортопедии. Раннее лечение врожденного вывиха бедра ставят в основу профилактики инвалидности при этом заболевании, так как полного выздоровления можно добиться только при лечении детей с первых недель жизни.
Причины возникновения данной патологии до сих пор не ясны. Однако, существует множество теорий, пытающихся в той или иной степени объяснить этот весьма важный вопрос, некоторые из теорий возникновения врожденного вывиха бедра мы приводим ниже.
Теории возникновения врожденного вывиха бедра
Травматическая теория Гиппократа и А. Паре – травма беременной матки.
Травматическая теория Фелпса – травма тазобедренных суставов во время родов.
Механическая теория Людлофа, Шанца – хроническое избыточное давление на дно матки, маловодие.
Патологическое положение плода – Шнейдеров (1934), ягодичное предлежание, разогнутое положение ножек - Наура (1957).
Патологическая теория Правица (1837).
Теория мышечного дисбаланса – Р. Р. Вреден (1936).
Теория порока первичной закладки – Полет (VIII век ).
Теория задержки развития тазобедренных суставов – Т. С.Зацепин, М. О. Фридланд, Лоренц.
Вирусная теория Радулеску.
Тератогенное действие эндогенных, физических, химических, биологических и психогенных факторов.
Дисплазия нервной системы – Р. А. Шамбуров (1961).
Наследственная теория – Амбруаз Паре (1678), Т. С.Зацепин, Шванц, Фишкин.
В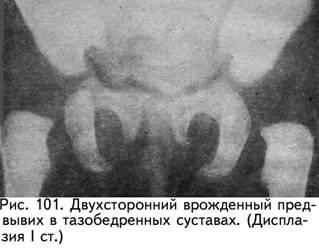
рожденный вывих бедра является крайней степенью дисплазии тазобедренного сустава. Это недоразвитие захватывает все элементы тазобедренного сустава, как костных образований, так и окружающих мягких тканей.
Различают три степени тяжести недоразвития тазобедренного сустава:
1-я степень – предвывих, характеризуется только недоразвитием крыши вертлужной впадины (рис. 101). Параартикулярные ткани при этом, благодаря незначительным изменениям, удерживают головку бедра в правильном положении. Следовательно, смещение бедренной кости отсутствует, головка центрирована в вертлужной впадине.
2-я степень – подвывих. При этом кроме недоразвития крыши вертлужной впадины выявляется смещение головки бедра кнаружи (латеропозиция бедра), но за пределы лимбуса она не выходит.
3-й степень – врожденный вывих бедра. Это крайняя степень дисплазии тазобедренного сустава, которая характеризуется тем, что головка бедра полностью теряет контакт с недоразвитой вертлужной впадиной. При этом бедро смещено кнаружи и кверху (рис. 102).
П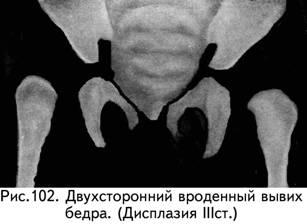
атогенез врожденного вывиха бедра до сих пор мало изучен. Часть исследователей считают, что ребенок рождается не с вывихом, а с врожденной неполноценностью тазобедренного сустава, т. е. – с предвывихом. Затем, под воздействием повышения тонуса мышц, веса тела может наступать смещение бедра, формируя подвывих или вывих. Другие же считают, что причиной врожденного вывиха бедра является порок закладки, т.е. проксимальная часть бедра первично закладывается вне вертлужной впадины. При этом из-за отсутствия постоянного раздражителя во впадине – основного стимула нормального формирования тазового компонента сустава, создаются необходимые условия для развития дисплазии.
Дисплазия тазобедренного сустава встречается в 16-21 случае на 1000 новорожденных, а III-я ст. – в 5-7 случаях на 1000. В Европе это заболевание встречается в 13 раз чаще, чем в Америке. А в странах Африки и Индокитая – практически отсутствует.
Девочки болеют чаще, чем мальчики в 3-6 раз. Нередко процесс двухсторонний. Левый сустав поражается чаще правого. У детей от первой беременности врожденный вывих встречается в два раза чаще.
Клиника. Диагноз дисплазии тазобедренного сустава следует ставить уже в родильном доме. При первом осмотре ребенка следует учитывать отягощающие факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
У
новорожденного можно выявить нижеследующие симптомы, характерные только для врожденного вывиха бедра:
наружная ротация ножки. Особенно проявляется у ребенка во время сна.
укорочение ножки, связано со смещением проксимальной части бедра кнаружи и вверх. Поэтому оно носит название – относительного или дислокационного. Определить его следует придав положение сгибания в тазобедренных суставах до угла 90, а в коленных суставах – до острого угла и посмотреть на уровень стояния коленных суставов (рис. 104). Коленный сустав больной ножки по горизонтальному уровню будет расположен ниже здорового. При определении этого симптома необходимо надежно фиксировать таз ребенка к пеленальному столику. В противном случае можно выявить укорочение любой ножки, даже здоровой.
у
площение ягодичной области (признак Пельтезона) обусловлено этой группы мышц на больной стороне.
о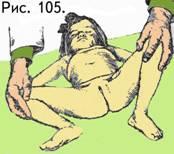
граничение отведения бедра. Этот симптом выявляется следующим образом (рис. 105): ножкам ребенкам придают такое же положение как и при определении ее длины. Из этого положения производят отведение в тазобедренных суставах. В норме при достижении полного отведения руки врача касаются пеленального столика, что соответствует 80 - 85. При врожденном вывихе отведение бедра будет значительно меньше. Следует помнить, что в первые 3 месяца этот симптом может быть положительным и у абсолютно здоровых детей. Это чаще всего связано с наличием физиологического гипертонуса мышц новорожденного.
с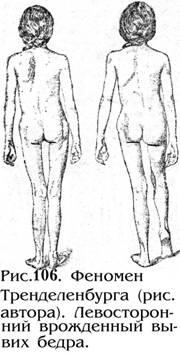
оскальзывание головки (симптом щелчка или Ортолани-Маркса). Выявляется во время определения уровня отведения в тазобедренных суставах. Щелчок – достоверный признак вправления при любом вывихе. Не исключением является и врожденный вывих. Симптом выявляется не во всех больных и существует всего 5-7 дней со дня рождения.
отсутствие головки бедра в бедренном треугольнике при пальпации является весьма достоверным признаком крайней степени дисплазии тазобедренного сустава.
У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
позднее начало ходьбы. Ребенок начинает ходить на 13-15 месяце, вместо11-12.
н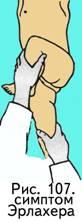
ещадящая хромота на больную ногу. При ходьбе ребенок переносит всю тяжесть своего тела на больную, укороченную ножку.
верхушка большого вертела находится выше линии Розера-Нелатона. (Рис 68).
положительный феномен Тренделенбурга (рис. 106). Вот как об этом пишет сам автор:“…при ходьбе происходит не выскальзывание и соскальзывание головки вывихивающегося бедра, а своеобразное движение таза по отношению к ноге. В стоячем положении таз стоит горизонтально. Больной, делая шаг вперед поднимает здоровую ногу. При этом здоровая сторона таза опускается, пока нижний край таза не обопрется о бедро больной стороны. Лишь с помощью опоры вывихнутое бедро приобретает способность удерживать на себе тяжесть тела. Только после этого здоровая стопа может отделиться от почвы и передвинуться вперед. Опущение таза выравнивается поднятием туловища с противоположной стороны, этим и обуславливается наклон туловища в сторону вывихнутого бедра“.
симптом неисчезающего пульса. Одна рука врача устанавливается на типичную точку пальпации пульса на бедренной артерии (в области бедренного треугольника), а вторая - в проекции a. dorsalis pedis. В норме пульс на a. dorsalis pedis исчезает при давлении на а. femoralis. При врожденном вывихе бедра, т.к. головка бедра отсутствует в бедренном треугольнике – прижать а. femoralis невозможно и при этом пульс на a. dorsalis pedis не исчезает.
с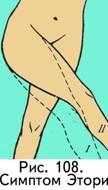
имптом Рэдулеску (ощущение головки бедра при ротационных движениях по наружно-задней поверхности ягодичной области).
симптом Эрлахера (рис. 107) - максимально согнутая больная нога в тазобедренном и коленном суставе касается живота в косом направлении;
симптом Эттори (рис. 108) - максимально приведенная вывихнутая нога перекрещивает здоровую на уровне средины бедра, тогда как здоровая нога перекрещивает больную в обл. коленного сустава);
нарушение треугольника Бриана (рис. 69);
отклонение линии Шемакера. Линия, соединяющая верхушку большого вертела и передне-верхнюю ость таза при вывихе проходит ниже пупка (рис.70).
симптомы, выявляемые в период новорожденности, проявляются более четко (ограничение отвердения, наружная ротация, укорочение).
Рентгендиагностика. Для подтверждения диагноза в возрасте ребенка 3-х месяцев показано рентгенографическое исследование тазобедренных суставов.
Д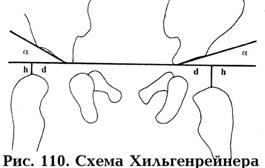
ля уточнения диагноза в сомнительных случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.
Чтение рентгенограмм в возрасте до 3-х месяцев представляет определенные трудности, т.к. проксимальная часть бедра почти полностью состоит из хрящевой, рентген прозрачной ткани, кости таза еще не слились в одну безымянную кость. У детей слишком сложно добиться симметричной укладки. Для решения этих сложных задач диагностики было предложено множество схем и рентгенологических признаков.
Путти установил 3 основных рентгенологических признака врожденного вывиха бедра:
избыточная скошенность крыши вертлужной впадины;
смещение проксимального конца бедра кнаружи-кверху;
позднее появление ядра окостенения головки бедра (в норме оно появляется в 3,5 месяца).
Хильгенрейнер предложил схему чтения рентгенограммы ребенка для выявления врожденной патологии тазобедренного сустава, представленную на рис. 110. Для ее построения небходимо:
Провести осевую горизонтальную линию Келера через У-образные хрящи (расположены на дне вертлужной впадины);
Опустить перпендикуляр от этой линии до видимой самой выступающей части бедра - высота h (в норме равна 10 мм.);
от дна вертлужной впадины провести касательную линию к наиболее выстоящему отделу крыши вертлужной впадины. Таким образом образуется ацетабулярный угол (индекс) - . В норме он равен 26º-28,5º.
Определлить дистанцию d – расстояние от вершины ацетабулярного угла до перпендикуляра h на линии Келера. В норме она составляет 10-12 мм.
Для различных степеней тяжести дисплазии тазобедренного сустава параметры схемы Хильгенрейнера будут следующими:
- ацетабул. угол
d – дистанция
II ст. подвывих
III ст. вывих
В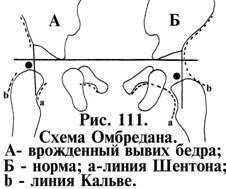
возрасте появления на рентгенограмме контура ядра окостенения головки бедра (3,5 месяца) применяютсхему Омбредана (рис. 111). Для этого на рентгенограмме проводят три линии: – осевую линию Келера, как и в схеме Хильгенрейнера и два перпендикуляра справа и слева) от самой выступающей точки крыши вертлужной впадины к линии Келера. При этом каждый тазобедренный сустав разделяется на 4 квадранта. В норме ядро окостенения находится в нижне- внутреннем квадранте. Всякое смещение ядра окостенения в другой квадрант указывает на имеющееся смещение бедра.
У более старших детей и у взрослых обращают внимание на прохождение линий Шентона и линию Кальве. Линия Шентона (рис. 111а) в норме проходит от верхней полуокружности запирательного отверстия и плавно переходит на нижний контур шейки бедра, а при вывихе дугообразная линия отсутствует, т.к. появляется уступ из-за более высокого расположения нижнего контура шейки бедра. Линия Кальве (рис. 111b) – правильной формы дуга, плавно переходящая с наружного контура крыла подвздошной кости на проксимальную часть бедра. При вывихе эта дуга прерывается из-за высокого стояния бедра.
Л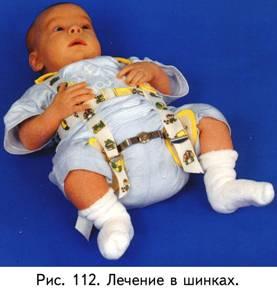
ечениеврожденной патологии, а в равной степени и врожденного вывиха бедра тем успешнее, чем раньше оно начато.
Консервативное лечение дисплазии тазобедренного сустава желательно начинать в роддоме. Мать ребенка обучают проведению ЛФК, правильному пеленанию ребенка, которое не должно быть тугим. Ножки ребенка в одеяле должны лежать свободно и максимально отведены в тазобедренных суставах.
С профилактической целью и детям с подозрением на дисплазию тазобедренных суставов, до окончательного установления диагноза, можно назначить широкое пеленание. Оно заключается в том, что между согнутыми и отведенными в тазобедренных суставах ножками после подгузника (памперса) прокладывают многослойную фланелевую пеленку (лучше взять две) по ширине равной расстоянию между коленными суставами ребенка.
П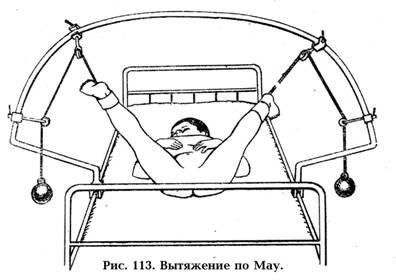
осле установления диагноза дисплазии различной степени тяжести ребенку показано лечение в отводящих шинках (рис.101, 112). Сущность лечения в них заключается в том, что при отведении в тазобедренном суставе головка бедра центрируется в вертлужной впадине и является постоянным раздражителем для отстройки недоразвитой крыши впадины. Длительность пребывания ребенка в шинке контролируется рентгенологически: полная отстройка крыши вертлужной впадины на рентгенограмме является показанием окончания лечения. Для этих целей предложено множество отводящих шин.
У детей старше года применяется постепенное вправление бедра с помощью липкопластырного вытяжения (рис. 113), предложенного Соммервилом и усовершенствованное Мау. При этом, после наложения на ножки липкопластырных (бинтовых или клеевых) повязок на голень и бедро системой грузов через блоки, ножки устанавливают в тазобедренных суставах под углом сгибания 90º, а в коленных – полное разгибание под углом 0º. Затем постепенно, в течение 3-4 недель, достигают уровня полного отведения в тазобедренных суставах до угла близкого к 90º. В таком положении фиксируют положение ножек гипсовой повязкой (рис. 114) на срок полной отстройки крыши вертлужной впадины, определяемый по рентгенограмме. Средний срок лечения – 5-6 месяцев.
П
ри безуспешности лечения или позднем выявлении патологии показано оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем возраста ребенка.
П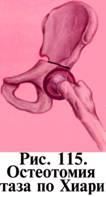
редложено большое количество оперативных вмешательств. Но чаще других на основании большого клинического материала отдается предпочтение внесуставным операциям при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития, но создают благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера (рис. 116), у взрослых остеотомии по Хиари (рис. 115) и другим артропластическим операциям, разработанным А. М. Соколовским.
Что такое врожденный вывих бедра? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко В. А., травматолога со стажем в 10 лет.
Определение болезни. Причины заболевания
Врожденный вывих бедра — патология тазобедренных суставов, связанная с их врожденным нетипичным строением. Заболевание начинает развиваться с первых дней жизни и диагностируется обычно в детском возрасте. Для врожденного вывиха бедра характерны скудные проявления в самом начале, неуклонное прогрессирование и полное разрушение тазобедренных суставов при отсутствии своевременного лечения [1] .
Сустав — это подвижное сочленение двух костей, его нормальная работа возможна лишь при полном соответствии всех его компонентов друг другу. В тазобедренном суставе головка бедренной кости должна по форме подходить к суставной поверхности таза (вертлужной впадине). Разобщение ''шарнира'' соединяющихся сегментов (суставных поверхностей костей) называется вывихом. [4] . При внезапном вывихе в результате травмы возникает растяжение мягких тканей вокруг сустава, под кожей надрываются связки, мышцы и сухожилия.
Врожденный вывих бедра — процесс аналогичный, только протекает он медленно. Врождённый вывих никак не связан с травмой: для его развития достаточно обычной бытовой нагрузки: ходьбы, бега, прыжков и активных игр ребёнка. Сустав в данном случае становится уязвим из-за нарушенной анатомии [1] .
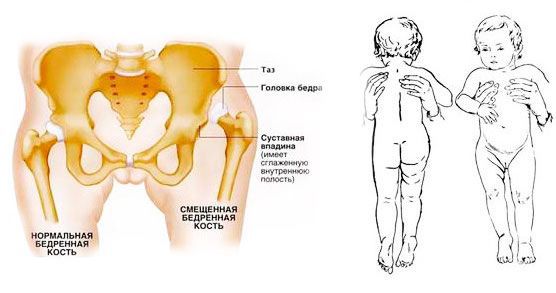
Изменение суставных элементов называют дисплазией тазобедренного сустава. О дисплазии идёт речь, когда:
- глубина суставной впадины оказывается слишком малой;
- края сустовной впадины избыточно покатые;
- соотношение углов сустава нарушается;
- хрящевые элементы, стабилизирующие сустав, недостаточно выполняют свою стабилизирующую функцию.
Специалисты иногда называют подобные суставы "диспластичными". Такой сустав развивается слишком медленно, он "мягче" здорового сустава, характерного для этого возраста. Не соответствуют норме и характеристики второй части сустава — суставной головки. Она в этом случае недостаточно твердая, нетипичной, овальной формы, плохо переносит нагрузки и принимает их лишь частично, а не равномерно по всей поверхности.
Все перечисленное вызывает нестабильность сустава: подобная анатомия тазобедренного сустава не способна выдерживать предназначенные для него нагрузки [20] . Дисплазия тазобедренных суставов создаёт благоприятный фон и неизбежное (при отсутствии лечения) перетекание в вывих тазобедренного сустава [6] . Сочленяющиеся поверхности не удерживаются в нужном положении и постепенно разобщаются по мере роста ребёнка, вывих прогрессирует. Особенно быстро это происходит в критичные периоды: когда ребёнок начинает садиться, вставать и ходить, создавая нагрузку на суставы.
Основная причина формирования врожденного вывиха бедра — нарушение правильного формирования сустава (дисплазия), в результате которой изменяются анатомия и биомеханика сустава. Точные причины сбоев в формировании тазобедренных суставов неизвестны. Выдвигаются версии о внутриутробных нарушениях развития, связанных с неблагоприятными факторами во время беременности:
- курение, употребление алкоголя или наркотиков;
- вирусные заболевания;
- неполноценное питание;
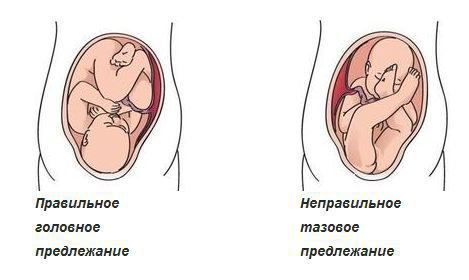
- акушерские инфекции;
- тазовое предлежание плода.
Симптомы врожденного вывиха бедра
Симптоматика при врожденном вывихе бедра сводится к асимметрии сустава и его функций (в сравнении со здоровым суставом). Первые визуальные проявления замечает мать ребёнка во время ухода за ним, например, асимметрия кожных складок косвенно говорит о неравномерном развитии суставов.
Различие амплитуды движений в бёдрах — ещё один признак: нога с больной стороны ограничена в подвижности в суставе, это заметно по тугому сопротивлению при попытке отвести ногу в сторону [4] . Ограничение может быть хорошо заметно во время купания и переодевания ребёнка.
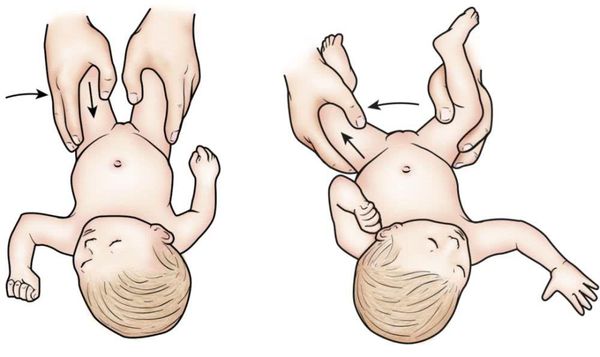
Укорочение ноги хорошо видно в положении ребенка лёжа на спине с выпрямленными ножками.
Врач определяет указанные симптомы осмотром и клиническими тестами, а точное укорочение узнаёт сравнительным измерением длины конечностей.
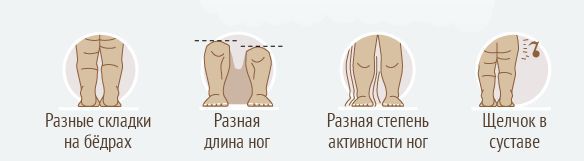
Перечисленная симптоматика не всегда очевидна и наглядна, а достоверность указанных симптомов может оказаться невысокой. Отдельный симптом не обязательно указывает на дисплазию или вывих тазобедренного сустава. Часть симптомов могут встречаться в норме в первые месяцы жизни ребёнка [10] .
Патогенез врожденного вывиха бедра
Врожденному вывиху бедра всегда сопутствует дисплазия сустава — ряд врожденных анатомических нарушений в тазобедренном суставе. Сустав оказывается не адаптирован к обычным нагрузкам, например, к ходьбе. Компоненты сустава теряют правильное расположение: под опорной нагрузкой головка бедренной кости начинает вывихиваться. Вертлужная впадина таза, которая в норме служит вместилищем для головки бедра, запустевает. Свободное место замещается рубцовой тканью [21] . При этом головка бедра начинает опираться на новое, неправильное место на тазовой кости, формируется подобие новой суставной впадины.
Перемены затрагивают весь организм: изменяется тонус ягодичных мышц и мышц спины, наступает перекос таза, искривляется позвоночник в попытках придать телу баланс. Двусторонний вывих тазобедренных суставов ведёт к формированию неправильной походки, патологические изменения нарастают симметрично.
Цепочка подобных перемен ведёт к катастрофическим для ребёнка последствиям — нарушается возможность беспрепятственного передвижения. Ходьба становится затруднительной, зачастую дети отстают в показателях, согласно возрастным нормам [4] .
В дальнейшем заболевание прогрессирует: сустав грубо деформируется, полностью утрачивает формы и соотношения. Возникает тугоподвижность (контрактура) в суставе, вплоть до полной потери движений. Ребёнок не может опереться на больную ногу из-за боли в суставе.
Классификация и стадии развития врожденного вывиха бедра
Врожденный вывих бедра подразделяют по тяжести течения:
- Первая степень — предвывих. Сочленение компонентов сустава правильное и относительно стабильное, но присутствующая дисплазия не даёт суставу нормально развиваться дальше.
- Вторая степень — подвывих. Подвывих тазобедренного сустава — это несоответствие головки бедренной кости и вертлужной впадины, прогнозируемый этап для диспластичного тазобедренного сустава. На этой стадии частичный контакт суставных поверхностей всё же сохраняется. Продолжающийся рост ребенка и расширение двигательного режима приводит к прогрессированию болезни.
- Третья степень — вывих тазобедренного сустава. Полная потеря контакта головки бедренной кости и вертлужной впадины.
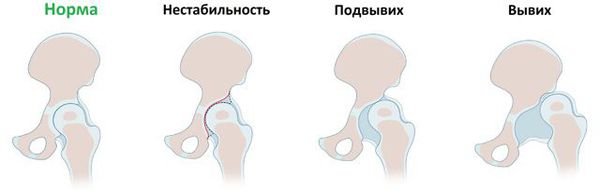
Выделяют также односторонний врожденный вывих бедра и двусторонний.
В зависимости от наиболее видоизмененных компонентов сустава, отличают:
- дисплазию вертлужной впадины (ацетабулярную дисплазию);
- дисплазию проксимального отдела бедренной кости;
- поражение одновременно тазового и бедренного компонентов;
- многоплоскостную деформацию.
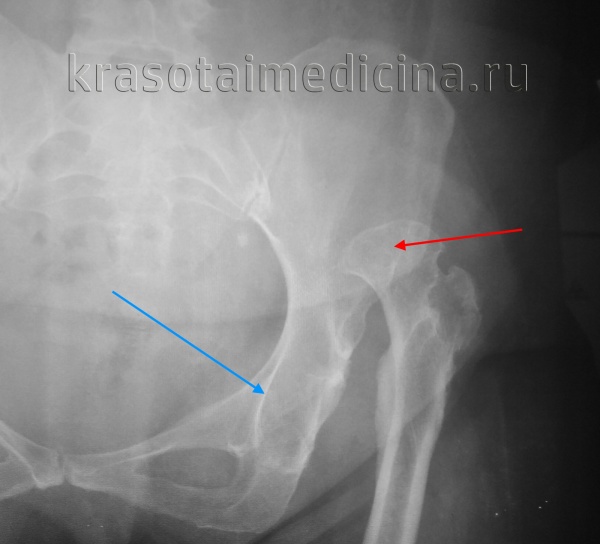
Для удобства визуальной оценки при диагностике разработана рентгенологическая классификация, которая включает пять степеней заболевания. Градация основана на положении головки бедренной кости относительно вертлужной впадины [14] .
- 1 степень: головка соответствует уровню вертлужной впадины, но смещена к наружной части впадины;
- 2 степень: головка локализована выше горизонтального уровня у-образных хрящей;
- 3 степень: головка находится над верхним краем вертлужной впадины;
- 4 степень: головка проецируется на тело подвздошной кости;
- 5 степень: головка находится у края гребня подвздошной кости.
Вне зависимости от типа классификации врожденного вывиха бедра в её задачи входит оценка прогноза заболевания и косвенное указание на рациональную лечебную тактику.
Осложнения врожденного вывиха бедра
Врожденный вывих бедра изначально рассматривается как осложнение дисплазии тазобедренного сустава. Своевременная и адекватная диагностика предполагает, что проблема будет определена на уровне дисплазии, когда есть возможность эффективно лечить заболевание и не допустить вывиха бедра [9] .
Тяжелые осложнения возникают при отсутствии диагностических осмотров ребёнка. Течение заболевания без вмешательства приводит к тяжелому осложнению — деформирующему остеоартриту тазобедренного сустава [3] [23] . В этом случае тазобедренный сустав деформируется и разрушается, утрачивая свою функцию полностью. Подобное состояние сопровождается интенсивной болью не только в пораженном суставе, но и других сегментах скелета из-за перераспределения нагрузок.
Возникшая значительная разница в длине нижних конечностей при врождённом вывихе бедра не дает возможности правильно развиваться другим суставам. Для ребёнка эти осложнения становятся критичными, затрудняя или вовсе прекращая процесс обучения ходьбе.
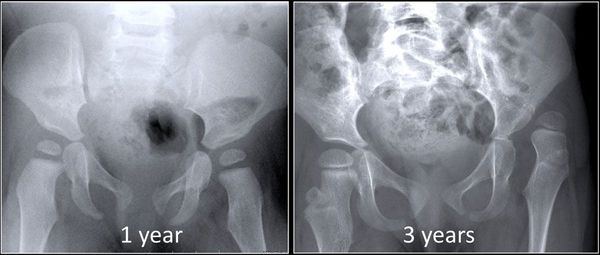
Осложнения врожденного вывиха бедра характеризуются трудной коррекцией. В большинстве случаев требуется хирургическое лечение, отличающееся масштабностью, травматичностью, многоэтапностью и неоднозначным прогнозом [2] . Отставание пораженной конечности в росте усугубляет ситуацию даже после успешно выполненного оперативного лечения, требуя длительного реабилитационного периода.
Цепочка осложнений врожденного вывиха бедра может продолжаться уже в другом качестве, например, после выполненного лечения в виде эндопротезирования тазобедренного сустава. Остаются риски нестабильности эндопротеза, шанс его вывиха и различные нарушения походки.
Диагностика врожденного вывиха бедра
Выявление врожденного вывиха бедра не представляет трудностей, но диагностика уже состоявшегося вывиха считается запоздалой. Если у пациента обнаружены признаки врожденного вывиха бедра (не дисплазии), лечение будет продолжительным, тяжелым и менее эффективным. Современный уровень медицины требует диагностики не врожденного вывиха, а его предвестников [11] .
Дисплазия тазобедренных суставов не отличается изобилием симптомов, к тому же большинство из них несут условную ценность в диагностике. Большую эффективность для выявления показывает скрининг — мероприятия, призванные выявить заболевание обязательным инструментальным обследованием каждого ребенка. В скрининг включен двухкратный осмотр ребенка ортопедом и ультразвуковое исследование тазобедренных суставов. Первый раз ребенок осматривается в роддоме. При отсутствии патологии повторный осмотр проводят на третьем месяце жизни вместе с УЗИ тазобедренных суставов [7] [10] .
Необходима комплексность и скрупулезность в диагностике. Обязательно уточняются данные о протекании беременности и всех возможных факторах риска дисплазии — тазовом предлежании, внутриутробных инфекциях, маловодии, задержке внутриутробного развития [18] .
Для врачей важна информация от матери, которая наблюдает ежедневное развитие ребенка и впервые замечает незначительные диагностические признаки. В данном случае достаточно придерживаться тактики активного поиска — при любом подозрении расценить ситуацию как дисплазию бедра и исключить диагноз при обследовани [4] [1] .
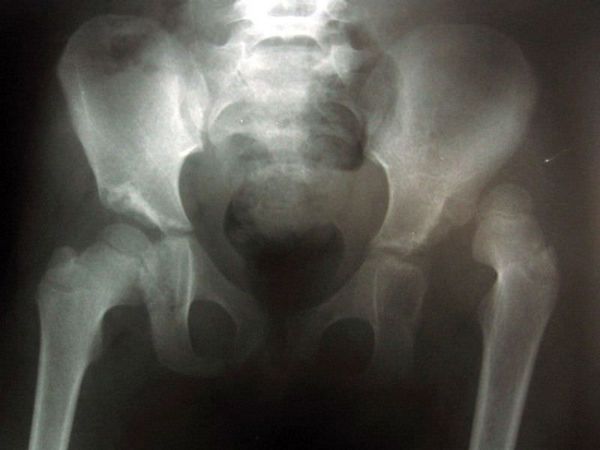
Особое затруднение в диагностике может представлять двустороннее поражение суставов. В этом случае нет асимметрии суставов, которую родители способны заметить самостоятельно. Остается ориентироваться лишь на совокупность признаков: ограничение отведения бёдер, данные УЗИ сустава, при необходимости – рентгена таза [8] .
Лечение врожденного вывиха бедра
Лечение врожденного вывиха тазобедренного сустава в случае, если стадия дисплазии уже прошла, может быть только оперативным. Выполняются реконструктивно-пластические операции, направленные на восстановление анатомии тазобедренного сустава [12] [22] . В зависимости от характера поражения, отдается приоритет операциям на вертлужном компоненте, проксимальном отделе бедренной кости либо сочетанной коррекции двух компонентов сустава [2] [9] .
Оперативное лечение требует продолжительного реабилитационного периода, сопровождаемого шинированием (ограничением подвижности в тазобедренном суставе) и последующей дозированной нагрузкой на сустав, соответствующей возрастной норме и состоянию сустава после операции [11] [17] .
Наиболее благоприятные результаты возможны при лечении не вывиха, а дисплазии тазобедренного сустава. В этом случае возможно консервативное (безоперационное) лечение. Основа лечения состоит в фиксации бёдер в состоянии сгибания и отведения, что достигается ортопедическими приспособлениями. Для этого используются отводящие шины: Виленского, Мирзоевой, Турнера. Применяют отведение бёдер не только перечисленными шинами-распорками, но и устройствами похожей конструкции, выполяющими те же функции: стременами Павлика, подушкой Фрейка [5] . При этом сохраняется допустимая и рекомендованная врачом подвижность в суставах.
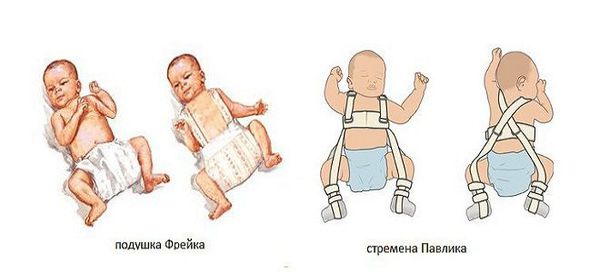
Восстановление конфигурации сустава не означает окончание лечения. В дальнейшем предстоит курс реабилитации: физиотерапия, массаж, лечебная физкультура, лечебное плавание [3] .
Общее состояние ребенка поддерживается полноценным питанием и лечебным режимом. Режим заключается в этапном прекращении шинирования: постепенное увеличение нагрузки на конечности врач назначает ещё на этапе фиксации шинами. В дальнейшем увеличивают кратность процедур массажа, используют лечебную физкультуру. При необходимости рацион ребёнка меняют с привлечением эндокринолога, корректируется недостаточность витамина D и кальция [8] [13] .
Результаты лечения контролируются регулярными осмотрами и клиническими тестами для тазобедренных суставов. Регулярно делаются рентген-снимки для объективной оценки ортопедической коррекции и определения сроков прекращения фиксации [6] .
Прогноз. Профилактика
Прогноз врожденного вывиха тазобедренного сустава полностью зависит от ранней диагностики. Если заболевание выявлено на начальном этапе (в форме дисплазии), то лечение останавливает прогрессирование заболевания [6] [3] . Чем позднее поставлен диагноз, тем дольше и тяжелее лечение. Если в начальной стадии оказалось достаточно консервативных методов, то прогноз будет благоприятен: можно рассчитывать на восстановление функции сустава. [15] .
При запоздалом лечении прогноз неоднозначный, а медицинская помощь носит этапный характер, так как устранить проблему в один момент невозможно [3] . Часто в запущенных случаях врачи могут оказать только помощь, направленную на:
- устранение боли;
- восстановление опороспособности ноги;
- улучшение косметического эффекта.
Если перспективы на хирургическое лечение отсутствуют, используется лечебно-профилактическая ортопедическая обувь, чтобы устранить дисбаланс в длине конечностей и улучшить походку, снижая нагрузку на суставы [5] [12] .
К мерам профилактики врожденного вывиха бедра относят:
- консультация врача-генетика на этапе планирования беременности (при наличии соединительнотканных наследственных заболеваний);
- снижение риска осложнений беременности: полноценное питание, отказ от вредных привычек, акушерский контроль;
- осмотр новорожденного с целью поиска признаков дисплазии;
- регулярное поликлиничное наблюдение педиатром и ортопедом;
- выполнение ультразвуковой диагностики тазобедренных суставов в рамках скрининга [7] .
По результатам исследований, тугое пеленание, способ переноски ребёнка, использование слингов и занятия физкультурой не показали значительного влияния на развитие и профилактику врожденного вывиха бедра [19] .
Читайте также:


