Замена головки эндопротеза тазобедренного сустава
Тазобедренные суставы самые крупные и наиболее нагружаемые в нашем организме. Они испытывают постоянные нагрузки, а потому находятся в зоне риска. Признаком начинающихся проблем становится боль в области тазобедренных суставов. Она может возникать по разным причинам (вывих, падение, болезни).
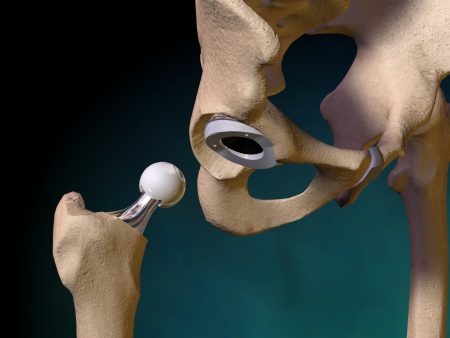
Основная причина, когда показана замена сустава – коксартроз.
Истирание суставной головки приводит к сильным болям, которые не снимаются даже нестероидными противовоспалительными препаратами.
Что такое эндопротезирование
Искусственный механизм, который устанавливают в тело человека по тем или иным показаниям, называют эндопротезом. Эндопротезирование – это сложная операция по удалению части разрушенной кости и замене её имплантатом. Срок службы современного эндопротеза большой (в среднем 15–20 лет). По окончании этого срока искусственный сустав заменяют новым (проводится операция по реэндопротезированию).

Эндопротез может быть изготовлен из титановых и стальных сплавов (нержавеющих), керамики и пластмасс высокой прочности. Особенность этих материалов – прочность и, одновременно, лёгкость в обработке. Сделать качественный эндопротез довольно сложно, поэтому присутствует контроль на каждой ступени производства. Все изделия имеют собственный сертификат качества.
Искусственный сустав может фиксироваться цементом на основе акриловой смолы и сплава хрома или кобальта либо устанавливаться без него.
Протезирование тазобедренного сустава подразделяется на два вида:
- замена суставной головки;
- замена хрящевой ткани (при неразрушенной кости).
Второй вариант в приоритете у молодых активных людей. Он оставляет кость нетронутой, благодаря чему максимально сохраняются все двигательные функции сустава. Эта операция намного проще, чем с установкой полноценного имплантата, в послеоперационном периоде пациент почти не ощущает боли. Также существует эндопротез с укороченной ножкой. Он позволяет сберечь большую часть бедренной кости пациента, при этом держится так же прочно, как и стандартный.
Для каждого пациента эндопротез подбирается индивидуально.
Важная его часть – узел трения. Он состоит из двух частей – вкладыша (суставной впадины) и головки эндопротеза на ножке, которая фиксируется в бедренной кости. От материала, из которого произведён узел трения, зависит долговечность протеза.
Протезирование тазобедренного сустава – операция сложная (хотя длительность её невелика). Поэтому очень важно первичное обследование, подбор оптимального эндопротеза и послеоперационная реабилитация (обязательно применение НПВП, чтобы не допустить сильной боли).
Как проходит лечение

Решение об операции принимается врачом и пациентом. Важно объяснить больному, что отказ от операции повлечёт за собой инвалидность и в некоторых случаях полную обездвиженность. Пациент должен знать, что возможны осложнения после эндопротезирования тазобедренного сустава:
- опасность возникновения тромбов в повреждённых сосудах;
- большая кровопотеря во время операции и после неё;
- инфекция в месте установки протеза (у больного поднимается температура, в области оперированного сустава ощущается боль, кожа гиперемирована);
- риск развития пневмонии;
- вывих эндопротеза (срок лечения увеличивается);
- расшатывание (ножки или головки), следствие – парапротезный перелом.
Непосредственно после операции у пациента может подняться температура. Это реакция организма на хирургическое вмешательство. Поэтому приём антибиотиков в течение 10 дней после операции обязателен.
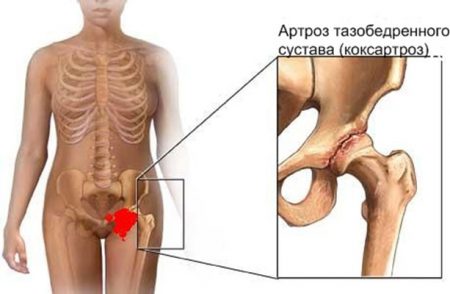
Эндопротезирование стало популярным из-за частых травм тазобедренных суставов. Установка имплантатов помогает больным вести активный образ жизни, обслуживать себя, работать. Протезирование тазобедренного сустава показано при следующих заболеваниях:
- одно- и двухсторонний деформирующий артроз (II–III степень);
- деформирующий коксартроз III степени;
- болезнь Бехтерева;
- посттравматический коксартроз (серьёзные повреждения вертлужной впадины);
- опухоль в области шейки бедра или его головки.
При переломе шейки бедра и асептическом некрозе головки (III–IV степень) операция также необходима.
После уточнения анамнеза и проведения обследования, выявляют хронические болезни. Абсолютными противопоказаниями для эндопротезирования являются системные заболевания:
- сердечно-сосудистые и бронхолёгочные (в стадии обострения);
- психические отклонения и проблемы с нервной системой;
- длительная инфекция в области повреждённого сустава (3 месяца и более);
- острые заболевания сосудов конечностей;
- очаг инфекции в организме (в том числе кариес, тонзиллит, гайморит);
- молодой возраст (когда скелет находится в стадии роста);
- отсутствие костномозгового канала тазобедренной кости (если проводится операция по замене тазобедренного сустава).
Также к абсолютным противопоказаниям относится невозможность самостоятельно двигаться и полиаллергия. Среди относительных противопоказаний онкозаболевания, печёночная недостаточность, остеопатия (гормональная), ожирение (III степень).
Операция
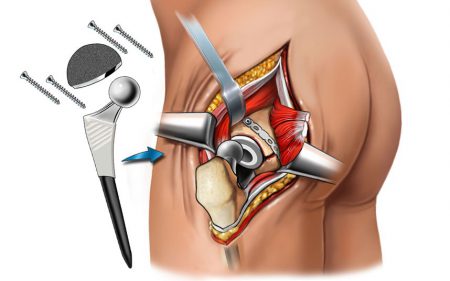
Госпитализация пациента производится за двое суток до назначенной даты операции. В это время с пациетом проводятся все необходимые процедуры, при необходимости назначается или корректируется поддерживающая терапия. Ход операции:
- Подготовка к эндопротезированию заключается в проведении спинномозговой анестезии, рассекании кожи над оперируемым суставом, разрезании мягких тканей и суставной сумки. После этого хирург получает доступ к разрушенному суставу.
- Далее следует этап вывихивания (выкручивания) головки бедренной кости из вертлужной впадины. Производится установка шаблона и опил проксимального отдела бедренной кости. После этого отпиленная головка сустава удаляется, вертлужная впадина обрабатывается фрезами (подготавливается к установке вертлужного компонента эндопротеза). Вертлужный компонент фиксируется либо цементом, либо при помощи шурупов. Затем устанавливается вкладыш.
- Эндопротез тазобедренного сустава устанавливается в бедренную кость. Для этого открывается костномозговой канал. Далее он подготавливается для имплантации при помощи остеопрофилеров. В подготовленное отверстие устанавливается бедренная часть эндопротеза. Головка устанавливается в вертлужную впадину.
- Хирург проверяет, как будет функционировать конечность (двигает её в разных направлениях). Если всё нормально, сначала ушиваются мягкие ткани, затем швы накладываются на кожу. Устанавливается дренажная трубка для отвода возможной крови. Длительность операции не более двух часов, в зависимости от степени разрушения тазобедренной кости.
- Послеоперационный период длительный. Пациент может начать двигаться уже в первые сутки. На второй день разрешена лёгкая гимнастика в положении сидя. Ходить при помощи ходунков можно уже на третьи сутки. Швы снимают примерно через две недели. Всё это время пациент получает полноценное лечение антибиотиками и обезболивающими препаратами. Дополнительно может быть назначено симптоматическое лечение.
- При лежании на постели важно держать между ног плотный валик. Он помогает сохранить правильное положение прооперированной ноги. После снятия швов пациента выписывают. Следующие 2 месяца после операции рекомендуется ограничивать нагрузку на ногу. Ходить нужно, но с использованием костылей или ходунков.
Симптомы вывиха эндопротеза

Замена тазобедренного сустава может осложниться вывихом. Причин несколько – особенности строения искусственной суставной головки, человеческий фактор (сам пациент виноват), ошибка хирурга из-за недостатка опыта (в частности, проведение операции сзади). В зоне риска находятся:
- пациенты с переломом шейки бедра и дисплазией;
- перенесшие предыдущие оперативные вмешательства;
- пациенты с гипермобильностью суставов.
Важный момент – отказ от сотрудничества с врачами самого пациента. У молодых пациентов вывих эндопротеза случается не чаще 1,2%, в то время как у пожилых людей процент выше – 7,5.
Пациентам не рекомендуется сгибать ногу под углом более 90°, заворачивать её внутрь после установки имплантата. Вывих искусственной головки сустава также может произойти при падении. Симптомы аналогичны вывиху здорового сустава. Это резкая боль, припухлость, вынужденное положение оперированной ноги и её укорочение. Если пациент после вывиха не обращается к врачу, может подняться температура из-за начавшегося воспаления.
Замена тазобедренного сустава значительно улучшает качество жизни пациента, однако искусственная суставная головка не в состоянии заменить настоящую.
Чтобы не случился вывих, пациент должен быть очень осторожен, не совершать резких движений, мониторить появление настораживающих симптомов. Необходимо систематическое посещение врача.
Вывих вправляется под наркозом (внутривенном или спинальном). После этого конечность фиксируют. Если вправить вывих не удаётся, прибегают к операции.
Реэндопротезирование
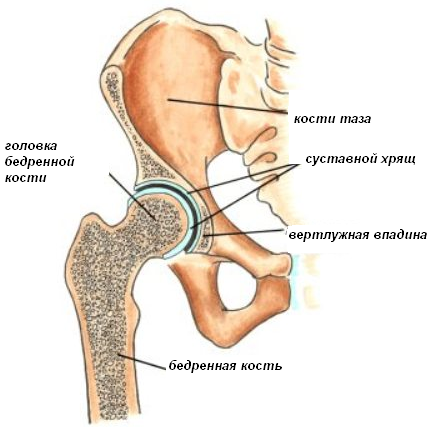
Срок службы современных эндопротезов более 20 лет. Многие пациенты без проблем проживают до 30 лет после операции и не предъявляют никаких жалоб. Однако реэндопротезирование рано или поздно потребуется – это замена износившегося имплантата новым.
Операция более сложная, чем первичное эндопротезирование, так как требуется удалить старый протез, вычистить вертлужную впадину и канал в тазобедренной кости.
Новый вкладыш в вертлужную впадину будет больше, так же как и головка имплантата.
Реэндопротезирование может потребоваться и при случайных травмах ранее оперированного бедра. Поэтому очень важно соблюдать осторожность, чтобы имплантат прослужил как можно дольше. Подготовка к реэндопротезированию ничем не отличается от первичного протезирования. По времени она короче, так как полный анамнез у лечащего врача уже имеется.
Преимущества эндопротезирования

Операции на суставах помогают отчаявшимся больным, испытывающим постоянные сильные боли, получить возможность самостоятельно, пусть и с костылём или тростью, двигаться.
Подготовка занимает немного времени. Нужно пройти полное обследование, по результатам которого врач поставит диагноз и порекомендует лечение. Консервативный способ часто не оправдывает себя, так как разрушенный сустав невозможно восстановить медикаментозными или иными безоперационными методами, боль с течением времени усиливается.
Врач должен объяснить пациенту, что протезирование суставов поможет избавиться от боли, даст возможность жить полноценной жизнью.
Современные методы производства позволяют изготавливать высококачественные эндопротезы длительного срока службы. При бережном отношении к своему здоровью, они прослужат больному не один десяток лет.
Это высокотехнологичное оперативное удаление родного нежизнеспособного сустава с последующей имплантацией искусственного ТБС (эндопротеза). Во всем мире ежегодно выполняют до 500 тыс. подобных вмешательств людям с патологиями тазобедренного сустава, отзывы о лечении достаточно хорошие. Процент развития серьезных послеоперационных осложнений ничтожно мал – 1-2 %, что внушает большие надежды на успех.

Видео разрушения ТБС:
Ревизионная хирургия назначается в связи необходимостью замены изношенного протеза по окончании срока эксплуатации или вышедшего из строя устройства по причине возникших осложнений (инфекции, травм и пр.).
Показания
Если консервативное лечение уже не в силах улучшить качество жизни, хирургия является единственным способом возобновления нормальной амплитуды движений и ликвидации боли. Основные показания следующие:
- деформирующий артроз, или коксартроз (одна из самых частых причин дегенеративно-дистрофической природы);
- ревматоидного и любого другого системного генеза дегенеративно-дистрофические патологии с дислокацией в ТБ отделе;
- перелом шейки бедра (вторая по распространенности проблема, нуждающаяся зачастую в срочной установке эндопротеза);
- врожденная или приобретенная дисплазия (вывих) ТБС (преимущественно встречается первый тип аномалии);
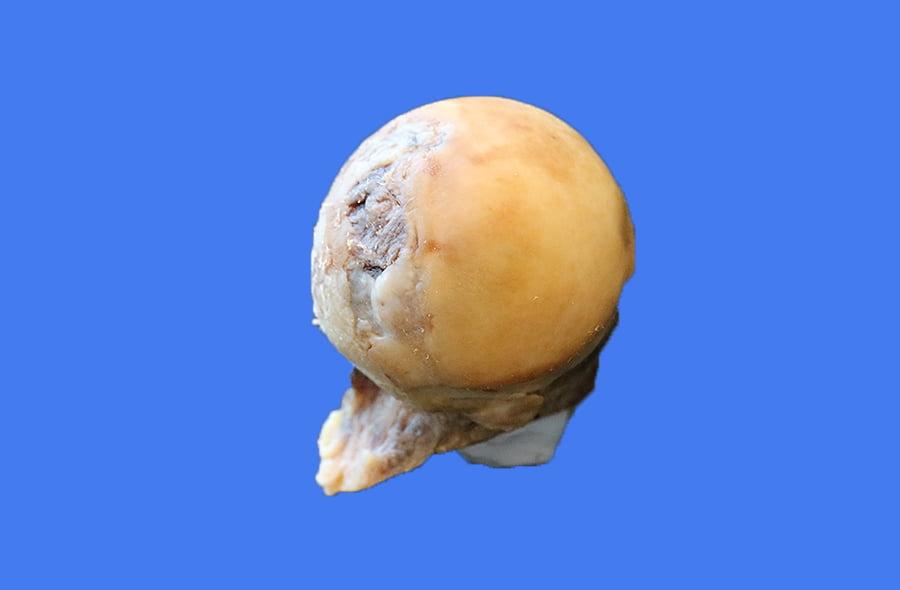
- асептический некроз бедренной головки, то есть омертвение хряща вследствие локального нарушения кровообращения.
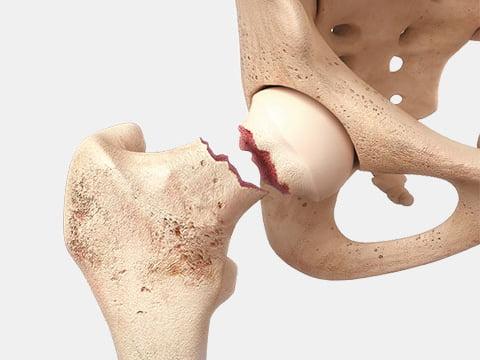
Один из видов перелома шейки бедра.
При переломах шейки перспективы на восстановление самые что ни на есть отличные, поскольку до травмы хромоты еще не было.

Пожилым людям такое лечение может существенно продлить жизнь за счет сохранения движения.
Еще недавно после переломов ТБС пациент был приковыван к постели, где он доживал максимум свой последний год. В травматологии, попросту не было еще способа установки искусственного сустава. Сегодня если своевременно поменять шейку сустава вместе с головкой бедра на долговечный имплантат, человек продолжает жить как и до травмы. Особенно актуальным такая хирургия является для пожилых людей, у которых срастание костей проблематично.
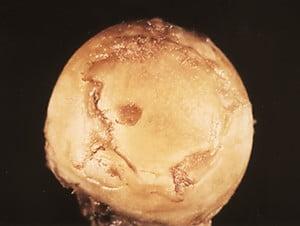
Поверхность головки ТБС на последней стадии артроза.
Процедура учитывает возрастное бессилие организма – агрессивным методам наркоза (общей анестезии) пожилого человека не подвергают, обезболивание может проводиться при помощи высокоэффективной и безопасной местной анестезии. После операции разрешается ранняя активизация пациента, при этом реабилитация проходит относительно легко и быстро.
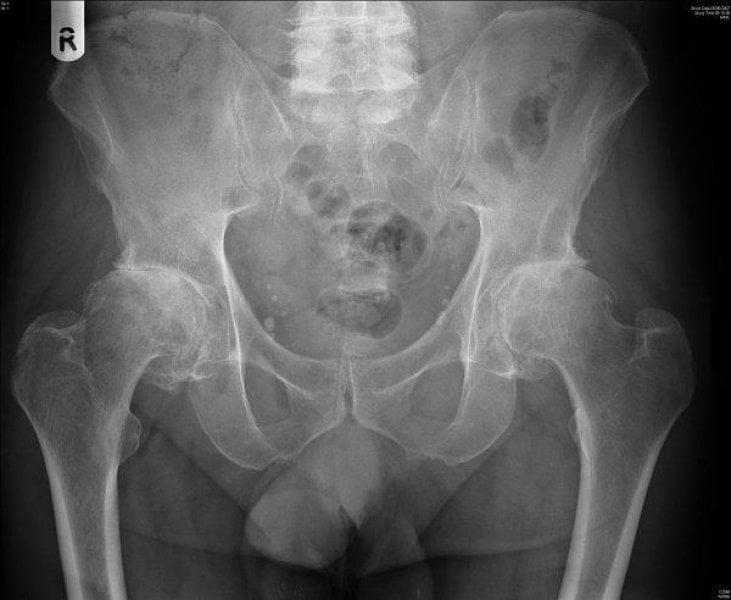
Двухсторонний коксартроз, обратите внимание на симметричное отсутствие суставной щели обоих суставов.
Отметим, жидкое протезирование не лечит суставы. Если кто-то все еще надеется на чудодейственное исцеление необратимых изменений посредством внутрисуставных инъекций, раскроем секрет, он попросту теряет деньги и время. Хрящ уже не восстановится, если имеется коксартроз 3 степени, и уколы здесь делать бессмысленно.
Противопоказания
Их не много, что дает возможность довольно широко применять методику, дарить пациентам свободу и легкость движений, причем даже людям преклонных лет:
- сердечный порок с критическим сбоем ритма сердца;
- тяжелой формы дыхательная и сердечно-сосудистая недостаточность;
- хронические заболевания в декомпенсированной фазе;
- сложно поддающийся контролю сахарный диабет;
- местные инфекционные и воспалительные процессы;
- общие инфекционно-воспалительные патологии в обострении;
- серьезные психические нарушения;
- ярко выраженный остеопороз костных тканей;
- венозный тромбоз конечностей;
- ожирение 3 степени (условное противопоказание);
- непереносимость материалов эндопротеза и используемых медикаментов.
Лучшие клиники эндопротезирования тазобедренного сустава, например, в Чехии, Германии, Израиле, принимают людей, которым было отказано в лечении в медучреждениях на территории своего государства.
Виды операций
В зависимости от характера поражений ТБС подбирается хирургическая техника. Если необходима полная замена, будет применен тотальный эндопротез; если обновление поверхности головки, тогда берется поверхностного вида имплантат; и т.д.
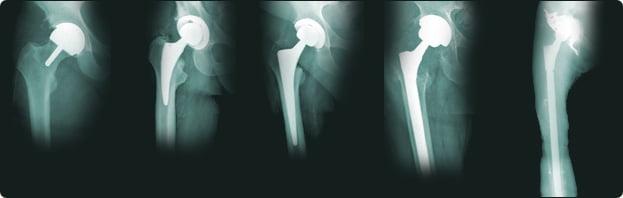
Разные виды, от частичного, до онкологического.
Хирургический подход может быть:
Малоинвазивный способ
В таком медицинском направлении, существует две хирургические техники выполнения артропластики:
Оперировать технически намного проще, если операционная рана будет большой. Поэтому ортопеды-травматологи утверждают, что классическая процедура на крупных суставах, все же, в неоспоримом приоритете.
Во многих клиниках практикуют малоинвазивный подход, используя почти в 2 раза меньший разрез, чем при традиционном вмешательстве. Однако и передовые хирурги с достаточным опытом все больше сходятся во мнении, что лучше лишний раз не рисковать, а использовать проверенную, традиционно устоявшуюся тактику, стандарт протезирования – создавать аккуратный разрез с прямого бокового доступа, длиной приблизительно в 13 см.
Согласно минимально инвазивному приему разрез равен примерно 7 см. Наиболее часто применяемые доступы, обеспечивающие менее травматичный с точки зрения физиологии подход, задне- и переднебоковые. Достоинствами миниинвазивного вида являются сохранность отводящих мышц, компактность операционной раны, ускоренный темп реабилитационного восстановления. Клинические исследования показывают, что интраоперационные кровопотери при щадящем вмешательстве незначительные, болевой синдром в постоперационную фазу менее выражен по сравнению со стандартной процедурой.
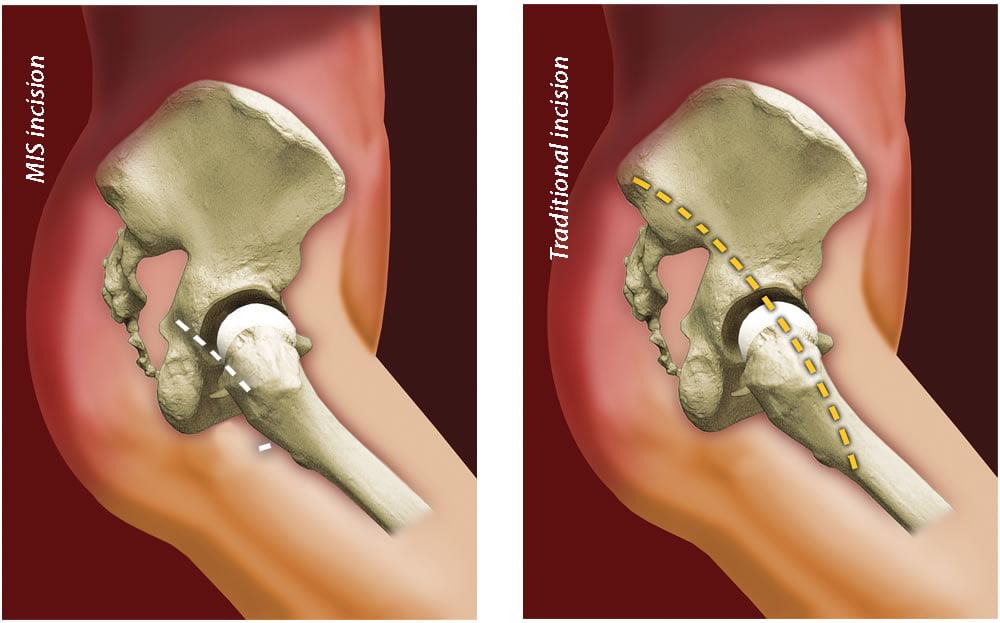
Наглядное сравнение размеров разрезов при классической(справа) и малоинвазивной(слева) методике.
Госпитализация
Всю необходимую информацию относительно подготовительных предоперационных мероприятий предоставляет лечащий доктор. Также на этой стадии хирург определяется с выбором эндопротеза и планирует каждый шаг, а анестезиолог подбирает подходящий вид анестезии на основании показателей здоровья пациента.
В клинике поступившего больного тщательно обследуют различные специалисты:
- осмотр у основного специалиста (ортопеда-травматолога);
- рентген, МРТ, УЗИ т/б сустава, при необходимости эндоскопическое обследование проблемного отдела;
- консультация узкопрофильных врачей (терапевт, кардиолог, иммунолог, анестезиолог, стоматолог, гастроэнтеролог и пр.);
- общий и биохимический анализ крови;
- коагулограмма (определяет работу системы гемостаза, в частности механизм и время свертываемости крови);
- тест на группу и резус-фактор крови;
- клинический анализ мочи;
- флюорография;
- электрокардиограмма.
Анестезия
Теперь осветим главные моменты, касающиеся наркоза, который применяется при замене двух тазобедренных суставов. По правилам допускается использование общей (полной эндотрахеальной), спинальной, эпидуральной анестезии или комбинацию двух последних видов.
К первому методу обращаются в крайне редких случаях, почти 90% операций выполняется либо под спинальным, либо под эпидуральным обезболиванием, оба подхода относятся к местному (регионарному) типу наркоза и не сопровождаются отключением сознания.
- Если вам будет показана спинальная анальгезия, тогда в субарахноидальное пространство позвоночника будет внедрена ультратонкая игла, через которую анестезиолог в спинномозговую жидкость произведет введение оптимальной дозы раствора-анестетика, за счет чего произойдет блокада передачи нервных импульсов.
Сам укол практически безболезненный.
- Если эпидурально, тогда наркоз будет подаваться через тонкий катетер в перидуральное пространство позвоночного столба. Такой прием приводит к полной потери болевой чувствительности в активной зоне оперирования.

Частичный наркоз лучше как для врача, так и для пациента.
Ход операции
Хирург самостоятельно определяет, по какой технологии производить замену, какой применить доступ и какую модель импланта устанавливать, исходя из конкретной клинической ситуации. А сейчас проведем краткое описание этапов хирургии.
- После действия анестезии и широкой антисептической обработки кожных покровов, коагулятором или скальпелем выполняется разрез по межвертельной линии до открытия сустава.
- Далее выполняется под правильным углом и уровнем пересечение бедренной кости в зоне шейки. Разверткой врач создает канал в подвергнувшемся остеотомии трубчатом элементе.
- Затем в созданный выпор вставляют клиновидную ножку, которая идеально должна совпадать с его параметрами, поэтому обработка данной кости должна пройти на безупречном уровне. На конусообразную верхушку ножки насаживается шаровидное тело имплантата.
- Сзади или спереди, в зависимости от примененного доступа, бедро смещают в сторону и приступают к подготовке вертлужной впадины. Используя долото и фрезы, специалист всецело удаляет гиалиновый хрящ с ее днища. Имплантат (чашу) вставляют в очищенное ложе. В него помещают полиэтиленовый вкладыш.
- Осуществляется вправление компонента бедра в чашку. После в рану ставится дренаж, рассеченные ткани ушиваются, на конечность накладывается повязка.
Принцип хирургии при всех видах оперативных вмешательств, о которых мы упомянули ранее, почти одинаков.
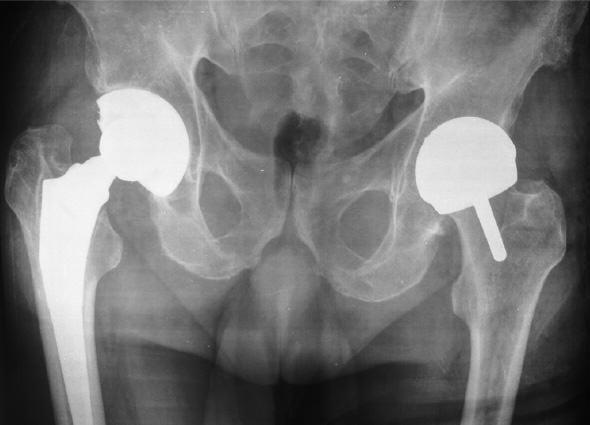
Интересный случай, двухсторонняя замена ТБС, но по разным технологиям. Слева тотальное протезирование, справа поверхностное.
Одновременное двустороннее эндопротезирование ТБС, рекомендуется в исключительно редких ситуациях, операционная травма будет больше, а, следовательно, и риск осложнений возрастет.
Виды фиксации сустава
В ортопедии и травматологии разработаны 3 способа фиксации, это:
- цементный;
- бесцементный;
- комбинированный.

Вертлужные компоненты импланта ТБС, розовая поверхность из керамики, белая из полиэтилена.
Бесцементная фиксация – это самый распространенный прием. Его принцип заключается в заколачивании деталей, у которых поверхность шероховатая, в подготовленные кости. Сразу, естественно, прочной связи с костями не свершится, имплантат должен хорошо обрасти соединительнотканными структурами, на что уйдет до 3 месяцев.
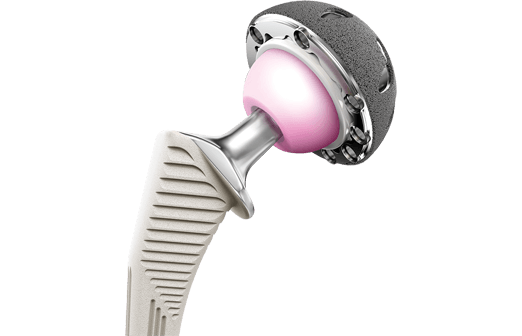
Комбинированное протезирование – это сочетание двух рассмотренных технологий единовременно в ходе одной операции. Подобной версии технология предназначена для тех, у кого обнаружена различная плотность кости бедра и таза. Когда какая-то из костей имеет хорошие показатели минеральной плотности, в то время как другая находится в неудовлетворительном состоянии.
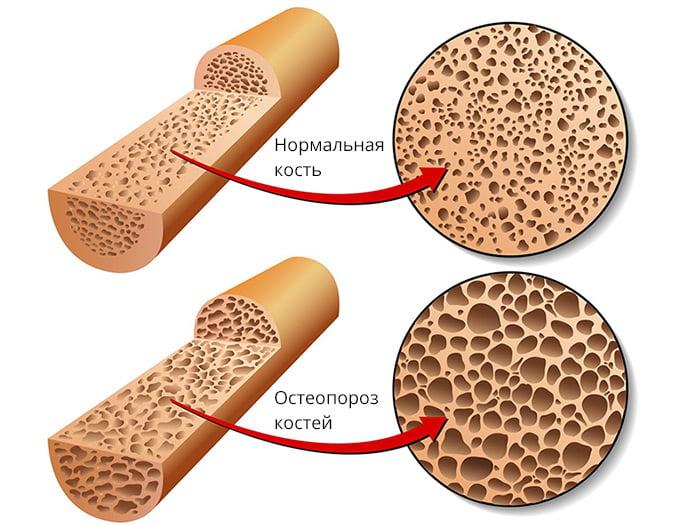
Остеопороз как видите делает кость рыхлее.
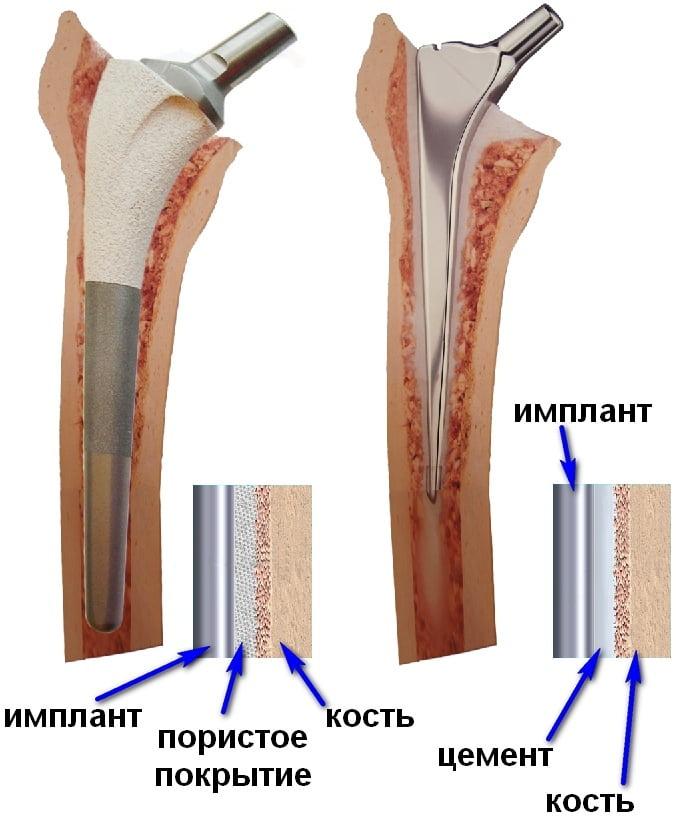
Именно состояние кости определяет какой тип фиксации будет использован.
Виды эндопротезов
Эндопротезная продукция, представлена следующими производителями:
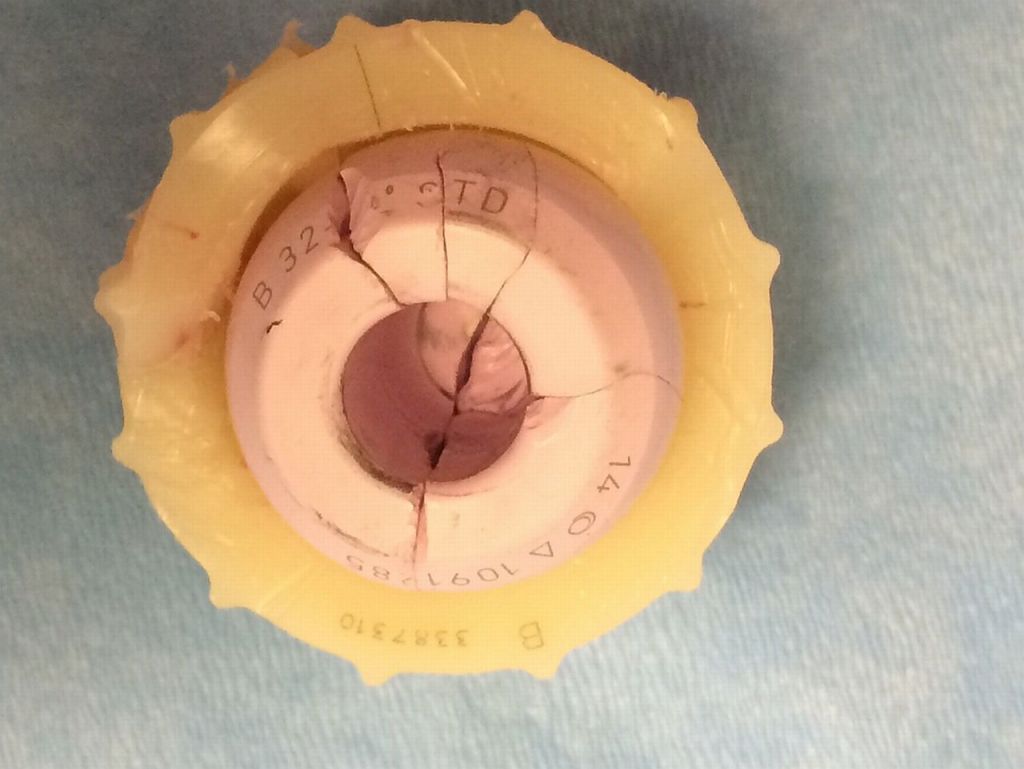
Керамика может треснуть, и если этому суждено случиться, то это в равной степени может произойти независимо от производителя импланта, потому что керамика всегда используется одной торговой марки.
Нельзя выделить из числа перечисленных брендов лучшего. Технологический подход, сборка, материалы, разнообразие типоразмеров, видовой ассортимент у всех одни и те же. Любой имплантат располагает самыми отменными техническими характеристиками. Поэтому отдавать свой приоритет какой-то определенной фирме попросту не имеет смысла. Высококачественные составляющие из диоксида циркония для всех моделей из керамики производит крупный концерн Ceramtech (США).

Линейка керамических компонентов.

Пара трения может быть разной: полностью металлической, керамической или в сочетании с полиэтиленом. Подбор узла трения определяется многими критериями: возрастом, весом, полом, физическим статусом, предполагаемым уровнем активности, заболеваниями в анамнезе и характером и тяжестью основной патологии. Больному может быть рекомендована любая из сочетающихся вариаций, фигурирующая в этом списке:
- металл-металл;
- металл-полиэтилен;
- керамика-керамика;
- керамика-полиэтилен.

Примеры полностью керамической пары трения.

В данном случае изображена комбинированная пара трения с полиэтиленом в качестве вертлужного компонента.
Объективно лучший вариант керамика-перекрестносвязанный полиэтилен. Это – современная комбинация, которая обеспечивает превосходную амортизацию и скольжение, отлично имитируя работу здорового сустава и гарантируя полную амплитуду движений.
Срок службы протеза
При корректно проведенной операции, грамотной реабилитации и строгом соблюдении правильного образа жизни, искусственный аналог тазобедренного сустава прослужит 20-30 лет. По возвращении домой необходимо не забывать об особенном режиме:
- чаще ходить, не допуская переутомления;
- ходить на костылях сколько сказал специалист, который наблюдает вас;
- продолжать заниматься лечебной гимнастикой, освоенной вами еще в медучреждении;
- следить за общим самочувствием и обращаться в больницу при любых недомоганиях, даже если они не связаны с протезированной ногой;
- следить за осанкой в момент сидения и в вертикальном положении;
- не перекрещивать ноги, кроме того, вы должны сидеть после эндопротезирования так, чтобы колени не находились на одном уровне с бедрами и, тем более, не превышали его;
- избегать интенсивных видов спорта, требующих совершения прыжков, поднятия тяжести, резких рывков телом и махов ногами.
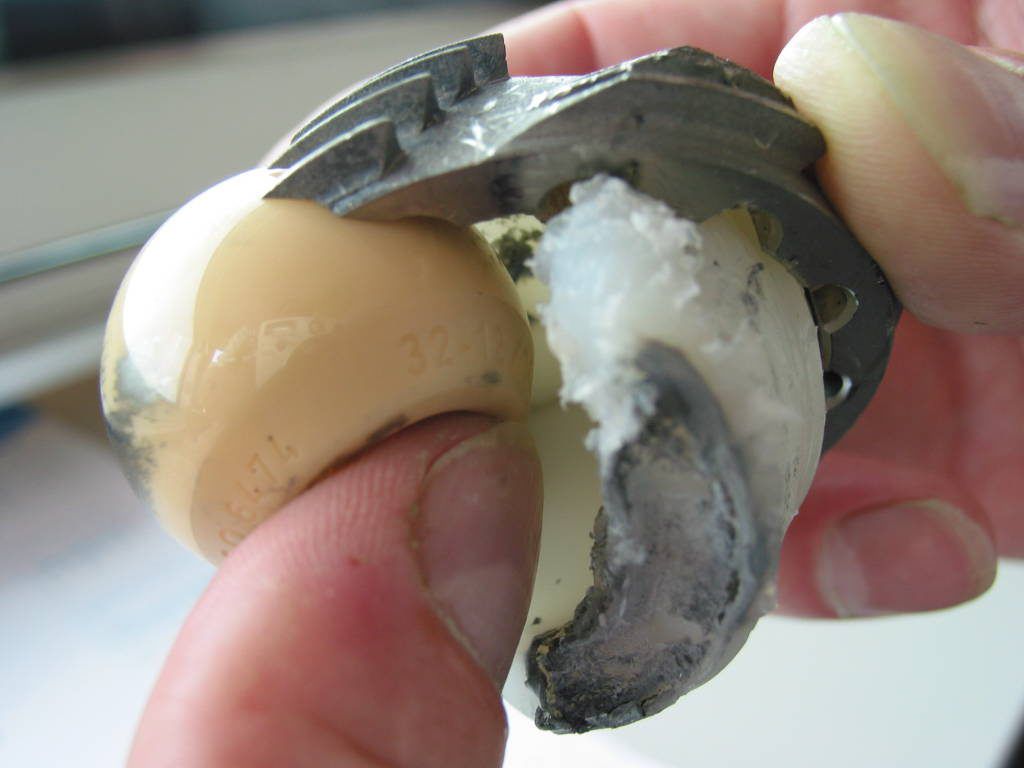
Такое лечение позволяет жить активно без боли, но перегибать палку не стоит, потому что может произойти такой износ импланта как на фото.
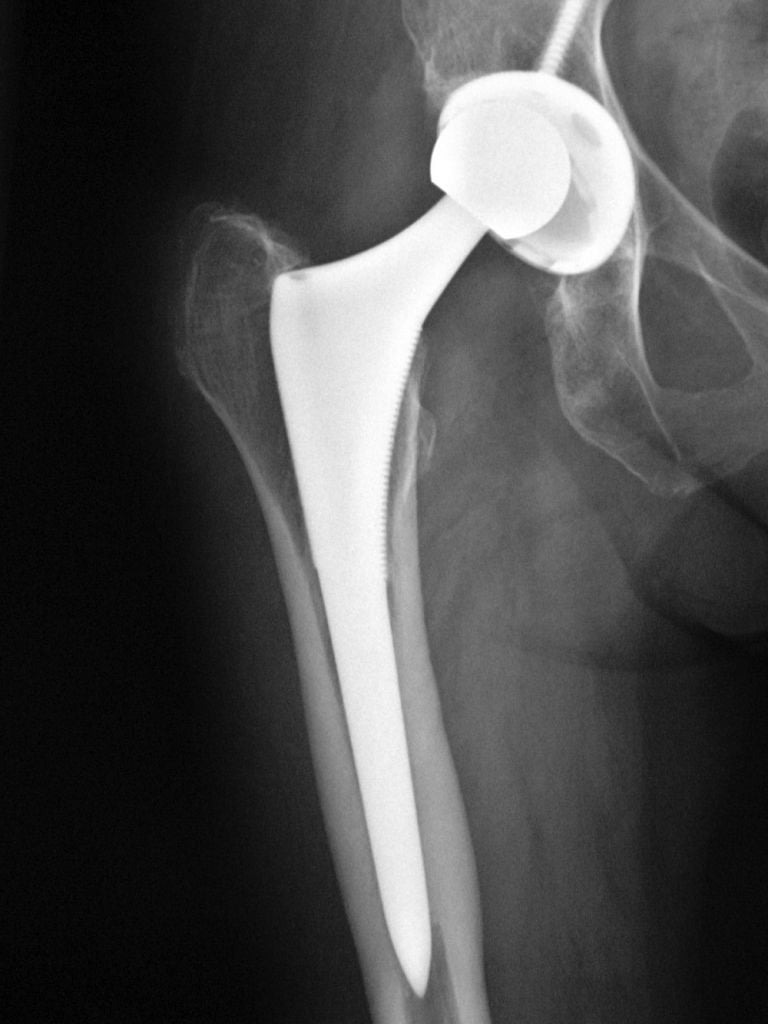
У слишком активных пациентов со временем может истончиться полиэтиленовый вкладыш, как это изображено на данном снимке.
Роль эндопротезирования суставных поверхностей остается спорной. Несмотря на изначальный энтузиазм по поводу замены суставных поверхностной как альтернативы тотальному эндопротезированию тазобедренного сустава, недопустимое число неудач в первые несколько лет после операции годы привело к уменьшению количества этих операций. С возрождением интереса к паре трения метал-метал и с появлением поперечно связанного полиэтилена хирурги вновь возвращаются к эндопротезированию суставных поверхностей.
В прошлом было предложено множество вариантов замены суставных поверхностей (рис. 1). Главное преимущество такой процедуры - сохранение костного вещества шейки бедра. В отличие от однополюсного и тотального эндопротезирования тазобедренного сустава, при которых приходится жертвовать головкой и шейкой бедра, а также вскрывать интрамедуллярный канал, при замене суставных поверхностей кость проксимального отдела бедра остается интактной, что имеет колоссальное значение при возникновении потребности в ревизии.

Рис. 1. Варианты замены суставных поверхностей (Morrey B.F. Joint replacement arthroplasty, 2003).
Одно из первых сообщений о самом раннем использовании чужеродного материала для пластики суставных поверхностей появилось в 1840 г.: в Соединенных Штатах Carnochan использовал деревянный блок как вставку между поверхностями височно-нижнечелюстного сустава. С тех пор множество хирургов применяли различные материалы и ткани для интерпозиции поверхностей тазобедренного сустава. В 1905 г. J.B. Murphy сообщил об использовании мышцы и фасции в качестве прокладки в пораженных суставах. В 1913 г. P.P. Вреден предложил использовать с этой целью свиной пузырь. В 1918 г. такую же методику использовал W.S. Baer. M.N. Smith-Petersen первым предложил полноценную замену суставных поверхностей, или так называемую двойную колпачковую (чашечную) артропластику. Он разработал колпачок, сделанный из стекла, который помещался между головкой бедренной кости и вертлужной впадиной для лечения артроза. Стеклянные колпачки были слишком хрупки, чтобы противостоять силам, возникающим в тазобедренном суставе, и они часто ломались. В 1938 г. он заменил стекло виталлиумом и за следующее десятилетие установил более 500 таких колпачков.
В 50-х годах были разработаны различные модификации колпачковой артропластики. E.J. Haboush сообщил о двух случаях двухколпачковой артропластики, когда два металлических колпачка были установлены с акриловым цементом: один на головку бедренной кости, а другой - в вертлужную впадину. Возможно, это было одним из первых случаев использования метилметакрилата в эндопротезировании тазобедренного сустава. Вскоре после этого С.О. Townley разработал однополюсный вариант, в котором металлический колпачок устанавливался на короткой изогнутой ножке. В 1960 г. он предложил вертлужную чашку, выполненную из полиуретана, а позже - из полиэтилена. Оба компонента устанавливались на цементе. Хотя С.О. Townley первоначально сообщил о превосходных результатах, в дальнейшем расшатывание вертлужного компонента стало серьезной проблемой. С более широким распространением обычного тотального эндопротезирования тазобедренного сустава интерес к замене суставных поверхностей снизился.
Замена суставных поверхностей в различных модификациях продолжала использоваться в небольших объемах и в 70-80-х годах как альтернатива обычному тотальному эндопротезированию у молодых и активных пациентов. В настоящее время используется множество различных имплантатов для замены суставных поверхностей, которые различаются конструктивно, в зависимости от используемых материалов, методики установки и инструментального обеспечения.
Пациенты с асептическим некрозом головки бедренной кости (АНГБК) составляют около 10% всех случаев первичного эндопротезирования тазобедренного сустава. Большинство из них молоды, а почти у половины процесс является двусторонним. Для их лечения с переменным успехом применялось множество различных хирургических вмешательств, таких как декомпрессия очага, васкуляризированные и неваскуляризированные костные трансплантаты, пластика на мышечной ножке, остохондральные трансплантаты и различные типы остеотомии бедра. Однако при достаточно большом очаге повреждения (вовлечено более 30% головки) или субхондральном коллапсе результат таких органосохраняющих вмешательств бывает обычно неудовлетворительным, и операцией выбора является эндопротезирование. Вариантами эндопротезирования может быть замена головки бедра (однополюсный или биполярный протез), тотальное эндопротезирование и замена суставных поверхностей. Биполярные и однополюсные эндопротезы при использовании у молодых пациентов приводят к ранним неудовлетворительным результатам. Несмотря на то, что тотальное эндопротезирование - чрезвычайно эффективная операция при остеоартрозе тазобедренного сустава, частота неудач при асептическом некрозе у молодых пациентов существенно выше. Исследование, выполненное в Mayo Clinic, показало, что через 17,8 лет у пациентов с асептическим некрозом было выполнено 79% ревизий в сравнении с 39% при другой этиологии. Другое сравнительное исследование подтверждает, что у пациентов с асептическим некрозом моложе 50 лет частота неудачных результатов значительно выше по сравнению с больными остеоартрозом. Вследствие недостаточной эффективности альтернативных эндопротезированию хирургических методов лечения АНГБК и худшими по сравнению с другими нозологическими формами исходами тотального эндопротезирования вновь появился интерес к замене суставных поверхностей как одному из этапов лечения. Замена суставных поверхностей устраняет боль и восстанавливает функцию, не нарушая целостности проксимального отдела бедра, что обеспечивает благоприятные условия для ревизионной операции.
Существует три основных типа замены суставных поверхностей:
- частичная замена головки бедра;
- замена суставной поверхности головки бедра;
- тотальная замена суставных поверхностей (бедренной и вертлужной).
Частичная замена суставной поверхности головки бедра
Результаты этих операций при АНГБК, очень многообещающие в раннем послеоперационном периоде, оказались неудовлетворительными при средних и длительных сроках наблюдения. Основываясь на доступных сообщениях в литературе, трудно оправдать использование этих устройств в настоящее время.
Замена суставной поверхности головки бедра
Этот метод был предложен как разумный выбор для лечения молодых пациентов с АНГБК, потому что обеспечивал устранение болевого синдрома и восстанавливал функцию с выживаемостью 80% в средне-отдаленные сроки. Если замена суставной поверхности головки бедра выполнялась при III или начальной IV стадиях заболевания, отличные результаты через 5 лет были получены в 91% случаев, а через 10,5 лет - в 62% отмечались хорошие и отличные результаты по шкале Харриса. К.A. Krackow с соавторами сообщали о хороших и отличных результатах у 84% пациентов при среднем периоде наблюдения 3 года. В другом исследовании Н.С. Amstutz с соавторами проанализировали 37 тазобедренных суставов, средний возраст пациентов составил 30 лет. Отмечалось существенное восстановление функции и снижение болевого синдрома после операции. Через 7,5 лет в 11 (30%) случаях потребовалась ревизия, у 10 пациентов произошло истирание хряща вертлужной впадины, а у одного - асептическое расшатывание. Восьми пациентам были установлены тотальные эндопротезы, а в трех случаях была выполнена замена суставной поверхности вертлужной впадины с образованием пары трения металл-металл. Общая выживаемость составила через 5 лет 79%, через 10 лет - 59% и через 14 - 45%.
Тотальная замена суставных поверхностей
Наблюдение за тотальными эндопротезами суставных поверхностей в отдаленные сроки выявило большую частоту несостоятельности различных типов имплантатов. М.А .Ritter и T.J. Gioe провели проспективное сравнительное исследование 50 пациентов с двухсторонним поражением, которым с одной стороны выполнялось обычное тотальное эндопротезирование, а с другой - замена суставных поверхностей. Они сообщили, что значительно чаще наблюдались линии рентгеновского просветления на границе цемента и кости вертлужной впадины, и большее число суставов подверглись ревизии при замене суставных поверхностей.
Н.С. Amstutz с соавторами провели сравнительное исследование обычного эндопротезирования и замены суставных поверхностей, результаты которого показали большую частоту несостоятельности вертлужных компонентов из полиэтилена во второй группе пациентов. Авторы считают, что это связано с более молодым возрастом пациентов.
В последние годы исследовалась концепция замены суставных поверхностей износостойкими имплантатами, способными обеспечить хорошие трибологические характеристики и низкий уровень изнашивания. С этой целью рассматривались альтернативные пары трения керамика-керамика, металл-металл (CoCr) и поперечносвязанный полиэтилен. F.F. Buechel сообщил о ранних результатах применения бесцементного эндопротеза (Endotec), бедренный компонент которого состоит из короткой центральной клиновидной ножки и полусферического компонента, имеющего пористое покрытие со стороны кости, вертлужная чашка из UHMWPE фиксируется во впадине винтами. Из 60 пациентов у 57 получены отличные и хорошие результаты, выживаемость через 6 лет составила 91,8%.
В многочисленных сообщениях о результатах применения металл-металлических имплантатов для замены суставных поверхностей через 2-3 года наблюдения отмечалось менее 1% неудач. По данным Т. Nishii с соавторами, выживаемость металл-металлических протезов суставных поверхностей составляет 96% через 5 лет. При лечении данным методом 600 пациентов со средним возрастом 48,9 лет Н.С. Amstutz с коллегами не прибегали к ревизиям в сроки от 3,5 до 6 лет. Хотя результаты замены суставных поверхностей металл-металлическим протезом очень многообещающие, нерешенной остается проблема повышения содержания ионов кобальта и хрома во всех биологических жидкостях и тканях, зафиксированная в многочисленных исследованиях. Из-за отсутствия точных сведений о безопасности ионов металла остаются опасения относительно их возможной токсичности, канцерогенности и тератогенности. В настоящее время это является основной причиной осторожного применения этого метода у молодых и активных пациентов.
Причины неудач
J. Charnley в 1979 г. предсказывал, что основной причиной неудач при замене суставных поверхностей будет расшатывание вертлужного имплантата вследствие приложения мощных усилий большой бедренной головкой к тонкому и гибкому вертлужному компоненту. Причиной отказа бедренного компонента может стать перелом шейки бедра или нестабильность в результате резорбции кости и выравнивания компонента.
Важным фактором считают оставшееся кровоснабжение головки и ее жизнеспособность. M.AR. Freeman с соавторами считают, что оставшаяся часть головки и шейки бедра сохраняют васкуляризацию и не подвергается некрозу. Они исследовали по 5 бедренных головок в 2 сериях и пришли к выводу, что бедренная головка остается жизнеспособной. Такой же точки зрения придерживается Н. Wagner, который проводил подобные наблюдения. Имеется и другая точка зрения у авторов, которые наблюдали явления некроза в оставшейся части головки при ревизиях бедренного компонента. Н. Gerard гистологически подтвердил массивный некроз головки бедренной кости у 12 пациентов с резорбцией кости и просевшими бесцементными бедренными компонентами. Два отдельных исследования специально были посвящены изучению состояния кровообращения и жизнеспособности оставшейся части головки бедра и дали противоречивые сведения. E.R. Bogoch с соавторами исследовали 6 случаев ревизии. Очевидный некроз был выявлен в трех из четырех случаев, когда причиной ревизии явился перелом шейки бедра. У остальных двух пациентов бедренная головка была жизнеспособна, причиной ревизии у них явилась нестабильность вертлужного компонента. По мнению авторов, некроз произошел в процессе замены суставной поверхности, поскольку не отмечалось реакции кости на метилметакрилат. Кроме того, они наблюдали очаги ремоделирования на стороне перелома. Следовательно, перелом произошел через ослабленную зону в месте перехода жизнеспособной кости в некротизированную. При гистологическом исследовании 25 удаленных головок бедра явления некроза были обнаружены в 3 (12%), причем во всех случаях у пациентов произошел перелом шейки бедра. На основе анализа литературы можно сделать заключение, что возникновение некроза после замены суставных поверхностей зависит от хирургической методики, степени обработки головки бедра, дизайна эндопротеза, а причиной обнаружения некроза обычно является перелом шейки. Неизвестно, является ли перелом шейки бедренной кости причиной или последствием остеонекроза оставшейся части головки и шейки.
Показания
Основными показаниями является III-IV стадия асептического некроза головки бедренной кости у молодых, активных пациентов, которым поздно выполнять органосохраняющие операции (декомпрессия и тунелизация головки бедренной кости) и бесперспективно лечить консервативными методами.
Противопоказания
Противопоказанием к операции являются активный инфекционный процесс, злокачественные поражения проксимального отдела бедра или вертлужной впадины, кистозные изменения в головке и шейке бедренной кости и открытые зоны роста. Относительным противопоказанием можно считать анатомические нарушения на фоне врожденных диспластических процессов или посттравматические деформации у пациентов старшего возраста. Нет четкого возрастного предела для замены суставных поверхностей, но пациентам старше 50 - 60 лет целесообразно выполнить стандартное тотальное эндопротезирование тазобедренного сустава.

Рис. 2. Пациентка К., 48 лет, которой по поводу асептического некроза головки бедренной кости выполнена замена суставных поверхностей (ASR DePuy): а — внешний вид эндопротеза: б — рентгенограмма через год после операции.
Для оценки состояния вертлужной впадины и проксимального отдела бедра необходимы стандартный снимок таза, а также переднезадние и боковые рентгенограммы. С помощью шаблонов определяются предполагаемые размеры бедренного и вертлужного компонентов. Дополнительные исследования в виде компьютерной и магнитно-резонансной томографии могут помочь оценить степень вовлечения в некротический процесс головки бедренной кости.
Подготовка пациента к операции не отличается от этой процедуры при обычном тотальном эндопротезировании. Положение пациента на здоровом боку с четким вертикальным позиционированием таза. Процедура по замене суставных поверхностей может быть выполнена из любого (переднего и заднего) доступа. Но выполнение из заднего доступа предпочтительно для сохранения ягодичных мышц.
Размер бедренного компонента определяется при планировании с помощью шаблонов, однако не надо торопиться и чрезмерно обрабатывать головку и шейку бедренной кости. Желательно вначале выполнить обработку на размер больше, чтобы оставалась возможность установить вертлужный компонент большего размера, чем планировалось перед операцией. Перед началом обработки бедренной кости определяется центр головки и устанавливается центратор, затем задается направление для проведения спицы с небольшим вальгусным отклонением от оси шейки. Положение спицы оценивается с помощью инструментов. После проведения спицы головка бедренной кости обрабатывается сначала конусной, а затем полой цилиндрической фрезами. После подготовки головки бедренной кости обрабатывается вертлужная впадина. Ее обработка производится так же, как для стандартного полусферического компонента. Устанавливаемый вертлужный компонент должен соответствовать предполагаемой головке бедренной кости либо быть меньше. Поскольку невозможно осуществить дополнительную фиксацию винтами, у хирурга должна быть уверенность в достаточной начальной стабильности вертлужного компонента. После установки вертлужного компонента производится установка бедренного компонента на костном цементе. Ушивание капсулы сустава и восстановление коротких наружных ротаторов выполняется согласно стандартам при использовании заднего доступа. Нагрузка на оперированную конечность ограничена в течение 3-4 недель, затем постепенно увеличивается.
В настоящее время рекомендуется выполнять замену поверхностей тазобедренного сустава у молодых пациентов с III или ранней IV стадией АНГБК. В результате замены суставных поверхностей молодые, активные пациенты с выраженным некротическим повреждением головки, при котором невозможны другие методы хирургического лечения, получают практически полное восстановление функции, отсутствие болевого синдрома и возможность полноценной жизни на неопределенный промежуток времени. При необходимости ревизии у пациента имеется уже имплантированный вертлужный компонент, и он нуждается только в установке ножки эндопротеза с головкой, соответствующего размера.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Читайте также:


