Замена тазобедренного сустава при сахарном диабете отзывы
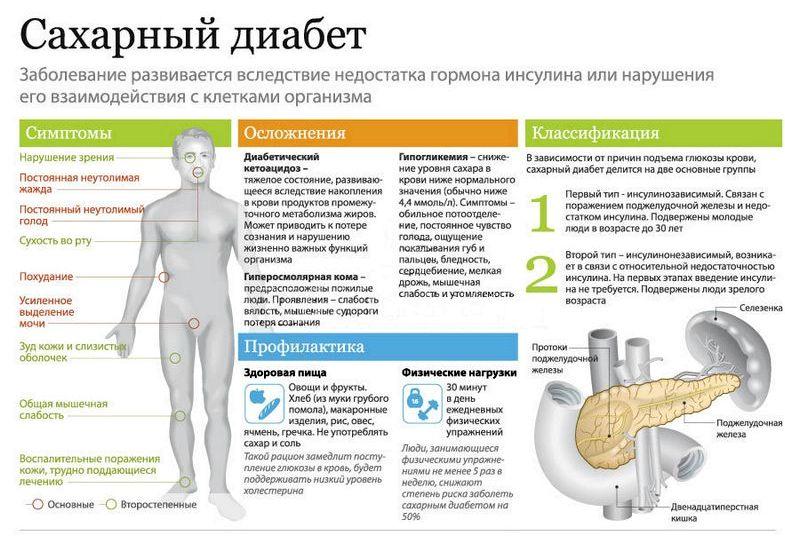
Разрушение сустава может лишить человека возможности передвигаться. Эндопротезирование позволяет продлить активность человека, но при сахарном диабете возможны осложнения после операции. Замену суставов проводят только при стабилизации сахара в крови, а также после проведения полного обследования и предоперационной подготовки.

Суть процедуры
Операция по эндопротезированию представляет из себя частичную или полную замену сустава искусственным имплантатом из высокотехнологических материалов.
Эндопротез имеет анатомическое строение, а при правильно проведенном оперативном вмешательстве и должном восстановлении человек практически не испытывает ограничений в движении. Современная медицина позволяет заменить следующие суставы:
- Крупные — колено, таз, плечо, локоть.
- Мелкие — суставы пальцев, голеностопа.
Протезы изготавливаются из медицинских сплавов и неметаллических материалов. Они высокопрочны, хорошо приживаются и не наносят вред организму. Срок службы искусственного компонента колеблется от 10-ти до 30-ти лет. Этот показатель зависит от компании-производителя и квалификации хирурга. По истечении этого срока эндопротез заменяют.
Металлическая часть изготавливается из титанового сплава или высоколегированной железо-хром-алюминиевой стали. Титановый сплав применяют в скользящих деталях протеза, например, головки бедренной кости. В кости фиксируется медицинским цементом. Для поверхностей скольжения, прокладок между компонентами верхней и нижней кости применяется высокопрочный полиэтилен или керамика.
Стандартное оперативное вмешательство длится около 2-х часов. Если принято решение проводить поверхностное протезирование, поверхности костей сустава обтачиваются, на них, как коронка на зуб, надевается эндопротез. Этапы полного протезирования:
- Больной сустав удаляется.
- Шейка и головка кости бедра удаляется.
- На место удаленных частей устанавливаются компоненты эндопротеза.
- Проводится рассверливание вертлюжной впадины.
- В место сверления закрепляют впадину эндопротеза. Для фиксации пользуются шурупами или цементом.
- Проверяется функционал.
- Операционная рана послойно ушивается.
- Устанавливается дренаж для отведения из прооперированного места крови.
В восстановительный период больному вводятся обезболивающие и антибиотики, между ног устанавливается валик для фиксации конечности. Шевелиться разрешается в первые сутки. Начиная со вторых суток пациент потихоньку присаживается, делает статические и дыхательные упражнения. На третий день позволяется понемногу ходить с опорой. На 10-е сутки снимаются швы.
Показания
Замена показана людям с травмами и болезнями суставных аппаратов, из-за которых постепенно теряется двигательная функция, например:
- переломы шейки бедра;
- ложный сустав;
- дисплазия;
- внутрисуставный перелом;
- асептическое омертвение головки кости бедра;
- артриты, остеопорозы.
Особенности эндопротезирования при сахарном диабете
Эндопротезирование тазобедренного сустава при сахарном диабете проводится:
- после нормализации сахара в крови;
- если нет противопоказаний;
- когда диабет скомпенсирован.
Возрастает риск осложнений у пожилых пациентов, а также если стаж диабета более 10-ти лет. Лишний вес может стать причиной отказа в эндопротезировании, так как в этом случае затруднен доступ к пораженной области. В итоге тяжелее проходит приживаемость и восстановление по причине высоких нагрузок.
Успех операции зависит от таких условий:
- наличие необходимого оборудования;
- качество предоперационной подготовки;
- правильность подбора протеза;
- квалификация медиков.
Риск осложнений
Успешные операции по установке эндопротезов проводят повсеместно. Особенно хорошие отзывы об израильских и немецких специалистах, которые используют передовые технологии и материалы. Операция недешевая, однако при ее помощи можно вести активную жизнь без физических ограничений. Часто операция — последнее средство, на которое может рассчитывать больной человек.
Сахарный диабет — это состояние, которое вызывает увеличение (и снижение) уровня сахара в крови и может привести к проблемам нервной системы, сосудистой системы и иммунной защиты. Среди наиболее распространенных операций — замена коленного сустава, замена тазобедренного сустава и замена плеча.

Люди с сахарным диабетом или повышенные уровни глюкозы в крови даже без диагноза диабета требуют тщательного планирования, чтобы помочь предотвратить осложнения в результате плохо контролируемого уровня глюкозы в крови. С положительной стороны, усилия по борьбе с диабетом и улучшению уровня глюкозы могут оказать положительное влияние на снижение рисков, связанных с хирургией.
Повышенный уровень сахара в крови
Примерно у 8% людей, проходящих замену сустава, есть диабет типа I или типа II. Наличие диагноза диабета увеличивает риск. Кроме того, это увеличение риска коррелирует с тем, насколько хорошо (или плохо) контролируется уровень глюкозы в крови во время операции. Диагноз диабета не означает, что вы не можете пройти операцию, это просто означает, что риск операции может быть несколько выше, и все возможное должно быть сделано для сведения к минимуму повышенного риска осложнений.
Диабет вызывает проблемы для сосудистой, нервной и иммунной систем организма. Микрососудистое заболевание (повреждение самых маленьких кровеносных сосудов) может ограничить кровоток и доставку кислорода в место хирургического разреза. Измененная иммунная функция может не только ухудшить иммунную систему организма, но и сделать организм более восприимчивым к укрытию бактериальной инфекции.
Хирургические результаты людей с диабетом, как правило, хуже, чем у людей без диабета для различных хирургических процедур, а не только для замены сустава. Исследования продемонстрировали повышенный риск при ортопедических операциях, включая хирургию стопы, операцию позвоночника и операцию по перелому. При других хирургических манипуляциях также есть повышенный риск для диабетиков. Опять же, эти результаты, как правило, коррелируют с серьезностью состояния с точки зрения того, насколько хорошо или плохо может контролироваться уровень глюкозы в крови.
Воздействие на риски операции
Существует несколько способов воздействия людей с диабетом при замещении сустава. Диабет увеличивает риск ряда осложнений, а не только одного. Некоторые из наиболее важных проблем, наблюдаемых у пациентов с диабетом, включают:
- Более высокий риск заражения: риск заражения является одним из наиболее важных аспектов операции по замене сустава. Когда происходит инфекция, практически всегда необходима дополнительная операция, и часто необходимо удалить имплантаты, чтобы вылечить инфекцию.
- Более высокий риск проблем с заживлением ран: исцеление хирургического разреза кажется простым, но стойкий дренаж, некроз раны могут возникать у людей с диабетом. Неизлеченный хирургический разрез является причиной инфекции у людей с заменой суставов.
- Более высокий риск медицинских осложнений: многие медицинские условия, включая пневмонию, инфекции мочевых путей и легочную эмболию, могут быть более вероятными у людей с диабетом.
- Повышенный риск переливания: переливание становится все более редким после стандартной замены суставов. С помощью новых лекарств и методов вероятность переливания значительно снизилась. Однако риск у людей с диабетом выше.
- Повышенный риск смертности: об этом страшно подумать, и хотя риск смертности, связанный с заменой суставов, очень мал, он не равен нулю. Кроме того, люди с плохо контролируемым диабетом имеют более высокий риск смертности с плановой хирургией, такой как замена суставов.
Контроль уровня глюкозы в крови
Есть хорошие новости! Нет сомнений в том, что людям с трудным контролем уровня сахара в крови часто приходится сталкиваться с трудными медицинскими проблемами. Оптимизируя контроль уровня сахара в крови, как в краткосрочной, так и в долгосрочной перспективе, риск замены сустава не должен резко возрастать.
Многие исследования показали, что риски, упомянутые в этой статье, очень тесно коррелируют с тем, насколько хорошо контролируется уровень сахара в крови. Это справедливо для контроля сахара в крови в течение месяцев перед и после операции и в дни операции. Поэтому усилия по стабилизации и контролю уровня сахара в крови через диету, физические упражнения, лекарства и другие средства могут помочь предотвратить осложнения, связанные с хирургией замены.
Уровни сахара в крови обычно измеряются одним из двух способов:
- Уровень глюкозы: Уровень глюкозы в крови обычно измеряется натощак (незадолго до еды, а не после) и около 70-100. У людей с хорошо контролируемым диабетом это число может находиться в диапазоне 90-130. Уровень глюкозы в крови может резко возрасти, особенно у людей с диабетом. После еды у диабетика нередко бывает около 200, тогда как у людей без этого состояния уровень глюкозы в крови обычно не превышает 125.
- Гемоглобин A1c : гемоглобин A1c, или HbA1c, является показателем среднего уровня глюкозы в крови в течение месяцев, предшествующих тесту. Это не дает моментальный снимок момента времени, а скорее общее ощущение того, насколько хорошо или плохо контролируется уровень сахара в крови. У человека без диабета обычно будет уровень гемоглобина A1c примерно 5,0, тогда как у диабетика более 6,5 (хотя есть некоторые разногласия по поводу точного уровня, который определяет диабет, большинство соглашается в диапазоне от 6,5 до 7,0). При работе по регулированию уровня глюкозы в крови изменения в гемоглобине A1c могут занять несколько месяцев.
Обе эти меры могут быть полезны по-разному, но ни одна из них не идеальна. Например, уровень глюкозы в крови более 200 во время замены суставов был признан фактором риска осложнений, даже если A1c хорошо контролируется. Аналогичным образом, наличие нормального уровня глюкозы в крови в день операции при высоком уровне A1c не означает, что вы свободны от риска. Оба теста могут помочь людям справиться с контролем уровня глюкозы и ограничить их риски, связанные с операцией замены сустав.
Некоторые центры создали систему, в соответствии с которой им требуется конкретный результат теста для продолжения операции. Наиболее часто используемым тестом является гемоглобин A1c. В целях обеспечения того, чтобы люди, проходящие замену сустава, достаточно хорошо контролировали диабет, некоторые центры нуждаются в конкретном результате гемоглобина A1c, таком как уровень ниже 7,5 или ниже 8.
Интересно, что гемоглобин A1c, вероятно, не лучший тест для прогнозирования вероятности осложнений, связанных с заменой суставов, но это удобный тест и дает представление о том, насколько хорошо человек может контролировать уровень сахара в крови.
Недавнее исследование реестра замещения плеч у более чем 18 000 пациентов показало, что отсечение в этой группе было гемоглобином A1c 8,0 или выше. У этих пациентов был очень высокий риск глубокой инфекции и проблем с заживлением ран. С положительной стороны, общий риск осложнений в этой группе из 18 000 пациентов был очень низким (около 1 процента), и хотя риск был почти вдвое у людей с A1c более 8, риск был все еще только около 2 процентов.
Тысячи людей с диабетом каждый год успешно проходят трансформирующую суставную операцию по замене суставов. Хотя могут быть повышенные риски хирургических осложнений, можно управлять этими рисками. Считается, что контроль уровня сахара в крови, особенно во время операции, является самым важным фактором. Люди с диабетом не должны опасаться замены сустава, но им следует работать со своими врачами, чтобы оптимизировать контроль за сахаром в крови, чтобы снизить риск.
Сахарный диабет (СД) – одно из самых сложных заболеваний, которое сопряжено высокими хирургическими и анестезиологическими рисками. Тем не менее данная патология не является абсолютным противопоказанием к замене суставов эндопротезами (ЗСЭ). Качественная подготовка пациента с диабетом к операции, идеально спланированный ход операционного процесса, правильная реабилитация позволяют существенно минимизировать вероятность развития осложнений и вернуть полноценную двигательную активность.
Суть проблемы
Среди всех последствий у диабетиков, которым проводят операции, лидируют гнойные и инфекционные поражения в пределах операционной травмы. Замена сустава относится к открытой хирургической процедуре, а потому вызывает большие опасения у ортопедов за состояние и заживление раневой поверхности в послеоперационном периоде.
- По причине плохого капиллярного кровообращения, ставшего следствием нарушенного синтеза инсулина поджелудочной железой, отмечается замедленная регенерация даже незначительных поверхностных ран у весомой части людей с диабетом. Операционная рана при данном вмешательстве – не царапина, а хоть и не длинный, но глубокий разрез мягкотканных структур до пораженной костно-суставной области. Медленное сращение шва, которое еще может быть вызвано ослабленным иммунитетом, повышает вероятность местного развития инфекции, язв, гнойного абсцесса. При таких поражениях увеличиваются риски сепсиса и несостоятельности вживленного имплантата (отторжение, нестабильность, вывих эндопротеза и т. д.).
- Второй момент: при продолжительном течении диабета сосуды и сердце патологически изменены, функциональные способности легких, почек снижены на почве длительной гипергликемии. А это несет дополнительные риски, чаще провоцируемые наркозом. Аритмический криз, инфаркт, коронарная недостаточность, асфиксия, пневмония, тахикардия, прогрессирующая ХПН и др. – очередные реакции, которые могут последовать в ответ на оперативное вмешательство. Их может вызвать, например, введенный препарат анестезии или обычная кровопотеря.
- В условиях наркоза не исключается возникновение гипогликемии – крайне опасного состояния для жизни пациента, провоцирующего кому. Оперирующая бригада должна уметь не только быстро устранить гипогликемический синдром, но и дифференцировать резкое падение сахара в крови от других проблем (инсульт, передозировка медикаментов и др.). Гипергликемия не меньше предрасполагает к неблагополучным последствиям (раневым инфекциям, токсическим состояниям, сердечным поражениям, пролежням и др.), причем как во время, так и после операции.
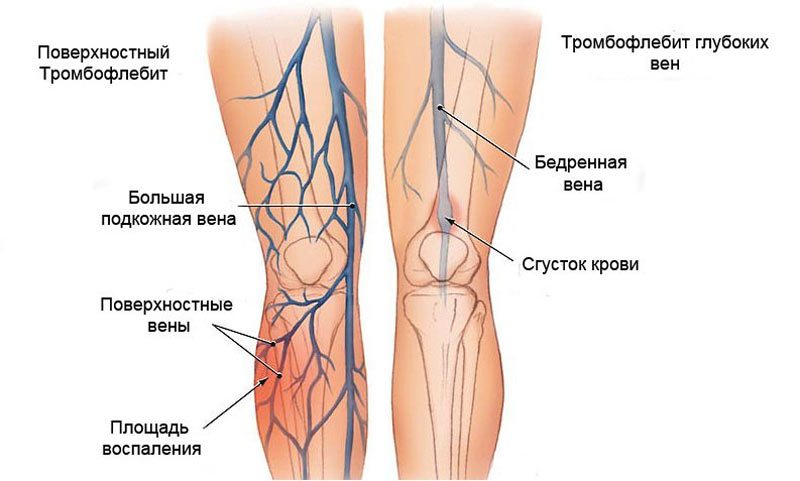
- В нижних конечностях, суставы которых чаще всего требуют протезирования, кровообращение при сахарном диабете снижено. Это может усложнить послеоперационное восстановление тромбозом ног, атрофией мышц, двигательной контрактурой. Тромбозы чреваты закупоркой легочной артерии вследствие отрыва тромба и его миграции по сосудистому руслу в легкие. Атрофия и контрактуры – стойкой ограниченностью движений или медленной динамикой восстановления функций подвижности прооперированной конечности.
Хирург, анестезиолог, эндокринолог, физиотерапевт совместными усилиями должны организовать весь лечебный процесс так, чтобы он прошел как можно комфортнее для пациента, без серьезного метаболического стресса. Успех эндопротезирования напрямую зависит от уровня компетенции, опыта, ответственности специалистов, работающих в стационаре, где надлежит оперироваться человеку с диабетом.
Подготовка пациентов с диабетом к замене суставов
Плановое вмешательство выполняется только на фоне компенсированного сахарного диабета. Перед срочной хирургической помощью, например, перед заменой сустава по причине перелома шейки бедра, важно достигнуть в кратчайшие сроки максимально возможного сокращения декомпенсации заболевания. Самостоятельная коррекция состояния недопустима!
Все подготовительные мероприятия пациент проходит под контролем опытного медперсонала больницы. Нельзя не подчеркнуть, что еще на этапе планирования нужно заниматься предложенной физинструктором ЛФК и безукоризненно придерживаться лечебной диеты (по Певзнеру, стол №9). Длительность подготовки зависит от тяжести патологии, возраста, веса больного, сопутствующих заболеваний в анамнезе, прочих индивидуальных критериев.
Для снижения периоперационного риска перед заменой сустава всем без исключения больным с сахарным диабетом 1 и 2 типа, помимо стандартного комплекса обследования, рекомендуется диагностика на:
- гликемический индекс;
- гликолизированный гемоглобин;
- кетонурию (ацетон);
- уровень гидратации;
- степень КЩС (бикарбонат, РН – минимум);
- содержание калия и натрия;
- работу сердечной мышцы путем ЭКГ, измерения АД;
- продукт креатин-фосфатной реакции;
- протеинурию (белок в моче);
- скорость клубочковой фильтрации;
- нейропатию мочевого пузыря, желудочно-кишечного тракта;
- свертываемость крови;
- ретинопатию (нарушение кровоснабжения сетчатки глаз).
Выявленные в результате первичной диагностики нарушения в течение определенного срока корректируют посредством выгодной инсулинотерапии или приема ПССП. Вместе с ними применяется целевая терапия медикаментами сопутствующих патологий до стойкой компенсации основной болезни и ее последствий.
Эндопротезирование — хирургическое вмешательство, которое требуется человеку при выраженном разрушении тазобедренного сустава. Это единственный способ вернуться к активному образу жизни, выполнять свои профессиональные обязанности и даже заниматься спортом. По отзывам пациентов, только после эндопротезирования тазобедренного сустава они смогли полностью избавиться от болей в состоянии покоя и при ходьбе, хромоты и утренней скованности движений.
Особенности эндопротезирования
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
При тяжелом поражении тазобедренного сустава (ТБС) воспалительной или дегенеративно-дистрофической патологией консервативные методы неэффективны. Человек постепенно утрачивает способность к самостоятельному передвижению. А от болей невозможно избавиться надолго даже с помощью сильнодействующих анальгетиков. В таких случаях пациентам показано эндопротезирование — замена разрушенного сустава ТБС имплантатом.
На этапе предоперационной подготовки больной принимает назначенные хирургом препараты, занимается лечебной физкультурой и гимнастикой. За счет укрепления мышц, восполнения запасов витаминов и микроэлементов удается избежать послеоперационных осложнений. Врач-реабилитолог заранее учит пациента ходьбе на костылях, подъему из положения сидя и лежа, навыкам глубокого диафрагмального дыхания.
Операция длится недолго, а сразу после нее начинается продолжительная реабилитация. Пациент постоянно разрабатывает прооперированную ногу, много ходит для формирования утраченных правильных двигательных стереотипов. Примерно через 3-4 месяца полностью восстанавливается функциональная активность ТБС и ноги.
Плюсы и минусы
Как и у любого хирургического вмешательства, у эндопротезирования ТБС есть свои достоинства и недостатки. Благодаря инновационным технологиям операции все чаще проводятся малоинвазивными методами, с минимальным повреждением кожи и подлежащих мягких тканей. Послеоперационный шов после такого вмешательства небольшой. Он быстро заживает, не оставляя на коже шрамов и рубцов.

- риск послеоперационных осложнений;
- длительный период реабилитации;
- необходимость замены эндопротеза через 10-15 лет.
Почему может потребоваться эндопротезирование
Ортопеды, ревматологи, травматологи всегда учитывают вероятность послеоперационных осложнений, поэтому часто пытаются вылечить патологию, поразившую ТБС, консервативными методами. Такая терапия не всегда бывает успешной, и пациенту рекомендуется хирургическое вмешательство. В каких случаях показано эндопротезирование:
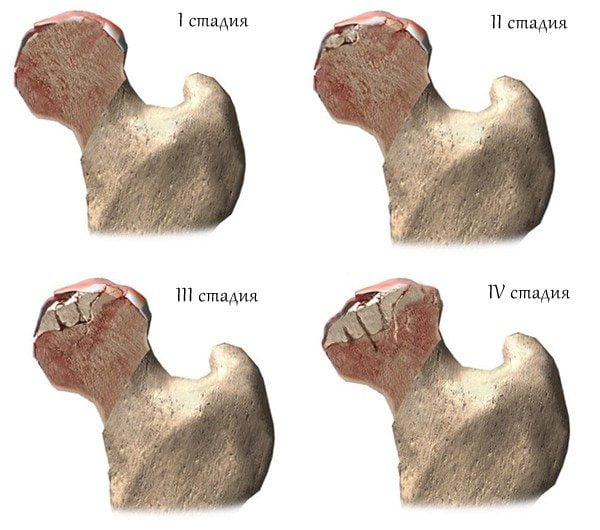
- асептический некроз головки бедренной кости;
- диспластический коксартроз;
- переломы бедренной кости;
- формирование ложных суставов;
- деформация вертлужной впадины после травм;
- хронические формы артритов, в том числе ревматоидный полиартрит;
- болезнь Бехтерева с поражением тазобедренного сустава;
- полное или частичное обездвиживание сустава — анкилоз;
- несросшиеся переломы шейки бедра.
Необратимые изменения в тазобедренном суставе характерны для патологий 2-3 степени тяжести. При сильном разрушении ТБС врачи рекомендуют не тратить время на заранее бесперспективное консервативное лечение, а сразу установить эндопротез.
Об ожиданиях от операции, протезах и специалистах
Эндопротезирование пройдет успешно, если сделан правильный выбор профильного отечественного или зарубежного медицинского учреждения. Его штат должен быть укомплектован высококвалифицированными хирургами, ежедневно выполняющими сложные операции. В хороших клиниках обязательно есть опытные врачи-реабилитологи, которые помогут пациенту быстро восстановить прооперированную ногу. Необходимо потратить достаточное количество времени для изучения отзывов людей, перенесших эндопротезирование тазобедренного сустава.
Обязательны консультации со специалистами клиники, беседа с хирургом. После изучения результатов диагностики могут потребоваться дополнительные исследования для определения необходимого пациенту вида имплантата. Эндопротезы состоят из следующих компонентов:
- чашка, замещающая вертлужную впадину тазовой кости. Деталь выполнена из керамики или полимерного материала;
- металлическая шарообразная головка, покрытая слоем керамики, обеспечивающая плавное скольжение других структур искусственного сустава при ходьбе;
- ножка из металла, имитирующая шейку и верхнюю треть бедренной кости.
Материалы, используемые при изготовлении эндопротеза, достаточно инертны, совместимы с тканями организма человека. Ранее часто практиковалось однополюсное эндопротезирование. Так называется операция, при проведении которой заменяется только разрушенная головка бедренной кости. Из-за высокой вероятности дальнейшего повреждения вертлужной впадины в последнее время прибегают к двухполюсному протезированию. Устанавливается имплантат, заменяющий все части ТБС. Эти протезы надежно фиксируются в костных структурах, отлично адаптируются к последующим нагрузкам при движении.
Способы фиксации эндопротезов
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
На эффективность хирургического вмешательства влияет не только вид эндопротеза, но и способ его фиксации. Ведь от того, насколько прочно он будет сцеплен с костными тканями, зависит и срок эксплуатации, и качество службы, в том числе выполнение функций опоры и обеспечения необходимого объема движений.

Несмотря на то что способ фиксации определяется заранее, хирург может изменить мнение при осмотре операционного поля.
| Способ фиксации эндопротеза ТБС | Характерные особенности |
| Цементная | Во время операции применяется специальный биологический клей, после застывания обеспечивающий прочное крепление костей к элементам эндопротеза |
| Бесцементная | Имплантат фиксируется с помощью специальных приспособлений, в конструкции которых предусмотрены множественные мелкие выступы, углубления, неровности, отверстия. С течением времени они заполняются костными тканями. Таким образом, протез становится единым целым с костными структурами |
| Смешанная | В фиксации сочетаются цементный и бесцементный методы. С помощью цемента ножка закрепляется в кости бедра. А чашка устанавливается ввинчиванием в вертлужную впадину |
Недостатком цементной фиксации является высокая температура при застывании биологического клея. Под ее воздействием могут повреждаться костные ткани, а эндопротез — смещаться в сторону таза. Достоинством этого способа крепления становится более быстрая реабилитация пациента, чем при бесцементной фиксации. Поэтому хирурги часто отдают предпочтение сочетанию цементного и бесцементного методов эндопротезирования.
Что происходит во время операции
Начальный этап эндопротезирования — обезболивание. Практикуется эпидуральная анестезия и общий наркоз. Для пожилых пациентов, страдающих от хронических патологий, предпочтительней первый способ. Под эпидуральной анестезией человек находится в полном сознании, но не ощущает никакой боли. Он слышит постукивание молоточков, звук сверла, разговоры хирургов, занимающихся установкой эндопротеза.
После доступа к операционному полю врач вскрывает суставную капсулу, выводит наружу головку бедренной кости и выполняет ее резекцию. После моделирования кости хирург обрабатывает вертлужную впадину, удаляя остатки хряща. На завершающем этапе операции производится фиксация имплантата, наложение швов, установка активного аспирационного дренажа.
Возможные осложнения
Осложнения после замены ТБС имплантатом возникают достаточно редко.
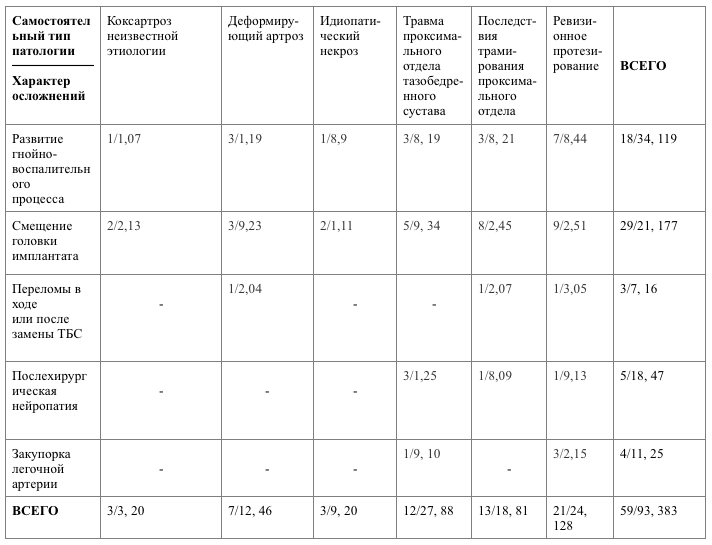
Иногда развивается инфекционный процесс с накоплением гнойного экссудата из-за проникновения в послеоперационную рану стрептококков, стафилококков, патогенных грибков, активизации герпесвирусов. Возможна закупорка тромбом кровеносного сосуда, нарушение кровообращения на определенном участке ноги. Для профилактики подобных осложнений пациентам при обработке швов используются антисептики, внутрь принимаются антибиотики и антикоагулянты.
Стоимость операции
Стоимость операции устанавливается отечественной или зарубежной клиникой. Рассчитывается она индивидуально с учетом выраженности патологии, цены эндопротеза и материалов, используемых при проведении операции:
- однополюсное эндопротезирование — от 25000 до 240000 рублей;
- первичное тотальное эндопротезирование тазобедренного сустава — от 23000 до 250000 рублей;
- ревизионное эндопротезирование тазобедренного сустава — от 20000 до 350000 рублей;
- закрытое вправление вывиха головки эндопротеза — от 4000 до 25000 рублей.
Также берется в расчет стоимость лабораторных и инструментальных исследований, посуточного нахождения в медицинском центре. Цена возрастет, если реабилитация будет проходить в этой клинике, а не в домашних условиях.
Отзывы специалистов
По отзывам врачей, подавляющее большинство пациентов результатами хирургического лечения довольно. Восстанавливаются все функции тазобедренного сустава, исчезают характерные для его повреждения прихрамывание, укорочение конечности, ограничения отведения и внутренней ротации бедра. Дальнейшая реабилитация с постепенным повышением нагрузок помогает привести в порядок ранее атрофированные мышцы бедра, ягодиц, голени. После установки протеза снижается вероятность двустороннего поражения ТБС из-за неправильного перераспределения нагрузок.
Отзывы пациентов
Эндопротезирование — часто единственный способ избавиться от болей, возникающих в дневные и ночные часы, усиливающихся при ходьбе. Теперь пациенты не отказывают себе в длительных прогулках на свежем воздухе, путешествиях, работе в саду.
Ограничениями являются только те виды спорта и движения, которые связаны с силовыми нагрузками на прооперированную ногу. За счет длительных занятий лечебной физкультурой и гимнастикой нормализуется не только физическое, но и психологическое состояние бывших пациентов. Их связки и мышцы становятся более крепкими, а в результате улучшения кровообращения отступают многие хронические заболевания.
Читайте также:


