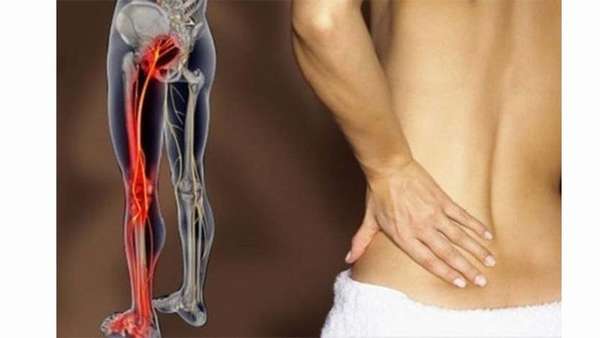
Защемление нерва при эндопротезировании тазобедренного сустава
Защемление седалищного нерва и сопуствующий болевой синдром (ишиас) —, проблема, с которой нередко сталкиваются люди зрелого и пожилого возраста. Чтобы успешно бороться с этой патологией, надо знать, что она собой представляет.
В этой статье мы рассмотрим симптомы и лечение защемления седалищного нерва в тазобедренном суставе.
Почему возникает защемление
Ишиас —, комплекс неврологических симптомов, вызванных компрессией и воспалением седалищного нерва —, самого крупного парного нерва человека, иннервирующего седалищные мышцы.
Он начинается с пояснично-крестцового отдела позвоночника, проходит через ягодичные мышцы, заднюю поверхность бедра до голени, где распадается на две небольшие ветви. Когда костные структуры, мышцы или связки по каким-либо причинам сдавливают этот нерв, возникает сильный болевой синдром. 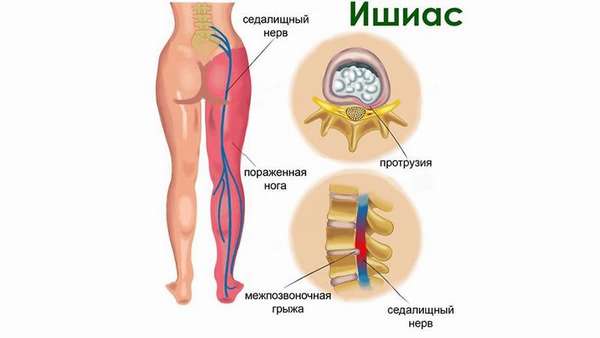
Основные причины защемления:
- остеохондроз позвоночника в пояснично-крестцовом отделе и его осложнения —, протрузии, грыжи и остеофиты, вызывающие сдавление,
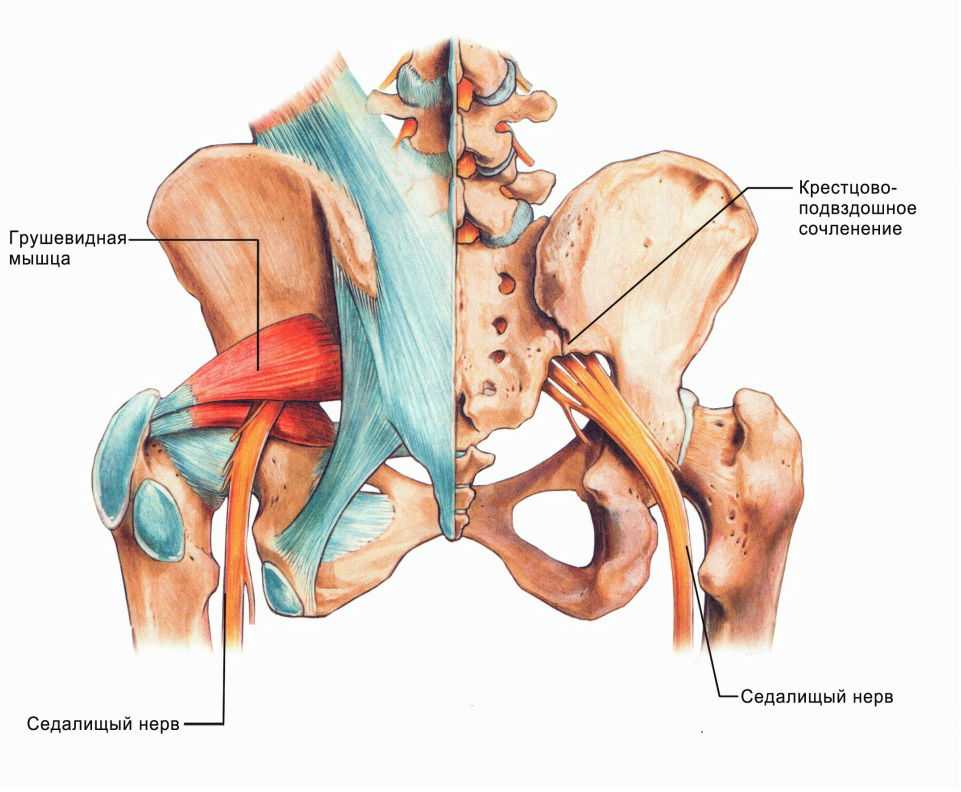
- синдром грушевидной мышцы – возникает спазм мышцы, который зажимает нерв, часто наблюдается при длительной неудобной позе или ходьбе и беге у нетренированных людей,
- опухолевые образования по ходу седалищного нерва,
- травмы в области таза и бедра, болезни суставов,
- врожденные патологии костей,
- ожирение и малоподвижный образ жизни,
- частые ОРВИ и другие инфекционные заболевания.
Повреждение седалищного нерва при уколе происходит при несоблюдении техники выполнения внутримышечных инъекций неопытным человеком.
Совет. Как правильно делать инъекции: иглу вводите в верхне-наружный квадрант ягодицы.
При попадании в нерв возникают жгучая боль, онемение, парестезии и наблюдается свисание стопы. Прослеживается связь между выполнением укола и появлением перечисленных симптомов.
Симптомы
Что такое защемление нерва в тазобедренном суставе?
Это его сдавливание мышечными или связочными тяжами, приводящее к ряду симптомов:
- Боль возникает с одной стороны, симметричность болевого синдрома встречается крайне редко.
- Характерна периодичность боли с резкими приступами прострелов, проходящих от поясничной области до коленного сустава и ниже.
- Чувство легкого покалывания в периодах между прострелами.
- Жжение кожи по задней и наружной поверхностям бедра.
- Онемение, степень которого напрямую зависит от обширности поражения седалищного нерва.
- Симптоматика усиливается в сидячем положении.
- Снижение подвижности и скованность в нижней конечности проявляются в виде прихрамывания. Согнуть и разогнуть ногу в колене затруднительно или невозможно.
- Иногда возникают: повышение температуры, озноб, потливость, слабость.
![]()
Первая помощь
Что делать, если защемило нерв? При появлении в области поясницы резкой боли, которая распространяется на ягодицы и голень, необходим полный покой. Первое, что нужно сделать —, принять удобную позу.
Щадящий двигательный режим предотвращает дальнейшее сдавливание и отечность в месте поражения. Используйте бандаж для фиксации мышц спины.
Если нет противопоказаний, примите нестероидные противовоспалительные препараты: «,Кетонал«,, «,Диклофенак», и другие. После этого обязательно обратитесь к врачу.
В некоторых источниках рекомендуют лёд, грелку или теплые расслабляющие ванны. Однако пока не выяснена истинная причина болевого синдрома, лучше воздержаться от подобных процедур. При воспалении седалищного нерва применение согревающих примочек и разогревающих мазей только ухудшит состояние.
Диагностика
Как правило, диагностика заболевания не вызывает у специалистов затруднений – они ставят диагноз сразу же после осмотра пациента, сбора анамнеза и жалоб больного. Однако поставить диагноз —, только половина дела. Нужно выявить причины нарушения.
Для этого проводится дальнейшая диагностика:
- Рентгенография выявляет грубую костную патологию: смещение позвонков, межпозвоночные грыжи, протрузии, остеофиты, переломы и вывихи.
- Компьютерную томографию назначают, если изменения в костной системе незначительны.
- Если есть противопоказания к КТ, назначают магнитно-резонансную томографию.
- УЗИ органов малого таза выявляет патологии в этой области.
- Электромиография. Процедура заключается во введении в мышцу тонкого электрода. Пациент напрягает и расслабляет мышцу, а врачи определяют есть ли в ведущих к мышце нервах защемление.
- Для выявления опухоли используют исследование с радиоизотопами.
Лечение
Основная цель лечебных мероприятий —, купировать боль и снять воспаление. Для максимального эффекта и исключения рецидива терапия должна быть комплексной и направленной на устранение причины защемления.
В первые дни больной должен придерживаться щадящего режима, спать рекомендуется на жестком матрасе. Из рациона исключают продукты, способные усилить отек: соленые, острые, пряные и копченые.
Медикаментозное лечение ишиаса проводится следующими препаратами:
- НПВС,
- стероидные препараты,
- миорелаксанты,
- мази и гели,
- витамины группы В,
- антидепрессанты.
Нестероидные противовоспалительные препараты снимают воспаление, боль и отек. Из НПВС назначают «,Нимесулид»,, «,Мовалис»,, «,Диклофенак»,, «,Индометацин», и другие.

Стероидные гормональные препараты назначают, если комплекс других медикаментов не принес эффекта. Также эти препараты врач может ввести эпидурально.
Миорелаксанты расслабляют мышцы спины. Используют «,Мидокалм»,, «,Сирдалуд»,, «,Баклофен»,.
Мази и гели применяют месно, нанося на место проявления болей. Перед применением мази или геля прочтите инструкцию, чтобы исключить риск появления аллергических реакций. При появлении таковых прекратите использование средств и обратитесь к врачу.
Местные средства по способу действия и составу делятся на:
- обезболивающие: «,Нурофен»,, «,Найз»,, «,Индометацин»,,
- согревающие: «,Финалгон»,, «,Випросал»,, «,Капсикам»,,
- с комплексным действием: «,Димексид гель»,,
- хондропротекторные мази, которые способствуют регенерации хрящевой ткани при остеохондрозе: «,Хондроитин»,, «,Хондроксин»,,
- гомеопатические мази: «,Вирапин»,, «,Живокост»,.
Витамины группы В поддерживают работу нервной ткани. Часта назначают комплексные препараты в виде инъекций или внутрь.
Антидепрессанты помогают человеку расслабиться, снять болевой синдром, справиться с невротическими реакциями, вызванными болезнью.
Как лечить воспаление седалищного нерва в домашних условиях? Посоветовавшись с лечащим врачом, используйте народные средства. Применяйте компрессы, гели и мази домашнего приготовления наружно, а также отвары из лекарственных трав внутрь.
- Компресс с картошкой и хреном накладывают слоем 1,5 см на смазанную растительным маслом поясницу. Для приготовления используется небольшой корень хрена, столько же сырой картошки и ложка меда. На компресс накладывают марлю и полиэтиленовый кулек на 1 час.
- Мазь на основе меда: медицинский спирт или водка – 250 грамм, 1 ст. ложка соли (можно морской), 1 ст. ложка меда, сок свежей редьки – 5 ст. ложек. Все смешать, полученную мазь наносить на больную мышцу.
- Растирка из водки делается путем добавления к 0,5 л водки 1 ст. ложки чесночного масла.
- Отвар из календулы: залить 2 ст. ложки цветков календулы 400 мл кипящей воды и настоять в течение 2 часов под крышкой. Принимать по полстакана перед каждым приемом пищи.
![]()
Физиотерапия и массаж ускоряют выздоровление и помогают на стадии реабилитации. При ущемлении используют магнитотерапию, УВЧ, электрофорез и парафиновые аппликации. К альтернативным методам лечения относятся иглоукалывание, прогревание горячими камнями, постановка пиявок.
При защемлении нерва гимнастика способствует освобождению защемленного нерва, уменьшает болевой синдром, улучшает кровообращение. Упражнения рекомендуют начинать после купирования сильных болей. Сначала выполняют гимнастику в постели, затем переходят к более активным упражнениям. Программу гимнастики обязательно согласуйте с лечащим врачом.
Все упражнения выполняйте плавно, без резких движений. В начале они будут даваться нелегко, поэтому не торопитесь.

При грыжах и смещении позвонков эффективны методы мануальной терапии, которые при умелом исполнении полностью освобождают защемленные нервные корешки. После проведения курса процедур болевые ощущения уходят, улучшается подвижность суставов.
Защемление нерва в тазобедренном суставе при беременности на поздних сроках происходит в результате сдавления растущей маткой крестцового сплетения, откуда выходит нерв.
В сопутствующие причины входят нарушение кровотока в полости малого таза, смещение органов брюшной полости, увеличение физической нагрузки на пояснично-крестцовый отдел позвоночника. Кости таза расходятся в стороны с целью подготовки родовых путей.
Чтобы избежать защемления седалищного нерва при беременности, носите специальный бандаж для поддержки живота, выбирайте обувь на низкой подошве, принимайте венотоники для стимуляции кровотока, придерживайтесь щадящего рациона питания.
Профилактика
Профилактические рекомендации для здорового позвоночника:
- старайтесь держать правильную осанку с детства,
- не допускайте тяжелых нагрузок на поясничный отдел позвоночника,
- спите на жесткой поверхности,
- не находитесь долгое время в положении сидя, периодически меняйте позу, делайте разминку,
- берегите себя от переохлаждений,
- укрепляйте мышцы спины, занимаясь физкультурой, плаванием, быстрой ходьбой,
- избегатйте длительного ношения высоких каблуков,
- ведите здоровый образ жизни.
Заключение
Защемление седалищного нерва в тазобедренном суставе сопровождается болью и функциональными нарушениями. При появлении первых симптомов сразу обращайтесь за квалифицированной медицинской помощью.
Для профилактики рецидивов необходимо устранить причину болезни и в дальнейшем вести здоровый образ жизни, укреплять спину физическими упражнениями, правильно распределять нагрузку при переносе тяжестей, следить за весом.
Повреждение седалищного нерва возникает у 0,3-0,5% пациентов, которые перенесли операции на тазобедренном суставе. Обычно данное осложнение развивается после эндопротезирования ТБС или остеосинтеза. Практически у всех больных врачи выявляют нейропатию седалищного нерва по малоберцовому типу.
Неврологические расстройства – это сравнительно редкие осложнения операций на тазобедренном суставе. Они возникают гораздо реже, чем послеоперационные гематомы, некроз краев раны и парапротезные инфекции.
Причины повреждения седалищного нерва
Патология возникает вследствие неточностей при подборе эндопротеза, интраоперационных ошибок хирургов или в результате осложнений, допущенных медицинскими работниками на этапе послеоперационной курации пациентов. Отметим, что появление неприятных симптомов обычно не связано с истинным повреждением нервного ствола.
В зависимости от механизма развития выделяют два вида нейропатии седалищного нерва:
- Ишемическая. Возникает из-за сдавления нервного ствола отечными тканями, травмированными в ходе операции. Данное осложнение особенно часто развивается у лиц со слаборазвитой подкожно-жировой клетчаткой и мышцами.
- Тракционная. В ходе эндопротезирования хирург обязательно выполняет тракцию(вытяжение) бедра при пробном и окончательном вправлении головки в суставную впадину. При чрезмерных усилиях врача данная манипуляция вызывает повреждение нервного ствола.
Появление у пациента неврологических нарушений непосредственно после хирургического вмешательства обычно указывает на острую тракционную невропатию. Если симптомы проявляются на вторые-третьи сутки – значит у больного развилась отсроченная ишемическая нейропатия, обусловленная компрессией и кислородным голоданием нерва.
Симптомы и методы диагностики
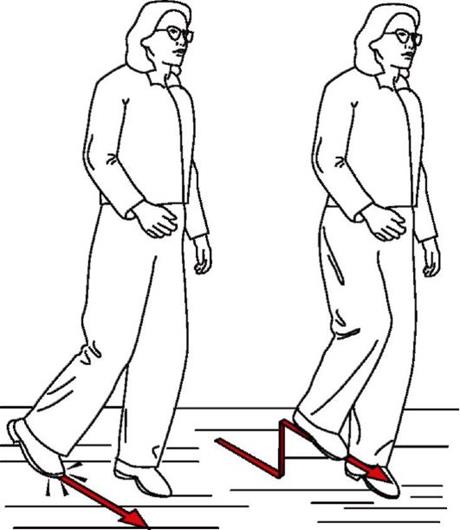
Выраженность клинической картины заболевания напрямую зависит от уровня и объема повреждения седалищного нерва. В большинстве случаев пациентов беспокоят нарушения чувствительности передне-боковой поверхности голени и тыльной поверхности стопы. Иногда в этой зоне появляется жгучая боль. Также у человека нарушается походка, что существенно затрудняет послеоперационную реабилитацию.
Особенности ходьбы больного:
- провисание стопы при подъеме ноги;
- невозможность стать на пятку;
- потребность высоко поднимать ногу при ходьбе.
Пациенты с неврологическими расстройствами после эндопротезирования требуют тщательного обследования. Их обязательно осматривает невропатолог. Для исключения скрытых переломов и инородных тел больным проводят рентгенографию.
Основные принципы лечения нейропатии
Для борьбы с патологией врачи используют обезболивающие, спазмолитические, антигипоксические средства, мембранопротекторы, антиоксиданты, биостимуляторы, антиагреганты. Лекарства данных групп купируют неприятные симптомы, облегчают самочувствие пациента и способствуют восстановлению нервных волокон.
Препараты, которые назначают при появлении первых признаков нейропатии:
- Трамадол. Относится к группе сильных опиоидных анальгетиков. Препарат оказывает мощное обезболивающее действие, что очень актуально в послеоперационном периоде.
- Актовегин. Лекарство стимулирует обменные процессы в тканях, ликвидирует последствия ишемии, запускает регенерацию.
- Мидокалм. Относится к миорелаксантам с центральным механизмом действия. Снимает мышечные спазмы, тем самым облегчая состояние пациента.
- Нейромультивит. Содержит комплекс витаминов группы В. Эти вещества положительно влияют на нервную ткань, а в больших дозах оказывают еще и обезболивающий эффект.
- Мильгамма. Помимо витаминов В1, В6 и В12 содержит еще и Лидокаин. Благодаря этому препарат быстро и эффективно купирует боль в прооперированной ноге.
Вместе с медикаментозной терапией больным назначают массаж нижних конечностей. Сеансы стимулируют метаболизм, улучшают крово- и лимфоток в мягких тканях. Благодаря этому нервные волокна восстанавливаются гораздо быстрее. В борьбе с нейропатией очень эффективна и гипербарическая оксигенация (ГБО). Суть процедуры заключается в глубоком насыщении тканей кислородом. Это облегчает боль, препятствует гибели нервных клеток и стимулирует рост новых кровеносных сосудов.
Высокую эффективность в лечении послеоперационных повреждений седалищного нерва показала электронейромиостимуляция. Во время процедур врачи искусственным путем вызывают сокращение мышц нижней конечности. Это помогает восстановить функции мышечной и нервной ткани. Для проведения электронейромиостимуляции в разных больницах и клиниках используют различные аппараты.
Любопытно! Не так давно российские ученые разработали и запатентовали уникальный метод нейростимуляции. Его суть заключается в имплантации 2-3 временных электродов (эпидурального, эпиневрального, в месте проекции малоберцового нерва). С их помощью электростимуляцию проводят два раза в сутки на протяжении 14 дней.

Профилактика неврологических осложнений
Чтобы избежать повреждения седалищного нерва врачам нужно очень внимательно подходить к предоперационному проектированию имплантации. Если возникнет необходимость, им следует решить вопрос о замене рашпиля ножки протеза на меньший размер. В последующем это позволит избежать лишних тракций в ходе операции.

- Что это и чем опасно
- Статистика осложнений в процентах
- Дифференцирование боли: норма или нет
- Главные факторы риска
- Понятие и способы лечения последствий
- Симптоматика в таблице
- Профилактические меры
Что это и чем опасно
Под защемлением нервных волокон в тазобедренном суставе понимают сдавливание связочными (мышечными) тяжами, поврежденными и смещенными тканями, опухолями нервов. Патология с одинаковой частотой развивается у женщин и мужчин.
Опасность заболевания в том, что его проявления схожи с симптоматикой других патологий. Так, мужчины могут подозревать у себя нарушения в урологической сфере, а женщины – в гинекологической. Дифференцировать заболевание способен грамотный доктор после диагностики.
Статистика осложнений в процентах
Они развиваются не по вине хирурга, а самого пациента, который не продолжил реабилитацию или не придерживался особенного физического режима уже по окончании восстановления. Ухудшение состояния происходит уже дома, когда нет того внимательного контроля со стороны врачей, что был в клинике.
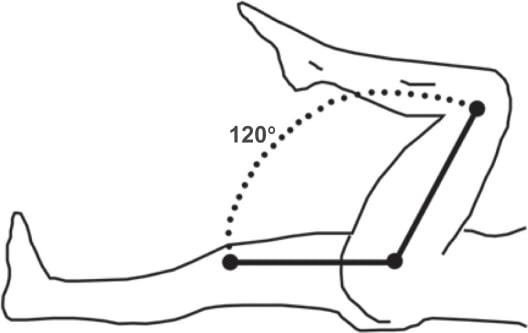
Если Вам провели операцию, прошло достаточно времени, но нога не может повторить амплитуду движения здоровой конечности, то это результат отсутствия реабилитации.
Дифференцирование боли: норма или нет
Боли после эндопротезирования тазобедренного сустава будут наблюдаться в раннем периоде, ведь организм пережил серьезнейшую ортопедическую операцию. Болезненный синдром в течение первых 2-3 недель является естественной ответной реакцией организма на недавно перенесенную операционную травму, что не считается отклонением.
Пока операционная травма не заживет, мышечные структуры не придут в норму, пока кости вместе с эндопротезом не станут единым кинематическим звеном, человек будет испытывать какое-то время дискомфорт. Поэтому назначают хорошее обезболивающее средство, которое помогает и легче перенести раннюю болезненную симптоматику, и лучше сконцентрироваться на лечебно-реабилитационных занятиях.
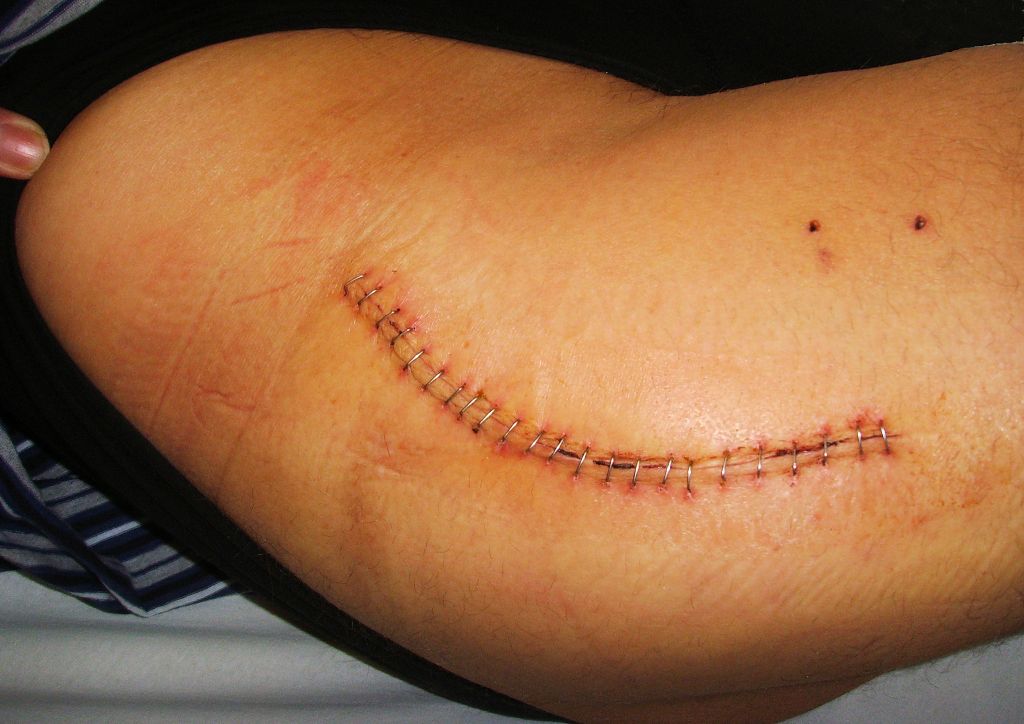
Хорошо заживающий шов после операции. Он ровный, бледный и не имеет выделений.
Болевые ощущения должны быть дифференцированы и обследованы: что из них – норма, а что – реальная угроза. Это может сделать оперировавший хирург. Задача пациента – при любых некомфортных признаках оповещать врача-ортопеда.

Следует и отметить, что при защемлении седалищного нерва боль носит односторонний характер. При защемлении бедренного нерва боль отдает в поясницу и распространяется вниз до голени. Резкая боль возникает при надавливании на паховую связку. Иногда это нарушение путают с артритом, поскольку больной не может согнуть коленный сустав. Но различить это состояние можно по косвенным признакам, в том числе и по характеру боли.
При защемлении нерва страдает и четырехглавая мышца бедра. Она заметно слабеет и может вовсе атрофироваться, если лечению не уделили достаточного внимания.
Главные факторы риска
Хирургическое вмешательство, не исключает осложнения, причем серьезные. Особенно если были допущены ошибки в интра- и/или постоперационный период. Даже малые погрешности в ходе операции или в течение реабилитации увеличивают вероятность неудовлетворительной артропластики ТБС. Существуют еще факторы риска, которые повышают предрасположенность организма к послеоперационным последствиям и нередко становятся их причиной:
Отметим, что после замены тазобедренных суставов осложнениям больше подвержены люди пожилых лет, а особенно те, кому за 60. У пожилых пациентов кроме основного заболевания, имеются сопутствующие патологии, которые могут усложнить течение реабилитации, например, снизить резистентность к инфекции. Имеются сниженный потенциал репаративно-восстановительных функций, слабость мышечно-связочной системы, остеопорозные признаки и лимфовенозная недостаточность нижних конечностей.

Пожилым людя сложнее восстанавливаться, но и это делается успешно.
Понятие и способы лечения последствий
Симптомы осложнения после эндопротезирования тазобедренного сустава для лучшего восприятия будут представлены ниже в таблице. Быстрое обращение к врачу при первых подозрительных признаках поможет избежать прогрессирования нежелательных явлений, а в отдельных ситуациях сохранить имплантат без ревизионной операции. Чем запущеннее станет клиническая картина, тем сложнее она будет поддаваться терапевтической коррекции.
Симптоматика в таблице
Процесс иннервации в тазобедренном суставе осуществляется при помощи седалищного, бедренного, кожного наружного, запирательного, верхнего и нижнего нервов. В зависимости от того, какой именно нерв был зажат, определяется ощущаемая больным симптоматика.
Основные симптомы при защемлении выглядят так:
- Боль;
- Слабость;
- Незначительное повышение температуры тела;
- Озноб;
- Недомогание.
Симптомы защемления бедренного нерва:
- Сильная боль, отдающая в поясницу и передневнутреннюю поверхность голени и бедра;
- Нарушение подвижности конечности;
- Онемение;
- Ощущение мурашек;
- Жжение;
- Чувство холода или жара;
- Сухость кожи или же повышенное потоотделение;
- Выпадение волос;
- Хромота.
Ущемление запирательного нерва:
- Спазмы и судороги при ходьбе;
- Уменьшение амплитуды шага;
- Сильный болевой синдром, распространяющийся на зону промежности и зону прямой кишки;
- Невозможность удерживания тела в вертикальном положении;
- Защемление седалищного нерва;
- Болезненность в области всей ноги;
- Невозможность сгибания колена;
- Неподвижность пальцев ног;
- Онемение зоны ягодиц, бедра, голени.
Защемление верхних и нижних нервов:
Вывих (нарушение конгруэнтности) протеза
Локальный инфекционный процесс
Тромбоз и ТЭЛА (тромбоэмболия)
Перипротезный перелом кости
Невропатия малого берцового нерва
Профилактические меры
Осложнения после протезирования тазобедренного сустава гораздо легче предупредить, чем потом заниматься трудоемким и продолжительным лечением, чтобы от них избавиться. Неудовлетворительное развитие ситуации может свести к нулю все старания хирурга. Терапия не всегда дает положительный эффект и ожидаемый результат, поэтому в ведущих клиниках предусмотрена комплексная периоперативная программа профилактики всех существующих последствий.
Инфекции лечатся антибиотиками, что само по себе достаточно вредно для организма.
На предоперационном этапе выполняется диагностика на предмет инфекций в организме, заболеваний внутренних органов, аллергии и пр. При обнаружении воспалительных и инфекционных процессов, хронических болезней в стадии декомпенсации операционные мероприятия не начнутся до тех пор, пока выявленные очаги инфекций не будут вылечены, венозно-сосудистые проблемы не сократят до допустимого уровня, а другие недуги не приведут в состояние стабильной ремиссии.

В настоящее время практически все импланты изготавливаются из гипоаллергенных материалов.
Если имеется предрасположенность к аллергическим реакциям, этот факт исследуется и берется во внимание, так как от него зависит выбор медикаментов, материалов эндопротеза и вида анестезии. На оценке состояния здоровья внутренних органов и систем, возрастных критериев и веса строится весь хирургический процесс и дальнейшая реабилитация.
- медикаментозная элиминация инфекционного источника, полная компенсация хронических недугов;
- назначение за 12 часов определенных доз низкомолекулярных гепаринов для предупреждения тромботических явлений, противотромбозная терапия продолжает осуществляться еще некоторый срок после хирургии;
- применение за пару часов до предстоящей замены ТБС и на протяжении нескольких дней антибиотиков широкого спектра действия, активных в отношении обширной группы болезнетворных микроорганизмов;
- безупречное в техническом плане проведение оперативного вмешательства, при этом с минимальной травматичностью, не допуская значительных кровопотерь и появления гематом;
- подбор идеальной протезной конструкции, которая полностью совпадает с анатомическими параметрами настоящего костного соединения, в том числе корректная ее фиксация под правильным углом ориентации, что в будущем гарантирует стабильность имплантата, его целостность и отличную функциональность;
- ранняя активизация подопечного с целью недопущения застойных процессов в ноге, атрофии мышц и контрактур, включение с первых суток занятий ЛФК и процедур физиотерапии (электромиостимуляция, магнитотерапия и пр.), дыхательной гимнастики, а также качественный уход за операционной раной;
- информирование больного обо всех возможных осложнениях, разрешенных и недопустимых видах физической активности, мерах осторожности и необходимости регулярно выполнять упражнения лечебной физкультуры.

Огромную роль в успешном лечении играет коммуникация пациента с медицинским персоналом. Именно это называется сервисом, ведь когда пациента полноценно инструктируют, то он лучше воспринимает процессы происходящие с его организмом.
Пациент должен осознавать, что не только от степени профессионализма докторов зависит итог операции и успешность восстановления, но и себя самого. После протезирования тазобедренного сустава обойти стороной нежелательные осложнения реально, но исключительно при безукоризненном соблюдении рекомендаций специалистов.
Защемление нерва в тазобедренном суставе сопровождается сильной болью. Лечение возможно с использованием препаратов и физиотерапии, в крайних случаях потребуется операция. Чтобы не запускать болезнь и не допустить осложнений, при первых симптомах нужно обратиться к врачу.

От здоровья тазобедренных суставов зависит двигательная функция человека. Травмы или невралгия, оставшиеся без лечения, приводят к последствиям вплоть до полной невозможности ходить самостоятельно. Защемление нерва в тазобедренном суставе чаще происходит по причине травматического воздействия или беременности. Оно сопровождается сильной болью и требует срочного лечения.
Виды защемления
При сильной боли, отдающей в ногу, сложно определить её источник. Тазовая невралгия делится на два типа в зависимости от того, какой нерв был повреждён:
- тазобедренный;
- наружный кожный;
- запирательный;
- седалищный;
- верхний ягодичный;
- нижний ягодичный.
Причины
Одной из главных причин, по которым происходит защемление нерва в тазобедренном суставе, является остеохондроз в поясничном отделе позвоночника. При заболевании разрушаются хрящи и кости, протираются межпозвоночные диски, могут возникать грыжи. Всё это может привести к ущемлению нервных каналов между мышечными связками или сухожилиями.
Риск невралгии повышается у людей, не привычных к тяжёлым нагрузкам. Слишком долгая ходьба пешком или неправильно подобранная для новичка нагрузка в спортзале легко приведут к спазму грушевидной мышцы, которая давит на седалищный нерв. То же происходит при длительном нахождении в некомфортной позе и при переохлаждении.
Важно! Причиной невралгии становятся онкологические заболевания. Рост опухоли провоцирует защемление нерва.
Воспалительные процессы в районе таза и острые простудные заболевания тоже провоцируют невралгию в суставах. К факторам риска относится и малоподвижный образ жизни, особенно совместно с ожирением. Реже встречается генетическая предрасположенность к болезни, когда к невралгии приводят индивидуальные особенности строения таза и патологии нервной системы.
Отдельной причиной невралгии считается беременность. Это состояние повышает нагрузку на весь организм, особенно на внутренние органы, позвоночник и суставы. Увеличенная в размерах матка давит на соседние органы и на нервные пучки. При неосторожном движении можно спровоцировать резкую боль. Неприятные ощущения усиливаются ещё и болями в спине из-за нагрузок на поясничный отдел позвоночника.

Симптоматика заболевания
Существуют общие симптомы защемления нерва в бедре. Боль при движении и слабость мышц — первые признаки того, что защемило нерв. Болевые ощущения часто усиливаются в ночное время и при высоких нагрузках и резких движениях. Перечень остальных симптомов зависит от того, какой нерв был защемлён:
- Бедренный. Боль распространяется от поясницы до голени, в результате нарушается работа не только тазобедренного, но и коленного сустава. При ущемлении нерва ослабевают мышцы бедра, а при недостаточном лечении есть риск атрофии.
- Наружный кожный. Кроме боли появляется жжение на коже, может возникать чувство мурашек, со временем ощущения усиливаются. Кроме этого, повышается потливость, могут выпадать волосы.
- Запирательный. Болевые ощущения локализованы в бедре и области таза. Эти проявления усиливаются при движении ногой в стороны, в положении сидя и при нахождении конечности на весу. Сложно сохранять вертикальное положение тела из-за слабости в мышцах. Для ущемлённого запирательного нерва характерны мышечные спазмы.
- Седалищный. Больной ощущает онемение в ногах от стопы до бёдер. Если защемлён седалищный нерв, больно сгибать колени, сложно ходить, теряется чувствительность пальцев ног.
- Верхний ягодичный. Боль распространяется в районе поясницы и ягодиц, трудно двигать бёдрами.
- Нижний ягодичный. Болевые ощущения сосредоточены в районе тазобедренного сустава и ягодиц. Больной испытывает трудности с вставанием и при быстром движении.
Читайте также: