Атипичная резекция легкого при туберкулезе это
Целесообразнее всего определять показания к хирургическому вмешательству у больных туберкулезом легких, учитывая клиническую форму заболевания, сроки лечения, эффективность и конечные результаты консервативной терапии.
Первичный туберкулез легких
При любой форме первичного туберкулеза в активной и неактивной фазе (туберкулез внутригрудных лимфатических узлов, первичный туберкулезный комплекс) хирургическое вмешательство производится очень редко. В активной фазе процесса операция возможна в исключительно редких случаях в связи с возникновением легочного кровотечения.
При туморозном бронхоадените операция показана в неактивной фазе, в тех случаях, когда величина казеозных лимфоузлов более 2 см. Хирургическое вмешательство производится после длительного курса антибактериальной терапии. Операция необходима при больших казеомах внутригрудных лимфоузлов для предотвращения реактивации туберкулеза, вероятность которой высокая.
В редких случаях участие хирурга необходимо для устранения поствакцинальных местных осложнений после иммунизации вакциной БЦЖ.
Диссеминированный туберкулез легких
В активной фазе заболевания необходимость операции возникает только при легочном кровотечении. При этом с учетом остроты течения туберкулеза, объема поражения легких, локализации каверн и других факторов производится резекция легкого или коллапсохирургическая операция.
Через 3-4 месяца после начала антибактериального лечения, в период спада активности диссеминированного туберкулеза, при наличии деструкции в легких больной должен быть проконсультирован фтизиохирургом. В этот период возможно выполнение операции коллапсохирургического типа с целью создания условий для более быстрого рубцевания каверн.
При устранении активности туберкулеза после длительного лечения и при наличии каверн с фиброзными стенками возможны операции резекционного типа или органощадящие вмешательства с иссечением каверн.
Операции и в активной и неактивной фазе производятся исключительно редко и только по поводу легочного кровотечения.
Инфильтративный туберкулез легких
При активном процессе необходимость в хирургическом лечении может возникнуть только в связи с легочным кровотечением.
При инфильтративном туберкулезе в фазе распада, в период спада активности, через 3-4 месяца после начала антибактериальной терапии, на основании анализа течения туберкулезного процесса, определения чувствительности микобактерий туберкулеза к химиопрепаратам и предварительных результатов химиотерапии необходимо дать прогностическую оценку конечных результатов консервативного лечения. Фтизиатр должен задать себе вопрос: какой результат будет получен через 6-8 месяцев химиотерапии?. Если за планируемый срок не предполагается рассасывание инфильтративных изменений и рубцевание каверн, то уже через 3-4 месяца после начала лечения больному целесообразно предложить торакопластику с целью создания условий для рубцевания каверн и предотвращения отсевов в другие участки легких. Каверна в эти сроки еще не имеет плотных, фиброзных стенок и поддается спадению после торакопластики. Каверна 8-10-месячной давности имеет плотные стенки и не спадается после коллапсохирургических операций, а резекция легкого в большинстве случаев неприемлема в связи с сохраняющейся активностью туберкулезного процесса.
Туберкуломы (казеомы) легких бывают различной величины. При размерах до 2-3 см в диаметре они обычно характеризуются стационарным (без обострений) течением. Поэтому при таких туберкуломах можно не спешить с хирургическим лечением, возможно, оно не понадобится. При больших туберкупомах (3-6 см) вероятность обострения довольно высокая, поэтомь: хирургическое вмешательство целесообразно. При туберкуломах часто отмечается особое состояние специфической реактивности организма, характеризующееся высоким уровнем устойчивости (иммунитет) и высокой возбудимостью (аллергии). Именно такое состояние специфической реактивности сопровождается склонностью к образованию казеом. Колебание иммунитета и аллергии, находящихся на высоком уровне, вызывает нестабильность течения туберкулезного процесса, но не ведет к тяжелому обострению. Оно возникает, когда резко падает иммунитет. При таком нестабильном течении туберкулезного процесса нельзя без серьезного обоснования снижать защищенность организма хирургическими методами. Но если операция сделана, больной должен длительно лечиться. При туберкуломах легких производятся вмешательства только резекционного типа. Перед операцией назначают 2-4-месячный курс антибактериальной терапии и после операции - 4-6 месячный курс. Следовательно, при туберкуломах общая длительность лечения должна быть такой же, как и при инфильтративном туберкулезе.
Кавернозный туберкулез представляет собой деструктивный процесс с объемом поражения не более одного сегмента. Эта клиническая форма является промежуточной, ее удельный вес составляет не более 1%.
При сохранении чувствительности микобактерий туберкулеза к антибактериальным препаратам целесообразно провести 5-6-месячный курс лечения; если каверна не закрывается, следует произвести операцию резекционного типа.
При наличии устойчивости к химиопрепаратам необходим курс химиотерапии длительностью 3-4 месяца и показана коллапсохирургическая операция (экстраплевральная торакопластика).
Следовательно, первую совместную с хирургом консультацию больного кавернозным туберкулезом необходимо провести не позже чем через три месяца после начала антибактериальной терапии.
Фиброзно-кавернозный туберкулез легких
В прогрессирующем течении фиброзно-кавернозного туберкулеза можно выделить 4 хирургические стадии.
I стадия. Деструктивные изменения в пределах одной доли. Отсевов в другие доли нет. Достигнута стабилизация туберкулеза. Устойчивость микобактерий туберкулеза выявлена не более чем к 1-2-м химиопрепаратам. В этом случае производится удаление доли. Показания к операции прямые.
II стадия. Деструктивные изменения в пределах одной доли. Имеются бронхо- или гематогенные отсевы в соседние доли. Устойчивость микобактерий туберкулеза выявлена не более чем к 2-3-м препаратам. Активность туберкулеза удается подавить. После стабилизации туберкулезного процесса показано удаление доли легкого, иногда в сочетании с торакопластикой по расширенным показаниям. Если активность туберкулезного процесса подавить не удается, то целесообразно выполнить экстраплевральную торакопластику без резекции. После операции каверна не зарубцуется, но может быть достигнута стабилизация туберкулезного процесса.
III стадия. Деструктивные изменения локализуются в верхней и нижней долях одного легкого. Имеются бронхо- или гематогенные отсевы. Отмечается полихимиорезистентность микобактерий туберкулеза. Активность туберкулезного процесса сохраняется, интоксикационный синдром слабо выражен. Отмечается тенденция к медленному прогрессированию туберкулеза. В таких случаях выполняется пульмонэктомия, показания расширенные.
IV стадия. Деструктивные изменения в верхней и нижней долях одного легкого. Активность туберкулезного процесса резко выражена. На фоне фиброзно-кавернозного туберкулеза формируется казеозная пневмония. Имеются отсевы во второе легкое, в котором не исключаются формирующиеся деструктивные изменения. Отмечается полихимиорезистентность микобактерий туберкулеза. Остановить прогрессирование консервативными методами не удается. В таких случаях выполняется пульмонэктомия по срочным (вынужденным) показаниям. Цель операции - удаление казеозно перерожденного легкого вместе с основным массивом инфекции и создание благоприятных условий для ликвидации активности туберкулеза на фоне антибактериального лечения в послеоперационном периоде. Риск операции высокий, но опасность, связанная с быстро прогрессирующим туберкулезом, еще выше.
=================
Вы читаете тему:
Показания к хирургическому лечению больных туберкулезом и хроническими неспецифическими заболеваниями легких
Различные виды резекции легкого являются в настоящее время наиболее радикальным и перспективным видом хирургического лечения многих заболеваний, в том числе туберкулеза.
Резекционную хирургию по поводу туберкулеза легких широко начали применять с 1946 г. после введения в практику туберкулостатических препаратов. В Советском Союзе первую пульмонэктомию больной туберкулезом успешно произвел в 1947 г. Л. К. Богуш. В настоящее время при туберкулезе применяются различные виды резекций: краевые, клиновидные, сегментарные и бисегментарные, лобэктомии и билобэктомии, комбинированные резекции (удаление участков легкого из различных его долей) и полное удаление легкого (пульмонэктомия).
Учение о сегментарном строении легкого, совершенствование наркоза и техники операций, уточнение показаний к ним значительно упростили и облегчили резекции легкого и повысили их эффективность. Применение легочной хирургии при туберкулезе подробно освещено в трудах Л. К. Богуша, И. С. Колесникова, Н. М. Амосова, Н. В. Антелавы, Г. Г. Горовенко.
Общие показания и противопоказания к резекциям легкого. При отборе больных для оперативного лечения хирург и фтизиатр руководствуются следующими данными: клинической формой заболевания, фазой и особенностями течения процесса, его распространенностью, эффективностью предшествующей антибактериальной терапии, наличием и степенью лекарственной устойчивости микобактерий туберкулеза, функциональным состоянием органов дыхания, кровообращения, печени и почек.
Различают показания: прямые, расширенные и жизненные. Прямые показания к резекции легких возникают у больных с ограниченным туберкулезом легких (туберкулома, ограниченная каверна, очаговый туберкулез с распадом), когда длительное антибактериальное лечение дало возможный эффект, но имеющиеся изменения можно ликвидировать только хирургическим путем. По этим показаниям возможно применение резекций ограниченного объема, которые в 95— 98 % случаев приводят к излечению, а риск операционных осложнений минимальный.
Расширенные показания возникают у больных распространенным туберкулезом легких (фиброзно-кавернозный, диссеминированный с распадом) при выделении обычно лекарственно-устойчизых микобактерий туберкулеза. У таких больных длительная массивная антибактериальная терапия, нередко сопровождающаяся различными побочными явлениями токсико-аллергического характера, не может привести к излечению, а у отдельных больных не достигается даже стабилизация процесса. Ввиду распространенности туберкулеза у больных, оперируемых по расширенным показаниям, применяются резекции большого объема — лобэктомия, комбинированные резекции (например, удаление верхней доли и VI сегмента нижней доли), пульмонэктомия. По расширенным показаниям оперируется большинство больных туберкулезом легких.
По сравнению с операциями по прямым показаниям эффективность расширенных резекций ниже (80—85%), процент летальности и частота осложнений — выше, т. е. риск операции больше.
Жизненные показания для резекции легких возникают у больных, у которых характер процесса или осложнения угрожают жизни, и спасти больных можно только операцией. Такие показания чаще всего ставятся при возникновении легочного кровотечения, при казеозной пневмонии или неуклонном прогрессировании процесса на фоне длительной, массивной антибактериальной терапии.
Противопоказаниями для резекции легких при туберкулезе являются:
- 1) активный туберкулез бронхов в месте его предполагаемого пересечения, выявляемый бронхоскопическим методом;
- 2) выраженная легочно-сердечная недостаточность;
- 3) распространенный амилоидоз внутренних органов с функциональной недостаточностью печени и почек;
- 4) неудовлетворительное общее состояние больного, связанное с сопутствующими заболеваниями (тяжелый диабет, тиреотоксикоз, шизофрения, недавно перенесенный инфаркт миокарда).
Показания к резекции легких различного объема. Показаниями к полному удалению легкого (пульмонэктомии) являются односторонние фиброзно-кавернозные или цирротические процессы с наличием множественных каверн (разрушенное легкое), а также односторонняя казеозная пневмония, наличие каверн в одной доле с большим количеством казеозных очагов в другой (бронхогенные метастазы), гигантская каверна, захватывающая более доли легкого, фиброзно-кавернозный туберкулез одной доли в сочетании с бронхоэктазами в другой доле или со стенозом II и III степени главного бронха.
В настоящее время в некоторых случаях можно произвести пластическую операцию на бронхе при его стенозе. В таких случаях удается заменить пульмонэктомию резекцией меньшего объема (лобэктомией).
Показания к резекции доли легкого (лобэктомии) возникают при процессах, захватывающих целую долю: при множественных туберкуломах одной доли или большой туберкуломе с очажками вокруг, при множественных кавернах или большой либо гигантской каверне в одной доле, при кавернозном или фиброзно-кавернозном процессе даже части доли, но в сочетании со стенозом долевого бронха.
При наличии каверн или туберкулом в верхней и средней долях правого легкого производится билобэктомия.
Двусторонний кавернозный и фиброзно-кавернозный туберкулез легких, занимающий не более доли с обеих сторон, является показанием для двусторонней лобэктомии, которая производится последовательно.
Показания к сегментарной (бисегментарной) резекции легкого определяются расположением в пределах одного или двух сегментов туберкуломы с распадом или изолированной каверны небольших размеров.
Дополнительные операции при резекции легких. В ближайшем периоде после операции частичной резекции легкого оставшиеся его части должны расправиться и целиком заполнить всю полость гемиторакса.
Однако в тех случаях, когда выполнена разекция большого объема (билобэктомия, комбинированная резекция), а также при сниженных эластических свойствах оставшейся легочной ткани такого заполнения не происходит и образуется так называемая остаточная пострезекционная полость.
В такой полости скапливается экссудат, который может подвергнуться нагноению.
С целью предупреждения формирования остаточной полости частичные резекции легких сочетают с дополнительными операциями — ограниченной верхней торакопластикой или перемещением на более высокий уровень диафрагмы. Эти операции направлены на уменьшение объема соответствующей половины грудной клетки.
Как уже было сказано, с этой же целью после операции частичной резекции легкого можно применить пневмоперитонеум. Показанием к дополнительным (корригирующим) вмешательствам при частичных резекциях легких, кроме названных выше, является более или менее значительное количество туберкулезных очагов в остающейся легочной ткани. Такое положение возникает в тех случаях, когда очаги располагаются среди здоровой, хорошо функционирующей легочной паренхимы и удаление целого легкого может нанести больному неоправданный тяжелый функциональный ущерб.
Применение дополнительных операций в этих случаях позволяет предотвратить перерастяжение оставшихся после частичной резекции участков легкого и тем самым исключить условия для возможности реактивации оставшихся в этих участках очагов.
Дополнительная торакопластика может выполняться как одновременно с резекцией легкого, так и в различные интервалы после нее, но тогда — для ликвидации уже сформировавшейся остаточной полости.
.Различают типичные и атипичные резекции легких. К типичным относят удаление доли легкого (лобэктомию), удаление двух долей правогго легкого (билобэктомию), удаление одного или более сегментов доли (сегментэктомию)..Перечисленные операции выполняются как по неотложным показаниям (легочные кровотечения различной этиологии, травмы легкого и пр.), так и в плановом порядке (хронические неспецифические заболевания легких, опухоли, туберкулез и др.).
Все резекции легких проводят интратрахеальным наркозом. Среди оперативных доступов широко используются переднебоковая торакотомия, и (редко) задний доступ, что связано с его значительной травматичностью.
Типичные резекции выполняются с обязательной раздельной обработкой элементов корня легкого — артерии, вены и бронха. Они перевязываются одной или двумя лигатурами. Крупные артериальные стволы (долевые артерии) дополнительно прошиваются.Существует много способов обработки культи бронха, но чаще используется прошивание бронхосшивающим аппаратом . При формировании культи бронха следует соблюдать следующие условия: культя должна быть максимально короткой, она не должна излишне травмироваться , и после закрытия культи необходимо осуществлять контроль на аэростаз.
Пульмоэктомия :Выполняют переднебоковую или заднелатеральную торакотомию. Освобождают легкое от межплевральных сращений). Рассекают средостенную плевру, оголяют компоненты корня легкого. Изолированно обрабатывают легочные сосуды и бронхи, начиная с легочной артерии.
Чтобы перевязать сосуд, под нею пододвигают зажим Федорова, протягивают и завязывают центральную лигатуру. На 2 см ниже накладывают вторую лигатуру (периферическую), между центральной и периферической накладывают третью (прошивную) лигатуру, между которыми пересекают легочные сосуды. Перевязывают бронхиальную артерию, потом выделяют бронхи. На сегмент бронха, который необходимо выделить, накладывают зажим Федорова так, чтобы длина его культи составляла не более 5—7 мм. Культю бронха закрывают с помощью бронхосшивающего аппарата. Проверяют герметичность бронхиальной культи теплым изотоническим раствором натрия хлорида, который наливают в плевральную полость. Отсутствие пузырьков во время раздувания бронхиальной культи с помощью наркозного аппарата свидетельствует о ее герметичности. В конце пульмонэктомии плевральную полость дренируют через дополнительный прокол грудной стенки в восьмом или девятом межреберье на уровне средней подмышечной линии. Рану грудной стенки послойно зашивают.
Топографо-анатомическое обоснование распространения воспалительных процессов в брюшной полости: этажи, синусы, каналы, карманы, сумки, углубления.
Поперечноободочная кишка и ее брыжейка образуют перегородку, которая делит брюшную полость на два этажа-верхний и нижний. Деление это условное, тк полного разграничения между этажами в действительности нет.
В верхнем этаже есть три сообщающихся между собой сумки- печеночная, преджелудочная, сальниковая. Правая сумка(печеночная) сообщается с правым боковым каналом брюшной полости, левая(преджелудочная) с левым боковым каналом.Сальниковая сумка сообщается с большим брюшинныммешком посредством сальникового отверстия. Эти три сумки составляют поддиафрагмальное пространство.
Внутрибрюшинные поддиафрагмальные абсцессы развиваются на почве повреждений и заболеваний интраперитонеальных органов (аппендицит, прободная язва желудка, абсцессы печени и селезенки и тд), а внебрюшинные чаще всего являются осложнениями при параколитах и паранефритах.
В нижнем этаже брюшной полости различают четыре отдела – два наружных и два внутренних.
Наружные – боковые каналы – пространства между фиксированными отделами толстого кишечника и боковыми стенками живота. Каждый из боковых каналов сообщается с верхним ээтажом брюшной полости.
Внизу каждый бок канал переходит в подвздошную ямку, оттуда в малый таз.
Между фиксированными отделами толстой кишки, с одной стороны и корнем брыжейки тонких кишок – с другой, имеются два углубления, которые называются брыжеечными пазухами. Вверху обе пазухи сообщаются между собой посредством узкой щели, ограниченной начальным отрезком тонкой кишки и нависающей над ним брыжейкой поперечноободочной кишки.
Внизу левая брыжеечная пазуха ведет непосредственно в полость малого таза.
Правая брыжеечная пазуха открыта только спереди, если не считать упомянутого уже сообщения с левой пазухой у корня брыжейки поперечноободочной кишки. Поэтому образующиеся в правой пазухе скопления пат жидкостей вначале ограничиваются пределами этой пазухи.
По боковым каналам гной или кровь может перейти в полость малого таза или в верхний этаж бр полости, особенно справа, где сообщение выражено лучше. Так, гн экссудат, образующийся при гн аппендиците, может проникнуть по правому боковому каналу в верхний этаж брюшной полости, что приводит иногда к образованию поддиафрагмального абсцесса.
Дата добавления: 2018-04-04 ; просмотров: 1079 ;
Объем резекции легкого при удовлетворительных функциональных показателях зависит и основном от распространенности поражения и особенности изменений в легких и бронхах. Пульмонэктомию, т. е. полное удаление легкого, при туберкулезе производят относительно редко, главным образом при односторонних поражениях. Пульмонэктомия показана при поликавернозном процессе в одном легком, фиброзио-кавернозном туберкулезе легкого с обширным бронхогенным обсеменением и гигантских кавернах. При обширном поражении легкого с одновременным наличием эмпиемы полости плевры показана плевропульмонэктомня, т. е. одновременное удаление легкого и всего плеврального гнойного мешка. Показаниями к лобэктомии являются кавернозный или фиброзно-кавернозный туберкулез с одной или несколькими кавернами в одной доле легкого. Лобэктомию производят также при больших туберкуломах с очагами в одной доле.
Наиболее часто при туберкулезе производят экономные резекции легкого. Из них наиболее целесообразны сегментарные резекции (сегментэктомии). Как правило, удаляют один или два бронхолегочных сегмента в пределах их анатомических границ. Показаниями к сегментарным резекциям являются туберкуломы и небольшие каверны в пределах 1—2 сегментов без значительного обсеменения в окружности и без поражения долевого бронха. Значительное распространение при туберкулезе получили также различные атипичные резекции легкого. Отчасти это вызнано широким применением сшивающих аппаратов УО-40 и УО-60. Необходимо, однако, иметь в виду, что клиновидные и другие атипичные резекции выполняются без соблюдения анатомических границ между долями и сегментами легких. Они целесообразны только при хорошо отграниченных и поверхностно расположенных туберкуломах, прн отсутствии поражения сегментарного бронха и очагового обсеменения в окружности. В остальных случаях предпочтение следует отдавать лобэктомнн и сегментарной резекции.
Особенностью послеоперационного периода после резекции легкого у больных туберкулезом является необходимость проведения специфической химиотерапии и санаторного лечения. Специфическую химиотерапию после операции нужно проводить долго (6—8 мес и более).
Результаты экономных резекций легкого при туберкулезе — сегментарных и клиновидных — весьма благоприятны. Число выздоровевших больных достигает 90—95% при послеоперационной летальности 1—2%. Несколько хуже результаты лобэктомий и особенно пульмонзктомий. Обострения и рецидивы туберкулеза в отдаленные сроки после операций выявляются приблизительно у 4—6% оперированных больных. Таким образом, резекции легкого при туберкулезе являются эффективными операциями, благодаря которым удастся излечить значительное число больных. Весьма существенным в эпидемиологическом отношении является тот факт, что у большинства больных сразу после операции прекращается бацилловыделение.

Механизм полезного действия торакопластики состоит в том, что после резекции ребер уменьшается объем соответствующей половины грудной клетки и, следовательно, снижается эластическое напряжение легочной ткани вообще и пораженных отделов легкого в частности. Создаются условия для спадения каверны. Движения легкого при дыхании становятся ограниченными вследствие нарушения целости ребер и функции дыхательных мышц, а также формирования неподвижных костных регенератов из оставленной реберной надкостницы. В спавшемся легком резко уменьшается всасывание токсических продуктов, что проявляется улучшением общего состояния больного. Создаются благоприятные условия для развития фиброза, ограничения и замещения соединительной тканью казеозных очагов. Таким образом, наряду с механическим эффектом торакопластика вызывает и определенные положительные биологические изменения. Однако после торакопластики каверна редко заживает посредством образования рубца пли плотного закрытого казсозиого очага. Гораздо чаще она превращается в узкую щель с эпителизированной внутренней стенкой. Во многих случаях каверна только спадается, но остается выстланной изнутри специфической грануляционной тканью с очагами казеозного некроза. Естественно, что сохранение такой каверны может привести к новым вспышкам процесса и метастазированию инфекции через различные сроки после операции.
Определение показаний к торакопластике у больного легочным туберкулезом, является ответственной задачей. Большинство неудач связано именно с неправильными показаниями к этой серьезной операции. При оценке показаний к торакопластике необходимо тщательно проанализировать форму н фазу процесса на стороне предполагаемой операции, состояние второго легкого, возраст и функциональное состояние больного. Торакопластику производят, как правило, в случаях невозможности резекции легкого при деструктивных формах туберкулеза.
Наиболее благоприятные результаты получают при малых и средней величины кавернах, если в легочной ткани и стенке каверны еще не успел развиться далеко зашедший фиброз. Кровотечение из каверны может быть срочным показанием к торакопластике. Часто торакопластика является незаменимой операцией при остаточных полостях у больных с хронической эмпиемой и наряду с другими пластическими операциями широко применяется для закрытия бронхиальных свищей. Оперировать нужно в фазе достаточной стабилизации процесса. Если в легком на стороне предполагаемой операции имеются свежие очаговые или нифнльтративныс изменения, необходима подготовка к операции путем проведения туберкулостатической терапии и других мероприятий. Специфические изменения в бронхиальном дереве, выявляемые бронхоскопией, целесообразно до операции подвергнуть лечению прижиганиями и местным применением туберкулостатических препаратов. При необходимости частичная торакопластика может быть произведена с обеих сторон. Решая вопрос о торакопластике, следует учитывать возраст больных. Операцию хорошо переносят люди молодого и среднего возраста. После 45—50 лет оперировать нужно с большой осторожностью.
Выбор метода торакопластики имеет важное, подчас решающее значение. Чаще применяется одноэтапная торакопластика с поднадкостничной резекцией задних отрезков верхних 5—7 ребер. Всегда удаляют на 1—2 ребра ниже расположения нижнего края каверны. При больших верхнедолевых кавернах верхние 2—3 ребра должны быть удалены почти полиостью. После операции на 1,5—2 мес накладывают давящую повязку.
Из послеоперационных осложнений наиболее важными являются специфические и неспецифические пневмонии, ателектазы. Эффективность торакопластики при правильно определенных показаниях колеблется в пределах 75—85%. При этом функциональное состояние больных даже при двусторонних операциях бывает удовлетворительным.
Операция на легких при туберкулезе проводится чаще всего в тех случаях, когда терапия не способна остановить болезнь и существует угроза для жизни больного. Объем хирургического лечения, а также выбор техники и методики выполнения оперативного вмешательства зависит от стадии развития туберкулеза, степени поражения тканей и наличия осложнений. В чем заключается специфика различных видов операций на легких, и какие изменения происходят в жизни пациента после удаления легочной ткани, читайте в нашей статье.
Показания к операциям при туберкулезе
Несмотря на огромный лечебный потенциал современной фармацевтики, медикаментозное лечение туберкулеза не всегда способно обеспечить ремиссию. Нередко возбудитель заболевания вырабатывает устойчивость к воздействию антибактериальных средств и провоцирует дальнейшее развитие патологии.

По мнению пульмонологов, основным критерием для проведения плановой операции на легких считается переход туберкулеза в выраженную хроническую форму, которая сопровождается:
- образованием туберкулем с массивными скоплениями казеозно-некротических очагов,
- формированием каверн и фиброзно-коверных капсул,
- бацилловыделением,
- кровохарканьем,
- появлением в легочной ткани округлых образований неустановленной этиологии,
- развитием осложнений в виде туберкулезной эмпиемы и бронхоплеврального свища, легочных кровотечений, рубцового стеноза бронха, нарушения дыхательной функции.
Выраженный прогресс туберкулезного процесса и периодические повторы кровотечений в легких расцениваются как показания к неотложным операциям.
При возникновении обширного легочного кровотечения или скоплении значительного объема воздуха в плевральной полости назначают экстренную операцию на легких.
Операции на легких — виды и их особенности
Хирургическое вмешательство — эффективный способ не только остановить туберкулезный процесс и сократить сроки лечения, но и предупредить его рецидив в будущем.
Как показывает практика, чем дольше длится заболевание, тем больше впоследствии объем хирургического вмешательства, поскольку количество необратимых изменений в легочной ткани увеличивается по мере развития патологического процесса.
При помощи операции на легких и комплексной терапии медики получают возможность:
- удалить пораженные туберкулезом ткани,
- устранить факторы, вызывающие развитие осложнений,
- ликвидировать остаточные очаги заболевания, способные в будущем спровоцировать повторное обострение туберкулеза,
- улучшить качество жизни пациентов с лекарственной устойчивостью к антибиотикотерапии.
Любые виды радикальных операций на легких при туберкулезе предусматривают полное или частичное удаление пораженных легочных тканей — сегмента, одной или двух долей органа или всего легкого. Некоторые виды хирургических вмешательств предусматривают вскрытие плевральной полости для облегчения доступа к пораженному органу.
По возможности, пульмонологи практикуют также и более щадящие вмешательства — коллапсотерапию, окклюзии, эндоскопические методики.
Радикальные операции — резекция легких
- Сегментэктомия — экономная операция, предусматривающая удаление одного или нескольких пораженных сегментов легких в пределах их анатомических границ и с пересечением бронха. Показана при наличии изолированных сегментарных каверн,
- Лобэктомия — удаление доли легкого с раздельной обработкой сосудов и бронха. Показана при множественных туберкулемах и кавернозной форме болезни с образованием огромных каверн и сужением бронхов,
- Билобэктомия удаление двух долей органа и бронха в пределах анатомических границ. Показана при фиброзно-кавернозном туберкулезе и наличии множественных казеозных очагов,
- Пневмонэктомия — хирургическая операция, в ходе которой происходит полное удаление легкого. Показана при тяжелых формах туберкулеза дыхательных путей — цирротическом и фиброзно-кавернозном с деструкцией бронхов.
Назначение резекции легкого происходит на основании анализа общей клинико-рентгенологической картины и специфики патологических изменений в органах больного.
Важным фактором успешного исхода любой операции считается состояние сердечно-сосудистой системы пациента и наличие необходимого дыхательного резерва.
Как правильно подготовиться к операции
Подготовка к операции легких предусматривает несколько видов лечебных мероприятий, по итогам которых врач принимает решение о целесообразности оперативного вмешательства.
К основным этапам предоперационного периода относятся: полная диагностика организма пациента, курс комбинированной химиотерапии и антибиотиков, лечение сопутствующих заболеваний.
Виды диагностических мероприятий предоперационного периода:
- осмотр и сбор полного анамнеза пациента,
- общий и биохимический анализ крови и мочи,
- рентгенография органов грудной клетки,
- электрокардиограмма и УЗИ сердца,
- дыхательные тесты для определения вентиляционного потенциала и газообмена больного органа,
- КТ органов грудной клетки,
- осмотр и оценка состояния бронхов посредством эндоскопа.
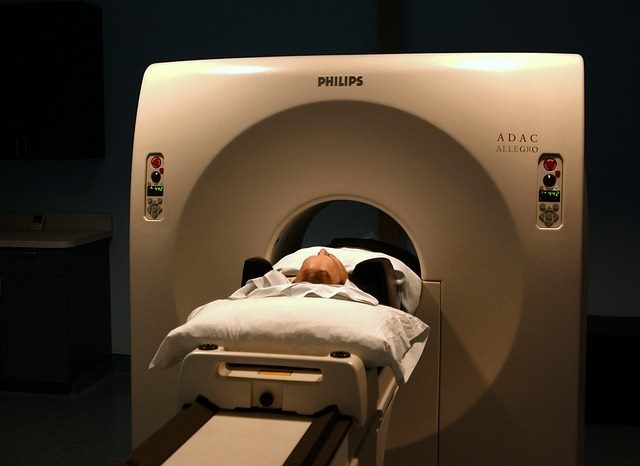
Кроме того, пациенту назначают прием лекарственных средств, оказывающих патогенетическое действие, снижающих чувствительность организма, а также укрепляющих иммунную систему. Для улучшения функциональности дыхательной системы применяют комплекс специальных лечебных упражнений.
За 6-8 часов до проведения операции на легких больным рекомендуется ограничиться приемом легкой пищи, принять душ и полностью сменить нательное белье. Если операция назначена на утро, возможно применение успокаивающих средств перед сном.
Операции при туберкулезе — техники и методики выполнения
Радикальные операции легких отличаются методом оперативного доступа. Вскрытие плевральной полости проводят из переднебокового доступа — на уровне третьего ребра, бокового — на уровне пятого и шестого ребра, заднебокового — на уровне остистых отростков третьего и четвертого грудного позвонка.
После ввода наркоза пациента подключают к поддерживающей дыхание аппаратуре.
Техника выполнения операции определяется видом хирургического вмешательства.
Операцию проводят посредством переднебокового или заднебокового вскрытия грудной клетки. Этапы удаления органа и сопутствующих манипуляций:
- после разреза в межреберье, легкое выделяют из сращений и рассекают медиастинальную плевру,
- выделяют элементы корня органа, производят изолированную обработку легочной артерии и сосудов,
- посредством наложения зажима, производят пересечение бронха. На культю бронха накладывают швы П-образного типа,
- выполняют удаление легкого,
- легочную ткань плевризуют с помощью лоскута средостенной плевры,
- проверяют герметичность швов. Для этого в область плевральной полости выливают изотонический раствор. Отсутствие пузырьков расценивается как признак герметичности швов, наложенных на культю бронха. При появлении воздушных пузырьков, накладывают дополнительные швы,
- обеспечивают дренаж,
- ушивают разрез в грудной клетке.
Пульмонэктомия эффективна только в случае поражения одного легкого. При двухстороннем туберкулезе часть органа, оставшаяся после удаления одного легкого, не сможет обеспечить оптимальный уровень газообмена в организме пациента.
Период восстановления трудоспособности после операции — один год. Средняя длительность операции 2-3 часа.
Удаление доли легкого может осуществляться двумя способами. Если патологическим изменениям подверглась целая доля органа, применяют скальпель, если поражение не затронуло глубинные слои легочных тканей, операцию проводят посредством лазера.
Открытую лобэктомию производят путем переднебокового вскрытия грудной клетки, если требуется удалить верхнюю или среднюю долю органа. При поражении нижней доли легкого, операцию проводят через заднебоковое вскрытие грудной клетки.
До ввода анестезии пациента следует предварительно уложить на здоровый бок. Применение эндотрахеального наркоза предусматривает использование оротрахеальной интубации, обеспечивающей искусственную вентиляцию легких.
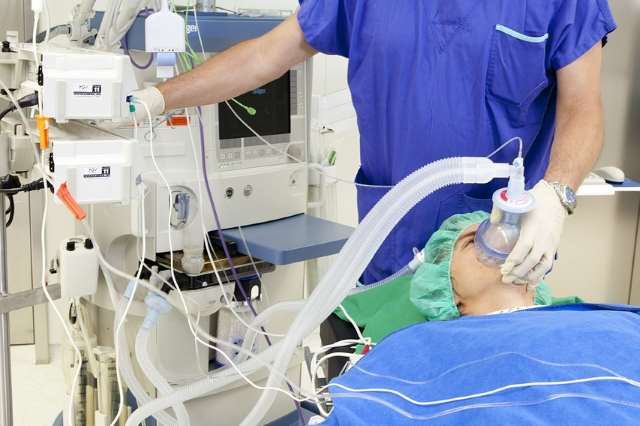
Процесс открытого удаления легочной доли проходит следующим образом:
- проводится разрез плевральной полости,
- легкое выделяют из сращений и обеспечивают дополнительную анестезию путем ввода новокаинового раствора в ткани париетальной плевры,
- разделяют щели между долями, выделяя доли бронхов и артерии, питающие верхние, средние и нижние доли,
- удаление соответствующей доли легкого производят только после пересечения питающей легочной артерии и долевого бронха,
- после плевризации культи бронха к ней подшивают оставшиеся доли легкого,
- обеспечивают дренирование и послойное ушивание разреза.
Для ускорения восстановления организма больного, перед выполнением лобэктомии медики рекомендуют провести резекцию двух-трех ребер. Таким образом, удается уменьшить объем грудной полости и предупредить смещение внутренних органов.
С целью наблюдения за восстановлением оперированного после лобэктомии и для оценки анатомического расположения органов грудной клетки применяют рентгенологическое исследование.

Об отсутствии осложнений в послеоперационный период свидетельствует полное расправление легкого и заполнение им плевральной полости.
Замедленное расправление легочных тканей на фоне спаечного процесса и скопления жидкости в плевральной полости расценивается как признак осложненного течения послеоперационного периода и предпосылка для развития деформации бронхов.
Техника удаления сегмента легкого определяется местом расположения участка, подлежащего резекции. Поскольку сегмент считается самостоятельной анатомической единицей, его удаление проходит с минимальными повреждениями тканей.
Операция производится путем вскрытия грудной клетки в соответствующем очагу поражения участке. Процесс резекции сегмента предваряют последовательным выделением сегментарной артерии и бронха с наложением зажима.
Затем перевязывают легочную артерию и вену и удаляют пораженный сегмент. По завершению герметизации тканей, проводят плевризацию ложа удаленного участка ткани, вставляют дренаж и ушивают разрез.
Возможные осложнения резекции
При любом оперативном вмешательстве всегда есть риск развития осложнений. Чаще всего, у больных, перенесших резекцию легочной ткани, наблюдается учащенное сердцебиение и одышка, которая не проходит даже в состоянии покоя.
Подобные симптомы возникают на фоне снижения вентиляционной способности легких и со временем исчезают.
В более сложных случаях возможно скопление жидкости в легких или кислородное голодание. Появление тревожных признаков ухудшения дыхательной способности — сигнал для немедленного обращения к врачу.
Если у больного наблюдается тошнота, рвота и повышение температуры, возникают кровотечения и острые боли в груди, его следует незамедлительно госпитализировать и обеспечить адекватную медицинскую помощь.
Образ жизни человека после операции на легких
После операции лечения не заканчивается. В первые несколько суток очень важно поддержать процесс восстановления легочных тканей. Чтобы устранить из плевральной полости экссудат, применяют аспирацию содержимого.
В период реабилитации для поддержания здоровья пациентам следует регулярно выполнять упражнения для дыхательной системы и посещать курсы физиотерапии. Также рекомендовано полноценное питание, обогащенное витаминами и микроэлементами.
Кроме того, таким пациентам следует отказаться от вредных привычек и по возможности регулярно проходить курс санаторного лечения.
Пациентам с ограниченной трудоспособностью после удаления легкого назначается соответствующая группа инвалидности. В целом, хирургическое лечение туберкулеза позволяет восстановить не только хорошее самочувствие, но и работоспособность человека.

Если кому-либо из наших читателей удалось победить туберкулез с помощью операции, поделитесь своими впечатлениями о жизни до и после лечения такого непростого заболевания.
Читайте также:


