Что необходимо для раннего выявление туберкулеза

Туберкулез - инфекция известная с глубокой древности и названная "чахоткой", так как заболевшие чахли на глазах, увядали. Это заболевание является хронической инфекцией определенным типом бактерии (Mycobacterium tuberculosis), которая обычно поражает легкие. Туберкулезные микобактерии обладают значительной устойчивостью во внешней среде. В темном месте в мокроте они могут сохранять жизнеспособность в течение многих месяцев. Под действием прямых солнечных лучей микобактерии гибнут через несколько часов. Они чувствительны к высокой температуре, активированным растворам хлорамина, хлорной извести.
Источником инфекции является больной человек, больные домашние животные и птицы. Наиболее опасны больные открытой формой туберкулеза легких, выделяющие возбудителей с мокротой, каплями слизи при кашле, разговоре и т. д. Менее опасны в эпидемиологическом отношении больные с туберкулезными поражениями кишечника, мочеполовых и других внутренних органов.
Среди домашних животных наибольшее значение как источник инфекции имеет крупный рогатый скот, выделяющий возбудителей с молоком, и свиньи.
Пути передачи инфекции различны. Чаще заражение происходит капельным путем через мокроту и слюну, выделяемые больным при кашле, разговоре, чиханье, а также воздушно-пылевым путем.
Немаловажную роль играет и контактно-бытовой путь распространения инфекции как непосредственно от больного (испачканные мокротой руки), так и через различные предметы обихода, загрязненные мокротой. Пищевые продукты может инфицировать больной туберкулезом; кроме того, инфекция может передаваться от больных туберкулезом животных через их молоко, молочные продукты и мясо.
Восприимчивость к туберкулезу абсолютная. Течение инфекционного процесса зависит от состояния организма и его сопротивляемости, питания, жилищно-бытовой обстановки, условий труда и пр.
Инфекция имеет две стадии. Сначала бактерии попадают в легкие, где большая их часть уничтожается иммунной системой. Бактерии, которые не уничтожаются, захватываются иммунной системой в твердые капсулы, называемые туберкулы, которые состоят из множества различных клеток. Бактерии туберкулеза не могут вызвать повреждения или симптомы, пока находятся в туберкулах, и у многих людей болезнь никогда не развивается. Только у небольшой части (приблизительно у 10 процентов) инфицированных людей болезнь переходит во вторую, активную стадию.
Активная стадия болезни начинается, когда бактерии выходят из туберкул и поражают другие участки легких. Бактерии могут также попасть в кровь и лимфатическую систему и распространиться по всему организму. У некоторых людей активная стадия наступает через несколько недель после начального инфицирования, но в большинстве случаев вторая стадия начинается только через несколько лет или десятилетий. Такие факторы, как старение, ослабленная иммунная система и плохое питание, увеличивают риск того, что бактерии выйдут за пределы туберкул. Чаще всего при активном туберкулезе бактерии уничтожают ткань легкого и сильно затрудняют дыхание, но болезнь может также может затрагивать и другие части организма, включая мозг, лимфатические узлы, почки и желудочно-кишечный тракт. Если туберкулез не лечить, он может быть смертельным.
Эпидемиологическая ситуация по заболеваемости населения ЯНАО туберкулезом, не смотря на снижение показателя заболеваемости 2013 года по сравнению с 2012 годом на 18,3 % (на 49 случаев), остается крайне напряженной. Обусловлено это вовлечением в эпидпроцесс с каждым годом увеличивающегося количества детского населения. Показатель заболеваемости детей туберкулезом до 14 лет в 2013 году по ЯНАО вырос на 27, 2 % (на 4 случая), с 8 до 9 случаев увеличилось количество заболевших подростков. За 1 полугодие 2014 года зарегистрировано 8 случаев заболевания туберкулезом детей до 18 лет, в том числе 7- у детей до 14 лет.
Чем раньше диагностируется болезнь, тем больше вероятность того, что ее удастся вылечить. Этот принцип справедлив как для туберкулеза, так и для многих других недугов.
Методы выявления больных туберкулезом подразделяются на активные (массовые рентгенофлюорографические обследования, туберкулинодиагностика, исследования мокроты на микобактерии туберкулеза) и пассивные (обследование на туберкулез лиц, обратившихся за медицинской помощью).
Туберкулинодиагностика (реакция Манту) - основной метод раннего выявления туберкулеза среди детей и подростков и применяется всем вакцинированным детям с 12-месячного возраста и подросткам до достижения возраста 18 лет систематически один раз в год, независимо от предыдущего результата. Охват детского населения туберкулинодиагностикой в 2013 году по ЯНАО составил 85,4 % (более 18000 детей не были обследованы на туберкулез). Одна из основных причин недостаточного охвата детей туберкулинодиагностикой- отказы родителей от постановки детям реакции Манту. Низким остается и процент дообследования детей и подростков по результатам диагностики.
Профилактика туберкулёза у детей направлена на предотвращение инфицирования и предупреждение развития заболевания. Основные методы профилактики заболевания туберкулёзом у детей - вакцинация БЦЖ и химиопрофилактика. В соответствии с Национальным календарём профилактических прививок вакцинацию проводят в роддоме при отсутствии противопоказаний в первые 3-7 дней жизни ребенка. Вакцина БЦЖ является ослабленным штаммом микобактерий, которые в достаточной мере иммуногены, но у здоровых детей не обуславливают инфицирование. Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Для поддержания приобретенного иммунитета повторную прививку проводятся в настоящее время в 7 лет.
С целью выявления туберкулёза на ранних стадиях подростки и взрослое население проходят флюорографическое обследование не реже 1 раза в год.
Ваше здоровье и здоровье Ваших близких в Ваших руках!
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2020 г.
Адрес: 629000, г. Салехард, ул. Титова, д. 10

Туберкулёз продолжает оставаться сложной социально-экономической и медико-биологической проблемой во всех странах мира, в том числе и в России. Это связанно с ростом заболеваемости туберкулёзом не только в развивающихся, но и в экономически высокоразвитых странах.
В настоящее время остаётся высокой частота не распознанного туберкулёза на ранних этапах заболевания, что объясняется изменениями, происшедшими в эпидемиологии и клинической картине туберкулёза. Кроме того, снизилась настороженность к этому заболеванию среди врачей и населения.
Диагностические трудности объясняются сходной клинической картиной туберкулёза, хронических обструктивных и нагноительных заболеваний лёгких, доброкачественных и злокачественных опухолей. Всё вышеизложенное диктует необходимость применения комплексных клинико-рентгенологических и инструментальных методов с целью раннего выявления туберкулёза для проведения адекватного лечения.
Существенное влияние на появление новых случаев заражения туберкулёзом оказывают больные бациллярными, эпидемиологически наиболее опасными формами туберкулёза.
Опасными в плане заражения здоровых людей и особенно детей, не привитых или с не сформировавшимся иммунитетом к туберкулёзу, являются лица с поздно выявленным туберкулёзом. Как правило, этим больным диагноз ставят посмертно или они умирают в течение года с момента диагностирования туберкулёза.
От туберкулёза в России на современном этапе умирают люди наиболее трудоспособного возраста. Другой, наиболее уязвимой группой, являются дети, особенно первого года жизни, что свидетельствует о повышении вирулентности микобактерии и выраженности влияния экзогенной инфекции. Второй причиной является недооценка родителями и медицинскими работниками важности профилактических прививок от туберкулёза.
Туберкулёз как заболевание, поражающее людей, известно с древних времён.
Туберкулёз – хроническая инфекционная болезнь, при которой поражаются все органы человеческого организма, чаще лёгкие, вызываемое микобактерией туберкулеза (МБТ), которую еще называют палочкой Коха, по имени немецкого бактериолога Роберта Коха, открывшего возбудитель туберкулёза в 1882г. Туберкулез остается одним из самых распространенных заболеваний как в России, так и во всем мире. Наиболее информативный показатель для оценки эпидемиологической ситуации является показатель заболеваемости туберкулёзом детей. Среди многообразия неблагоприятных факторов, оказывающих воздействие на эпидемиологию детского туберкулёза, можно выделить два наиболее значимых: общее снижение резистентности детского населения к различным инфекционным заболеваниям (в том числе и к туберкулёзу) и увеличение контактов детей с источниками туберкулёзной инфекции среди взрослого населения. Всё это заставляет с особым вниманием относиться к мерам по профилактике и раннему выявлению и лечению туберкулеза у детей и подростков.
Туберкулез в основном поражает легкие, но может развиваться и в других органах.
Чаще всего больные легочным туберкулезом являются источниками инфекции. При кашле, чихании, разговоре больной туберкулезом распространяет капельки мокроты, содержащие возбудитель болезни. Можно заразиться, вдыхая воздух, в котором содержатся микобактерии туберкулеза. Самое опасное заключается в том, что для заражения личный контакт с больным туберкулёзом не обязателен.
Очень важными являются мероприятия по профилактике, раннему выявлению и лечению туберкулёза.
Большую роль в защите детского организма играют противотуберкулезные прививки. С 1962 г. в нашей стране применяется внутрикожный метод введения вакцины. Специфическую профилактику туберкулеза можно проводить только зарегистрированными в Российской Федерации препаратами – вакциной туберкулезной (БЦЖ) – сухой для внутрикожного введения и вакциной БЦЖ-М. В роддоме необходимо использовать вакцину БЦЖ-М – сухую, для щадящей иммунизации, которая является препаратом сниженной антигенной нагрузки.
Качественно проведенная вакцинация при рождении способствует длительному сохранению противотуберкулезного иммунитета и защищает организм ребенка от распространенных и генерализованных форм туберкулеза. Дети, вакцинированные в роддоме, могут заболеть туберкулезом (при длительном контакте с больным), но это будет малая форма, которая излечима. Характер течения первичного туберкулёза у вакцинированных при рождении детей значительно изменяется. Первичная туберкулёзная инфекция протекает у вакцинированных детей более доброкачественно, без осложнений, в виде более лёгких форм, реже встречаются такие формы, как туберкулёзный менингит и милиарный туберкулёз. Не вакцинированные дети раннего возраста, в силу своих анатомо-физиологических особенностей, при контакте с больным туберкулезом, заболевают генерализованной формой, которая имеет, как правило, неблагоприятный исход, вследствие развития туберкулезных менингитов и менингоэнцефалитов.
Правильно введенная вакцина БЦЖ или БЦЖ-М здоровому ребенку не вызывает осложнений, иммунитет начинает вырабатываться с 2-х недельного возраста. Полноценный противотуберкулёзный иммунитет формируется до 1 года. Критерием успешной вакцинации является появление постпрививочного рубчика, на месте введения вакцины. Категорически запрещается смазывать место введения вакцины антисептическим раствором (зелёнкой, йодом, спиртом и т.д.).
Основным методом выявления туберкулёза у детей является туберкулинодиагностика.Проба Манту является диагностическим тестом, который позволяет определить, инфицирован ли организм туберкулёзной палочкой. Состоит он во внутрикожном введении продуктов жизнедеятельности микобактерий туберкулёза. Ни живых, ни мёртвых палочек в нём не присутствует. Проба Манту НЕ ЯВЛЯЕТСЯ ПРИВИВКОЙ! В случае если в организм попадает туберкулезная палочка, выработанные на нее в организме антитела отреагируют на введение туберкулина местной реакцией кожи - на месте инъекции образуются покраснение и уплотнение (папула), то есть то, что и является положительной реакцией. Дети с такой реакцией направляются к фтизиатру для углублённого обследования и решения вопроса о назначении курса превентивной терапии, когда инфекция находится в лимфатических узлах.
Проба Манту с 2 ТЕ ППД-Л безвредна как для здоровых детей и подростков, так и для лиц с различными соматическими заболеваниями. Однако, перенесенные заболевания и предшествующие прививки могут влиять на чувствительность кожи ребенка к туберкулину, усиливая или ослабляя ее. Это является основой при определении перечня противопоказаний (кожные заболевания, острые и хронические инфекционные и соматические заболевания в период обострения, аллергические состояния). Детям с частыми клиническими проявлениями неспецифической аллергии, р. Манту 2ТЕ необходимо ставить на фоне приёма десенсибилизирующих средств в течение 7 дней (5 дней до постановки и 2 дня после неё).
Профилактические прививки также могут влиять на чувствительность к туберкулину. Туберкулинодиагностику необходимо планировать до проведения профилактических прививок. В случаях, если по тем или иным причинам пробу Манту производят не до, а после проведения различных профилактических прививок, туберкулинодиагностика должна осуществляться не ранее, чем через 1 месяц после прививки.
С целью раннего выявления туберкулеза пробу Манту с 2 ТЕ ставят всем вакцинированным против туберкулеза детям с 12-месячного возраста и подросткам ежегодно независимо от предыдущего результата. Такая кратность постановки пробы Манту имеет особое значение в детском возрасте и помогает уловить момент, когда организм ребенка впервые столкнется с инфекцией. В течение 3-х лет после проведения прививки БЦЖ проба Манту может быть положительной, т. к. сохраняется высокий уровень выработанных на вакцину антител – это так называемая поствакцинальная аллергия.
По результатам пробы Манту ребенка могут направить для дальнейшего обследования в противотуберкулезный диспансер. Это происходит при подозрении на первичное инфицирование микобактериями туберкулёза или на активизацию уже имеющейся в организме туберкулезной инфекции (при усилении чувствительности к туберкулину, т.е. при увеличении реакции Манту на - 6 мм и более по сравнению с предыдущей пробой, а также с гиперергической реакцией на туберкулин, когда папула достигает размеров 17мм и более, либо сопровождается появлением пузырьков – везикул).
Момент, когда инфекция впервые попадает в организм ребенка, а тем более активизируется в нем, достаточно ответственный. Многое зависит от состояния иммунной системы. Необходимо обратить особое внимание на детей из групп риска, которые нуждаются в постановке туберкулиновой пробы с 2ТЕ 2 раза в год. Это:
- больные сахарным диабетом, язвенной болезнью, болезнями
крови, системными заболеваниями, ВИЧ - инфицированные, получающие
длительную гормональную терапию (более 1 месяца);
- с хроническими неспецифическими заболеваниями (пневмонией,
бронхитом, тонзиллитом), субфебрилитетом неясной этиологии;
- не вакцинированные против туберкулеза, независимо от
Такие дети относятся к группе повышенного риска по заболеванию туберкулезом и должны наблюдаться у фтизиатра для своевременного проведения углубленного обследования, а при необходимости, превентивного лечения с целью предотвращения развития локальных форм туберкулеза.
У подростков, начиная с 15-летнего возраста, туберкулинодиагностика сочетается с ежегодным флюорографическим обследованием. Желательно оба метода проводить с 6-месячным интервалом, чтобы в течение года получилось двукратное обследование (учитывая анатомо - физиологические особенности подросткового возраста и быстроту формирования у них распространенных форм туберкулеза).
Флюорография (ФГ) - рентгенологическое исследование, при котором рентгеновское изображение фотографируется с флюоресцирующего экрана на фотопленку; главными достоинствами ФГ являются экономичность и высокая пропускная способность. Флюорография (ФГ) – эффективный метод для массового и объективного обнаружения больных туберкулезом среди населения.
Основной целью ФГ является проведение профилактических обследований населения (подростков и взрослых) для раннего выявления туберкулёза и других лёгочных заболеваний. Этим методом можно обнаружить различные изменения в легких на ранних этапах. Лица, у которых обнаружены патологические изменения в легких при флюорографическом обследовании, привлекаются к широким клиническим исследованиям, у них уточняется диагноз и начинают лечение. Таким образом, флюорография является достаточно простым и эффективным методом для массового и объективного обнаружения больных туберкулезом среди населения, в частности, среди подростков.
Туберкулез продолжает оставаться сложной социально-экономической и медико-биологической проблемой во всех странах мира, особенно в России, что связано с ростом заболеваемости туберкулезом в последние годы среди детей и подростков. Работа по профилактике и раннему выявлению туберкулёза у детей и подростков является одним из важнейших положений о защите здоровья населения. От правильной организации и качества выполнения всех разделов противотуберкулёзной работы зависит здоровье детского населения в России.
Ранее туберкулез считался неизлечимым заболеванием, жертвами которого становилось ежегодно большое количество людей. На сегодняшний день медицина достигла огромных успехов в лечении туберкулеза, но он все же остается очень опасной болезнью
Источники и пути заражения
Основным источником туберкулезной инфекции является человек, больной туберкулезом легких, который выделяет микобактерии туберкулеза с мокротой при кашле, чиханье, разговоре. Такие больные называются бактериовыделителями, а в квартиру в которой они живут, принято называть очагом туберкулезной инфекции. Туберкулезные больные выделяют во внешнюю среду громадное количество туберкулезных палочек - до 7 миллиардов в день. Источником инфекции может быть также крупный рогатый скот, от которого человек заражается бычьим типом микобактерий. Заражение человека от этих животных происходит главным образом пищевым путем: через молоко от инфицированных или больных туберкулезом коров. Собаки и кошки тоже могут болеть туберкулезом и, следовательно, служить источником заражения. Могут заболеть туберкулезом свиньи, откармливаемые пищевыми отходами. Заражение контактно-бытовым путем обычно происходит при соприкосновении человека с загрязненной мокротой предметами (одежда, белье, полотенце, посуда, зубная щетка, носовой платок и т.д.). Неопрятность больного - вот главная причина подобного развития событий. Алиментарный путь заражения может иметь место и при загрязнении пищевых продуктов мокротой туберкулезного больного, особенно если он сам готовит пищу или соприкасается с готовыми продуктами. Переносчиками инфекции могут быть и обыкновенные мухи, которые перелетая с места на место, переносят микобактерии с выделений больного на продукты питания.
Восприимчивость к туберкулезу абсолютная. Течение инфекционного процесса зависит от состояния организма и его сопротивляемости, питания, жилищно-бытовой обстановки, условий труда и пр.
Первые признаки туберкулеза:
– быстрая утомляемость и появление общей слабости;
– снижение или отсутствие аппетита, потеря веса;
– повышенная потливость, особенно под утро и в основном верхней части туловища;
– появление отдышки при небольших физических нагрузках;
– кашель или покашливание с выделением мокроты, возможно с кровью;
– незначительно-повышенная температура тела;
При появлении этих признаков у Вас или у Ваших знакомых необходимо немедленно обратиться к врачу!
Важным методом массового обследования на туберкулез являются плановые флюорографические обследования, которые проводятся для подростков и взрослых. Население проходит флюорографическое обследование не реже 1 раза в год. По эпидемическим показаниям (независимо от наличия или отсутствия признаков заболевания туберкулезом) профилактические флюорографические осмотры проходят 2 раза в год.
Методом массового обследования является метод микробиологичекого выявления туберкулеза, то есть выявление возбудителя под микроскопом в мазке мокроты у всех "кашляющих, потеющих, худеющих" лиц.
Основной метод раннего выявления туберкулеза среди детей и подростков – туберкулинодиагностика (реакция Манту). Она применяется всем вакцинированным детям с 12-месячного возраста и подросткам до достижения возраста 18 лет систематически один раз в год, независимо от предыдущего результата.
Профилактика - основное направление в борьбе с туберкулезом. Цель профилактических мероприятий - предупредить заражение и заболевание туберкулезом.
Профилактическая работа ведется по трем основным направлениям: прививки против туберкулеза (вакцинация и ревакцинация БЦЖ); химиопрофилактика; санитарная профилактика.
В России прививку БЦЖ делают всем новорожденным детям в обязательном порядке, за исключением тех крайне редких случаев, когда прививки противопоказаны ребенку по состоянию здоровья. Ревакцинации подлежат дети в возрасте 7 и 14 лет. Вторая ревакцинация необходима в 14 лет, так как к этому времени у многих детей противотуберкулезный иммунитет вновь исчезает. Детей с осложнениями на прививку БЦЖ направляют на консультацию к врачу-фтизиатру, который разрабатывает тактику лечения.
Химиопрофилактика необходима тем людям, которые больше других рискуют заболеть туберкулезом. Все кто проживал или работал с выявленным больным туберкулезом (особенно дети) должны пройти профилактику в виде химиотерапии противотуберкулезными препаратами (именно химиопрофилактика, а не лечение туберкулеза). Химиопрофилактика противотуберкулезными препаратами позволяет снизить риск развития туберкулеза у контактировавших с туберкулезным больным.
Санитарная профилактика - очень важное направление в борьбе с туберкулезной инфекцией. Ее главная задача - остановить распространение болезни и не дать заразиться и заболеть здоровым людям. Одной из ключевых составляющих санитарной профилактики является проведение предупредительных и лечебных мероприятий в очаге туберкулезной инфекции. Гигиена и закаливание, здоровый образ жизни и физические упражнения - вот та элементарная помощь, которую вы можете самостоятельно оказать собственному организму. А о проведении оздоровительной работы в очагах туберкулезной инфекции, вакцинации БЦЖ, химиорофилактике, раннем выявлением и полноценном лечении больных туберкулезом позаботятся медицинские работники.
ПОМНИТЕ! Ваше здоровье и здоровье Ваших близких в Ваших руках!
Воздушно-капельное поражение возбудителем, известным как палочка Коха или микобактерия, органов дыхательной системы и является причиной легочной формы туберкулеза. Заражению ежегодно подвергаются более 1 млн. детей и около 9 млн. взрослого населения планеты, а по данным Всемирной организации здравоохранения из 10 человек 3 уже являются его носителями. Именно поэтому так важно проходить ежегодное тщательное обследование на туберкулез каждому, независимо от возраста, социального положения и половой принадлежности. Современные методы диагностики туберкулеза легких позволяют вовремя определить форму, степень тяжести и спрогнозировать последствия заболевания, назначить полноценное интенсивное лечение. И не стоит думать, что поставленный диагноз туберкулез — это приговор. Ранее выявление туберкулеза и возможности, которыми обладает на сегодняшний день медицина, способствуют выздоровлению более 70% всех обратившихся пациентов.
Когда назначают обследование на туберкулез легких
Современная палочка Коха и ее многочисленные штаммы, которых насчитывается более 74, очень отличается от ранее открытой микобактерии. Способность вирулентной бациллы проникать в здоровые клетки носителя и оставаться в организме человека незамеченной, жизнеспособность и устойчивость к кислым средам и дезинфицирующим средствам очень усложняют задачу врачам и сотрудникам лаборатории.
Диагностика туберкулеза легких требует все новых возможностей, чтобы провести полноценное исследование. Это касается и людей, которые входят в особую группу риска и имеют предрасположенность к возникновению туберкулеза: ВИЧ-инфицированные пациенты или с поставленным диагнозом СПИД, с зависимостью от алкогольной, наркотической и никотиновой продукции, при наличии сахарного диабета, бронхиальной астмы и наследственного фактора. Нуждаются в медицинском контроле и новорожденные дети от инфицированной матери, несовершеннолетние и подростки до 17 лет, люди пенсионного и преклонного возраста.
Как проявляется туберкулез легких
Опасность, которую представляет собой латентная форма туберкулеза, состоит в том, что на ранней стадии выявление заболевания не всегда возможно по причине отсутствия выраженных симптомов. В остальных случаях, болезнь активно прогрессирует. Как диагностировать туберкулез, и на какие признаки стоит обратить внимание:
- сухой продолжительный кашель или с выделением мокроты, хрипы;
- постоянная температура тела 37°C;
- бледный цвет лица и уставший вид;
- снижение аппетита и потеря веса;
- одышка и боль в боку;
- обильное выделение пота.
У женщин способами определения туберкулеза легких являются нарушения менструального цикла и частые головные боли, со стороны мочевыделительной системы возможен цистит или кровянистые выделения в моче.
Ранняя диагностика туберкулеза у детей и подростков

Люди старшего поколения способны объективно оценивать свое состояние здоровья и следить за ним, обращаться за помощью к специалистам. Несовершеннолетние дети еще не понимают всю опасность инфекционных болезней, поэтому в дошкольных и образовательных учреждениях постоянно проводятся мероприятия по профилактике и предупреждению туберкулеза.
Клинический осмотр — основной первичный вид обследования. Врач педиатр или фтизиатр обязан выслушать жалобы маленького пациента и внимательно ознакомиться с его медицинской картой для определения врожденных патологий дыхательной системы, хронических болезней щитовидной железы. Важную роль играет целостность и цвет кожных покровов, нормальный показатель температуры — 36,6°C — 36,7°C и отсутствие хрипов, одышки при прослушивании стетоскопом.
Если общее состояние оценивается врачом, как удовлетворительное, дальнейшие методы ранней диагностики туберкулеза у ребенка предусматривают обязательное проведение пробы Манту и вакцинация БЦЖ один раз в год. Родители не доверяют составу прививки и отказываются от введения ребенку туберкулина. В этом случае они обязаны предоставить в ближайшее время результаты анализа на туберкулез, который был сделан вместо Манту.
Выявление туберкулеза легких у взрослых

Частые простуды или обострения хронических заболеваний, инфекции и воспалительные процессы, которые спровоцированы переохлаждением, тяжелой физической работой или низким иммунитетом, могут стать причиной туберкулеза у старшего поколения. Реакция Манту — недостаточно эффективное исследование для взрослых. Используется вакцинация уже после лечения туберкулезной инфекции или при наличии ярко выраженных признаков заболевания. Существуют диагностические методы обследования, как распознать туберкулез у взрослых.
Чаще всего на ежегодном медицинском осмотре врачи назначают флюорографию или рентгенографию легких. Обзорный метод визуализации грудной клетки, дает представление о состоянии органов дыхания в виде черно-белого снимка, на основании которого может быть обнаружен очаг туберкулеза. Подозрение рентгенолога или выявленные патологии дыхательной системы потребует дополнительного обследования.
Туберкулинодиагностика

С целью предупреждения распространения заболеваемости среди младшего поколения применяется подкожная инъекция или проба Манту, которая проводится каждый год. Ребёнок получает вещество туберкулин или штамм возбудителя туберкулеза, созданный в искусственных лабораторных условиях. Ослабленная микобактерия должна вызвать реакцию со стороны иммунной системы на месте укола. Оценивают результат проведенной пробы Манту через 72 часа:
- отрицательный — до 1 мм
- сомнительный — 2-5 мм;
- положительный — более 6 мм;
- слабоположительный — 5-9 мм;
- средний уровень интенсивности — 10-14 мм;
- выраженный — до 16 мм;
- гиперергические. У детей и подростков — более 17 мм, у взрослых — более 21 мм.
Кроме этого существуют и ложные показатели. Учитывают и предыдущие данные. Даже отрицательный результат не является гарантией отсутствия палочки Коха в организме. Но даже при таких недостатках, проба Манту — самая распространенная профилактика и диагностика туберкулеза у детей и подростков на ранних стадиях. Недопустима вакцинация при аллергии и бронхиальной астме, воспалительном процессе и заболеваниях органов пищеварения, сахарном диабете.
Тесты на туберкулез

Заменить традиционные методы профилактики и раннего выявления туберкулеза можно с помощью иммуноферментного анализа крови, который часто используется вместо пробы Манту. Принцип проведения данного исследования состоит в иммунной реакции организма, антител, к антигенам IgG и IgM возбудителя, микобактерии. В процессе анализа в среду с предполагаемыми туберкулезными палочками M. Tuberculosis помещают содержащие окрашивающее вещество защитные клетки, которые взаимодействуют с источником инфекции и передают вирусу часть фермента.
Метод диагностики ПЦР. Для лабораторного изучения лучше использовать мокроту. Под воздействие высокой температуры выделяют чужеродное ДНК. Для того, чтобы определить микобактерии или их штаммы, сравнивают образец с уже полученными ранее. Диагностированный туберкулез можно получить уже через 5 часов после сдачи исходного материала. Процедуру часто применяют для детей с противопоказаниями для проведения туберкулинодиагностики или для подтверждения диагноза.
Рентгеноскопическое исследование

Назначается на ежегодном медицинском обследовании у представителей старшего поколения. Не допускаются к процедуре дети из-за высокой дозы радиации для еще недостаточно окрепшего иммунитета. Лучевая диагностика предназначена для скрининга органов грудной клетки, поиска очагов туберкулеза и профилактики других патологий.
Рентгенография и флюорография органов грудной клетки. С помощью специального экрана рентгеновские лучи проходят через тело обследуемого человека, обрабатывается теневое изображение и переносится на пленку. Проявление занимает несколько минут. Цифровая флюорография выводит на монитор уже готовую картинку, которая распечатывается в черно-белом формате на принтере или сохраняется в электронном виде. На снимке флюорографии виден очаговый, инфильтративный и хронический запущенный туберкулез в виде очагов поражения.
Компьютерная и магнитно-резонансная томография легких. Методы более информативного характера для точного выявления туберкулеза, которые дают возможность с точностью определить размеры очагов поражения и жидкостные скопления, патологии. Чувствительность в 100 раз превышает флюорографию и рентген.
Общий анализ крови при туберкулезе
Изучение состава и количественных показателей жидкой соединительной ткани, которая, так или иначе, сталкивается с бациллой M. Tuberculosis, важно для ранней диагностики заболевания. При туберкулезе у пациента наблюдается умеренная анемия, уровень гемоглобина у мужчин ниже 130, у женщин менее 120. В период обострения легочной формы изменяется зернистость лейкоцитов и их количество увеличивается от 20% до 50%, число эозинофилов, молодых иммунных клеток, уменьшается.
Но основной показатель активности туберкулеза — это скорость оседания эритроцитов или СОЭ. Эта проба показывает способность эритроцитов, плотность которых больше плазмы, оседать под действием гравитации. В здоровом организме норма у женщин не должна превышать 15 мм/час, у мужчин — 10 мм/час. Повышение СОЭ от 20 мм/ч и до 80 мм/ч указывает на большое количество иммуноглобулинов и низкий уровень альбумина в крови, что означает активизацию защитных сил организма под действием чужеродных клеток.
Используют часто и лейкограмму, которая основана на изменении белкового состава крови во время острого воспалительного процесса. Учитываются показатели таких лейкоцитов, как нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты. Обследование на заболевание туберкулез легких выделяет три фазы поражения иммунной системы организма:
- нейтрофильная. Активная защитная реакция. Количество нейтрофилов увеличивается, уровень моноцитов и лимфоцитов снижается, эозинофилы отсутствуют;
- моноцитарная. Попытка преодолеть туберкулезную инфекцию. Число нейтрофилов низкое, прослеживаются единичные эозинофилы, лимфоциты увеличиваются;
- восстановления. Наблюдается после выздоровления пациента. Количество лимфоцитов и эозинофилов увеличено, но их показатели приходят в норму.
В сравнении с ИФА и ПЦР анализами, обнаружен сам возбудитель туберкулеза не будет, но изменения состава крови будет достаточно, чтобы заподозрить наличие в организме воспалительного процесса и продолжить обследование, направленное на поиски источника.
Метод выявления кислотоустойчивых микобактерий
Особенностью клеточной стенки туберкулезной палочки является отсутствие реакции на хлорсодержащие средства и кислые среды. Поэтому проведение диагностических мер в лабораторных условиях часто выполнить невозможно. Заменяет микроскопические методы исследования мазка в таких случаях бактериоскопия или окрашивание мокроты.
Микроскопия мазка или материала, содержащего КУБ, осуществляется по Граму и способом окрашивания, известного, как метод Циля-Нильсена. Вирус Коха сначала подвергается воздействию красного вещества карбол-фуксина, который проникает в мембрану клетки, а потом сверху обрабатывается раствором метиленовым синим. Положительным результатом наличия туберкулезной палочки станет присутствие в мазке на синем фоне красных микобактерий. В современной медицине чаще используется аурамин-родамин. После ультрафиолетового спектра бациллы приобретают желтый оттенок.
Бактериологическое исследование промывных вод бронхов
Используется, как дополнительный способ забора мокроты и метод выявления в ней возбудителя туберкулеза, когда у больного не получается собрать материал самостоятельно или количество выделений недостаточно для проведения обследования. Запрещено назначать людям пенсионного возраста, при заболеваниях сердечно-сосудистой системы и бронхиальной астме, детям до 15 лет.
Процедура предусматривает местную анестезию дыхательных путей и введение в гортань с помощью специального шприца подогретого физиологического раствора для повышения уровня секреции. После проведенных манипуляций мокрота у пациента интенсивно выделяется естественным путем и собирается медицинскими работниками в пробирку для последующего посева и выращивания микобактерий.
Пункционная биопсия легкого
Для определения патологического процесса, протекающего в легких, и получения исходного образца, назначается инвазивная диагностика туберкулеза у взрослых. Она направлена на изучение причин кашля с кровью, внутреннего легочного кровотечения, явной дыхательной недостаточности, взятие материала слизистых, бронхиального секрета или мокроты, получения образца пораженного участка.
Обязательным условием пункционной биопсии является четкий контроль над выполняемыми действиями через ультразвуковой аппарат или с помощью рентгеновских лучей. Суть процедуры состоит в местном обезболивании области грудной клетки и введения иглы Сильвермена для захвата и отделения фрагмента легочной ткани. После проведения биопсии определяется степень и форма поражения дыхательной системы. В запущенных случаях прибегают к открытому хирургическому вмешательству под общим наркозом.
Бронхоскопия
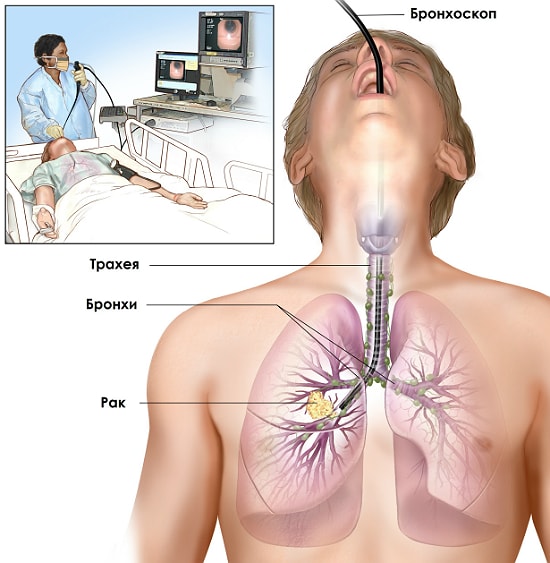
Чтобы изучить и оценить степень поражения легочной системы, включая трахеи, бронхи и слизистые оболочки, в медицинской практике все чаще отдают предпочтение эндоскопической диагностике туберкулеза. К показаниям для проведения процедуры относится длительный кашель, который наблюдается у человека более 1 месяца, выделения мокроты с кровью, выявленные ранее патологии в легких.
Во время обследования необходима местная анестезия и мышечные релаксанты, чтобы обеспечить свободный вход в дыхательные пути гибкого тубуса со светопроводным устройством. Взятие материала слизистой или секрета из трахеи и бронхов способствует изучению цитологического состава мокроты на наличие инородных клеток туберкулезной палочки.
Читайте также:


