Что такое активная и неактивная форма туберкулеза
Туберкулез считается одним из самых распространенных заболеваний человечества. Во многих странах его масштабы давно достигли порога эпидемии и, к сожалению, не уменьшаются, несмотря на активную профилактическую работу.
Никто не даст гарантию, что в окружении здорового человека не находится человек, болеющий туберкулезом. Хотя паниковать не стоит – не все формы опасны для окружающих.
Врачи разделили туберкулез на категории:
Туберкулез органов дыхания (первичный туберкулезный комплекс, диссеминированный, милиарный, очаговый инфильтративный, кавернозный, цирротический ТБ, казеозная пневмония, туберкулома, туберкулезный плеврит).- Туберкулез других органов и систем (мозговых оболочек и ЦНС, кишечника, костей и суставов, мочеполовых органов, кожи и лимфоузлов, глаз и прочих органов).
Все эти заболевания могут существовать в организме человека, никак себя не проявляя годами, а могут развиваться молниеносно, поражая также окружающих.
- Клиническая картина
- Лечение и осложнения
Активность заболевания
В зависимости от того, выделяет ли больной микобактерии, а также от интенсивности проявлений заболевания, диагностирую такие формы:
Активную (МБТ+),- Неактивную (МБТ-) формы.
Именно способность выделять опасную палочку в окружающую среду через кашель и делает человека с туберкулезом опасным для других, или носителем активной формы туберкулеза.
Это касается не только легочных форм, также особо заразными являются туберкулез мочеполовой системы, кожи и лимфатических узлов, свищевые формы туберкулеза костей. Но основной путь заражения все же аэрогенный.
Большое значение имеет состояние иммунной системы – ведь от нее и зависит, заболеет ли человек, контактировавший с больным. Механизм развития активной и пассивной форм недуга практически одинаковый, основное различие состоит в индивидуальном восприятии инфекции организмом.
До возникновения симптомов болезнь проходит несколько условных этапов:
- Инфицирование – разными путями (воздушно-капельным, алиментарным, контактным, трансплацентарным) бактерия попадает в организм.
- Размножение инфекции – при этом гибнут клетки-защитники организма – макрофаги.
- Формирование иммунного ответа.
Поскольку у большинства людей иммунная система достаточно сильная, то на 3 стадии формируется высокая стойкость, что позволяет остановить развитие болезни. Численность бактерий в организме снижается и размножение останавливается. Сохраняется положительная кожная туберкулиновая проба. В первичных фокусах инфицирования могут оставаться минимальные остаточные проявления, что можно связать с достаточно высокой естественной резистентностью и массовой вакцинацией БЦЖ.
Однако одновременно с этим такая ситуация создает риск для реактивации туберкулеза при определенных условиях, поэтому необходимо регулярное флюорографическое исследование и контроль у врача.
В некоторых случаях 3 фаза заболевания развивается по-другому. При негативной модификации развития недуга иммунный ответ организма недостаточно сильный. Чаще всего это случается у:

ВИЧ-зараженных и людей с ослабленным иммунитетом,- детей,
- пожилых людей,
- генетически склонных к туберкулезу людей,
- ведущих нездоровый образ жизни.
Дифференциация двух форм
В результате проведения клинических исследований установлено, что достаточно конкретная картина наблюдается спустя пару недель после формирования области воспаления в организме. Активная и неактивная форма имеют массу различий в проявлениях, в результатах диагностики, в лечении.
Симптомы заболевания в начальном периоде могут быть разными и зависят от интенсивности первичного поражения легочной ткани, его обширности и сопутствующих осложнений.
Часто туберкулез находят случайно, при проведении массовой скрининговой флюорографии, хотя при детальном анализе анамнеза выясняется, что все же присутствовали симптомы туберкулезной интоксикации, но их больные объясняют переутомлением или простудой.
В зависимости от того, активная или пассивная форма туберкулеза развивается у пациента, различаются и их симптомы:
Больные без признаков болезни, или с неактивной формой недуга, не имеют эпидемиологической важности. У них прогноз весьма утешительный, а их роль в распространении инфекции весьма малосущественная. В ходе исследований было установлено, что при отсутствии кашля больные практически не распространяют туберкулезную инфекцию.
При латентной форме недуга симптоматика практически отсутствует:

человек не чувствует недомогания,- кашель, выделение мокроты практически не наблюдаются,
- рентген-снимки не показывают развития заболевания,
- анализ мокроты не подтверждает недуг,
- человек не заразен.
При активной форме заболевания симптомы имитируют нетипичную пневмонию, постепенно прогрессируя. Но пневмония протекает более остро, быстро рассасывается при антибактериальной терапии, нет сильно увеличенных лимфоузлов, реакция Манту отрицательная. Активная фаза туберкулеза характеризуется следующими проявлениями и особенностями:
- подъем температуры, лихорадка,
- сухой или влажный кашель с обильным выделением мокроты с кровью,
- одышка,
- потеря аппетита, похудение,
- можно выявить увеличенные лимфоузлы,
- при аускультации выслушивается жесткое дыхание, непосредственно над зоной поражения – мелкопузырчатые влажные хрипы,
- упадок сил, недомогание,
- ночная потливость,
- анализы крови на туберкулез – положительные.
Рентгенологическое исследование играет важную роль в диагностике активной формы недуга. На снимках выявляют затемнения в легких, дорожку воспаленного лимфатического протока с затемнением расширенных лимфоузлов у корней легких.
Лечение активной фазы туберкулеза направлено на прекращение выделения микобактерий и заживление пораженных участков с максимальным восстановлением функции органа и предполагает несколько составных:

уход за пациентом,- полноценное питание,
- соблюдение противоэпидемического режима,
- химиотерапия,
- неспецифическое общеукрепляющее лечение,
- хирургическое лечение – по показаниям.
При правильно подобранной терапии происходит быстрый регресс симптомов. Однако процесс рубцевания в легких и лимфатических узлах происходит медленно, поэтому даже при исчезновении симптомов этот курс лечения должен длиться не менее 6 месяцев.
На месте поражения откладываются соли кальция, формируя так называемые очаги Гона.
Мелкие кальцификаты остаются также и в лимфоузлах корней легких. Такие изменения остаются пожизненно и не несут вреда здоровью. Но бактерии туберкулеза в них могут сохраняться, активируясь в благоприятных условиях.
При недостаточно тщательном лечении сохраняются участки некроза, которые являются источником интоксикации и хронизации процесса. Некоторые осложнения могут составлять опасность для жизни:
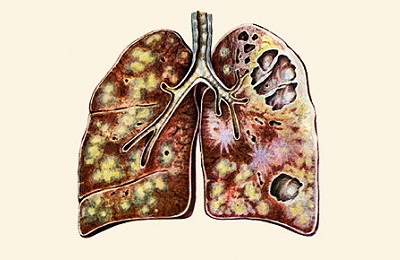
при распространении воспалительных изменений на бронхи возможен прорыв некротизированных масс в просвет бронха со следующей закупоркой,- если поражается плевра, то возникает экссудативный плеврит,
- в результате рассеивания микобактерий с током крови и лимфы возможно появление очагов в обоих легких и других органах,
- самым опасным является туберкулезный менингит.
Неактивный туберкулез требует регулярного наблюдения и общеукрепляющих мероприятий для поддержания иммунной системы и предотвращения реактивной инфекции.
В соответствии с данными статистики, в России около 90% людей являются носителями палочки Коха. Туберкулез имеет не только медицинский, но и социальный аспект: наиболее чувствительны к возбудителю люди с низким уровнем иммунитета, несбалансированным рационом питания, проживающие в антисанитарных условиях. Особую опасность представляет повышенная активность туберкулеза – распространение инфекции в окружающую среду больным человеком, где бактерия не погибает, а может передаваться другим людям.
Причины возникновения заболевания
Туберкулезная палочка Коха – это микобактерия, которая проникает и развивается в организме человека, приводя к туберкулезу. Наиболее излюбленными местами локализации микобактерии являются легкие, что приводит к развитию легочной формы болезни. Редко встречается внелегочная патология – поражение инфекцией других органов или тканей (внутренние органы, костная ткань, суставы, головной мозг, глаза).
Инфицирование происходит, в основном, воздушно-капельным путем. Для этого, у больного туберкулезом человека, болезнь должна быть в открытой форме. Иногда заражение происходит посредством немытых продуктов – алиментарный путь, а также контактно-бытовым путем. Не всегда после контакта с больным человеком происходит заражение.

Пути передачи туберкулеза
Это возможно при ослабленном организме либо длительном контакте. Тогда в организм проникает большое количество микобактерий и иммунитет не успевает с ними бороться. Наиболее подверженными к заболеванию являются:
- носители ВИЧ либо болеющие СПИДом люди;
- пациенты со всевозможными иммунодефицитными состояниями;
- болеющие сахарным диабетом;
- люди, отбывающие наказание либо работающие в местах лишения свободы;
- медицинские работники;
- курящие люди;
- асоциальные слои населения (наркоманы, алкоголики, бродяги и так далее);
- социально незащищенные слои населения (малообеспеченные, пенсионеры, инвалиды).
Заболеванию подвержены и люди с ненормированным рабочим днем, без нормального сна и режима питания. Возникшее на этом фоне переутомление способствует снижению адаптивных свойств организма, что подвергает его любому заболеванию, в том числе и туберкулезу.
Плохое питание, отсутствие нормальных условий проживания, вредные привычки также могут привести к переходу болезни в открытую форму.
Активность и клиническая картина
Существует несколько вариантов течения и форм заболевания. Активная форма туберкулеза характеризуется способностью больного распространять бактерию в окружающую среду. В этот период болезни человек становится опасным для окружающих, особенно для членов семьи и тех, с кем чаще всего он контактирует.
Микобактерия в месте поражения начинает активно размножаться, вследствие чего она начинает выделяться с мокротой и выдыхаемым воздухом пациента. Также выделение инфекции возможно с мочой, калом, ликвором и другими биологическими жидкостями, в зависимости от места локализации болезни.
Открытая форма туберкулеза имеет ярко выраженную симптоматику. Часто, при появлении первых симптомов, врачи дифференцируют заболевание с пневмонией. Для подтверждения туберкулеза достаточно обследовать мокроту пациента – в результате такого исследования будет выявлена микобактерия. О наличии туберкулезной палочки в мокроте могут говорить такие симптомы активного туберкулеза:
- кашель более 2-3 недель, не поддающийся лечению;
- кровохарканье;

Если у пациента внелегочная форма заболевания, симптомы будут связаны с пораженным органом. В зависимости от места локализации инфекции, будут появляться различные функциональные нарушения и боли.


Отличительные черты двух форм
При постановке диагноза, врач обязательно определяет вид заболевания у пациента – активный или неактивный туберкулез легких. От этого зависит, насколько человек опасен для окружающих и нуждается ли в изоляции. В отличие от активного туберкулеза, неактивный часто протекает практически бессимптомно. Инфекция в этой стадии находится в туберкулезной гранулеме, которая окружена защитной оболочкой, не позволяющая микобактерии выйти наружу.
При снижении адаптивных функций организма бактерии начинают активно размножаться, прорывают оболочку и распространяются по всему органу. Иногда возбудитель может распространиться и по другим органам и системам, вплоть до заражения мозга.
Учитывая особенности развития инфекции при активном и неактивном туберкулезе, течения заболеваний будут существенно отличаться между собой. В отличие от активного туберкулеза – его пассивная форма имеет вялотекущее течение. Может присутствовать легкое недомогание, которое часто путают с ОРВИ либо утомлением.
Латентная форма не сопровождается кашлем, кровохарканьем, очень редко поднимается температура. При исследовании мокроты туберкулезная палочка в ней не обнаруживается – человек не является распространителем инфекции. Возможно отсутствие признаков туберкулеза на рентгенограммах и флюорографии.
В некоторых случаях болезнь никак не проявляет себя, протекает латентно. Такие формы туберкулеза часто обнаруживают во время плановых медицинских осмотров только при использовании высокочувствительных методов диагностики (анализ ПЦР или ИФА). Из-за этого рекомендуется регулярно проходить обследование на наличие туберкулеза.
Лечебные мероприятия
Пациентам рекомендуется проходить стационарное лечение в специализированных фтизиатрических отделениях либо клиниках. Их определяют в палаты-изоляторы с отдельным выходом на улицу, чтобы не контактировать с остальными пациентами. Это является одним из методов профилактики развития лекарственной устойчивости.
Лечение длительное – не менее 6 месяцев. Для этиотропного лечения применяют минимум три противотуберкулезных антибиотика. Самые распространенные из них:
- Изониазид.
- Рифампицин.
- Стрептомицин.
- Пиразинамид.

Перед их применением обязательно проверяют микобактерию пациента на чувствительность к указанным препаратам.
Первые 2-3 месяца лечения направлены на подавление активного размножения инфекции, восстановления пораженных органов. Несмотря на значительное улучшение состояния, из-за риска развития лекарственной устойчивости ни в коем случае нельзя прерывать лечение.
Медикаментозная терапия направлена и на симптоматическое лечение. В зависимости от осложнений, пациенту назначают:
- различные витаминные комплексы (Мультитабс, Витрум);
- гепатопротекторы (Эссливер, Эссенциале);
- отхаркивающие препараты (Амброксол, Лазолван, АЦЦ).
Применяют также иммуностимуляторы и иммуномодуляторы для улучшения защитных функций организма. В некоторых случаях показаны гормональные препараты – глюкокортикоиды (Дексаметазон, Преднизон).
Для удаления пораженной ткани и новообразований применяют хирургические методы лечения. Параллельно с медикаментозной терапией, пациенту назначают различные физиотерапевтические процедуры, способствующие скорейшему восстановлению.
Важно! После прекращения выделения бактерий и при нормальном самочувствии больного, возможно продолжение лечения в домашних условиях.
После прохождения курса терапии большое значение имеет реабилитация пациента. Способствует восстановлению организма санаторно-курортное лечение в специализированных центрах.

Прогнозы
После того как пациент вылечил туберкулез, активная фаза которого могла привести к заражению его близких и коллег, большое значение имеет социально-трудовая реабилитация человека. Необходимо донести до окружающих людей, что после лечения человек не несет угрозы их здоровью.
Благодаря развитию фармакологии и внедрению современных методов лечения, туберкулез зачастую удается полностью излечить. Обязательным условием положительного исхода является своевременная диагностика, всестороннее соблюдение рекомендаций специалистов и выполнение врачебных назначений. Запрещается самостоятельно прерывать лечение – это может привести к лекарственной устойчивости заболевания.

Если заболевание не лечить либо из-за лекарственной устойчивости невозможно подобрать лечение, инфекция прогрессирует и способствует развитию опасных для жизни состояний. В зависимости от органа-мишени, происходит развитие его недостаточности, вплоть до полного прекращения функционирования. Продукты распада ткани и инфекции приводят к интоксикационному синдрому.
Микобактерия может распространиться на другие органы, вплоть до заражения головного мозга и развития воспаления мозговых оболочек. Эти осложнения часто являются причиной смерти. Если удается вылечить пациента с такими осложнениями – человек остается инвалидом. Туберкулез может быть причиной развития онкологии.
Активная форма туберкулеза остается актуальной проблемой для медицины и простых людей. Важнейшим способом борьбы с недугом является профилактика его возникновения. Необходимо регулярно обследоваться на наличие туберкулеза вне зависимости от образа жизни, питания, условий работы и жизни.

Туберкулез – это инфекция, вызываемая бактериями. Обычно туберкулез поражает легкие, но также он может распространиться на суставы, мочевой пузырь, позвоночник, мозг и другие части тела.
Что такое туберкулез?
Туберкулез – это инфекция, вызываемая бактериями. Обычно туберкулез поражает легкие, но также он может распространиться на суставы, мочевой пузырь, позвоночник, мозг и другие части тела.
Существует 2 типа туберкулеза:
- Скрытая (неактивная) форма: Бактерии проникают в организм, но не вызывают заболевание и не делают человека заразным. При скрытой форме человек не способен передать инфекцию другому лицу.
- Активная форма: Бактерии проникают в организм и вызывают проявление симптомов. При этой форме заболевание является заразным.
Каковы симптомы туберкулеза?
Как уже было сказано, симптомы проявляются исключительно в активной форме, и к таковым относятся:
- Кашель на протяжении 3 и более недель, иногда кровавый
- Боль в груди
- Жар
- Усталость
- Непреднамеренная потеря веса
- Потеря аппетита
- Озноб и ночная потливость
Если туберкулез поражает суставы, у человека появляются болезненные ощущения, схожие с артритом. При поражении мочевого пузыря мочеиспускание зачастую становится болезненным, иногда сопровождается кровью. Туберкулез позвоночника приводит к болям в спине и параличу ног, а туберкулез мозга – к головным болям, тошноте и мозговым повреждениям (при отсутствии должного лечения).
Как врач диагностирует туберкулез?
Наиболее распространенным методом диагностики туберкулеза является кожная туберкулиновая проба, также известная как реакция Манту. Положительный результат означает, что вы контактировали с носителем бактерий и заразились от него инфекцией, спровоцировавшей болезнь.
При положительном результате кожной туберкулиновой пробы вам, скорее всего, придется сделать рентген грудной клетки и пройти общий осмотр на предмет выявления активной формы туберкулеза, при которой человек является заразным и способен инфицировать других людей.
Обычно для определения заразности достаточно нескольких дней, но большинство людей, у которых реакция Манту дала положительный результат, оказываются незаразными.
Как правило, нет. Человек может быть инфицирован вызывающей туберкулез бактерией, но при этом фактически не иметь активной формы заболевания. Среди всех случаев инфицирования бактерией туберкулеза лишь небольшая часть (около 10%) превращается в заболевание активной формы.
Часто здоровые люди при инфицировании туберкулезной бактерией способны самостоятельно побороть инфекцию и не дать ей развиться в активную форму. При этом бактерия в их легких остается в неактивной (скрытой) форме. Если же организм не способен справиться с инфекцией, и бактерия продолжает размножаться, у человека развивается активная форма туберкулеза.
Существует небольшая вероятность того, что вы не заметите у себя признаков активной формы заболевания. Иногда туберкулезная бактерия действительно может расти в организме без внешних проявлений болезни. Однако большинство людей все же сталкиваются с проявлением типичных симптомов.
При развитии активной формы туберкулеза человеку необходимо проходить медицинские обследования (регулярные врачебные осмотры и периодический рентген грудной клетки) всю оставшуюся жизнь даже после завершения полного курса приема противотуберкулезных препаратов.
Как лечится туберкулез?
Туберкулез лечится антибиотиками. Выбор конкретных препаратов зависит от возраста, состояния здоровья, активной или скрытой формы заболевания и наличия устойчивости туберкулеза к определенным лекарственным средствам.
Курс приема противотуберкулезных антибиотиков составляет от 6 до 9 месяцев, но в каждом конкретном случае лишь врач назначает точную дозировку и длительность лечения, поэтому чрезвычайно важно тщательно соблюдать все его указания. Храните препарат в том месте, где он будет регулярно попадаться вам на глаза, и следите, чтобы его прием каждый день происходил в одно и то же время. Ни в коем случае не пропускайте и не останавливайте по собственной инициативе курс лечения, поскольку это может лишь усугубить болезнь и затруднить борьбу с ней.
К наиболее распространенным препаратам для лечения туберкулеза относятся:
В зависимости от врачебных рекомендаций вы можете принимать один из этих препаратов или сразу несколько. Как правило, ни одно из перечисленных наименований не вызывает каких-либо побочных эффектов, однако противотуберкулезные препараты в целом наносят ущерб печени. Если вы столкнулись с одним из указанных ниже симптомов, немедленно сообщите об этом лечащему врачу:
- Тошнота
- Рвота
- Боль в животе, слабость или раздражительность
- Размытость зрения или дальтонизм
- Темная (цвета кофе) моча
- Повешенная температура, удерживающаяся на протяжении 3 и боле дней
- Желчность (пожелтение кожи и белков глаз).
В процессе приема противотуберкулезных препаратов не употребляйте алкоголь и ацетаминофен, поскольку они могут существенно усугубить наносимый печени ущерб. Возьмите за правило всегда консультироваться с лечащим врачом перед приемом любых медицинских средств, так как некоторые из них могут вызвать побочные эффекты при взаимодействии с сильными антибиотиками или нарушить действие последних.
Во время лечения вам, скорее всего, придется ежемесячно посещать врача для прохождения осмотра, сдачи анализов, получения рецептов и отслеживания возможных побочных эффектов.

Как передаётся и протекает заболевание
Туберкулёз – воспалительно-инфекционное заболевание, вызванное микробактериями группы M. tuberculosis, иначе говоря, палочкой Коха. Всего 10% диагностированного туберкулёза - это открытая форма. У большинства заболевших туберкулёз протекает в закрытой форме. Эта форма на первой стадии не опасна для окружающих, однако требует лечения в тубдиспансерах под наблюдением фтизиатра
Стадии развития туберкулёза
Развитие туберкулёза имеет несколько стадий. Первая - инфицирование. Начало этого периода - момент передачи здоровому человеку возбудителя туберкулёза, конец периода - формирование иммунного ответа.
Закрытая форма туберкулёза – что это?
Закрытая форма туберкулёза имеет две стадии:
- 1 стадия. Возбудитель туберкулёза, оседает на стенках органов. При этом образуются фиброзные капсулы (бугорки). Но из-за небольшой активности бактерий ткань не разрушается, а бугорки быстро зарастают, после них остаются лишь уплотнения.
- 2 стадия. Попадая в кровь, бактерии образовывают очаги поражения. При проникновении в лёгкие начинает развиваться плеврит.
В дальнейшем патогенез закрытой формы туберкулёза зависит от массы факторов: количества возбудителей и их агрессивности, наличия усугубляющих факторов, приобретённой или врождённой устойчивости организма к возбудителю и пр. Дальше события могут развиваться по двум сценариям: либо организм формирует иммунитет и ликвидирует патогенные бактерии, либо закрытая форма туберкулёза перетекает в открытую форму болезни.
Симптомы неактивной формы туберкулёза
Одна из опасностей неактивной формы это отсутствие клинической картины заболевания. На первой стадии, заболевший человек изредка ощущает головокружение, немного затруднено дыхание, наблюдаются короткие приступы сухого кашля, небольшая боль в груди и человек подвержен повышенной утомляемости.
На второй стадии к существующим симптомам добавляются ярко выраженная боль за грудиной (вызвана плевритом) и непродолжительные подъёмы температуры по вечерам до субфебрильных значений.
Каким образом передается инфекция при закрытой форме?
Туберкулёз может передаваться следующими способами:
- Воздушно – капельным: при вдыхании частиц мокрот или слюны, рассеянных в воздухе, которые попадают в окружающую среду при чихании, кашле или при разговоре;
- Алиментарным: бактерии попадают в организм через стенки пищеварительного тракта;
- Контактным: возбудитель передаётся через слизистые или через кожу;
- Внутриутробным: плод заражается мамой через плаценту.
Каковы риски заражения закрытой формой туберкулёза?
При тесных, длительных контактах (в том числе и половых) с человеком носителем неактивной формы возможность заразиться туберкулёзом стремится к нулю. По данным официальной медицины всего в 0.1% случаев зарегистрировано заражение туберкулёзом от человека с закрытой формой. Но это касается 1 стадии заболевания. В случае, когда бактерии уже находятся в крови (2 стадия), инфекция может передаваться при попадании крови в пищевод, лёгкие или на слизистые оболочки здорового человека.
Проблема заражения от закрытой формы осложнена тонкой гранью между 1 и 2 формами болезни, и отследить эту грань довольно сложно.
Активизации деятельности патогенных бактерий способствует слабый иммунитет, а возникает он по следующим причинам:
- Неправильное питание;
- Затянувшийся стресс;
- Злоупотребление алкоголем;
- Хронический недосып;
- Курение;
- Сопутствующие острые или хронические заболевания.
Особо подвержены инфекции пенсионеры и дети. Кроме того, в закрытых, душных помещениях заболевание тоже передаётся довольно легко.
При определённых обстоятельствах, патогенные бактерии активизируются. С этого момента закрытая форма становится открытой. В этом случае нужно опасаться, поскольку даже при краткосрочном контакте можно заболеть.
Методы диагностики
При малейшем подозрении на туберкулёз, необходимо незамедлительно обратиться к фтизиатру. Он назначит аппаратные обследования и лабораторные анализы. Анализы и обследования при закрытой форме покажут следующее: реакция Манту (туберкулиновая проба), диаскинтест и квантифероновый тест – положительно; анализ мокрот – отрицательно; рентгенография – внутренние органы без патологических изменений.
Лечение туберкулёза
Туберкулёз закрытой формы не является социально опасным явлением, но, тем не менее, человека с этим заболеванием всё равно помещают на лечение в тубдиспансер. Эти меры прописаны в специальных Законах. Если больной отказывается от стационара, правоохранительные органы имеют право принудительно доставить его в медицинское учреждение. В диспансере пациенту будет назначено лечение медикаментами. В данном случае применяют антибиотики. В зависимости от того, как развивается болезнь, будут назначены курсы разной длительности.
Читайте также:


