Что такое стадия ремиссии при туберкулезе
Туберкулез органов дыхания
Туберкулез – инфекционное заболевание вызываемое микобактериями туберкулеза и характерезирующееся развитием клеточной аллергии, специфических гранулем в различных органах и тканях полиморфной клинической картиной. Передается, в основном, воздушно-капельным путем, попадая в органы дыхания от больного человека к здоровому, вызывая туберкулез легких. Кроме легких туберкулез может поражать различные органы и ткани человека.
Заразиться туберкулезом - не значит заболеть. У некоторых людей иммунная система настолько мощная, что может запросто уничтожить возбудителя, и заражение туберкулезом в данном случае не приводит к заболеванию. У других, что бывает чаще, иммунитет лишь подавляет активность туберкулеза и в течение долгого времени держит его под контролем. У таких людей туберкулез находится в спячке, но при неблагоприятных условиях, когда иммунитет ослаюляется, он просыпается.
Главные причины туберкулеза, способствующие заболеванию: неблагоприятные социальные и экологические условия жизни; неполноценное питание; алкоголизм; курение, наркомания; стрессы; наличие сопутствующих заболеваний.
Причины туберкулеза, безусловно, часто имеют социальные корни. Однако, сейчас туберкулез - не только и нестолько болезнь нищих, это еще и болезнь мегаполисов. Причины болезни сейчас могут быть самыми разнообразными. Это и диеты, и стрессы, которые приводят к ослаблению иммунитета. Для того, чтобы стать легкой жертвой, нужно немного - просто не употреблять в пищу необходимые организму белки.
Чтобы не спровоцировать болезнь, важен правильный режим труда и отдыха. Когда человек истощает свои моральные и физические силы, он делает первый шаг к развитию какого-то заболевания, в том числе туберкулеза. Второе - рациональное питание. Еда должна содержать необходимое количество белков, натуральных витаминов, зелень, молочные продукты. Включение в рацион пчелопродуктов (мед, пыльца, перга, прополис, маточное молочко, экстракт личинок пчелиной огневки) в особенности в сочетании с лекарственными травами, способствует повышению защитных сил организма.
Известный русский врач И. И. Мечников применял экстракт личинок пчелиной огневки, содержащий уникальный фермент, церазу, которая способна растворять воск и воскоподобные вещества с целью профилактики и лечения туберкулеза, так как туберкулезная палочка при исключительной вариабельности имеет и такую форму, которая существует в организме человека в воскоподобной капсуле. У палочки туберкулеза одна из самых толстых защитных стенок, которая затрудняет работу иммунной системы и препятствует проникновению антибиотиков. Растворяя эту капсулу, цераза оставляет бациллу беззащитной перед иммунным барьером, способчтвует более эффективному воздействию антибактериальных препаратов. Хорошим средством для профилактики туберкулеза является драже "Формула Ра", в состав которой входит пчелиная обножка, прополис, мед, воск и экстракт пчелиной огневки.
Активный туберкулез:
1-й этап. 1,5 месяца.
2-й этап. 1,5 месяца.
Туберкулез в фазе ремиссии:
Профилактический противорецидивный курс (весна-осень).
1-й этап. Длительность 1,5 месяца.
При тубинфицировании, для профилактики развития туберкулеза используется апифитопродукция:
Из продуктов пчеловодства назначаются
Прополис. Используются спиртовые и водные экстракты, прополис на животном или растительном масле внутрь, а также мази и кремы с прополисом на область грудной клетки. Обоснованием для назначения препаратов прополиса является его антибактериальное, противовоспалительное, обезболивающее и иммуностимулирующее действие. Прополис - один из немногих природных антибиотиков, губительно действующий на возбудителя туберкулеза - палочку Коха. По силе и направленности фармакологических эффектов прополис занимает ведущее место среди продуктов пчеловодства для лечения туберкулеза любой локализации.
Формы применения прополиса:
- спиртовые экстракты 10-20-30% внутрь. Применяется только в периоде ремиссии, так как содержащийся в нем спирт может давать раздражающий эффект, а при сочетании с антибактериальными препаратами спирт может оказывать токсическое воздействие на ткань печени и нивелировать фармакологические эффекты специфических препаратов;
- водный экстракт прополиса 10-20% в отличие от спиртового экстракта может применяться как в период ремиссии, так и в период обострения, так как не содержит спирта. Может применяться в виде ингаляций при сопутствующем гнойном эндобронхите и наличии каверны в легком;
- прополис на животном или растительном масле - внутрь 1-2 месяца, запивая 1 стаканом горячего молока;
- кремы, содержащие прополис, втираются или наносятся аппликационно на область грудной клетки при болевом синдроме.
Маточное молочко, трутнево-расплодный гомогенат. Маточное молочко и трутнево-расплодный гомогенат оказывают противовоспалительное и иммуностимулирующее действие, стимулируют тканевое дыхание, оказывают дезинтоксикационный и адаптогенный эффекты. Благодаря выраженному анаболическому эффекту данные продукты способствуют нормализации обмена веществ, способствуют набору веса у истощенных больных. Маточное молочко применяется с медом в виде медовых композиций: Апиток, Апифитотонус, Апитонус в течение 1-2 месяцев. Трутнево-расплодный гомогенат (трутневое молочко) также в течение 1-2 месяцев.
Пыльца (пчелиная обножка) и перга. И пыльца, и перга являются мощными адаптогенами, поэтому применяются с целью снижения количества рецидивов, кроме того, содержание в них большого количества питательных веществ, витаминов и микроэлементов благотворно влияет на процесс выздоровления. Пыльца и перга стимулируют иммунную систему, оказывают противовоспалительное действие, однако в меньшей степени, чем прополис, трутнево-расплодный гомогенат и маточное молочко. Обладая выраженным гепатотропным действием, защищают ткань печени от воздействия гепатотоксичных противотуберкулезных химиопрепаратов. Принимаются внутрь в течение 1-1,5 месяца.
Экстракт личинок пчелиной огневки (восковой моли). Ткани личинок содержат много полезных веществ, в том числе ферменты, один из которых, цераза, способен растворять воск и воскоподобные вещества. Так как микобактерия туберкулеза покрыта восковой оболочкой, антибактериальные препараты не могут проникнуть через эту оболочку и не оказывают должного терапевтического эффекта. К тому же при длительном приеме антибактериальных препаратов возникает лекарственная устойчивость, которая может носить поливалентный характер. Вот почему от быстроты и четкой направленности антибиотиков зависит успех проводимого лечения. Экстракт личинок пчелиной огневки, растворяя восковую оболочку микобактерии туберкулеза, способствует более эффективному воздействию антибактериальных препаратов на возбудителя заболевания. Кроме того, восковая моль оказывает антисклеротическое действие, рассасывает склеротические изменения в легочной ткани и плевре.
Мёд. Применение обусловлено его антибактериальным, противовоспалительным и иммуностимулирующим эффектами, оказывает обще¬укрепляющее действие, обеспечивает организм энергией, питательными веществами и витаминами.
Пчелиный яд. Применение его для лечения больных туберкулезом категорически противопоказано! Связано это с тем, что пчелиный яд, расширяя кровеносные и лимфатические сосуды, способствует генерализации туберкулезной инфекции. Кроме того, рассасывая старые туберкулезные очаги (в том числе инкапсулированные), пчелиный яд способствует выходу микобактерии туберкулеза и тем самым может вызвать реинфекцию у лиц, перенесших туберкулез в прошлом (по эффекту напоминает действие туберкулина).
Возбудитель туберкулеза – микобактерия, она же – палочка Коха, очень устойчива. Она может жить до 7 лет во влажных и темных местах, до 5 месяцев сохраняется, в воде, до 2 месяцев – среди уличной пыли, до 2 недель – в некипяченом молоке, до 1 года – в сливочном масле или сыре.
К сорока годам носителями микобактерий становится от 70 до 90% населения. К счастью, не у всех развивается болезнь.
Краткая характеристика
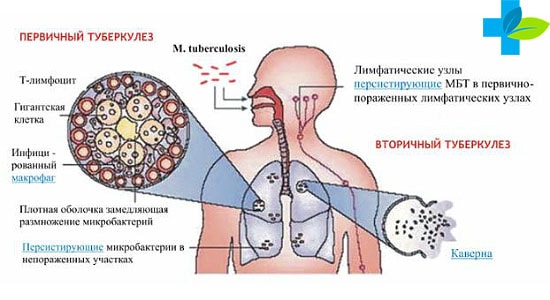
Вторичный, или послепервичный, туберкулез обычно развивается у взрослых людей, которые уже перенесли туберкулез – либо бессимптомно, либо выздоровев после проведенного лечения первичного комплекса.
Развитие вторичного туберкулеза возможно двумя путями:
При резком снижении иммунитета активизируются уже имеющиеся в организме палочки Коха, оставшиеся после перенесенной первичной инфекции, к примеру, в кальцинированных лимфатических узлах.- Когда человек заражается повторно при плотном и длительном контакте с больным туберкулезом (суперинфекция)
Причинами снижения иммунитета могут быть гормональные перестройки организма или прием некоторых гормональных препаратов, заболевания (сахарный диабет, ВИЧ), стрессы, вредные привычки.
В 90% случаев вторичный туберкулез развивается в легких. Поначалу рецидив туберкулеза протекает бессимптомно и, как правило, диагностируется во время флюорографии, что становится неожиданностью для пациента.
Чаще всего вторичный туберкулез легких развивается по следующей схеме:
- формируется очаг, обычно в верхней доле легкого;
- воспаление распространяется в тканях;
- развивается некроз легочной ткани (казеоз);
- некротизированные ткани выкашливаются в виде жидких творожистых (казеозных) масс, на их месте остается полость;
- распространение микобактерий из полости переносит процесс в другое легкое, в котором также развиваются полости;
- если лечение эффективно и пациент выздоравливает, на месте полостей образуется рубцовая (фиброзная) ткань.
Исход вторичного туберкулеза сильно зависит от того, насколько своевременно начато комплексное лечение противотуберкулезными препаратами. Поэтому очень важно своевременно выявить болезнь. Россия входит в двадцатку стран с наибольшим распространением туберкулеза.
К сожалению, заболевание давно вышло за пределы маргинальных слоев населения: заключенных, бездомных, алкоголиков и наркоманов. Сейчас в нашей стране туберкулезом часто болеют молодые люди из обеспеченных слоев населения, учителя, врачи. Заразиться можно и не ведя асоциального образа жизни.
Формы рецидивирующего туберкулеза
Формы вторичного туберкулеза могут взаимоизменяться, переходя одна в другую.
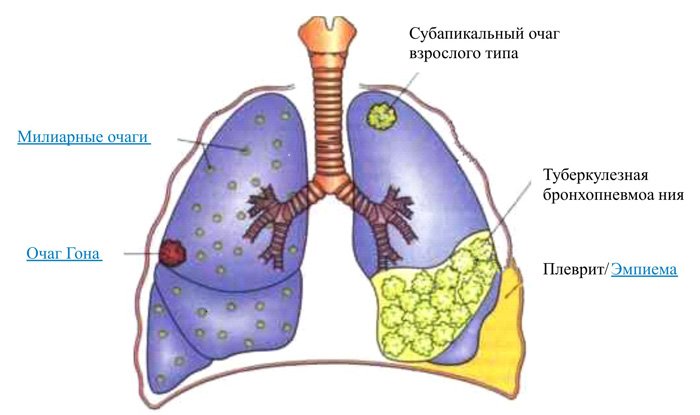
По клиническим и патоморфологическим проявлениям выделяют:
- очаговый;
- туберкулома;
- инфильтративный;
- казеозная пневмония;
- кавернозный туберкулез;
- фибринозно-кавернозный туберкулез;
- цирротический туберкулез.
При этой форме процесс ограничивается 1-2 участками (очагами) небольшого размера в пределах одного сегмента легкого. Чаще всего поражается 1, 2 или 6 сегмент, которые менее подвижны по сравнению с другими и недостаточно вентилируются.
Если очаг сообщается с бронхом, развивается открытая форма туберкулеза. От такого больного могут заражаться окружающие.
Очаговый легочный туберкулез может быть:
- Мягкоочаговым (свежим);
- Фиброзно-очаговым (хроническим).
Фиброзно-очаговый туберкулез возникает на месте старых заживающих, иногда даже кальцинированных очагов.
Клинически симптомы обычно не выражены, и болезнь выявляется только на профилактической флюорографии или рентгенографии грудной клетки. Изредка могут появиться признаки интоксикации:
Становится положительной проба Манту, объективно при осмотре каких-либо специфических изменений не выявляется. Обычно хорошо излечивается. После лечения очаги либо полностью рассасываются, либо фиброзируются, при этом на рентгенограмме легких видны остаточные изменения в виде плотных теней.
Частота этой формы туберкулеза – около 2,5%, чаще больные – мужчины 20-35 лет.
Обычно туберкулемы легких возникают при дальнейшем развитии очагового либо инфильтративного туберкулеза, изредка появляются как самостоятельная форма.
Туберкулема – это двухслойная фиброзная капсула, внутри которой формируются казеозные массы. Чаще встречается в правом легком. Может разрастаться, разрушаясь изнутри, создавать конгломераты. При регрессии процесса туберкулема усыхает, разделяясь на отдельные очаги, на месте которых потом формируются рубчики, заметные на рентгенограммах.
На рентгенограммах определяется округлая тень с четкими границами в случае стабильной туберкулеме и нечеткими при прогрессирующей. Туберкулему легких необходимо дифференцировать с опухолями легких, как доброкачественными, так и злокачественными, эхинококкозом, аспергилломами, заполненными кистами.
Лекарственная терапия проводится 4 месяца и чаще всего бывает неэффективна, после чего показана операция – удаление пораженного сегмента легкого.
Самый частый вариант развития вторичного туберкулеза, встречается в 60-70% случаев.
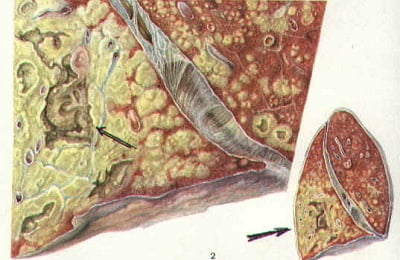
При этой форме микобактерии размножаются очень быстро, очаги поражения – больше 1 см и быстро увеличиваются.
Если иммунитет снижен не сильно, то процесс ограничивается одним сегментом легкого с образованием круглого инфильтрата, заметного на рентгенограммах. При более значительном изменении иммунного статуса процесс захватывает больший объем – несколько сегментов или даже всю долю легкого, затрагивает бронхи, по которым инфекция может перейти на соседние доли и второе легкое. Образуются полости распада.
Клинически становятся заметны симптомы интоксикации – больной жалуется на:
- выраженную слабость;
- потливость;
- одышку;
- боли в груди;
- кровохаркание;
- субфебрильную температуру.
При распаде инфильтрата возможны мелкопузырчатые хрипы, но обычно объективные данные скудные. Заболевание развивается медленно, малозаметно.

В крови определяются признаки воспаления:
- лейкоциты до 15-20х10 9 ;
- сдвиг влево;
- моноцитоз;
- лимфопения;
- СОЭ до 20-40 мм/час.
Дифференцировать вторичный инфильтративный туберкулез необходимо с неспецифической пневмонией.
Критерием служит неэффективность терапии антибиотиками широкого спектра в течение двух недель и выявление возбудителя в мокроте.
Особенно информативна ПЦР-диагностика. Микроскопически в мокроте часто обнаруживается так называемая тетрада Эрлиха: микобактерии или их элементы в сочетании с солями кальция, обызвествленными эластическими волокнами и зернами холестерина.
Это очень опасная форма вторичного туберкулеза: смертность достигает 77%.
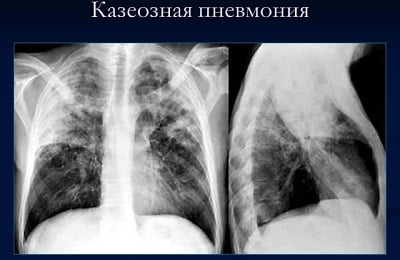
На фоне резко сниженного иммунитета:
- бурно размножаются микобактерии;
- воспаление развивается очень быстро;
- в ткани легких появляются крупные участки казеозного некроза.
Казеозная пневмония начинается бурно: выражены симптомы интоксикации:
- поднимается температура тела до 39-40;
- появляется озноб;
- слабость;
- выраженная потливость.
- пропадает аппетит, вплоть до развития анорексии. Резко падает вес – на 10-20 килограммов;
- развивается одышка;
- появляется боль в груди;
- синеют конечности (акроцианоз).
Казеозную пневмонию нужно дифференцировать с пневмонией неспецифической, основные критерии – отсутствие эффекта от антибиотиков широкого спектра и микобактерии в мокроте.
Исходов возможно два: смерть (вероятность 58-77%) или хронизация процесса: фиброзно-кавернозный туберкулез.
Развивается из инфильтративной формы, реже – обнаруживается у впервые выявленных больных как результат запущенного процесса и позднего обращения за медицинской помощью.
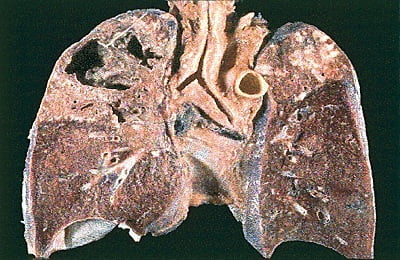
После отторжения некротизированных тканей в ткани легких образуются тонкостенная полость – каверна, диаметром 2-3 сантиметра. Болезнь протекает волнообразно, от рецидива к рецидиву с периодами ремиссий. Нет выраженной интоксикации, кашля. Возможны влажные хрипы над каверной. В мокроте выявляются микобактерии.
Кавернозный туберкулез может вызвать осложнения, самое грозное из которых – обильное легочное кровотечение, которое развивается, когда воспаление разрушает стенку кровеносного сосуда. В дальнейшем кавернозный туберкулез переходит в фибринозно-кавернозный.
Хронический деструктивный процесс, протекает волнообразно, рецидив туберкулеза легких сменяется ремиссией, симптомы заболевания начинают сочетаться с клиническими признаками осложнений:
- в легких образуется несколько каверн с плотными фибринозными стенками;
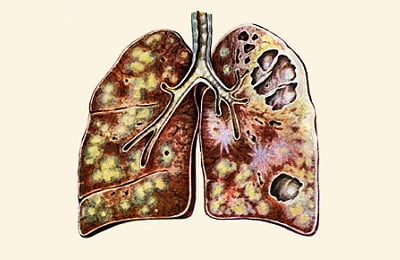
множество очагов вокруг, образовавшихся при распространении инфекции по бронхам;- легочная ткань деформируется, теряет свои функции;
- при осмотре заметны втянутые межреберные промежутки над очагами поражения;
- западает надключичная ямка;
- одно плечо ниже другого.
Осложнения фибринозно-кавернозного туберкулеза:
- легочно-сердечная недостаточность;
- кровотечение;
- вторичный амилоидоз внутренних органов;
- спонтанный пневмоторакс: разрушается плевра, и воздух попадает в плевральную полость.
Симптомы могут быть различны в зависимости от распространенности процесса, развития осложнений, степени выраженности дыхательной недостаточности.
Это финал долгого процесса, когда в легких развивается грубый, деформирующий склероз (цирроз), образуются посткавернозные полости, уже без признаков прогрессирования.
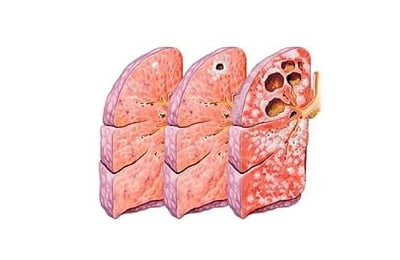
При осмотре видна деформация грудной клетки: над местом цирроза межреберные промежутки сужены, на отдаленных участках – расширены.
Именно поэтому так важно вовремя проходить флюорографию: это единственный способ обнаружить болезнь на ранней стадии.
Если говорить о профилактике туберкулеза, то основной способ не заболеть туберкулезом – поддерживать здоровый образ жизни, чтобы нормальный иммунитет не позволил развиться болезни.
Свежий воздух, правильное питание, здоровый сон позволят избежать повторного развития заболевания.
Рецидивирующий, или вторичный туберкулез легких поражает людей, ранее уже перенесших болезнь. Причиной возникновения патологии является повторное поражение организма палочками Коха.
Микобактерия попадает в организм человека воздушно-капельным путем (с капельками мокроты заболевшего, пылью), через употребление в пищу инфицированного молока или мяса. Возможно проникновения возбудителя через ранки на коже (это характерно для профессий, связанных с разделкой мясных туш).
Основная группа риска – подростки и молодые люди.
Для возникновения заболевания необходимо одновременное сочетание нескольких неблагоприятных факторов – наследственности, пониженной сопротивляемости организма, плохих социальных условий проживания. Рецидив туберкулеза легких вызывает смерть каждого второго больного при отсутствии специализированной помощи на протяжении 3 лет.
Возбудитель заболевания
Заболевание туберкулезом происходит после инфицирования организма микобактериями (палочками Коха) описанными впервые еще в 1882 году. Возбудитель отличается сложной клеточной структурой, имеющей в составе белки, липиды и полисахариды.
Такое строение придает микобактериям уникальные свойства – высокую устойчивость к химическим веществам (спирту, кислотам, щелочным соединениям) и специфическую реакцию на контакт с водой (гидрофобность).
Возбудитель туберкулеза размножается очень медленно – при попадании в благоприятные условия время деления составляет 15 часов, в то время как другие бактерии делятся в течение получаса. Внедряясь в клетки организма, микобактерии образуют характерные скопления, разрушающие ткани.
Для некоторых форм (вирулентных) специфика поражения организма — носителя заключается в поражении митохондрий клеток и повреждения процесса их дыхания.
В зоне внедрения в организм микобактерий, после образования первичного скопления возбудителя (гранулемы), возникает воспаление, распространяющееся на ближайшие лимфатические узлы. Это вызывает реакцию организма на инфицирование – формируется повышенная чувствительность к возбудителю.
Обычно первичный очаг поражения не вызывает патологических изменений в организме – гранулема исчезает, в зоне поражения появляется рубец. Но микобактерия, однажды попавшая в тело человека, может сохраняться в первичном очаге или в лимфоузлах на протяжении многих лет, иногда – всю жизнь. У таких больных формируется носительство возбудителя туберкулеза на фоне сформированного иммунитета.
При попадании организма в неблагоприятные условия – проживание в сырых, холодных помещениях, которые плохо проветриваются; в условиях нарушения санитарных норм жилой площади на 1 человека; плохого неполноценного и недостаточного питания; возникновения тяжелого заболевания на фоне снижения защитной функции организма микобактерии активизируются, возникает повторное поражение туберкулезом.
Наиболее частыми зонами проникновения инфекции являются легкие и дыхательные пути, распространение возбудителя может вызвать поражение других систем организма – кожи, костей, почек, суставов.
Вторичный туберкулез может возникнуть на фоне длительного контакта переболевшего человека с больным.
Наиболее часто рецидивирует туберкулез у мужчин 40-50 лет, проявления болезни могут наступать через несколько десятков лет после первичного заражения. На основании проведенного анализа сформировалось мнение врачей о повторном заражении микобактериями в случаях рецидива.
Признаки заболевания
Вторичный туберкулез проявляет себя очагами различной величины, образуемых в легких. При медленном течении заболевания симптоматика вторичного поражения может отсутствовать. Проявленные признаки заболевания выражаются в снижении веса тела, отсутствии аппетита. Больной жалуется на сухой раздражительный кашель, одышку.
Температура тела отличается неравномерностью на протяжении дня – нормальная или пониженная утром, постепенно поднимающаяся к вечеру. Пациент находится в состоянии постоянной усталости, повышенная температура ночью вызывает обильное потоотделение.
Болезнь отличается волнообразным течением с периодами ремиссии и обострения. По мере развития патологического процесса в легких начинается отделение мокроты при кашле, нарушается процесс пищеварения, всасывания полезных веществ, резко снижается вес.
Вторичным (рецидивирующим) туберкулезом могут поражаться и другие органы – слизистые ротовой полости, трахея и бронхи, кишечник. Поражение бронхов выражается в кашле, выделении мокроты и крови (больные при этом могут передавать болезнь окружающим).
Ротовая полость и гортань страдают при запущенной форме легочного туберкулеза – причиной становится попадание мокроты на слизистые при откашливании. Симптомы такого поражения схожи с ларингитом, больной теряет голос. При дальнейшем поражении формируются гранулемы.
При попадании микобактерий в пищевод и желудок болезнь не развивается – инфекционные агенты нейтрализуются желудочным соком. В крайних случаях истощения больного возможно проникновение их в кишечник и возникновение очагов поражения в виде язв.
Диагностика вторичного туберкулеза
Особенность туберкулеза в том, что полностью восстановить пораженные вследствие болезни ткани невозможно – пожизненно остается след от очага. Это рубцовые изменения, диффузные склеротические очаги, кальциевые, которые могут скрывать инфекцию.
Фтизиатры сохраняют глубокое убеждение в том, что полное излечение от туберкулеза невозможно, пациент постоянно рискует заболеть повторно. Важным при лечении первичной формы — полный курс лечения даже при полном исчезновении признаков болезни, при возникновении рецидива лечение будет длительным и тяжелым.
При ухудшении самочувствия больной обращается к участковому врачу или семейному терапевту. На первой стадии постановки диагноза вторичный легочный туберкулез выслушиваются жалобы больного, отмечается кашель, снижение аппетита, длительные периоды повышения температуры, потение, отделение крови с мокротой.
Выясняется возможность контакта с носителями болезни, длительность периода недомогания. Больной изолируется от окружающих для уточнения диагноза и клинических исследований.
Врач, осматривая больного, обращает внимание на внешний вид лимфатических узлов, их размер. На ощупь определяется их болезненность и степень увеличения. Особо отмечается динамика грудной клетки при дыхании, вес тела пациента, его изменения.
На основании первичной диагностики больной продолжает обследоваться врачами-фтизиатрами в условиях стационара. Для подтверждения диагноза проводится исследование отходящей при кашле мокроты на наличие микобактерий, рентгенография легких.
Если обнаруживаются возбудители туберкулеза, рентген подтверждает наличие очагов – назначается повторное дополнительное обследование для уточнения характеристик вторичного туберкулеза.
При обнаружении воспалительных очагов в легких, но отсутствии возбудителей в мокроте (при наличии первичного туберкулеза в анамнезе) назначается курс лечения в специализированном стационаре на 14 дней. Если очаги в легких исчезают, симптомы перестают проявляться и самочувствие больного улучшается — диагноз вторичного туберкулеза исключается.
Для дополнительной диагностики в лабораторных условиях, кроме посева слизи, отходящей при кашле, используют метод определения количества антител к туберкулезу, посев и исследование мазка, метод полимеразной реакции.
Наиболее достоверные результаты дает метод полимеразной цепной реакции (от 95%).
В основе метода лежит исследование ДНК, результат возможен на протяжении трех дней.
Формы вторичного туберкулеза
Принято различать несколько форм вторичного поражения лёгких туберкулезом. Все они являются этапами одного заболевания и отличаются тяжестью.
Первой стадией вторичного процесса является острая очаговая форма, описанная в начале прошлого века русским врачом Абрикосовым (он же предположил, что возвращение болезни вызвано повторным заражением.
Выявление этой форм болезни проходит на фоне удовлетворительного самочувствия больного при флюорографическом исследовании, микобактерии не определяются. При своевременном лечении болезнь удается полностью купировать.
Вторая стадия – инфильтративная при которой ткани легких воспалены на снимке просматриваются очаги до 10 мм. Степень поражения организма нарастает, проявляется кашель с прожилками крови, потеря аппетита и веса, ночное потоотделение.
Следующая стадия (казеозная пневмония) получила наименование от внешнего вида пораженных туберкулезом некротических очагов, которые похожи на творог. В мокроте определяются возбудители заболевания. Старое название этой формы заболевания – скоротечная чахотка, встречается у 1 больного из 10, смерть наступает очень быстро.
Кавернозный легочный туберкулез проявляется как оформленная полость в легком, диаметр ее от 20 до 70 мм, основное местонахождение – верхушки легких. Этот вид болезни сформировался после лечения антибиотиками.
Больного беспокоит сильный кашель с выраженными хрипами, отделение крови с мокротой, в которой обнаруживаются бациллы. Возможно осложнение в форме открытия легочного кровотечения.
Каверна может сохраняться до 24 месяцев.
На протяжении этого периода возможно удаление легкого (при лечении) или развитие болезни до более тяжелой стадии фиброзно-кавернозного туберкулеза.
Признаками заключительной стадии (старое название – легочная чахотка) на ткани органов наблюдаются множественные очаги разрушения, поражены трахея и бронхи, смещаются органы грудной клетки. Наблюдаются кровотечения и постоянное кровохаркание. Больной представляет собой прямую угрозу для окружающих и подлежит лечению в изоляции.
Лечение патологии
Для лечения вторичного туберкулеза применяют туберкулостатики Этамбутол, Рифампицин и другие, часто больному одновременно прописываются 2 или больше различных препарата.
При лечении чрезвычайно важным является воздержание от алкоголя, поддержание печени в случае ранее выявленных заболеваний, полное выполнение рекомендаций врача. В связи с высокой токсичностью препаратов со стороны медперсонала необходим строгий контроль за состоянием больного.
Хирургические методы лечения при вторичной форме заболевания применяются чаще, чем при первичной. В основном потребность в такой форме лечения возникает при открытии кровотечения в легком, при поражении ЦНС или перикарда. Оперативного вмешательства часто требует поражение туберкулезом костей и суставов.
Туберкулез, ранее считавшийся побежденным, возвращается еще более грозным и тяжелым заболеванием, требующим длительного и напряженного лечения.
Читайте также:


